Виды инфаркта миокарда. Диагностика боли при инфаркте миокарда.
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Высшая квалификационная категория, Член Российского кардиологического общества
Кардиология. Методы диагностики
Мы в Telegram и "Одноклассниках"
"Passion.ru", интернет-портал (март 2021г.)
"Cosmopolitan. Beauty", журнал (декабрь 2020г.)
"Доктор знает", ТВ-программа, телеканал "Открытый мир" (октябрь 2019г.)
"MediaMetrics", радиостанция, программа "Онлайн-прием" (июнь 2017г.)
"MediaMetrics", радиостанция, программа "Онлайн-прием" (март 2017г.)
"Аптечное дело", журнал для врачей, провизоров и фармацевтов (август 2015г.)
"Men's Health. Советы экспертов", медицинский блог (апрель 2015г.)
"Men's Health", медицинский блог (июль 2014г.)
Миокард - это мышца, управляющая сокращениями сердца и регулирующая кровоснабжение всего организма. Для бесперебойной работы ей необходимо регулярное питание и кислород, снабжение которыми происходит по коронарным артериям.
Если по каким-то причинам дыхание и питание миокарда нарушаются, клетки мышцы начинают гибнуть. Некроз того или иного участка сердечной мышцы и называют инфарктом миокарда.
Инфаркт миокарда зачастую влечет за собой полную или частичную утрату трудоспособности, и это еще не самое худшее. В 10-12% случаев он угрожает самой жизни больного!
17,5 миллионов - по статистике, именно столько людей умирает ежегодно в мире от заболеваний сердца и сосудов. А к 2030 году, по прогнозам экспертов ВОЗ, этот показатель достигнет еще более страшных цифр - 23,6 млн смертей от ССЗ в год.
Причины инфаркта миокарда
В большинстве случаев некроз тканей миокарда происходит из-за тромбоза венечной артерии, который провоцируется атеросклерозом - атеросклеротические бляшки закупоривают артерию, нарушая кровоснабжение.
Другие распространенные причины инфаркта - спазм коронарных сосудов и тромбоз коронарных сосудов.

УЗИ сердца при инфаркте
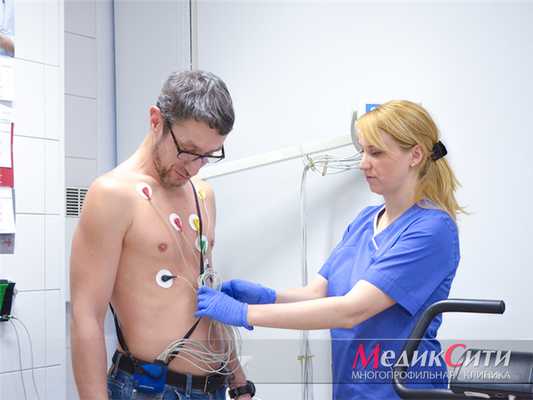

Диагностика при угрозе инфаркта
Кому грозит инфаркт миокарда
Факторами риска являются:
- ;
- ранее перенесенный инфаркт;
- курение;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- повышенный уровень «плохого» холестерина в крови;
- ожирение; ;
- пожилой возраст; (у женщин);
- регулярные стрессы;
- чрезмерные нагрузки (физические и эмоциональные);
- нарушения свертываемости крови.
Виды инфаркта миокарда
Поскольку некрозу могут подвергаться различные по размеру участки мышечной ткани, кардиологи различают мелкоочаговый и крупноочаговый инфаркт миокарда.
Также инфаркты делят, в зависимости от глубины поражения стенки сердца, на:
- трансмуральный - патологическими изменениями охвачена вся толщина мышечного слоя;
- интрамуральный - некроз кроется в глубине сердечной мышцы;
- субэпикардиальный - поражены участки миокарда, близкие к эпикарду;
- субэндокардиальный - некротический процесс сосредоточен в области соприкосновения миокарда с эндокардом.
В зависимости от локализации поражения выделяют 2 типа инфаркта миокарда:
По клиническим проявлениям кардиологи различают типичный и атипичный инфаркт миокарда.
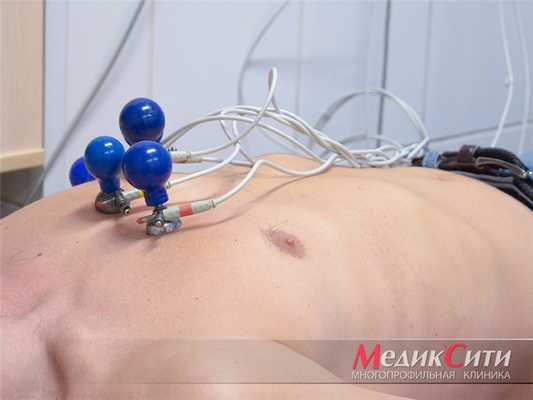
ЭКГ при инфаркте

ЭКО-КГ при инфаркте
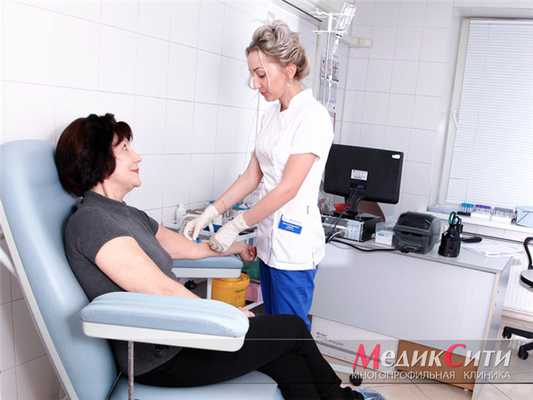
Исследование крови на маркеры инфаркта
Симптомы инфаркта миокарда
Выраженность признаков инфаркта зависит от стадии заболевания.
Предынфарктный период наблюдается не у всех пациентов, протекает в виде обострения и учащения приступов стенокардии и может продолжаться как часы и дни, так и несколько недель.
Острейший период сопровождается развитием ишемии миокарда и образованием участка некроза, продолжается от 20 минут до 3 часов. Основной признак - жгучая или давящая боль, которая часто появляется на фоне физической нагрузки или серьезного стресса. Боль может отдавать в левую руку, плечо, шею, лопатку или нижнюю челюсть.
Болевые ощущения отличаются продолжительностью (более 30 минут) и не снимаются даже повторным приемом нитроглицерина.
Другие симптомы инфаркта миокарда:
- холодный пот;
- страх смерти, резкая слабость;
- одышка, удушье;
- иногда рвота.
Первая помощь при инфаркте миокарда: при обнаружении хотя бы нескольких перечисленных симптомов необходимо немедленно вызвать скорую помощь! Больного нужно положить, обеспечить доступ свежего воздуха. До прибытия врачебной бригады возможны прием нитроглицерина 1 таблетки (или изокета 1 дозы) под язык.
Острый период инфаркта миокарда начинается с момента образования очага некроза на миокарде и длится от 2 до 14 суток.
В этом периоде человек может не испытывать боли. Из-за образования участка некроза и воспаления тканей сердца повышается температура тела. У больного сохраняются и нарастают признаки сердечно-сосудистой недостаточности. Артериальное давление понижено или нормальное.
Первая помощь та же: незамедлительное обращение в скорую.
Подострый период сопровождается формированием рубцовой ткани, продолжается 4-8 недель. Для этого периода инфаркта миокарда не характерны боли в сердце и лихорадка.
Состояние больного нормализуется, АД и частота пульса постепенно приближаются к норме, ослабевают проявления сердечно-сосудистой недостаточности.
Постинфарктный период - все симптомы проходят, лабораторные показатели постепенно возвращаются к норме. Организм приспосабливается к последствиям изменений структуры сердечной мышцы.
Симптомы инфаркта миокарда при атипичных формах болезни:
Абдоминальная - симптомы маскируются под признаки заболеваний брюшной полости: боли и вздутие в животе, тошнота.
Астматическая - у больного наблюдаются одышка, приступы удушья.
Церебральная - проявления мозговых нарушений: головная боль, головокружение, спутанность сознания.
Аритмическая - человек жалуется на учащенное сердцебиение или сбои в сердцебиении.
Отечная форма - имеются выраженные периферические отеки мягких тканей.
Острый инфаркт миокарда (субэндокардиальный и трансмуральный)
Инфаркт миокарда (ИМ) - это ишемический некроз сердечной мышцы, развивающийся в результате острой недостаточности коронарного кровообращения.
ИМ является одной из самых распространенных причин смертности и инвалидизации населения, как в нашей стране, так и за рубежом.
В последние годы отмечается рост заболеваемости ИМ, особенно среди лиц молодого и среднего возраста. Несмотря на повсеместное снижение госпитальной летальности от ИМ, общая смертность от этого заболевания до сих пор остается высокой, достигая 30-50% от общего числа заболевших. Причем большая часть летальных исходов наступает на догоспитальном этапе.
Код протокола: E-013 "Острый инфаркт миокарда (субэндокардиальный и трансмуральный)"
Профиль: скорая медицинская помощь
Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
При трансмуральном ИМ (инфаркте миокарда с зубцом Q) очаг некроза захватывает либо всю толщу сердечной мышцы от субэндокардиальных до субэпикардиальных слоев миокарда, либо большую его часть, что находит свое отражение на поверхностной ЭКГ в виде формирования патологического зубца Q или комплекса QS в нескольких электрокардиографических отведениях. Отсюда и синоним трансмурального ИМ - “инфаркт миокарда с зубцом Q”. Как правило, такое повреждение сердечной мышцы достаточно обширно и очаг некроза распространяется на 2 и больше сегментов левого желудочка (крупноочаговый ИМ).
При нетрансмуральном ИМ (инфаркте миокарда без зубца Q) очаг некроза захватывает только субэндокардиальные или интрамуральные отделы левого желудочка (ЛЖ) и не сопровождается патологическими изменениями комплекса QRS (“инфаркт миокарда без зубца Q”). В течение длительного времени в отечественной литературе для обозначения ИМ без зубца Q использовался термин “мелкоочаговый ИМ”. Действительно, в большинстве случаев ИМ без зубца Q существенно меньше по протяженности, чем трансмуральный инфаркт, хотя нередко встречаются случаи обширного субэндокардиального ИМ, распространяющегося на несколько сегментов ЛЖ, но затрагивающего только субэндокардиальные слои миокарда.
Первичный ИМ диагностируется при отсутствии анамнестических и инструментальных признаков перенесенного в прошлом ИМ.
Повторный ИМ диагностируется в тех случаях, когда у больного, у которого имеются документированные сведения о перенесенном в прошлом ИМ, появляются достоверные признаки нового очага некроза.
При рецидивирующем ИМ клинико-лабораторные и инструментальные признаки формирования новых очагов некроза появляются в сроки от 72 ч. (3 суток) до 28 дней после развития ИМ, т.е. до окончания основных процессов его рубцевания.
Иногда выделяют так называемый продромальный период, который в известной степени соответствует понятию нестабильной стенокардии, осложнившейся развитием ИМ.
Диагностика
Жалобы и анамнез
Главным клиническим признаком инфаркта миокарда является ангинозная боль, с которой заболевание начинается в 90-95% случаев.
Помимо ангинозной, при инфаркте миокарда встречаются и другие разновидности боли, различающиеся по причинам возникновения, характеру, длительности, прогностическому значению и методам оказания неотложной помощи.
Характер ангинозной боли при инфаркте миокарда аналогичен таковой при стенокардии, но выражена она сильнее, при большой интенсивности боль воспринимается как "кинжальная", раздирающая, разрывающая, жгучая, палящая, "кол в грудной клетке".
Локализация ангинозной боли - обычно за грудиной в глубине грудной клетки, реже - в левой половине грудной клетки или в надчревной области.
Начало ангинозной боли при инфаркте миокарда - внезапное, часто в утренние часы, длительность - несколько часов.
Особенности ангинозного болевого синдрома при инфаркте миокарда зависят от локализации и течения заболевания, фона, на котором оно развивается, и возраста пациента. У 90% молодых пациентов ангинозный статус проявляется ярко. У пациентов пожилого и старческого возраста типичная загрудинная боль встречается лишь в 65% случаев, а в 23% случаев в остром периоде инфаркта миокарда она вообще не наблюдается, причем при безболевой форме заболевание протекает тяжело. В большинстве случаев она не купируется полностью нитроглицерином, а иногда и повторными инъекциями наркотических анальгетиков.
По силе боль при инфаркте миокарда варьирует от сравнительно нетяжелой до чрезвычайно сильной, невыносимой. Больные чаще всего жалуются на сжимающие, давящие, реже - жгучие, режущие или покалывающие ощущения. Наиболее типично чувство сжатия или давления за грудиной. Иногда боль охватывает всю грудную клетку.
Локализация боли в надчревной области более характерна для нижнего (заднего) инфаркта миокарда. При атипичном болевом варианте может наблюдаться только боль в области иррадиации - например, в левой руке. Хотя сила и продолжительность болевого приступа не всегда соответствуют величине инфаркта, в целом при обширных поражениях болевой синдром более продолжителен и интенсивен.
Характерной особенностью боли при инфаркте миокарда является ее выраженная эмоциональная окраска. Она может сопровождаться чувством страха, возбуждения, беспокойства. В то же время следует отметить, что болевой синдром может быть смазанным, невыраженным и маскироваться обычным приступом стенокардии. В ряде случаев приступ может проходить самостоятельно.
Другие известные варианты начала инфаркта миокарда - астматический, абдоминальный, аритмический, цереброваскулярный или бессимптомный - в чистом виде встречаются значительно реже.
Астматический вариант чаще всего наблюдается у больных с обширным повторным инфарктом миокарда, при котором вследствие суммарного поражения сердечной мышцы быстро развивается клиника острой левожелудочковой недостаточности. В ряде случаев в процесс вовлекаются сосочковые мышцы, что обусловливает возникновение митральной регургитации вследствие относительной недостаточности митрального клапана.
Абдоминальный вариант характеризуется локализацией болевого синдрома в надчревной области и диспептическими расстройствами. Наиболее часто он развивается при нижнем инфаркте миокарда. Такой вариант течения заболевания необходимо дифференцировать с острым панкреатитом, перфоративной язвой, тромбозом мезентериальных сосудов.
Аритмический вариант наблюдается в тех случаях, когда в клинической картине преобладают выраженные расстройства ритма и проводимости - пароксизмы
суправентрикулярной либо желудочковой тахикардии, полная атриовентрикулярная блокада. Аритмия часто сопровождается выраженным снижением АД.
Цереброваскулярный вариант наиболее часто встречается у пациентов пожилого возраста со значительно нарушенным мозговым кровообращением. Он может проявляться обмороком, головокружением, тошнотой, рвотой, иногда - признаками преходящего нарушения мозгового кровообращения. Наконец, у части больных инфаркт миокарда протекает с минимальными жалобами либо они вообще отсутствуют.
1. У 90-95% больных отмечаются выраженный болевой синдром или выраженная одышка, что позволяет заподозрить начало инфаркта миокарда.
2. Следует госпитализировать и наблюдать больных с выраженной болью в надчревной области, которая не сопровождается признаками раздражения брюшины, выраженными нарушениями гемодинамики вследствие аритмий, а также больных с мозговыми эпизодами неясного генеза. Динамическое наблюдение и регистрация ЭКГ позволяют в большинстве таких случаев поставить правильный диагноз.
3. Крайне важно знать время начала инфаркта миокарда, которое чаще всего связывают с появлением интенсивного болевого синдрома. От этого зависит выбор тактики лечения.
Инфаркт миокарда
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Инфаркт миокарда: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфаркт миокарда (ИМ) - это омертвление участка сердечной мышцы вследствие недостаточного ее кровоснабжения с развитием характерной клинической картины.
Причины появления инфаркта миокарда
Сердце - полый мышечный орган, имеющий форму конуса. Стенки сердца состоят из трех слоев. Внутренний слой - эндокард - выстилает полости сердца изнутри, и его выросты образуют клапаны сердца. Средний слой - миокард - состоит из сердечной мышечной ткани. Наружный слой - перикард. Сердце человека имеет четыре камеры: два предсердия и два желудочка. В правое предсердие поступает кровь из тканей самого сердца и всех частей тела (по верхней и нижней полым венам). В левое предсердие впадают четыре легочные вены, несущие артериальную кровь из легких. Из правого желудочка выходит легочный ствол, по которому венозная кровь поступает в легкие. Из левого желудочка выходит аорта, несущая артериальную кровь в сосуды большого круга кровообращения. Кислород к миокарду сердца доставляется по коронарным артериям.
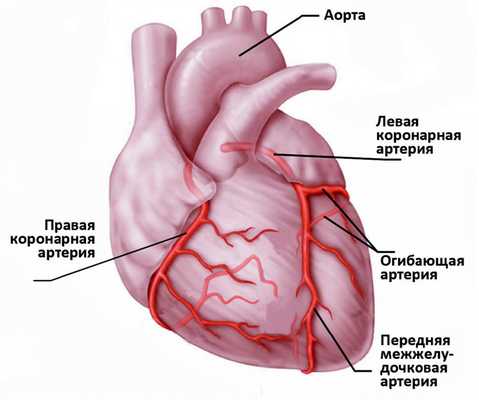
Сердце очень чувствительно к недостатку кровоснабжения (дефициту кислорода). В случае закупорки крупной коронарной артерии и при отсутствии эффективного альтернативного кровообращения по другим сосудам уже через 30 минут в пораженном участке начинается гибель кардиомиоцитов (мышечных клеток сердца).
Нарушение кровообращения вследствие атеросклеротического поражения коронарных артерий в 97-98% случаев имеет основное значение в возникновении инфаркта миокарда.
Атеросклерозом может поражаться как одна коронарная артерия, так и все три. Степень и протяженность сужения артерии могут быть различными. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
Где может формироваться тромб:
- на месте разрыва уязвимой (нестабильной) атеросклеротической бляшки;
- на дефекте (эрозии) эндотелия коронарной артерии, не обязательно локализованном на поверхности атеросклеротической бляшки;
- в месте гемодинамически незначимого сужения коронарной артерии.
Развивающийся некроз миокарда может быть различных размеров, а некроз, проходящий через все слои сердца (трансмуральный) может стать причиной разрыва миокарда.
Образование очагов некроза в миокарде сопровождается изменением размера, формы и толщины стенки сердца, а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии с увеличением объема и массы.
Такие сопутствующие состояния как: анемия, воспаление, инфекция, лихорадка, метаболические или эндокринные расстройства (в частности, гипертиреоз) могут спровоцировать или утяжелить ишемию миокарда.
К факторам риска развития инфаркта миокарда относятся:
- гиперлипидемия (нарушение нормального соотношения липидов крови);
- курение,
- сахарный диабет,
- артериальная гипертензия,
- абдоминальное ожирение,
- психосоциальные причины (стресс, депрессия и т.д.),
- низкая физическая активность,
- несбалансированное питание и потребление алкоголя.
Классификация инфаркта миокарда
I. Острый инфаркт миокарда.
- Острый трансмуральный инфаркт передней стенки миокарда.
- Острый трансмуральный инфаркт нижней стенки миокарда.
- Острый трансмуральный инфаркт миокарда других уточненных локализаций.
- Острый трансмуральный инфаркт миокарда неуточненной локализации.
- Острый инфаркт миокарда неуточненный.
- Повторный инфаркт передней стенки миокарда.
- Повторный инфаркт нижней стенки миокарда.
- Повторный инфаркт миокарда другой уточненной локализации.
- Повторный инфаркт миокарда неуточненной локализации.
- Гемоперикард.
- Дефект межпредсердной перегородки.
- Дефект межжелудочковой перегородки.
- Разрыв сердечной стенки без гемоперикарда.
- Разрыв сухожильной хорды.
- Разрыв сосочковой мышцы.
- Тромбоз предсердия, ушка предсердия и желудочка сердца.
- Другие текущие осложнения острого инфаркта миокарда.
- Коронарный тромбоз, не приводящий к инфаркту миокарда.
- Синдром Дресслера - постинфарктный склероз.
- Другие формы острой ишемической болезни сердца.
- Острая ишемическая болезнь сердца неуточненная.
Симптомы инфаркта миокарда
При инфаркте миокарда в результате нарушения кровообращения в пораженном участке сердца накапливаются продукты обмена, которые раздражают рецепторы миокарда и коронарных сосудов, что проявляется острой болью. Болевой приступ приводит к выбросу адреналина и норадреналина корой надпочечников.
Боль при типичном течении инфаркта миокарда является основным его признаком. Она возникает за грудиной, иногда может отдавать в левую руку, левое плечо, горло, нижнюю челюсть, в подложечную область.
По интенсивности и длительности такая боль в значительной степени превосходит обычный приступ стенокардии. Боль не снимается приемом нитроглицерина. Длительность болевого синдрома может быть различной - от 1 часа до нескольких суток. Иногда инфаркт миокарда сопровождается резкой слабостью, головокружением, головной болью, рвотой, потерей сознания. Больной выглядит бледным, губы синеют, наблюдается потливость.
В первые сутки развития инфаркта миокарда может регистрироваться тахикардия (учащенное сердцебиение), нарушение ритма, повышение температуры до 37-38℃.
Выделяют следующие клинические варианты:
- астматический - протекает как приступ бронхиальной астмы (присутствуют одышка, затрудненное дыхание, чувство нехватки воздуха);
- гастралгический - характеризуется болями в области желудка с распространением в загрудинное пространство, может быть отрыжка, икота, тошнота, многократная рвота, вздутие живота;
- аритмический - возникают нарушения ритма сердца, угрожающие жизни;
- церебральная - характеризуется нарушением мозгового кровообращения (наблюдаются тошнота, головокружение, нарушение сознания с развитием обморока);
- бессимптомный - инфаркт миокарда без типичного болевого приступа. В связи с несоблюдением постельного режима и отсутствием должного лечения протекает неблагоприятно.
Существуют четкие критерии диагностики инфаркта миокарда:
- клиническая картина инфаркта миокарда;
- картина инфаркта миокарда по данным ЭКГ;
- наличие новых участков миокарда со сниженным кровообращением или нарушение сократимости миокарда по данным инструментальных исследований;
- выявление тромбоза коронарных артерий по данным ангиографии.
- определение уровня биохимических маркеров повреждения кардиомиоцитов в крови;
Синонимы: Тн I вч; сердечный Тн I вч; сТн I вч. Tn I hs; cardiac-specific troponin I, high sensitivity; cTn I hs. Краткая характеристика определяемого вещества (Тропонин) Тропонины - небольши�.
Инфаркт

Инфаркт - это атрофическое изменение участка миокарда с высоким риском некроза поврежденных тканей и последующим их рубцеванием. Развивается при нарушении кровообращения в сердечной мышце с обтурацией коронарных сосудов тромбом. Представляет собой тяжелую форму ишемической болезни сердца и проявляется жгучей, давящей, колющей болью в области грудины и окружающих структур. Требует экстренной госпитализации с оказанием неотложной помощи.
Причины развития инфаркта
Основные причины инфаркта миокарда - атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
- гормональные нарушения и сбои - климакс, сахарный диабет;
- длительный прием некоторых медикаментов - гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
- гипертония;
- курение - вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
- ожирение и нарушение липидного обмена в целом - изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
- малоподвижный образ жизни;
- злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
- частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
Симптомы и признаки инфаркта миокарда
Развитие симптомов зависит от формы инфаркта, его обширности и типа проявлений.
Самое важное для пациента - умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
Первые признаки инфаркта:
- выраженная стенокардия;
- одышка;
- затрудненное дыхание;
- болезненность в животе;
- головная боль;
- неприятные ощущения в области груди - чувство сжатия, давления;
- дискомфорт в верхней части тела;
- ощущение тревожности и сильного беспокойства, бессонница.
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель.
Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия инфаркта - проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим. К общим прединфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
Острая стадия инфаркта - наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
- разрыв сердечной мышцы;
- закупорка коронарного сосуда тромбом;
- нарушение кровообращения мозга.
Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия инфаркта - начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия инфаркта - завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
Формы и типы поражений инфаркта
В зависимости от объема повреждений различают:
- мелкоочаговый инфаркт - поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
- крупноочаговый инфаркт - симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.
С учетом особенностей симптоматики различают:
- ангинозную форму - с выраженной стенокардией и болезненными ощущениями в области горла;
- астматическую форму - с сильной одышкой и загрудиной болью, которые быстро переодят в удушье и сердечную астму. Сопровождается отеком легких, посинением губ, сильным кашлем и хрипами;
- гастралгическую форму - проявляется неспецифической колющей болью во всем животе и напоминает приступ язвенной болезни. Наблюдаются характерные кишечные реакции: тошнота, рвота, отрыжка, вздутие живота, диарея. Как правило, развивается при сильном физическом и психическом истощении;
- церебральную форму - с отсутствием боли в области сердца и общим набором симптомов прединсультного состояния: головные боли, головокружение, тошнота, рвота. онемение или паралич рук, замедленная речь;
- аритмическую форму - с выраженной аритмией и снижением артериального давления; сопровождается кардиогенным шоком, который вызывает снижение сократительной способности миокарда с высоким риском смертельного исхода. Ситуацию усугубляет сложности выявления данной формы с помощью ЭКГ;
- отечную форму - наблюдается обширный отек тканей организма с увеличением печени. Часто развивается у людей с сердечной недостаточностью;
- безболевую форму - когда болезненные ощущения в организме отсутствуют полностью или сильно сглажены;
- малосимптомную форму - может проявляться только выраженной усталостью и сонливостью. Считается самым опасным вариантом инфаркта, так как диагностируется слишком поздно для успешного исхода лечения.
Осложнения инфаркта
Если обструкцию коронарного сосуда вовремя не устранить, участок мышечной ткани отмирает и замещается рубцовой тканью. Это провоцирует развитие целого ряда сердечных патологий:
- аритмия - если при инфаркте миокарда наблюдается повреждение участка проводящей системы сердца, происходит «короткое замыкание» с нарушением сердечного ритма различной степени тяжести;
- сердечная недостаточность - при обширном поражении возникает недостаток мышечной ткани для полноценного сокращения сердца и циркуляции крови; возникают одышка, усталость, отеки;
- патологии работы клапанов - при поражении близрасположенных участков миокарда;
- остановка сердца - при ослаблении мышечной ткани, особенно при повторном инфаркте, возможны разрывы миокарда с мгновенным летальным исходом.
Постинфарктный синдром, или синдром Дресслера - осложнение с аутоиммунным механизмом развития. Возникает на 2-й неделе от начала приступа с частотой 3-4%. Организм начинает воспринимать клетки сердечной мышцы как чужеродные и атакует их, вызывая аутоиммунные плевриты, перикардиты, пневмониты, синовииты с выраженным повышением температуры тела до 39 С и общей слабостью организма. Риск возникновения патологии особенно высок при обширных и повторных инфарктах.
Диагностика инфаркта

Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
Основные методы диагностики - инструментальное обследование и лабораторные тесты.
- - график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др; - выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
- сцинтиграфию миокарда (радиоизотопное исследование) - принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
- коронарографию - определяет состояние сосудов сердца и наличие тромбов;
- позитронно-эмиссионную томографию - для выявления участков мышечной ткани с нарушением кровообращения;
- МРТ, КТ - для формирования общей картины структур сердца - размер, состояние камер, наличие гипертрофий, тромбов.
Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров - ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.
- тропониновый тест - наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
- миоглобиновый тест - миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола - у мужчин она при равном объеме поражений будет выше;
- лактатдегидрогеназный тест - определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
- креатинфосфокиназный тест - выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
- аспартатаминотрансферазный (АСТ) тест - наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
Общий и биохимический анализы крови выявляют:
- увеличение уровня лейкоцитов;
- повышение СОЭ;
- «воспалительные» белки - С-белок, фибриноген, гамма-глобулин и др.
Лечение инфаркта
Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей. Базовые мероприятия проводят сразу после госпитализации, до окончания основной диагностики:
- устраняют болевой синдром - используют медикаментозную терапию с использованием различного спектра лекарственных средств - начиная от нитроглицерина (подъязычно, внутривенно) и заканчивая инъекциями морфина;
- восстанавливают кровообращение - применяют тромболитики, антикоагулянты, антиагреганты.
Дальнейшая терапия, в зависимости от данных обследования, направлена на предупреждение и устранение аритмий, кардиогенного шока, сердечной недостаточности. Назначают прием антиаритмических средств, спазмолитиков, седативных препаратов, адреноблокаторов и т.п.
Первая помощь при инфаркте
При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать - вызвать «скорую помощь»:
- 103 - телефон медслужбы;
- 112 - единый номер экстренных служб.
Эти номера действуют как для мобильных, так и для стационарных телефонов.
До прибытия кардиобригады:
- отстраните пострадавлшего от любой физической нагрузки;
- уложите его в постель, слегка приподняв изголовье;
- ослабьте стягивающую одежду - расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- постарайтесь успокоить человека - поговорите с ним, дайте выпить воды;
- если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
- обеспечьте доступ свежего воздуха в помещение - откройте окна, двери;
- контролируйте АД и пульс, дожидаясь приезда «скорой»;
- при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно «уронить» давление.
Профилактика инфаркта

- коррекция рациона питания - исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
- поддержание режима физической активности - занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе - это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
- откажитесь от вредных привычек;
- старайтесь избегать длительных стрессов и психологических перегрузок;
Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом - там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови.
Сердце человека на протяжении всей жизни постоянно качает кровь, которая снабжает организм кислородом и питательными веществами. Весь этот процесс происходит благодаря коронарным артериям (это сосуды сердца, по которым циркулирует кровь).
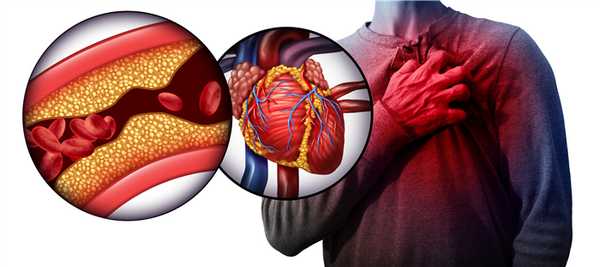
При блокировании кровотока одной из этих артерий возникает тяжелое состояние, которое называют инфарктом миокарда или сердечным приступом. В результате чего к участку сердца, где произошло блокирование кровотока, поступает мало крови, и сердечная мышца становится слабой. Человек при этом ощущает сильную боль в сердце.
Чаще всего инфаркту подвержены мужчины от 45 лет и женщины от 50 лет. Но среди пациентов, перенесших инфаркт, встречаются и люди более молодого возраста. Образ жизни и факторы риска способствуют появлению болезни.
Основная причина инфаркта миокарда - ишемическая болезнь сердца, в результате которой возникает атеросклероз сосудов.
Атеросклероз - заболевание, при котором происходит накопление холестерина на стенках сосудов. Жировые отложения или холестерин поступают в организм с пищей, со временем откладываются в виде бляшек и препятствуют току крови.
Такое состояние связано с повышенным уровнем холестерина. Липопротеины низкой плотности - это «плохой» холестерин, который и является причиной атеросклероза. Кроме него есть и «хороший» холестерин - липопротеины высокой плотности, который защищает сердце от сердечно-сосудистых заболеваний. На стенках сосудов накапливается именно «плохой» холестерин.
Бляшки способны находиться на сосудах долгие годы, а могут перекрыть сосуд сердца, вызвав инфаркт миокарда.
Инфаркт миокарда имеет множество факторов риска
- Возраст. Считается, что с возрастом риск развития инфаркта возрастает. Чаще всего это состояние появляется после 65 лет.
- Пол. Инфаркт миокарда развивается чаще всего у мужчин.
- Гипертония, или повышенное артериальное давление.
- За норму считается показатель артериального давления не более 130/80 мм ртутного столба. Давление выше 140/90 мм рт. ст. является повышенным. Такой показатель увеличивает риск развития инфаркта.
- Сахарный диабет. Люди с данным заболеванием также имеют высокий риск развития артериальной гипертонии и высокого холестерина, что может привести к инфаркту.
- Наследственность. Инфаркт миокарда чаще возникает у людей, чьи родители страдали от гипертонической болезни, повышенного холестерина или перенесли инфаркт.
- Лишний вес, в особенности ожирение.
- Малоподвижный образ жизни. Спорт и любые упражнения тонизируют сосуды, укрепляют их. При недостатке физической активности происходит быстрое накопление холестерина на стенках сосудов. Доказано, что люди, ведущие малоподвижный образ жизни, в два раза чаще страдают сердечными приступами.
- Вредные привычки.
Частое употребление алкоголя повышает риск развития сердечных приступов. Курение также опасно для сердца. Пристрастие к табаку вызывает высокое давление, а также повышает риск тромбообразования.
Симптомы сердечного приступа
Признаки инфаркта миокарда бывают разные. Это может быть легкая боль, дискомфорт. Встречаются и выраженные боли. Но есть общие симптомы, которые указывают на инфаркт.
Основной симптом - боль в груди. Давящая, жгучая, сжимающая,- обычно так описывают пациенты боль при сердечном приступе.
Часто эта боль распространяется в левую руку, плечо, в челюсть, в шею или спину. При этом нередко отмечается головокружение и головная боль, тошнота и рвота, затруднение дыхания.
При сердечном приступе боль длится несколько минут, потом может исчезнуть. Затем через некоторое время снова возвращается с большей интенсивностью. Часто пациенты с инфарктом отмечают потливость, сильное сердцебиение, беспокойство.
Некоторые люди ощущают не столько боль, сколько чувство тяжести и несварения в желудке. Как правило, боли не удается прекратить обычными сосудорасширяющими (валидол, нитроглицерин), а иногда даже наркотическими средствами. В некоторых случаях могут быть обмороки, потеря сознания.
Формы инфаркта миокарда
Инфаркт миокарда имеет несколько форм: Трансмуральный инфаркт, Q-инфаркт, Правожелудочковый. Каждая из них отличается показателями на электрокардиограмме и нуждается в специальном лечении.

Сердечный приступ у пожилых
Периоды инфаркта
- Предынфарктный период. Длится от нескольких минут до месяцев. В течение этого периода приступы усиливаются по интенсивности боли.
- Острейший период. При нем происходит некроз сердечной мышцы. Длится этот период до нескольких часов. Острейший период, в котором происходит развитие ишемии и некроз сердечной мышцы, длится до нескольких часов. Может иметь типичный и атипичный вариант течения.
- Острый период. Длится до 10 дней. Боли в сердце уменьшаются, может значительно упасть артериальное давление и подняться температура.
- Подострый период. Длится около двух месяцев. В этом периоде происходит формирование рубца. Боль отсутствует.
- Постинфарктный период. Человек не ощущает болевого синдрома. На ЭКГ видны изменения, которые остаются на всю жизнь.
Атипичные формы инфаркта миокарда
Как было уже сказано выше, основной симптом инфаркта - боль за грудиной. Но бывают и другие формы сердечного приступа, которые маскируются под другие болезни.
- Периферическая. Для такой формы характерна боль в левой руке, в горле. При этом пациенты также отмечают потливость и слабость.
- Астматическая форма. По симптомам очень схожа с бронхиальной астмой- появляется одышка, кашель и мокрота.
- Абдоминальная. При такой форме инфаркта у человека наблюдаются боли в правом подреберье, тошнота и рвота.
- Коллаптоидная. Эта форма инфаркта проявляется снижением артериального давления, головокружением, потемнением в глазах. Боли в сердце отсутствуют.
Осложнения после инфаркта миокарда
Чаще всего сердечная мышца начинает восстанавливаться сразу после сердечного приступа. На это у мышцы уходит приблизительно 2-3 месяца.
В том месте, где был некроз сердечной мышцы, остается рубец. В результате сердце не может качать столько же крови, как до сердечного приступа, и у человека может быть осложнение в виде сердечной недостаточности. Появляется слабость, кашель, отек ног и одышка.
Кроме того, довольно часто у лиц, перенесших инфаркт, могут наблюдаться нарушения ритма сердца. Это состояния, при которых сердечный ритм становится меньше или больше нормы. Чаще всего после перенесенного инфаркта встречаются такие нарушения ритма, как желудочковая экстрасистолия (нарушение, при котором происходит преждевременное сокращение желудочков сердца). Наличие повышенного давления, сахарного диабета и вредных привычек увеличивает риск развития нарушений ритма.
Кардиогенный шок - еще одно грозное осложнение инфаркта миокарда. При этом резко снижается артериальное давление- ниже 80 мм ртутного столба, происходит нарушение сознания, появляется синюшность кожи (цианоз), увеличивается частота сердечных сокращений (тахикардия).

Как и любое другое заболевание, инфаркт можно выявить и диагностировать.
- Основной метод диагностики - ЭКГ ( электрокардиограмма). Процедура позволяет определить участок сердца, в котором произошло нарушение, а также своевременно выявить осложнения.
- Анализы крови. Еще один важный метод выявления инфаркта миокарда - сдача крови (общий анализ крови, биохимический анализ). В данных анализах обращают внимание на некоторые показатели, которые имеют значение при сердечном приступе.
- Эхокардиография. Это метод диагностики сердца, который позволяет выявить повреждения в структурах сердца (клапаны, перегородки).
- Коронарография - обследование, основанное на принципе рентгена. Этот вид диагностики способно определить, в какой именно коронарной артерии произошло нарушение и участок сердца, в котором предположительно оно может случиться.
Как лечить инфаркта миокарда?
При появлении болей в груди можно помочь себе до приезда «скорой».
Что делать при сердечном приступе?
- Принять таблетку нитроглицерина под язык или одну дозу в виде аэрозоля.
- Позвонить «103».
- Дать больному разжевать таблетку аспирина.
- Срочно доставить больного в ближайшее отделение больницы для оказания врачебной помощи.
Лечение инфаркта миокарда включает в себя: остановку боли, которая возникает при инфаркте. Затем больному назначают антикоагулянты и тромболитики, которые не дают некрозу сердечной мышцы разрастаться.
Важно предупреждать осложнения. Как было уже сказано, инфаркт может иметь последствия, угрожающие жизни. С этой целью пациенту назначают препараты от аритмии, нарушений ритма.
Кроме лечения препаратами, существуют инструментальные методы, например, ангиопластика. Через специальный катетер вводят стент, который раздувается в поврежденном сосуде, отталкивая бляшки к стенкам сосуда. При этом кровоток восстанавливается.
Прогноз
Прогноз после перенесенного инфаркта может быть разным, в зависимости от тяжести состояния и образа жизни.
Если сердечная мышца повредилась довольно сильно, то это может привести к летальному исходу. У пациентов, которых был сердечный приступ, высок риск повторного приступа.
Избежать повторного инфаркта можно только улучшив свой образ жизни, а также при соблюдении лечения. Сердечный приступ увеличивает риск развития других заболеваний сердца, особенно у пожилых людей, лиц страдающих сахарным диабетом или заболеваниями сосудов.
Как предупредить инфаркт миокарда?
Для того, чтобы предупредить инфаркт миокарда, стоит соблюдать методы профилактики.
- Вести здоровый образ жизни, обеспечить себе разнообразное питание с низким содержанием «плохого» холестерина, с высоким содержанием клетчатки. Стоит уменьшить потребление насыщенных жиров, их должно быть менее 7% от общего числа калорий. А вот источник полезных жиров - увеличить. Для этого нужно употреблять в пищу больше омега-3-жирных кислот.
- Отказаться от курения, ограничить потребление алкогольных напитков.
- Контролировать артериальное давление - не более 130/80 мм ртутного столба.
- Контролировать вес тела. Лишний вес - большой враг здоровья. Ваш индекс массы тела (ИМТ) должно быть 18,5-24,8.
- Кроме общих рекомендаций по уменьшению риска развития инфаркта миокарда, есть и советы для тех, кто уже перенес сердечный приступ.
Врач может порекомендовать своему пациенту принимать на постоянной основе некоторые препараты, которые будут контролировать сердечный ритм и предупреждать повторные приступы (аспирин, ингибиторы АПФ, бета-блокаторы).
Читайте также:
