Влияние токсинов и лекарств на плод беременной
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Различные лекарственные препараты могут оказывать негативное влияние на плод, однако степень этого влияния зависит от многих факторов. Беременным женщинам целесообразно воздержаться от приема любых лекарственных средств в первом триместре беременности, за исключением случаев, когда препараты назначает лечащий врач. На вопросы о приеме лекарств при беременности отвечают врачи медицинских клиник «Арт-Мед».
Здравствуйте. В Вашем случае повышен риск внутриутробной гибели плода и выкидыша на сроке до 8 недель. После этого срока риск будет такой же как у всех.
Риск патологии плода в данном случае не повышен.
Препараты висмута действуют преимущественно местно. Риск для плода не повышен.
Если выздоровели можете планировать беременность в этом цикле.
В Вашем случае повышен риск внутриутробной гибели плода и выкидыша на сроке до 8 недель беременности. После этого срока риск будет такой же, как у всех - популяционный. Препараты висмута действуют местно и практически не всасываются в кровь.
Риск для плода практически не повышен.
В Вашем случае повышен риск внутриутробной гибели плода и выкидыша на сроке до 8 недель беременности. После этого срока риск будет такой же как у всех - т.е. популяционный.
Препарат на этом сроке вы можете применять. Плод уже сформировался.
В Вашем случае умеренно повышен риск пороков развития у плода - примерно на 3-4% по сравнению с популяционным риском. Оснований для прерывания беременности на данном этапе нет. Желательно сделать экспертное УЗИ в 20-24 недели, а на основании его можно будет дать более определённый прогноз.
Риск для плода повышен незначительно по сравнению с популяционным по приёму препарата. Но в дальнейшем лекарство лучше применять в виде интраназального спрея. Но у Вас также повышен риск хромосомных аномалий у плода в связи с Вашим возрастом. Рекомендую консультацию генетика для решения вопроса об обследовании плода.
Риск ВПР плода повышен незначительно. Повода для беспокойства нет.
Баралгин противопоказан в 1 и 3 триместре. Во 2-м триместре - по строгим показаниям.
Данные антибиотики допустимо применять во время беременности, в связи с низким риском для плода.
Амоксиклав разрешен для приема во время беременности. Местные препараты - не противопоказаны. Антигистаминные назначаются с осторожностью.
В Вашем случае, в связи с приёмом препаратов повышен риск внутриутробной гибели плода и выкидыша на сроке до 8 недель. После этого срока риск по этому показателю будет такой же как у всех. Но у Вас ещё повышен риск по хромосомным аномалиям плода в связи с возрастом. Вам желательна консультация генетика для решения вопроса о выборе метода перинатальной диагностики плода.
Данные препараты допустимо применять во время беременности.
Согласно инструкции по применению, Фосфоглив противопоказан при беременности. Вам следует обратиться на консультацию к генетику для оценки Вашего индивидуального риска. Что касается заболевания молочницей - это вопрос индивидуальный. Для того, чтобы назначить лечение на раннем сроке, надо определить насколько выражен процесс и чем вызван. Обратитесь на консультацию к гинекологу для сдачи анализов и за необходимым лечением.
Влияние токсинов и лекарств на плод беременной
Известно, что в мире 1% врожденных аномалий и выкидышей были спровоцированы воздействием лекарственных препаратов [3]. Бесконтрольный прием лекарств, неправильное их комбинирование, незнание побочных действий того или иного препарата приводят к возникновению пороков развития у детей. По статистике более 80% женщин в России во время беременности принимали лекарственные препараты [7]. Из них очень большое количество занимались самолечением, вычитав статьи на сайтах в Интернете, на форумах или по рекомендациям своих знакомых. Данная проблема диктует тщательное обоснование и резюмирование негативного влияния и возможности комбинирования лекарственных препаратов на зародыш, а затем плод. Требует более глубокого изучения определенных групп лекарств, оказывающих пагубное воздействие на плод, вызывая его гибель не только на ранних стадиях беременности, но и на третьем триместре тоже. В данной статье будут приведены примеры пагубного воздействия, примеры лекарств, оказывающие пагубные воздействия. Цель: изучить проблемы негативного влияния лекарственных препаратов на организм беременной женщины, на развитие зародыша в период беременности, поскольку в данный период неправильный прием лекарств ведет к необратимым органическим и функциональным изменениям плода беременной.
2. Ушкалова, Е. А. Проблемы безопасности применения лекарственных средств во время беременности и кормления грудью / Е. А. Ушкалова, О. Н. Ткачева, Н. А. Чухарева // Акушерство и гинекология. — 2011. — № 2. — С. 4-7.
4. Koren G., Pastuszak A., Ito S. Drugs in pregnancy. In the book: Maternal-fetal toxicоlоgy. — New York-Basel, 2001. — P. 37-56.
5. Briggs G. G., Freeman R. K., Yaffe S. J. Drugs in pregnancy and lactation. — Lippincott Williams & Wilkins, Philadelphia, USA, 2005. — 1858 p.
6. Briggs G. G., Freeman R. K., Yaffe S. J. Drugs in pregnancy and lactation. Ninth ed. — Lippincott Williams & Wilkins, Philadelphia,USA, 2011. — 1703 p.
7. Белозерцев Ю.А., Кривошеева Е.М., Белозерцева Н.П. Токсическое действие лекарственных препаратов на плод и эмбрион: учеб. пособие. Чита: ИИЦ ЧГМА, 2006. 53 с
9. Первое всероссийское фармакоэпидемиологическое ис- следование «Эпидемиология использования лекарственных средств у беременных»: основные результаты / О. Н. Ткачева [и др.] // Акушерство и гинекология. — 2011. — № 2. — С. 4-7.
Врожденные аномалии у детей имеют широкий этиологический спектр. В настоящее время актуальность проблемы высока как на всем земном шаре, так и в России. Статистически частота врожденных пороков развития в России составляет 5-6 случаев на 1000 детей, тогда как в странах Европы 3-4 случая на 1000 родов. В настоящее время медицина не до конца выяснила причины врожденных аномалий у детей. Известно, что 10% врожденных пороков вызваны хромосомными и генетическими изменениями, 1% пороков вызваны действием лекарственных препаратов, в остальных 89% случаев изменения повлекли иные факторы. Путем рандомизированного исследования в странах мира лекарственные препараты во время беременности принимали более 80% опрошенных по данным Всемирной организации здравоохранения[2, 5]. Лекарства, которые выписывают доктора беременным, необходимы для нормального протекания беременности и развития здорового ребенка. Однако, есть определенный процент женщин, которые прибегают к самолечению, не выполняя указания врача. Во время беременности выделяют 3 триместра, в каждом из которых бесконтрольный и неправильный прием лекарственных средств может привести к врожденным порокам развития. Анализируя периоды беременности можно отметить, что отклонения от нормы будущего ребенка связаны с приемом лекарственных препаратов. Так, в первый триместр беременности, с 1-ой по 12-13-ю гинекологическую неделю, зародыш претерпевает ряд изменений, среди которых образование наружных половых органов, появляется точечно окостенение в хрящевом скелете, а также начинают функционировать мышцы, происходит окончание формирования плаценты[3]. (Рис.1) Во время 1-2 недели беременности, которые являются критическим периодом, эмбрион чувствителен к действию лекарств и при неправильном их приеме может произойти внутриутробная смерть зародыша. Второй триместр беременности длительностью с 14-ой по 26-ю гинекологическую неделю отличается относительным спокойствием, для этого периода характерно совершенствование органов и систем органов, которые начали закладываться в первом триместре. Третий триместр продолжается с 27-ой недели до родов. На данном этапе происходит формирование плода в плаценте. Происходит совершенствование нервной системы, почек, печени, органов чувств. Развиваются дыхательный, глотательный рефлексы. Плод набирает массу и активно растет в длину [3]. (Рис.1)
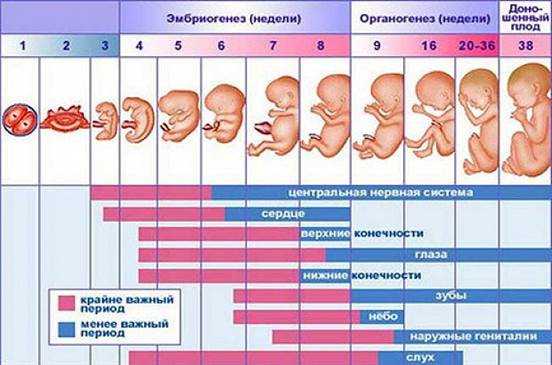
Рис.1 Внутриутробное развитие
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
Вопросы по приему лекарств при беременности
Курантил обычно назначают беременным для улучшения реологических и коагуляционных свойств крови, предотвращения возникновения тромбов, улучшения центрального и периферического кровотока. Желательно было бы, кроме имеющихся у Вас анализов, уточнить еще целый, достаточно широкий, круг вопросов, касающийся характера течения беременности на данном этапе, с уточнением показаний и противопоказания для назначения Вам курантила. Для решения вопроса о лечении упомянутых Вами инфекций целесообразно провести обследование мазков из влагалища методом ПЦР (полимеразная цепная реакция), использовать культуральный метод (посев) определить методом ИФА характер и количестово антител в крови к этим возбудителям. Вам необходима очная консультация акушер-гинеколога.
В первую очередь, все зависит от того вида лекарства, которое использовали для наркоза. Таких лекарств достаточно много. Вероятнее всего никакого влияния не будет, так как оно бы уже начало проявляться если бы что-то было. Однако целесообразно более тщательно наблюдаться у врача ультразвуковой диагностики и сделать тройной тест.
Все зависит от того по какому типу протекает у Вас нейроциркуляторная дистония с понижением или с повышением артериального давления или по смешанному типу. Необходимо определить характер гемодинамики в системе мать-плацента-плод с помощью допплерометрии. После результатов дополнительных обследований и осмотра врачем можно будет решать вопрос о назначении дополнительных лекарств. Все необходимые обследования и консультации Вы можете получить в ЛДЦ «АРТ-МЕД».
Этот препарат равно эффективен во всех формах выпуска - и в каплях, и в таблетках. Перед планируемой беременностью его можно применять, однако необходимо отменить после установления факта беременности.
На самомом деле Ваш врач абсолютно прав назначая вам лечение эритромицином. Такое лечение проводят у беременных. Это описано в серьезной медицинской литературе. Кроме эритромицина можно использовать клиндамицин и целый ряд других препаратов. Ваша информация о том, что "эритромицином сейчас беременных не лечат" мягко говоря не совсем правильная. Если не проводить лечение то возрастает риск внутриутробной инфекции, фетоплацентарной недостаточности, преждевременных родов и целого ряда других осложнений. Риск отсутствия лечения во много раз превышает риск самого лечения.
Вобэнзим не оказывает непосредственного влияния на тонус матки (т.е. не снижает тонус матки). Препарат обладает иммуномодулирующим, противоспалительным, противоотечным, фибринолитическим и антиагрегационным действием. Беременным женщинам препарат назначают под контролем врача. Вероятно препарат был Вам назначен в связи с наличием каках-либо обстоятельств, приводящих к угрозе прерывания беременности. Если у Вас возникли какие-либо сомнения, Вы можете обратиться за дополнительной консультацией и обследованием в медицинский центр «АРТ-МЕД».
Вероятнее всего никаких отрицательных последствий для ребенка не будет, так как лекарства применяли однократно и в незначительной дозировке. Было бы хуже, если-бы этого лечения Вам не применяли.
Согласно имеющимся данным и результатам исследований, амоксиклав не обладает тератогенным, эмбриотоксическим и фетотоксическим действием, т. е. не влияет отрицательно на плод. Об этом имеются указания во всех фармакологических справочниках. Другие указанные Вами препараты могут применяться при беременности при наличии инфекции.
Постравматическая эпилепсия по наследству не передается. Вопрос о приеме Бензонала следует обсуждать совместно с акушером и тем врачом, который назначает Вам Бензонал, если речь идет о приеме этого препарата во время беременности.
Целесообразно следовать указаниям Вашего врача, так как витамина Е и фолиевой кислоты в матерне недостаточно.
Кроме Матерны существует много других разновидностей препаратов, содержащих витамины и микроэлементы. На самом деле все эти препараты практически ни чем друг от друга не отличаются. В этой связи в аптеке Вы можете узнать, какой из препаратов есть в наличии, и его приобрести. Однако лучше всего просто употреблять в пищу продукты с высоким содержанием витаминов и микроэлементов (свежие овощи, фрукты и т.п.) пользы будет больше.
До 10-12 нед беременности применение каких-либо лекарственных препаратов весьма нежелательно, так как в эти сроки происходит закладка органов и систем плода. К сожалению, описанный Вами набор лекарственных средств, которые Вы принимали и их дозы, могут оказать негативное влияние на развитие плода. Дополнительное отрицательное влияние может оказать и урография, так как при этой методике используется рентгеновское излучение. Вам следует пройти углубленное исследование (гормональное, биохимическое, УЗИ) для уточнения характера развития плода. Все эти исследования и консультации Вы можете получить и в медицинском центре «АРТ-МЕД».
До 12 недель беременности при отсутствии строгих показаний и отсутствии выраженных клинических явлений какого-либо заболевания применение препаратов с профилактической целью в столь ранние сроки беременности нежелательно.
Вы не указали по какому поводу Вам назначено это лекарство. Колдакт при беременности можно принимать только в случае, если его потенциальная польза превышает риск его влияния на плод. Т.е. если есть необходимость подобного лечения и возможность заменить его другим лекарством, то лучше Колдакт не принимать.
Вероятность отрицательного влияния указанных Вами факторов на развитие плода существует. Однако, такая же вероятность, но по другим причинам, существует и у любой другой женщины. Существуют методики позволяющие оценить качество течения беременности и состояние плода в различные сроки беременности, которые используются в ЛДЦ «АРТ-МЕД». Решение относительно целесообразности пролонгирования берременности зависит от целого ряда факторов: срок беременности, возраст, количество детей в семье, состояние здоровья и т.д. Окончательное решение всегда остается за самой беременной.
1. Белоусов Ю.Б., Моисеев В.С., Лепахин В.К. "Клиническая фармакология и фармакотерапия" Издательство: "Универсум Паблишинг" Год издания: 1997
2. Кулаков В.И. Серов В.Н. «Рациональная фармакотерапия в акушерстве и гинекологии» Издательство: Литтерра Год издания: 2006
3. Ушкалова Е.А. Журнал «Фарматека для практикующих врачей» Год издания: 2003 г. Выпуск №4, «Фармакотерапия нервно-психических заболеваний у беременных»
4. Джеральд Розенбаум, Джордж Арана «Фармакотерапия психических расстройств» Издательство: Бином Год издания: 2006 г.
5. Шацберг А.Ф., Коул Д.О., ДеБаттиста Ч. «Руководство по клинической психофармакологии» Год издания: 2013
Нейролептические препараты — оказывают влияние на высшие психические функции мозга. Это одна из важнейших групп современных психотропных препаратов.
К нейротропным средствам относятся антидепрессанты, местнораздражающие средства, местные анестетики, наркозные средства, нейролептики, общетонизирующие средства, психостимуляторы, седативные средства, снотворные средства и средства, влияющие на нервно-мышечную передачу.
В 1967 году разработали первую классификацию психотропных препаратов и назвали их «нейролептиками» (нейролептические средства). Они применяются при лечении психических расстройств, таких как шизофрения, психозы, невротические стрессы. В последние годы в некоторых странах заменяют термин «нейролептики» термином «антипсихотические препараты».
Нейролептические препараты оказывают многофункциональное воздействие на организм. К фармакологическим особенностям этих препаратов относят успокаивающее действие, которое сопровождается торможением реакции на внешнее раздражение, подавлением чувства страха, снижением агрессивности и психомоторного возбуждения. Эти препараты способны к подавлению галлюцинаций, бреда и других невротических синдромов и оказанию лечебного эффекта на больных психическими расстройствами.
Антипсихотические средства способны проникать через плаценту и попадать в плод и в амниотическую жидкость. При исследовании этих препаратов видимых признаков врожденных аномалий не было обнаружено. Однако, учитывая сравнительный недостаток сведений, применять данные препараты при беременности лучше не стоит. При этом существует множество ситуаций, в которых без лечения матери не обойтись, так как в противном случае создается высокий риск для плода. Существуют данные, которые указывают на то, что беременная женщина и плод хорошо переносили лечение традиционными нейролептическими препаратами.
Существует много сведений о проблемах, которые возникают при назначении нейролептических препаратов на поздних сроках беременности. В некоторых статьях указывалось на то, что у матерей, которые лечились антипсихотическими препаратами, рождались дети с признаками злокачественной опухоли. Период полувыведения нейролептиков у плода длится как минимум 7-10 дней, поэтому беременным женщинам рекомендуют отменять применение нейролептических средств за две недели до родов. Это позволяет избежать появления у новорожденного злокачественной опухоли.
Женщины детородного возраста более подвержены нервным психическим заболеваниям. Благодаря исследованиям последних лет получены новые данные о влиянии психотропных препаратов на плод, что позволяет оценить пользу и риск применения антипсихотиков и разработать рекомендации по рациональной лечебной терапии у беременных. Благодаря современным методам диагностики возможно выявление серьезных врожденных аномалий на ранних сроках беременности и своевременное решение вопроса о ее прерывании.
К негативным эффектам психотропных препаратов на плод и новорожденного относят: структурные нарушения (врожденные аномалии), интоксикацию и синдром отмены, внутриутробную смерть, замедление внутриутробного роста, нейроповеденческую тератогенность.
Врожденные аномалии делят на большие и малые. Большие аномалии - это структурные дефекты, которые формируются во время органогенеза. При отсутствии лечения они приводят к тяжелым нарушениям в работе органов, например, к врожденным заболеваниям сердца, расщелинам позвоночника, атрезии кишечника и урогенитальным дефектам. К малым аномалиям относятся незначительные структурные отклонения в строении организма, которые не приводят к отрицательным медицинским или косметическим последствиям. Такими структурными отклонениями являются нарушения морфологии лица (V-образные брови, низко расположенные уши, широкий рот) и гипоплазию дистальных фаланг и ногтей. Нейроповеденческая тератогенность - это нарушения в нервной системе, проявляющиеся в послеродовом периоде и приводящие к нарушению поведения и обучения.
Обычно побочные эффекты психотропных препаратов проявляются в изменении их фармакологического действия во время беременности, что требует изменения дозы препарата. Часть из них может накапливаться в организме плода, оказывая отрицательное воздействие в течение долгого времени в постнатальном периоде. Особенностью психотропных средств является то, что они могут вызвать синдром отмены у плода.
А сейчас рассмотрим действие антидепрессантов при беременности. Очень часто беременные женщины подвергаются нервно-психическим расстройствам, таким как депрессия. Их влияние на ребенка в утробе матери изучено недостаточно хорошо. Но выявлено, что после рождения у ребенка наблюдается нарушение когнитивных функций, также он становится эмоционально неустойчивым. Такие последствия выражаются не только в раннем детстве, но и в подростковом возрасте, что приводит к психическим нарушениям и проблемам с обучением. Мальчики более подвержены таким нарушениям, чем девочки.
При прекращении приема антидепрессантов во время беременности очень часто возникают рецидивы заболевания. Во многих случаях они имеют острое начало и продолжительный характер. В этот период беременная женщина подвержена суицидальным мыслям, угрожающим ее жизни, а также жизни ребенка. Поэтому при отмене таких препаратов стоит обдумать возможный риск рецидива заболевания и риск отрицательного воздействия на плод.
Современные антидепрессанты зарекомендовали себя довольно безопасными средствами при беременности. В настоящее время беременным женщинам чаще назначают селективные ингибиторы обратного захвата серотонина (СИОЗС). Среди них лучше всего изучен флуоксетин.
Ученые проводили клинические исследования флуоксетина. В одном из них выявлено увеличение возникновения малых аномалий у новорожденных, матери которых принимали этот препарат в I или III триместре беременности. Также отмечалось, что у матерей, принимающих флуоксетин в III триместре беременности, участились случаи преждевременных родов и затруднение дыхания, пугливость, цианозы, понижение веса у новорожденных. Причиной снижения веса новорожденных является гипоксемия плода.
В истории медицины известен только один случай синдрома отмены у плода, мать которого принимала флуоксетин в конце беременности.
В наблюдениях за детьми, которые подверглись действию флуоксетина в первом триместре беременности, не было выявлено задержки развития по сравнению с детьми, матери которых принимали другие антидепрессанты во время беременности.
Таким образом, среди антидепрессантов наиболее безопасным для применения во время беременности является флуоксетин, так как не вызывает седативного, гипотензивного и кардиотоксического эффектов.
В заключении хотелось бы сказать, что благодаря данным известным на сегодняшний день, можно составить рекомендации по назначению нейролептических средств в период беременности:
1. Исходя из сведений, полученных при обследовании пациентки должен решаться вопрос о продолжении приема лекарств. Последствия отмены нейролептических препаратов можно предсказать, зная диагноз, тяжесть предыдущих заболеваний.
2. В случаях, когда невозможно обойтись без лечения нейролептиками, следует выбрать препараты, наиболее подходящие состоянию пациентки.
3. Лекарственный препарат стоит назначать в минимальной дозе, позволяющей контролировать заболевание. Дозу препарата можно изменять по ходу беременности, основываясь на клинической картине.
4. Прежде, чем начать лечение, беременной женщине необходимо проконсультироваться с неврологом или психиатром.
5. Пациентка должна быть проинформирована о пользе, риске и непредсказуемости лечения нейролептическими препаратами и дать согласие в письменной форме.
Беременность и лекарства: что необходимо знать перед зачатием

Беременность длится почти год и за это время с женщиной может многое произойти. Современный мир диктует свои условия, и часто на диспансерный учет по поводу первой беременности женщины встают в возрасте далеко за 30, когда у них уже есть одно или несколько хронических заболеваний. Лекарства по-разному влияют на еще нерожденных малышей и об этом должна знать каждая будущая мама, ведь именно она формирует здоровье ребёнку и благополучие для своей семьи. Важные факты о приеме лекарств во время беременности в новой статье на портале MedAboutMe.
Влияние лекарств на разных этапах беременности

Одни и те же лекарства действуют на плод неодинаково. Очень важным параметром является срок беременности, в котором женщина принимала тот или иной препарат. В связи с этим специалисты выделяют 3 основных периода ожидания ребёнка в зависимости от степени воздействия на малыша лекарственных препаратов.
- Период бластогенеза. Он длится с 1 по 15 сутки фактической беременности, во время которых практически ни одна женщина вообще не знает о своем положении. Оплодотворение произошло, но задержки менструации еще нет. Прием отдельных препаратов, алкоголя, никотина и других токсинов в этом сроке либо приводят к гибели плода (о которой она также скорее всего и не узнает, так как менструация придет либо вовремя, либо с задержкой в несколько дней), либо не оставляют последствий. Таким образом, действует принцип «все или ничего».
- Период эмбриогенеза с 4 до 10-12 недель. Это важнейший этап в развитии плода, когда он в максимальной степени зависит от того, какие лекарства принимала женщина, как себя вела, чем питалась. Плаценты еще нет, то есть вся кровь напрямую поступает к малышу. На этом периоде формируются все органы, ткани, поэтому малейшая поломка приводит к фатальным последствиям. Критическим этапом считается срок с 4 по 8 неделю, во время которых беременная должна быть максимально внимательна к своему состоянию и образу жизни.
- Период фетогенеза с 12 недель и до конца беременности. На этом этапе у плода основные органы и ткани уже сформированы, однако продолжают оттачиваться все детали, индивидуальные особенности. Прием запрещенных лекарств в этом сроке не наносит такого катастрофического ущерба, как в предыдущем, ведь плод защищен плацентарным барьером, частично фильтрующим вредные вещества и препараты. Однако женщина не должна терять бдительности — именно сейчас она закладывает здоровье своему будущему ребёнку на всю его жизнь.
Таким образом, с точки зрения опасности приема запрещенных лекарств, самым уязвимым периодом развития малыша является второй — этап эмбриогенеза.
Беременность и лекарства: суть проблемы

Все лекарства по-разному влияют на плод, течение беременности и организм самой будущей матери. Некоторые из них совершенно безвредны, в то время, как другие приводят к формированию тяжелых аномалий развития. Беременная женщина не должна заниматься самолечением, покупать себе препараты, исходя из отзывов других будущих мам, найденных в различных форумах в интернете. В то же время, она не имеет права отказываться от лечения серьезных заболеваний, которые угрожают здоровью и жизни как ее самой, так и еще не рожденного ребёнка.
Врачи прекрасно осведомлены о том, как влияют лекарства на плод и назначают только разрешенные препараты, но чаще всего им приходится взвешивать все «за» и «против» и принимать решение с учетом соотношении вреда и пользы. Перед тем, как назначить препарат, специалист должен заглянуть в соответствующий раздел в инструкции по медицинскому применению, где описано влияние его на течение беременности и плод. Именно этот документ является важнейшим в принятии решения и именно его учитывают при проведении расследований при неблагоприятных исходах.
Группы лекарств по степени тератогенности

Тератогенный эффект — это негативное влияние лекарства на развитие органов и тканей плода, формирование пороков и аномалий развития. Выделяют 5 основных групп лекарств в зависимости от степени их влияния на организм будущего ребёнка.
- Категория А. Это лекарства, которые однозначно можно принимать беременным на основании результатов проведенных клинических исследований. Однако сложно себе представить, что женщина в «положении» добровольно согласится принимать в них участие, учитывая, что потенциальный вред этих препаратов не известен. Поэтому на самом деле препаратов в этой группе нет.
- Категория В. Это лекарства, которые показали свою безопасность в отдельных экспериментах, многочисленных опытах на животных, наблюдениях за беременными женщинами. Однако, учитывая тот факт, что полноценных клинических исследований на людях не было, говорить о полном отсутствии риска для женщин не приходится. Сюда относятся антибиотики из группы пенициллинов и цефалоспоринов (Амоксициллин, Цефазолин, Зинацеф и др.), антацидные средства (Фосфалюгель, Ренни, Альмагель и др.), слабительные средства (касторовое масло, препараты сенны), некоторые лекарства для лечения заболеваний пищеварительной системы (Ранитидин, Сульфасалазин и др.), водорастворимые витамины и другие.
- Категория С. Это лекарства, прием которых приводил к единичным случаям неблагоприятных эффектов у плодов подопытных животных, однако у людей таких наблюдений не было. В эту категорию входит очень много различных препаратов: антибиотики, противогрибковые средства, ферментные препараты для лечения панкреатита, отхаркивающие средства, некоторые слабительные средства, нестероидные анальгетики парацетамол и ибупрофен и другие. Решение о том, можно ли принимать данные средства, принимает доктор, который соотносит пользу от них с потенциальным риском. К примеру, если не лечить пневмонию или отит у беременной, возможны серьезные осложнения у плода и в этом случае риск от приема антибиотика считается куда ниже их пользы.
- Категория Д. Эти лекарства врачи назначают лишь в крайних случаях, когда жизни матери угрожает опасность. В экспериментах и отдельных наблюдениях на беременных описаны случаи их тератогенного действия, равно как и в опытах на животных. Самостоятельно женщины ни в коем случае не должны их покупать и принимать. К этой группе относятся некоторые антибиотики, антидепрессанты, ацетилсалициловая кислота, антикоагулянты, цитостатики, сахароснижающие и антитиреоидные, противоопухолевые и противоэпилептические средства. Если женщина принимала их постоянно по поводу хронического заболевания, то перед планированием беременности она должна проконсультироваться с доктором и обсудить вопрос замены их на более безопасные.
- Категория Х. Это лекарственные средства с доказанной тератогенностью, то есть их негативный эффект был подтвержден в клинических исследованиях. Принимать их беременной нельзя ни в коем случае, так как они однозначно вредны для нерожденных малышей. Сюда относят талидомид, оральные контрацептивы, никотин, наркотические средства, большие дозы витамина А, препараты для лечения акне.
Перед тем, как планировать зачатие, женщина должна многое прочитать, ознакомиться с полезной литературой, в которой обсуждаются вопросы вынашивания, родов и ухода за малышом, ведь ребёнок — это большая ответственность. Однако проблема лекарственной терапии во время беременности также важна и заслуживает внимания. Если женщина страдает серьезными хроническими болезнями (сахарный диабет, гипотиреоз, гипертония, бронхиальная астма) — это не означает для нее запрет на беременность, однако перед зачатием необходимо обсудить вопрос с доктором относительно подбора безопасной альтернативы для плода.
Читайте также:
- Синдром Гордана-Оверстрита (Gordan-Overstreet)
- Раздражение дыхательных путей дымом и его лечение
- Хирургическая анатомия заднелатерального доступа к шейно-грудному переходу позвоночника
- Синдром Шефера (Schafer)
- Случай реабилитации пациента с тяжелой степенью пародонтита при помощи имплантации с немедленной нагрузкой
