Воспалительные заболевания сухожилий стопы: атлас фотографий
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Тендовагинит стопы - это воспаление внутренней оболочки сухожильных влагалищ стопы. Может быть острым или хроническим, инфекционным или асептическим, первичным или вторичным. Заболевание проявляется отеком, болями, ограничением движений и затруднениями при ходьбе. При длительном течении возможно формирование контрактур. Диагноз выставляют на основании симптомов, лабораторных данных, рентгенографии и других исследований. Лечение чаще консервативное: иммобилизация, ЛФК, физиопроцедуры, массаж. В отдельных случаях требуются оперативные вмешательства.
МКБ-10
Общие сведения
Тендовагинит стопы - воспаление синовиальной оболочки сухожилий, расположенных на тыльной или подошвенной поверхности стопы. Первичный тендовагинит развивается вследствие спортивных или профессиональных перегрузок определенной группы мышц, вторичный - в результате распространения инфекции (при гнойных процессах и инфекционных заболеваниях) или реактивного токсического воспаления (при ревматических болезнях).
Причины
Причиной развития первичного тендовагинита стопы обычно становится микротравматизация сухожильных влагалищ вследствие повышенной нагрузки или нарушения анатомических соотношений различных структур стопы. Первичные тендовагиниты стопы часто диагностируются у лыжников, конькобежцев и артистов балета, а также у людей, страдающих плоскостопием и другими врожденными или приобретенными деформациями стоп.
Острые гнойные тендовагиниты стопы возникают вследствие контактного или гематогенного распространения инфекции из гнойного очага (при инфицированной ране стопы, панариции, гнойном артрите, остеомиелите, абсцессе, флегмоне и т. д.). Хронические тендовагиниты могут развиваться при различных специфических и неспецифических инфекционных заболеваниях: туберкулезе, гонорее, бруцеллезе или гриппе. При ревматических болезнях (синдроме Рейтера, болезни Бехтерева, системной склеродермии, ревматизме и ревматоидном артрите) хронический тендовагинит стопы обусловлен реактивным воспалением токсического характера.
Классификация
С учетом этиологических факторов в клинической ортопедии и травматологии выделяют инфекционные (неспецифические и специфические) и неинфекционные (профессиональные и реактивные) тендовагиниты стопы. С учетом особенностей течения различают острый и хронический тендовагинит, с учетом характера воспаления - гнойный, серозный и серозно-фибринозный тендовагинит. Кроме того, существует классификация заболевания, учитывающая патогенетические изменения в синовиальной оболочке влагалища:
- Начальная или легкая форма. Синовиальное влагалище гиперемировано, в его наружном слое выявляются периваскулярные инфильтраты.
- Экссудативно-серозная форма. В синовиальном влагалище накапливается выпот, клинически выявляется небольшая припухлость в области поражения.
- Хроническая стенозирующая форма. В синовиальном влагалище развиваются склеротические изменения. Различия в структуре отдельных слоев синовия уменьшаются, влагалище становится менее эластичным, сужается (стеноз).
Симптомы тендовагинита стопы
Пациентов беспокоит боль при ходьбе, в области пораженного сухожильного влагалища выявляется болезненная припухлость. Для острого неспецифического тендовагинита, чаще возникающего на тыльной поверхности стопы, характерно острое начало. Припухлость появляется внезапно, окружающие ткани быстро отекают, возможно распространение отека на всю стопу и даже на голень. Движения ограничены, в некоторых случаях формируются контрактуры.
Инфекционные тендовагиниты стопы сопровождаются быстрым подъемом температуры, слабостью, разбитостью, ознобом, головной болью, развитием регионарного лимфангита и лимфаденита. Болевой синдром более интенсивный, чем при острой неспецифической форме. Острый крепитирующий тендовагинит обычно возникает на тыле стопы. Припухлость появляется быстро, но отек, как правило, выражен меньше, чем при неспецифическом тендовагините. При пальпации во время движения сухожилия определяется крепитация (характерный нежный хруст). Движения ограничены, болезненны.
Возможен переход острого асептического тендовагинита стопы в хроническую форму. Наблюдаются боли и ограничение движений. При внешнем осмотре выявляется эластическое шнуровидное образование по ходу пораженного сухожилия. Иногда пальпируются «рисовые тела» (мелкие очаги уплотнения), может выявляться флюктуация. Особенно часто «рисовые тела» наблюдаются при туберкулезном тендовагините.
Диагностика
Диагноз выставляется врачом-ортопедом на основании характерных клинических проявлений. При остром гнойном воспалении в анализе крови определяется лейкоцитоз, повышение СОЭ и увеличение количества палочкоядерных нейтрофилов. Для выявления возбудителя и определения его чувствительности к антибиотикам проводят бактериоскопическое и бактериологическое исследование гноя. Для исключения других патологических процессов (например, артроза мелких суставов стопы) назначают рентгенографию стопы, однако для подтверждения диагноза это исследование использовать невозможно, поскольку на рентгенограммах просматривается лишь увеличение объема мягких тканей.
Лечение тендовагинита стопы
На начальном этапе болезни пациентам показан покой. В остром периоде обеспечивают возвышенное положение конечности, осуществляют иммобилизацию с использованием эластичного бинта или гипсовой лонгеты. При лечении неспецифического острого инфекционного процесса назначают противобактериальные средства и препараты для стимуляции иммунитета. При остром асептическом тендовагините применяют НПВС (бутадион, индометацин), при туберкулезном используют противотуберкулезные препараты (ПАСК, фтивазид, стрептомицин).
После устранения явлений острого воспаления при всех формах заболевания назначают ЛФК и физиотерапевтические процедуры: электрофорез с новокаином и гидрокортизоном, ультрафиолетовые лучи, микроволновую терапию, УВЧ, ультразвук. При острых гнойных процессах выполняют срочное вскрытие и дренирование сухожильного влагалища на фоне приема антибиотиков, выбранных с учетом чувствительности возбудителя.
Терапия хронического тендовагинита предусматривает использование перечисленных выше методов физиотерапии, озокерит, парафин, электрофорез с лидазой, массаж и ЛФК. Пациенту прописывают НПВС, в пораженную область вводят глюкокортикостероидные препараты (дексазон, метипред, гидрокортизон). При плохо поддающихся лечению крепитирующих тендовагинитах иногда используют рентгенотерапию. При воспалении сухожильного влагалища вследствие ревматического заболевания назначают базисные и противовоспалительные препараты, фонофорез с гидрокортизоном и электрофорез с НПВС.
Показанием к хирургическому вмешательству являются стенозирующие и длительно текущие формы заболевания, устойчивые к консервативной терапии. Операцию выполняют в плановом порядке. Сухожильное влагалище полностью иссекают, подкожную клетчатку и кожу сшивают. Стопу на две недели фиксируют гипсовым сапожком, назначают антибиотики, ЛФК и физиотерапию. Прогноз после оперативного вмешательства хороший, в большинстве случаев в отдаленном периоде наблюдается полное восстановление функции.
1. Повреждения и заболевания мышц, сухожилий и связок / Гиршин С.Г., Лазишвили Г.Д., Дубров В.Э. - 2013
Тендинит ахиллова сухожилия
Тендинит ахиллова сухожилия - это воспалительный процесс в области сухожилия икроножной и камбаловидной мышц. Протекает остро или хронически. Провоцируется хроническими перегрузками или однократной чрезмерной нагрузкой на сухожилия. Проявляется болями, отеком и незначительным ограничением тыльного сгибания стопы. Диагноз выставляют на основании симптомов, данных МРТ и рентгенографии. Лечение обычно консервативное: ЛФК, физиотерапевтические процедуры. Иммобилизация требуется редко. В отдельных случаях при упорном течении показана операция.
Тендинит ахиллова сухожилия чаще выявляется у спортсменов, является следствием перегрузки, неправильной техники или нарушения режима тренировок. Может диагностироваться у людей 40-60 лет после однократной интенсивной нагрузки ахиллова сухожилия (например, при попытке заняться бегом), высокая вероятность развития тендинита в таких случаях обусловлена усиливающейся с возрастом ригидностью ахиллова сухожилия и некоторым уменьшением объема движений в голеностопном суставе.
В клинической травматологии и ортопедии различают три формы тендинита. Перитендинитом называют воспаление тканей, окружающих ахиллово сухожилие. Тендинит - воспаление собственно сухожилия, приводящее к его дегенерации. Энтезопатия - воспалительный процесс, локализующийся в области прикрепления ахиллова сухожилия к пяточной кости, может сопровождаться образованием пяточной шпоры и очагов обызвествления в ткани сухожилия. Все три формы заболевания могут протекать изолированно, наблюдаться одновременно или переходить одна в другую.
Симптомы тендинита
Заболевание развивается постепенно, вначале пациент чувствует боль в голеностопе (в области ахиллова сухожилия) только в первые минуты нагрузки или тренировки. После разминки боль уменьшается, а в покое окончательно исчезает. При пальпации области поражения появляется некоторый дискомфорт, но боли, как правило, отсутствуют. При отсутствии лечения болезнь со временем переходит в хроническую форму. В течение нескольких недель или месяцев нарастает болевой синдром. В отличие от начальной стадии, после разминки боль не уменьшается, а усиливается. Облегчения не приносит даже продолжительный отдых, некоторых пациентов боли беспокоят после ночного сна.
Многие больные отмечают боли при спуске или подъеме по лестнице либо наклонной поверхности. При осмотре выявляется напряжение икроножной мышцы, утолщение ахиллова сухожилия, местная гиперемия и локальное повышение температуры кожи в области поражения. Объем движений в голеностопном суставе несколько ограничен. При перитендините боли обычно локализуются на протяжении всего сухожилия, при тендините - на 2-6 см выше пятки, при энтезопатии - в области прикрепления сухожилия или чуть выше нее.
Диагноз выставляется в ходе консультации ортопеда на основании жалоб и данных внешнего осмотра. Из дополнительных методов исследования применяют рентгенографию голени и голеностопного сустава, магнитно-резонансную томографию и УЗИ голеностопного сустава. На рентгенограммах в ряде случаев определяются очаги обызвествления. При тендините они «разбросаны» по всему сухожилию, при энтезопатии локализуются преимущественно в его нижней части. Отсутствие кальцификатов не является основанием для подтверждения или опровержения диагноза тендинит.
УЗИ и МРТ - более точные методики, позволяющие детально исследовать мягкие ткани, определить очаги воспаления и участки дегенеративных изменений. Кроме того, МРТ голеностопного сустава дает возможность выявить острую стадию воспаления - на этом этапе в ткани сухожилия скапливается большое количество жидкости, однако внешний отек мало выражен или отсутствует, что затрудняет клиническую диагностику.
Лечение тендинита ахиллова сухожилия
Лечение преимущественно консервативное, проводится амбулаторно в условиях травмпункта. В острой фазе показан покой, возвышенное положение конечности и тугое бинтование на время ходьбы. В первые дни болезни следует прикладывать холод к области поражения. Для устранения болей, ликвидации воспалительного процесса и восстановления функции сухожилия пациенту назначают НПВС на срок не более 7-10 суток.
После устранения или значительного уменьшения болевого синдрома начинают занятия лечебной гимнастикой. Программа ЛФК при тендините включает в себя легкие укрепляющие и растягивающие упражнения, способствующие восстановлению сухожилия и укреплению икроножной мышцы. В последующем постепенно вводят упражнения с сопротивлением. Наряду с ЛФК для восстановления сухожилия используют физиотерапевтические процедуры: электростимуляцию, электрофорез и ультразвуковую терапию.
Применяют массаж, способствующий улучшению кровообращения, укреплению и растяжению сухожилия. При вальгусной или варусной деформации стопы больному рекомендуют носить специальные фиксаторы для голеностопного сустава. Фиксацию с использованием гипсовой повязки применяют очень редко - только при сильных постоянных болях в области сухожилия. При особенно упорном болевом синдроме иногда выполняют лечебные блокады с глюкокортикоидными препаратами. Глюкокортикоиды вводят только в окружающие ткани, инъекции в само сухожилие или место его прикрепления категорически запрещены, поскольку данные препараты могут стимулировать дегенеративные процессы и провоцировать разрыв сухожилия.
Хирургическое вмешательство показано при неэффективности консервативной терапии в течение полугода и более. Операцию проводят в плановом порядке в условиях травматологического или ортопедического отделения. Выполняют срединный разрез кожный разрез по задней поверхности голени, ахиллово сухожилие выделяют, исследуют и иссекают дегенеративно измененные ткани. Если в процессе вмешательства пришлось иссечь 50% и более от ткани ахиллова сухожилия, удаленные участки замещают сухожилием подошвенной мышцы. В послеоперационном периоде проводят иммобилизацию в течение 4-6 недель, используя ортез или гипсовую повязку. Наступать на ногу разрешают через 2-4 недели, в течение 6 недель проводят реабилитационные мероприятия.
Тендовагинит
Тендовагинит - это воспаление сухожилия и окружающей его оболочки. В отличие от тендинита, развивается в области сухожилий, которые имеют влагалище - нечто вроде мягкого туннеля, состоящего из соединительной ткани. Может протекать остро или хронически. Проявляется болями, усиливающимися при движениях. Возможен отек и повышение местной температуры. При инфекционных тендовагинитах наблюдаются симптомы общей интоксикации, неинфекционные протекают без нарушения общего состояния пациента. Лечение зависит от формы и варианта течения тендовагинита и может быть как консервативным, так и оперативным.
Тендовагинит - воспаление, развивающееся в ткани сухожилия и сухожильного влагалища. Страдают сухожилия, покрытые соединительнотканной оболочкой в области предплечья, лучезапястного сустава и кисти, а также голеностопного сустава, стопы и ахиллова сухожилия. Тендовагинит может иметь инфекционный или неинфекционный (асептический) характер, быть острым или хроническим. Инфекционные тендовагиниты обычно лечатся оперативно, остальные формы - консервативно.
Причины тендовагинита
Асептический процесс может появиться вследствие постоянной перегрузки и связанной с этим микротравматизацией сухожилия и его влагалища. Такие тендовагиниты возникают у людей определенных профессий: пианистов, машинисток, грузчиков и т. д., а также у некоторых спортсменов, например, конькобежцев или лыжников. В ряде случаев тендовагинит развивается вследствие травмы связочного аппарата (растяжения или ушиба).
Асептический тендовагинит иногда наблюдается при ревматических заболеваниях. В этом случае причиной тендовагинита становится токсическое реактивное воспаление. Неспецифический тендовагинит возникает при распространении инфекции из находящегося поблизости гнойного очага. Может возникать при панариции, гнойном артрите, остеомиелите или флегмоне. Специфический тендовагинит может наблюдаться при туберкулезе, бруцеллезе и гонорее, при этом возбудители обычно попадают в сухожильное влагалище с током крови.
Патанатомия
Сухожилие - это плотный неэластичный тяж, соединяющий между собой кость и мышцу или две кости. Во время движений мышцы сокращаются, и сухожилие сдвигается относительно окружающих тканей. В средней и прилегающей к мышце части сухожилия покрыты футляром из соединительной ткани, которая продолжается на сухожильную ткань непосредственно с поверхности мышц.
Изнутри такие футляры выстланы синовиальной оболочкой, производящей небольшое количество маслянистой жидкости. Благодаря этому при движениях сухожилие легко скользит внутри своеобразного канала, не встречая сопротивления. При воспалении или дегенерации сухожилия или сухожильного влагалища скольжение затрудняется, возникают симптомы тендовагинита.
С учетом этиологического фактора выделяют:
- Асептические тендовагиниты, которые, в свою очередь, могут быть профессиональными, реактивными и посттравматическими.
- Инфекционные тендовагиниты, которые подразделяются на специфические и неспецифические.
С учетом характера воспалительного процесса различают:
- Серозные тендовагиниты.
- Серозно-фибринозные тендовагиниты.
- Гнойные тендовагиниты.
С учетом течения различают острые и хронические тендовагиниты.
Виды тендовагинита
Острый асептический тендовагинит
Эта форма тендовагинита обычно развивается после перегрузки (например, интенсивной работы за компьютером, во время подготовки к экзаменам в музыкальной школе, в период подготовки к соревнованиям и т. д.). Обычно поражаются сухожилия и сухожильные влагалища на тыльной поверхности кистей, реже - стоп. Встречается также тендовагинит в области сухожилия двуглавой мышцы плеча.
Тендовагинит развивается остро. В пораженной области появляется отек. Движения становятся резко болезненными и сопровождаются своеобразным мягким тихим хрустом в области пораженного сухожилия. При адекватном лечении симптомы острого тендовагинита полностью исчезают в течение нескольких дней или недель. Однако из-за продолжающихся чрезмерных нагрузок на уже «ослабленное» болезнью сухожилие такой тендовагинит нередко переходит в хроническую форму.
Пациенту с тендовагинитом рекомендуют ограничить нагрузку на конечность, возможно - с использованием ортезов. К пораженному участку прикладывают холод. При интенсивном болевом синдроме назначают обезболивающие препараты. Используется также физиотерапия и ударно-волновая терапия. При тендовагините с упорными болями, не снимающимися анальгетиками, выполняют лечебные блокады с глюкокортикостероидными препаратами. После устранения болевого синдрома назначается лечебная гимнастика для укрепления мышц.
Острый посттравматический тендовагинит
Посттравматический тендовагинит возникает при растяжениях и ушибах области лучезапястного сустава. В анамнезе - характерная травма: падение на резко согнутую или разогнутую в лучезапястном суставе руку, реже ушиб области запястья. Наблюдается боль и отек в области поражения.
Назначают иммобилизацию с использованием тугой повязки, гипсовой или пластиковой лонгеты. В первые сутки после травмы к пораженной области прикладывают холод, затем проводят тепловые процедуры и назначают УВЧ-терапию. В очень редких случаях (при значительном кровоизлиянии в сухожильное влагалище) выполняют пункцию для удаления скопившейся крови. Симптомы посттравматического тендовагинита полностью исчезают в течение нескольких недель.
Хронический асептический тендовагинит
Может быть первично хроническим или развиться после острого асептического либо посттравматического тендовагинита. Причиной является хроническая микротравматизация с последующей дистрофией сухожильных оболочек. Течение рецидивирующее. Пациент с тендовагинитом предъявляет жалобы на боль, усиливающуюся при движениях. Отек обычно отсутствует. При пальпации выявляется болезненность по ходу сухожилия и хруст или крепитация во время движений. Особой формой хронического асептического тендовагинита является стенозирующий тендовагинит, при котором сухожилие частично блокируется в костно-фиброзном канале. Существует несколько синдромов, обусловленных стенозирующими тендовагинитами.
Синдром запястного канала развивается при сужении этого канала, который находится на ладонной поверхности лучезапястного сустава. При этом сдавливаются сухожилия сгибателей пальцев и срединный нерв. При осмотре выявляются боли по ходу сухожилий и нарушения чувствительности в области I-III и внутренней поверхности IV пальцев, утрата способности к точным и тонким движениям и снижение силы кисти.
Болезнь де Кервена - стенозирующий тендовагинит сухожилий короткого разгибателя и длинной отводящей мышцы I пальца кисти, которые сдавливаются в костно-фиброзном канале, расположенном на уровне шиловидного отростка. Отмечается нарушение движений, отек и боль в области «анатомической табакерки».
При стенозирующем лигаментите чаще поражаются I, III и IV пальцы кисти. Болезнь развивается вследствие склеротических изменений в области кольцевых связок и сопровождается некоторым затруднением при разгибании пальца - как будто в определенный момент нужно преодолеть некоторое препятствие для дальнейшего движения.
В период обострения тендовагинита осуществляют иммобилизацию конечности, назначают физиотерапию (фонофорез с гидрокортизоном, электрофорез с йодидом калия и новокаином), проводят терапию противовоспалительными препаратами. При выраженном болевом синдроме выполняют блокады с глюкокортикостероидами. В восстановительном периоде больным с тендовагинитом назначают озокерит в сочетании с дозированной лечебной гимнастикой. При отсутствии эффекта от консервативной терапии выполняют рассечение или иссечение пораженных сухожильных влагалищ.
Реактивный тендовагинит
Реактивный тендовагинит развивается при ревматических заболеваниях: синдроме Рейтера, болезни Бехтерева, системной склеродермии, ревматизме и ревматоидном артрите. Обычно протекает остро. Проявляется болями и незначительным отеком в области пораженного сухожилия.
Лечение - покой, при необходимости иммобилизация, противовоспалительные препараты и обезболивающие средства.
Острый неспецифический инфекционный тендовагинит
Инфекционный тендовагинит может возникнуть при заносе гноеродной микрофлоры из расположенного поблизости очага (при гнойном воспалении) или из внешней среды (при травме). Чаще развивается в области сухожильных влагалищ сгибателей пальцев и в этом случае носит название сухожильный панариций. Вначале в полости сухожильного влагалища накапливается серозный экссудат. Затем образуется гной. Отек и сдавливание скопившимся гноем вызывают резкие боли и нарушают кровоснабжение сухожилия.
Пациент с тендовагинитом предъявляет жалобы на острую боль, которая при формировании гнойника становится дергающей или пульсирующей, лишающей сна. При осмотре выявляется значительный отек, гиперемия и резкая болезненность в области пораженного пальца. Боль усиливается при движениях. Палец находится в вынужденном положении. Выявляется регионарный лимфаденит. В отличие от других видов тендовагинита, при инфекционном тендовагините обнаруживаются признаки общей интоксикации: повышение температуры тела, слабость, разбитость.
Распространение гноя влечет за собой ухудшение состояния больного со значительным повышением температуры, ознобом и выраженной слабостью. Наблюдается значительный отек и вынужденное положение кисти. Кожа пораженной области багрово-синюшная. Пациент с тендовагинитом жалуется на резкие боли, усиливающиеся при попытке движений.
На ранних стадиях (до формирования гнойника) лечение инфекционного тендовагинита консервативное: иммобилизация гипсовой или пластиковой лонгетой, новокаиновые блокады, спиртовые примочки, УВЧ и лазеротерапия. При нагноении показано хирургическое лечение - вскрытие сухожильного влагалища с его последующим дренированием. В до- и послеоперационном периоде проводится антибиотикотерапия.
При тенобурсите и флегмоне кисти также необходимо хирургическое лечение, заключающееся в широком вскрытии, промывании и последующем дренировании гнойных полостей на фоне приема антибиотиков. В отдаленном периоде после инфекционного тендовагинита может наблюдаться тугоподвижность пальца вследствие рубцовых изменений в области сухожилия. В случае расплавления и гибели сухожилия развивается сгибательная контрактура пораженного пальца.
Болит стопа
Человеческая стопа состоит из 26 костей и 33 суставов. Высота подъёма, свод стопы, форма и размер пальцев сильно варьируют у разных людей. По этой причине стопа заслуженно считается сложнейшей анатомической зоной и заслужила отдельную ортопедическую специальность.
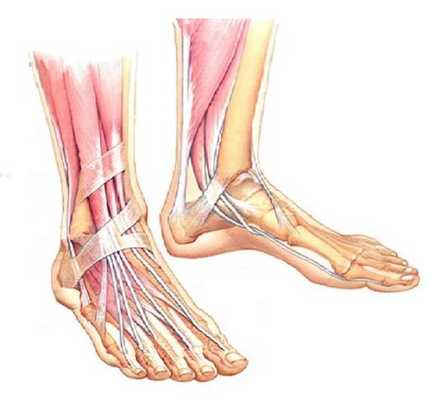
Стопа обеспечивает транспортировку вашего тела в пространстве. Пока со стопой всё в порядке, вы не будете уделять ей особого внимания. Однако когда появляется боль, вам сразу же захочется от неё избавиться. Для того чтобы получить правильное лечение вы должны знать где располагается проблема.
Для точной локализации боли стопу можно разделить на несколько отделов:
-Пяточная область
-Подъём стопы
-Свод стопы
-Пальцы стопы
-Наружная поверхность стопы
-Внутренняя поверхность стопы
-Область плюсны
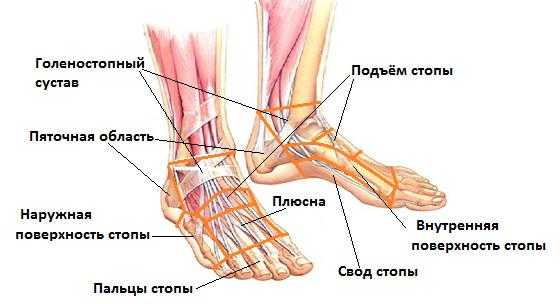
Болит внутренняя поверхность стопы, болит свод стопы.
Следующим этапом мы рассмотрим свод стопы и расположенную в непосредственной близости внутреннюю её поверхность. Выделяют внутренний и наружный продольный, а также поперечный своды стопы. Именно нарушение функции этих анатомических образований приводит к абсолютному большинству проблем со стопами. В этом разделе мы рассмотрим преимущественно патологию внутреннего продольного свода, переломы костей его образующих, а также заболевания расположенных в нём суставов.
Плоскостопие у взрослых
Прогрессирующее плоскостопие взрослых - это серьёзное заболевание, которое необходимо отличать от конституционального плоскостопия, которое встречается у 15% населения и считается вариантом анатомической нормы.
Основной причиной прогрессирующего плоскостопия во взрослом возрасте является повреждение связочного аппарата поддерживающего продольный свод стопы (прежде всего пяточно-ладьевидной связки), являющегося статическим стабилизатором, и дисфункция сухожилия задней большеберцовой мышцы, которая является основным динамическим стабилизатором свода стопы.
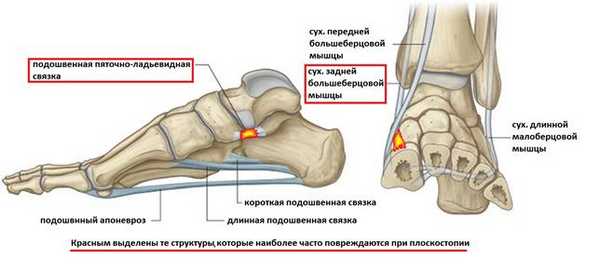
Прогрессирующее плоскостопие у взрослых проявляется болью в проекции сухожилия задней большеберцовой мышцы и места его прикрепления к ладьевидной кости, болью при ходьбе, неспособностью встать на мыске одной ноги, уплощением продольного свода стопы, отведением переднего отдела стопы кнаружи, из-за чего при взгляде на стопу сзади видно «слишком много пальцев» кнаружи от пятки.
Выделяют 4 стадии прогрессирующего плоскостопия у взрослых, на 1 стадии как такового плоскостопия ещё нет, но появляется боль в области сухожилия задней большеберцовой мышцы вследствие его травмы или воспаления, а также боль по подошвенной поверхности ладьевидной кости в месте расположения пяточно-ладьевидной связки. На этой стадии возможно консервативное лечение. Начиная со второй стадии рекомендуется комплексное хирургическое лечение, включающее пересадку или реинсерцию сухожилий, остеотомию пяточной кости и многие прочие процедуры в зависимости от степени выраженности деформации. Более подробно вы можете узнать о принципах лечения прогрессирующего плоскостопия у взрослых в этой статье.
Плоскостопие у детей
Также как и в случае с плоскостопием у взрослых стоит выделять конституциональное плоскостопие, которое не приводит к каким либо симптомам и в большинстве случаев не прогрессирует, являясь вариантом нормы и настоящее плоскостопие, которое нарушает функцию опоры и ходьбы, сопровождается болями в области свода стопы и значительно снижает уровень жизни ребёнка.
Конституциональное плоскостопие является следствием врождённой анатомической предрасположенности и высокой эластичности соединительной ткани, характеризуется низко выраженной степенью плоскостопия, эластичной стопой, свод стопы появляется в положении стоя на мысках. Боли в стопах ребёнок при этом не испытывает, может встать на мысок одной ноги. Однако грань между конституциональным и настоящим плоскостопием тонка, со временем возможен переход конституционального плоскостопия в настоящее за счёт присоединяющейся дисфункции сухожилия задней большеберцовой мышцы и пяточно-ладьевидной связки, так как эти структуры испытывают повышенную нагрузку при конституциональном плоскостопии. В этой ситуации оптимальным лечением будет артрориз или артроэрез подтаранного сустава. В подтаранный синус устанавливается имплант конусовидной формы который возвращает стопу в нормальное положение. Оптимальным возрастом для данной операции является 9-15 лет. Имплант удаляется через 2 года после операции.
Врождённое плоскостопие встречается намного реже конституционального. Оно сопровождает такие заболевания как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. В этом случае свод стопы не появляется в положении стоя на мысках, то есть деформация ригидная. В такой ситуации зачастую требуется хирургическая коррекция, которая выполняется после достижения скелетной зрелости в возрасте 13-16 лет. Более подробно вы можете почитать о плоскостопии у детей в этой статье.
Болит подъём стопы.
Полая стопа
Так же как и в случае с плоскостопием стоит выделять конституционально высокий свод стопы и полую стопу, которая редко встречается как изолированное заболевание. Подъём стопы может быть высоким или низким, но это могут быть просто анатомические особенности.
При полой стопе свод стопы становится очень высоким и подъём с трудом помещается в обувь. Большинство случаев полой стопы имеет неврологическую природу.
Одной из наследственных причин полой стопы является болезнь Шарко Мари Тута. Полая стопа является противоположностью плоской стопы, своды при этой патологии могут быть настолько высокими что вся нагрузка будет идти только через наружный отдел стопы. Также сопровождается формированием когтевидной деформации пальцев. Так при болезни Шарко Мари Тута разгибатель пальцев берёт на себя функцию ослабленных малоберцовых и передней большеберцовой мышц чтобы стопа не отвисала при ходьбе. Из-за постоянно высокого тонуса разгибателей пальцев и формируется когтевидная деформация пальцев. Также полая стопа значительно повышает риск повреждения связочного аппарата голеностопного сустава и увеличивает риск стресс переломов так как приводит к неэффективному распределению нагрузки и снижению способности к абсорбции ударных нагрузок при беге. Более подробно вы можете узнать о полой стопе из этой статьи.
Повреждение сустава Лисфранка
Переломо-вывихи, вывихи в суставе Лисфранка, и изолированные разрывы связки Лисфранка, хоть и являются довольно редкой травмой, но тем не менее крайне важны, так как их очень часто пропускают при первичном обращении, а последствия могут быть плачевные. Типичные механизмы травмы это падение с высоты или удар педалью автомобиля при ДТП, также возможны и низкоэнергетические причины, такие как подворачивание стопы кзади. Непосредственно сразу после травмы появляется боль и отёк в области подъёма стопы, кровоподтёк по внутренней части подошвенной поверхности в средней трети. При высокоэнергетической травме стопа может быть сильно деформирована, и отёк сильно выражен, опора невозможна, при изолированном повреждении связки Лисфранка функция опоры может быть сохранена.
Во всех случаях повреждения сустава Лисфранка кроме изолированных повреждений связки Лисфранка 1-2 ст показано оперативное лечение, так как в противном случае развивается болезненный артроз в предплюсне-плюсневых суставах и может произойти коллапс продольного свода стопы. В случае если у вас имел место один из вышеуказанных механизмов травмы и при первичном обращении поставлен диагноз ушиба или растяжения, но стопа продолжает болеть на протяжении 1 или более месяца, обязательно обратитесь к специалисту. Более подробно вы можете узнать о повреждениях сустава Лисфранка из этой статьи.
Перелом ладьевидной кости стопы
Изолированный перелом ладьевидной кости стопы - редкая травма. Часто сочетается с переломами кубовидной кости, пяточной кости, клиновидных костей стопы. Изолированный перелом возможен при функциональной перегрузке, которая часто встречается у бегунов, такой перелом называется стрессовым.
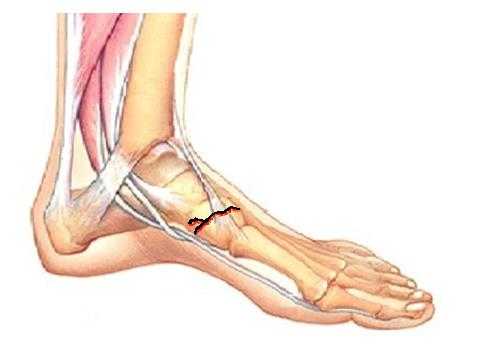
При переломе ладьевидной кости стопы образуется кровоподтёк в области подъёма стопы и по внутренней поверхности средней трети подошвы, осевая нагрузка резко болезненная, движения в переднем отеле стопы невозможны из-заболей. При рентгенографии высок риск пропустить перелом, так как его плоскость зачастую проходит вне плоскости стандартных рентгенологических проекций. По этой причине в сложной диагностической ситуации лучше прибегнуть к КТ, а в случае стрессового перелома к МРТ стопы. Переломы без смещения можно лечить консервативно методом гипсовой иммобилизации сроком 6-8 недель, во всех случаях переломов со смещением рекомендовано оперативное лечение - открытая репозиция и остеосинтез. Более подробно о принципах лечения переломов ладьевидной кости вы можете узнать из этой статьи.
Артроз 1-2-3 предплюсне-плюсневых суставов (артроз стопы)
Может быть как следствием травмы, предшествующего переломо-вывиха или вывиха в суставе Лисфранка, переломов клиновидных костей, следствием диабетической артропатии (стопа Шарко), ревматоидного артрита. Крайне гетерогенная группа заболеваний с множественным поражением суставов, в том числе и предплюсне-плюсневых суставов, проявляющаяся болями в области свода и подъёма стопы. Консервативное лечение сводится к уменьшению болевой симптоматики за счёт ношения ортопедической обуви и стелек, приёма обезболивающих препаратов, радикальное лечение проводится в объёме артродеза поражённых суставов и корригирующих остеотомий для восстановления нормального распределения нагрузке на стопу. Более подробно об артрозе стопы вы можете узнать из этой статьи.
Стопа Шарко
Диабетическая артропатия развивается вследствие нарушения кровоснабжения и иннервации нижних конечностей у больных длительное время страдающих сахарным диабетом. В большинстве случаев стаж заболевания превышает 10-15 лет. Выделяют несколько стадий заболевания, на первой стадии появляется боль и покраснение в области тыльной поверхности стопы, на второй происходят переломы и рассасывание клиновидных костей, на третьей стадии формируется выраженная нестабильность и деформация. Лечение стопы Шарко крайне трудная задача, требующая от врача и от пациента терпения и упорства. В ряде случаев требуется хирургическая коррекция сформировавшейся деформации для восстановления опороспособности конечности. Более подробно вы можете узнать о стопе Шарко из этой статьи.
Болит наружная поверхность стопы.
Одной из распространённых причин болей в области наружной поверхности стопы является перелом 5 плюсневой кости. В случае прямого травматического повреждения, например при ударе, падении тяжести, может произойти перелом любой части пятой плюсневой кости. При подворачивании стопы кнутри может произойти отрывной перелом верхушки основания 5 плюсневой кости - места прикрепления сухожилия короткой малоберцовой мышцы. Перелом 5 плюсневой кости сопровождается отёком, болью, кровоподтёком в области наружного края стопы, невозможностью переносить на него вес тела.
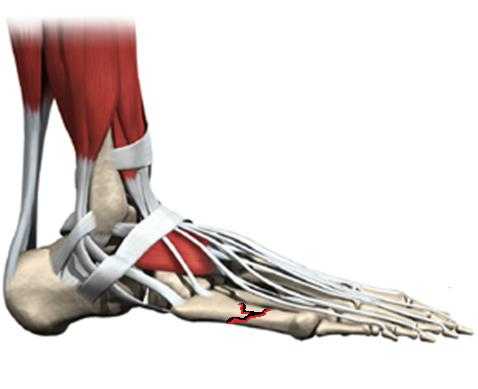
В случае переломов 5 плюсневой кости без смещения отломков или с небольшим смещением (до 2 мм и угловой деформацией меньше 5 градусов) показано консервативное лечение, гипсовая иммобилизация на срок 4-6 недель. Также консервтивное лечение проводится на начальных этапах стрессового перелома основания 5 плюсневой кости. При переломах со значительным смещением рекомендуется оперативное лечение - открытая репозиция и остеосинтез, так как грубая деформация 5 плюсневой кости впоследствии будет приводить к неправильному распределению нагрузки на стопу и как следствие - болям. Более подробно вы можете узнать о переломах 5 плюсневой кости из этой статьи, стресс переломы 5 плюсневой кости рассмотрены в этой статье.
Артроз 4-5 предплюсне-плюсневых суставов.
Редко встречается изолированный артроз 4-5 предплюсне-плюсневых суставов. Как правило он является отдалённым последствием травмы формирующих его костей или является частью множественного артроза поражающего многие другие суставы стопы при системных заболеваниях соединительной ткани таких как ревматоидный артрит, метаболических заболеваниях таких как сахарный диабет и подагра.
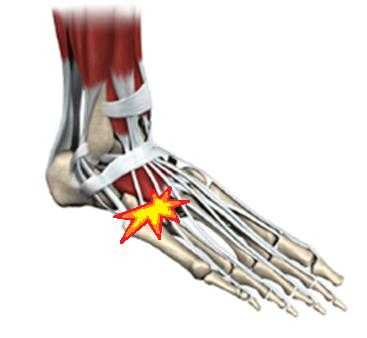
Проявляется болями в средней части наружного края стопы. Консервативное лечение сводится к временному снижению нагрузки за счёт использования ортопедической обуви, приём обезболивающих препаратов, инъекции ГКС для снижения боли. При отсутсвии эффекта от консервативного лечения рекомендована операция. Учитывая малоподвижный характер данных суставов одним из основных направлений хирургического лечения является их артродез.
Перелом кубовидной кости.
Переломы кубовидной кости практически никогда не бывают изолированными и требуют тщательного обследования для исключения сочетанных переломов ладьевидной и пяточной костей. Проявляется болями в средней части наружного края стопы.

В случае если перелом без смещения, возможно консервативное лечение. Во всех случаях переломов со смещением, внутрисуставных переломов - рекомендовано оперативное лечение - открытая репозиция и остеосинтез, так как при отсутствии лечения происходит укорочение наружной колонны стопы, что приводит к неправильному перераспределению нагрузки, артрозу прилежащих суставов, наружному отклонению стопы и болям при ходьбе.
Инсерционный тендинит сухожилия короткой малоберцовой мышцы
Короткая малоберцовая мышца крепится к верхушке основания 5 плюсневой кости и является основной мышцей разворачивающей стопу кнаружи. При подворачивании стопы кнутри возможно повреждение сухожилия короткой малоберцовой мышцы на разных уровнях, в том числе в месте его прикрепления. В этой ситуации боли будут распологаться по наружному краю стопу и усиливаться при натяжении мышцы, например при её напряжении или при поворачивании стопы кнутри.
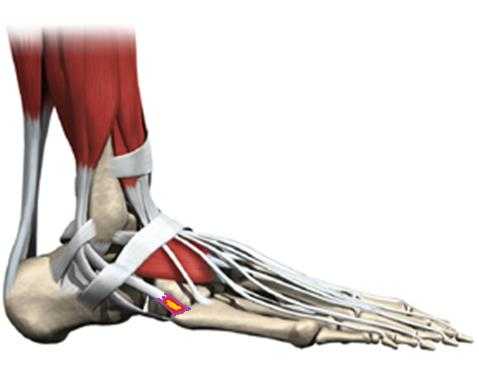
Всё это может привести к формированию грубой рубцовой ткани и хронического воспаления в зоне повреждение сухожилия. Для лечения инсерционного тендинита сухожилия короткой малоберцовой мышцы показано применений всего перечня консервативных методик, приём НПВС, физиотерапия, упражнения по растяжке и укреплению мышц голени, массаж, локальное введение ГКС, кратковременная гипсовая иммобилизация. В случае если все эти меры оказываются неэффективными рекомендовано оперативное лечение.
Неврома Мортона
Одной из частых причин болей в области плюсны, 3-4 межпальцевого промежутков и соответствующих пальцев является неврома Мортона. Боль часто бывает жгучая, электрическая, отдаёт в пальцы, провоцируется ношением узкой обуви и проходит если снять обувь и помассировать стопу. По сути это никакая не неврома, не опухоль, а утолщение нерва в результате его сдавления между головок плюсневых костей и связок.
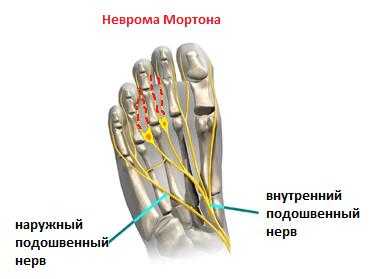
Лечение на начальных этапах - ношение обуви с широким и мягким передним отделом, возможно использование локальных инъекций ГКС с тем чтобы снять отёк с нерва. При отсутствии эффекта от консервативного лечения производится хирургическое удаление невромы. Более подробно вы можете узнать о невроме Мортона из этой статьи.
Перелом плюсневой кости
Переломы плюсневых костей довольно широко распространены, чаще всего являются следствием падения на ногу тяжёлого предмета, наезда колесом автомобиля, реже переломы происходят из-за подворачивания стопы. Отдельно стоит выделить стрессовые переломы в результате функциональной перегрузки, чаще всего таким образом повреждаются 2 и 3 плюсневые кости. В зависимости от особенностей перелома возможно как оперативное так и консервативное лечение.
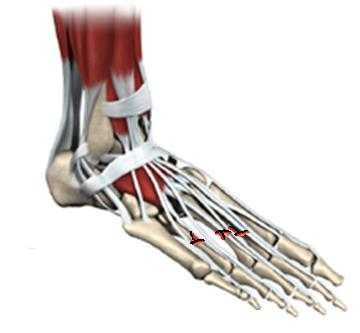
При переломах без смещения или с небольшим смещением используется гипсовая иммобилизация на срок 3 недели с последующим применением брейсов и специальной обуви. При изолированных переломах 2-3-4 плюсневых костей вне зависимости от степени смещения также показано консервативное лечение так как они хорошо иммобилизированы за счёт соседних от них плюсневых костей. При множественных переломах со смещением 2-3-4 плюсневых костей, переломах со смещением 1-5 плюсневых костей рекомендовано оперативное лечение. Также переломы плюсневых костей могут встречаться в составе сочетанных более сложных повреждений например при переломо-вывихах в суставе Лисфранка. О переломах плюсневых костей вы можете узнать из этой статьи.
Натоптыши.
Натоптыш - одна из очень распространённых причин болей в стопе. Наиболее часто пациентов беспокоят натоптыши в переднем отделе стопы под головками 2-3 плюсневых костей. Наличие натоптыша свидетельствует о неправильном распределении нагрузки на передний отдел стопы вследствие поперечного плоскостопия. Из-за этого происходит постепенный износ связочного аппарата плюсне-фалангового сустава, так называемой подошвенной пластинки, и головка плюсневой кости оказывается непосредственно под кожей. Из-за слабости подошвенной пластинки в последующем формируется молоткообразная или когтеобразная деформация соответствующего пальца. Таким образом натоптыш не является проблемой сам по себе, но лишь проявление других, более серьёзных проблем со стопой. Консервативное лечение сводится к ношению индивидуальных ортопедических стелек которые поддерживают поперечный и продольный своды стопы. В запущенных случаях это может быть не эффективно, тогда показана корригирующая остеотомия с целью перераспределения нагрузки на головки других плюсневых костей. С этой целью применяются как открытые операции, так и миниинвазивные, когда пересечение плюсневой кости производится из кожного прокола. Натоптыши другого расположения так же являются проявлением явной или скрытой патологии стопы.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Тендовагинит стопы причины, симптомы, методы лечения и профилактики
Тендовагинит стопы — патологическое состояние, характеризующееся развитием воспалительного процесса во внутренней оболочке сухожильных влагалищ стопы. В большинстве случаев сухожилия стопы воспаляются на фоне инфекции или повышенной нагрузки. Рассмотрим основные причины развития патологии, методы диагностики и лечения.
Причины тендовагинита стопы
При таком заболевании поражена покрывающая сухожилия синовиальная мембрана, располагающаяся на тыльной или подошвенной поверхности стопы. При одновременном воспалении связок на стопе патологический процесс затрагивает плантарный апоневроз.
- повышенные физические нагрузки
- распространение инфекционного процесса из другой анатомической области
- аутоиммунное поражение тканей при ревматическом заболевании
При врожденном или приобретенном нарушении строения ступни такая патология развивается чаще. Также сухожилия воспаляются у спортсменов. К специфическим факторам риска относят туберкулезную инфекцию, гнойное воспаление голеностопа, остеомиелит, растяжение связок и ревматодный артрит.
Статью проверил
Дата публикации: 05 Мая 2022 года
Дата проверки: 03 Июня 2022 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Нижняя конечность сильно болит во время ходьбы. Воспаленные ткани опухают. При неинфекционной форме тендовагинита отек переходит на голеностопный сустав. Нарушается двигательная функция конечности.
Другие признаки болезни у взрослых или детей:
- увеличение температуры тела
- повышенная утомляемость
- общее недомогание
- увеличение местных лимфоузлов
- усиление боли во время пальпации
Асептическая форма патологии становится причиной хронического воспаления при несвоевременном лечении.
Виды воспаления сухожилий стопы
В медицине воспаление связок стопы и синовиальных оболочек сухожилий классифицируют по клиническим особенностям заболевания. Выделяют следующие формы патологии:
- Легкая. Наблюдается гиперемия тканей со скоплением иммунных клеток в периваскулярной зоне.
- Экссудативно-серозная. Из-за накопление экссудата формируется отек.
- Хроническая. Склероз синовиальной оболочки становится причиной ее сужения. Мембрана становится менее эластичной.
Согласно другой классификации, тендинит стопы может быть инфекционным или неинфекционным.
Как диагностировать
Нужно обратиться к врачу для прохождения обследования. Специалист спрашивает пациента о симптомах и осматривает воспаленные ткани. Выявляются характерные признаки инфекции или асептической формы патологии. Для постановки диагноза нужны результаты инструментальных и лабораторных исследований.
Дополнительные диагностические процедуры:
Исследование крови. Увеличение количества лейкоцитов, повышение СОЭ указывают на инфекционную форму заболевания.
Бактериальный посев экссудата с определением чувствительности к различным микроорганизмам. Этот тест требуется для идентификации возбудителя инфекции и выбора подходящего антибиотика.
Визуальная диагностика. С помощью магнитно-резонансной томографии или рентгенографии врач исключает другие болезни.
МРТ — более информативный метод визуализации. Полученные объемные изображения помогают специалисту оценить состояние костей и мягких тканей.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
Тендовагинит сухожилий разгибателей стопы или других тканей нижней конечности — повод для обращения к ортопеду. При необходимости пациента направляют на консультацию к ревматологу или врачу другого профиля.

Тремаскин Аркадий Федорович

Яровский Ярослав Иванович
Барктабасов Самат Тургунбекович

Кученков Александр Викторович

Хачатрян Игорь Самвелович

Шантырь Виктор Викторович
Лечение тендовагинита стопы в клинике ЦМРТ
Комплексная схема консервативного лечения включает соблюдение специальной диеты, постельный режим, мануальную терапию и ЛФК. Необходимо ограничить нагрузку на вовлеченную в патологический процесс часть скелета. Туберкулез костей лечат с учетом симптомов и осложнений у взрослых или детей.
Наши врачи подбирают эффективную схему консервативного лечения с учетом результатов диагностики. Конечность иммобилизуют для устранения нагрузки. При наличии инфекции врач подбирает антибиотики и противомикробные средства с учетом результата теста на чувствительность бактерий к различным препаратам. Для устранения боли и воспаления назначают медикаменты из группы НПВП.
Дополнительные методы лечения воспаления сухожилий на стопе:
- Физиотерапевтические процедуры. УВЧ-терапия, электрофорез и другие способы физического воздействия облегчают симптомы болезни.
- При неэффективности консервативного лечения врач выполняет иссечение сухожильных влагалищ.
- Мануальная терапия и ЛФК. Эти вспомогательные методы восстанавливают двигательную функцию конечности.
Самолечение может привести к осложнениям, поэтому при появлении первых симптомов воспалительного процесса нужно сразу обратиться к специалисту. В ЦМРТ можно получить консультацию опытного ортопеда, который составит индивидуальную программу лечения.
Последствия
Если сухожилия на стопе воспалились, возможно развитие следующих осложнений:
- ограничения мобильности нижней конечности
- септической инфекции
- распространения микроорганизмов в соседние анатомические области
После лечения пораженные ткани заживают в течение 2-3 недель. Рекомендуется проведение реабилитации.
Читайте также:
- Надъядерные причины расстройств оптокинетической системы (оптокинетического нистагма)
- Расстройство адаптации: случай успешного лечения подростка с сахарным диабетом
- Случай развития синдрома Гийена Барре на фоне перенесенной коронавирусной инфекции
- Методы диагностики брюшного тифа. Современные методы лечения брюшного тифа
- Гипнотерапия при шуме в ухе. Лечебный эффект гипноза
