Выделение признаков вегето-сосудистой дистонии. Виды лечения нейроциркуляторной дистонии
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Нейроциркуляторная дистония (НЦД) относится к функциональным нарушениям деятельности сердечно-сосудистой системы. Заболевание встречается у подростков, лиц молодого и среднего возраста. Нейроциркуляторная дистония в МКБ 10 отнесена к соматоформным расстройствам (код - F45). Преимущественно НЦД болеют женщины. В 75% случаях заболеваний сердечно-сосудистой системы у подростков врачи диагностируют нейроциркуляторную дистонию.
Кардиологи Юсуповской больницы при подозрении на наличие у пациента нейроциркуляторной дистонии с помощью новейшей диагностической аппаратуры ведущих европейских и американских производителей проводят комплексное обследование. Его целью является исключение органической патологии сердца и сосудов. Пациентов консультирует невролог, психотерапевт. Врач коллегиально составляют схему лечения заболевания, используют препараты, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов. Медицинский персонал уважительно относится к пожеланиям пациентов и их родственников.

Причины и факторы риска развития НЦД
Нейроциркуляторная дистония представляет собой вариант вегетативно-сосудистой дисфункции. Развивается НЦД под воздействием нескольких факторов. В большинстве случаев выделить ведущую и второстепенную причину нейроциркуляторной дистонии не удаётся.
Известны следующие причины НЦД (нейроциркуляторной дистонии):
- Острые и хронические стрессовые ситуации;
- Перенесенная острая и рецидивирующая инфекция носоглотки;
- Воздействие физических и химических факторов (гиперинсоляции, повышенной температуры окружающей среды, ионизирующей радиации, вибрации и других отрицательно влияющих производственных факторов);
- Хроническая никотиновая и алкогольная интоксикация;
- Малоподвижный образ жизни;
- Нарушение гормонального равновесия, которое наблюдается в период полового созревания и зрелом возрасте;
- Физическое и умственное переутомление;
- Черепно-мозговая травма.
Основное значение в развитии НЦД имеет длительное психоэмоциональное напряжение, которое вызвано значительными острыми и хроническими стрессовыми ситуациями вследствие затруднения социальной адаптации.
Причиной развития нейроциркуляторной дистонии могут быть наследственно-конституциональные особенности организма - функциональная недостаточность или чрезмерная реактивность структур головного мозга, которые регулируют деятельность вегетативной нервной системы, психологические особенности личности, плохие социально-экономические условия. К факторам риска развития НЦД относится образ жизни и отдыха (работа ночью, недостаточный сон). При уже существующей нейроциркуляторной дистонии предрасполагающие факторы могут спровоцировать обострение заболевания.
Виды нейроциркуляторной дистонии
Выделяют следующие типы НЦД:
- Кардиальный (включает аритмический и кардиалгический варианты);
- Гипертензивный;
- Гипотензивный;
- Смешанный.
По МКБ 10 НЦД по кардиальному типу соответствует кардиальному неврозу. У пациентов с этой патологией вегетативные расстройства, которые проявляются преимущественно со стороны сердечно-сосудистой системы, сопровождаются болями в сердце и нарушением ритма сердечной деятельности (экстрасистолической аритмией, синусовой тахикардией). Нейроциркуляторная дистония по гипотоническому и гипертоническому типу соответствуют нейроциркуляторной астении по МКБ-10. У пациентов, страдающих этими видами НЦД, после стрессовых нагрузок или изменений метеоусловий на непродолжительное время повышается или понижается артериальное давление. Оно нормализуется без приёма лекарств. Нейроциркуляторная дистония по смешанному типу характеризуется сочетанием кардиального невроза с существенными колебаниями сосудистого тонуса - транзиторной артериальной гипертензией или гипотензией.
Симптомы нейроциркуляторной дистонии
Типичным признаком нейроциркуляторной дистонии является несоответствие между выраженностью жалоб и скудностью изменений при объективном обследовании пациента. Наиболее часто встречаются следующие клинические синдромы НЦД:
- Кардиалгический;
- Гиперкинетический;
- Расстройства сердечного ритма и автоматизма;
- Изменения и выраженная лабильность артериального давления;
- Респираторный (синдром дыхательных расстройств);
- Синдром вегетативных расстройств;
- Вегетососудистые кризы;
- Астено-невротический синдром.
Кардиалгический синдром наблюдается почти у всех пациентов, страдающих нейроциркуляторной дистонией. Боль в сердце возникает вследствие расстройства тонуса коронарных артерий, избыточной вентиляции, выработки большого количества катехоламинов, раздражения сердечных симпатических сплетений. Боль в области сердца имеет разнообразный характер. Они могут быть ноющими, колющими, давящими, жгучими, саднящими. Иногда пациенты воспринимают боль как ощущение инородного тела в грудной клетке, которое вызывает сдавливание, стеснение в груди.
Боль в области сердца у пациентов, страдающих НЦД по кардиальному типу, может иметь различную интенсивность - от несильной до мучительной, невыносимой, которая лишает сна и отдыха. Большинство пациентов отмечается локализацию боли в верхушки сердца, но нередко пациенты отмечают боль около грудины, под левой лопаткой, иногда ниже левой подключичной области, между лопаток. Боль при НЦД может мигрировать. Продолжительность боли - от нескольких секунд до многих часов и даже дней. Часто пациенты характеризуют боль как постоянную. Чаще всего боль при нейроциркуляторной дистонии появляется постепенно, но у некоторых пациентов она возникает внезапно.
Если боль отдаёт в левую руку или в левую половину шеи, кардиологи Юсуповской больницы с помощью современных методов исследования исключают острую ишемию миокарда. Болевой синдром исчезает или уменьшается при отвлечении внимания пациента. В отличие от ишемической болезни сердца, боль в области сердца при НЦД.
Боль у пациентов, страдающих нейроциркуляторной дистонией, сопровождается тревогой, беспокойством, плохим настроением, депрессией, ощущением нехватки воздуха. Многие пациенты испытывают чувство страха смерти. Боль не уменьшается после приёма нитроглицерина, в то время как приём валокордина, валидола купирует болевой синдром.
Гиперкинетический синдром проявляется существенным увеличением минутного объёма сердца и одновременным снижением периферического сопротивления. Пациенты жалуются на сердцебиение, которое не всегда сопровождается увеличением частоты сердечного сокращения при объективном исследовании. Больные НЦД ощущают «толчки» в области сердца, пульсацию сосудов головы и шеи, «проваливание», «замирание», «остановку» сердца. Пульс может учащаться до 130 ударов в минуту при волнении, гипервентиляции, изменении положения тела.
При НЦД изменение и лабильность артериального давления может быть спонтанным или в виде неадекватной реакции на физическую нагрузку, эмоциональное напряжение, переход из горизонтального положения в вертикальное и усиленную вентиляцию. Давление при НЦД по гипертоническому типу может повышаться до пограничных цифр или несколько больше. У пациентов, страдающих НЦД по гипотоническому типу, регистрируются нормальные цифры артериального давления в покое и пониженные при нагрузке.
Синдром дыхательных нарушений наблюдается у 85% пациентов, страдающих нейроциркуляторной дистоний. Больные оценивают свои ощущения как одышку. При детальном расспросе оказывается, что это ощущение неудовлетворённости дыханием. Оно возникает как в покое, так и при физической нагрузке. Часто пациенты отмечают удушье, чувство нехватки воздуха, невозможность сделать глубокий вдох, тягостное ощущение в верхней части грудины или области трахеи. Частое поверхностное дыхание прерывается глубокими вздохами. Иногда на фоне нарушенного дыхания может развиться обморок.
Вегетативные расстройства у больных нейроциркуляторной дистонией проявляются жалобами на повышенную потливость, длительными периодами субфебрильной температуры. При этом изменений со стороны клинического анализа крови не наблюдается, биохимические исследования не выявляют признаков воспаления. У пациента отсутствуют хронические очаги инфекции и инфекционные заболевания.
Вегетососудистые нарушения проявляются головными болями, приступами мигрени, которые провоцируется перепадами атмосферного давления. У пациентов возникают боли в суставах и мышцах, отёки лица и кистей рук по утрам и ног к вечеру. Развитие отёков совпадает с психоэмоциональными стрессами, предменструальным периодом у женщин. У пациента отмечается синюшность пальцев, кончика носа, мочек ушей, мраморность кожи, похолодание конечностей, потливость стоп, ладоней и подмышечных ямок.
Вегетативные кризы у больных НЦД обычно возникают внезапно, чаще ночью, во время сна, или при пробуждении. Они протекают по симпатико-адреналовому, вагоинсулярному или смешанному (парасимпатическому) типу.
Проявлениям астенического синдрома является слабость, повышенная утомляемость. Характерны следующие симптомы:
- Фиксация внимания на собственных ощущениях;
- Тревожность;
- Беспокойство;
- Раздражительность;
- Нарушение сна;
- Страх заболеть тяжёлым сердечным заболеванием;
- Снижение физической работоспособности.
Диагностика НЦД
На ЭКГ у большинства пациентов, страдающих нейроциркуляторной дистонией, патологических изменений не выявляют. Иногда регистрируются неспецифические изменения зубца Р, расстройства функции автоматизма и возбудимости и суправентрикулярная пароксизмальная тахикардия. Экстрасистолы часто возникают в покое, особенно ночью, и под воздействием эмоциональных факторов.
У некоторых больных НЦД на ЭКГ выявляют неспецифические изменения зубца Т. В случае их регистрации проводят следующие ЭКГ-пробы:
- с гипервентиляцией;
- ортостатическую;
- калиевую;
- с блокаторами бета-адренорецепторов;
- с дозированной физической нагрузкой.
Исследование тонуса вегетативной нервной системы проводят с помощью специальных анкет, которые заполняет пациент, а также схемы, заполняемой врачом. Маркером нарушения функции вегетативной нервной системы является нарушение суточных ритмов деятельности сердечно-сосудистой системы, которое определяют при изучении изменчивости ритма сердца при непрерывной регистрации электрокардиограммы (холтеровском мониторировании), расчётом частотных и временных показателей. Диагноз НЦД кардиологи Юсуповской больницы устанавливают только после исключения всех органических заболеваний, которые протекают с аналогичными симптомами.

Лечение нейроциркуляторной дистонии
Лечение НЦД начинают с нормализации режима труда и отдыха, формирования правильного образа жизни, Пациентам обеспечивают сбалансированное питание, нормальный сон. Им рекомендуют отказаться от курения и употребления алкоголя. При наличии интоксикаций и вредных факторов их рекомендуют полностью исключить.
Психотерапевты Юсуповской больницы для лечения нейроциркуляторной дистонии применяют рациональную психотерапию и аутотренинг. Их целю является уменьшение стресса, достижение психологического комфорта и облегчение возврата к нормальному психологическому функционированию пациента. Выраженным лечебным эффектом при НЦД обладают релаксационные методики (мышечное расслабление, диафрагмальное дыхание) и психологические тренинги с элементами рациональной психотерапии (обучение навыкам решения проблем, построение визуальных образов).
Положительным эффектом при психоэмоциональном переутомлении обладает повышение физической активности: регулярная ходьба, плавание, дозированные физические тренировки в тренажерном зале. Специалисты клиники реабилитации составляют каждому пациенту индивидуальный комплекс упражнений. При респираторном синдроме пациента обучают дыхательной гимнастике.
Для медикаментозного лечения НЦД используют валидол, комбинированные препараты, в состав которых входят ментол, фенобарбитал, настойка корня валерианы, боярышника, ландыша, красавки, пустырника. Транквилизаторы при НЦД оказывают седативное, анксиолитическое и вегетостабилизирующее действие.
В случае тревожной, ажитированной депрессии пациентам назначают антидепрессант амитриптилин, при астенических формах депрессии - имипрамин, при выраженных ипохондрических явлениях назначают алимемазин. Если НЦД проявляется симпатико-адреналовыми кризами, применяют бета-адренорецепторы. Под воздействием блокаторов бета-адренорецепторов может уменьшиться астенический синдром. При НЦД с симпатоадреналовыми кризами проводят психотерапию в сочетании с блокаторами бета-адренорецепторов и анксиолитиками.
Улучшают кровоснабжение и энергетические процессы кровоснабжение мозга, повышают устойчивость к нехватке кислорода, улучшают память и активируют интеллектуальные функции ноотропные препараты. Их назначают при наличии признаков астении, адинамии, ипохондрических нарушений.
Благоприятное действие при НЦД оказывают физиотерапевтические процедуры:
- Электросон;
- Лечебные ванны (азотные, хвойные, кислородные, жемчужные;
- Веерный, циркулярный или контрастный душ.
В Юсуповской больнице лечение нейроциркуляторной дистонии проводят с помощью магнитотерапии, инфракрасной лазеротерапии, аэроионотерапии, тепловых процедур. При наличии признаков НЦД звоните по номеру телефона Юсуповской больницы.
Вегетососудистая дистония (ВСД) - симптомы и лечение
Что такое вегетососудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной Анны Викторовны, невролога со стажем в 17 лет.
Над статьей доктора Патриной Анны Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы , панические атаки , тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
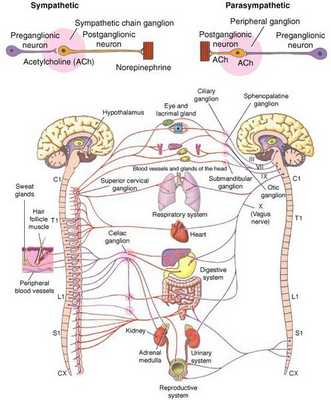
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
Современные взгляды на лечение синдрома вегетативной дистонии у детей
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50-75% от числа пациентов с неинфекционной патологией.
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50-75% от числа пациентов с неинфекционной патологией. При этом у больных могут отмечаться изменения со стороны различных органов и систем, которые носят функциональный характер. Этим дистония принципиально отличается от других заболеваний, что не должно стать поводом для успокоения, так как возможен переход СВД в такие психосоматические заболевания у взрослых, как ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма. Отсутствие адекватной терапии может привести к ухудшению в состоянии больного. В связи с этим необходим поиск новых эффективных методов лечения детей с СВД.
Обычно лечение больного с СВД проводится в течение длительного времени. При этом очень важно учитывать характер вегетативных нарушений (преобладание активности симпатического или парасимпатического отделов вегетативной нервной системы), тяжесть клинических проявлений, а также психоэмоциональные особенности личности ребенка. Предпочтение в лечении детей с СВД должно отдаваться немедикаментозным методам. Этого бывает достаточно при легком течении СВД. При тяжелом течении используется и медикаментозная терапия. Одновременно проводится лечение хронических очагов инфекции и сопутствующих заболеваний.
Терапию следует начинать с нормализации режима дня: очень важно, чтобы ночной сон составлял не менее 8-10 ч, а также чтобы ребенок гулял на свежем воздухе не менее 2-3 ч в день. При построении занятий целесообразно чередовать физические и умственные нагрузки. Необходимо устранить гиподинамию, ограничить просмотр телевизионных передач до 1 ч в день, а также работу за компьютером, которые должны быть дозированы с учетом возраста ребенка.
Занятия физкультурой. Дети с СВД должны заниматься утренней гимнастикой. Благоприятное влияние на пациентов оказывают плавание, катание на лыжах, коньках, дозированная ходьба, игра в настольный теннис, бадминтон. Не рекомендуются занятия групповыми видами спорта (футбол, баскетбол, волейбол), а также боксом, борьбой, кикбоксингом.
Питание. Ребенок с СВД должен получать полноценное питание с достаточным количеством минеральных веществ и витаминов. Детям с повышенной симпатоадреналовой активностью и лабильной артериальной гипертензией необходимо ограничить потребление поваренной соли, чая, кофе. Целесообразно исключить из рациона копчености, острые блюда, шоколад. Детям с повышенной парасимпатической активностью, артериальной гипотонией рекомендуется пища, содержащая достаточное количество жидкости, а также маринады, чай, кофе (лучше с молоком), шоколад и шоколадные конфеты, кефир, гречневая каша, горох. Детям с СВД целесообразно принимать мед на ночь в течение 2-3 мес, а также различные соки, настои, компоты из облепихи, калины, шиповника, рябины, моркови, брусники, черноплодной рябины, изюма, кураги.
Психотерапия. Важное место в лечении детей с СВД должно отводиться индивидуальной рациональной психотерапии, направленной на коррекцию внутренней картины болезни с переориентацией на немедикаментозные приемы саморегуляции. При этом очень важно, чтобы лечащий врач вызывал доверие не только у ребенка, но и у его родителей. Нередко можно видеть хороший терапевтический эффект, убедив больного лишь изменить образ жизни, характер питания, заняться физкультурой.
Водные процедуры. Обычно у детей с СВД эффективны следующие водные процедуры: плавание, циркулярный душ, сауна, лечебные ванны. Бальнеотерапия должна проводиться в зависимости от особенностей вегетативных нарушений. Для детей с повышенной симпатической активностью показаны ванны с добавлением седативных трав, при ваготонии — солевые хвойные, нарзанные, родоновые ванны, обливания, растирания холодной водой.
Физиотерапевтическое лечение. При СВД широко используются гальванизация по рефлекторно-сегментарной методике, парафин, озокерит на шейно-затылочную область. Выбор методики должен проводиться с учетом направленности исходного вегетативного тонуса. При ваготонии показаны электрофорез на воротниковую зону с 5% раствором хлористого кальция, 1% раствором кофеина или 1% раствором мезатона. При симпатикотонии используется электрофорез с 2% раствором эуфиллина, 2% раствором папаверина, 4% раствором сульфата магния.
Массаж. При ваготонии, особенно сочетающейся со снижением артериального давления, назначается общий массаж, а также массаж икроножных мышц, кистей рук и шейно-воротниковой зоны; при преобладании симпатического тонуса — массаж по зонам позвоночника и шейно-воротниковой области.
Медикаментозная терапия. При недостаточной эффективности описанных выше лечебно-оздоровительных мероприятий назначается медикаментозная терапия. Желательно начинать медикаментозное лечение с фитотерапии. Детям с повышенной возбудимостью, тревожностью рекомендуется назначать фитосборы, обладающие седативным действием: шалфей, боярышник, валериана, пустырник, зверобой (табл. 1). Курсы лечения обычно длительные — в течение 3-12 мес. Препараты необходимо чередовать через 2-4 нед (с двухнедельным перерывом между курсами).
Кроме настоек и экстрактов, из фитопрепаратов могут использоваться также различные виды чая. Из препаратов валерианы лучше всего зарекомендовал себя «валериановый чай»: 1 ст. ложку измельченного корня валерианы заварить с вечера одним стаканом крутого кипятка, накрыть блюдцем и на следующий день принять настой в 3-4 приема. Таким же образом готовится чай из пустырника, который обладает даже большими, чем валериана, успокаивающими свойствами. При острых невротических реакциях в качестве быстродействующего «огнетушителя» может использоваться «валериановый коктейль»: 5-15 мл настойки валерианы, т. е. 1 чайная, десертная или столовая ложка, пополам с водой. Менее убедителен седативный эффект таблетированного экстракта валерианы.
При недостаточном успокаивающем эффекте фитопрепаратов в лечении детей с СВД применяются анксиолитики и нейролептики (табл. 2).
Главной мишенью действия нейролептиков и анксиолитиков служат структуры лимбико-ретикулярного комплекса, в которых сосредоточены высшие вегетативные и эмоциональные центры. Тесная связь психических и вегетативных функций, осуществляемая лимбической системой, позволяет понять, почему эти препараты, снижая эмоциональную возбудимость, одновременно оказывают нормализующее влияние на вегетативно-висцеральные расстройства, сопровождающие СВД.
При назначении транквилизаторов необходимо учитывать характеристику психоэмоционального состояния больного и направленность вегетативной дисфункции (ваго- или симпатикотония). Детям с повышенным уровнем тревожности, нарушением сна показаны транквилизаторы с выраженным седативным эффектом: седуксен (Сибазон, Реланиум, Диазепам), Феназепам, Тазепам, Атаракс. При гипостеническом невротическом состоянии, артериальной гипотонии назначают препараты с умеренным активизирующим действием — «дневные транквилизаторы» (Грандаксин, медазепам), которые даются обычно в два приема — утром и днем. Важно учитывать, что при СВД по симпатикотоническому типу целесообразно использование Седуксена (1 таблетка — 0,005 г), Тазепама (1 таблетка — 0,01), Феназепама (1 таблетка — 0,5 и 1 мг). Детям с СВД по ваготоническому типу показаны Амизил (1 таблетка — 1 мг или 2 мг), при смешанном варианте СВД — Белласпон (1-3 таблетки в сутки), Рудотель (1 таблетка — 0,01 г), Грандаксин (1 таблетка — 0,05 г). Продолжительность назначений транквилизаторов — не более 4-6 нед, возможно проведение повторных курсов.
Нейролептики показаны детям с острой и хронической тревогой, при двигательном беспокойстве, наличии тиков, ипохондрии, страхов, а также при стойком болевом синдроме. Они снижают реакцию на внешние раздражители, обладают вегетотропным действием, рекомендуются к применению, когда транквилизаторы неэффективны. Чаще всего из этой группы препаратов используется Френолон в дозе 5-15 мг/сут, тиоридазин (Меллерил, Сонапакс) — детям дошкольного возраста в дозе от 10 до 20 мг/сут, школьного — по 20-30 мг/сут, а также Терален в дозе 5-15 мг/сут. Френолон и Сонапакс дают хороший эффект при кардиалгиях. Терален обладает еще и антигистаминным свойством.
При необходимости нейролептики можно сочетать с анксиолитиками.
Хорошо зарекомендовали себя препараты, улучшающие обменные процессы в ЦНС — нейрометаболические стимуляторы. Они показаны детям с выраженными проявлениями СВД. Нейрометаболические стимуляторы оказывают не только положительное влияние на обменные процессы и кровообращение мозга, но и стимулируют окислительно-восстановительные процессы, усиливают утилизацию глюкозы, улучшают энергетический потенциал организма, повышают устойчивость ткани мозга к гипоксии, способствуют улучшению памяти, облегчают процесс обучения. С этой целью можно назначить Ноотропил (0,4-0,6 мг/сут), Энцефабол (0,1-0,2 мг/сут), Аминалон (0,5-1 г/сут), Пантогам (0,5-0,75 г/сут), Фенибут (0,5-0,75 г/сут), глицин (0,2-0,3 г/сут). Наряду с этими препаратами используются глутаминовая кислота, Церебролизин по 1 мл внутримышечно (курс лечения — 10-15 инъекций). Лечение данными препаратами проводят 2-3 раза в год.
Детям с ваготонической направленностью СВД назначают растительные психостимуляторы, повышающие активность симпатической нервной системы. С этой целью можно воспользоваться кофеином, настойкой женьшеня, лимонника китайского, элеутерококка, родиолы розовой, заманихи, пантокрина. Все эти препараты назначают из расчета по 1-2 капли на 1 год жизни в первой половине дня: 2 раза в день за 30 мин до еды в течение 1-2 мес, чередуя их между собой (с перерывами по 2-3 нед).
При упорных головных болях, внутричерепной гипертензии показаны курсы Диакарба, мочегонных трав. Для улучшения микроциркуляции назначают Трентал, Кавинтон, Винкапан.
В настоящее время в лечении СВД стали использоваться препараты, в состав которых входят коферменты, микроэлементы и витамины в изолированном виде или в их сочетании: Коэнзим Q10, L-карнитин, Бетакаротин, кальция гипохлорит, кальция лактат, кальция фосфат, Магне В6, Мульти-табс и Мульти-табс с бета-каротином.
Важно учитывать, что при симпатикотонии предпочтение следует отдавать препаратам калия и витамину В1, в то время как при ваготонии — препаратам кальция, фосфора, витаминам В6, С.
Лечение артериальной гипертензии. При артериальной гипертензии показано назначение базисной терапии, включающей сосудистые и ноотропные препараты. С этой целью можно назначить Оксибрал (по 2,5 мл сиропа 3 раза в день), Винпоцетин (1 таблетка — 5 мг), Кавинтон (1 таблетка — 5 мг), Циннаризин (1 таблетка — 25 мг). При неэффективности лечения назначаются гипотензивные препараты. Важным в лечении больных с артериальной гипертензией является индивидуальный подбор препаратов для конкретного человека. При стабильной артериальной гипертензии и гиперкинетическом типе кровообращения (тахикардия, преимущественное повышение систолического артериального давления) показано назначение небольших доз β-блокаторов: атенолол — 0,7 мг/кг 1 раз в день, пропранолол (Обзидан, Индерал) — 0,5 мг/кг 3-4 раза в день. При гипокинетическом типе кровообращения (брадикардия, повышение преимущественно диастолического артериального давления) лечение начинают с назначения мочегонных препаратов (Гипотиазид, Триампур композитум). При отсутствии эффекта показано назначение ингибитора ангиотензинпревращающего фермента каптоприла (0,5 мг/кг 3 раза в сутки). В педиатрической практике часто используется пролонгированный препарат эналаприл (0,02 мг/кг 1 раз в день).
Купирование гипертонических кризов. Прежде всего необходимо создать максимально спокойную обстановку. С целью снижения артериального давления у ребенка с СВД можно назначить седативные препараты (Седуксен — 1 таблетка — 5 мг или 1-2 мл в/в), мочегонные средства (Фуросемид, Лазикс), препараты калия (Панангин — 2 таблетки), селективный β-адреноблокатор атенолол из расчета 0,7 мг/кг.
Лечение вегетативных пароксизмов довольно сложно, так как кризы обладают циркадностью и строго индивидуальны. Преобладание активности того или иного отдела вегетативной нервной системы во время криза может быть компенсаторным; подавляя этот отдел, можно усугубить, усилить криз. Важно не столько лечение самого криза, сколько комплексная и длительная терапия в межприступный период.
При симпатоадреналовых пароксизмах у детей используют транквилизаторы, седативные препараты, β-адреноблокаторы. Желательно после купирования криза назначить β-адреноблокатор еще на 4-5 дней, можно в сочетании с седативными лекарственными средствами. Если у пациента симпатоадреналовые кризы повторяются и выявлена связь между их возникновением и психоэмоциональным напряжением, то β-адреноблокатор может назначаться в небольшой дозе более продолжительное время. Необходимо устранить провоцирующий фактор и провести пациенту курс психотерапии. Детям с повторяющимися парасимпатическими кризами целесообразно провести длительный курс лечения (1-2 мес) одним из препаратов красавки. С этой целью можно использовать Белласпон, Беллатаминал и др. Обычно их назначают на ночь (1/2-1 таблетки) в зависимости от возраста. На этом фоне следует продолжать лечение СВД.
Если у ребенка возник вегетативный пароксизм, нужно определить особенности его течения (вагоинсулярный, симпатоадреналовый или смешанный), а затем с учетом этого оказать необходимую помощь (табл. 3).
В заключение следует сказать, что купирование вегетативных кризов у детей, как и лечение СВД, требует индивидуального подхода с подбором соответствующих методов и препаратов. Даже при адекватной терапии СВД необходим контроль эффективности терапии, так как могут наблюдаться парадоксальные реакции, поскольку ваготонии или симпатикотонии в чистом виде у детей практически не бывает. Сменяя один метод лечения другим, можно добиться положительного терапевтического эффекта в большинстве случаев.
Литература
Л. В. Царегородцева, кандидат медицинских наук, доцент
РГМУ, Москва
Лечение
стоимость со скидкой 20%
Лазерное омоложение (лицо,шея, декольте)
Palomar Icon 1540 (Erb)
Palomar Icon MAX- G
Массаж тела Impress 240- глубокий лимфодренаж
Photocare (с гидрогелевой маской)
Плазмотерапия лица 1 процедура
1 раза в 1,5 -2 недели № 5
Плазмотерапия волосистой части кожи головы 1 процедура
1 раза в 1,5-2 недели № 5
1. Общие медицинские показания к оказанию взрослым паллиативной медицинской помощи
- ухудшение общего состояния, физической и/или когнитивной функции на фоне прогрессирования неизлечимого заболевания и неблагоприятный прогноз развития заболевания, несмотря на оптимально проводимое специализированное лечение;
- снижение функциональной активности пациента, определенной с использованием унифицированных систем оценки функциональной активности;
- потеря массы тела более чем на 10% за последние 6 мес.
При выявлении двух и более общих медицинских показаний у одного пациента оцениваются медицинские показания по группам заболеваний или состояний 2 .
2. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при различных формах злокачественных новообразований:
- наличие метастатических поражений при незначительном ответе на специализированную терапию или наличии противопоказаний к ее проведению;
- наличие метастатических поражений центральной нервной системы, печени, легких;
- наличие боли и других тяжелых проявлений заболевания.
3. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при различных формах деменции, в том числе болезни Альцгеймера:
- утрата способности к двум и более видам повседневной деятельности за последние 6 месяцев на фоне специализированной терапии;
- прогрессирующее нарушение глотания;
- нарушение функции тазовых органов;
- расстройства речевой деятельности, препятствующие речевому общению и социальному взаимодействию;
- высокий риск падения и/или эпизоды падения в прошлом;
- наличие хронических ран и контрактур.
4. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при тяжелых необратимых последствиях нарушений мозгового кровообращения:
- персистирующая кома различной степени или состояние минимального сознания, когнитивные нарушения;
- расстройства речевой деятельности, препятствующие полноценному речевому общению и социальному взаимодействию;
- наличие хронических ран и контрактур;
- парезы и параличи со значительной потерей функции.
5. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях органов кровообращения:
- конечные стадии хронической сердечной недостаточности (III и IV функциональный класс по NYHA);
- неоднократная госпитализация по причине сердечной недостаточности/ другие формы ИБС (более 3 раз за последние 12 мес.);
- клапанные пороки сердца без возможности их оперативной коррекции, наличие иных значимых структурных поражений камер сердца или коронарных сосудов без возможности проведения реваскуляризационных и/или реконструктивных вмешательств;
- наличие сочетанной соматической и/или психической патологии, значимо влияющей на качество жизни и/или симптомы основного заболевания;
- одышка или боли в груди в покое или при незначительной физической нагрузке;
- результаты эхокардиографии: выраженное снижение фракции выброса ( < 25%) или выраженная легочная гипертензия (давление в легочной артерии >70 мм рт.ст.);
- стабильная стенокардия 3 и 4 функциональных классов (одышка или боли в груди в покое или при незначительной физической нагрузке);
- тяжелое, неоперабельное заболевание периферических сосудов.
6. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях органов дыхания:
- дыхательная недостаточность 3 степени в период ремиссии заболевания (одышка в покое или при незначительной физической нагрузке);
- нуждаемость в респираторной поддержке вследствие дыхательной недостаточности.
7. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при почечной недостаточности:
- хроническая почечная недостаточность 4 или 5 стадии (расчетная скорость клубочковой фильтрации менее 30 мл/мин) с прогрессивным ухудшением;
- прекращение диализа или отказ от его начала.
8. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при болезнях печени:
- тяжесть цирроза печени по шкале Чайлд-Пью не менее 10 баллов (стадия С);
- цирроз с одним или несколькими осложнениями в течение прошедшего года;
- асцит, резистентный к действию диуретиков;
- спонтанный бактериальный перитонит;
- повторные кровотечения из варикозно расширенных вен;
- невозможность проведения пересадки печени.
9. Медицинские показания к оказанию паллиативной медицинской помощи взрослым при дегенеративных заболеваниях нервной системы, боковом амиотрофическом склерозе и других заболеваниях двигательных нейронов, рассеянном склерозе, дегенеративных заболеваниях экстрапирамидной системы:
- нуждаемость в длительной кислородотерапии;
10. Медицинские показания к оказанию паллиативной медицинской помощи взрослым с социально значимыми инфекционными заболеваниями в терминальной стадии развития являются:
- терминальная стадия ВИЧ-инфекции;
- ВИЧ-инфекция с морфологически подтвержденным диагнозом распространенной формы злокачественного новообразования, не подлежащего радикальному противоопухолевому лечению;
- ВИЧ-инфекция с хроническим болевым синдромом, обусловленным злокачественным новообразованием;
- ВИЧ-инфекция с длительным болевым синдромом иной этиологии;
- ВИЧ-инфекция с тяжелыми мнестико-интеллектуальными нарушениями (деменцией), двигательными неврологическими расстройствами, возникшими в результате перенесенных оппортунистических и вторичных заболеваний, инсульта, черепно-мозговой травмы, злоупотребления психоактивными веществами;
- ВИЧ-инфекция с глубокими трофическими расстройствами (трофическими язвами, пролежнями);
- туберкулез с множественной лекарственной устойчивостью /туберкулез с широкой лекарственной устойчивостью при неэффективности 2 курсов полноценной контролируемой химиотерапии;
- туберкулез с множественной лекарственной устойчивостью/туберкулез с широкой лекарственной устойчивостью после двукратного прерывания лечения при сохранении бактериовыделения, определяемого методом посева или двукратной микроскопией мокроты;
- фиброзно-кавернозный туберкулез легких, цирротический туберкулез легких независимо от лекарственной чувствительности микобактерии туберкулеза при отсутствии эффективности терапевтического лечения и невозможности выполнить хирургическое вмешательство по тяжести состояния основного заболевания, в том числе осложнений туберкулеза (сердечно-сосудистая недостаточность, амилоидоз внутренних органов, поражение костей) или при наличии тяжелых сопутствующих поражений;
- генерализованный туберкулез и отказ от высокоактивной антиретровирусной терапии у больных с сочетанием туберкулеза и ВИЧ-инфекции.
1 Перечень медицинских показаний к оказанию паллиативной медицинской помощи не является исчерпывающим.
2 Положительным является выявление одного или нескольких медицинских показаний по группам заболеваний или состояний у одного пациента
Вегетососудистая дистония
Работой внутренних органов, желез и сосудов управляет вегетативная нервная система. Она не подчиняется воле человека, поэтому невозможно силой мысли ускорить сердцебиение или повысить давление крови. Если нарушается функция вегетативной нервной системы, возникает характерный комплекс симптомов, который называют вегетососудистой дистонией. Не все врачи признают это заболевание, но многие люди не могут обойтись без специального лечения.
Что такое ВСД
Вегетососудистая дистония (ВСД), или нейроциркуляторный синдром - это функциональное расстройство вегетативной нервной системы, при котором появляется комплекс симптомов, не характерных для конкретного заболевания. Обследование пациентов с подозрением на ВСД чаще всего не выявляет изменений в структуре внутренних органов, но может показать отклонения в их функции на границе нормы.
Вегетативную дисфункцию нельзя назвать полноценным заболеванием, этот диагноз отсутствует в Международной классификации болезней (МКБ-10). Но терапевты, кардиологи и неврологи продолжают ставить этот диагноз пациентам, у которых обследование не выявило никаких нарушений, а жалобы на плохое самочувствие продолжаются.
Считается, что проявления патологии возникают из-за нарушений координации работы двух структур вегетативной нервной системы. Она состоит из симпатической и парасимпатической системы, которые отличаются по влиянию на организм. Активатором симпатики является гормон адреналин, поэтому она выполняет следующие функции:
- увеличивает число сердечных сокращений;
- повышает артериальное давление;
- стимулирует выброс глюкозы в кровь;
- расширяет артерии головного мозга, легких и сердца;
- уменьшает выделение слюны;
- подавляет перистальтику пищеварительного тракта;
- расширяет бронхи и усиливает газообмен;
- увеличивает зрачки;
- вызывает спазм сфинктеров мочевого пузыря, пищеварительного тракта.
Эти реакции необходимы, чтобы защитить организм в опасной ситуации, активировать его на бегство. Парасимпатическая нервная система работает в противоположном направлении. Она снижает давление, ускоряет перистальтику кишечника, мочевыводящих органов, сужает зрачки и бронхи. Активатором парасимпатики является вещество ацетилхолин. Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Вегетативная дистония возникает, если симпатика или парасимпатика активируются спонтанно, без видимой причины. Поэтому у человека вдруг в состоянии покоя появляется усиленное сердцебиение, поднимается давление и беспокоит тревожность.
Но часто вегетососудистая дистония является предшественником серьезных заболеваний. Возникнув в молодом возрасте без лечения, через несколько лет она приводит к формированию артериальной гипертензии, болезней сердца, пищеварительного тракта и гормональным расстройствам.
Причины и симптомы ВСД
В группе риска по развитию вегетососудистой дистонии находятся подростки и женщины. У мужчин ВСД редко возникает как самостоятельный синдром, обычно дистония связана с другими заболеваниями. Причины патологии чаще всего неизвестны, но ее появление связывают со следующими провоцирующими факторами:
- стрессы - постоянное нервное напряжение вызывает выброс гормонов стресса, которые стимулируют вегетативную нервную систему;
- гормональные изменения - физиологически у женщин в течение менструального цикла, при наступлении беременности, климакса изменяется концентрация половых стероидов, которые косвенно влияют на функционирование нервной системы;
- созревание нервной системы - у подростков приводит к выраженным признакам ВСД;
- вредные привычки - курение, употребление алкоголя, напитков с кофеином вызывает нарушения в функционировании сосудов и проведении нервных импульсов.
Первые симптомы вегетативной дистонии могут появиться уже в детском возрасте. Их связывают с наследственностью и особенностями течения беременности. Если будущая мама страдает от вегетососудистой дистонии, курит, у нее диагностирована артериальная гипертензия, то риск появления патологии у ребенка значительно повышается. На здоровье младенца негативно сказывается внутриутробная гипоксия, нарушение фето-плацентраного кровотока, а также стрессы, которые испытывает беременная. Острая гипоксия плода во время родов также может привести к формированию ВСД в раннем возрасте.
Формирование вегетососудистой дистонии у взрослых может быть связана с остеохондрозом, травмами головы, неполноценным питанием. Продолжительная жизнь в плохих экологических условиях, работа на вредном производстве также приводит к ВСД. Метеозависимые люди также часто сталкиваются с дистонией.
Симптомы вегетативной дисфункции разнообразны, врачи определяют более 40 признаков болезни, но не все из них встречаются у одного пациента. Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
- кардиальный - не сопровождается скачками давления, для него характерны боли в области сердца или перебои в его работе;
- гипертензивный тип - человек страдает от повышенного артериального давления, которое сопровождается паническими атаками, ознобом, увеличением двигательной активности;
- гипотензивный тип - характеризуется пониженным давлением, которое удерживается на уровне 100/50-90/45 мм рт.ст. Дополнительно беспокоит слабость, сонливость, головокружение.
Признаками дистонии считают периодическую одышку, чувство нехватки воздуха или ощущение спазма в горле. Многие жалуются врачу на боли в сердце, ощущение повышенного сердцебиения, давления в груди, перебои в работе сердца, но зафиксировать их при помощи ЭКГ удается редко. К симптомам вегетативной дисфункции относят снижение аппетита, изжогу, метеоризм и другие нарушения пищеварения. Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность. У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
Выраженность признаков вегетососудистой дистонии может отличаться. В зависимости от частоты появления симптомов, выделяют следующие типы болезни:
- пароксизмальный - периодически появляются приступы вегетососудистой дистонии;
- перманентный - симптомы дистонии постоянны, обычно слабо выражены, но могут усиливаться под влиянием провоцирующих факторов;
- смешанный - включает признаки двух предыдущих типов;
- латентный тип - признаки болезни появляются только после сильного стресса, в остальное время симптомы не беспокоят.
Вегетососудистая дистония при длительном течении без лечения может привести к нарушениям в работе сердца. У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
Методы диагностики
Вегетососудистая дистония является диагнозом-исключением. Это значит, что его ставят после полного обследования сердечно-сосудистой, нервной системы, если в них не обнаружили нарушений в работе.
Для диагностики необходимо обратиться к терапевту, который при необходимости направит к кардиологу, неврологу или эндокринологу. Чтобы врач смог точно поставить диагноз, необходимо точно описать симптомы, время их появления. Терапевт обязательно уточнит, употребляет ли пациент алкоголь, никотин, как часто пьет кофе и какого режима дня придерживается. Эти данные необходимы, чтобы правильно составить рекомендации по лечению болезни.
Для диагностики вегетососудистой дистонии применяют следующие методы:
- лабораторная диагностика - общий анализ крови и мочи без специфических изменений, в биохимическом анализе может быть нарушено соотношение липидов;
- анализ крови на гормоны - показательно исследование гормонов щитовидной железы, при их повышении может наблюдаться тахикардия, похудение;
- ЭКГ - для ВСД изменения не характерны, иногда удается зафиксировать тахикардию, единичные экстрасистолы, но признаков тяжелого нарушения проводимости в сердце нет;
- ЭЭГ - электроэнцефалограмма может выявить небольшие отклонения в проведении импульсов в головном мозге;
- УЗИ внутренних органов - проводится обследование брюшной полости при жалобах на нарушение пищеварения, исследование сердца, почек, органов малого таза у женщин.
Дисфункция нервной системы не сопровождается поражением внутренних органов, большинство показателей находятся на границе нормы, несмотря на жалобы на плохое самочувствие.
Лечение вегетососудистой дистонии
Врач выбирает, чем лечить ВСД, индивидуально. Начинают с немедикаментозной терапии и устранения факторов, провоцирующих ухудшение состояния. Рекомендуется соблюдать режим дня, ложиться спать не позднее 23 часов, а перед сном отказаться от просмотра телевизора и использования электронных гаджетов.
Помогает соблюдение специальной диеты. Вне зависимости от формы дистонии из рациона исключают кофе, энергетические напитки, алкоголь, отказываются от курения. Если имеется склонность к повышенному давлению, ограничивают количество потребляемой соли, придерживаются питания с низким содержанием жиров. При склонности к лишнему весу, применяют средства для похудения.
Лечить приступ паники, тревожность можно успокоительными препаратами на растительной основе. Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении - брусники и толокнянки.
Помогают физиопроцедуры, которые успокаивают, влияют на тонус сосудов, регулируют работу нервной системы. Рекомендуется ходить на электросон, пройти курс хвойно-солевых и радоновых ванн, посещать барокамеру, криосауну, просто плавать в бассейне или записаться на контрастный душ.
Чтобы лечить ВСД при помощи лекарственных средств, необходимо убедиться, что другие методы оказались неэффективными. Медикаментозную терапию врач подбирает с осторожностью. Это могут быть нейролептики, таблетки от повышенного давления, витаминные и общеукрепляющие средства.
Вегетососудистую дистонию можно контролировать и сдерживать ее проявления, если зарядиться хорошим настроением, избегать стресса и равномерно распределять нагрузку в течение дня. Режим сна, правильное питание и разумные занятия спортом принесут пользу вашему организму.
Читайте также:
