Рак среднего отдела гортани. Рак подсвязочного пространства гортани
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Для обеспечения наилучших результатов лечения необходимо точно знать тип развивающейся опухоли, ее клеточную структуру, характер развития. С этой целью все злокачественные опухоли, в том числе и рак гортани, классифицируются на разные виды по нескольким параметрам. Диагностика за границей на современном оборудовании позволяет безошибочно определить тип раковой опухоли и провести ее результативное лечение.
Разновидности рака гортани
Анатомия органа позволяет понять, что именно представляет собой рак гортани и в каких частях органа он может локализовываться. Анатомически гортань разделяется на 3 области, которые могут быть поражены раком:
- Область над гортанью (надсвязочный отдел). Опухоль поражает области, которые находятся выше голосовых связок.
- Связочный отдел. В этом отделе опухолью могут быть поражены голосовые связки и голосовая щель.
- Подсвязочный отдел. Опухоль развивается под голосовыми связками и щелью.
Лечение рака горла за границей разрабатывается только после выяснения точного расположения новообразования. На основании полученной информации для каждого пациента разрабатывается персональная программа лечения, которая может быть скорректирована в ходе проведения лечения.
Виды рака гортани в зависимости от локализации
Классификация онкологических опухолей по локализации является основной. В случае со злокачественной опухолью гортани различают следующую локализацию:
Виды рака гортани в зависимости от гистологической структуры опухоли
Плоскоклеточный рак
Плоскоклеточный рак гортани считается наиболее распространенным видом (встречается в 95% случаев) и агрессивным, так как такие опухоли быстро растут и рано начинают метастазировать.
Плоскоклеточный рак подразделяется на:
- неороговевший (развивается из неороговевших клеток, часто диагностируется, характеризуется стремительным развитием и высокими рисками метастазирования);
- ороговевший (медленно развивается и редко метастазирует).
Чаще всего опухоли с плоскоклеточной структурой поражают верхнюю область гортани (надгортанник, гортанные желудочки). Сначала опухоль формируется на одной части органа, а затем распространяется и на другую. Новообразование, поражающее желудочки, быстро увеличивается и полностью занимает просвет гортани. Клиническая картина состоит из одышки и нарушения речевых функций.
В редких случаях опухоль поражает голосовые связки. Характерным признаком патологии является нарушение голоса. Наиболее опасной локализацией считается нижняя область гортани. Такой тип рака быстро распространяется и поздно себя проявляет. На момент диагностики у многих пациентов обнаруживается обширный патологический процесс с двухсторонним поражением гортани.
Железистый рак
Встречается в 2% случаев и классифицируется как аденокарцинома, которая может быть:
- Низкодифференцированной — опухоль отличается высокой степенью злокачественности, патологическое перерождение клеток происходит очень быстро. Новообразование развивается на железистом эпителии и характеризуется неопределенным происхождением, сложно определить тип клеток и тканей, из которых состоит опухоль. Ее клетки атипичные, без четко очерченных границ. Низкодифференцированные аденокарценомы быстро распространяются и метастазируют, чаще всего их диагностируют на 3 и 4 стадии рака. Общие признаки такой опухоли: анемия, истощение, общее недомогание, отсутствие аппетита.
- Умереннодифференцированной — такие опухоли часто встречаются, точно определить их локализацию, и какие именно ткани поражены, сложно. Структура опухолевых клеток разная, они быстро размножаются, поэтому лечение таких опухолей требует особого профессионального подхода. Общие симптомы опухоли: слабость, стремительная потеря веса, колебания температуры тела, боль разной интенсивности, изменение цвета слизистой оболочки и тканей, увеличение близлежащих лимфоузлов.
- Высокодифференцированной — клетки злокачественной опухоли практически не отличаются от здоровых клеток. Изменения касаются исключительно размеров ядра, длина которого увеличивается. По этой причине такая опухоль долго развивается бессимптомно, но она имеет наиболее благоприятные прогнозы лечения. Общие признаки при развитии такого вида опухоли — постоянная сонливость, недомогание, отсутствие аппетита и похудение, повышенная температура тела, боль в области локализации опухоли.
Базалиома
Базально-клеточный рак встречается менее чем в 1% случаев. Клетки такой опухоли схожи с клетками, входящими в структуру базального слоя кожи. Для базалиомы характерны основные симптомы раковых образований: прорастание в прилегающие ткани и их разрушение, может рецидивировать после успешно проведенной терапии. Но базалиома практически никогда не метастазирует.
Еще примерно 2% раковых опухолей гортани приходится на редкие типы рака. Свое развитие они редко начинают в данной локализации.
Онкологические центры в Израиле давно специализируются на лечении онкологии и успешно лечат опухоли разной структуры и локализации. Обращение к израильским врачам — это шанс на эффективное лечение, которое включает передовые миниинвазивные методики и использование современных фармацевтических препаратов.
Виды рака гортани в зависимости от характера развития
Экзофитный рак
Экзофитным опухолям свойственно расти в просвет органа. В случае с раком гортани опухоль сначала развивается на стенке органа, а затем разрастается наружу, занимая просвет дыхательных путей. Поверхность опухоли бугристая, сосочковая, образование не имеет четких границ.
Эндофитный рак
Эндофитные или инфильтративные опухоли разрастаются глубоко внутрь органа. Рост в просвет пораженного органа встречается редко. Эндофитный рак относится к распространенному типу патологии и связан с неблагоприятными прогнозами. Опухоли гортани эндофитного типа имеют вид инфильтрата, покрытого изъязвлениями. Четких границ не наблюдается, опухоль прорастает в толщу прилегающих тканей.
Смешанный тип раковых опухолей
Проявляются признаки и экзофитного, и эндофитного развития рака.
Рак гортаноглотки
Рак гортаноглотки - злокачественная опухоль нижней части глотки. На начальных стадиях протекает бессимптомно. В последующем возникают боли, ощущение инородного тела, першение, обильное слюноотделение, охриплость голоса, кашель и затруднения дыхания. Очередность появления признаков заболевания зависит от локализации неоплазии. Рак гортаноглотки склонен к агрессивному течению и раннему регионарному метастазированию. Диагноз устанавливают с учетом данных УЗИ шеи, КТ и МРТ гортаноглотки и фиброфаринголарингоскопии с биопсией. Лечение - резекция гортаноглотки, расширенная ларингэктомия, лимфаденэктомия, химиотерапия, радиотерапия.
Общие сведения
Рак гортаноглотки считается тяжелым, неблагоприятно протекающим онкологическим процессом, что обусловлено сложностью анатомического строения данной области, быстрым местным ростом неоплазии, ранним появлением лимфогенных метастазов, низкой эффективностью консервативной терапии и калечащим характером хирургических вмешательств. Средняя пятилетняя выживаемость при раке гортаноглотки составляет примерно 30%. Лечение осуществляют специалисты в сфере онкологии и отоларингологии.
Патанатомия
От 60 до 75% раков гортаноглотки локализуются в зоне грушевидных синусов. 20-25% неоплазий обнаруживаются на задней стенки гортаноглотки. Реже наблюдается поражение позадиперстневидной зоны. Примерно в 50% случаев при проведении гистологического исследования обнаруживается плоскоклеточный ороговевающий рак гортаноглотки. Около 30% приходится на плоскоклеточные неороговевающие новообразования и около 7% - на недифференцированные формы рака. В остальных случаях данные о гистологическом строении опухоли отсутствуют. Обычно наблюдается экзофитный рост рака гортаноглотки по направлению к гортани.
Подслизистый слой данной анатомической зоны содержит большое количество продольно расположенных лимфатических сосудов, объединяющихся в более крупные коллекторы. Клетки рака гортаноглотки попадают в эти сосуды и распространяются по лимфатической системе, что объясняет высокую частоту лимфогенного метастазирования. Кроме того, от гортаноглотки отходят коллекторы, собирающие лимфу из внеорганных лимфатических сосудов, располагающихся в области наружных стенок органа.
Причины
Причины возникновения рака гортаноглотки точно не выяснены, однако установлено, что существенное значение в развитии данного заболевания имеют повторяющиеся неблагоприятные химические и термические воздействия. В числе других факторов риска рака гортаноглотки исследователи указывают курение, частый прием крепких спиртных напитков, а также привычку употреблять слишком горячую и слишком острую пищу. Определенную роль играют наследственная предрасположенность и иммунные нарушения.
Классификация
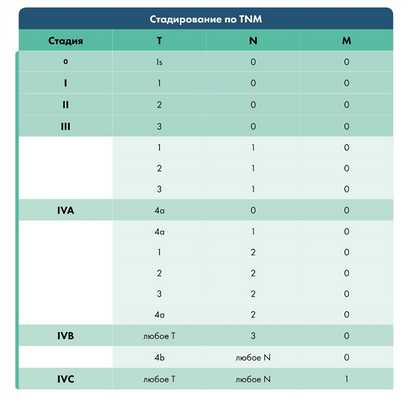
С учетом распространенности местного онкологического процесса в соответствии с классификацией TNM различают следующие стадии рака гортаноглотки:
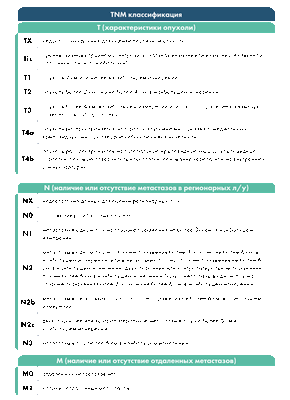
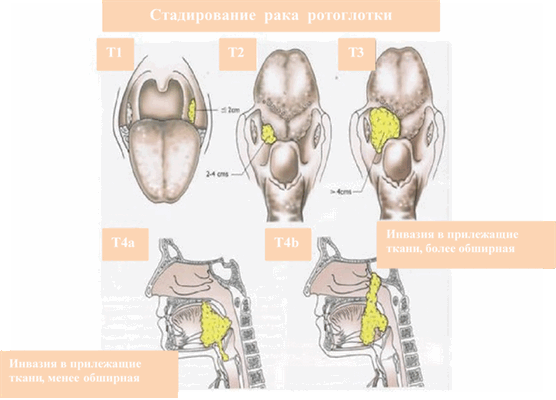
- Т1 - неоплазия диаметром менее 2 см располагается в пределах одной анатомической зоны гортаноглотки.
- Т2 - рак гортаноглотки размером 2-4 см распространяется на несколько анатомических зон либо поражает близлежащие структуры, фиксация половины гортани отсутствует.
- Т3 - выявляется узел диаметром более 4 см в сочетании с поражением нескольких анатомических зон или близлежащих структур, либо неоплазия размером 2-4 см в сочетании с фиксацией половины гортани.
- Т4 - рак гортаноглотки поражает хрящи, мышцы и жировую клетчатку, сонную артерию, щитовидную железу, пищевод и другие близлежащие анатомические образования.
Буквой N обозначают вторичные очаги в лимфоузлах, буквой M - в отдаленных органах.
Симптомы рака гортаноглотки
Какое-то время заболевание может протекать бессимптомно. Характерным признаком рака гортаноглотки является триада, обнаруживающаяся более чем у 50% больных и включающая в себя дисфагию, боли в горле и иррадиирующие боли в ушах. Специалисты считают целесообразным выделять две группы местных симптомов рака гортаноглотки: гортанные и глоточные. К числу глоточных симптомов относят дисфагию, першение, чувство инородного тела, боли и неприятные ощущения при глотании, а также усиленное слюноотделение.
В список гортанных симптомов включают изменение голоса, кашель (возможно - с кровью) и одышку, обусловленную сужением гортани. Очередность возникновения клинических признаков рака гортаноглотки определяется расположением и направлением роста неоплазии. Нередко первым проявлением опухоли становится увеличение шейных лимфоузлов. При прогрессировании рака гортаноглотки местная симптоматика становится более выраженной, дополняется общими признаками онкологического заболевания. Отмечаются слабость и потеря веса, выявляются признаки раковой интоксикации.
Диагностика
Диагноз устанавливается на основании жалоб, истории заболевания, пальпации шеи и данных дополнительных исследований. Из-за неспецифичности проявлений начальные стадии рака гортаноглотки нередко принимают за проявления хронического тонзиллита или хронического фарингита, что указывает на необходимость проявлять повышенную онкологическую настороженность при обследовании пациентов из группы риска (в возрасте старше 40 лет, курящих, злоупотребляющих алкоголем и острой пищей).
При постановке диагноза учитывают результаты КТ и МРТ гортаноглотки и УЗИ шеи. Решающую роль в выявлении рака гортаноглотки играют данные фиброфаринголарингоскопии. При проведении исследования специалист осуществляет визуальную оценку размера, локализации и структуры новообразования, а затем выполняет биопсию подозрительного участка. Окончательный диагноз выставляют онкологи на основании гистологического исследования.
Лечение рака гортаноглотки
Лечение рака гортаноглотки представляет собой сложную задачу, что обусловлено быстрым распространением опухоли, сложностью анатомо-топографических взаимоотношений органов этой зоны, а также высокой распространенностью сопутствующих заболеваний. Согласно данным исследований, у 75% пациентов с раком гортаноглотки выявляются нарушения деятельности сердечно-сосудистой системы, у 68% - дыхательной системы. Более чем у половины больных диагностируются воспалительные заболевания легких и верхних дыхательных путей. Все перечисленное создает ограничения при выборе способов лечения рака гортаноглотки и увеличивает вероятность развития осложнений во время операций и в послеоперационном периоде.
Лечебная тактика определяется распространенностью онкологического процесса. При небольших неоплазиях первой стадии осуществляют дистанционную лучевую терапию либо проводят резекцию гортаноглотки. При раке гортаноглотки первой и второй стадии без вовлечения верхушки грушевидного синуса необходима ларингэктомия выше уровня голосовой щели. На поздних стадиях рака гортаноглотки требуется расширенная ларингэктомия, лимфаденэктомия, иссечение клетчатки шеи и (при поражении пищевода) резекция шейного отдела пищевода.
В пред- и послеоперационном периоде больным с раком гортаноглотки назначают радиотерапию и полихимиотерапию. Использование консервативных лечебных методик не приводит к полной регрессии опухоли, но позволяет существенно уменьшить ее диаметр и обеспечить оптимальные условия для радикального хирургического вмешательства. В последующем пациентам с раком гортаноглотки нередко требуются реконструктивные операции для восстановления функции глотания. Для закрытия дефектов применяют местные кожные лоскуты и кожно-мышечные лоскуты на ножке. Для замещения удаленной части пищевода используют участки желудка и толстого кишечника.
Прогноз
Рак гортаноглотки считается прогностически неблагоприятным онкологическим заболеванием. Пятилетняя выживаемость после радикальных операций по поводу опухолей первой и второй стадии составляет около 50%. При распространенных онкологических процессах до пяти лет с момента постановки диагноза удается дожить примерно 30% пациентов. У многих больных раком гортаноглотки отмечается существенное снижение качества жизни, обусловленное наличием трахеостомы, нарушением голосообразования, расстройствами функций пищевода, необходимостью использования канюль, постоянного зондового питания и т. д.
Рак ротоглотки
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
Анатомическое строение
Ротоглотка - это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
- задняя треть языка (его корень);
- миндалины;
- задние и боковые стенки глотки. Задняя стенка находится на уровне третьего шейного позвонка. Боковые стенки соединяются с евстахиевыми трубами ушей.
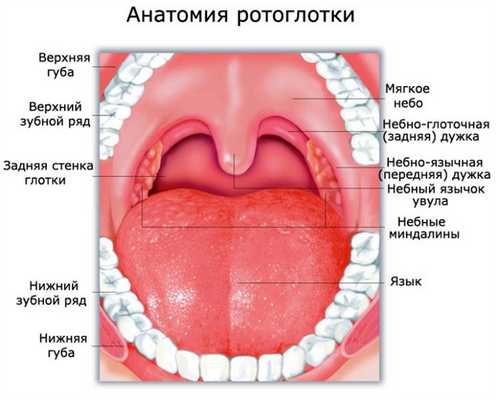
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
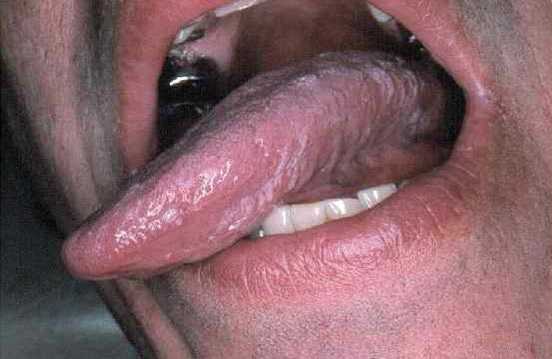
Рисунок 1. Лейкоплакия
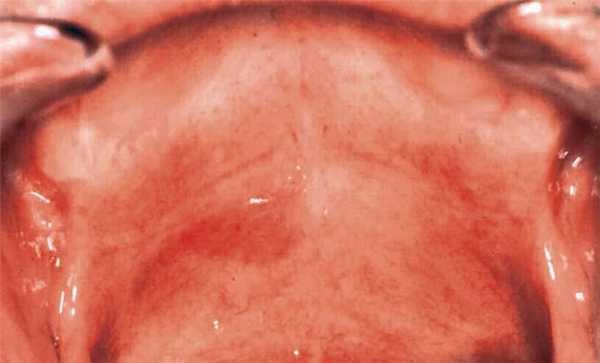
Рисунок 2.1. Эритроплакия
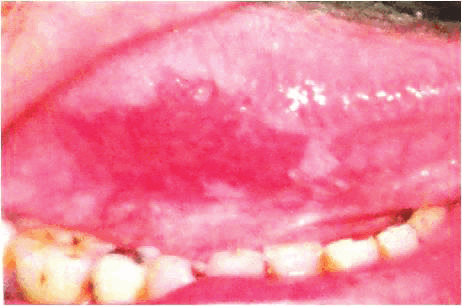
Рисунок 2.2. Эритроплакия
Классификация TNM
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего - распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки - курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
- больные ВПЧ. Образование папиллом на слизистой рта и глотки может перерасти в онкологию, особенно при вирусе папилломы 16 штамма;
- пожилые люди;
- люди, которые подвергались мощному ультрафиолетовому излучению;
- ослабленный иммунитет. В эту группу относят ВИЧ-инфицированных, а также людей, которые длительное время проходили курс лечения иммуносупрессивными препаратами;
- больные врожденным дискрератозом и анемией Фанкони.
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
- длительно непроходящая боль в горле;
- ощущение инородного предмета в горле;
- дискомфорт при глотании пищи или слюны;
- сложность при пережевывании;
- белесые пятна на слизистой с красной каймой;
- онемение корня языка;
- шарик при пальпировании шеи;
- огрубевший или сиплый голос;
- неприятный запах изо рта;
- необоснованная потеря веса.
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
После осмотра онколога и стоматолога назначается ряд обследований:
- анализ крови на ВПЧ. Исследование проводится методом ПЦР, секвенирования или ферментного анализа. Подтверждение вируса папилломы человека изменяет тактику лечения опухоли;
- эндоскопический осмотр гортани и ротоглотки методом ларинго- и фарингоскопии;
- цитологическое исследование. При ларингоскопии врач берет соскоб со слизистой и отправляет на анализ. Определяется клеточный состав опухоли;
- биопсия. Изъятый участок окрашивается эозином и гематоксилином, а затем наблюдается реакция на препарат;
- КТ/МРТ. Томография уточняет локализацию и размер опухоли;
- ПЭТ. Показывает распространенность опухоли на окружающие органы, а также метастазирование в органы грудной клетки.
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
Как правило, при операции врачи стараются сохранить орган, если раковые клетки не метастазировали. Если выявлены метастазы в лимфатических узлах, сосудах или клетки проросли в нервный ствол, проводится химиотерапия совместно с облучением. Таргетная терапия используется при раке ротоглотки, вызванном ВПЧ-ассоциированным плоскоклеточным раком. Исходя из практики, в этом случае результаты благоприятные.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ - весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание - залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.
Список литературы:

Авторская публикация:
Керимова С. Н.
Ординатор отделения опухолей головы и шеи
НМИЦ онкологии им Н.Н. Петрова

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Рак горла, гортани
Под словосочетанием «рак горла» подразумевают, как правило, злокачественные опухоли гортани — органа, который участвует в проведении воздуха и формировании голоса. Эти опухоли относят к более обширной группе рака головы и шеи.
Верхний край гортани начинается возле корня языка, нижний переходит в трахею. По форме ее можно сравнить с воронкой, направленной узкой частью вниз. Ее стенки состоят из хрящей, мышц и связок, изнутри поверхность выстлана слизистой оболочкой. В гортани различают три отдела:
- Верхний отдел находится над голосовыми связками.
- Средний отдел включает голосовые связки.
- Нижний отдел расположен под голосовыми связками.

Некоторые цифры и факты, касающиеся рака гортани:
- Две основные причины заболевания — курение и употребление алкоголя. Табачный дым и этиловый спирт обладают канцерогенным действием, они вызывают мутации в клетках слизистой оболочки и их злокачественное перерождение.
- В последние годы распространенность заболевания снижается на 2-3% ежегодно. Отмечается прямая корреляция с уменьшением распространения курения.
- Около 60% злокачественных опухолей гортани развиваются в области голосовых связок. Еще 35% приходятся на верхний отдел, остальные случаи — на нижний, либо когда опухоль захватывает более одного отдела.
Классификация, типы опухоли гортани
В некоторых случаях предраковые изменения трансформируются в «рак на месте» — in situ. Он не прорастает за пределы слизистой оболочки, при раннем обнаружении успешно поддается лечению. Рак in situ — это опухоль нулевой стадии. Если ее не лечить, в дальнейшем она прогрессирует. Градация на стадии различается в зависимости от того, в каком отделе органа находится злокачественная опухоль. В таблице в общих чертах приведена классификация по стадиям:
Стадия I
Над голосовыми связками: опухоль находится в пределах верхней части гортани, не распространяется на другие отделы и не нарушает работу голосовых связок. Не поражены регионарные лимфатические узлы , нет отдаленных метастазов.
В области голосовых связок: опухоль проросла глубже по сравнению с раком in situ, но не нарушает подвижность голосовых связок. Нет отделанных метастазов, не поражены лимфатические узлы.
Под голосовыми связками: опухоль находится в пределах нижнего этажа гортани, не распространяется в лимфатические узлы и не дает отдаленных метастазов.
Стадия II
Над голосовыми связками: опухоль распространилась более чем на один отдел гортани, но все еще не нарушает движения голосовых связок.
В области голосовых связок: опухоль распространяется более чем на один отдел гортани и/или нарушена подвижность голосовых связок.
Под голосовыми связками: опухоль распространяется более чем на один отдел гортани, может нарушать подвижность голосовых связок.
Стадия III
Над голосовыми связками: опухоль нарушает подвижность голосовых связок и/или прорастает в окружающие ткани.
В области голосовых связок, под голосовыми связками: опухоль нарушает подвижность голосовых связок, или распространяется в окружающие ткани, или имеется один очаг размерами менее 3 см в регионарных лимфатических узлах.
Стадия IV
Над, под и в области голосовых связок: опухоль сильнее распространяется в окружающие ткани, регионарные лимфатические узлы, имеются отдаленные метастазы.
Помимо плоскоклеточного рака, в гортани встречаются аденокарциномы. Они обнаруживаются очень редко, но в последние 20 лет, по данным статистики Великобритании, их распространенность растет.
Причины и факторы риска рака гортани
Основные два фактора риска рака гортани — это курение и употребление алкоголя. При этом риски прямо пропорциональны силе вредных привычек:
- У людей, которые пьют много спиртного, риск повышен примерно втрое.
- У человека, который выкуривал по 25 сигарет ежедневно в течение 40 лет и более, риск повышен в 40 раз.
- Если человек одновременно курит и злоупотребляет алкоголем, его вероятность заболеть еще выше.
Другие факторы риска рака гортани:
- Возраст. Заболевание очень редко встречается среди людей младше 40 лет.
- Папилломавирусная инфекция. Исследования показали, что в развитии злокачественных опухолей гортани играет роль вирус папилломы человека 16 типа. Но этот вопрос требует дальнейшего изучения.
- Особенности питания. Рацион, который содержит мало витаминов и минералов, много обработанного красного мяса.
- Семейная история. Риск повышен у людей, у которых в семье были случаи диагностированного рака головы и шеи.
- Снижение иммунитета. ВИЧ/СПИД повышает риск примерно в 3 раза, препараты для подавления иммунитета после трансплантации органов — в 2 раза.
- Воздействие некоторых вредных веществ: формальдегида, древесной и угольной пыли, сажи, красок, дыма от сгорания угля.
- Гастроэзофагеальный рефлюкс . Кислый желудочный сок может повреждать слизистую оболочку пищевода и гортани, вызывать в них изменения, способствующие развитию рака.
- Генетические дефекты. Рак гортани иногда развивается у детей, которые не имеют ни одного фактора риска. Предположительно это происходит из-за некого неизвестного дефектного гена.
Нужно понимать, что «причина» и «фактор риска» — не одно и то же. Наличие факторов риска еще не гарантирует того, что у человека обязательно будет диагностировано онкологическое заболевание. Каждый из них лишь в определенной степени повышает вероятность.
Симптомы рака гортани
Проявления заболевания бывают разными, в первую очередь это зависит от того, какой отдел органа поражен, и от стадии злокачественного процесса. Наиболее характерны следующие симптомы рака гортани:
- затруднение глотания, чувство дискомфорта в горле;
- ощущение инородного предмета;
- першение в горле;
- нарастающая со временем боль в горле;
- болевые ощущения в горле, отдающие в ухо;
- ригидность надгортанника: он не закрывает вход в гортань полностью, из-за этого пища во время глотания попадает в дыхательные пути, возникает кашель;
- охриплость голоса;
- нарушение дыхания, одышка - если опухоль перекрывает дыхательные пути;
- потеря аппетита, больной ограничивает себя в пище из-за вышеперечисленных симптомов;
- снижение веса без видимой причины;
- слабость, повышенная утомляемость.
Если злокачественная опухоль находится над голосовыми связками, то наиболее характерно нарушение глотания, чувство дискомфорта. При поражении голосовых связок и части органа под ними в первую очередь нарушается дыхание, голос становится хриплым. Сильные боли, удушье, нарушение аппетита, потеря веса и повышенная утомляемость, - эти симптомы возникают на поздних стадиях заболевания.
Опухоли подсвязочного отдела встречаются редко: всего в 2% случаев. У 23% больных выявляется одновременное поражение двух или всех трех отделов гортани.
Методы диагностики рака гортани
Во время первичного приема врач расспрашивает пациента о симптомах, образе жизни, вредных привычках, осматривает и ощупывает шею. Прямо в кабинете может быть проведена непрямая ларингоскопия: врач просит пациента открыть рот и осматривает гортань с помощью небольшого зеркальца, введенного через рот.
При подозрении на онкологическое заболевание в первую очередь назначают прямую ларингоскопию (осмотр гортани с помощи специальных инструментов — гибкого фиброскопа или жесткого ларингоскопа), эндоскопическое исследование трахеи, пищевода, бронхов. Во время этих исследований можно провести биопсию: обнаружив патологически измененный участок слизистой оболочки, удаляют его фрагмент и отправляют в лабораторию для цитологического, гистологического исследования.
Биопсия позволяет с высокой точностью диагностировать злокачественную опухоль. Но на этом обследование зачастую не заканчивается. Нужно оценить, насколько сильно опухоль проросла в стенку гортани и окружающие ткани, есть ли поражение лимфоузлов, отдаленные метастазы. В этом помогают такие методы диагностики, как КТ, МРТ, ПЭТ-сканирование, сцинтиграфия костей, рентгенография желудка и пищевода с контрастированием сульфатом бария.
Современные методы лечения рака гортани
Тактика лечения зависит от расположения, размеров, стадии опухоли, от степени вовлечения окружающих тканей, лимфатических узлов, наличия отдаленных метастазов. Имеют значение и другие факторы: общее состояние здоровья, возраст пациента, сопутствующие заболевания.

Хирургическое лечение
Хирургия — основной метод лечения рака гортани. На ранних стадиях она может применяться самостоятельно, на более поздних — в сочетании с химиотерапией, лучевой терапией.
На ранних стадиях можно прибегнуть к эндоскопическому вмешательству (оно напоминает ларингоскопию), кордэктомии (удалению голосовых связок). Поверхностный рак можно удалить с помощью лазера, но такое вмешательство имеет недостаток: после него не остается фрагмента ткани для биопсии.
Также I-II стадии рака горла лечится при помощи проведения органосохраняющей резекции гортани, гемиларингэктомии. Для того чтобы предупредить развитие стеноза гортани в послеоперационном периоде, используется специальный расширяющий эндопротез, который удаляется спустя 3-4 недели.
В более запущенных случаях прибегают к ларингэктомии — полному или частичному удалению гортани. Она бывает разных видов:
- Частичная ларингэктомия — удаление части гортани, в которой находится опухоль.
- Верхнегортанная ларингэктомия — удаление верхнего отдела гортани.
- Гемиларингэктомия — удаление половины гортани.
- Тотальная ларингэктомия — удаление полностью всей гортани. При этом верхний конец трахеи подшивают к коже и формируют отверстие — такая операция называется трахеостомией. Через получившееся отверстие — трахеостому — пациент может дышать.
Часто пациенты интересуются: лечится ли рак горла с метастазами? При регионарном метастазировании во время проведения ларингэктомии хирурги иссекают шейную клетчатку и лимфатические узлы. Кроме того, при необходимости проводится резекция и других анатомических образований и органов шеи, если они вовлечены в опухолевый процесс (грудино-ключично-сосцевидная мышца, внутренняя яремная вена, глотка, щитовидная железа).

По показаниям после основного хирургического вмешательства выполняют реконструктивно-пластические операции. Если опухоль неоперабельна, но блокирует дыхательные пути, выполняют паллиативную трахеостомию.
Лучевая терапия
При раке гортани часто приходится прибегать к лучевой терапии, причем, облучение может быть назначено с разными целями:
- В качестве адъювантного лечения после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки, которые в будущем могут стать причиной рецидива.
- Для лечения рецидивировавшего рака.
- В качестве самостоятельного лечения при неоперабельных опухолях.
- Для борьбы с болью, кровотечением, нарушением глотания и костными метастазами на поздних стадиях.
- Самостоятельно на ранних стадиях рака. Некоторые небольшие опухоли можно уничтожить с помощью облучения, не прибегая к хирургическому вмешательству.
Рак горла лечится с применением обычного режима лучевой терапии или в сочетании с гипербарической оксигенацией. С помощью этого приема достигается увеличение повреждающего эффекта для клеток опухоли и уменьшается вред воздействия данного метода на окружающие здоровые ткани.
Химиотерапия при раке гортани
При злокачественных опухолях гортани применяют разные химиопрепараты: карбоплатин, цисплатин, доцетаксел, 5-фторурацил, эпирубицин, паклитаксел. Цели химиотерапии, как и лучевой терапии, бывают разными:
- Перед хирургическим вмешательством (неоадъювантная химиотерапия), чтобы уменьшить размеры опухоли.
- В сочетании с лучевой терапией (химиолучевая терапия) после операции для предотвращения рецидива.
- В составе химиолучевой терапии при неоперабельных опухолях на поздних стадиях.
- Для борьбы с симптомами при запущенном раке.
С применения химиотерапевтических препаратов всегда начинается лечение рака гортани III-IV стадии при локализации в среднем отделе. Опухоли, которые расположены в над- и подсвязочном отделе, этому виду лечения поддаются плохо.
Таргетная терапия
- На ранних стадиях в некоторых случаях цетуксимаб применяют в сочетании с лучевой терапией.
- На более поздних стадиях препарат назначают в комбинации с химиопрепаратами, в частности, с цисплатином, 5-фторурацилом.
Можно ли вылечить рак горла? При раннем выявлении опухоли процент излечения очень высок: при условии правильного лечения выздоровление наступает в 85-95% случаев. Возможности современной медицины позволяют помочь пациентам даже с поздними стадиями рака. В 5-20% больные с III стадией поражения среднего отдела гортани при грамотном подходе специалистов могут полностью выздороветь.
Питание при раке гортани
Лечение рака гортани может приводить к некоторым проблемам с питанием: нарушению глотания, снижению вкуса. После курса лучевой терапии беспокоят сильные боли, которые мешают глотать, нормально принимать пищу. Для борьбы с этим симптомом назначают обезболивающие препараты, кормление в течение некоторого времени может осуществляться через зонд . В дальнейшем противопоказаны продукты, которые приводят к раздражению горла.
После операции кормление осуществляется через назогастральный зонд или через гастростому — отверстие (как правило, временное), которое соединяет желудок с поверхностью кожи. Постепенно пациент может перейти на самостоятельный прием пищи.

Помогают ли народные методы в борьбе с раком гортани?
Никакие методы народной медицины не могут эффективно бороться с какими то ни было онкологическими заболеваниями, включая рак гортани. Некоторые народные средства, фитопрепараты, БАДы помогают улучшить состояние и уменьшить симптомы, но другие могут повлиять на эффективность препаратов, ухудшить исход. Если вы решили использовать какие-либо средства альтернативной медицины, об этом, как минимум, нужно сообщить лечащему врачу.
Прогноз выживаемости
На прогноз при раке гортани влияют разные факторы, но в первую очередь имеет значение стадия опухоли и ее расположение. В таблице ниже представлены средние показатели пятилетней выживаемости (процент пациентов, которые остаются в живых в течение 5 лет с момента диагностики рака):
Опухоли в верхнем отделе гортани:
- I стадия: 59%
- II стадия: 59%
- III стадия: 53%
- IV стадия: 34%
Опухоли в области голосовых связок:
- I стадия: 90%
- II стадия: 74%
- III стадия: 56%
- IV стадия: 44%
Опухоли в нижнем отделе гортани:
- I стадия: 53-65%
- II стадия: 39-56%
- III стадия: 36-47%
- IV стадия: 24-32%
Методы профилактики и ранней диагностики
На главные факторы риска рака гортани можно повлиять. Вот три основные рекомендации:
- Откажитесь от курения и вообще от употребления табака в любой форме. Опасны не только сигареты, но и трубки, сигары, кальяны, жевательный табак.
- Старайтесь употреблять как можно меньше алкоголя, желательно отказаться от него совсем.
- Меньше красного мяса и колбас, больше овощей, фруктов. Рацион должен содержать все необходимые витамины, минералы.
Риски можно снизить, но защититься на 100% не получится. Поэтому для людей, у которых повышен риск онкологических заболеваний, важно регулярно проходить скрининг. Однако, для рака гортани нет рекомендованных скрининговых программ. Этот тип рака встречается не так часто и нередко уже на ранних стадиях приводит к возникновению симптомов, поэтому массовый скрининг считается нецелесообразным.
Сколько стоит лечение рака гортани?
Стоимость лечения рака гортани зависит от объема и продолжительности лечения, вида хирургического вмешательства, необходимых препаратов и других процедур. Играет роль ценовая политика клиники. Дешевое лечение не всегда бывает оптимальным: врач может работать по устаревшим протоколам, использовать не самые эффективные препараты.
В «Евроонко» можно получить лечение на уровне ведущих западных онкологических центров по более низкой стоимости.
Рак гортани
Раком гортани называют злокачественные новообразования, образованные из клеток гортани. На рак гортани приходится доля в 2,6% от всех онкологических заболеваний. В 95% случаев злокачественные поражения гортани - это плоскоклеточный рак. Более подвержены заболеванию мужчины - у них оно диагностируется в 9-10 раз чаще, чем у женщин. 80-95% больных составляют мужчины от 40 до 60 лет. Большинство из них - злостные курильщики.
Акции
Полное обследование на онкологические заболевания для мужчин и женщин.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Гортань - орган верхнего отдела дыхательной системы человека и орган голосообразования. Соединяет глотку с трахеей, в ней находится голосовой аппарат.
Анатомия гортани
У взрослого человека гортань расположена на уровне IV-VI шейных позвонков по средней линии шеи. Вверху она соприкасается с подъязычной костью, внизу - переходит в трахею, сзади - покрыта клетчаткой и сообщается с глоткой. Передняя поверхность гортани покрыта мышцами, фасциями и кожей.
Орган имеет сложное анатомическое строение - в нем присутствуют хрящи, связки, множество мышц и суставов. Крупный щитовидный хрящ, который еще называют кадыком, пальпируется на шее, у мужчин значительно выдается вперед.
- дыхательная - регуляция внешнего дыхания, его глубины и ритма;
- изолирующая (защитная) - защита дыхательных путей от попадания пищи во время глотания, поступления из воздуха вредных примесей (для этого происходит спазм гортани), эвакуация наружу с помощью кашля инородных частиц, попавших в дыхательные пути;
- голосовая (фонаторная) - образование гласных и части согласных звуков при прохождении воздуха через голосовую щель.
Рак гортани - злокачественное новообразование, чаще развивающееся из плоского эпителия. Локализуется во всех отделах органа.
Статистика заболеваемости
На рак гортани приходится доля в 2,6% от всех онкологических заболеваний. Он находится на первом месте по частоте возникновения среди опухолей головы и шеи. В 95% случаев злокачественные поражения гортани - это плоскоклеточный рак, по 2% приходится на железистый рак и базалиому, 1% - на редкие виды рака.
Более подвержены заболеванию мужчины - у них оно диагностируется в 9-10 раз чаще, чем у женщин. 80-95% больных составляют мужчины от 40 до 60 лет. Большинство из них - злостные курильщики.
Прогноз выживаемости напрямую зависит от того, в какой стадии выявлен рак, и от его локализации. Если опухоль выявлена на I стадии, пятилетняя выживаемость составляет 85%, на II - 70%, на III - 60%, на IV стадии она уменьшается до 20%.
При начале химиолучевой терапии на ранних стадиях достигается стойкая ремиссия в 85-95% случаев, на поздних - в 30-40%.
Новообразования верхнего отдела гортани дают метастазы в регионарные лимфоузлы в 35-45% случаев, нижнего отдела - в 15-20%. В зоне голосовых связок лимфатическая сеть развита слабее, поэтому опухоль этого отдела метастазирует редко и поздно.
Причины и факторы риска
Рак гортани, как и другие онкозаболевания, развивается из мутировавших клеток нормальных тканей или доброкачественных опухолей. Озлокачествление клеток, или малигнизация, происходит под воздействием внешних факторов, также существуют заболевания, имеющие высокий риск перерождения.
Внешние факторы, провоцирующие возникновение рака гортани:
- и жевание табака;
- прием алкоголя;
- профессиональные вредности - запыленность, высокие и низкие температуры, пары бензола, нефтепродуктов, смол фенола.
Заболевания, склонные к малигнизации:
- давно существующий папилломатоз;
- фиброма с широким основанием;
- лейкоплакия;
- пахидермия;
- дискератоз;
- желудочковые кисты;
- хронические воспалительные процессы.
Первые признаки опухоли неспецифические, они сходны с симптоматикой многих воспалительных заболеваний, по ним трудно заподозрить онкологический процесс и, тем более, определить его локализацию.
- субфебрильная температура;
- слабость, быстрая утомляемость, общее недомогание;
- сонливость.
Поздние признаки различаются в зависимости от места развития новообразования.
Для рака надсвязочного отдела характерны:
- сухость и першение в горле;
- дискомфорт и боль при глотании, иррадиирующая в ухо на стороне развития опухоли, поперхивание;
- ощущение инородного тела в гортани;
- глухой голос.
Симптомы новообразования на голосовых связках:
- изменение голоса, потеря звучности и мелодичности;
- хрипота и осиплость.
- При развитии опухоли в подсвязочной области больные жалуются на:
- приступообразный сухой кашель;
- нарушения голоса.
В позднем периоде, когда рак любой локализации прорастает в просвет гортани, появляются затруднение дыхания, приступы удушья, гнилостный запах изо рта, кашель со сгустками крови. Из-за дискомфорта при глотании больной ограничивает принятие пищи, развивается истощение.
Чем раньше человек обратится за помощью, тем эффективнее будет лечение. Даже ранние признаки (слабость, утомляемость) должны стать причиной для визита к доктору. В этом случае можно успеть диагностировать опухоль на ранней стадии. При появлении кашля, затрудненного глотания обращаться к врачу нужно незамедлительно.
Классификацию рака гортани проводят по разным критериям.
Локализация образования
Выделяют три анатомических отдела органа:
- надсвязочный (вестибулярный);
- средний (голосовые связки);
- подсвязочный.
Рак надсвязочной области развивается наиболее часто - от 65% до 70% от всех опухолей гортани. Возникает на одной стороне, быстро распространяется на вторую. Для новообразований в этой области характерны агрессивный рост, скорое появление метастазов.
Опухоль среднего отдела диагностируется в 25-30% случаев. Обычно развивается на одной голосовой связке. Менее агрессивна, чем в надсвязочной. Нарушения голоса заставляют больных достаточно быстро обращаться к врачу, благодаря этому опухоли связок нередко выявляют на ранних стадиях. Локализация образования облегчает хирургический доступ к нему.
Новообразования подсвязочной области самые редкие - примерно 2% случаев. При этом они характеризуются достаточно быстрым инфильтративным ростом, а их расположение затрудняет хирургический доступ и повышает риск травмы голосовых связок при операции.
Стадии рака гортани, российская классификация
По распространенности процесса злокачественные поражения гортани подразделяют на четыре стадии - I, II, III и IV, III стадия имеет подстадии а, б, IV - а, б, в, г.
| Стадия | Характеристика |
| I | Образование ограниченного размера, не выходит за пределы слизистой оболочки одного анатомического отдела гортани. |
| II | Процесс полностью захватывает один анатомический отдел гортани (могут вовлекаться все слои), не распространяется за его пределы, не метастазирует. |
| III | а - опухоль выходит за пределы одного анатомического отдела гортани, распространяется на рядом лежащие ткани, вызывает неподвижность половины гортани. б - помимо перехода рака на соседние анатомические области, поражаются регионарные лимфоузлы: обнаруживается один неподвижный либо несколько подвижных увеличенных узлов. |
| IV | а - распространение новообразования на соседние органы. б - образование занимает значительную часть гортани, проникает в подлежащие ткани. в - в лимфоузлах шеи выявляются неподвижные метастазы. г - опухоль любого размера, метастазирует в регионарные лимфоузлы, отдаленные органы. |
Характер роста
Экзофитный рак - растет в просвет органа либо наружу. Образование обычно возникает на стенке гортани и разрастается наружу, перекрывая просвет верхних дыхательных путей. Не имеет четких границ, поверхность опухоли бугристая, с сосочковидными наростами.
Эндофитный (инфильтративный) рак - растет внутрь, в ткань органа. Выглядит как инфильтрат с изъязвлениями, без четких контуров. Проникает в толщу прилегающих тканей.
Смешанный - сочетает в себе черты экзо- и эндофитного роста.
Гистологическая структура
Чаще всего рак гортани возникает из клеток плоского эпителия. Гораздо реже диагностируются железистый рак, базалиома и другие редкие типы опухоли. Некоторые виды подразделяются дополнительно:
- Плоскоклеточный рак:
- неороговевающий - возникает из неороговевающего эпителия, быстро растет, имеет высокий риск появления метастазов;
- ороговевающий - развивается медленно, метастазы появляются через длительный срок.
- низкодифференцированная - затруднительно определить тип клеток и тканей, составляющих новообразование, опухоль характеризуется высокой степенью злокачественности, быстро растет и метастазирует;
- умеренно дифференцированная - разная структура опухолевых клеток, высокая скорость их размножения;
- высокодифференцированная - клетки опухоли отличаются от здоровых только размером ядра, опухоль часто растет бессимптомно, имеет благоприятный прогноз.
Диагностика рака гортани
Во время первичного обращения врач собирает анамнез жизни, болезни пациента, расспрашивает его о наличии провоцирующих факторов, проводит визуальный осмотр, пальпирование шеи, непрямую ларингоскопию - осмотр гортани зеркалом на длинной изогнутой ручке.
При сохраняющихся подозрениях на опухолевое образование пациенту назначают прямую ларингоскопию. Это инвазивная диагностическая процедура, во время которой гортань, трахею, бронхи осматривают с помощью ларингоскопа (жесткий метод) или гибкого фиброскопа. Как правило, во время прямой ларингоскопии проводится биопсия новообразования - забор биоматериала для цитологического и гистологического анализа.
На ранних стадиях эффективным методом диагностики считается определение онкомаркеров SCC и CYFRA 21-1. Для анализа на онкомаркеры у пациента берется венозная кровь.
Чтобы оценить степень прорастания опухоли, поражения лимфоузлов, наличие метастазов в отдаленных органах и тканях используют дополнительные процедуры: КТ или МРТ, ПЭТ-сканирование, биопсию сторожевых лимфоузлов, сцинтиграфию, рентгенографию.
Методы лечения
При раке гортани применяют лучевую, химиотерапию (редко), таргетную терапию, хирургические операции. Может применяться один метод или комплексный подход, в зависимости от стадии опухоли, ее расположения, степени агрессивности, формы роста, распространенности процесса.
Консервативная терапия
Практически всегда первым этапом лечения является лучевая терапия. Она применяется для лечения рака гортани среднего отдела, который отличается высокой радиочувствительностью, а также при новообразованиях верхней и нижней областей гортани I-II стадии. Облучение иногда сочетают с гипербарической оксигенацией - насыщением крови кислородом в специальной камере. Эта процедура усиливает действие лучей на переродившиеся клетки и уменьшает вред для здоровых тканей.
Лечение рака гортани III-IV стадии, локализующегося в верхней области органа, начинают с химиотерапии. Для нижнего и среднего отделов гортани химиотерапия неэффективна.
Лучевая и химиотерапия могут применяться в комплексе.
Таргетная терапия - направленное воздействие лекарственным препаратом на рецептор эпидермального фактора роста. При раке гортани на поверхности опухолевых клеток зачастую обнаруживается большое количество белка-рецептора EGFR, который стимулирует деление клеток. Лекарство "Цетуксимаб", используемое для таргетной терапии заболевания, подавляет активность этого рецептора. Препарат вводится внутривенно, обычно применяется в комплексе с облучением, на поздних стадиях - вместе с химиотерапией.
Оперативное лечение
Иногда при I-II стадиях рака гортани консервативной терапии достаточно. Если она оказалось неэффективной, а также при опухоли, выявленной на III-IV стадии, рекомендовано хирургическое вмешательство. Перед операцией всегда показана лучевая терапия для уменьшения размера новообразования.
При опухолях I-II стадии врачи стараются провести органосохраняющую резекцию: гемиларингэктомию - удаление одной голосовой связки, супраглотическую ларингэктомию - удаление части гортани выше связочного аппарата.
На ранних стадиях может применяться удаление опухоли лазером с помощью эндоскопа. Преимущество этого метода - малая травматичность, недостаток - не удается взять образец ткани для гистологического исследования.
На более поздних стадиях заболевания приходится прибегать к радикальным операциям: хордэктомии - полному удалению голосовых связок, тотальной ларингэктомии. В этом случае больной полностью лишается голоса.
Вспомогательные операции
Помимо непосредственного удаления злокачественного образования, выполняются и другие хирургические операции.
При метастазировании рака гортани в регионарные лимфоузлы или высоком риске появления метастазов, эти узлы иссекаются вместе с окружающей их клетчаткой. Операция называется шейной диссекцией.При удалении гортани полностью пациент нуждается в наложении трахеостомы - отверстия в трахею, созданного хирургическим путем. При создании трахеостомы верхний конец трахеи подшивается к коже шеи.
Если рак гортани создает затруднения в приеме пищи, пациенту накладывают гастростому - трубку, ведущую непосредственно в желудок.
При необходимости после обширного хирургического вмешательства проводится реконструктивная пластика - операции, позволяющие хотя бы частично восстановить функции удаленных органов.
Прогноз заболевания зависит от того, насколько рано выявлена опухоль. К сожалению, опухоли гортани нередко диагностируют поздно из-за неспецифичности ранних симптомов.
Впервые выявленный диагноз рака гортани III стадии составляет 46,8%, IV стадии - 17,0%. Показатель летальности на первом году от момента установления диагноза при поражении составляет гортани равен 24,2%.
У большого числа пациентов развивается устойчивость к лучевой и химиотерапии. При применении консервативной терапии в 20-40% случаев возникают рецидивные опухоли, лечение которых возможно только хирургическим путем.
Без лечения рак гортани длится от года до трех лет. Прогноз 85-90% случаев полного выздоровления дается только если опухоль обнаружена рано, своевременно начато и полностью пройдено лечение.
Профилактика развития рака гортани
Отказ от курения сигарет, трубок, кальянов, жевания табака - основа профилактики заболевания. Помогут предотвратить не только рак гортани, но и другие патологии, исключение алкогольных напитков или уменьшение их употребления.
Существует мнение, что красное мясо и копчености повышают риск возникновения онкологических патологий. Следует уменьшить их количество в меню, чаще употреблять в пищу свежие овощи, фрукты.
Важно вовремя проходить медицинские осмотры - диспансеризацию, профосмотры на предприятиях. При любых подозрениях на заболевание гортани, даже при появлении общей симптоматики, необходимо обратиться к врачу.
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 21 год
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:
- Экстракоронковые временные шины. Особенности экстракоронарных шин в стоматологии
- Узловой фасциит века глаза: признаки, гистология, лечение, прогноз
- Причины воспаления кишечника и методы лечения этеритов, колитов
- УЗИ печени при метастазах
- Инфекционное поражение сердца на фоне ревматизме. Нагноение в полости рта при ревматизме
