Выполнение внутрикостного доступа, вручную и с помощью дрели
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
• При помощи специального шприца-пистолета для внутрикостных инъекций трепанируют большеберцовую кость на 1-2 см ко внутренней поверхности ноги и на 1-2 см в дисталь-ном направлении от бугристости большеберцо-вой кости (подросткам и взрослым - на 1-2 см ко внутренней поверхности ноги и на 1 см в проксимальном направлении от бугристости большеберцовой кости).
• Направление иглы при пункции - каудальное, чтобы избежать повреждения зоны роста, глубина проникновения - 0,5-1,5 см.
• Инфузионную жидкость вводят под небольшим давлением вручную с помощью 50-мл шприца или с помощью раздувания манжетки вокруг инфузионного мешка.
• Дебит данного пути введения - 200 мл/ч.
По показаниям внутрикостный доступ можно использовать от нескольких часов до суток, но при первой возможности он должен быть заменен внутривенным доступом через периферическую вену.
Эндолюмбальное введение- это помещение иглы в субарахноидальное пространство спинного мозга на поясничном уровне с диагностической, лечебной или анестезиологической целью (рекомендуется только в условиях работы отделений СМП стационара). Этапы выполнения люмбальной пункции у детей:
• ребенок лежит на боку с приведенными и согнутыми к животу ногами, подбородок прижат к груди (для детей первых месяцев жизни это положение необязательно);
• на пересечении линии позвоночника с условной линией, соединяющей крылья подвздошных костей (линия Якоби), находят промежуток
• пальпацией определяют промежутки LIII-LIV и нижележащий LV-SI;
• обезболивание путем введения по ходу предполагаемого прокола 2% раствора новокаина * или другого анестетика;
• пункционной иглой с мандреном в перпендикулярном направлении к пунктируемой плоскости - для ДРВ, а для подростков - с небольшим наклоном производят прокол через твердую мозговую оболочку до ощущения «провала» иглы (свидетельство правильного положения иглы); при использовании одноразовых игл «провала» может не быть;
• правильность положения иглы проверяют, периодически двигая мандрен в игле до появления ликвора;
• в силу небольшого количества ликвора и низкого его давления у детей 1-го года жизни мандрен не рекомендуется вынимать из иглы полностью.
Введение препаратов в мышцы дна полости рта(подъязычное, или сублингвальное, введение) обеспечивает срочную доставку препарата в кровь в небольшой дозе при отсутствии времени на венепункцию. Используют правило «трех двоек»:
• отступя на 2 см от края подбородка;
• иглой для внутримышечной инъекции входят на глубину 2 см в мышцы дна рта (игла направлена к макушке);
• общий объем введенных препаратов - не более 2 мл (детям до 3 лет -1 мл).
При этом способе введения используют стандартные дозы ЛС, без разведения.
Эндотрахеальное введениепрепаратов рекомендуют в исключительных случаях при неудачных попытках обеспечить внутривенный или внутрикост-ный доступ в течение 5 мин:
• ЛС вводят в интубационную трубку (после проведения интубации), или через ligamentum conicum, или через кольца трахеи иглой для внутримышечной инъекции;
• дозу ЛС удваивают, разводят в 1-2 мл 0,9% раствора натрия хлорида или в стерильной воде (максимально до 10 мл);
• разовый общий объем введенных ЛС может достигать 20-30 мл.
Ректальный путьвведения может быть использован в случае, когда невозможен венозный доступ и необходимо болюсное введение препаратов, чтобы достигнуть пиковой концентрации препарата в русле быстрее, чем при внутримышечной инъекции. Препараты вводят в микроклизме, предварительно разведя в 3-5 мл теплого (37-40 °С) 0,9% раствора натрия хлорида с добавлением 0,5-1,0 мл 70% этанола (этилового спирта ♠) , если это не вызовет инактивации препарата. Допустимая доза вводимого ЛС - 1,0-10,0 мл. Помимо микроклизм используют ректальные свечи (суппозитории).
Внутримышечное введениеприменяют при необходимости среднесрочного воздействия ЛС (в пределах 15-20 мин) в целях поддерживающей терапии. Стандартные области для внутримышечных инъекций:
• верхнелатеральный квадрант ягодицы (m. gluteus maximus);
• переднелатеральная часть бедра (m. rectus femoris);
• латеральная часть плеча (m. triceps brachii).
Подкожный путьвведения препаратов используют для поддерживающей терапии; он не удовлетворяет требованию срочной доставки ЛС в кровяное русло при экстренной ситуации.
Интраназальный путьвведения целесообразен в ситуациях, когда желательно совместить экстренность введения препарата с одновременным воздействием его на эпителий верхних дыхательных путей (ВДП); при этом доза препарата не должна превышать 1 мл.
Внутрь(через рот) препараты рекомендуется вводить при необходимости среднесрочного поступления ЛС, если нет критической неотложной ситуации и противопоказаний у ребенка по пероральному введению (срыгивания, рвота и др.).
Инфузионная терапия
Инфузионная терапия на догоспитальном этапе преследует следующие цели:
• срочное восполнение ОЦК или плазмы;
• срочная коррекция метаболических и электролитных нарушений;
• внутривенное (внутрикостное) капельное введение ЛС;
• стабилизация состояния больного и его подготовка к транспортировке в стационар.
Анализ состояния гемодинамики, характер про-грессирования заболевания определяют вид инфузи-онного препарата, дозу и скорость его введения.
При расчете общей потребности в жидкости (табл. 17.3) необходимо учитывать физиологическую потребность в жидкости пациента в соответствии с его возрастом и патологические потери; в случае инфекционного кишечного синдрома с явлениями выраженной дегидратации - объем рвоты, диареи, диурез, количество выпитой жидкости, высоту и продолжительность лихорадки.
Как правило, используют следующее соотношение инфузируемых растворов: 60% кристаллоидных и 40% коллоидных. Выбор начальной терапии и вида
Таблица 17.3.Расчет объема инфузионной терапии в зависимости от массы тела ребенка

инфузионной среды зависит от преимущественного типа дегидратации и характера заболевания. Так, начальная терапия кристаллоидными растворами показана при потере жидкости из кровеносного русла, при внутриклеточной дегидратации (гипогликемиче-ская, кетоацидотическая кома, кишечные инфекции и др.), а начальная терапия коллоидными растворами - при травмах, если имеется острая и выраженная потеря жидкости из кровяного русла.
Срочная коррекция гипогликемии:
• детям старшего возраста сначала внутривенно болюсно вводят 40% раствор декстрозы в дозе 0,5 г/кг, затем обеспечивают постоянную инфу-зию из расчета 0,5 г/кг/ч 10% декстрозы;
• новорожденным - 10% раствор декстрозы в дозе
• детям 1-го года жизни - 20% раствор декстрозы в дозе 0,5 г/кг внутривенно болюсно.
Срочную коррекцию ацидозапроводят 4% раствором натрия гидрокарбоната в дозе 1-2 мл/кг в случаях:
• нестабильности гемодинамики с САД ≥60 мм рт.ст., несмотря на инфузионную терапию в дозе более 40 мл/кг/ч, применение адре-номиметиков и адекватную вентиляцию;
• при СЛР, когда от момента остановки сердца до начала реанимационных мероприятий прошло более 10 мин;
• при продолжающихся реанимационных мероприятиях без эффекта в течение 20 мин.
Срочную коррекцию гипокальциемиипроводят 10% раствором кальция хлорида в дозе 1,0-2,0 мл/кг в случае гипокальциемии (отравление антикальциевыми препаратами и др.), а также в качестве антидот-ной терапии при гиперкалиемии.
Как распознать напряжение: Говоря о мышечном напряжении, мы в первую очередь имеем в виду мускулы, прикрепленные к костям .
Почему человек чувствует себя несчастным?: Для начала определим, что такое несчастье. Несчастьем мы будем считать психологическое состояние.
Как сделать внутрикостную канюляцию вручную и с помощью дрели
Внутрикостная канюляция - это введение прочной иглы через кортикальную кость в костномозговую полость для быстрого введения жидкостей и продуктов крови тяжелобольным пациентам.
Внутрикостная канюляция чаще всего используется у младенцев и детей младшего возраста, но дрель и подпружиненные устройства, облегчающие введение иглы через толстую кортикальную кость, увеличили использование этого метода у взрослых.
Эта процедура проходит быстрее и успешнее с первой попытки, чем катетеризация центральных вен, и может выполняться без прерывания сердечно-легочной реанимации. Жидкости попадают в центральный кровоток так же быстро, как и при венозном вливании. Любая жидкость или вещество, обычно вводимое внутривенно (включая лекарства и продукты крови), может вводиться внутрикостной инфузией.
(См. Также Сосудистый доступ.)
Показания
Как временная альтернатива венозной катетеризации, когда доступ к периферическим и центральным венам затруднен, особенно в экстренных ситуациях (например, шок, остановка сердца)
Противопоказания.
Абсолютные противопоказания
Перелом кости или недавняя попытка канюляции; инфузионные жидкости будут проникать в мягкие ткани через корковые дефекты
Повреждена нижняя полая вена; использовать сайты, которые стекают в верхнюю полую вену
Относительные противопоказания
Инфекция или ожог в месте введения иглы
Остеопороз и несовершенный остеогенез; кость легко ломается во время процедуры
Осложнения
Осложнения встречаются редко и включают:
Экстравазация жидкости в мягкие ткани (плохой контроль во время введения приводит к тому, что игла либо не входит в кость; выходит из противоположной коры; либо создается слишком большое дырявое отверстие в коре)
Кровотечение, вызывающее компартмент-синдром
Инфекция (остеомиелит в 2-3% внутрикостных канюляций)
О повреждении пластины роста не сообщалось.
Оборудование
Антисептический раствор (например, хлоргексидин, повидон-йод, спирт)
Внутрикостные иглы и иногда устройство для введения
Шприцы от 5 до 60 мл в зависимости от предполагаемой потребности
Стерильный физиологический раствор для промывок
Стерильная марля (например, квадраты 10 см × 10 см)
Соединительные трубки и жидкости для внутривенных вливаний
Внутрикостные иглы имеют стилет и, как правило, регулируемую защиту для контроля глубины. Используйте внутрикостную иглу длиной 25 мм для пациентов с массой тела более 40 кг и иглу длиной 15 мм для пациентов с массой тела 40 кг. Иглы могут быть доступны как часть коммерческого набора с приводным устройством для введения, похожим на аккумуляторную отвертку / дрель.
Дополнительное оборудование (если пациент в сознании):
Местный анестетик (1% лидокаин без адреналина, игла калибра 25 или 22, шприц на 3 или 5 мл)
Интрамедуллярный анестетик (2% лидокаин, внутривенный раствор без консервантов)
Соответствующая анатомия
Сайты прошивки для взрослых
Дистальный отдел большеберцовой кости является предпочтительным местом для введения вручную. Игла вводится на медиальную поверхность большеберцовой кости в месте соединения медиальной лодыжки и стержня большеберцовой кости, позади большой подкожной вены.
Проксимальный отдел плечевой кости - альтернативный участок. Во время шока или остановки сердца у него есть потенциальное преимущество, заключающееся в том, что он находится ближе к центральному кровообращению. Место введения находится на большей бугристости, при этом рука пациента сведена, ладонь пронирована и лежит над пупком.
Проксимальный отдел большеберцовой кости можно использовать у взрослых, но поскольку кость толстая, для канюляции предпочтительнее использовать устройство с электроприводом. Игла вводится в плоскую переднемедиальную поверхность на 2 см дистальнее бугорка большеберцовой кости.
При необходимости можно использовать другие участки (гребень подвздошной кости, бедро, лучевая кость, ключица, пяточная кость и грудина).
Сайты прошивки для детей
У детей в возрасте 6 лет предпочтительным местом является проксимальный отдел большеберцовой кости. Игла помещается на широкую плоскую переднемедиальную поверхность на 1-3 см дистальнее бугорка большеберцовой кости.
Дистальный отдел бедренной кости - это альтернативное место. Игла вводится на 2-3 см выше латерального мыщелка бедренной кости по средней линии под углом от 10 до 15 градусов к цефале. Толстые мягкие ткани и мышцы могут затруднить пальпацию костных ориентиров в этом месте.
Для детей старшего возраста медиальная поверхность дистального отдела большеберцовой кости на 2 см выше медиальной лодыжки может быть проще.
Позиционирование
Положите пациента на носилки на спине.
Поместите рулон полотенца за колено, если необходимо провести канюляцию проксимального отдела большеберцовой кости или дистального отдела бедренной кости.
Пошаговое описание процедуры
Подготовьте оборудование и место для установки
Предварительно промойте все линии для внутривенных вливаний и соединительные трубки физиологическим раствором.
При необходимости наденьте перчатки, маску для лица, защитную маску и другие средства индивидуальной защиты.
Подготовьте шприц с 5-10 мл стерильного физиологического раствора.
Для анестезии в месте введения наберите от 3 до 5 мл 1% лидокаина в шприц и присоедините иглу 25 размера.
Для анестезии медуллярного пространства наберите в шприц от 3 до 5 мл 2% -ного лидокаина без консервантов внутривенно.
Подготовьте ручную иглу или электрическую дрель (например, надежно ввинтите стилет в иглу и прикрепите узел к сверлу, а также установите любые ограничители глубины введения в соответствии с возрастом и размером пациента).
Промойте участок кожи вокруг места канюляции антисептическим раствором, используя расширяющиеся наружу концентрические круги. У детей: включите проксимальный отдел большеберцовой кости и дистальный отдел бедренной кости в область мазка.
Дайте раствору антисептика высохнуть не менее 1 минуты.
С этого момента нестерильные предметы запрещены к предполагаемому месту введения иглы.
Сделайте анестезию в месте введения иглы
Для пациента в сознании:
Введите 1% лидокаина в кожу и мягкие ткани вдоль предполагаемого пути введения иглы, включая надкостницу.
Вставьте внутрикостную иглу
Пальпируйте место введения не доминирующей рукой.
Стабилизируйте место введения, обхватив недоминирующей рукой конечность рядом с этим местом. Не кладите руку прямо за место введения (во избежание самопрокола).
Крепко держите дрель или ручную иглу в доминирующей руке.
Расположите кончик иглы в точке введения перпендикулярно длинной оси кости.
Слегка направьте иглу (от 10 до 15 градусов) от суставной щели и пластины роста.
Ручная вставка
Стабилизируйте стержень иглы на поверхности кожи указательным пальцем, чтобы остановить продвижение иглы после проникновения в кору. Для этого у некоторых игл есть регулируемая пластиковая втулка.
Продвигайте иглу с умеренным давлением и возвратно-поступательными вращательными движениями для удаления керна. Продвигайтесь по прямому пути, чтобы отверстие было как можно более узким (для предотвращения экстравазации жидкости).
Прекратите продвигать иглу, когда почувствуете хлопок (внезапную потерю сопротивления), который указывает на проникновение через кору в костномозговое пространство, чтобы игла не вошла слишком глубоко в кость или сквозь нее.
Проникновение в кожу: нажмите на спусковой крючок и слегка надавите, чтобы проникнуть в кожу.
Продвиньте иглу: продолжайте нажимать на спусковой крючок, прикладывая устойчивое давление вниз, преодолевая сопротивление кортикальной кости.
Немедленно отпустите спусковой крючок и прекратите продвигать иглу, когда вы почувствуете внезапную потерю сопротивления, которая указывает на проникновение в костномозговое пространство.
Отсоедините сверло от иглы, удерживая иглу на месте.
Подтвердите установку интрамедуллярной иглы
Видеть, что игла остается в вертикальном положении без опоры, - это первый признак правильного расположения иглы.
Снимите колпачок и стилет, присоедините предварительно промытую удлинительную трубку и выполните аспирацию. Свободный возврат крови (костного мозга) подтверждает правильность интрамедуллярного размещения.
Если костный мозг не аспирированвведите 5-10 мл физиологического раствора через иглу.
Если вы чувствуете сопротивление давлению и видите или пальпируете местный отек (экстравазация), удалите иглу и канюлируйте другую кость.
Начать интрамедуллярную инфузию
Сначала введите интрамедуллярную анестезию (для пациента в сознании): медленно (в течение 2 минут) введите 3-5 мл 2% -ного лидокаина без консервантов внутривенно, прекращая, когда боль исчезнет (максимальная доза 0,025 мл / кг или 40 мг [ 2 мл]). Подождите 1 минуту, а затем промойте 5-10 мл физиологического раствора.
Начните настой. (Жидкость для внутривенного вливания течет свободно, не проникая в окружающие ткани, - еще один признак правильного размещения.)
Одеваем сайт
Оберните стерильной марлей место входа иглы и надежно закрепите лентой; коммерческие внутрикостные наборы могут содержать специализированные повязки.
При необходимости обездвиживайте конечность, чтобы дополнительно защитить участок.
Предупреждения и общие ошибки
Когда кончик внутрикостной иглы впервые соприкасается с поверхностью кости, снаружи кожи должно быть видно не менее 5 мм иглы, чтобы кончик иглы мог достичь полости костного мозга. Если игла не выходит так далеко, может потребоваться более длинная игла.
Избегайте сверления до тех пор, пока ступица иглы не промоется или не войдет в поверхность кожи. Это может вызвать повреждение и некроз кожи.
Последующий уход
При повторяющейся медуллярной боли от инфузии повторите медленную инфузию 2% лидокаина и промывание физиологическим раствором, как описано выше, используя половину начальной дозы лидокаина каждый час по мере необходимости.
Системы для внутрикостной доставки должны быть удалены, как только будет осуществлено периферическое или центральное внутривенное вливание, и в течение 24 часов после введения (в идеале в течение 3-4 часов). Вытяните иглу, равномерно вращая ее по часовой стрелке. Прикрепите к втулке иглы запорный колпачок или пустой шприц, чтобы обеспечить лучший захват, если это необходимо.
После удаления иглы наложите стерильную окклюзионную повязку. Обычно используются пропитанные хлоргексидином диски в месте введения и прозрачные мембранные повязки.
Секреты и уловки
Быстрая инфузия кристаллоидов (например, физиологического раствора), а также вливание вязких жидкостей следует проводить с использованием мешка под давлением, ручной инъекции или инфузионного насоса.
использованная литература
ATLS® - Advanced Trauma Life Support, 10-е издание - Материалы студенческого курса - © Американский колледж хирургов, 2018.
Внутрикостный доступ: описание процедуры, особенности, показания
В медицинской практике, чаще на догоспитальном этапе, встречаются неотложные состояния, угрожающие жизни больного, и требующие внутривенного вливания растворов или введения лекарственных препаратов. К сожалению, в некоторых случаях осуществить венозный доступ невозможно и приходится пользоваться запасным методом: внутрикостным доступом. На сегодняшний день набором для такого вида вливания оснащена любая машина скорой помощи. Помимо догоспитального этапа, этот способ активно практикуется в педиатрии и реанимации. Что это за метод? Как происходит проведение внутрикостного доступа, какие показания и противопоказания?

Костное кровообращение
Любая кость кровоснабжается и имеет венозные сплетения, которые являются дренируемой системой в центральное кровообращение. Главный плюс в том, что быстрота инфузии примерно равна скорости вливания через центральную вену и даже выше. Так через большеберцовую кость темп введения достигает до 3 литров в час, а через плечевую - до 5 литров. Теоретически, выполнение внутрикостного доступа с последующим вливанием может быть через любую крупную кость. Современные устройства созданы для различных точек доступа, включая грудину.
Абсолютные противопоказания
- Травма в проксимальном отделе кости по отношению к внутрикостному доступу. При проведении инфузии есть шанс выхода жидкости из сосудистого русла. Такой вариант течения событий может привести к компартмент-синдрому.
- Местный воспалительный процесс. При его наличии в точке доступа есть риск заноса инфекции в костную ткань с дальнейшим ее воспалением (остеомиелит).
Относительные противопоказания
Протез может стать помехой для внутрикостного доступа. При пополнении пункции может произойти его повреждение с дальнейшим ухудшением его функций, также произойдет поломка системы для пункции.
Точки доступа
На сегодняшний день имеются основные места, в которые чаще всего и проводится инфузия, так как многие устройства анатомически ограничены.
- Головка плечевой кости. Точка находится на сантиметр выше хирургической шейки и на 2 сантиметра латеральнее сухожилия бицепса. Введение иглы производится под углом 45 градусов.
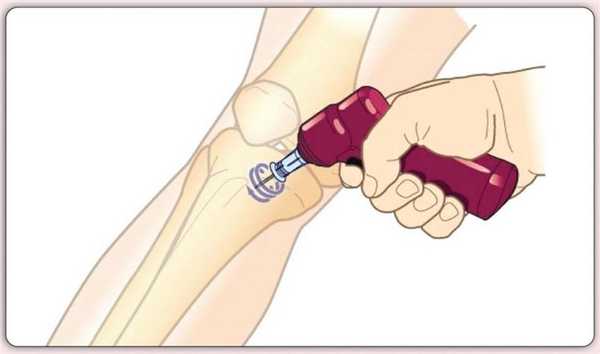
- Большеберцовая кость. Нужное нам место находится в области большеберцовой бугристости. Ее можно найти на 1-2 сантиметра ниже надколенника и на 2 сантиметра медиальнее его. Игла вводится под углом 90 градусов.
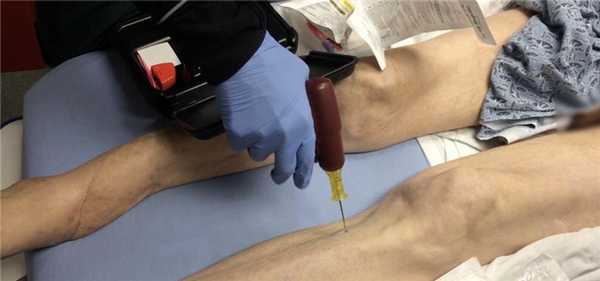
- Грудина. Точка находится примерно на 2 см ниже яремной вырезки. Игла вводится под 90 градусов по отношению к грудине.
Виды устройств
Ручной троакар - один из самых дешевых и простых устройств в плане техники проведения внутрикостного доступа. В данном случае пункция производится вручную, поэтому для выполнения этой манипуляции требуется большой опыт практикующего. Введение иглы происходит вкручивающими движениями и требует достаточной физической силы при работе со взрослыми пациентами.
Быстрый стернальный доступ (грудной). Система, которая включает в себя пистолет, уже оснащенный клинками и инфузионными трубками. Для проведения внутрикостного доступа устройство направляют на нужный участок предварительно обработанной кожи, помогая второй рукой, так как должна быть достаточная физическая сила, чтобы проткнуть рукоять грудины.
Далее устройство смещается и внутрикостный катетер остается введенным. Если необходима аспирация крови, то перед этим следует ввести 10 мл физиологического раствора в систему. Для того чтобы вытащить устройство, следует отсоединить все инфузионные трубки, убрать защитный обтекатель и перпендикулярно грудине вытянуть внутрикостный катетер, прикрывая рану стерильной марлевой салфеткой.
Пистолет предназначен для доступа большеберцовой и плечевой кости. Производится обработка кожи непосредственно перед пункцией, под углом 90 градусов наводится пистолет в точку доступа. При уверенности в правильном положении, снять пистолет с предохранителя и ввести иглу. Появление костного мозга в канюле показывает правильное положение иглы. После пункции следует промыть систему 10 мл изотонического раствора хлорида натрия. Удаление доступа производится вращающимися движениями с последующим закрытием раны стерильной марлевой салфеткой.
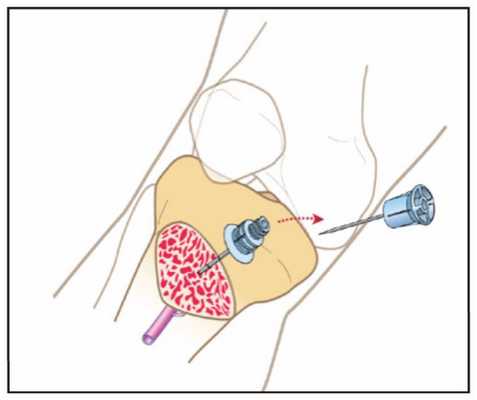
Дрель - самый распространенный способ из всех из-за несложной техники внутрикостного доступа. Устройство состоит из маленькой дрели и иглы, что крепится к ней при помощи магнита. В набор входят иглы разных размеров для всех групп пациентов.
Для людей с ожирением существуют более длинные иглы для компенсации избытка жировых отложений. Проведение доступа начинается с выбора места пункции и обработки кожи. Конечность фиксируется второй рукой во время обеспечения внутрикостного доступа в момент прохождения иглы через кожу и мягкие ткани.
"Просверливание" происходит до тех пор, пока не произойдет понижение сопротивления. После этого откручивается дрель, канюля остается в кости, а появление костного мозга подтверждает правильность положения системы.
Далее присоединяется инфузионная система и, как обычно, промывается 10 мл изотонического раствора хлорида натрия. Удаляется сильным тянущим движением с вращением по часовой стрелке. При затруднении можно использовать иглодержатель.

Болевой синдром
Проведение внутрикостного доступа, особенно в большеберцовую кость, как правило, - болезненная процедура. Сама кость не имеет болевых рецепторов, поэтому пункция в большинстве случаев болезненная только при проколе кожи и подкожно жировой клетчатки. Однако при введении жидкости реагируют внутрикостные рецепторы и пациент, находясь в сознании, может испытывать достаточно сильную боль. При отсутствии аллергического анамнеза рекомендовано введение 2-процентного раствора лидокаина перед инфузионной терапией.
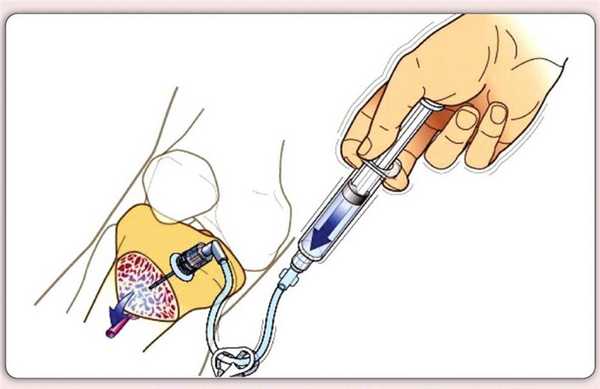
Осложнения после проведения внутрикостного доступа чаще всего происходят из-за неправильной техники его выполнения: может произойти такая ситуация, как кровотечение. Оно может привести к развитию компартмент-синдрома, являющегося причиной увеличения внутрифасциального давления, что в дальнейшем способно вызвать снижение кровообращения в тканях.
Также есть высокий риск развития остеомиелита (воспаление костной ткани). Он в разы повышается при постановке системы более чем на сутки. Следующим, более редким, но не менее опасным, является повреждение соседних структур. Например, при проведении доступа в грудине возможен вариант развития пневмоторакса, повреждения крупных сосудов с дальнейшим развитием внутреннего кровотечения.
Данная система является достаточно удобной и легкой для проведения, в какой-то степени даже легче постановки внутривенного доступа. Многие врачи не признают данный метод из-за риска развития осложнений. Но, как говорится, победителей не судят, ведь остеомиелит - это более гуманно, чем обрекать пациента на смерть.
Внутрикостный доступ
🔸В практике работы общепрофильных выездных бригад скорой медицинской помощи нередко традиционный периферический внутривенный доступ может быть затруднен или даже технически невозможен, особенно при клинической смерти, шоке, судорожном статусе, обширных ожогах и у детей.
🔸Катетеризация центральных вен является компетенцией реанимационных выездных бригад, количество которых ограничено. В качестве альтернативы в экстренной медицине применимо внутрикостное введение фармакологических препаратов.
🔸Анатомическое обоснование использования внутрикостного доступа заключается в признании губчатого вещества кости неотъемлемой частью венозного русла, не спадающейся в любой клинической ситуации.
Данный постулат, сформулированный C. Drinker еще в 1922 г., впоследствии был подтвержден многочисленными исследованиями анатомии и физиологии внутрикостного пространства и послужил клиническому внедрению внутрикостного введения лекарственных препаратов и инфузионных сред в комплекс интенсивной терапии.
❗️В настоящее время внутрикостный доступ рекомендован в качестве альтернативного (резервного) пути введения фармакологических средств при любых критических состояниях, требующих экстренного начала медикаментозной и инфузионной терапии, если обеспечение традиционного внутривенного доступа затруднено.
❗Общепринятый алгоритм интенсивной терапии и сердечно-легочной реанимации предписывает незамедлительное использование внутрикостного доступа при невозможности катетеризации периферической или центральной вены в течение 60 секунд или после 2 неудачных попыток, а в педиатрической практике внутрикостный доступ даже выступает в роли первоочередного.
🇷🇺 Оснащение внутрикостными наборами выездных бригад СМП регламентировано Приказом Минздрава РФ № 549н от 07.08.2013 г.
🔸К преимуществам внутрикостного доступа относится возможность его обеспечения у взрослых и детей с первой попытки в 92-96%, причем в течение первой минуты.
ℹ️ Скорость наступления эффекта лекарственных препаратов одинакова для внутрикостного и внутривенного введения.
ℹ️ Внутрикостно можно вводить любые лекарственные препараты и инфузионные среды, предназначенные для внутривенного введения, а дозы внутрикостно и внутривенно вводимых лекарственных препаратов одинаковы.
ℹ️ По показаниям возможно проведение внутрикостной инфузии как кристаллоидных, так и коллоидных растворов, в том числе гипертонических растворов. Для достижения эффективной скорости инфузия должна проводиться под давлением с помощью инфузионных манжет или насосов, что позволяет переливать более 100 мл растворов в минуту.
ℹ️ Безопасное время нахождения иглы в губчатом веществе кости составляет по инструкции производителя до 6 часов, что вполне достаточно для обеспечения эффективной медикаментозной терапии на ранних этапах лечения и эвакуации.
Ограничения использования внутрикостного доступа являются локальными, запрещая установку иглы только в конкретной точке при следующих ситуациях:
▪️ при переломе кости (в том числе при наличии внутрикостного доступа в данном месте в предыдущие 24 часа);
▪️ при невозможности установить анатомические ориентиры и/или избыточном подкожном жировом или мышечном слое в месте установки;
▪️ при наличии признаков предшествующих ортопедических вмешательств в месте установки (или соответствующих анамнестических данных).
В то же время для внутрикостного введения остается доступной любая другая рекомендованная точка.
Осложнения внутрикостного доступа
Осложнения и технические трудности, которые могут возникнуть при использовании внутрикостного доступа суммированы R. Hixson в 2013 г.
🔹 Ранние осложнения
🔹 Отсроченные и поздние осложнения
Большинство осложнений обусловлено техническими погрешностями при выполнении манипуляции и при своевременном обнаружении не опасны.
Частота встречаемости такого грозного осложнения, как остеомиелит, не превышает 0,4%.
Внутрикостный доступ
🔰 Bone Injection Gun (BIG), производства Waisman (Израиль) — одноразовое неэнергоемкое устройство импульсного дозированного внутрикостного введения иглы за счет пружины;
🔰 EZ-IO, производства Vidacare (США) — многоразовое устройство-дрель с электрическим батарейным питанием и сменными одноразовыми иглами.
ℹ️ С экономической точки зрения на догоспитальном этапе целесообразно применение устройства BIG с учетом необходимости оснащения большого количества бригад.
Выполнение внутрикостного доступа, вручную и с помощью дрели
Анестезиология:
Трудности венозного доступа в детской анестезиологии
Внутрикостная инфузия является альтернативой внутривенной, если получить венозный доступ не удается, что особенно важно в экстренных ситуациях.
Показания к внутрикостной инфузии (в соответствии с Методическими рекомендациями по сердечно-легочной реанимации 2010 г.: АН A, ILCOR, ERC, ВАК):
- необходимость в сосудистом доступе у ребенка при остановке кровообращения или при декомпенсации кровообращения - необходимость в экстренном сосудистом доступе у ребенка, которого в течение 60 с не удается вывести из угрожающего жизни состояния
Через внутрикостный доступ можно ввести любой анестетик и необходимый для проведения реанимации препарат. Дозы этих препаратов такие же, как при венозном доступе.
Показания к получению внутрикостного доступа при выполнении анестезии в детской практике:
Экстренные показания:
- остановка кровообращения
- критическая нестабильность гемодинамики при проведении анестезии
- тяжелый ларингоспазм
- массивное кровотечение из дыхательных путей при отсутствии венозного доступа и подходящих вен для пункции и катетеризации
Срочные показания:
- необходимость в срочном выполнении анестезии у ребенка с полным желудком, когда попытки пунктировать вену не удаются
- невозможность пунктировать периферическую вену после вводного масочного наркоза
Внутрикостное введение иглы: вкручивающими движениями иглу вводят в кость. Полуавтоматическая система EZ-IO
Методика: для выполнения внутрикостных инфузий у детей существуют различные системы:
- Игла Кука: традиционная ручная система, при помощи которой иглу вкручивающими движениями вводят в кость.
- Система EZ-IO: современная полуавтоматическая система для внутрикостных вливаний, которая включает в себя электрическую дрель с насаживаемыми на нее костными иглами. - Шприц-пистолет для внутрикостных инъекций: после насаживания иглы на пистолет она «выстреливается» пружиной в кость.
В настоящее время наиболее предпочтительным способом внутрикостных инъекций является способ с использованием полуавтоматической системы - он более быстрый, более безопасный, более простой и обеспечивает наиболее высокий показатель успешных результатов.
Наиболее предпочтительные места для внутрикостного доступа:
- Дети младше 6 лет: медиальный мыщелок большеберцовой кости
- Дети старше 6 лет: медиальная лодыжка
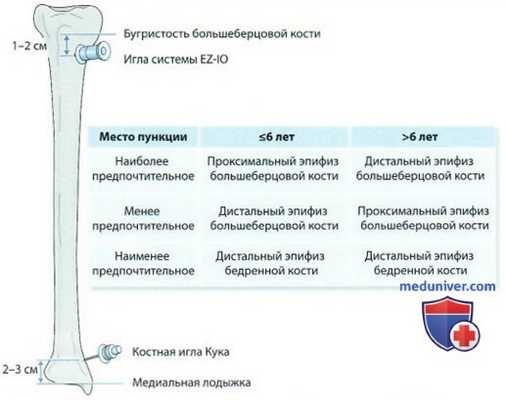
Наиболее предпочтительные места внутрикостного введения иглы.
Абсолютные противопоказания:
- Перелом в области предполагаемой пункции
- Ранее предпринятые попытки пункции кости на той же конечности
- Повреждение сосудов проксимальнее места предполагаемой пункции
Относительные противопоказания (в ситуациях, не представляющих угрозы для жизни!):
- Заболевания костей и крови
- Сепсис
- Внутрисердечный сброс крови справа налево
Читайте также:
