Что такое аксиальная проекция тазобедренного сустава
При съемке тучных людей производят компрессию мягких тканей живота с помощью широкого пояса.
Пучок рентгеновского излучения направляют на точку пересечения линии, соединяющей верхние передние подвздошные ости со срединной линией. Фокусное расстояние — 100 см (рис. 382).
При необходимости может быть выполнен снимок одной тазовой кости в прямой задней проекции. Для того, чтобы крыло подвздошной кости было параллельно кассете, противоположную сторону приподнимают на 15—20°, подкладывая под нее мешочки с песком для фиксации. В этих случаях используют кассету размером 24X30 см, располагая ее в кассетодержателе
в продольном положении.
Пучок рентгеновского излучения направляют отвесно на центр крыла подвздошной кости.
Информативность снимка. На снимке таза в прямой задней проекции хорошо видны обе тазовые кости, включающие подвздошную, лобковую и седалищную кости, а также нижние поясничные позвонки, крестец, копчик и тазобедренные суставы.
Выявляются крестцово-подвздошные суставы и лобковое сращение (рис. 383, 384). .png)
На рентгенограмме одной тазовой кости в прямой задней проекции видны те же анатомические образования, что и на обзорном снимке таза.
Однако эта рентгенограмма дает возможность лучше выявить структуру крыла подвздошной кости без проекционных искажений.
Критерием правильности укладки при обзорной рентгенографии таза является симметричность изображения: лобковое сращение соответствует срединной линии, размеры и конфигурация запирательных отверстий одинаковые с обеих сторон.
СНИМОК КРЫЛА ПОДВЗДОШНОЙ КОСТИ В КОСОЙ ПРОЕКЦИИ
Назначение снимка. Снимок предназначен для изучения передней и задней поверхности крыла подвздошной кости. При переломах крыла снимок дает возможность выявить направление смещения отломков. При новообразованиях позволяет уточнить локализацию и степень разрушения подвздошных костей. Снимок в данной проекции более информативен, чем снимок таза в боковой проекции, когда обе тазовые кости проекционно наслаиваются друг на друга, и удается лишь ориентировочно и далеко не на всем протяжении проследить их контуры. Ввиду большого массива мягких тканей по ходу пучка рентгеновского излучения при выполнении снимка таза в боковой проекции качество получаемого снимка, как правило, низкое и в практической работе этот снимок почти не применяется,
.png)
СНИМКИ ЛОБКОВОГО СИМФИЗА В ПРЯМОЙ ПРОЕКЦИИ
Назначение снимков. Снимки лобкового симфиза в прямой проекции выполняют при травматических повреждениях таза с целью выявления перелома лобковой дуги и нарушений соотношений в лобковом симфизе.
Лобковый симфиз более четко определяется на рентгенограммах, произведенных в прямой передней проекции, так как в таких случаях он ближе прилежит к пленке.
При невозможности уложить больного на живот, производят рентгенограмму лобкового симфиза в прямой задней проекции.
.png)
СНИМОК ЛОБКОВОГО СИМФИЗА В АКСИАЛЬНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок применяют для выявления смещения в области лобкового симфиза в переднезаднем направлении при переломах таза, главным образом в тех случаях, когда снимки в прямой проекции оказываются малоинформативными.
Укладка больного для выполнения снимка. Больной сидит на столе.
Срединная плоскость тела перпендикулярна плоскости стола и соответствует его средней линии. Ноги свешены с короткого конца стола, слегка раздвинуты, стопы ротированы внутрь, упираются на подставку. Туловище отклонено кзади. Руки отведены назад, вытянуты, упираются в поверхность стола позади туловища. Кассета размером 18x24 см находится в кассетодержателе в поперечном положении. Передний край ее на 7—8 см выступает вперед от симфиза.
Пучок рентгеновского излучения направляют отвесно через лобковый симфиз на центр кассеты. Фокусное расстояние—100 см (рис. 391, а, б, в), .png)
Информативность снимка. На снимке определяются передние и задние поверхности лобковых и седалищных костей, проекционно наслаивающиеся друг на друга.
Хорошо видна вертикальная полоса просветления, ограниченная внутренними поверхностями вертикальных ветвей лобковых костей, обусловленная лобковым симфизом (рис. 392). .png)
Критерием правильности укладки являются симметричность изображения, раздельное отображение передней и задней поверхностей ветвей лобковой и седалищной костей.
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ТАЗОБЕДРЕННОГО СУСТАВА
СНИМКИ ТАЗОБЕДРЕННОГО СУСТАВА В ПРЯМОЙ ПРОЕКЦИИ
Назначение снимков. Выполнение снимков тазобедренных суставов в прямой проекции показано при различных заболеваниях сустава: воспалительных, в том числе туберкулезных поражениях; дегенеративнодистрофических, аномалиях развития и др., а также при травмах.
Укладка больного для выполнения снимков. Существует несколько вариантов укладки для снимка тазобедренного сустава в прямой проекции: рентгенография одного тазобедренного сустава и сравнительная рентгенография обоих тазобедренных суставов на одной пленке, что чаще всего делают детям для сопоставления ширины суставной щели и положения головки бедренной кости с той и другой стороны.
Фокусное расстояние — 100 см (рис. 393, а, б).
2. Для сравнительной рентгенографии обоих тазобедренных суставов в прямой проекции.больного укладывают так же, как и для обзорного снимка таза, но при этом обе нижние конечности симметрично ротируют внутрь на 10—20°. В заданном положении стопы фиксируют мешочками с песком, накладывая их сверху на область голеностопных суставов. Снимки производят с обязательной защитой гонад <рис. 394).
3. В тех случаях, когда ротация бедра невозможна, с целью получения изображения шейки бедренной кости без проекционных искажений рентгенографию тазобедренного сустава выполняют в прямой передней проекции. При этом больной лежит на животе. Противоположная половина таза приподнята на 15—20°, под нее для фиксации подложены мешочки с песком или валики. Проекция головки тазобедренного сустава соответствует середине кассеты, на нее отвесно и направляют пучок рентгеновского излучения (рис. 395). .png)
4. При сгибательной контрактуре в тазобедренном суставе снимок в прямой проекции выполняют в условиях полусидячего положения больного. Руки отведены назад и упираются ладонями в поверхность стола позади туловища. Ноги выпрямлены в коленных суставах, протянуты вдоль снимочного стола. Расположение кассеты и центрация пучка рентгеновского излучения такие же, как и при выполнении обычного снимка тазобедренного сустава в прямой проекции (рис. 396),
Информативность снимков. На снимке тазобедренного сустава в прямой проекции определяются тело подвздошной кости, полулунная поверхность вертлужной впадины, головка бедренной кости, рентгеновская суставная щель тазобедренного сустава, шейка бедренной кости, большой и малый вертелы и межвертельный гребень. Хорошо видна своеобразная костная структура как в области тела подвздошной кости, так и в области шейки бедренной кости, где костные балки имеют веерообразное направление. Ниже вертелов видны контуры медиальной и латеральной поверхностей диафиза бедра, корковое вещество и мозговая полость (рис. 397).
.png)
СНИМКИ ТАЗОБЕДРЕННОГО СУСТАВА В БОКОВОЙ ПРОЕКЦИИ
Назначение снимков. Снимки предназначены для отображения передней и задней поверхности головки бедренной кости, частично шейки, большого вертела и верхнего отдела диафиза бедра.
1. Рентгенография тазобедренного сустава в боковой проекции с отведением бедра. Больной лежит на спине. Исследуемую конечность сгибают в коленном суставе под углом 90°, максимально отводят в тазобедренном суставе в сторону. Бедро и голень наружной поверхностью прилежат к столу. Стопа подошвой касается внутренней поверхности коленного сустава противоположной конечности. Для более плотного прилегания бедра снимаемой конечности к плоскости стола противоположную сторону таза несколько приподнимают (на 10—15°), под нее подкладывают мешочки с песком или ватные валики. Кассету размером 24 х 30 см помещают в кассетодержателе таким образом, чтобы средняя продольная линия ее соответствовала направлению диафиза бедренной кости, а центр кассеты соответствовал проекции головки бедренной кости, на которую отвесно и направляют пучок рентгеновского излучения (рис. 398, а, б).
2. Рентгенография тазобедренного сустава в боковой проекции без отведения конечности производится в тех случаях, когда изменять положение конечности не рекомендуется (в случаях подозрения на перелом шейки бедра) или когда отведение в тазобедренном суставе невозможно в связи с различными заболеваниями сустава. Укладка может быть осуществлена двумя способами: а) больной лежит на спине. Исследуемая конечность вытянута, сагиттальная плоскость стопы перпендикулярна плоскости стола (стопа не отклонена ни кнутри, ни кнаружи). Противоположная конечность согнута в тазобедренном и коленном суставах под прямым углом, стопа лежит на специальной высокой подставке. Кассету располагают перпендикулярно плоскости стола у наружной поверхности исследуемого бедра таким образом, чтобы плоскость ее находилась под углом 40—50° к диафизу бедренной кости. При этом плоскость кассеты устанавливается параллельно плоскости шейки бедра. Верхним коротким ребром
кассета упирается в мягкие ткани области гребня подвздошной кости.
Кассету в заданном положении удерживает сам больной. Середине кассеты должен соответствовать большой вертел. В некоторых случаях проекция большого вертела оказывается расположенной ниже уровня центра кассеты. Тогда таз больного приподнимают на плоской подставке или поролоновых прокладках до необходимого уровня. Пучок рентгеновского излучения направляют со стороны внутренней поверхности бедра в горизонтальной плоскости латерально и вверх под углом 35—40° к плоскости диафиза бедра через шейку перпендикулярно плоскости кассеты в ее центр. Необходимо использовать неподвижную отсеивающую решетку.
Фокусное расстояние — 60—80 см (рис. 399, а, 6); б) больной лежит на спине. Кассета размером 24 х 30 см установлена вертикально с упором на длинное ребро вплотную к внутренней поверхности бедра. Короткое ребро кассеты упирается в область паха. Пучок рентгеновского излучения направляют в горизонтальной плоскости сверху и снаружи под углом 30° к срединной сагиттальной плоскости в центр кассеты. Необходимо использовать неподвижную отсеивающую решетку (рис. 400, а, б). .png)
середину расстояния между седалищным бугром и верхней задней остью подвздошной кости вышележащей стороны соответственно центру кассеты (рис. 401).
Медицинский эксперт статьи

- Показания
- Подготовка
- К кому обратиться?
- Техника проведения
- Противопоказания к проведению
- Нормальные показатели
- Уход после процедуры

Наиболее информативные методы инструментальной диагностики суставных и костных патологий – визуализация, а самый доступный из них – рентген тазобедренного сустава.
Простое рентгенографическое исследование является фундаментальным подходом к диагностике и принятию решения о лечении тазобедренного сустава. [1]
Показания
Направляя пациента на рентгенографию, травматолог, ортопед, хирург или ревматолог имеют возможность оценить состояние структур данного костного сочленения.
Наиболее распространенные показания к проведению рентген-диагностики тазобедренных суставов касаются:
- травматических повреждение тазобедренной области, в частности, переломов шейки бедра;
- врожденного вывиха или дисплазии тазобедренных суставов;
- юношеского эпифизеолита головки бедренной кости;
- артрита, артроза тазобедренного сустава, деформирующего артроза или коксартроза;
- коксита (воспаления тазобедренного сустава);
- некроза головки бедренной кости;
- остеоартрита, остеомиелита и остеохондроматоза;
- суставных кист и других образований;
- затронувшего суставы костного туберкулеза.
В принципе, жалобы пациента на ощущаемые боли в тазобедренном суставе считаются достаточным поводом для назначения рентгенографии – чтобы установить их точную причину. Если перечисленные выше заболевания и состояния отсутствуют, в протоколе (описании) рентгеновского снимка будет указано, что рентген в норме. Это означает, что полученные изображения всех суставные элементы не имеют анатомических нарушений, подробнее см. – Тазобедренный сустав
Рентген тазобедренных суставов у детей проводится по строгим показаниям – только после достижения ребенком девяти месяцев. Основной патологией является врожденный вывих бедра. Кроме того, рентген может назначаться при боли в тазобедренном суставе у детей разного возраста.
Подготовка
Для проведения рентгенографии подготовка заключается в ограничении приема пищи, вызывающей метеоризм, и очищении кишечника (с помощью клизмы) – за несколько часов до посещения рентгенкабинета.
Непосредственно перед началом процедуры на пациента надевают защиту – в виде специальных экранирующих покрытий, которые предотвращают проникновение рентгеновского облучения в другие части тела и внутренние органы.
К кому обратиться?
Техника проведения рентгена тазобедренного сустава
Стандартизированная техника проведения рентгенографии мало зависит от используемого метода – аналогового или цифрового. Если в первом случае процедура длится около 10 минут, и снимок получают на пленке, то при втором методе время сокращается вдвое, а изображение может быть в двух форматах, в том числе цифровом.
Максимальную визуальную информацию дает рентген тазобедренного сустава в двух проекциях: в прямой проекции (или фронтальной), получаемой фокусировкой рентгеновской трубки перпендикулярно плоскости тела – спереди или сзади, и аксиальной (поперечной или горизонтальной плоскости), фиксирующей элементы сустава сверху вниз – вдоль бедренной кости. Также снимок может делаться при боковой проекции, то есть пациент должен лечь на бок, согнув ногу в коленном и тазобедренном суставах.
При обычной рентгенографии обычно делается переднезадняя и боковая рентгенограмма бедра. Переднезадняя рентгенограмма бедра включает изображения обеих сторон бедра на одной и той же пленке и выступает в направлении середины линии, соединяющей верхнюю часть лобка симфиза и передне-верхнюю подвздошную ость; расстояние между рентгеновской трубкой и пленкой должно составлять 1,2 метра. Если рентгенограммы переднезаднего бедра сделаны в положении лежа на спине, одной из наиболее распространенных ошибок является искажение изображения при повороте бедра снаружи.
Таким образом, либо обе коленные чашечки должны быть направлены вперед, либо нижние конечности должны быть повернуты внутрь на 15-20 ° для приспособления бедренной антиверсии на рентгенограммах переднезаднего бедра.
Если проводится рентген тазобедренных суставов по Лаунштейну (Лауэнштейну), то положение пациента выглядит так: лежа на спине, одна нога в колене сгибается (под углом 30, 45 или 90°), при этом ее ступня опирается на голень выпрямленной ноги; бедро согнутой конечности максимально отводится в сторону так, чтобы тазобедренный сустав занял позицию наружной ротации (то есть головка бедренной кости проворачивается в вертлужной впадине).
Следует иметь в виду, что рентген костей таза и тазобедренных суставов у детей раннего возраста не показывает точных очертаний суставных структур, так как их основная ткань – хрящевая, которую рентгеновские лучи не отображают. Поэтому интерпретацию полученной рентгенограммы – с определением смещения головки бедренной кости по отношению к вертлужной впадине тазовой кости – проводят с помощью накладывания на снимок специальной сетки, основные и вспомогательные линии которой соответствуют анатомически нормальному расположению структур сустава. Используя данные линии, измеряются различные параметры, в том числе центр вертлужной впадины и степень наклона ее крыши (ацетабулярный угол), угол отклонение шейки бедра вперед и т.д.
А если возникает подозрение на нарушение развития ядер окостенения (особенно у недоношенных младенцев) полутора-двухмесячному ребенку следует делать ультразвуковое исследование тазобедренного сустава.
Противопоказания к проведению
Рентген не проводят при любых острых инфекциях, повышенной температуре, кровотечении, а также при воспалении синовиальной бурсы данного сустава и околосуставных мышечных сухожилий.
Категорически противопоказано проводить рентгенографию беременным и детям первых девяти месяцев жизни (хотя в педиатрии запрет на рентген действует до 14-ти лет).
Нормальные показатели
Каждая рентгенограмма дает важную информацию, необходимую для точной диагностики заболеваний тазобедренного сустава [2]. Как правило, переднезадний профиль предоставляют информацию о форме вертлужной впадины, тогда как другие боковые изображения предоставляют информацию о проксимальных отделах бедра, включая головку бедра.
На рентгенограммах переднезаднего бедра может быть получена следующая информация:
- длина ноги,
- угол шейки,
- покрытие вертлужной впадины: угол наклона латерального центрального края (СЕ) и индекс выдавливания головки бедра,
- глубина вертлужной впадины,
- наклон вертлужной впадины,
- версия вертлужной впадины,
- сферичность головы и
- ширина суставного пространства.
На боковых рентгенограммах тазобедренных суставов оценивается форма и смещение сочленения головки бедра и бедреной кости, а также смещение угла альфа.[3]
Учитывая угол Идельберга-Франка, угол Виберга и MZ-расстоянин децентрализации, статистическими методами можно выделить нормальные и патологические суставы: у взрослых значения тазобедренного сустава от 6 до 15 указывают на нормальную форму сустава; значения между 16 и 21 указывают на небольшую деформацию, а значения от 22 и выше указывают на серьезную деформацию, у детей значения от 15 и выше являются патологическими. [4]
Важно подчеркнуть необходимость использования рентгенограмм в сочетании с результатами физического обследования, поскольку результаты визуализации не всегда связаны с наличием боли, и наоборот. [5]
На рентгене признаки вывиха или дисплазии тазобедренных суставов визуализируются в виде вертикального и бокового смещений головки бедренной кости от вертлужной впадины тазовой кости (измеряемого на полученном снимке и сопоставляемого с анатомической нормой). Поверхность головки бедра часто не соответствует вертлужной впадине тазовой кости, например, при большом размере головки и недостаточной глубине впадины. А угол наклона плоскости входа в нее превышает норму.
Также отмечаются смещение центра вертлужной впадины, уменьшение или увеличение шеечно-диафизарного угла (определяемого между вертикальными осями шейки бедренной кости и ее телом – диафизом).
Еще один немаловажный рентген признак данной патологии – излишний наклон вперед узкой части бедренной кости (шейка бедра), который рентгенологи называют преувеличенной антеторсией.
Больше информации в статье – Врожденный вывих бедра
Основные рентген признаки болезни Пертеса (остеохондроза и асептического некроза головки бедренной кости) зависят от ее стадии. Если в начале болезни видны незначительные изменение формы головки бедренной кости и неравномерное увеличение ширины суставной щели тазобедренного сустава, то на второй стадии визуализируется отчетливая деформация контуров головки бедра, и она становится более плоской.
При третьей стадии на изображении сустава отмечаются тени от участков омертвевшей костной ткани (секвестров) и зоны замещения разрушенной кости хрящевой тканью. При этом отображается расширение щели эпифизарной хрящевой пластинки, изменение очертаний вертлужной впадины и смещение верхушки бедренной кости.
Основным показанием к рентгенологическому исследованию органов малого таза у взрослых является выявление остеоартроза или состояний, которые ему предшествуют. Артроз является наиболее распространенным заболеванием суставов. [6] Характеризуется прогрессирующей дегенерацией суставного хряща. [7]
Важные для постановки диагноза рентген признаки артроза тазобедренного сустава, который в ортопедии называют и коксартрозом, и деформирующим тазобедренным остеоартрозом, тоже связаны с конкретными стадиями этой разрушительной суставной патологии.
Признаки на рентгенограмме: сужение суставного пространства в результате повреждения хряща, субхондральный склероз, соответствующий репаративной реакции кости, образование остеофита в областях сустава с низким давлением, что соответствует репаративной попытке сохранить стабильность сустава и субхондральные кисты, этиология которых обсуждается, и обнаруживаются как в головке бедра, так и в вертлужной впадине.
Вся необходимая информация по данному вопросу содержится в публикации – Рентген диагностика остеоартроза тазобедренных суставов (коксартроза)
Как и для большинства заболеваний суставов, для воспаления тазобедренного сустава – артрита или коксита – характерно поэтапное развитие.
На начальном этапе основной рентген признак – участки повреждения гиалинового хряща на поверхности головки бедра и костной эрозии в виде шероховатости, свидетельствующие о разрушении костной ткани.
Со временем на снимке отображаются изменения суставной щели (видно, что она сужается); сглаживается округлость головки бедра; могут выявляться внутрисуставные очаги костной пролиферации и разрастаний костной ткани на поверхности сустава.
Уход после процедуры
Какой-либо уход после процедуры не нужен.
Что лучше, УЗИ или рентген тазобедренных суставов?
Специалисты читают оба метода визуализации информативными, но рентгенография не позволяет увидеть хрящевую ткать и волокна сухожилий и оценить состояние суставного хряща и связочного аппарата суставов. Поэтому в этом плане УЗИ имеет явные преимущества. Отзывы пациентов также свидетельствуют о том, что они предпочитают УЗИ, а не рентген. Кроме того, при ультразвуковой диагностике организм не облучается, и такое обследование может проводиться ежемесячно.
А как часто можно делать рентген тазобедренных суставов? Определяя оптимальное с точки зрения безопасности количество рентгенологических обследований, радиологи учитывают максимально допустимую дозу ионизирующего облучения на костные ткани в течение одного года (50 мЗв), а также среднестатистическую однократную дозу облучения одного тазобедренного сустава (не выше 1,2 мЗв). Безопасным считается проведение рентгена не более четырех раз в год (то есть раз в квартал), а количество обследования и полученная доза должны быть зафиксированы в медицинской карте пациента.
Несмотря на то, что большие дозы рентгеновского излучения вредны, современные рентгеновские установки сводят вред рентгена тазобедренных суставов практически до нуля.
Однако определенный риск остается: основные последствия после процедуры заключается в избыточное воздействии рентгеновских лучей на зоны роста костей у детей и подростков – эпифизарные хрящевые пластинки. Поэтому в зарубежных клиниках стараются избегать проводить детям любого возраста не только рентген, но и сопровождаемую облучением компьютерную томографию, по мере возможности заменяя их УЗИ, а для детей постарше и подростков – МРТ.
Методом выбора для оценки костного мозга, вертлужной впадины, хряща и околосуставных мягких тканей является магнитно-резонансная томография (МРТ).
Ультразвук (УЗИ) также играет роль в оценке периартикулярных мягких тканей и выявлении выпота в сустав или утолщения синовиальной оболочки, что позволяет проводить динамическую оценку сустава. Он также может быть использован в качестве руководства для диагностических и / или терапевтических процедур.
Для оценки хряща на МРТ, в дополнение к морфологической информации, были использованы карты dGEMRIC T1 и T2, которые предоставляют информацию о его составе воды и гликозаминогликанов (GAG). Компьютерная томография (КТ), в которой используется ионизирующее излучение, имеет большее пространственное и контрастное разрешение, чем рентгеновское. [8]
У взрослых облучение в ходе рентгенологическим исследования тазобедренных суставов способно привести к снижению уровня минерализации сопредельных костных тканей или индуцировать митоз клеток анатомических структур нижней части малого таза.
а) Вопросы лучевой анатомии:
1. Рекомендации по визуализации:
• Поверхностная катушка на исследуемый сустав:
о Зона визуализации: 14-20 см
о Толщина среза: 3-5 мм
о Аксиальная проекция:
- От надвертлужной области до малого вертела о Косая аксиальная проекция:
- Ориентирована по оси шейки бедренной кости
- Охватывает вертлужную впадину и шейку бедренной кости
- Впервые предложена для оценки угла а при бедренно-вертлужном импиджменте
- Также представляет ценность для выявления разрывов вертлужной губы
о Продольная проекция:
- От средней линии таза до латерального края мышц
- Часто позволяет наилучшим образом визуализировать повреждения вертлужной губы и ее отрывы
о Фронтальная проекция:
- Охватывает все мышцы
• В исследование тазобедренного сустава следует включать томограммы таза с полной зоной визуализации во фронтальной проекции в режиме Т1 с подавлением сигнала от жира:
о Причиной боли в тазобедренном суставе часто могут служить патологические изменения за его пределами
о Зона визуализации: 32-44 мм
о Толщина среза: 4-6 мм
• Также представляют ценность срезы, выполненные через мыщелки бедра в катушке для тела:
о Позволяют определить величину антеверзии бедренной кости
2. Сложности визуализации:
• Может иметь место врожденное отсутствие вертлужной губы
• Борозды, расположенные глубже губы, могут имитировать разрыв:
о Могут встречаться в любом положении
о Гладкие параллельные края в противоположность фестончатым неровным контурам при разрыве
• Борозда между губой и капсулой может имитировать разрыв
• Дегенеративные изменения вертлужной губы, встречающиеся почти у всех, не следует расценивать в качестве признаков разрыва
• Большая часть разрывов губы происходит в передне-верхнем квадранте:
о Эффект частичного объема на фронтальных томограммах может имитировать или скрывать разрывы
о Разрывы наилучшим образом отображаются в продольных или косых аксиальных проекциях
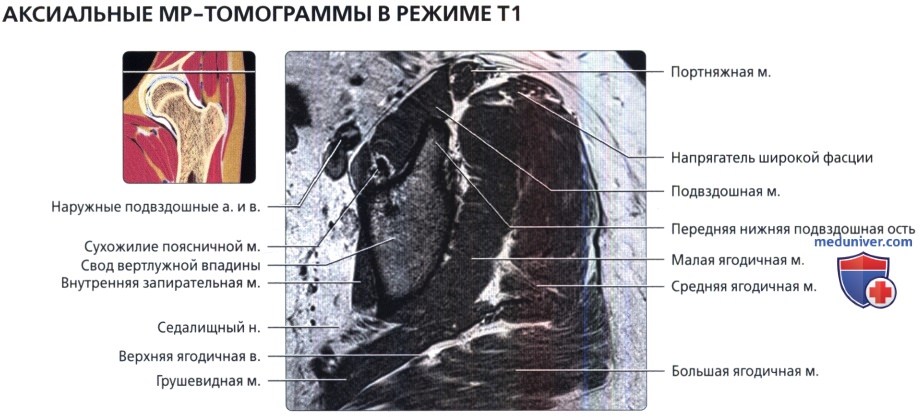
Представлена первая из девяти аксиальных Т1 -взвешенных МР-томограмм левого тазобедренного сустава. Запирательный нерв лежит поверх внутренней запирательной мышцы. Седалищный нерв покидает таз через большую седалищную вырезку. 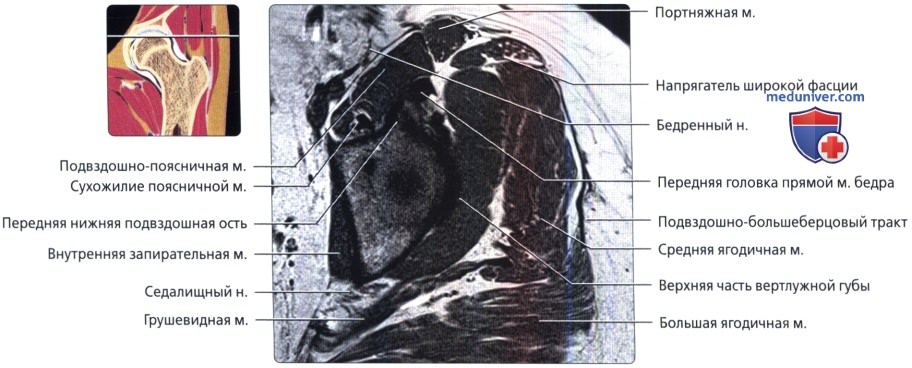
Сухожилие поясничной мышцы визуализируется в виде отчетливой структуры с сигналом низкой интенсивности у заднего края подвздошно-поясничной мышцы. У места своего начала от передней нижней подвздошной ости визуализируется передняя головка прямой мышцы бедра. 
Визуализируются сухожилия обеих головок прямой мышцы бедра. Подвздошно-поясничная мышца лежит медиальнее прямой мышцы бедра, а портняжная мышца пересекает ее по диагонали. 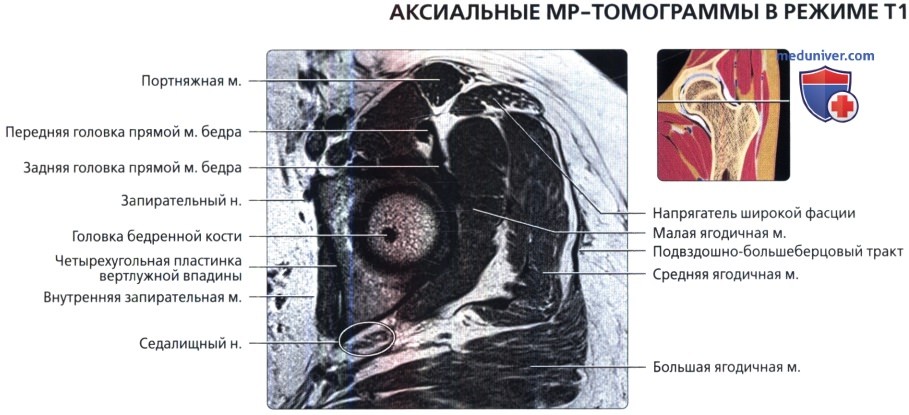
Седалищный нерв после выхода из таза идет косо и на аксиальных срезах имеет овальную форму. На этой томограмме визуализируется слияние передней и задней головок прямой мышцы бедра. 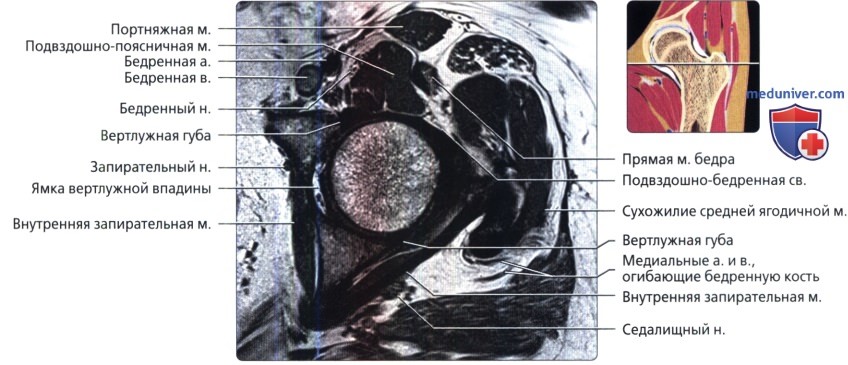
Медиальные сосуды, огибающие бедренную кость, оборачиваются вокруг заднего края большого вертела и кровоснабжают проксимальный отдел бедренной кости. Визуализируется внутренняя запирательная мышца, идущая от медиальной поверхности вертлужной впадины, огибающая под острым углом седалищную кость и проходящая в передне-наружном направлении к месту своего прикрепления в грушевидной ямке. 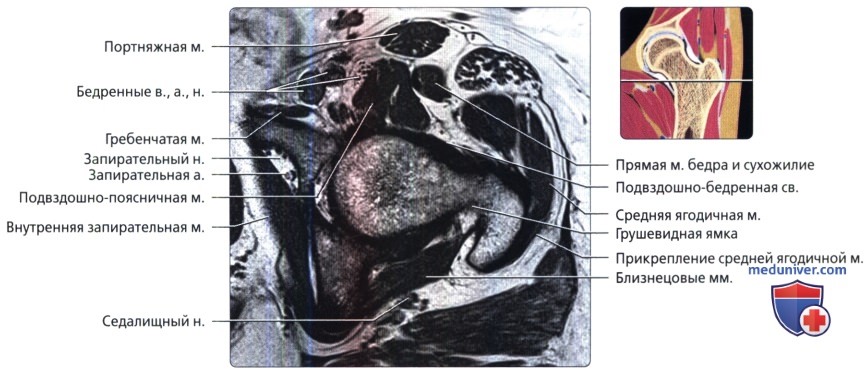
Сухожилия малой и средней ягодичных мышц достигают места своего прикрепления к большому вертелу. 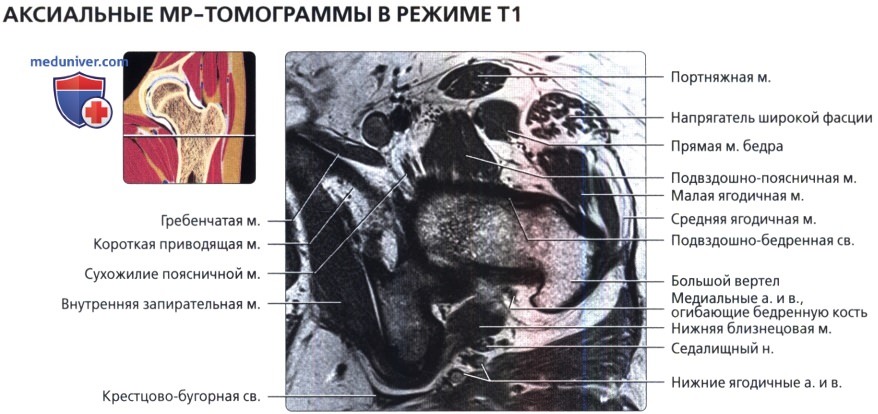
Сухожилие поясничной мышцы представляет собой отчетливую структуру у заднемедиального края подвздошно-поясничной мышцы. 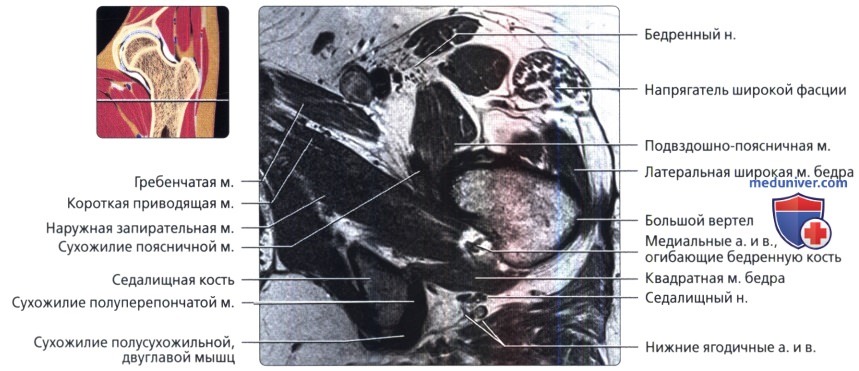
Сухожилие полуперепончатой мышцы начинается кпереди от общего сухожилия полусухожильной и двуглавой мышц бедра. 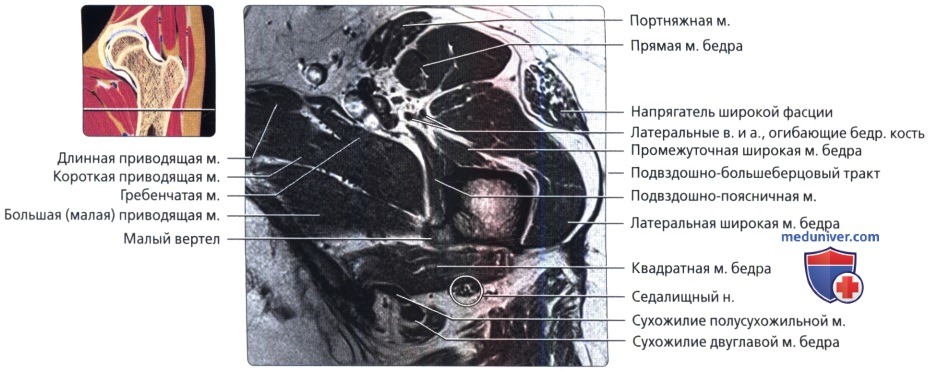
Лучше всего, по-видимому, рассматривать большую приводящую мышцу как две отдельные мышцы. Показанная здесь верхняя порция имеет близкую к горизонтальной направленность, иногда называется малой приводящей мышцей и приводит бедро. Более вертикально направленная порция визуализируется здесь начинающейся от седалищного бугра. Она имеет многочисленные точки прикрепления к диафизу бедренной кости и небольшую вертикально ориентированную порцию, прикрепляющуюся к приводящему бугорку медиального мыщелка бедренной кости. 
Первая из трех отобранных косых аксиальных МР-томограмм правого тазобедренного сустава в режиме Т1. Косая аксиальная плоскость наклонена вдоль оси шейки бедренной кости и может использоваться при определении признаков бедренно-вертлужного импиджмента. Косая проекция также полезна при оценке мышц. 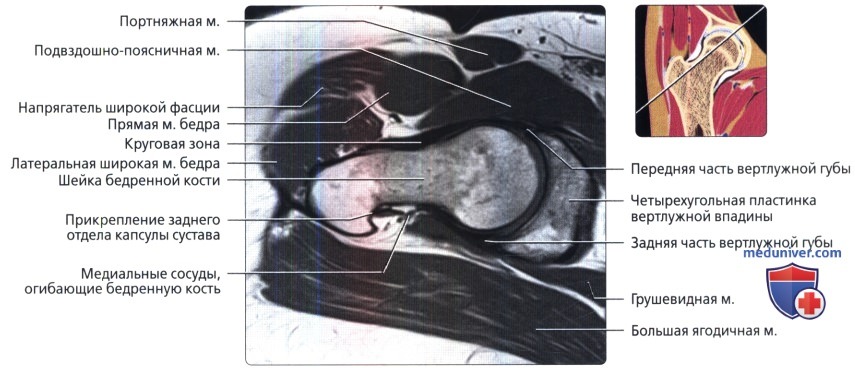
Круговая зона представляет собой утолщение и относительное сужение капсулы сустава. Капсула прикрепляется у основания шейки бедренной кости по межвертельной линии. Капсула сустава усилена подвздошно-бедренной, лонно-бедренной и седалищно-бедренной связками. 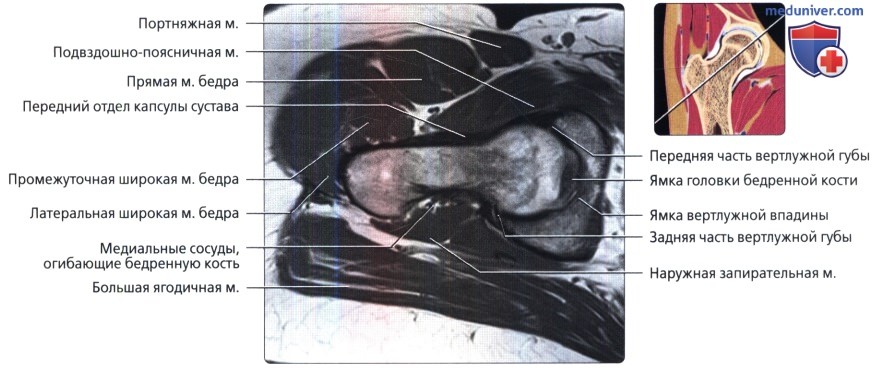
Этот срез получен через нижний край ямки головки бедренной кости. Передняя и задняя части вертлужной губы визуализируются в виде треугольников с сигналом низкой интенсивности, которые углубляют вертлужную впадину.
б) Клиническое применение:
в) Список литературы:
1. Kassarjian A et al: Obturator externus bursa: prevalence of communication with the hip joint and associated intra-articular findings in 200 consecutive hip MR arthrograms. Eur Radiol. 19(11):2779—82, 2009
2. Woodley SJ et al: Morphology of the bursae associated with the greater trochanter of the femur. J Bone Joint Surg Am. 90(2):284-94, 2008
3. Pfirrmann CW et al: Greater trochanter of the hip: attachment of the abductor mechanism and a complex of three bursae-MR imaging and MR bursography in cadavers and MR imaging in asymptomatic volunteers. Radiology. 221(2):469-77,2001.
Редактор: Искандер Милевски. Дата публикации: 9.6.2019
Читайте также:


