Гамма штифт в операции бедренной кости












Система Stryker Gamma3 - вершина эволюции вертельных гвоздей.
История
1939г. - Профессор Герхард Кюнчер публикует клинические и технические принципы интрамедуллярного остеосинтеза. Впервые опубликованный метод в корне изменил представление о лечении переломов и принципы внутренней фиксации. Сегодня это метод выбора, использующийся травматологами-ортопедами по всему миру при лечении переломов длинных трубчатых костей.
Этот имплантат явился родоначальником конструкций для лечения переломов вертельной зоны.
Медицинская компания Stryker, существующая с 1941г. в своих научных изысканиях является продолжателем методов проф. Герхарда Кюнчера.
1980-1987г. Stryker впервые в мире предложил использовать короткий Гамма-гвоздь для лечения переломов вертельной 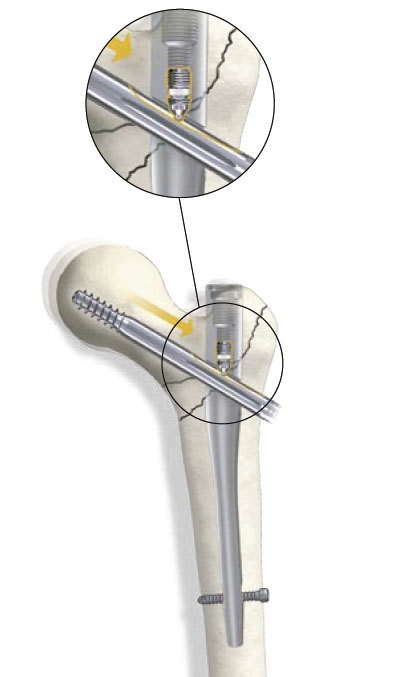
области. В начале 80-х параллельные исследования двух клиник (врачи Гилл, Халдер в Галифаксе и Гросс, Кемпф и Таглан в Страсбурге) подтвердили правильность концепции Гамма-гвоздя, специально разработанного для переломов вертельной области.
1988г. Stryker внедряет первое поколение Гамма-гвоздей, известное сегодня как стандартный Гамма гвоздь (SGN).
1992г. Разработана специальная версия Гамма-гвоздя, учитывающая анатомические особенности жителей Азии и Тихоокеанского региона. 1996 г. - разрабатывается специальная версия для Японии.
1993г. Система дополнена длинным Гамма-гвоздем, показанным при сочетании переломов вертельной области с переломами диафиза бедра.
1997г. На основе клинического опыта и комментариев хирургов разрабатывается и внедряется второе поколение стержней Гамма. Это новый эволюционный шаг в лечении переломов вертельной зоны. Систему ожидает большой клинический успех. 2001г. предложена титановая версия гвоздя Гамма.
Преимущества системы Gamma3:
1. Запатентованный оригинальный механизм фиксации вертельного винта предполагает микроподвижность медиального фрагмента вертельного перелома и возможность его миграции в латеральном направлении. При этом наблюдается дозированная функциональная компрессия области перелома. Специальные желобки вертельного винта препятствуют ротационной подвижности медиальных фрагментов. Этот механизм способен исключить риск прорезывания конструкции – при нагрузке на вертельный винт последний динамизируется в латеральном направлении.
2. Наличие одного шеечного винта является неоспоримым преимуществом перед двухвинтовыми конструкциями, потому что предполагает значительно меньшую травматичность в установке, при аналогичной ротационной стабильности и меньшем риске прорезывания.
-
3. Специально разработанный имплантат для лиц страдающих остеопорозом. Многолетние исследования размеров бедренных гвоздей, профилей резьбы вертельного винта легли в основу системы Gamma3, особенно эффективной у лиц, страдающих остеопорозом.
4. Инструмент специально разработан для аккуратного доступа и минимально инвазивной методики установки.
Мощная бедренная кость травмируется обычно при тяжелых повреждениях. Вероятны и переломы вследствие остеопороза или вредоносного воздействия злокачественной опухоли, когда костные структуры трескаются даже из-за резкого движения. Сложные повреждения требуют оперативного вмешательства. Для излечения переломов со сдвигом кости часто используют метод остеосинтеза с установкой штифта.
Виды остеосинтеза бедренной кости
Оперативная манипуляция заключается в фиксировании обломков кости в анатомическом расположении с помощью специализированных креплений из металла. Ее относят к вмешательствам с максимально благоприятным прогнозом, к тому же на восстановление уходит немного времени – иногда менее недели.
Остеосинтез классифицируют на два подвида: экстрамедуллярный и интрамедуллярный.

Первый предполагает внешнее фиксирование костных отломков без внедрения металла внутрь костных структур с использованием титановых пластин, колец. При втором варианте длинный металлический штифт внедряют в мозговой канал кости. Используются также комбинированные способы с совмещением двух подтипов.
По схеме проведения существуют открытый и закрытый способы вмешательства. В первом случае пострадавшие кости полностью обнажают и фиксируют в необходимом положении с помощью пластин или путем внедрения винтов, стержней, предупреждающих деформацию. Как правило, открытый остеосинтез является внутрикостным. Закрытый способ подразумевает соединение костных фрагментов через малые отверстия для блокировки последующего смещения. При этом используют недлинные штифты.
Показания и противопоказания к проведению операции
Особенно дотошно врачи подходят к вопросу необходимости внутреннего остеосинтеза шейки бедра, так как эта зона считается крайне восприимчивой. Присутствует большой риск повредить находящиеся вблизи кровеносные сосуды и нервные волокна. Тем не менее, травмы этой области редко излечиваются без хирургии.
Оперативное вмешательство необходимо, если:
- шанс естественного сращения перелома при консервативной терапии минимален;
- поврежденная область причисляется к зонам с медленной регенерацией и кровотоком;
- выявлено повреждение верхней части бедренной кости либо ее тела, травмы мыщелков.
Операцию не делают, если пациент находится в тяжелом физическом или психологическом состоянии. Так же ее не проводят при повреждении нижней части шейки бедра, вколоченных переломах, риске инфицирования крови при открытой ране.
Есть ограничения индивидуального характера, например, аллергия. Людям старше 65 лет и тем, кто страдает остеопрозом, вместо остеосинтеза проводят эндопротезирование. Также использование метода недопустимо при детских травмах в связи с активным ростом скелетных структур.
До проведения операции пострадавшего направляют на рентгенографию, магниторезонансную томографию или КТ для точного диагностирования состояния костных элементов. Также больных направляют на лабораторные клинические анализы, после чего применяется скелетное вытяжение сроком от 2–3 до 30 дней.
Выбор длины штифта
Чтобы точно установить величину штыря, после оголения вертела и сборки отломков минусуют от общей длины штифта часть, внедренную в кость до дальнего метафиза.
Диаметр проводника перед операцией находят методом замера среднего сечения интрамедуллярного канала на рентгеновских снимках в прямой и боковой проекциях, либо при помощи установки, генерирующей магнитное поле. Его мониторит датчик, расположенный внутри костномозгового канала на уровне дальних отверстий для блокировки, что помогает правильной фиксации сломанной кости.
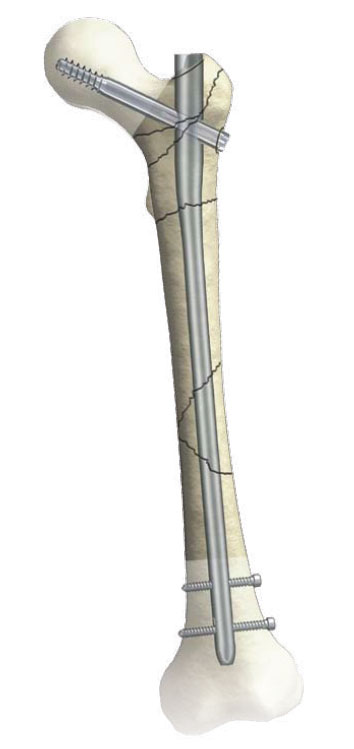
Этапы и техника остеосинтеза бедра штифтом
При невозможности проведения операции непосредственно после повреждения, ее делают в течение первых семи дней после травмирования. Если же самочувствие пациента не позволяет, остеосинтез откладывается до приведения состояния в норму.
Установка штифта в бедренную кость проходит по следующей схеме:
- Делают надрез кожи длиной примерно 4 см, на четыре пальца выше ближнего конца большего вертела.
- Вставляют направляющий стержень до костномозгового канала на расстояние 15 см.
- Открывают бедренную кость.
- Штифт в бедренную кость осторожно вставляют как можно глубже.
- Вводят скользящий бедренный винт, а также закручивающийся элемент в шейку бедренной кости. После установки антиротационного винта направляющий стержень удаляется.
- Создают сжатие в области надлома, а затем дистальный запор. Инструмент для него выбирают в зависимости от типа перелома.
Существуют специализированные сплавы на основе титана, которые можно не вынимать после сращения кости. Но травматологи советуют удаление металлического штифта из бедра, чтобы не провоцировать нагноение и остеопороз.
Медики считают, что совершать удаление фиксирующих элементов лучше в период между восьмью и десятью месяцами после вмешательства. Этого периода хватает для нормального сращения костных отломков и разрабатывания сочленений.
Пациенты иногда боятся вторичной операции и пропускают сроки, что недопустимо. По прошествии года надкостница начинает покрывать металл, и легким удаление уже не получится. Вторичное вмешательство проще основного – имплантат быстро вынимают через маленький надрез.
Если при переломе были разорваны связки, их восстанавливают с помощью трансплантатов. Для их установки используют различные крепежи: винты, штифты, пуговки. Но это не значит, что ставят штифт на ногу вместо связки – он необходим именно для закрепления искусственной части волокон.
Послеоперационная реабилитация
Продолжительная неподвижность становится причиной атрофии бедренных и тазовых мускулов, нарушения кровотока ноги и вероятных осложнений: застойных явлений, тромбоза, лимфостаза.
Амбулаторный восстановительный этап может длиться до года. Программа определяется индивидуально для каждого больного. Она направлена:
- улучшить кровоток ноги;
- избежать атрофии мускулов и появления контрактур;
- возобновить функции движения.
В комплекс входит физиотерапия, массаж, оздоровительная гимнастика.
Диета восстановительного периода заключается в доминировании продуктов с кальцием, магнием, фосфором, и натуральной еды – орехов, овощей, круп и фруктов.
Применяются фармпрепараты против отеков, воспаления, для ускорения регенерации и обезболивающие при необходимости.
Прогноз для реабилитации травмированного человека при штифте в бедре во многих случаях благоприятный, особенно если пациент молод.
Перелом кости бедра – тяжелое повреждение, нуждающееся в квалифицированной терапии в стационарной травматологии. Остеосинтез позволяет достигнуть сращения кости и быстрой реабилитации пострадавшего.
а) Показания для остеосинтеза диафиза бедра штифтом:
- Относительные показания: околовертельные и подвертельные переломы.
- Противопоказания: тяжелый остеоартрит бедра. Открытая зона роста.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография таза и поврежденного тазобедренного сустава в двух плоскостях.
Определите ширину костномозгового канала. Операция должна быть выполнена в течение первых 24 часов! Репозиция на травматологическом столе под контролем усилителя рентгеновского изображения.
в) Специфические риски, информированное согласие пациента:
- Инфекция
- Повреждение сосудов и нервов
- Отторжение имплантата
- Миграция винта
- Перелом диафиза бедренной кости у конца имплантата
- Несращение
- Переливание крови
- Мальротация
- Укорочение конечности, может потребоваться открытая репозиция
г) Обезболивание. Спинальное/эпидуральное обезболивание или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине на травматологическом столе, репозиция под контролем усилителя рентгеновского изображения.
е) Доступ. Разрез длиной более 4 см на уровне передневерхней подвздошной ости, на четыре поперечных пальца выше верхушки вертела.
ж) Этапы операции:
- Расположение пациента
- Доступ
- Введение направляющего стержня
- Открытие бедренной кости - Введение штифта
- Введение скользящего бедренного винта и винта в шейку бедренной кости
- Проверка положения в аксиальной плоскости
- Измерение длины винта шейки бедренной кости
- Сжатие в месте перелома
- Дистальный запор
- Выбор запора
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Слегка забейте штифт молотком или введите его вручную (у пожилых пациентов).
- Возможно рассверливание узкого костномозгового канала до 12 мм.
- Направляющий стержень для винта шейки бедра должен лечь тотчас выше медиального кортикального слоя шейки бедренной кости (арка Адама).
и) Меры при специфических осложнениях. При сложных переломах или переломах, которые не могут быть правильно депонированы закрытыми способами, фрагмент головки и шейки может быть возвращен на место зажимом для репозиции с использованием полуоткрытой техники.
к) Послеоперационный уход после остеосинтеза диафиза бедра штифтом:
- Медицинский уход: полноценная нагрузка на конечность возможна с 1-го дня после операции. Удалите дренаж через 48 часов.
- Физиотерапия: требуется часто.
- Период нетрудоспособности: 4-6 недель.
л) Этапы и техника остеосинтеза диафиза бедра штифтом:
1. Расположение пациента
2. Доступ
3. Введение направляющего стержня
4. Открытие бедренной кости
5. Введение штифта
6. Введение скользящего бедренного винта и винта в шейку бедренной кости
7. Проверка положения в аксиальной плоскости
8. Измерение длины винта шейки бедренной кости
9. Сжатие в месте перелома
10. Дистальный запор
11. Выбор запора
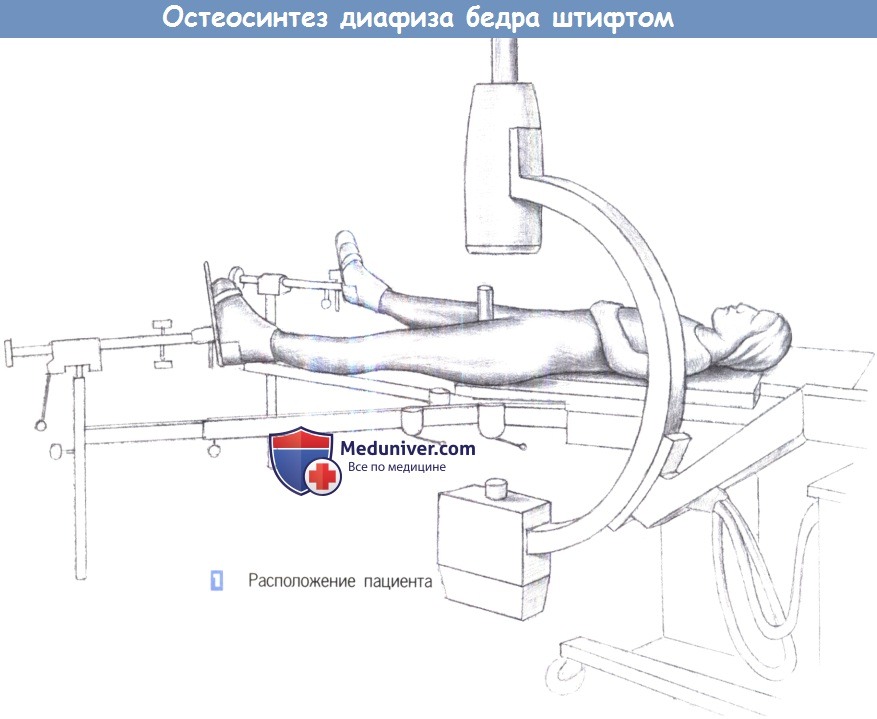
1. Расположение пациента.
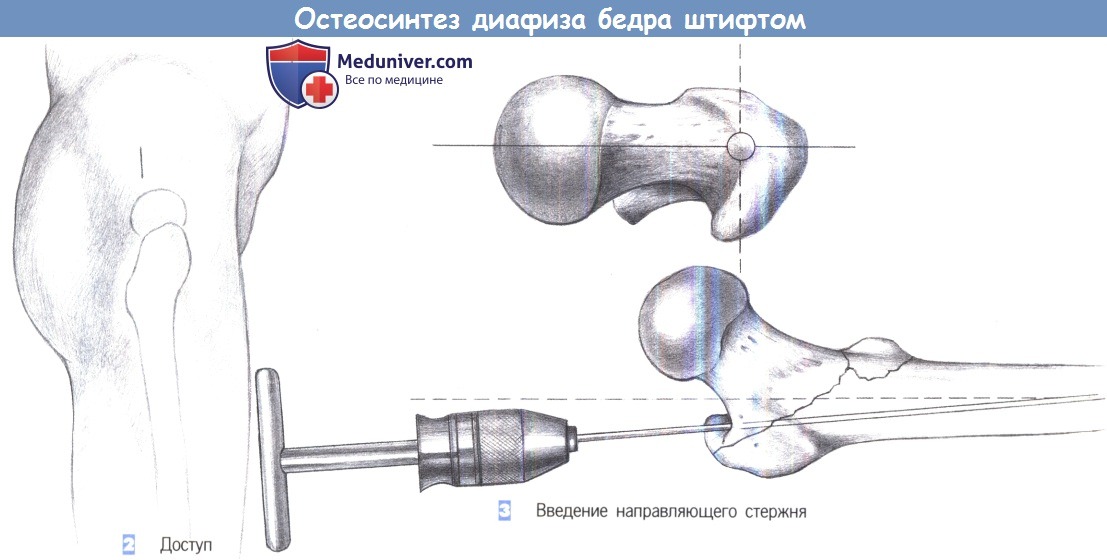
2. Доступ. Разрез кожи длиной около 4 см выполняется на четыре поперечных пальца выше проксимального конца большего вертела.
3. Введение направляющего стержня. Оптимальная точка введения находится над верхушкой вертела в переднезадней проекции и немного вентральнее оси диафиза в осевой проекции для компенсации антеторзии. Направляющий стержень, закрепленный в Т-образной ручке, устанавливается под пальцевым контролем и продвигается до костномозгового канала на расстояние 15 см.
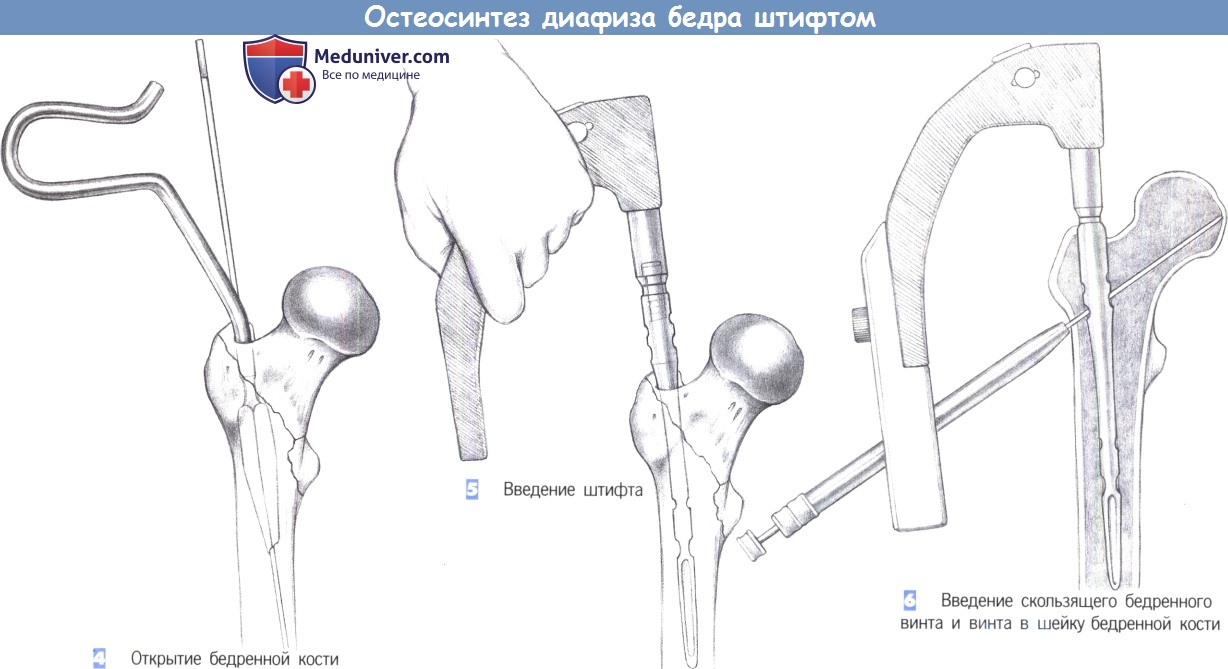
4. Открытие бедренной кости. У пожилых пациентов костномозговой канал может быть открыт с помощью канюлированного шила. В других случаях используется 17-мм сверло с защитным кожухом. Подходящий диаметр стержня может быть определен наложением шаблона на самое узкое место диафиза бедренной кости (перешеек).
5. Введение штифта. Удалите инструмент, используемый для вскрытия костномозгового канала. Штифт фиксируется к рукоятке для введения и осторожно вводится в бедренную кость как можно глубже. Легкие вкручивающие движения рукой облегчают его введение. Введение может также подкрепляться легкими ударами синтетического молотка по защитной пластине рукоятки, используемой для введения. Сильных ударов необходимо избегать, особенно у пожилых пациентов. Если при введении штифта возникли трудности, выберите штифт меньшего диаметра.
Очень узкие костномозговые каналы следует рассверливать до диаметра в 10-12 мм.
6. Введение скользящего бедренного винта и винта в шейку бедренной кости. Винт для шейки бедренной кости и антиротационный винт вводятся с помощью системы сверло-рукав с цветовой кодировкой, состоящей из защитного рукава, гильзы сверла и троакара. Направитель фиксируется к рукоятке для введения. Система сверло-рукав розового цвета - для розового винта шейки бедренной кости - водится через направитель до кости.
По достижении кортикального слоя троакар удаляется. Сначала направляющая спица для винта шейки бедренной кости вводится так, чтобы она лежала тотчас выше арки Адама в переднезадней проекции. Это позволит определить окончательный уровень штифта в диафизе. Затем таким же образом вводится направляющий стержень для синего антиротационного винта.
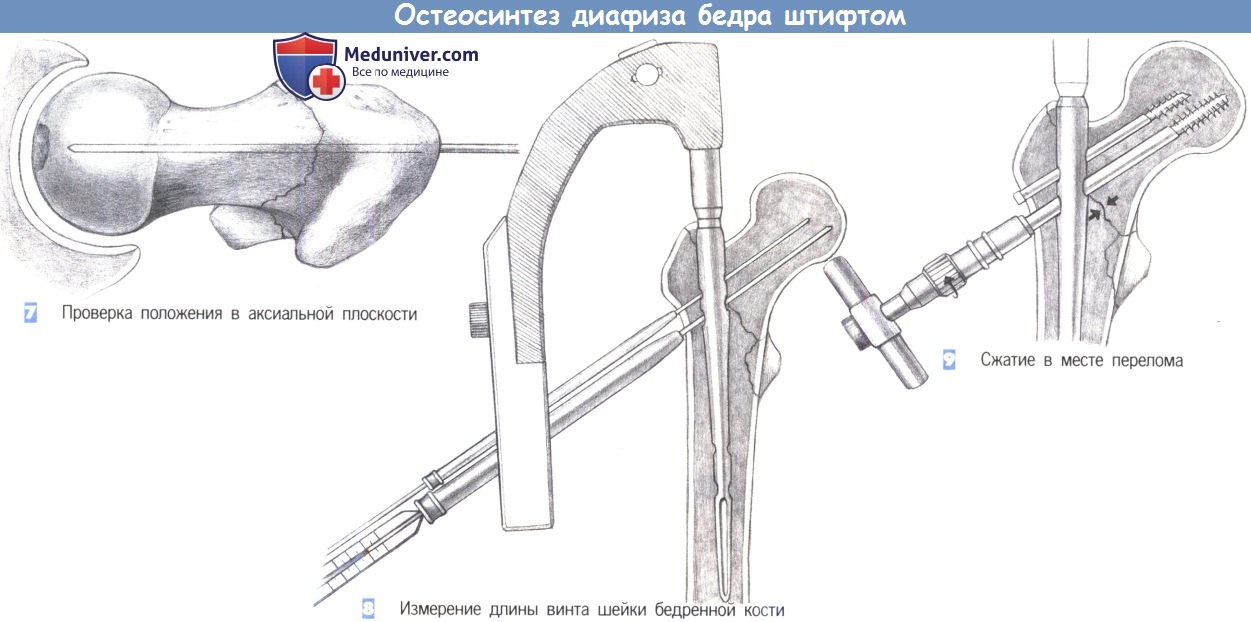
7. Проверка положения в аксиальной плоскости. В аксиальной плоскости направляющие стержни должны лежать параллельно оси шейки бедренной кости и как можно центральнее. Во время введения спиц может потребоваться поднятие диафиза, выполняемое ассистентом.
8. Измерение длины винта шейки бедренной кости. Длина винта для шейки бедренной кости определяется с помощью измерительного устройств. Конец винта должен лежать примерно в 6-8 мм от суставной поверхности головки бедренной кости. Выбирается антиротационный винт, который на 15-20 мм короче винта для шейки бедра. Вначале канюлированным сверлом 6,5 мм формируется отверстие для антиротационного винта. После введения винта направляющий стержень удаляется. Отверстие для винта шейки бедренной кости формируется 11-мм сверлом, установленным на измеренную длину.
9. Сжатие в месте перелома. При хорошем качестве костной ткани, в месте перелома может быть создано сжатие путем заворачивания гайки с накаткой. Перед этим необходимо снять тягу с поврежденной конечности. При остеопорозных костях такого сжатия следует избегать.
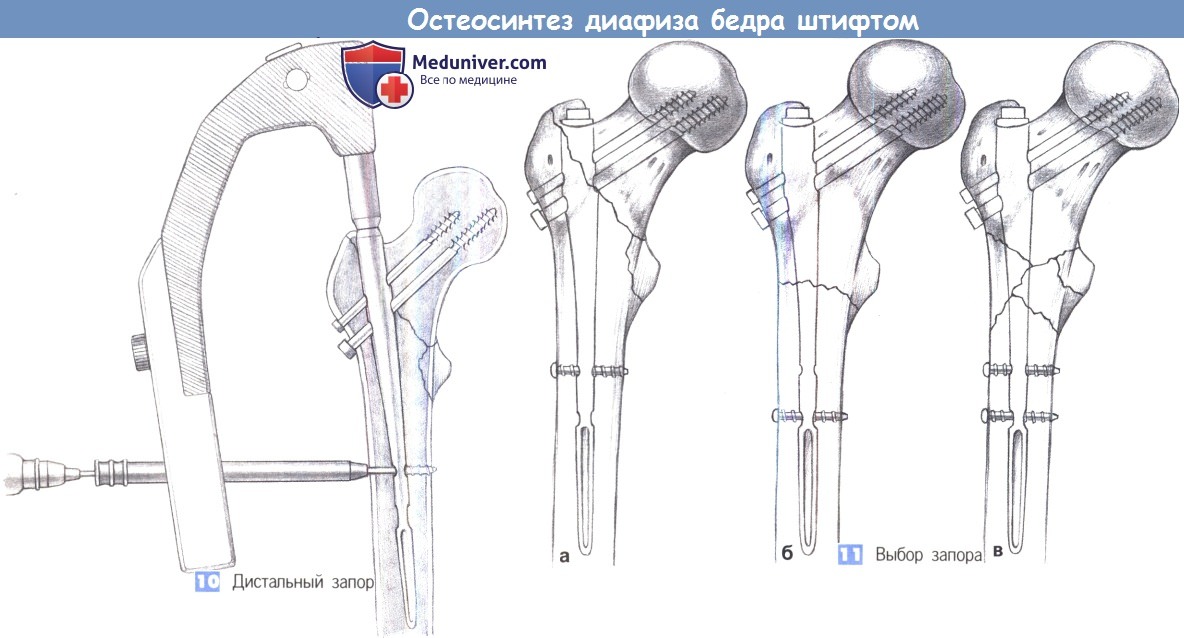
10. Дистальный запор. Дистальный запор обычно создается одним стопорным болтом. Для статической блокировки используется только краниальное стопорное отверстие, а для динамической - только каудальное. При подвертельных переломах может применяться двойной запор. Вторичная динамизация возможна путем удаления статического болта в более позднее время.
11. Выбор запора. Околовертельные переломы запираются статически единственным стопорным болтом, чтобы не создавать помехи винту для шейки бедра в ходе вторичного выдвижения (а). Подвертельные переломы с устойчивой медиальной опорой первично запираются динамически (б), а при оскольчатых переломах используется двойной запор (в) с возможностью вторичной динамизации путем удаления статического болта позднее.
Типичные механизмы переломов проксимального отдела бедренной кости ▪ Прямая травма при воздействии на тазобедренный сустав. ▪ Наиболее часто у пожилых людей, при остеопорозе и мышечной атрофии.
Остеосинтез бедренной кости: основные показания
Показаниями к операции является:
- Медиальные (внутрисуставные, аддукционные) переломы бедра со смещением: — субкапитальные; — трансцервикальные; — базальные.
- Латеральные (внесуставные) переломы бедра со смещением: — чрезвертельные; — межвертельные; — подвертельные.
- Патологические переломы и деструктивные процессы в области проксимальной части бедренной кости.
При переломах шейки бедра всегда существует опасность некроза головки из-за плохого кровоснабжения. Чрезвертельные переломы бедра являются внесуставными и чаще всего протекают без некроза головки бедра.
Противопоказания:
- Нет возможности выполнить операцию и провести анестезию (в этом случае вытяжение за мыщелки бедра).
- Стабильные медиальные абдукционные переломы, если ретроверсия фрагмента головки бедра достигает 20°; у молодых пациентов, по показаниям, также хирургическое лечение (напр., канюлированные винты).
- Закрытые переломы без смещения.
Диагностика
Объяснение ▪ Общий операционный риск см. 1.2 и 1.8.3. ▪ При необходимости переливание эритроцитарной массы. ▪ Очень редко повреждение нервов (бедренного и седалищного) или сосудов. ▪ Риск послеоперационного тромбоза глубоких вен и легочной эмболии. ▪ Риск послеоперационного остеомиелита до 1%. ▪ Нагноение раны и образование серомы до 2%. ▪ Риск некроза головки бедра от 2% (латеральные переломы) до 50% в зависимости от плоскости перелома и степени смещения (медиальные переломы). ▪ Риск формирования периартикулярных оссификатов. ▪ Формирование ложного сустава.
Операция
Предоперационная подготовка:
- Бритье соответствующей конечности, включая ягодицу, паховую и генитальную области.
- Натощак в день операции.
В операционной:
- Интубационный наркоз.
- Трансуретральная катетеризация мочевого пузыря.
- Положение: на спине на ортопедическом столе.
- Обработка кожи и обкладывание операционного поля (чаще всего одноразовыми клеящимися пеленками).
- У операционного стола: оператор со стороны соответствующей конечности, 1 -и ассистент со стороны головного конца, операционная сестра наискосок за оператором, при необходимости 2-й ассистент со стороны ножного конца, ЭОП устанавливается напротив.
- Рекомендуется профилактика инфекции (напр., однократное внутривенное введение 2,0 г Gramaxin®).
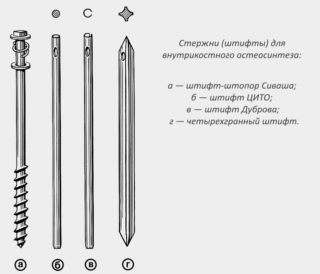
- Полуоткрытая фиксация: остеосинтез трехлопастным гвоздем (рис. 26а) или 2—3 канюлированными спонгиозными винтами под ЭОП-контролем без обнажения линии перелома, капсулотомия редко для опорожнения гематомы.
- Остеосинтез углообразной пластиной: стабилизация перелома фиксирующей пластиной —латерально к диафизу бедра и изогнутой частью в головку бедра.
- Динамическим тазобедренным винтом (ДТВ): спонгиозный винт ввинчивают через линию перелома в головку бедра в соединении с угловой пластиной, которую фиксируют к диафизу бедра(рис. 26 б).
- Гамма-гвоздь: ввинчивание спонгиозного винта через линию перелома в головку бедра через уголстабилизирующее соединение короткого гвоздя, проведенного в костномозговой канал бедренной кости (рис. 26в).
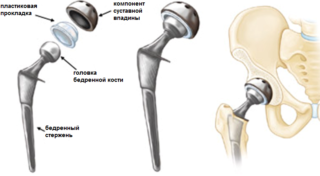
- Эндопротезирование головки бедренной кости.

Рио. 26. Остеосинтез проксмальных переломов бедра.
Выбор метода:
- Полуоткрытая фиксация: — медиальные переломы шейки бедра у молодых пациентов (у детей и юношей в экстренных случаях); — низкая вероятность вторичного смещения при вколоченных переломах шейки бедра.
- Остеосинтез углообразной пластиной: чрез- и подвертельные переломы бедренной кости.
- Динамический тазобедренный винт (ДТВ): латеральные переломы шейки бедра и чрезвертельные переломы, особенно у пожилых людей (быстрое восстановление функции).
- Гамма-гвоздь: вертельные переломы бедра.
- Эндопротезирование тазобедренного сустава: все пациенты с переломами шейки бедра (по показаниям тотальное. Эндопротезирование при сопутствующем коксартрозе).
Оперативный доступ ▪ Полуоткрытая фиксация: разрез кожи около 5 см латеральнее и ниже большого вертела, прямой выход к кости. ▪ Остеосинтез угловой пластиной: кожный разрез над проксимальной частью бедра от большого вертела в дистальном направлении, продольное рассечение фасции, выделение проксимальной части бедра, отделение m. vastus lateralis. ▪ Динамический тазобедренный винт: как при остеосинтезе угловой пластиной. ▪ Гамма-гвоздь: боковой продольный разрез кожи над верхушкой большого вертела. ▪ Эндопротезирование тазобедренного сустава: боковой или передне-боковой доступ.
Наиболее часто применяемые методы
Динамический тазобедренный винт (ДТВ):
- Только при дислокации вправление перелома под вытяжением, абдукция и внутренняя ротация ноги, ЭОП-контроль в 2-х проекциях.
- Боковая фиксация прицельного приспособления для определения направления спицы.
- Ввести спицу Киршнера до противоположного кортикального слоя головки бедра, ЭОП-контроль в 2-х проекциях, измерение необходимой длины винта (длина спицы минус выступающий отрезок минус 10 мм).
- Просверлить шейку бедра 3-ступенчатым бором через спицу Киршнера до 10 мм от кортикального слоя головки бедра под ЭОП-контролем, при необходимости, при плотной губчатой ткани, непосредственно после этого нарезать резьбу.
- Завинтить динамический винти компрессионный винт через центровочную гильзу специальным ДТВ-ключом, ЭОП-контроль в 2 проекциях. При завершении завинчивания рукоятка винтового ключа должна находиться точно параллельно к диафизу бедра.
- Удалить спицу Киршнера, надеть пластину на винт при помощи легкого постукивания.
- Пластину фиксировать к диафизу бедра спонгиозными винтами 4,5 мм.
- При необходимости компрессионный винт завинтить после выполнения вытяжения.
- Дренирование, послойное ушивание раны.
- План операции (определить размер костномозгового канала для выбора имплантата).
- Только при дислокации вправление перелома под вытяжением, абдукция и внутренняя ротация конечности, ЭОП-контроль в 2-х проекциях.
- С помощью шила раскрыть кортикальный слой на верхушке большого вертела (fossa piriformis).
- Ввести металлический проводник.
- Костномозговой канал постепенно рассверлить, напр., диафиз на 14 мм, (диаметр костномозговой спицы плюс2 мм), в области большого вертела на 17 мм.
- Гвоздь ввести вручную с помощью приспособления, ЭОП-контроль в 2-х проекциях.
- Из небольшого бокового кожного разреза через направляющее отверстие специального приспособления провести направляющую спицу и определить длину винтов.
- Просверлить шейку бедра 3-ступенчатым бором и провести винт через шейку бедра по направляющей спице под ЭОП-контролем.
- Дистальное запирание гвоздя в костномозговом канале 2 саморежущими винтами через подготовленные отверстия.
- Дренирование, послойное ушивание раны.
Послеоперационное лечение
- Положение в пластмассовой шине.
- Ранняя мобилизация с 1 послеоперационного дня, физиотерапия с изометрическими мышечными упражнениями, дыхательная гимнастика.
- Дренажи удалить через 24—48 часов.
- Частичная нагрузка в зависимости от достигнутой стабильности.
- Профилактика тромбозов малыми дозами гепарина на период стационарного лечения.
- Снять швы на 12—14 день.
- Рентгенологический контроль: вдень операции, перед выпиской, через 3,6 и 12 месяцев.
- Выписка из стационара на 12—14 день.
Реабилитация пациента
- По возможности исключить поднятие разогнутой конечности в первые 6 недель.
- Полная разгрузка конечности после операции по поводу медиальных переломов до 5—6 месяцев.
- Восстановительное лечение, направленное на скорейшее восстановление движений и тонуса мышц области тазобедренного сустава и бедра.
- Динамический винт при латеральных переломах: полная нагрузка, частичная нагрузка или покой в зависимости от характера перелома (решение принимает оператор).
- Гамма-гвоздь: в зависимости от стабильности полная или частичная нагрузка после операции через 6 недель, (решение принимает оператор).
- Удаление металлоконструкции: у молодых пациентов через 1 —1,5 года, у пожилых, как правило, оставление имплантата. При выборе метода у пожилых людей следует принимать во внимание, что в послеоперационном периоде пациента необходимо максимально активизировать. Небольшое укорочение конечности, например, при шинировании динамическим винтом, является гораздо меньшей бедой, чем осложнения, которые могут наступать при длительном обездвиживании. Ранняя мобилизация является важнейшим условием для успешного лечения у пожилых людей!
Осложнения и их лечение
- Некроз головки бедра: имплантация эндопротеза.
- Ложный сустав: удаление металлоконструкции, подвертельная вальгусная коррегирующая остеотомия, у пожилых людей —эндопротезирование.
Особенности ▪ Комбинированный остеосинтез при патологических переломах или сочетании с коксартрозом.

Рис. 27. Консервативное лечение переломов бедра экстензионным методом.
▪ Имплантация эндолротеза с удлиненным стержнем при чрезвертельном переломе бедра и коксартрозе или двух-этапный подход: сначала остеосинтез динамическим винтом или гамма-спицей, затем шинирование перелома, удаление металлоконструкции и имплантация эндопротеза.
Читайте также:


