Как выравнивать тазобедренные суставы

Таз – это одна из важнейших структурных частей опорного механизма человеческого тела. Он отвечает за баланс и равновесие. С помощью его крепятся нижние конечности к туловищу и позвоночному столбу. Перекос таза – это очень распространенное состояние, но подчас игнорируемое, поскольку на незначительной стадии отклонения диагностировать его сложно, проще поставить неверный диагноз при болях и начать проводить совершенно неэффективное лечение.
Таз образует замкнутое кольцо из нескольких костей. Между ними могут быть хрящевые соединения или малоподвижные сочленения в виде суставов шарнирного типа. Наиболее подвижны тазовые кости у молодых женщин, находящихся в репродуктивном периоде жизни. Это необходимо для обеспечения родовой деятельно, вынашивания ребенка. У мужчин таз более узкий и крепкий. У них перекос его костей встречается реже.
В полости таза располагаются репродуктивные органы, мочевой пузырь и петли кишечника. Помимо их защиты таз обеспечивает равновесие тела за счет своего симметричного расположения.
Любой наклон таза приводит к тому, что во всем теле формируется дисбаланс. Происходит разбалансировка равновесия и мышечный каркас тела пытается выровнять его за счет последующего искривления позвоночного столба. Грубо говоря, если таз перекошен влево, то плечевой пояс для сохранения равновесия необходимо перекосить вправо на тот же градус. Таким образом перекос костей таза часто становится причиной образования сколиоза (искривление позвоночника в боковой проекции).
Перекос таза может быть как боковым, так и передним или задним. Определить самостоятельно наличие этой ортопедической патологии очень сложно. Можно лишь сделать определённые выводы по косвенным клиническим признакам. Поэтому, если есть подозрения на развитие подобное проблемы, то необходимо как можно быстрее обратиться на прием к мануальному терапевту, остеопату или ортопеду. Эти доктора помогут правильно поставит диагноз и разработают индивидуальный план коррекции. На ранней стадии, пока еще не произошли деструктивные изменения в позвоночном столбе, вылечить эту патологию можно консервативными способами, без хирургической операции.
Перед тем как исправить перекос таза, нужно убедиться, что он действительно есть. Если эта патология у вас присутствует, то будет затруднительно или вообще невозможно выполнят некоторые движения. Напрмиер, сложно двигать тазом вперед и назад, осуществлять вращательные движения.
Правильная диагностика, проведенная перед тем, как исправить перекос таза в домашних условиях, позволяет выявить место расположения патологии и степень её развития. Эта информация позволит разработать эффективный план восстановления и последующей реабилитации.
В статье мы рассмотрим основные вопросы, связанные с данной ортопедической патологией. Расскажем о том, какие причины способствуют её формированию, к какому доктору лучше обратиться для проведения диагностики и лечения. Какие методы коррекции позволяют восстановить физиологическое положение костей таза.
Причины перекоса костей таза
Чаще всего во взрослом периоде жизни перекос таза вызывает сколиоз. Это боковое искривление позвоночного столба, при котором происходит смещение верхней части туловища в одну или другую сторону. Для коррекции баланса равновесия тела происходит компенсаторное искривление костей таза. Они уходят в перекос асимметрично верхней части туловища.
Перекос костей таза может быть следствием дегенеративного дистрофического разрушения фрагмента межпозвоночного диска. Боковая локализация грыжевого выпячивания пульпозного ядра или протрузия данного типа могут спровоцировать развитие асимметрии седалищных костей. К такому же результату может привести длительный болевой синдром с резким перенапряжением мышц поясницы с одной стороны.
Другие причины перекоса таза включают в себя следующие заболевания и состояния:
- нарушение баланса развития мышечного каркаса тела человека, если с одной стороны мускулатура выражена сильнее, то она будет провоцировать перекос тела;
- ведение малоподвижного образа жизни с недостаточной физической нагрузкой на мышцы спины и поясницы;
- сидячая работа при нарушении правил эргономики пространства;
- атрофия мышц при длительном вынужденном лежачем положении (например, после перенесенного инсульта или инфаркта, компрессионного перелома позвоночника и т.д.);
- травматическое воздействие на кости таза (переломы, трещины, разрывы тазового кольца);
- растяжения и разрывы мышц, связок и сухожилий, поддерживающих нормальное положение седалищных костей;
- тяжелый физический труд, связанный с подъемом и переносом экстремальных тяжестей;
- неправильное распределение физических нагрузок (напрмиер, когда происходит перенос тяжестей в одной руке);
- занятия тяжелой атлетикой при нарушении правил безопасности (использование корсета и пояса, проведение тренировок только при ассистенте в виде инструктора и т.д.);
- осложненная многоплодием и многоводием беременность;
- расхождение тазовых костей в период подготовки к родовой деятельности у будущей мамы;
- изменение длины одной нижней конечности (например, при удалении менисков коленного сустава, разрушении внутреннего синовиального хрящевого слоя тазобедренного, голеностопного и коленного суставов);
- деформирующий остеоартроз крупных суставов нижних конечностей;
- дегенеративное дистрофическое поражение хрящевых тканей межпозвоночных дисков (остеохондроз) и его осложнения, такие как протрузия (снижение высоты диска), экструзия (разрыв фиброзного кольца) или грыжа (выпячивание пульпозного ядра через разрыв в фиброзном кольце);
- операция по эндопротезированию одного коленного или тазобедренного сустава;
- врожденные и приобретенные случаи дисплазии хрящевой ткани.
У детей перекос костей таза может быть провоцирован рахитом, разной длиной конечностей, связанной с отставанием в развитии в костной ткани, недостаточно развитым мышечным каркасом тела.
Клинические симптомы перекоса таза
Боли при перекосе таза являются одним из ведущих клинических признаков. Но они могут определяться в любой части туловища. У ряда пациентов боль локализуется в области пятки или ахиллова сухожилия. Болевые ощущения могут определяться в области лопаток, плеч, поясницы, передней стенки живота. Все зависит от типа асимметрии и степени перекоса костей.
Видимые диспропорции тела появляются только на последней стадии скручивания или перекоса, как правило, в этот период помочь пациенту может только хирургическая операция, причем очень сложная.
Что делать? Как определить перекос таза на ранней стадии, чтобы иметь возможность корректировать положение с помощью консервативных методов воздействия? Для этого нужно знать основные симптомы перекоса костей таза:
- нарушение равновесия при ходьбе, человек ощущает, что его постоянно тянет в одну сторону, хочется наклониться влево или вправо;
- боль при резкой перемене положения тела (когда долго сидел и встал на ноги);
- слабость в мышцах ног, их быстрая утомляемость во время ходьбы;
- ощущение шаткости походки;
- нарушение работы внутренних органов (недержание мочи или гиперактивность мочевого пузыря, задержки актов дефекации и т.д.);
- разная высота расположения плеч (когда начинает формироваться компенсаторный сколиоз).
При обращении к врачу будет проведено специальное обследование. Для этого назначается рентгенографический снимок костей таза. Опытный врач сможет оценить их положение в динамике. После постановки точного диагноза, уточнения степени и вида перекоса костей таза будет разработан индивидуальный курс реабилитации для восстановления нормального положения.
Последствия перекоса таза
У перекоса таза есть последствия – если длительное время не лечить это ортопедическое заболевание, то начинают страдать все органы и системы человеческого тела. Самая распространенная проблема у таких пациентов – тотальное разрушение межпозвоночных дисков. Это связано с тем, что амортизационная нагрузка во время ходьбы, бега, прыжков у таких людей передается на позвоночный столб неправильно. В результате этого запускаются процессы ускоренной дегенерации хрящевой ткани. Быстро провоцируется склероз замыкательных пластинок и начинает развиваться распространенный остеохондроз.
Другие негативные последствия ортопедической патологии:
· нарушение осанки и искривление позвоночного столба в боковой проекции (сколиоз);
· деформация грудной клетки со сдавливанием легочной ткани, смещением сердца и нарушением гемодинамики по малому кругу кровообращения, что может провоцировать выпот жидкости в плевральной полости;
· нарушение работы толстого кишечника с формированием спастического или атонического колита, сопровождающегося периодическими запорами и диареями;
· разрушение тазобедренных, коленных и голеностопных суставов;
· нарушение функции мочевого пузыря;
· опущение внутренних органов.
Предотвратить негативные последствия перекоса таза можно, если своевременно обратиться за медицинской помощью и провести полноценное лечение.
К какому врачу обратиться?
Если вы подозреваете у себя или своего ребенка перекос таза, важно знать, к какому врачу следует обратиться для получения квалифицированной медицинской помощи.
Если есть такая возможность, то безусловно, лучше всего записаться на прием к ортопеду. Это врач обладает достаточной профессиональной компетенцией для того, чтобы поставить точный диагноз и разработать эффективный курс коррекции индивидуально для пациента.
Если такой возможности нет, то можно записаться к мануальному терапевту или остеопату. В принципе, именно эти специалисты и проводят эффективное лечение данной патологии. Консультация ортопеда желательна для того, чтобы провести предварительное диагностирование. Но в целом и эти доктора могут отлично справиться с поставленной передними задачей.
Что делать, как лечить и устранить проблему?
Перед тем, как лечить перекос таза, нужно найти и устранить ту проблему, которая провоцирует неправильное положение костей. Если это остеохондроз, то лечить в первую очередь следует его. Если проблема в разной длине нижних конечностей, то необходимо провести коррекцию с помощью ортопедических стелек.
Второе, что делать при перекосе таза – временно исключить тяжелые физические нагрузки. Необходимо сначала восстановить баланс равновесия тела и только после этого начинать с помощью специальных физических упражнений равномерно развивать мускулатуру, поддерживающую таз.
Третье – перед тем, как устранить перекос таза, нужно провести тщательную диагностику состояния всех внутренних органов грудной клетки и брюшной полости. Вероятно, потребуется параллельно проводить коррекцию их состояния.
После того, как все подготовительные действия будут завершены, можно приступать к полноценному лечению.
Лечение перекоса таза мануальной терапией
Единственное эффективное консервативное лечении перекоса таза – это мануальная терапия. На сегодняшний день не существует фармакологических препаратов, аппаратов, приборов и т.д., которые могли бы оказать эффективную и безопасную помощь пациенту с подобным диагнозом.
Мануальная терапия при перекосе таза позволяет восстановить нормальное положение костей, укрепить мышцы, связки и сухожилия и предотвратить дальнейшую трансформацию.
Самые эффективные методики мануальной терапии:
- остеопатия – позволяет устранить перекос и зафиксировать нормальное положение костей;
- массаж – ускоряет процессы регенерации, усиливает микроциркуляцию крови, повышает эластичность мягких тканей;
- лечебная гимнастика и кинезиотерапия формируют крепкий мышечный каркас, удерживающий кости таза в правильном положении.
Помимо этого может применяться физиотерапия, иглоукалывание, лазерное воздействие, электромиостимуляция и многое другое.
Рекомендуем вам подыскать клинику мануальной терапии по месту жительства и обратиться туда. Опытные доктора вас осмотрят, разработают индивидуальный план коррекции после постановки точного диагноза.
Имеются противопоказания, необходима консультация специалиста.
Экология здоровья: Тазобедренный сустав выдерживает значительную нагрузку, так как на него приходится немалая часть массы тела. Поэтому так важно укреплять этот сустав и развивать его гибкость, выполняя упражнения для суставов.
Тазобедренный сустав выдерживает значительную нагрузку, так как на него приходится немалая часть массы тела. Поэтому так важно укреплять этот сустав и развивать его гибкость, выполняя упражнения для суставов.
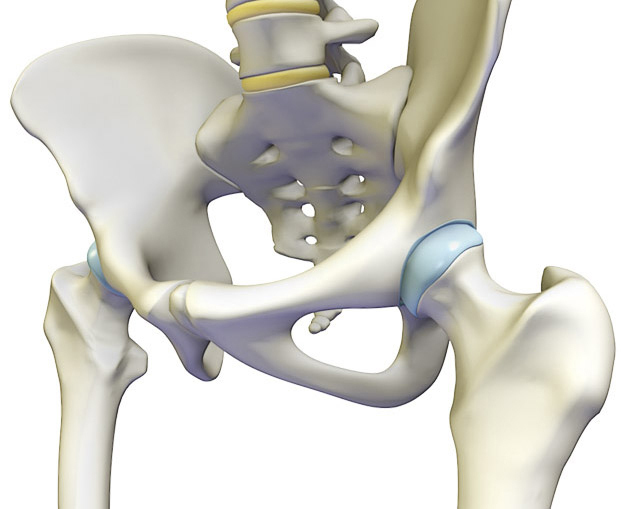
Строение тазобедренного сустава
Этот сустав образован вертлужной впадиной тазовой кости и головкой бедра. Тазобедренный сустав почти шаровидный, поэтому он достаточно подвижен: нога в этом суставе может совершать движения в разных плоскостях и вращаться по разным осям. Тазобедренный сустав испытывает на себе немалый вес, поэтому при неудачных движениях или ударах могут быть травмы: переломы шейки и головки бедра и даже вертлужной впадины таза. Кроме того, этот сустав могут поражать разные болезни, например артроз, коксит.
Упражнения для тазобедренного сустава не только укрепляют и разрабатывают сустав, но и увеличивают эластичность связанных с ним мышц, что помогает лучше выполнять движения, а также способствуют улучшению осанки.
Основное упражнение.
Встаньте прямо, ноги поставьте на ширину плеч, а руки уприте в бока (на поясе). Затем поворачиваете туловище вправо так, чтобы задействовались все мышцы и суставы, но ступни от пола не открывайте.
Слишком сильно поворачиваться не стоит, чтобы не повредить позвоночник, однако задержаться в повороте надо на несколько секунд.
Затем повернитесь так же в другую сторону.
Упражнение выполняется 5 минут, за это время делается столько поворотов, сколько успеется.
Упражнение 2.
Лягте на спину. Правую ногу поднимите и согните в колене, чтобы нога от бедра до колена была вертикальна, а ниже – горизонтальна. Затем распрямите ногу и подтяните её к себе руками, взявшись за голень. После этого снова согните и положите обратно на пол.
Далее проделываете это со второй ногой.
Выполняется до 16 раз.
Упражнение 3.
Сядьте на пол, выпрямив ноги. Руками постарайтесь дотянуться до носков, не сгибая ног. Грудь должна коснуться ног. Затем распрямляетесь обратно.
Повторите это упражнение до 16 раз.
Упражнение 4.
Встаньте на колени так, чтобы тело выше колен было вертикальным. Подогните носки, чтобы они упирались в пол. Далее вам надо прогибаться назад, выставляя вперёд бёдра как можно сильнее, а затем возвращаться назад.
Повторяете до 12 раз.
Встаньте правым боком к стулу и держитесь за его спинку. Присядьте на левой ноге, а правую отводите в сторону как можно дальше. Туловище должно быть вертикальным.
Затем поднимитесь и выполните это на другую ногу.
Повторите до 12 раз.
Упражнение 6.
Встаньте прямо, ноги расставьте шире плеч. Присядьте только на правой ноге, а прямую левую отведите в сторону. Туловище старайтесь наклонить вниз.
Выпрямитесь и сделайте это для второй ноги.
Повторите до 16 раз.
Упражнение 7.
Встаньте и широко расставьте ноги. Затем наклонитесь, не сгибая ног, и положите ладони на пол пальцами друг к другу. Далее наклоняйтесь вперёд, стараясь, чтобы локти тоже легли на пол. Ноги при этом могут раздвигаться и дальше.
Затем выпрямитесь и повторите до 16 раз.
Упражнение 8.
Встаньте с широко расставленными ногами. Наклонитесь и положите ладони на пол. Затем разведите пятки в стороны, потом разведите носки в стороны, далее сведите пятки, после – носки. Наконец, распрямитесь.
Повторите всё это до 10 раз.
Упражнение 9.
Сядьте на пол. Отведите руки назад и обопритесь ладонями о пол. Оторвите туловище от пола, чтобы пола касались лишь ступни (и ладони, конечно). Из такого положения прогните правое колено внутрь, стараясь коснуться им пола.
Затем проделайте это со вторым коленом.
Сделайте так до 16 раз.
Упражнение 10.
Сядьте на пол, согните ноги в коленях и приложите одну ступню к другой (колени будут врозь). Руками осторожно давите на колени, стараясь прижать их к полу.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:

Специально для Зожника эксперт по движению, тренер по фитнесу и пилатесу Виктория Боровская рассказывает о важности мобильности тазобедренных суставов + дает готовую программу тренировок.
Виктория Боровская имеет весьма широкую образовательную базу:
- Персональный тренер FPTI, Focus Institute of Personal Training.
- Нутрициолог Precision Nutrition и FPA.
- Corrective Exercise Specialist, NASM.
- Фитнес терапия через движение ISSA.
- Специалист по работе с формированием здоровых привычек Behavior Coach, NASM.
- Специалист по работе с возрастной группой населения (50+) АСЕ
- Gray Institute: Functional Training & Fitness
Как и предыдущие комплексы от Виктории (полный список – в конце текста), мы представляем этот материал сразу в двух форматах, в виде видео (и подробной расшифровки):
О тазобедренных суставах
В большинстве случаев после прохождения теста выясняется, что причина проблем большинства моих клиентов – в отсутствии достаточной мобильности в тазобедренных суставах несмотря на то, что боль и дискомфорт человек испытывает совершенно в другом месте.
Обратите внимание, как много в течение дня мы сидим и насколько мало двигаемся. Это связано со спецификой современных профессий. Безусловно, есть люди, которые в течение дня много стоят на ногах, но сегодня мы говорим о мире сидячих профессий и о людях, которые мало уделяют внимания своему здоровью. К сожалению, такое отношение приводит к печальным последствиям, и даже если человек, вдруг, решает заняться спортом и, например, выходит на пробежку, то у него начинаются серьезные проблемы с поясницей и коленями.
Как правило, колени и поясница не болят сами по себе. В случае с коленями причина, чаще всего, кроется в голеностопе и тазобедренном суставе, а в случае с поясницей – в уменьшении либо ротации в грудном отделе, либо мобильности опять-таки в тазобедренных суставах.
Поэтому сегодня я вам предлагаю немного расшевелить тазобедренные суставы и таким образом значительно улучшить ваше самочувствие. От функционирующих подвижных суставов зависит и состояние поясницы, и объем ягодиц, и здоровье тазового дна, и артикуляция позвоночника. Это только кажется, что позвоночник и тазобедренные суставы никак не связаны между собой. В нашем теле все взаимосвязано, и к работе с ним нужно подходить комплексно.
А начнем мы с вами с небольшого комплекса упражнений, которые позволят ощутить и тазовое дно, если у вас все в порядке с осознанностью в этой области, и ягодицы и, в принципе, получить немало приятных ощущений. Мы будем выполнять движения в трех плоскостях, что увеличит вашу свободу во владении телом.
1. Упражнение – Мост
Выполняем наклоны таза. На вдохе наклоняем таз вперед, прогибаясь в пояснице. На выдохе наклоняем таз назад, прижимая поясницу к полу.
Затем на выдохе, отрывая от пола позвонок за позвонком, поднимаем таз вверх. При этом вытягиваемся за коленями и полностью разгибаемся в тазобедренных суставах. Делаем вдох и на выдохе укладываем на пол позвонок за позвонком, возвращаясь в исходное положение.
2. Упражнение – Bent knee opening (отведение колена, лежа на спине)
Исходное положение – лежа на спине. Ноги согнуты в коленях, стопы стоят на полу. Руки вытянуты в стороны и прижаты ладонями к полу. .
На вдохе поочередно опускаем каждое колено на пол, другое колено остается направленным в потолок. На выдохе возвращаемся в исходное положение.
Движения выполняем в комфортной амплитуде, при которой таз остается в фиксированном положении.
Чувствуем плотную опору в крестец, затылок и нижние ребра. Дышим через нос.
3. Упражнение – Отведение ноги, лежа на боку
Важные моменты:
Исходное положение – лежа на правом боку. Ноги согнуты в коленях под 90° или чуть больше. Одна рука расположена под головой в качестве подушечки. Другой рукой упираемся в пол на уровне груди. Таз, грудная клетка и голова выстроены вдоль одной линии.
На вдохе приподнимаем левую ногу вверх до уровня тазобедренного сустава, хорошо надавливая правой ногой в пол. На выдохе возвращаемся в исходное положение.
Далее на вдохе отводим левую ногу назад. На выдохе возвращаем в исходное положение. Двигаем ногой в плоскости, параллельной полу. Угол между бедром и голенью сохраняем неизменным.
Затем держим левую ногу приподнятой до уровня тазобедренного сустава и выполняем движения левой стопой вверх и вниз, сохраняя бедро параллельным полу.
Челюсти и губы не сжимаем. Таз сохраняем стабильным, не раскачиваем.
Повторяем упражнение на другую сторону.
Выполняем шаги, высоко на вдохе поднимая поочередно каждую стопу над полом. На выдохе опускаем стопу на пол.
Важные моменты:
На вдохе поочередно уводим вперед каждое колено, полностью разгибая противоположную ногу в тазобедренном суставе. На выдохе возвращаемся в исходное положение.
При движении вперед хорошо тянемся грудью. Ладонями растягиваем коврик в стороны. Двигаемся медленно в комфортной амплитуде.
7. Упражнение – Трансляция таза, стоя на одном колене
Исходное положение – стоя на левом колене. Угол между голенями и бедрами 90°. Таз немного подкручен вперед.
Выполняем упражнение в следующей последовательности. Немного покачаемся вперед и назад, стараясь не напрягать ягодицу опорной ноги. На вдохе двигаем таз вперед, одновременно поднимая руки вверх над головой. Полностью выпрямляемся в тазобедренном суставе левой опорной ноги. На выдохе возвращаемся в исходное положение.
В исходном положении правое колено развернуто по диагонали под 45°. Руки вытянуты вертикально вверх над головой. На вдохе двигаем таз вправо, одновременно наклоняясь в левую сторону. На выдохе возвращаемся в исходное положение.
Двигаемся строго в одной плоскости, словно находимся между двух стен.
В исходном положении правое колено развернуто вправо под 90°. Двигаем таз вправо и возвращаемся в исходное положение.
В исходном положении правое колено развернуто вправо под 90°, руки вытянуты в стороны по диагоналям на уровне груди. На вдохе двигаем таз вправо, уводя руки влево. На выдохе возвращаемся в исходное положение, уводя руки вправо.
В исходном положении правое колено направлено вперед. Правая рука вытянута вверх.
Наклоняемся вперед, опуская левую ладонь на пол рядом с правой стопой. Взгляд направляем вверх на правую ладонь. На выдохе возвращаемся в исходное положение.
В исходном положении правое колено направлено вперед. На вдохе наклоняемся вперед, опуская левую ладонь на пол рядом с правой стопой, правую руку вытягиваем вверх. Взгляд направляем вверх на правую ладонь. На выдохе выпрямляемся, разворачиваясь влево и вытягивая руки в стороны параллельно полу.
Дыхание осуществляем через нос. Двигаемся в комфортной амплитуде.
Повторяем упражнение на другую сторону.
Другие комплексы упражнений от Виктории Боровской:
Препараты для инъекций

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Нестероидные противовоспалительные препараты — НПВП. Основные препараты этой группы: диклофенак, пироксикам, кетопрофен, индометацин, бутадион, мовалис, нимулид, целебрекс, аркоксия, и их производные. Эти лекарства назначаются для уменьшения боли в паху и бедре.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Врачи очень любят назначать при артрозах нестероидные, то есть негормональные, противовоспалительные препараты, поскольку эти лекарства эффективно уменьшают боли в пораженном суставе. Потому в каждой больнице или поликлинике лечение коксартроза, как и любой другой болезни суставов, обычно начинают с назначения нестероидных противовоспалительных препаратов (НПВП).
Иногда это оправдано — НПВП можно рекомендовать пациенту при обострении болезни, если на фоне сильной боли невозможно проводить нормальное лечение. Тогда, устранив противовоспалительными препаратами острую боль, мы сможем впоследствии перейти к тем процедурам, которые из-за боли были бы непереносимы: например, к массажу, гимнастике, вытяжению сустава и т. д.
Но нужно понимать, что хотя НПВП хорошо уменьшают воспаление в суставе и устраняют боли, сам артроз они не лечат. Нестероидные противовоспалительные препараты при коксартрозе дают только временное облегчение. Артроз же тем временем продолжает прогрессировать. И как только пациент прекращает принимать НПВП, болезнь возвращается с новой силой.
Кроме того, в последние годы получены данные, свидетельствующие о вредном влиянии длительного применения нестероидных противовоспалительных препаратов на синтез протеогликанов (как вы помните, молекулы протеогликанов отвечают за поступление в хрящ воды, а нарушение их функции приводит к обезвоживанию хрящевой ткани).
Таким образом, таблетки, которые пациент подолгу принимает для уменьшения боли в суставе, в некоторых случаях могут даже немного ускорить разрушение этого сустава — в том случае, если пациент постоянно пьет НПВП на протяжении года и дольше.
Кроме того, применяя нестероидные противовоспалительные средства, необходимо помнить, что все они имеют серьезные противопоказания и при длительном применении могут давать существенные побочные эффекты.
Из препаратов этой группы при коксартрозе чаще всего применяются мидокалм и сирдалуд.
Миорелаксанты назначают для устранения болезненного спазма мышц, часто сопровождающего артроз тазобедренных суставов. Эти препараты иногда действительно неплохо устраняют мышечную боль и, кроме того, несколько улучшают кровообращение в области пораженного сустава. Однако их применение требует определенной осторожности.
Дело в том, что зачастую мышечный спазм является защитной реакцией организма, оберегающей сустав от дальнейшего разрушения. И если мы просто снимем защитное напряжение мышц, но не примем мер к спасению сустава от чрезмерного давления, впоследствии поврежденный сустав начнет разрушаться ускоренными темпами.
Хочу также заметить, что хотя многие врачи поликлиник очень любят назначать своим пациентам мидокалм или сирдалуд, я видел не так уж много больных, которым эти препараты помогли бы кардинально улучшить состояние суставов. Поэтому я в своей практике использую миорелаксанты довольно редко, только по особым показаниям.
Внутрисуставные инъекции при коксартрозе используются довольно редко, поскольку даже здоровый тазобедренный сустав имеет узкую суставную щель и маленькую суставную полость. Соответственно, при коксартрозе, когда щель сустава сужается еще вдвое, довольно проблематично ввести лекарство непосредственно в полость пораженного сустава.
Во-первых, очень велик риск промахнуться. Во-вторых, существует риск повредить расположенные по ходу предполагаемого введения иглы сосудистые и нервные стволы (поскольку игла вводится через пах). Именно поэтому большинство врачей вводят лекарство через бедро, но не в сам сустав, а в околосуставную область.
Немного полезнее вводить через бедро хондропротекторы (алфлутоп, хондролон или гомеопатический Цель Т). Эти препараты применяются курсами, в течение 2 — 3х лет. За курс лечения проводится от 5 до 15 периартикулярных инъекций хондропротекторов, в год проводят в среднем 2—3 таких курса.
Преимущество этих лекарств в их способности воздействовать на причину заболевания: как и все хондропротекторы, они улучшают состояние хрящевой ткани и нормализуют обмен веществ в суставе. То есть, в отличие от кортикостероидов, хондропротекторы не устраняют симптомы болезни, но подлечивают сам артроз.
Однако это довольно слабые препараты: они помогают только 50—60% больных, и угадать, будет эффект от их применения или нет, заранее невозможно. К тому же действие этих препаратов в отличие от гормонов развивается слишком медленно. По этой причине околосуставные введения хондропротекторов вряд ли могут рассматриваться как серьезный метод лечения коксартроза
Проводятся также попытки лечения коксартроза внутрисуставными инъекциями гиалуроновой кислоты (искусственной смазки для сустава). Для этой цели используют препараты синвиск, ферматрон, остенил, дьюралан и новый отечественный препарат гиастат.
Препараты гиалуроновой кислоты вводятся непосредственно в сам тазобедренный сустав, через пах. Они действительно полезны, но существует одно обстоятельство, существенно ограничивающее их применение при коксартрозе: как мы уже говорили в начале этого раздела, довольно трудно ввести лекарство точно в полость пораженного тазобедренного сустава.
По этой причине введение препаратов гиалуроновой кислоты лучше доверять только очень опытным врачам. А еще лучше, если вам попался врач, который вводит их под прямым контролем, осуществляемым с помощью рентгеновского аппарата или томографа (чтобы четко фиксировать попадание иглы в полость сустава).
Полость тазобедренного сустава маленькая и введение иглы весьма проблематично даже при отсутствии патологии. Уже на 2 стадии болезни суставная щель сужается, поэтому инъекции в сам сустав вводятся крайне редко. Единственный препарат для уколов внутрь сустава, который даёт меньший эффект при введении внутримышечно – это гиалуроновая кислота.
При коксартрозе назначают несколько групп препаратов с целью снятия боли и воспаления, улучшения мобильности сустава, а также для восстановления его элементов.
- Нестероидные противовоспалительные препараты (НПВП) – действие этих лекарственных форм направлено на устранение воспаления в суставе;
- Глюкокортикостероиды (ГКС) – синтетические гормоны, направленные на снятие боли и воспаления. Они более эффективны, чем предыдущая группа препаратов, назначаются, если НПВП не помогают;
- Хондропротекторы – обеспечивают восстановление хрящевой ткани сустава;
- Сосудорасширяющие – обеспечивают приток крови;
- Миорелаксанты – группа препаратов, снимающих спазм околосуставных мышц.
Механизм действия этих препаратов направлен на ингибирование циклооксигеназы, которая является одним из главных факторов воспаления.
Эти препараты снимают болевой симптом, уменьшают отёк и воспаление в суставе, способствуют нормализации движений.
Противопоказаниями к лечению являются:
- Индивидуальная непереносимость;
- Период беременности или кормления грудью;
- Анемии и кровотечения;
- Язва и гастрит;
- Аартериальная гипертензия или сердечнососудистые заболевания;
- Почечная недостаточность.
Побочных действий от уколов меньше, чем от таблеток. От лечения возможно развитие аллергии, изменение настроения, перебои в работе сердца, повышение давления, развитие почечной недостаточности.
ГКС – это природные синтетические гормоны, применяемые при многих заболеваниях, в том числе и для блокады тазобедренного сустава при коксартрозе. Они более сильные, чем НПВП и назначаются при неэффективности последних.
НПВП и ГКС не лечат заболевание, а только снимают симптомы. Категорически запрещается нагружать сустав после улучшения от их применения – это может привести к инвалидности.
Противопоказания к лечению:
- Индивидуальная непереносимость;
- Инфекционные болезни;
- Иммунизация живой вакциной.
ГКС обладают выраженным терапевтическим эффектом, но имеют большой список побочных действий:
- Отёки;
- Повышение давления;
- Разрушение костей;
- Приобретённый сахарный диабет;
- Обострение гастрита или язвы желудка;
- Повышенное тромбообразование;
- Ожирение;
- Снижение иммунитета;
- Неврологические расстройства;
- Взникновение катаракты или глаукомы;
- Появление высыпаний на коже;
- Медленное затягивание ран;
- Снижение функций надпочечников;
- Развитие синдрома Иценко-Кушинга
- Психические расстройства.
Группа препаратов, содержащих в своём составе глюкозамин или хондроитин. В некоторых формах присутствуют оба активных вещества. Хондропротекторы воздействуют на основную причину коксартроза –восстановливают хрящевую ткань, улучшают выработку синовиальной жидкости, которая питает сустав и является своеобразной смазкой при движениях. Список популярных хондропротекторов:
- Эльбона;
- Хондролон;
- Гиалуроновая кислота;
- Дона.
Положительным моментом является небольшой список противопоказаний и побочных эффектов. Нежелательно применять хондропротекторы во время беременности или грудного вскармливания, а также при индивидуальной непереносимости. От лечения возможно развитие расстройств кишечника, появление головных болей и головокружений, аллергии и повышения артериального давления.
Особенности болезни
Коксартроз 3 степени, лечение без операции которого может назначить только врач – это состояние, во время которого у пациента наблюдаются поражения абсолютно всех структур сочленения (хрящи, костная ткань, мышечная ткань, кровеносные сосуды и т.п.).
В том случае, если не проводить лечение коксартроза тазобедренного сустава 3 степени без операции, у пациента возникает высокая вероятность тяжелых нарушений, которые способны проявляться в следующем:
- некроз тазобедренного сочленения;
- постоянная хромота;
- выраженные болевые ощущения;
- атрофия мышц;
- развитие острого инфекционного и гнойного процесса в суставе.
Важно! Вследствие того, что коксартроз является хроническим заболеванием, которое постепенно разрушает хрящевую ткань, по мере прогрессирования этой патологии у человека могут образовываться остеофиты. В таком случае лечение должно быть направлено не только на купирование боли, но и также на замедление процесса дальнейшего разрушения сустава.
Из-за постоянного воспаления поражаются нервные волокна, сосуды, связки и мышцы. В итоге человек достаточно быстро теряет подвижность в суставе и начинает страдать от постоянных болей.
Список основных симптомов заболевания
О патологических нарушениях, происходящих в суставных и околосуставных тканях, организм, прежде всего, сигнализирует локальной болью. Она возникает в начальном периоде после активного дня, продолжительной физической нагрузки или сразу после сна. Кроме нее, на начальной фазе недуга при тех же условиях наблюдается некоторая слабость, тяжесть или нарушение чувствительности в больной ноге, небольшая тугоподвижность в соответствующей зоне. После отдыха, если имела место быть физнагрузка, боль при легкой степени коксартроза стихает, и болезненные ощущения сами по себе проходят. Если дискомфорт проявился после сна, примерно через час, когда человек расходится, неприятные ощущения ликвидируются. Вам знакома такая ситуация? Бить тревогу уже нужно начинать!
Далее, если не последовало грамотного лечения, проблема усложняется: фактор боли усиливается, начинает тревожить по поводу и без повода. Вдобавок к этому присоединяется существенная ограниченность амплитуды движения, а на последней стадии – сустав перестает вовсе функционировать. В общих чертах вы уже знаете, как самостоятельно распознать недуг в раннем начале. Не упускайте драгоценное время, в срочном порядке пройдите диагностику и беспрекословно придерживайтесь той схемы лечения, которую пропишет вам доктор: пока еще есть большие надежды спасти важнейшее костное соединение от печальной участи консервативно!
Ну а теперь, перечислим общие признаки серьезной патологии:
- болевой синдром в пораженном суставе, иногда он ощущается в колене, паху, ягодицах;
- скованность движений – больному трудно подниматься по лестнице, вставать из положения сидя, выполнять простые движения конечностью, даже при обычной ходьбе;
- хромота и смещение таза, которые с каждой новой стадией прогрессируют, при этом человеку для ходьбы уже требуется трость;
- мышечная слабость, которая сначала проявляется умеренным снижением тонуса ягодичных мышц, мышц бедра и ягодиц, а в дальнейшем – тяжелой атрофией.
Для диагностики специалисты используют простой и достаточно информативный в этих целях метод – рентгенографию, проще говоря, всем известный рентген. Он показывает степень повреждения хряща, патологические костные разрастания по краям суставных поверхностей, размеры межсуставной щели, нарушения конгруэнтности сочленяющихся участков, деформации бедренной головки, состояние шейки и вертлужной части. В очень редких ситуациях может потребоваться пройти КТ, МРТ или артроскопию.
Как устроен тазобедренный сустав?
Для лучшего понимания механизма развития коксартроза необходимо ознакомиться с нормальной анатомией (строением) тазобедренного сустава. Ведь изменения, которые в нем происходят при развитии патологического процесса, затрагивают порой все его структуры.
Тазобедренный сустав (ТБС) или сочленение образован двумя костями: бедренной и подвздошной таза. В подвздошной кости имеется углубление – вертлужная впадина. В нее вставляется головка бедренной кости, имеющая форму шара. Суставные поверхности обеих костей покрыты гиалиновым хрящом.
Полость ТБС снаружи покрыта специальной капсулой, внутренняя оболочка которой производит синовиальную жидкость. Эта жидкость смазывает и питает суставные хрящи, что усиливает их свойства.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Читайте также:


