Причины и симптомы атрофий мышц бедра голени
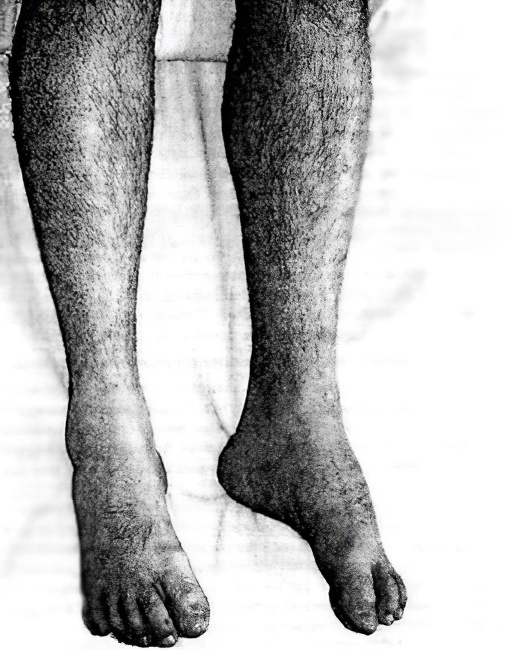
Вследствие патологических изменений в организме человека скелетная мышца начинает истончаться, деформироваться, затем происходит её замещение соединительной тканью, неспособной к сокращению, то есть происходит атрофия мышц. Как результат снижается двигательная способность пораженной мышцы, а при значительном её перерождении происходит полный паралич, больной теряет способность самостоятельно передвигаться.
Причин для развития атрофии мышц нижних конечностей может быть несколько:
- снижение метаболизма и старение организма с возрастом;
- как результат заболеваний эндокринной системы и гормонального сбоя в организме;
- хронические заболевания пищеварительного тракта, соединительной ткани;
- нарушение регуляции мышечного тонуса при поражении периферических нервов, полиневритах, как проявление осложнений некоторых инфекционных и паразитарных заболеваний, хронических отравлениях;
- плохая наследственность – врожденная ферментопатия или генетические нарушения;
- неполноценное, недостаточное питание;
- как посттравматические осложнения или при постоянной физической нагрузке.
Заболевания, связанные с атрофией мышц, как правило, относятся к редким врождённым генетическим заболеваниям, которые проявляться начинают уже в детстве.
В самом начале заболевания характерным симптомом является быстрая утомляемость в ногах, мышечная слабость при длительной физической нагрузке. Заметно увеличиваются икроножные мышцы. Атрофия обычно начинается с проксимальных (ближайших к телу) групп мышц нижних конечностей. Проявляется это в ограничении двигательной функции ног – больному тяжело подниматься по лестнице и вставать из горизонтального положения. Со временем изменяется походка.
Атрофия мышц развивается медленно и длится годами. Болезнь может распространяться как на одну, так и на обе стороны; процесс может быть как симметричным, так и ассиметричным. Все проявления зависят от причин и формы заболевания, возраста и состояния организма пациента. Клинические проявления заключаются в нарастающей слабости в нижних конечностях, появляется дрожание. Больные испытывают неприятные ощущения, чувство ползанья мурашек под кожей.
Самым характерным признаком развивающейся мышечной атрофии является уменьшение в объёме пораженной мышцы, что замечается даже самим больным на ранней стадии заболевания. Все труднее становится передвигаться без посторонней помощи, особенно тяжело подниматься и спускаться по лестнице. Заболевание протекает хронически, отмечаются периоды рецидивов (с сильными болями в пораженной мышце) и ремиссий с незначительным угасанием симптоматики.
Для первичной формы атрофии мышц характерно поражение самой мышцы, её двигательных нейронов, обусловленное неблагоприятной наследственностью или рядом других причин – травмами, ушибами, физическим перенапряжением. Больной очень быстро утомляется, мускулатура теряет тонус, характерны непроизвольные подергивания конечностей.
Вторичное поражение мышечной ткани нижних конечностей называется невральной амиотрофией, наиболее часто является последствием травм или перенесенных инфекционных заболеваний, как следствие генетической патологии. При этом страдают мышцы голеней и стоп, происходит их деформация. Стопа как будто бы висит, и чтобы не цепляться ею за пол человек начинает высоко поднимать колени при ходьбе. По мере прогрессирования и распространения процесса, атрофия мышц с ног переходит на кисти рук и предплечья.

Как правило, дети с данным врожденным генетическим заболеванием не доживают до 14 лет.
Патология сопровождается также изменениями со стороны сердечной мышцы, поражается головной мозг, ребенок отстает в развитии. Слабость дыхательных мышц становится причиной плохой вентиляции легких, что способствует развитию пневмонии. Течение пневмонии осложняется слабостью сердечной мышцы, что является самой распространенной причиной смерти пациентов. Для формы Дюшенна характерно плейотропное влияние патологического гена.
В середине ХХ века Беккером был описан доброкачественный вариант миопатии, сцепленной с полом, эта форма заболевания носит его имя. Первые симптомы патологии появляются после 20 лет. На начальном этапе заметна псевдогипертрофия икроножных мышц. Атрофия мышц ног развивается медленно, постепенно охватывая мышцы тазового пояса и бедер. Интеллект при этой форме сохраняется. Эти разновидности заболевания характеризуются повреждениями различных генов, располагающихся в двух локусах половой Х-хромосомы, являясь генокопиями. В одной семье сразу две формы заболевания не встречаются.
Для того, чтобы диагностировать атрофию мышц необходимо собрать тщательный анамнез, в том числе и узнать о наследственных и хронических заболеваниях. Назначается развернутый анализ крови с обязательным определением СОЭ, глюкозы, печеночных проб. Обязательна электромиография и иногда биопсия нервных клеток, а также исследование нервной проводимости. При наличии в анамнезе хронических заболеваний или перенесенных инфекционных, по показаниям проводится дополнительное обследование.
При выборе лечения основное внимание уделяют причинам, из-за которых развилось заболевание. Учитывается возраст пациента, распространенность и тяжесть патологического процесса. Медикаментозное лечение, проводимое курсами, способно приостановить процесс и даже приводит к некоторым улучшениям. Немаловажную роль играет назначение физиотерапевтического лечения, лечебного массажа, электролечения, лечебной гимнастики. Также при лечении атрофии мышц нередко практикуют переливание крови. Соблюдение всех рекомендаций позволяет больным вести практически нормальный образ жизни на протяжении длительного времени.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Атрофия мышц бедра — патологическая деформация и замена мышечной ткани соединительной. Двигательная активность при этом снижается, и может наступить полный паралич.
Причины возникновения болезни
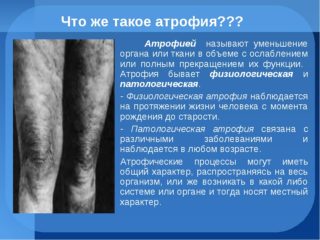
Атрофия мышц является тяжёлой и достаточно редкой патологией. Разрушается скелетная мышца, мускулатура постепенно замещается соединительными волокнами. Лечение атрофии мышц бедра необходимо начать как можно раньше.
Причинами развития болезни являются:
- проблемы эндокринной системы, возникающие из-за гормональных сбоев;
- нарушения в пищеварительной системе, отравление и интоксикация;
- изменение соединительных тканей;
- нервная патология, парез;
- инфекционные заболевания, вызванные паразитами;
- наследственные нарушения, миопатии и дегенеративные расстройства;
- заболевания суставов.
- плохое питание;
- старые травмы;
- постоянная физическая нагрузка;
- бездействие мышц.
Атрофия четырёхглавой мышцы бедра часто возникает после перенесённых оперативных вмешательств.
Симптомы атрофии мышц бедра
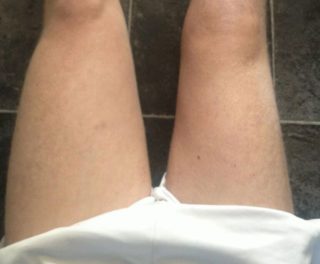
На начальном этапе возникает слабость и повышается утомляемость. Болят ноги после физических нагрузок. Мышцы конечностей становятся заметными. Существенно ограничивается двигательная активность, человек с трудом поднимается по лестнице.
Отмирание происходит медленно, этот процесс растягивается на долгие годы. Поражается одна мышца или две сразу.
Проявление симптомов зависит от состояния здоровья пациента, возраста, характера болезни. Патология выражается:
- неприятными ощущениями;
- слабостью в ногах;
- тремором.
Самым ярким сигналом присутствия заболевания является уменьшение мышцы. Это видно даже на ранней стадии. Болезнь протекает в хронической форме, ощущаются сильные боли. Бывают периоды ремиссии, когда симптомы временно купируются.
Первичная атрофия мышц возникает из-за тяжёлой наследственности или в результате перенесённых травм. Происходит поражение мускулатуры, снижение ее тонуса, непроизвольные сокращения.
Вторичная атрофия развивается в мышцах стоп и голеней, происходит их деформация, меняется походка. Возникает в результате плохой наследственности или после перенесённых инфекций. Возможно перемещение на верхнюю часть тела, развитие паралича конечностей.
Прогрессирующий вид атрофии выявляется еще в детстве. Протекает тяжело, сопровождается:
- резким падением давления;
- снижением рефлексов сухожилий;
- подёргиванием конечностей.

Заболевание развивается на фоне мышечной атрофии. Проявляется в виде миопатии, в основном у мальчиков. Патология возникает у детей до 5 летнего возраста. Атрофируются мышцы ног и таза. Ребёнок не может свободно передвигаться, прыгать или подниматься по лестнице. Появляется слабость, процесс распространяется на мышцы плеч. Приводит к потере способности вставать с постели.
- Заболевание влияет на мозг, ребёнок отстаёт в развитии.
- Происходят изменения в мышцах сердца.
- Ослабевает дыхательная система, развивается пневмония.
Появляется после 20 лет, протекает достаточно медленно, поражает мышцы таза и бёдер. Интеллектуальные способности не меняются. Причиной развития патологии являются генетические повреждения.
Диагностика
Для определения диагноза проводится опрос пациента. Необходимо выяснить присутствие хронических или наследственных заболеваний. Назначают развёрнутый анализ крови с определением:
- СОЭ;
- печёночных проб;
- глюкозы.
Обследование проводится с помощью электромиографии, которая позволяет выявить нарушения на ранних стадиях. Проводится исследование нервной проводимости. В случае необходимости делают биопсию клеток.
Если присутствуют хронические или инфекционные заболевания, нужны дополнительные обследования.
Лечение атрофии бедренных мышц
Выбор методики лечения зависит от причин развития болезни. При наследственных и дегенеративных миопатиях применяется заместительная терапия. Назначают вещества, которые облегчают движение нервного импульса к волокнам. При эндокринных заболеваниях устраняют основную проблему.
- возраст пациента;
- тяжесть патологии;
- распространённость заболевания.

Лечение с помощью медикаментозных препаратов проводится курсами. Оно приостанавливает процесс разрушения и приводит к заметным улучшениям состояния больного.
Важную роль в успешном лечении играет:
- физиотерапия;
- лечебная гимнастика;
- массаж;
- народные средства.
Нередко применяется переливание крови. Правильно подобранная методика позволяет человеку полноценно жить.
Назначается индивидуальное лечение для каждого пациента, универсального способа пока не существует. Применяются препараты: Дибазол, Прозерин. Для проведения нервного сигнала в мышцы используют Нивалин (Галантамин). Чтобы улучшить кровообращение и просвет сосудов применяют Трентал и спазмолитики: Но-шпа, Папаверин.
Комплексная терапия включает в себя витамины В и Е, они улучшают состояние периферической нервной системы, нормализуют обменные процессы.

Достаточно эффективными являются:
- электрофорез;
- магнитотерапия;
- лечебная гимнастика;
- массаж.
Электролечение способствует регенерации клеток. Воздействие тока на поражённые ткани стимулирует их восстановление.
Массаж играет очень важную роль в лечении атрофии:
- улучшает мышечный тонус;
- снимает симптомы заболевания;
- улучшает приток крови к конечностям;
- стимулирует клеточное дыхание.
Выполнять эту процедуру должен медицинский работник, владеющий техникой и тонкостями массажа. Движения должны быть плавными, аккуратными.

Лёгкая форма болезни корректируется правильным сбалансированным питанием, употреблением необходимых витаминов. Атрофия мышц развивается по причине нехватки кальция в организме. Важно восполнить его объём, есть продукты, богатые веществом.
Для восстановления мышечной массы нужно получать в сутки 2 гр. белка на 1 кг веса тела. Диета должна содержать:
- овощи и фрукты;
- яйца;
- молоко;
- постное мясо;
- каши;
- бобовые;
- орехи;
- зелень.
Помимо традиционной медицины используются для лечения и народные способы. При выборе средств нужно проконсультироваться у врача. Опасно заниматься самолечением.
Наиболее популярные и эффективные средства:
- травяные настои;
- овсяный квас;
- настойки мордовника, камышовых метелок;
- кальциевая настойка.

Чтобы приготовить кальциевую настойку, берут 6 яиц, тщательно моют их и укладывают в стеклянную банку. Заливают соком из десяти лимонов. Оборачивают банку плотной бумагой, завязывают марлей. Настаивают неделю в тёплом месте. После растворения скорлупы яйца вытаскивают, добавляют мёд и стакан коньяка. Пить средство можно по одной чайной ложке после еды.
Терапия должна проводиться постоянно, без перерывов.
Профилактические меры
Для предотвращения мышечной атрофии необходимо соблюдать следующие правила:
- питаться сбалансированно;
- избегать сильных нагрузок;
- своевременно обращаться к врачу;
- носить удобную обувь;
- вести здоровый образ жизни.
Атрофия мышц – сложная патология, от которой невозможно избавиться полностью. Если соблюдать все рекомендации, посещать врачей и правильно питаться, можно существенно улучшить качество жизни.
Ключевой виновник боли в ногах, которая имеет разные черты, является нагрузка на нижние конечности. Человек двигается, ходит, следовательно, большую часть дня ноги находятся в напряжении, что и приводит в некоторых ситуациях к болевым ощущениям, появляется дискомфорт, возникает судорога. Выражается боль также по-разному, некоторые жалуются, что тянет ногу от ягодицы до стопы, другие говорят, что тянет ногу от бедра до колена сзади. Давайте разберемся, какие причины служат данным симптомам, и как с ними бороться.
Почему возникает тянущая боль в ноге от бедра до колена?
Любая тянущая боль в ноге от бедра – это симптом неблагополучия. Патологические изменения могут затрагивать следующие структуры:
- позвоночный столб (остеохондроз, протрузия, межпозвоночная грыжа;
- межпозвоночные унковертебральные суставы и нестабильность положения тел позвонков;
- кровеносные сосуды, расположенные в полости малого таза и в мягких тканях бедра (облитерирующий эндартериит, атеросклероз, варикозное расширение вен нижних конечностей и т.д.);
- застой лимфатической жидкости и вторичное воспаление лимфатических узлов (лимфаденопатия часто сопровождает воспалительные процессы);
- защемление и воспаление нервного волокна на фоне остеохондроза, травмы спины, туннельных синдромов;
- повреждение места локализации седалищного нерва в подколенной ямке (в этом случае боль носит характер восходящей патологии);
- сахарный диабет и его осложнения, такие как диабетическое ангиопатия и нейропатия;
- опухолевые процессы в полости малого таза.
Диагностировать тянущие боли в бедре до колена самостоятельно невозможно, поскольку большая часть ощущений носит субъективный характер. Только опытный врач при проведении полноценного осмотра пациента при использовании дифференциальной диагностики сможет установить предварительный диагноз. Уточнить причину появления тянущей боли в бедре, паху и ягодице можно только с помощью лабораторного обследования. Пациентам назначается рентгенографический обзорный снимок, КТ, МРТ, УЗИ мягких тканей и многие другие виды обследований.
Почему болит сзади?
Чтобы ответить на этот вопрос, нужно разобраться, как устроены ягодицы и бедра. В их работу включены несколько тканей и органов, нарушения каждого из которых может привести к болезненным ощущениям.
Первая мысль при возникновении болей – это последствия, возможно, давней, не до конца излеченной травмы. Ушибы и гематомы, как и их последствия не менее опасны, чем дегенеративно-дистрофические заболевания опорно-двигательной системы. Но также причиной боли могут быть следующие проблемы:
- гнойные воспаления;
- негативные изменения кровеносной системы;
- защемление нервов;
- мышечная боль;
- повреждения связок или сухожилий;
- травма костей.
Боль бывает разной: тянущей, острой, ноющей. Болевые ощущения в ягодичной области – симптом, подходящий к очень большому количеству заболеваний. Определение точного места локализации неприятных ощущений и их вида поможет понять, какая именно болезнь проявляется таким образом.
Огромное значение в диагностике имеет анамнез болезни, а конкретнее ситуации, в которых боль усиливается или исчезает вовсе. При опросе пациента врачи обращают внимание на время суток, когда болезненные ощущения достигают пика.
Появление или усиление боли в случае, когда человек принимает положение сидя, говорит о серьезных и опасных заболеваниях, без должного лечения они способны привести к инвалидности.
Боль может являться следствием ряда заболеваний:
- Вертельный бурсит – это воспаление суставной сумки тазобедренного сустава, которая покрывает вертел бедра. Суставная сумка заполнена жидкостью, она необходима для уменьшения трения при движении. Ее воспаление сопровождается нарастанием отека, снижением подвижности. Пик болевых ощущений приходится на ночное время.
- Артроз тазобедренного сустава – это заболевание, при котором происходит разрушение соединительной ткани сустава. Развивается из-за недостаточного питания тканей, гормональных сбоев, после травм.
- Поражения корешка спинного мозга приводит к параличу или частичному параличу, но в случае небольших отклонений будет ощущаться боль, вялость мышц, потеря чувствительности конечностей. Повреждение нервов может привести к необратимым последствиям.
- Синдром малой и средней ягодичной мышцы – поражения ягодичных мышц в результате травмы, перегрузок, нарушений позвоночника. В эту же категорию попадают осложнения внутримышечных уколов. Болевые ощущения усиливаются при изменении положения.
- Радикулит – это защемление спинномозговых нервов. В основном боли в спине и шее, но в некоторых случаях она может локализоваться в правой ягодичной и бедренной области. При заболевании может нарушаться чувствительность, ощущаться слабость.
Возможна и физиологическая причина боли в мышцах бедер и ягодиц: после активной тренировки в мышечных волокнах скапливается молочная кислота, в связи с чем в следующие 2-5 дней после занятия могут наблюдаться ноющие боли.
Некоторые заболевания можно определить непосредственно по виду боли:
- Острая боль говорит об остром начале или обострении заболевания, здесь необходимо немедленное лечение. Возможными причинами могут являться артрозы, ишиас, поражение артерий. Отмечается острая боль при межпозвоночной грыже.
- Ноющая чаще всего говорит о хронических воспалениях, сила боли не такая большая, как при обострении, и пациенты не обращают на нее должного внимания, принимая за последствие физической активности.
Неинтенсивные болевые ощущения могут даже быть симптомом таких патологий:
- опухоли позвоночника;
- образования тромба в кровеносном сосуде;
- артроза.
Характерен этот симптом также для растяжений, ушибов и мелких травм.
Скорее всего, боль в ноге не является единственным симптомом, на ее фоне появляются и другие. Признаки могут быть не так сильно выражены, но обратив на них должное внимание, получится точнее определить диагноз.
Некоторые симптомы, которые могут проявляться в совокупности с болью, и заболевания, к которым они относятся:
- Слабость мышц. Мышцы могут не просто ослабеть, но и атрофироваться, постепенно уменьшаясь. Такой симптом свойственен остеохондрозу, радикулиту, может появиться у беременных и вследствие нарушения притока крови к мышцам (тромбоз, анемия). Развивается атрофия длительное время.
- Снижение чувствительности свойственно поражению нервной системы. Такое может произойти во время травмы, если сосуды, гематома или опухоль (межпозвоночная грыжа) давят на бедренный, седалищный нервы.
- Учащенное мочеиспускание вместе с тупой болью говорит о развитии пиелонефрита или поликистоза почек. При этих заболеваниях также появляются головные боли, слабость и постоянная жажда в связи с нехваткой жидкости.
Постепенно нарастающая боль может говорить об образовании злокачественной или доброкачественной опухоли. Также симптом может быть признаком рака крови.
Переломы, вывихи, растяжения можно не заметить сразу после падения или механического воздействия, а принять за обычный ушиб. Если боли не проходят длительное время, а симптоматика нарастает, необходимо диагностирование.
Ни один высококлассный специалист не поставит точный диагноз без обследования. Уже после постановки диагноза и определения причин заболевания может быть назначено правильное, индивидуальное лечение.
Важно! Врач сразу же, без диагностики, может назначить обезболивающие препараты.
Самым распространенным видом диагностики считается рентгенография, на ней можно выявить повреждения костей, суставов, но нарушения мягких тканей эта процедура не выявит, в этом поможет УЗИ. КТ и МРТ достаточно дорогостоящие процедуры, но они дают полную картину того, что происходит в месте локализации боли.
Также назначаются общие анализы мочи, крови, кала. В некоторых случаях могут потребоваться инвазивные методы диагностики такие, как биопсия и артроскопия.
Для справки! В основном терапия заболеваний опорно-двигательной системы крайне сложна и требует длительного периода.
Общие принципы лечения сводятся к уменьшению подвижности. Если обнаружено дегенеративно-дистрофическое изменение сустава, накладывается ортез. В случае воспаления показаны НПВС, если причина недомогания связана с инфекционным поражением, то потребуются антибактериальные препараты. Для восстановления после болезни назначают массажи, ЛФК и физио.
Причины тянущей боли в бедрах
Возможны и другие потенциальные причины возникновения тянущей боли в бедрах, во многом они различаются по возрасту пациента и его полу. У женщин очень часто подобные неприятные ощущения в молодом возрасте связаны с деформацией осевого скелета во время беременности, а в пожилом возрасте с разрушением тазобедренного сустава. У мужчин тянущие боли в области бедер в молодом возрасте практически всегда сопряжены с развитием болезни Бехтерева, а в пожилом периоде жизни являются признаком разрушения коленных суставов.
Другие причины тянущей боли в бёдрах могут включать в себя следующие состояния:
- лихорадочный период нарастания гипертермической реакции при простудных вирусных и бактериальных инфекциях;
- миграция личинок некоторых кишечных паразитов;
- анемия в железодефицитной и гемолитической форме;
- дистрофия мышечного волокна после длительного периода вынужденной обездвиженности пациента;
- последствия острого или транзиторного нарушения мозгового кровообращения с парализацией нижних конечностей;
- полиомиелит, остеомиелит, клещевой энцефалит и некоторые другие опасные инфекции, поражающие паутинные оболочки головного и спинного мозга;
- травмы спины;
- рубцовые изменения в сухожильном и связочном аппарате нижних конечностей;
- судорожный синдром;
- синдром беспокойных ног;
- дефицит в рационе питания некоторых важных микроэлементов, таких как калий, магний, кальций;
- фибромиалгии.
Уточнять причины тянущей боли необходимо до начала лечения. По своей сути тянущая боль в бедре, паху или области ягодицы является всего лишь симптомом другого заболевания. Это не самостоятельная патология, а способ её проявления. Поэтому лечение всегда должно быть направлено на устранение основного заболевания. Лечить саму боль бесполезно и опасно. Маскируя неприятные ощущения с помощью нестероидных противовоспалительных препаратов вы рискуете довести свой опорно-двигательный аппарат до такой стадии разрушения, что помощь сможет только хирургическая операция.
Народные средства
Одним из самых распространенных народных методов лечения являются различные восстанавливающие ванночки. В их состав может ходить сода, йод, мед, горчица, травы, а также различные разведенные лекарственные препараты. Также, при борьбе с болезненными ощущениями в колене и бедре вы можете пользоваться различными компрессами. В состав таких компрессов может входить подогретый спирт, мед, выжимки из лекарственных трав, а также фрукты и овощи.
Нередко к коленям делают специальные примочки на основе спирта и отваров трав.
Еще одним действенным рецептом является банальная йодная сетка.
Ценители народной медицины верят, что такой способ помогает восстанавливаться тканям, а также питает кости полезным кальцием сквозь кожу.
Это далеко не все методы народной медицины, однако, практически самые распространенные из них.
Тянущая боль в задней части бедра
В большинстве случаев тянущая боль в бедре сзади обусловлена защемлением или воспалением седалищного нерва. Он выходит от позвоночного столба и направляется к ягодичной области. Затем он спускается по задней поверхности бедра до подколенной ямки. Там он расщепляется на два берцовых нерва, иннервирующих ткани голени, голеностопного сустава и стопы.
Соответственно, причина тянущей боли в задней части бедра может быть в следующих патологических изменениях:
- разрушение тканей коленного сустава (деформирующий гонартроз);
- поражение мягких тканей колена (бурсит, тендовагинит, хондроматоз, анкилоз и т.д.);
- поражение мышц задней части бедра с избыточным потенциалом напряжения и спазмированием туннелей, в которых проходит седалищный нерв;
- венозная недостаточность, приводящая к тромбозам глубоких вен бедра;
- недостаточность лимфатического сосудистого русла, приводящая к выпоту лимфы в подкожный жировой слой и формирующая компрессионное воздействие на нервную ткань;
- разрушение тазобедренного сустава (деформирующий коксартроз, периартроз, разрушение головки бедренной кости и её шейки);
- синдром грушевидной мышцы;
- пояснично-крестцовый остеохондроз.
Это далеко не полный перечень возможных заболеваний. Нужно проводить дифференциальную диагностику с опухолями, расположенными в толстом кишечнике и полости малого таза, серьезными нейротоксическими инфекциями и травмами позвоночного столба.
Тянущая боль в бедре левой и правой ноги
Не редко пациент жалуется на тянущую боль в левом бедре или правом, одновременное присутствие этого симптома на обоих конечностях встречается крайне редко. Обычно тянущая боль в правом бедре или левом является симптомом поражения нервного волокна. Это всегда компрессия (сдавливание). А вот что может спровоцировать повышенное давление на нервную ткань:
- воспаление (например, при артрите или артрозе);
- застой лимфы и венозной крови;
- травма (например, растяжение связочного аппарата колена или тазобедренного сустава и скопление крови в виде внутренней гематомы);
- разрастание костной ткани в суставных полостях (деформирующий остеоартроз);
- механическое экзогенное давление (ношение тесной одежды, привычка закидывать ногу на ногу при сидении и т.д.).
Если появилась тянущая боль в бедре левой ноги (или правой), обязательно осмотрите конечность на предмет изменения окраски кожных покровов, наличия травматических повреждений. Затем осторожно ощупайте все ткани и суставы. Это сможет дать вам первичное представление о том, что стало причиной неприятных ощущений.
Если у вас появились острые тянущие боли в бедре правой или левой ноги, советуем срочно обратиться за медицинской помощью. Если это компрессия седалищного или любого другого нерва, то при позднем начале лечения возможна частичная утрата функций нижней конечности. Восстановить впоследствии иннервацию тканей ноги будет очень сложно.
Дискомфорт при ходьбе
Самые сильные боли в верхней части ноги появляются при ходьбе или даже лежа в постели, когда человек пытается перевернуться с одного бока на другой. Современный человек живет в очень усиленном ритме, и когда возникает дискомфорт, который мешает передвигаться, то это становится настоящей проблемой. Неприятные ощущения при ходьбе возникают по таким причинам, как:
- перелом тазобедренной кости;
- артрозы и артриты;
- ушибы, растяжения и другие травмы.
При переломе ощущается очень сильная боль в верхней части ноги. В таком случае, человеку требуется срочная госпитализация и лечение под наблюдением квалифицированного специалиста.
Ушиб, растяжение и другие виды травмы достаточно часто провоцируют сильный дискомфорт. При движении появляется ощущение пульсации, которое постепенно нарастает.
Артриты и артрозы изначально проявляются только в виде дискомфорта при движении. После пребывания на ногах в течение длительного времени появляется усталость, а также неприятная ноющая боль. Бурсит в самом начале его развития проявляется намного сильнее, при двигательной активности. После продолжительной активности болезненность может стать более сильной, неприятной и жгучей.
В любом случае, нужно срочно посетить доктора для проведения диагностики. Если боль в верхней части ноги спереди просто невыносимая, то нужно сразу же вызвать скорую помощь. Своевременная госпитализация и лечение помогают справиться с недугом и избежать развития осложнений.
Лечение тянущей боли в области бедра
Любая тянущая боль в области бедра — это сигнал бедствия от нервной ткани. Поэтому медицинская помощь должна быть оказана как можно быстрее. Не допустить омертвения нервной ткани – это первостепенная задача. Поэтому в нашей клинике мануальной терапии любое лечение тянущей боли в бедре начинается с экстренного поиска причины и её устранения. Так, если произошло защемление седалищного нерва на фоне протрузии межпозвоночного диска в пояснично-крестцовом отделе позвоночника, то купировать приступ можно с помощью 1-2-х сеансов тракционного вытяжения. А если причина кроется в разрушении тазобедренного сустава, то на помощь придет остеопатия и мануальная терапия.
В дальнейшем после того, как болевой приступ купирован, начинается восстановительное комплексное лечение пациента. Оно разрабатывается индивидуально, в зависимости от того, какое заболевание вызывало тянущую боль в бедре. Обычно мы используем массаж и остеопатию, рефлексотерапию и кинезиотерапию, лазерное воздействия и лечебную гимнастику.
Запишитесь на первичную бесплатную консультацию в нашу клинику мануальной терапии. После проведенного осмотра и постановки диагноза врач расскажет вам о том, как будет проводиться лечение и какие перспективы полного выздоровления есть.
Профилактика
Профилактика болей — это действия, которые направлены на предотвращение болевых ощущений.
- Для того, чтобы не стать мишенью для боли, вам необходимо как можно чаще бывать у врача и обследовать свой организм.
- Старайтесь правильно питаться, ведь именно правильное питание является залогом отсутствия нехватки витаминов и микроэлементов.
- Употребляйте больше воды. Это обеспечит наличие смазки на костях.
- Старайтесь вести активный образ жизни, применяя умеренные физические нагрузки.
- Если же вы не сторонник активного образа жизни, то не стоит одномоментно начинать делать серьёзные упражнения, или же другим иным образом осуществлять насилие над своим организмом. Делайте всё постепенно.
- Лечите своих заболевания по мере их возникновения и ни в коем случае не запускайте.
- Соблюдение таких простых правил и требований гарантирует вам хорошее самочувствие и отсутствие болевых ощущений в коленях.
Читайте также:


