Реабилитация детей с врожденным вывихом бедра
Чем раньше диагностирован врожденный вывих бедра у новорожденных, тем больше у ребенка шансов на благополучное излечение. Опытный неонатолог сразу распознает это заболевание, но только при условии, что профессиональный осмотр будет проведен не позже недельного срока после появления малыша на свет. Далее такой симптоматический признак, как характерный щелчок различить непросто, и можно затянуть с началом терапевтических и реабилитационных мероприятий.
Дисплазия тазобедренного сустава и симптомы врожденного вывиха бедра
Дисплазия тазобедренных суставов является врожденным поражением костной системы и представляет собой недоразвитие суставных элементов тазобедренного сустава.
Дисплазия в настоящее время является самым частым пороком развития и встречается как минимум у 2 новорожденных из 1000, при этом у девочек в 5 раз чаще, чем у мальчиков. Кроме того, отмечено, что у девочек преимущественно поражается левый тазобедренный сустав.
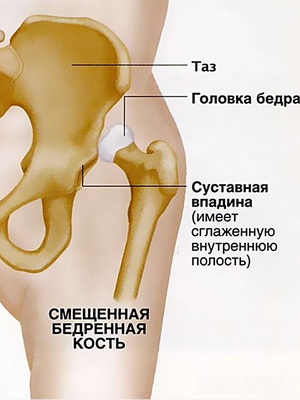
При неблагоприятных условиях (в том числе плохом уходе за новорожденным) тазобедренный сустав становится неустойчивым, а головка бедра при этом смещается кверху и кзади.
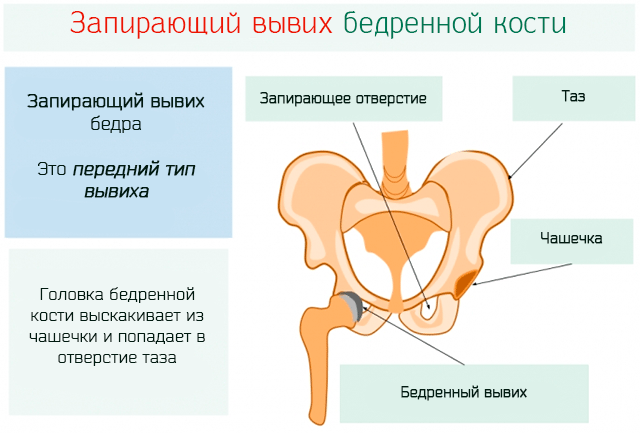
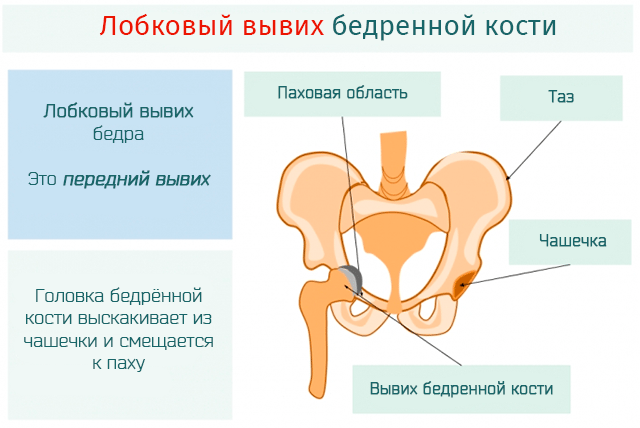
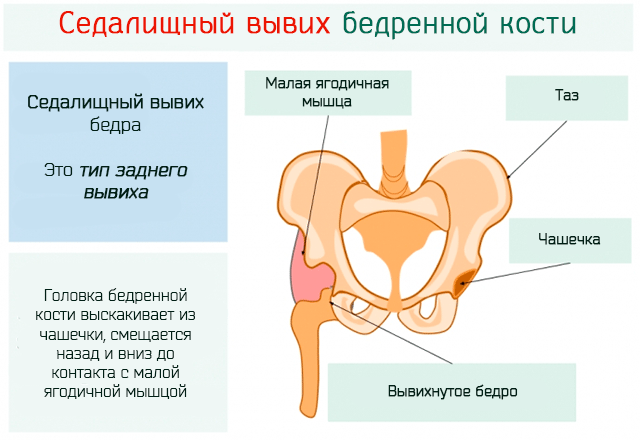
Другими признаками врожденного вывиха бедра являются:
1) несимметричные кожные складки в области ягодиц (в положении на животе) и на внутренней поверхности бедер (спереди и сзади);
4) атрофия (недоразвитие) ягодичных мышц;
5) может быть чрезмерная амплитуда движений в суставе;
6) наружная ротация бедра на стороне вывиха.
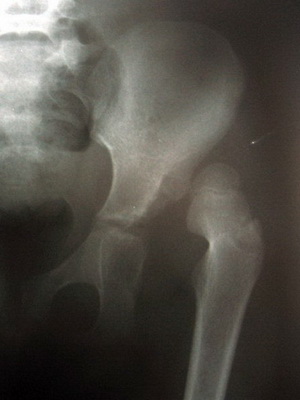
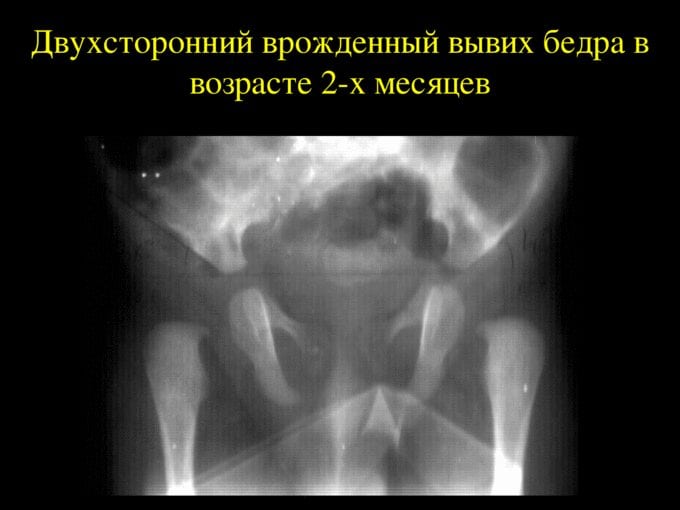
В 2-3 месяца детям с подозрением на врожденный вывих бедра необходимо сделать рентгенографию тазобедренных суставов. После консультации врача-ортопеда диагноз либо подтверждается, либо снимается.
На этих фото вывиха бедра у новорожденных вы можете увидеть все характерные признаки заболевания:
Консервативное лечение врожденного вывиха бедра у детей
Лечение врожденного вывиха бедра начинают уже в родильном доме (сразу после выявления заболевания): до 3 месяцев показано широкое пеленание ребенка, при котором бедра не смыкаются, а остаются разведенными в стороны. Для этого между бедрами, согнутыми в суставах и отведенными, кладут пеленку, сложенную вчетверо. Кстати, такое пеленание является не только методом лечения, но и профилактики вывиха бедра. Недаром, например, в Африке, ребенка с рождения носят привязанным к спине, при этом его ножки всегда оказываются разведенными в стороны!
При консервативном лечении врожденного вывиха бедра следует придерживаться следующих правил (терапия положением):
1) при положении ребенка на животе следить, чтобы стопы находились вне матраца, иначе усиливается спазм приводящих мышц бедра;
2) как только ребенок начинает сидеть (с 6 месяцев), его следует усаживать на колени с разведенными ножками, лицом к себе, придерживая обеими руками за спинку;
3) когда ребенка держат на руках стоя, его ножки должны охватывать туловище взрослого.
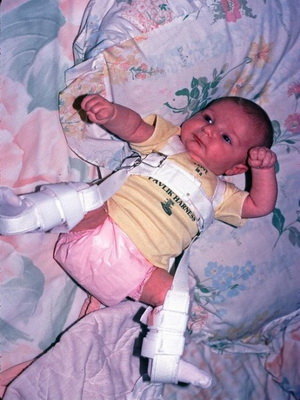
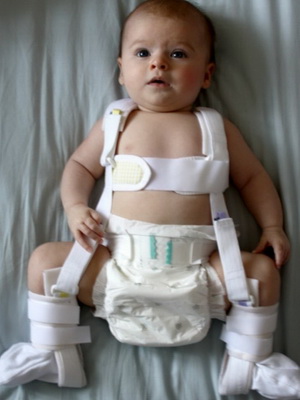
Для ортопедического лечения применяют специальные приспособления: до 3 месяцев стремена Павлика, после 3 месяцев — шины ЦИТО, Виленского, с 6 месяцев — шины Волкова, Полонского.
Посмотрите фото лечения вывиха бедра у новорожденного при помощи специальных приспособлений:
Реабилитация детей с врожденным вывихом бедра: упражнения ЛФК
ЛФК при врожденном вывихе бедра проводится по назначению врача-ортопеда. Все консервативные методы лечения направлены на постепенное и щадящее восстановление формы сустава. Достигается это длительной фиксацией в позе, которая является лечебной (корректирующей). ЛФК при дисплазии тазобедренного сустава не только помогает формировать сустав, но и является единственным средством развития двигательных навыков ребенка.
Лечебные упражнения при реабилитации детей с врожденным вывихом бедра помогают устранять тугоподвижность мышц, укрепляют мышцы, которые приводят сустав в движение, а также исправляют положение суставов, которое развивается после применения ортопедических шин.
Детям рекомендуются упражнения: пританцовывание, топание, вставание на ноги, переступание, ползание, доставание игрушек из положения стоя, упражнение для рук с кольцами, приседание, ходьба за каталкой.
ЛФК для детей первого года жизни проводится 3— 5 раз в день по 5-10 мин совместно с массажем.

Упражнения для лечения вывиха бедра у новорожденных первых 6-ти месяцев жизни.
Упражнение 1 — тракция по продольной оси конечности. Исходное положение — лежа на животе. Одной рукой инструктор (мать) фиксирует плечи ребенка, другой тянет ногу на себя (может быть щелчок). Процедуру повторяют 1 раз в 3-4 дня.
Упражнение 2 — отведение прямых ног в стороны. Исходное положение — лежа на спине. Придерживая голени ребенка в нижней трети, развести прямые ножки в стороны. Повторить 6-8 раз.
Упражнение 3 — круговые движения ногами. Исходное положение — лежа на спине. Согнуть ноги ребенка в коленных и тазобедренных суставах, придерживая ножки за голени. Сделать 5-6 круговых движений.
Упражнение 4 — отведение согнутых ног в стороны. Исходное положение — лежа на спине. Согнуть ноги ребенка в коленных и тазобедренных суставах и мягко развести бедра в стороны. Бедро ребенка обхватить ладонью так, чтобы большой палец лежал на внутренней поверхности бедра, на 2-3 см ниже паховой складки (7-я точка). Подушечками II и III пальцев коснуться кожи в месте проекции тазобедренного сустава, чтобы почувствовать углубление.
В этом месте провести мягкое надавливание. Расслабление приводящей мышцы провести точечным вибрационным массажем области 7-й точки и легким потряхиванием бедра.
Упражнение 5 — опускание прямых ног в стороны. Исходное положение — лежа на спине. Выпрямленные ножки ребенка согнуть в тазобедренных суставах и сделать несколько отведений в стороны.
Упражнение 6 — попеременное сгибание ног в разведенном положении. Исходное положение — лежа на спине. Согнуть ноги в тазобедренных и коленных суставах, мягко развести бедра в стороны. Попеременно сгибать и выпрямлять ноги ребенка. Повторить 4-6 раз.
Упражнение 7 — ротация бедра внутрь. Исходное положение — лежа на спине. Левой рукой фиксировать левый тазобедренный сустав ребенка, согнутой кистью правой руки, охватывая колено, мягко вращать бедро внутрь, одновременно надавливая на колено и отводя голень кнаружи. Повторить 4-6 раз для каждой ноги.
Упражнение 8 — сгибание ног. Исходное положение — лежа на животе. Положить ладонь левой руки на правую ягодицу ребенка, правой рукой, захватив голень, согнуть ногу в коленном и тазобедренном суставах. Повторить 4-6 раз для каждой ноги.
Лечебные упражнения для лечения врожденного вывиха бедра детей второго полугодия жизни (при снятой шине).
Упражнение 1. Исходное положение — лежа на спине, прямые ноги отведены в стороны. Стимулировать подъем ребенка до положения, сидя при горизонтальном положении отведенных ног. Повторить 4-5 раз.
Упражнение 2. Исходное положение — сидя, ноги отведены в стороны. Оставить малыша в таком положении на 2-3 мин, потом ребенок пусть самостоятельно ложится на спину. Повторить 4-5 раз.
Как только ребенок начинает самостоятельно сидеть, следует модифицировать (изменить) детский стульчик для того, чтобы малыш мог сидеть в нем с широко разведенными бедрами. Для этого к переднему краю сиденья прикрепляется вставка размером 12-15 см. В детских ходунках устанавливается подушка-распорка напротив промежности ребенка размерами 15x10x3 см. Рекомендуются игрушки: конь (сиденье с широко разведенными бедрами), трехколесный велосипед с широким седлом (без педалей).
При неэффективности консервативных методов лечения ребенка лечат хирургически. В период перед операцией (1,5-3 месяца) проводятся общеукрепляющие и тонизирующие упражнения, тренируется навык произвольного расслабления мышц (что необходимо для скелетного вытяжения при высоком стоянии головки бедра).
Врожденный вывих бедра относится к часто встречающимся патологиям опорно-двигательной системы. Раннее обнаружение и его своевременное лечение — важные задачи современной ортопедии. В основе профилактики инвалидности лежит проведение адекватной терапии сразу после диагностирования заболевания. Полное выздоровление без развития каких-либо осложнений возможно при лечении детей с первых дней жизни
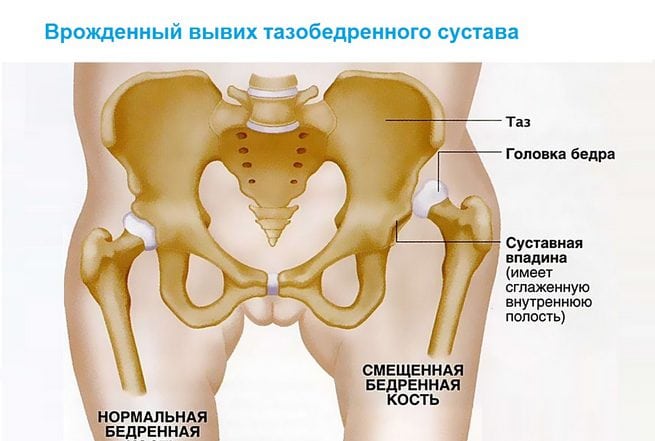
Врожденный вывих обнаруживается у одного новорожденного из 7000 обследуемых. Девочки подвержены развитию внутриутробной аномалии в 5 раз чаще, чем мальчики. Двустороннее поражение тазобедренного сустава выявляется почти в два раза реже одностороннего.
Если врожденный вывих не диагностирован, или медицинская помощь не была оказана, то консервативная терапия не увенчается успехом. Избежать инвалидизации ребенка в этом случае можно только с помощью хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Анатомическими элементами тазобедренного сустава являются бедренная кость и вертлужная впадина тазовой кости, форма которой напоминает чашу. Ее поверхность выстлана эластичным, но прочным гиалиновым хрящом, выполняющим амортизирующую функцию. Эта соединительная ткань с упругим межклеточным веществом предназначена для удержания головки бедренной кости внутри сочленения, ограничения движений со слишком высокой амплитудой, способных повредить сочленение. Хрящевые ткани полностью покрывают головку кости бедра, обеспечивая ее плавное скольжение, возможность выдерживать серьезные нагрузки. Анатомические элементы тазобедренного сустава соединяет связка, снабженная множеством кровеносных сосудов, через которые в ткани поступают питательные вещества. В структуру тазобедренного сустава входит также:
- синовиальная сумка;
- мышечные волокна;
- внесуставные связки.
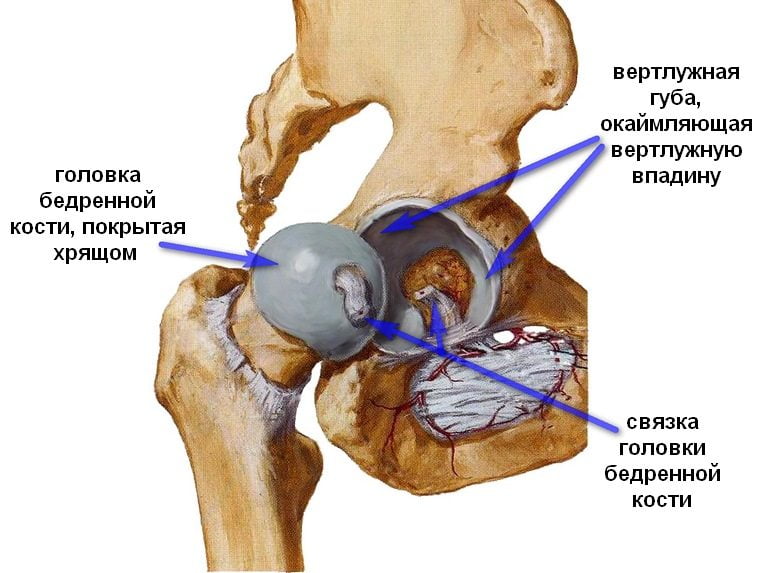
Такое сложное строение способствует надежному креплению головки бедренной кости, полноценному разгибанию и сгибанию сочленения. При дисплазии некоторые структуры развиваются неправильно, что становится причиной смещения головки бедра по отношению к ацетабулярной впадине, ее соскальзывания. Чаще при врожденном вывихе бедра у детей обнаруживаются такие анатомические дефекты:
- уплощение впадины, выравнивание ее поверхности, видоизменение чашеобразной формы;
- неполноценное строение хряща на краях впадины, его неспособность удерживать головку бедренной кости;
- анатомически неправильный угол, образованный головкой и шейкой бедра;
- чрезмерно удлиненные связки, их слабость, спровоцированная аномальным строением.
Любой дефект становится причиной вывихов, подвывихов бедренной головки. При его сочетании с плохо развитыми мышцами ситуация еще более усугубляется.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Классификация
Врожденному вывиху бедра у новорожденных предшествует дисплазия. Таким термином обозначаются последствия нарушения формирования отдельных частей, органов или тканей после рождения или в период эмбрионального развития. Дисплазия — это анатомическая предпосылка к вывиху, который пока не произошел, так как формы соприкасающихся суставных поверхностей соответствуют друг другу. Симптоматика патологии отсутствует, а диагностировать изменения в тканях можно только с помощью инструментальных исследований (УЗИ, рентгенография). Наличие клинической картины характерно для таких стадий заболевания:
- предвывих. Тазобедренное сочленение полностью сформировано, но головка бедренной кости периодически смещается. Она самостоятельно возвращается в анатомически правильное положение, но при отсутствии врачебного вмешательства патологическое состояние прогрессирует;
![]()
- подвывих. Поверхности элементов тазобедренного сустава изменены, а их соотношение нарушено. Головка бедренной кости расположена не в самой ацетабулярной впадине, а у ее наружного края. Любое пассивное или активное движение может спровоцировать вывих;
![]()
- вывих. Изменения затронули суставную впадину, головку и шейку бедра. Суставные поверхности сильно смещены по отношению друг к другу. Головка бедренной кости расположена над впадиной.
![]()
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При выборе метода терапии обязательно учитывается участок расположения анатомического дефекта. При дисплазии вертлужной впадины он локализован в ацетабулярной врезке. Аномалия обнаруживается и на головке бедра.
Клиническая картина
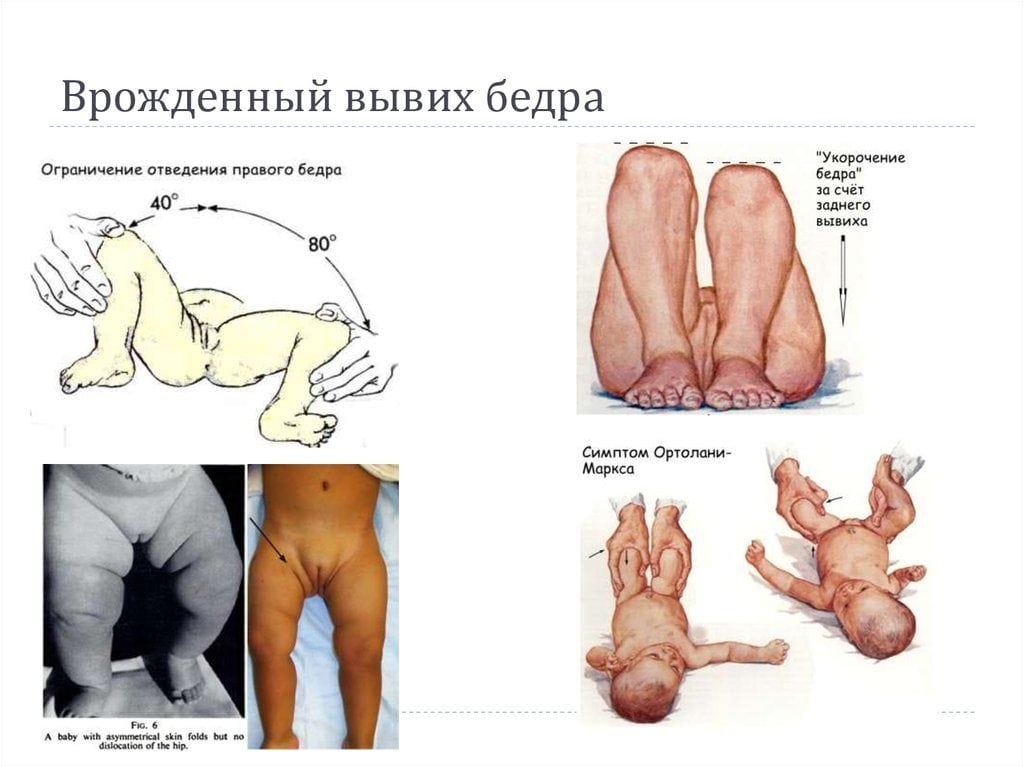
Признаки врожденного вывиха бедра не являются специфическими. Даже опытный ортопед не диагностирует заболевание только после осмотра пациента. На патологию может указывать разная длина ног из-за смещения головки бедренной кости. Для ее обнаружения детский ортопед укладывает новорожденного на горизонтальную поверхность и сгибает ноги в коленях, располагая пятки на одном уровне. Если одно колено выше другого, то ребенку показано дальнейшая инструментальная диагностика. Для патологии характерны такие клинические проявления:
- ассиметричное расположение ягодичных и ножных складок. Для осмотра врач укладывает новорожденного сначала на спину, затем переворачивает на живот. При нарушении ассиметричного расположения складок и их неодинаковой глубине существует высокая вероятность дисплазии. Этот симптом также неспецифичен, а иногда вообще является анатомической особенностью. У крупных младенцев на теле всегда много складок, что несколько затрудняет диагностику. К тому же иногда подкожная жировая клетчатка развивается неравномерно, и впоследствии ее распределение нормализуется (обычно через 2-3 месяца);
- объективный признак заболевания — резкий, немного приглушенный щелчок. Этот симптом проявляется в положении лежа на спине с разведенными ногами. Характерный щелчок слышится при отведении поврежденной конечности в сторону. Причина его возникновения — вправление бедренной кости в вертлужную впадину, принятие тазобедренным суставом анатомически правильного положения. Щелчок сопровождает и обратный процесс, когда ребенок совершает пассивное или активное движение, и головка ведра выскальзывает из вертлужной впадины. По достижении детьми 2-3 месяцев этот симптом утрачивает свою информативность;
- у детей с врожденным вывихом бедренного сустава после 2 недель жизни возникает ограничение при попытке отвести ногу в сторону. У новорожденного связки и сухожилия эластичные, поэтому в норме можно отвести его конечности таким образом, чтобы они легли на поверхность. При повреждении сочленения отведение ограничено. Иногда наблюдается псевдоограничение, особенно при обследовании грудничков до 4 месяцев. Оно происходит за счет возникновения физиологического гипертонуса, также требующего коррекции, но не столь опасного, как вывих.
Диагностирование
Помимо клинического обследования для выставления диагноза проводятся инструментальные исследования. Несмотря на информативность рентгенографии при выявлении патологий опорно-двигательного аппарата, новорожденным показано УЗИ. Во-первых, оно абсолютно безопасно, так как не возникает лучевая нагрузка на организм. Во-вторых, при проведении УЗИ можно с максимальной достоверностью оценить состояние всех соединительнотканных структур. На полученных изображениях хорошо визуализируются костная крыша, расположение хрящевого выступа, локализация костной головки. Результаты интерпретируют с помощью специальных таблиц, а критерием оценки служит угол наклона ацетабулярной впадины.
Рентгенография показана с 6 месяцев, когда начинают окостеневать анатомические структуры. При постанове диагноза также рассчитывается угол наклона впадины. Используя рентгенологические снимки, можно оценить степень смещения головки бедра, обнаружить запаздывание ее окостенения.
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
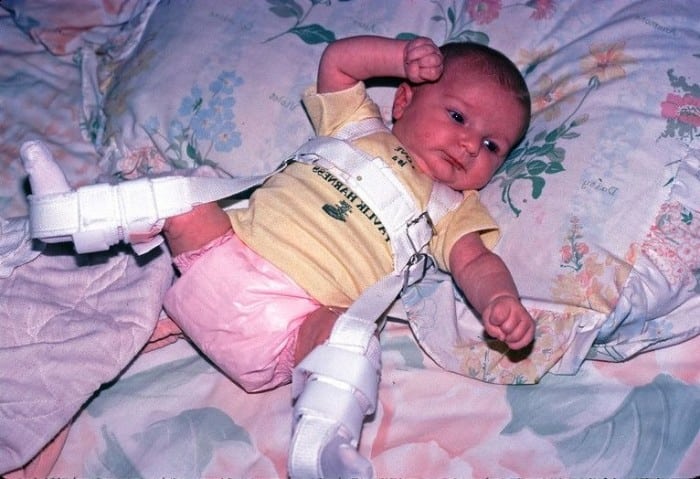
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
- Новости проекта
- Журналы
- Газеты
- Книги
- Статьи
- Диссертации
- Фото
- Видео
- Персоны
- Правила
- Журналы
- Фото
- Газеты
- Видео
- Книги
- Персоны
- Статьи
- Правила
- Автоспорт
- Академическая гребля
- Альпинизм и скалолазание
- Американский футбол
- Армрестлинг
- Бадминтон и сквош
- Баскетбол
- Бейсбол
- Биатлон
- Бильярд
- Бобслей
- Бодибилдинг
- Бокс
- Борьба вольная
- Борьба греко-римская
- Борьба спортивная
- Боулинг
- Вейкбординг
- Велоспорт - BMX
- Велоспорт - трек
Популярное
Врожденный вывих бедра – самая частая из врожденных деформаций опорнодвигательного аппарата у детей первого года жизни, диагностируется, по данным различных авторов (Краснов А.И., Янакова О.М., 2003), в 0,15-4,45% случаев. В основе врожденного вывиха бедра лежит дисплазия (т.е. нарушение формирования элементов тазобедренного сустава – вертлужной впадины, проксимального конца бедренной кости) в эмбриональном периоде. Эти первичные нарушения обусловливают вторичные изменения: недоразвитие подвздошной кости, смещение головки бедра, антеторсию шейки бедренной кости, замедленную оссификацию костных элементов, адаптационно-компенстаторные изменения мышц и связок окружающих сустав (Садофьева Е.Н., 1998, Тихоненков Е.С., 1987, Цыганкова Е.Е., 1995).
Заболевание требует длительного лечения с раннего детства. Нередко сопровождается длительными этапными иммобилизациями. Реабилитация детей определяется выраженностью деформации, патологическим состоянием костной ткани, анатомическим функциональным недоразвитием сосудистой сети тазобедренного сустава. Поддержание адекватного двигательного режима здесь имеет огромное значение, что требует подбора новых эффективных методик лечения данной патологии.
Цель исследования: повысить эффективность физической реабилитации при лечении врожденной патологии тазобедренных суставов у детей раннего возраста.
Задачи исследования: сравнительный анализ клинико-инструментальных результатов классического ортопедического лечения с дифференцированным применением средств лечебной физкультуры и манипуляционной активности при формировании тазобедренных суставов у детей.
Материалы и методы: исследование проводилось на базе консультативнодиагностического центра Санкт-Петербургской государственной педиатрической медицинской академии. Для реализации поставленных задач были проведены клиникорентгенологическое и ультразвуковое обследования 56 доношенных детей, поступивших на лечение в возрасте от 7 дней до 12 месяцев. Критерием исключения была дисплазия тазобедренных суставов легкой степени (20 человек). Основная группа включала в себя 19 человек, получавших комплексную физическую реабилитацию и фиксацию отводящими шинами. Контрольная группа включала в себя 17 человек, которые получали стандартное ортопедическое лечение (отводящие шины, массаж, физиотерапевтическое лечение курсами).
В каждой группе дети были распределены по возрасту (рис. 1, 2). Из них мальчиков – 8 человек (23%), девочек – 28 (77%).

Рис. 1. Распределение детей по возрасту Рис. 2. Распределение детей
в контрольной группе по возрасту в основной группе
Анализ полученных данных показал, что на развитие тазобедренных суставов большое влияние оказывают различные заболевания матери во время беременности – у 24 детей (66,7%), генетическая предрасположенность – у 16 детей (44,4%), неправильное положение плода внутриутробно – у 12 детей (33,3%), сочетание с другими врожденными заболеваниями опорно-двигательного аппарата встретилось у 11 детей (30,6%). Также нами было отмечено неблагоприятное течение родов у всех детей основной и контрольной группы. Стимуляция в родах наблюдалась у 7 детей (19,4%), крупный плод – 5 детей (14%), акушерские пособия – у 7 детей (19%), операция кесарево сечение (плановая) – у троих детей (10%), длительные роды – у 7 детей (19%), ягодичное предлежание – у 8 детей (20%).
Наличие клинических проявлений соответствовало рентгенологическим и УЗИ нарушениям у всех 56 детей.
Дети в контрольной группе получали стандартное консервативное лечение, включающее в себя отводящие шины, физиотерапию, массаж по классическим схемам. Сроки лечения зависели от возраста ребенка, тяжести патологии.
В основной группе лечебные мероприятия включали в себя лечебную гимнастику, массаж, остеопатические манипуляции, организацию ортопедического режима (шины не отменялись).
Программа восстановительного лечения составлялась на основе избирательности и преемственности средств функциональной терапии с учетом сложной первичной патологии костно-хрящевой, нервно-мышечной систем, связочного аппарата, анатомофункциональных, биохимических и структурных нарушений в области пораженной конечности и пояснично-крестцовом отделе позвоночника.
Лечебная физкультура (ЛФК) при любом методе лечения дисплазии и врожденного вывиха бедра – одно из ведущих средств комплексной терапии, так как основой нормального формирования костной ткани и соотношений в суставе является движение. Задачи лечебной гимнастики при использовании функциональных шин на различных этапах лечения направлены на восстановление амплитуды движений в суставе по всем осям и плоскостям, что способствует адаптации головки во впадине, нормализации сократительной способности и работоспособности мышц, контролирующих тазобедренный сустав.
ЛФК следует начинать как можно раньше (еще в родильном доме), сразу же после диагностики заболевания. Проводимые несколько раз в день занятия должны включать в себя общий поглаживающий массаж туловища, ягодиц и бедер, рефлекторные и специальные упражнения в сгибании ног в коленных и тазобедренных суставах и их последующее отведение до плоскости стола. Другое специальное упражнение – при согнутых в коленных суставах ног производится внутреннее вращение бедер, таким образом, чтобы голени согнутых конечностей одновременно поворачивались кнаружи, можно добавить негрубое давление по оси при круговых движениях согнутых в коленных суставах ножек. У детей старше трех месяцев ЛФК проводится 3-5 раз в день и включает в себя активные гимнастические упражнения в соответствии с появляющимися позными и локомоторными реакциями. Обязательно учитывается ортопедический способ коррекции.
Массаж проводился курсами №15 и включал в себя стимулирующие приемы для ослабленных мышц (большая и средняя ягодичные, напрягатель широкой фасции бедра) и расслабляющие приемы для спастичных мышц (разгибатели спины в поясничном отделе позвоночника, квадратная мышца поясницы).
Манипуляционные остеопатические техники использовались во всех возрастных группах. Лечение проводилось дифференцированно с учетом выявленных биомеханических нарушений, а именно: внутрикостное повреждение тазовых костей (91,2%), асимметрия положения тазовых костей (48,7%), ротация тазовых костей (36,2%), компрессия на уровне сегментов L5-S1 (64,9%), ригидность крестцовоподвздошных сочленений и нарушения мышечного тонуса (гипотония ягодичных и бедренных мышц или их асимметрия) определялась у всех детей.
В норме тазобедренные суставы формируются под влиянием нарастающей статической нагрузки. Поверхность суставной впадины является опорной. Очень важно не задерживать сроки вертикализации и начала ходьбы у детей первого года жизни.
Необходимо учитывать и то, что у детей с патологией тазобедренного сустава, по данным литературы, как правило, имеется дисплазия пояснично-крестцового отдела позвоночника (диспластическая spina bifida, нестабильность на уровне L2-S1, сегментация крестца, люмбализация, гипоплазия крестца). В дальнейшем это приводит к нарушению биомеханического стереотипа ходьбы, возможному развитию транзиторно-ишемических коксопатий в период интенсивного роста и развития ребенка (Поздникин Ю.И., Камоско М.М., 2003). Эти обстоятельства учитывались нами при составлении программы реабилитации: лечебная физкультура, массаж, манипуляционные остеопатические техники.
Подбор техник осуществлялся с учетом патофизиологии найденных нарушений. Это, в свою очередь, дает возможность нормализовать кровообращение и нервную регуляцию на этом уровне, активизировать интенсивность оссификации костных структур диспластичных суставов.
Лечение проводилось один раз в неделю, количество сеансов определялось динамикой клинических и рентгенологических проявлений, в среднем составляла 5-6 процедур. Коррегирующие шины, назначенные ортопедом, при этом не отменялись.
На контрольных рентгенограммах через три месяца отмечалась положительная динамика: увеличение угла наклона костного эркера и коэффициента кривизны вертлужной впадины, уменьшение ацетабулярного индекса, устранение латерального смещения и увеличение вертикального размера оссификации головки бедра.
Программа восстановительного лечения врожденного вывиха бедра и дисплазии тазобедренных суставов у детей первого года жизни, составленная на основе ЛФК в сочетании с манипуляционной активностью (остеопатические техники, массаж), приводит к улучшению формирования костных элементов сустава и значительно уменьшает сроки лечения данной патологии, дает возможность изменить тактику консервативного лечения и предотвратить инвалидизацию ребенка.


Рис. 3. Сравнение эффективности лечения в двух группах (по Rg-граммам)
ВЫВОДЫ:
1. Сочетание натальных и пренатальных факторов повреждения тазобедренных суставов при врожденном вывихе бедра неблагоприятно влияет на его формирование.
2. Дифференцированная физическая реабилитация позволяет улучшить формирование костных элементов тазобедренного сустава, что подтверждается данными клинического осмотра и инструментальными исследованиями.
3. Предложенный метод реабилитации детей с врожденным вывихом бедра позволяет изменить тактику консервативного лечения, способствуя ранней вертикализации ребенка, а также гармоничному физическому развитию и своевременному формированию двигательных навыков.
Помимо статей, в нашей спортивной библиотеке вы можете найти много других полезных материалов: спортивную периодику (газеты и журналы), книги о спорте, биографию интересующего вас спортсмена или тренера, словарь спортивных терминов, а также многое другое.
Читайте также: