Уплотнение шва после операции на тазобедренном суставе

На самые актуальные вопросы по восстановлению после перенесенной операции по замене тазобедренного сустава отвечает заведующий лабораторией медэкспертизы и реабилитации при ортопедо-травматологической патологии РНПЦ медэкспертизы и реабилитации кандидат мед. наук Юрий Осипов
Гелина: После эндопротезирования сустава прошло 3,5 месяца, при отведении ноги в сторону при полной на нее нагрузке испытываю боль. Должно ли так быть?
Нина Галаева: Очень болит нога, хотя после замены тазобедренного состава прошло 2 года. Что может быть причиной?
Ю. О.: Если сохраняются боли в тазобедренном суставе после истечения позднего послеоперационного периода (спустя 3,5–4 месяца), необходима консультация специалиста и проведение дополнительных обследований. В первую очередь рентгенография тазобедренного сустава для выявления и исключения признаков нестабильности компонентов эндопротеза. Иногда боли вызывают хронические бурситы, тендиниты в местах прикрепления мышц, которые осуществляют движения в суставе.
Со временем неприятные ощущения исчезнут. Возможен еще один вариант: если человек до вмешательства болел в течение длительного периода (3–5 лет), зачастую в структуре кости преобладают явления остеопороза. Процесс отстройки кости очень длительный, поэтому такие симптомы болезни, как боль, могут сохраняться после операции.
Галина: Почему я чувствую в протезированной ноге жжение, словно ее крапивой отстегали, и онемение пальцев?
Ирина Калинина: Нет чувствительности в ноге — это восстанавливается?
Ю. О.: Такое нарушение чувствительности кожи, конечно же, может быть связано и с заболеванием позвоночника, если у пациента есть грыжи в пояснично-крестцовом отделе, вызывающие раздражение нервных корешков, отдающие в ногу боли или снижение чувствительности в зоне иннервации кожных покровов. Зачастую также в послеоперационный период из-за болевого синдрома у пациентов возникает ангиоспазм периферических сосудов, который порождает ощущение небольшой парестезии, онемение, покалывание — т. н. бегающие мурашки. Вам нужна консультация невропатолога в поликлинике по месту жительства и обследование на выявление неврологической патологии. Хирург должен осмотреть периферические сосуды.
Татьяна: После эндопротезирования болит шов и иногда сам сустав, хотя прошло уже 2 месяца. Какие процедуры можно применять на область шва?
Ю. О.: Физиопроцедуры всегда подбираются индивидуально и в комплексе с другими видами лечения. Если через 2 месяца после операции сохраняются боли, припухлость в области шва — вам необходимо обратиться за консультацией к врачу-травматологу или хирургу. После осмотра специалисты, если будут выявлены поздние осложнения со стороны послеоперационной раны, назначат вам необходимые лекарственную терапию, мази и физиотерапевтические процедуры.
Георгий Потылицин: После операции прошло 1,5 месяца. Нога не болит. Какую гимнастику нужно делать?
Ю. О.: Каждый пациент после эндопротезирования направляется на раннюю медреабилитацию в стационарное отделение, где его обучают принципам правильной ходьбы, пользованию техническими средствами (костылями, тростью), а также самостоятельным занятиям лечебной физкультурой.
В первые 1,5 месяца упражнения в основном направлены на укрепление силы и объема мышц, на восстановление подвижности суставов. На этом этапе реабилитации эффективны специальные автоматизированные тренажеры и гидрокинезотерапия — комплекс оздоровительных упражнений в бассейне под руководством инструктора ЛФК.
Нужно отметить, что нагрузка на оперированную ногу должна возрастать постепенно. В первый месяц — не более 30% от веса тела. Поэтому в этот период используются костыли, а также упражнения, которые направлены на формирование и восстановление мышечной силы и стереотипа ходьбы без полной нагрузки на ногу.
Прежде чем приступить к самостоятельным занятиям, комплекс необходимых упражнений нужно пройти с инструктором ЛФК, который обучит вас, как контролировать пульс, артериальное давление и правильное дыхание.
Принципы лечебно-профилактической гимнастики:
• выполнять упражнение для разминки суставов;
• использовать упражнения с диафрагмальным дыханием;
• фиксировать изометрическое напряжение только одной группы мышц, а те, что не участвуют в фиксации, расслаблять;
• плавно наращивать и снижать напряжение мышц;
• развивать чувство самоконтроля.
Галина Спиридонова: Хотелось бы узнать о правильном переходе на трость.
Ю. О.: При отсутствии противопоказаний переход на трость после т. н. цементного эндопротезирования тазобедренного сустава обычно разрешается через 2,5 месяца после вмешательства, при бесцементном — через 3. Помимо этого существуют операции с определенными техническими особенностями, при которых нет средних сроков перехода на ходьбу с тростью. Во всех случаях вопрос будет решаться индивидуально только после проведения контрольной рентгенографии и консультации специалиста в хирургическом центре, где проводилось вмешательство.
Опора на трость позволяет уменьшить нагрузку на оперированную ногу до 20% от веса тела. Трость носят в руке, противоположной эндопротезированному суставу. При положении стоя с рукой, опущенной вдоль туловища, ручка вертикально поставленной трости должна находиться на уровне середины запястья (самая близкая к ладони складка кожи). Первый шаг делают больной ногой, одновременно вынося вперед трость, опора на больную ногу сопровождается опорой на трость, затем здоровая нога шагает между тростью и больной ногой. Шаги должны быть среднего размера, ходьба в среднем темпе.
Избегайте следующих ошибок:
- Не наклоняйте туловище в сторону здоровой ноги для переноса на нее веса, не отводите оперированную ногу вместе с тазом в противоположную сторону.
- Не делайте оперированной ногой более короткий шаг, чем здоровой. Это не закрепит сгибательную контрактуру тазобедренного сустава.
- Не отрывайте слишком быстро пятку оперированной ноги от опорной поверхности (цель — профилактика контрактур).
- Нога в коленном суставе в момент опоры должна разгибаться полностью.
Примерный комплекс упражнений по истечении 1,5 месяца после эндопротезирования
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
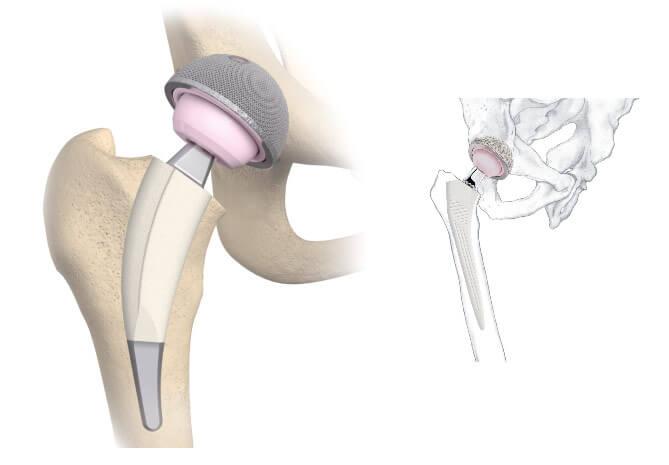
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.

Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.

Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
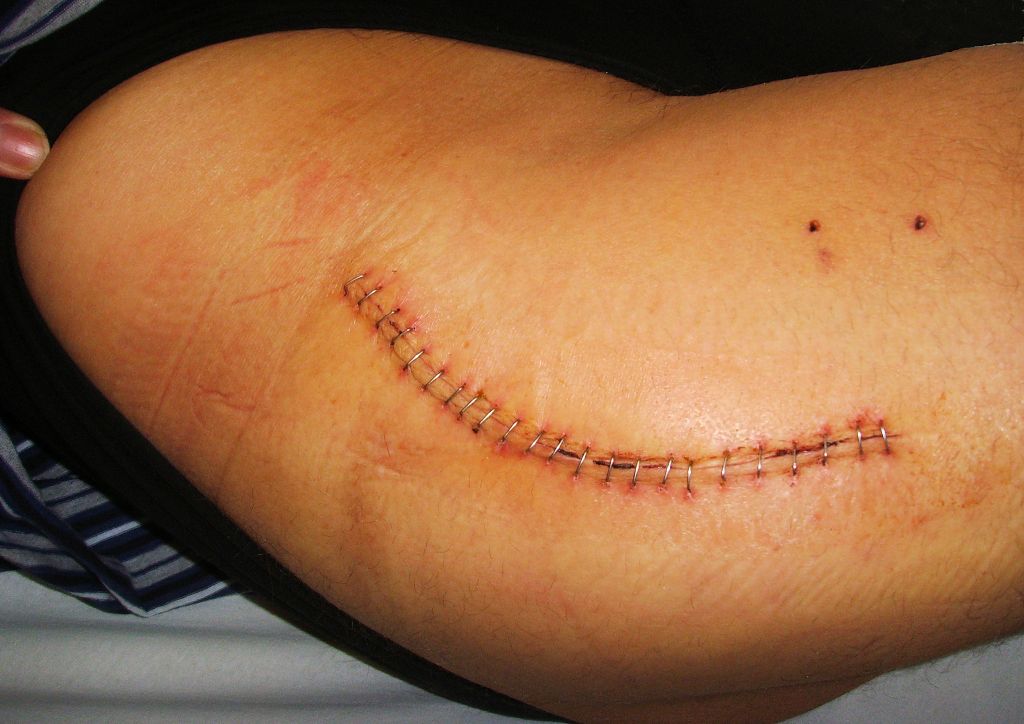
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
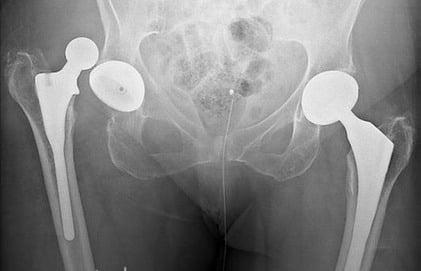
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.

Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
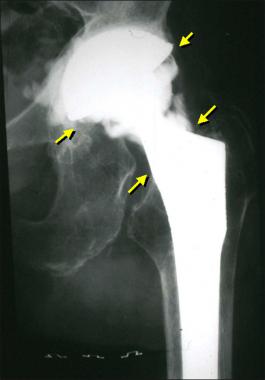
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
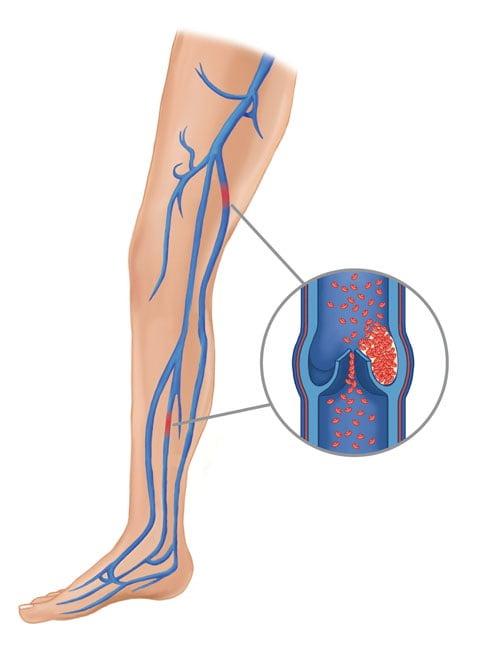
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
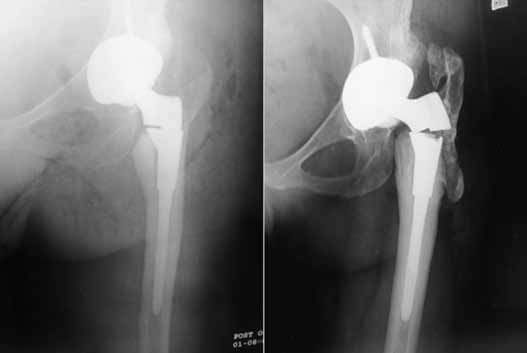
Разрушение импланта происходит очень редко.
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Пациенты хирургических отделений часто отмечают неудовлетворительное состояние послеоперационного шва. Уплотнения, которые наблюдаются в первые дни и недели после хирургического вмешательства, обычно проходят самостоятельно и не требуют дополнительного лечения. Чаще всего такое временное осложнение выглядит, как шишка на шве.
Причины
Чтобы понять, по какой причине появилось уплотнение под швом после операции, следует показаться лечащему врачу. Если шишка не болит и из нее не выделяется гной, нужно просто следовать рекомендациям по уходу за швом и не пытаться заниматься самолечением. При обнаружении даже скудных гнойных выделений обращение к врачу необходимо. Несвоевременное принятие мер или попытки решить вопрос самостоятельно могут привести к серьезным осложнениям, устранить которые можно будет лишь хирургическим путем.
Основные причины нагноений послеоперационных швов:
- Неправильный уход за швом, из-за чего может присоединиться бактериальная инфекция.
- Несоблюдение рекомендаций, данных врачом при выписке из больницы.
- Некачественное наложение швов.
- Отторжение организмом нитей, использованных при сшивании разреза.
- Применение некачественных материалов.
Какой бы ни была причина появления шишки после операции, нельзя затягивать с посещением хирурга в надежде на то, что все пройдет само. Нагноение может привести к сепсису и летальному исходу.
Послеоперационные осложнения
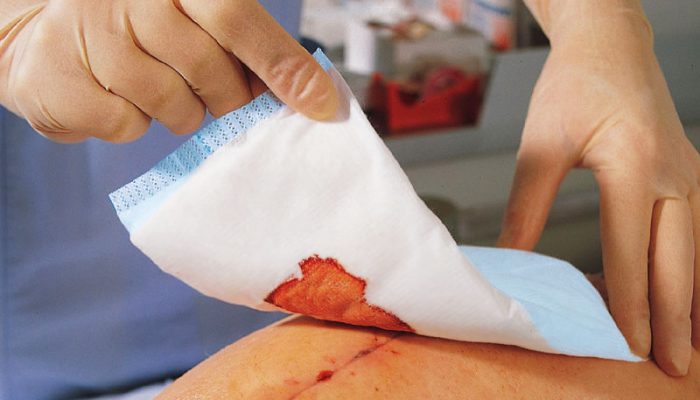
Возникают после любого оперативного вмешательства и бывают различной степени тяжести. Все зависит от того, насколько аккуратно были наложены швы и какие при этом использовались материалы. Легкие осложнения проходят самостоятельно, но если в процессе заживления присоединилась бактериальная инфекция, необходима помощь хирурга. Самолечение категорически противопоказано ввиду сложности раны и риска возникновения сепсиса.
Наиболее часто встречающиеся послеоперационные осложнения:
- спаечный процесс,
- серома,
- лигатурный свищ.
Так называется срастание тканей во время заживления послеоперационного шва. Спайки состоят из рубцовых тканей и во время пальпации ощущаются под кожей как небольшие уплотнения. Они сопровождают процесс заживления и рубцевания швов, являясь неотъемлемым, естественным этапом на пути к восстановлению тканей и кожных покровов после разреза.
При наличии патологии при заживлении раны наблюдается излишнее разрастание соединительных тканей, шов утолщается. Чаще всего это происходит, если рана заживает вторичным натяжением, когда процесс восстановления тканей после операции сопровождался нагноением из-за присоединившейся бактериальной инфекции. В таких случаях в месте наложения швов образуются келоидные рубцы. Опасности для здоровья они не представляют, но считаются косметическим дефектом, который при желании позже можно устранить.
Еще одно осложнение, которое встречается после наложения швов. Серома – это заполненное жидкостью уплотнение на шве. Возникнуть может как последствие кесарева сечения, так и после лапароскопии или любой другой операции. Такое осложнение проходит, как правило, самостоятельно и не требует дополнительной терапии. Возникает в месте повреждения лимфатических сосудов, соединение которых после разреза невозможно. В результате образуется полость, которую заполняет лимфа.
Если нет признаков нагноения, серома на шраме не несет угрозы здоровью, но чтобы убедиться в том, что воспалительный процесс отсутствует, стоит посетить хирурга, который сможет поставить точный диагноз.
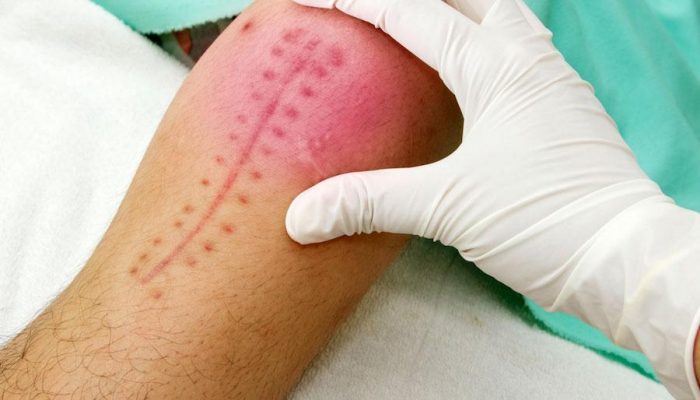
Такое осложнение чаще всего возникает на шве после кесарева сечения. Для наложения швов используется специальная нить – лигатура. Этот материал бывает саморассасывающийся и обычный. От качества нити зависит срок заживления раны. Если при наложении швов применялась лигатура, отвечающая всем требованиям, осложнения появляются крайне редко.
Если же был использован материал с истекшим сроком годности или при наложении швов в рану проникла инфекция, вокруг нити развивается воспалительный процесс. Вначале появляется уплотнение под швом после кесарева или другой операции, а через несколько месяцев на месте уплотнения образуется лигатурный свищ.
Обнаружить патологию просто. Свищ – это незаживающий канал в мягких тканях, из которого периодически сочится гной. В зависимости от того, какая инфекция вызвала воспаление, выделения могут быть желтого, зеленоватого или бордово-коричневого цвета.
Время от времени ранка может затягиваться корочкой, которая периодически вскрывается. Гнойные выделения могут менять свой цвет раз от раза. Также воспалительный процесс нередко сопровождается повышением температуры и ощущением озноба, слабости, сонливости.
Лигатурный свищ может устранить только хирург. Специалист найдет и извлечет инфицированную нить. Только после этого возможно заживление. Пока лигатура находится в теле, свищ будет только прогрессировать. После того как нить удалена врач обработает рану и даст указания по дальнейшему уходу за швом в домашних условиях.
Встречаются случаи, когда при несвоевременном обращении за медицинской помощью вдоль шва образовалось несколько свищей. В подобной ситуации хирург может принять решение о проведении операции по удалению рубца и наложению повторных швов.
Меры предосторожности

Вернувшись из больницы, пациент должен помнить и соблюдать несколько несложных правил, которые помогут ему быстрее восстановиться после операции. Основные меры предосторожности:
- Не принимайте контрастный душ. Резкие перепады температуры воды замедляют процесс регенерации кожи.
- Время принятия душа не должно превышать 10 минут.
- Ванну принимать можно не раньше чем через месяц после хирургического вмешательства. Лучше всего дополнительно спросить у врача о возможности этой водной процедуры.
- Если над швом появилась шишка, немедленно сообщите об этом своему лечащему врачу.
В период нахождения больного в стационаре обработку его швов проводят медработники, но к моменту выписки пациент должен научиться обрабатывать их самостоятельно. В случае труднодоступности шрама врачи рекомендуют воспользоваться помощью родственников или медработников поликлиники.
Любого осложнения проще избежать, чем лечить. Для этого необходимо соблюдать все предписания хирурга, тщательно ухаживать за послеоперационной раной. Как правило, без осложнений заживление швов проходит примерно за месяц.
Сегодня мы предлагаем ознакомиться со статьей на тему: "шов после эндопротезирования тазобедренного сустава". В статье представлена полная информация по тематике, рассмотренная с разных точек зрения.

Отечность в области шва после эндопротезирования тбс
Эндопротезирование тазобедренного сустава – это операция, в ходе которой больной сустав пациента заменяется искусственным аналогом (протезом).
Основными показаниями к проведению данной операции являются:
- артроз тазобедренного сустава (коксартроз)
- ревматоидный артрит
- опухоль кости
- перелом бедра
- асептический некроз тазобедренного сустава
Все эти заболевания сопровождаются сильной болью и ограничением движения сустава, что сильно снижает качество жизни пациентов.

После операции по эндопротезированию тазобедренного сустава, когда пациент отойдет от наркоза, начинается процесс реабилитации. Выписка пациента обычно происходит на 3-5 день после хирургии, но реабилитация на этом не заканчивается. То, как долго будет длиться этот процесс, зависит от нескольких факторов, первый из которых – наличие осложнений.
Риск серьезных осложнений данной операции крайне низок, однако в некоторых случаях они имеют место быть:
- инфекция тазобедренного сустава развивается примерно у 2% пациентов.
- наиболее распространенным осложнением является образование кровяных сгустков в венах ног и тазовой области.
В случаях, когда после операции развиваются осложнения, процесс реабилитации может затянуться.
Ключевыми моментами первого дня после операции для пациента станут:
- Инструктаж относительно мер предосторожности и допустимой нагрузки на прооперированный сустав;
- Обучение 2-3 упражнениям для разработки сустава, которые можно выполнять лежа в кровати;
- Возможность присаживаться на край кровати;
- Возможность стоять, опираясь на ходуны;
- Возможность садиться на стул (с помощью медперсонала);
- Возможность начать передвигаться (с помощью медперсонала).

Второй день реабилитации обернется для больного следующими новыми событиями:
- обучение 1-2 новым упражнениям для разработки сустава и мышц;
- возможность садиться и вставать (под наблюдением медперсонала);
- человек может попробовать подняться по лестнице на костылях (под наблюдением медперсонала);
- возможность принимать душ или ванну.
На третий день после операции пациент, как правило, может:
- самостоятельно выполнять необходимые упражнения;
- сидеть на краю кровати без поддержки;
- стоять самостоятельно, не опираясь на ходуны или костыли;
- ходить самостоятельно или с помощью костылей;
- подниматься и спускаться по лестнице самостоятельно или под наблюдением медперсонала.
Схождение суставов может привести к ограничению движения прооперированного сустава. Причиной схождения суставов является рубцевание тканей вокруг протеза.
В ходе посещений физиотерапевта пациент узнает, какие позы тела способны навредить суставу, а какие нет, когда и какую нагрузку может спокойно выдерживать протез, как не допустить смещения сустава и т. д. Также физиотерапевт назначит пациенту программу упражнений для выполнения дома после выписки из больницы. Некоторые пациенты продолжают посещать физиотерапевта и после выписки домой.
Основные моменты, о которых следует помнить пациенту, находясь дома:
- кожа в области сустава всегда должна быть чистой и сухой. Менять повязки следует строго в соответствии с инструкциями врача.
- если после операции остались швы, которые необходимо снимать, то хирург даст больному особые указания относительно ухода за местом разреза и о правилах пользования ванной или душем.
- некоторым пациентам необходимо будет вернуться в больницу на рентген, чтобы врачи смогли посмотреть, как идет процесс заживления.
- если в области шва наблюдается покраснение, или из раны появляются какие-либо выделения, пациенту следует немедленно обратиться к врачу.
- при температуре тела свыше 38 градусов С также следует обратиться к врачу.
- в течение 3-6 месяцев после хирургии может наблюдаться отечность в области протеза (это нормально). Пациенту может быть рекомендовано при необходимости прикладывать лед к суставу несколько раз в день на 15-20 мин.
- в случае возникновения таких симптомов, как боль в груди или нехватка дыхания, пациенту следует немедленно обратиться к медикам: это могут быть признаки образования тромба.
Больному после выписки домой могут быть назначены следующие медикаменты:
- антикоагулянты – для предотвращения образования тромбов, которые могут привести к опасным для жизни последствиям
- антибиотики – для предотвращения риска возникновения инфекции в суставе.

Питание – еще одна важная составляющая домашней реабилитации после замены сустава. По возвращении домой пациент может питаться как обычно. Однако врач может порекомендовать следующее:
- начать прием определенных витаминов
- пополнить рацион железо-содержащими продуктами
- пить достаточно жидкости
- избегать потребления витамина К в больших количествах
- ограничить потребление кофе и алкоголя
- следить за весом (не допускать его резкого повышения)
1. Ступайте сначала не оперированной ногой
2. Затем ставьте на эту же ступеньку прооперированную ногу
3. Затем ставьте костыли
1. Опустите на нижележащую ступеньку костыли
2. Опустите на ступеньку прооперированную ногу
3. Затем опустите здоровую ногу

на каких стульях сидеть после эндопротезирования

На протяжении 3 месяцев после операции по эндопротезированию тазобедренного сустава пациенту следует придерживаться следующих правил:
1. Сидеть только в креслах или стульях, имеющих подлокотники
2. Не сидеть на слишком низких стульях
3. Не скрещивать ноги в коленях
4. Не сидеть дольше часа в одном положении
5. Следовать инструкциям физиотерапевта о том, как правильно садиться и вставать из кресла

Как правило, в течение недели после операции пациент передвигается по ступенькам с помощью костылей. За последующие 4-6 недель пациент полностью осваивает лестницу и может ею свободно пользоваться без какой-либо помощи.
То, когда пациент сможет водить машину, зависит от многих факторов, в том числе от типа коробки передач у автомобиля и стороны, с которой была произведена операция.
К вождению машины с автоматической коробкой передач пациент может вернуться в течение 4-8 недель после хирургии. А в случае, если у пациента машина с механической коробкой передач, и операция производилась на правом тазобедренном суставе, то садиться за руль можно только после разрешения врача. Сроки в каждом случае индивидуальны.
Данный вопрос пациенту следует обсудить непосредственно с врачом. В некоторых случаях рекомендуется половой покой до 4-6 недель, в иных случаях ограничений нет, при условии, что пациент будет выбирать безопасные для прооперированного сустава позиции.
Некоторые пациенты могут вернуться на рабочее место уже через 4 недели после операции, иным требуется до 10 недель на реабилитацию после замены сустава бедра. В данном случае все зависит от характера работы и прогресса, которого пациент сумеет добиться в процессе восстановления.
Следуя советам врачей, пациент сможет ускорить свое восстановление и в скором времени насладиться полноценной жизнью, полной движения и свободной от боли.

Подберите врача-ортопеда в вашем городе бесплатно онлайн:
Замена тазобедренного сустава
Отзывы об эндопротезировании тазобедренного сустава
Эндопротезирование: нюансы выздоровления

На самые актуальные вопросы по восстановлению после перенесенной операции по замене тазобедренного сустава отвечает заведующий лабораторией медэкспертизы и реабилитации при ортопедо-травматологической патологии РНПЦ медэкспертизы и реабилитации кандидат мед. наук Юрий Осипов
Гелина: После эндопротезирования сустава прошло 3,5 месяца, при отведении ноги в сторону при полной на нее нагрузке испытываю боль. Должно ли так быть?
Нина Галаева: Очень болит нога, хотя после замены тазобедренного состава прошло 2 года. Что может быть причиной?
Ю. О.: Если сохраняются боли в тазобедренном суставе после истечения позднего послеоперационного периода (спустя 3,5–4 месяца), необходима консультация специалиста и проведение дополнительных обследований. В первую очередь рентгенография тазобедренного сустава для выявления и исключения признаков нестабильности компонентов эндопротеза. Иногда боли вызывают хронические бурситы, тендиниты в местах прикрепления мышц, которые осуществляют движения в суставе.
Со временем неприятные ощущения исчезнут. Возможен еще один вариант: если человек до вмешательства болел в течение длительного периода (3–5 лет), зачастую в структуре кости преобладают явления остеопороза. Процесс отстройки кости очень длительный, поэтому такие симптомы болезни, как боль, могут сохраняться после операции.
Галина: Почему я чувствую в протезированной ноге жжение, словно ее крапивой отстегали, и онемение пальцев?
Ирина Калинина: Нет чувствительности в ноге — это восстанавливается?
Ю. О.: Такое нарушение чувствительности кожи, конечно же, может быть связано и с заболеванием позвоночника, если у пациента есть грыжи в пояснично-крестцовом отделе, вызывающие раздражение нервных корешков, отдающие в ногу боли или снижение чувствительности в зоне иннервации кожных покровов. Зачастую также в послеоперационный период из-за болевого синдрома у пациентов возникает ангиоспазм периферических сосудов, который порождает ощущение небольшой парестезии, онемение, покалывание — т. н. бегающие мурашки. Вам нужна консультация невропатолога в поликлинике по месту жительства и обследование на выявление неврологической патологии. Хирург должен осмотреть периферические сосуды.
Татьяна: После эндопротезирования болит шов и иногда сам сустав, хотя прошло уже 2 месяца. Какие процедуры можно применять на область шва?
Ю. О.: Физиопроцедуры всегда подбираются индивидуально и в комплексе с другими видами лечения. Если через 2 месяца после операции сохраняются боли, припухлость в области шва — вам необходимо обратиться за консультацией к врачу-травматологу или хирургу. После осмотра специалисты, если будут выявлены поздние осложнения со стороны послеоперационной раны, назначат вам необходимые лекарственную терапию, мази и физиотерапевтические процедуры.
Георгий Потылицин: После операции прошло 1,5 месяца. Нога не болит. Какую гимнастику нужно делать?
Ю. О.: Каждый пациент после эндопротезирования направляется на раннюю медреабилитацию в стационарное отделение, где его обучают принципам правильной ходьбы, пользованию техническими средствами (костылями, тростью), а также самостоятельным занятиям лечебной физкультурой.
В первые 1,5 месяца упражнения в основном направлены на укрепление силы и объема мышц, на восстановление подвижности суставов. На этом этапе реабилитации эффективны специальные автоматизированные тренажеры и гидрокинезотерапия — комплекс оздоровительных упражнений в бассейне под руководством инструктора ЛФК.
Нужно отметить, что нагрузка на оперированную ногу должна возрастать постепенно. В первый месяц — не более 30% от веса тела. Поэтому в этот период используются костыли, а также упражнения, которые направлены на формирование и восстановление мышечной силы и стереотипа ходьбы без полной нагрузки на ногу.
Прежде чем приступить к самостоятельным занятиям, комплекс необходимых упражнений нужно пройти с инструктором ЛФК, который обучит вас, как контролировать пульс, артериальное давление и правильное дыхание.
Принципы лечебно-профилактической гимнастики:
• выполнять упражнение для разминки суставов;
• использовать упражнения с диафрагмальным дыханием;
• фиксировать изометрическое напряжение только одной группы мышц, а те, что не участвуют в фиксации, расслаблять;
• плавно наращивать и снижать напряжение мышц;
• развивать чувство самоконтроля.
Галина Спиридонова: Хотелось бы узнать о правильном переходе на трость.
Ю. О.: При отсутствии противопоказаний переход на трость после т. н. цементного эндопротезирования тазобедренного сустава обычно разрешается через 2,5 месяца после вмешательства, при бесцементном — через 3. Помимо этого существуют операции с определенными техническими особенностями, при которых нет средних сроков перехода на ходьбу с тростью. Во всех случаях вопрос будет решаться индивидуально только после проведения контрольной рентгенографии и консультации специалиста в хирургическом центре, где проводилось вмешательство.
Опора на трость позволяет уменьшить нагрузку на оперированную ногу до 20% от веса тела. Трость носят в руке, противоположной эндопротезированному суставу. При положении стоя с рукой, опущенной вдоль туловища, ручка вертикально поставленной трости должна находиться на уровне середины запястья (самая близкая к ладони складка кожи). Первый шаг делают больной ногой, одновременно вынося вперед трость, опора на больную ногу сопровождается опорой на трость, затем здоровая нога шагает между тростью и больной ногой. Шаги должны быть среднего размера, ходьба в среднем темпе.
Читайте также:


