Дифференциальная диагностика абсцесса легкого с туберкулезом
Кавернозную форму туберкулеза легких необходимо отличать от полости абсцесса. Детальная оценка клинико-рентгенологической симптоматики болезни дает возможность в большинстве наблюдений поставить правильный диагноз. Так, для абсцесса легкого клинически характерно более острое начало с высокой, неправильного типа лихорадкой, ознобами и потами, напоминающее картину септического заболевания. Отхаркивание гнойной мокроты, иногда с запахом, выраженный лейкоцитоз (20 * 10 /л и более), сдвиг лейкоцитарной формулы влево, резко увеличенная СОЭ свидетельствует об абсцедировании.
В мокроте при абсцессе находят, наряду с эластическими волокнами, альвеолярного строения кристаллы гематоидина, холестерина и иглы жирных кислот, микобактерии не обнаруживают. Реакции на туберкулин отрицательные. Туберкулиновые реакции у больных кавернозным туберкулезом обычно положительные или гиперергические, отклонения от нормы со стороны крови менее выражены, а в мокроте довольно часто находят микобактерии туберкулеза.
Тени корней с обеих сторон изменены по типу реактивного аденита (размер их увеличен, структурные элементы не дифференцированы, контуры размыты). В окружающей ткани — гиперемия, которая при острых абсцессах может носить диффузный характер. Жидкое содержимое в полости отмечают чаще и в большем объеме, чем это свойственно туберкулезной каверне.
Абсцессу свойственна также динамичность процесса. Туберкулезная каверна отличается относительной стабильностью, сроки ее инволюции длительны. В стенке полости выявляют включения очагов, которые определяются также и в окружающей ткани.
Признаков реактивного аденита не документируют.
При дифференциальной диагностике необходимо учитывать анамнестические данные. Абсцесс легких часто возникает на почве пневмонии, травмы грудной клетки, поражений ребер, позвоночника, после удаления миндалин и др.
Особое место в клинической картине инфильтративного туберкулеза легких занимает наиболее тяжелая его форма — казеозная пневмония, которая в настоящее время встречается редко. Заболевание начинается быстро, напоминая крупозную пневмонию, брюшной тиф, сепсис. Лихорадка имеет гектический характер. Больные отмечают часто боли в груди, кашель с мокротой, одышку. При объективном исследовании обнаруживают симптомы дыхательной недостаточности, цианоз губ и…
Субплевральная локализация каверны создает более невыгодные условия для заживления, даже если каверна имеет эластический характер. Инволюция каверны осуществляется разными путями. У большинства подростков происходит постепенное уменьшение окна деструкции, фибротизации ее стенки, прорастания тяжами, идущими к центру полости, сморщивание и, наконец, полное ее исчезновение и образование звездчатого рубца с включением очагов. Наряду с указанным закрытым типом…
Облаковидный туберкулезный инфильтрат При лобите и перисциссурите обширный участок поражения легочной ткани анатомически ограничен в нижнем или верхнем отделе (в зависимости от локализации по долям) проекцией утолщенной междолевой плевры. Чаще поражаются верхние доли легких, особенно правого, реже наблюдают туберкулезные инфильтраты в средней и нижней долях. Вместе с тем у детей и подростков нижнедолевые локализации и…
Нередко туберкулезные каверны дифференцируют от эмфизематозных булл. Клинически буллы ничем не проявляются, но иногда могут быть причиной легочных кровотечений или спонтанного пневмоторакса. При рентгенологическом исследовании буллы определяют в виде тонкостенных, чаще множественных полостей, имеющих субплевральную локализацию. Формирование эмфизематозных булл, как правило, происходит в дистальных отделах верхушечных сегментов легких, где их верхний контур сливается с висцеральной…
Туберкулезная долевая пневмония а — рентгенограмма; б — схема. При поражении нижней доли правого и левого легких передние рентгенограммы документируют крупнофокусное образование неправильной формы с размытыми очертаниями, проекционно занимающее нижний отдел легочного поля. Для детальной оценки инфильтрата необходимо исследование в передней и боковой проекциях. Сопоставление передней и боковой рентгенограмм грудной клетки уточняет сегментарную локализацию,…
Хронические абсцессы легкого всегда являются неблагоприятным исходом острого нагноения. Принято считать, что не излеченный в течение 2 мес острый абсцесс следует относить к группе хронических легочных нагноений. Основными жалобами больного хроническим абсцессом легкого являются постоянный кашель с мокротой и частые рецидивы воспалительного процесса. После пневмонии и абсцеднрования может наступить ремиссия, во время которой мокрота остается слизистой или слизисто-гнойной. При обострении процесса она становится гнойной, ее количество возрастает от нескольких плевков до 500—1000 мл в сутки. Временами наблюдается кровохарканье.
Во время вспышки гнойного процесса заболевание протекает так же, как при остром абсцессе. Симптоматика бывает многообразной и зависит от размеров абсцесса, его локализации, состояния дренирующего бронха, а также реактивности организма больного. Частота рецидивов воспаления варьирует от 1—2 до 5—6 в течение года. После 2—3 обострений у многих больных начинает развиваться хроническая гнойная интоксикация, которая лишает их работоспособности. Часто отмечаются бледность кожных покровов, пастозность лица, анемия, кончики пальцев в виде барабанных палочек или часовых стекол, остеоаортропатия. Во время обострения возможно прогрессировать процесса и вместо одного возникает 2—3 абсцесса, а иногда развивается гангрена легкого.
Решающими для диагноза являются указание на перенесенный острый абсцесс легкого и рентгенологическое исследование. При последнем выявляется полость абсцесса, вокруг которой при обострении наблюдается воспалительная инфильтрация, а внутри — горизонтальный уровень жидкости.
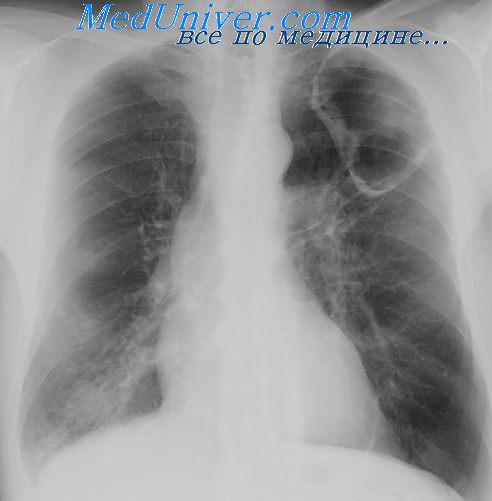
В большинстве случаев абсцесс легкого является осложнением пневмонии. Однако существуют и другие заболевания, осложняющиеся абсцедированием, равно как и некоторые болезни, протекающие под маской абсцессов.
Рак легкого вызывает нарушение бронхиальной проходимости. При центральной локализации (главный, долевые и сегментарные бронхи, постепенно усиливающаяся гиповентиляция создает благоприятную почву для вторичного воспаления. Наступающий ателектаз клинически проявляется симптомами пневмонии. Обтурация соответствующего бронха опухолью препятствует ликвидации воспалительного процесса, и в зоне ателектаза нередко возникают очаги гнойно-некротического расплавления. В дальнейшем заболевание протекает по типу острого абсцесса легкого. В подобных случаях для распознавания первопричины абсцедиронания обычно достаточно произвести бронхоскопию, чтобы обнаружить обтурацию опухолью магистрального бронха. Биопсия позноляет уточнить морфологический характер опухоли, так как при абсцессе легкого грануляции могут быть ошибочно приняты за опухолевую ткань.
Периферический рак легкого относительно редко приводит к блокаде крупного бронха и последующему ателектазу, поэтому долгое время протекает совершенно бессимптомно. Однако у некоторых больных в центре опухоли спонтанно возникает очаг распада, что рентгенологически может быть выражено как хронический абсцесс. Это так называемая первично-полостная форма рака. С другой стороны, в зоне расположения периферической опухоли возможна вспышка очага пневмонии с вовлечением в процесс опухолевой ткани и последующим ее распадом. Для установления правильного диагноза в таких случаях очень важно иметь четкие томограммы в прямой и строго боковой проекциях. При этом обычно удастся увидеть неровные бухтообразные края внутренней стенки полости, которая часто бывает сухой, без уровня жидкости. Отсутствие при этом клинической картины абсцедировання с большим основанием позволяет диагностировать периферический рак легкого. Примерно у 70—75% больных при аспирационной биопсии с помощью бронхиального катетера или прямой биопсией посредством волоконного бронхоскопа можно верифицировать диагноз цитологическим методом.
Туберкулезная каверна и абсцесс легкого рентгенологически имеют много общих признаков. В ряде случаев и клиническая картина остро возникшего туберкулезного поражения очень напоминает картину абсцесса. Дифференциальная диагностика при этом базируется на данных динамического рентгенологического исследования, при котором в caytiae специфического поражения на 2—3-й неделе выявляются признаки диссеминации. Обнаружение в мокроте микобактерий делает диагноз туберкулеза несомненным. Возможны сочетанные поражения туберкулезом и неспепифическим нагноением. Они встречаются сравнительно редко, но протекают чрезвычайно тяжело.
Нагноившиеся кисты легкого, чаще врожденные, в перидое острого нагноения очень трудно отличить от абсцесса. После прорыва содержимого кисты в бронх на рентгенограмме быстро появляется тонкостепная, четко очерченная полость с небольшой перифокальной инфильтрацией или даже без таковой. Однако этот признак не является надежным, так как при хроническом абсцессе могут наблюдаться аналогичные рентгеновские симптомы. Даже квалифицированное гистологическое исследование не всегда позволяет дифференцировать эти заболевания. Эхинококковая киста в стадии первичного нагноения практически неотличима от абсцесса. Лишь после прорыва кисты в бронх с мокротой могут отходнть хитиновые оболочки, на что указывает сам больной. Разумеется, важно учитывать указания о диагностированном прежде у больного эхинококкозе легкого.
Ограниченная эмпиема плевры в большинстве случаев не представляет больших трудностей для диагностики. Сложности возникают при расположении змпиемы в междолевой щели н особенно при ее прорыве в бронх. Основным методом дифференциальной диагностики является рентгенологическое исследование—послойные томограммы н бронхография.
С давних пор абсцессы и гангрена легкого относятся к так называемым пограничным заболеваниям, которые лечат как терапевты, так и хирурги. В соответствии с этой многолетней практикой выработали консервативиый н оперативный методы лечения. Было бы ошибкой противопоставлять их, но важио подчеркнуть принципиально важное положение: как только заподозрено абсцедирование пневмонии, лечебная тактика должна обсуждаться совместно с торакальным хирургом.
Дифференциальная диагностика абсцесса и гангрены лёгкого проводится с раком лёгкого, туберкулёзом, кистой, эхинококком, отграниченной эмпиемой плевры.
Рак лёгкого часто протекает с выраженными клиническими и рентгенологическими признаками острого лёгочного нагноения. Такая симптоматика свойственна распадающимся центральным или периферическим раковым опухолям, при которых нередко выявляются полостные формы, напоминающие абсцесс. Решающее значение в дифференциальной диагностике опухолевых и нагноительных заболеваний лёгких принадлежит эндоскопическим и рентгенологическим методам. При центрально расположенных раках диагноз устанавливается с помощью диагностической бронхоскопии и прямой биопсии патологически изменённой ткани лёгкого. При периферических формах рака проводится пункционная биопсия патологической зоны в лёгком. В диагностически неясных случаях возможно выполнение диагностической торакотомии.
Туберкулёз лёгких. Особые трудности представляет дифференциальная диагностика острого абсцесса и гангрены лёгких с кавернозной формой туберкулёза. Клинические проявления этих заболеваний во многом схожи. Дифференциальная диагностика основывается главным образом на данных динамики патологического процесса в лёгких и обнаружении в мокроте микобактерий туберкулёза. Их выявление разрешает все сомнения.
Нагноившаяся киста лёгкого. Инфицирование кисты чаще всего происходит бронхогенным путём. Ведущее место в дифференциальной диагностике кист и абсцессов лёгкого принадлежит рентгенологическому исследованию. В отличие от абсцесса, полость нагноившейся кисты на рентгенограммах имеет шаровидную и овальную форму с тонкими ровными стенками. При этом окружающая кисту лёгочная паренхима в ранние от начала нагноения сроки не изменена.
Эхинококк лёгкого. Нагноение при эхинококке лёгкого может развиваться вокруг эхинококковой кисты или в самой кисте. Клиническая картина нагноившегося эхинококка лёгкого очень напоминает клинику абсцесса. Обнаружение в мокроте обрывков хитиновой оболочки паразита, наличие эхинококка в анамнезе, постановка специфических серологических реакций (реакция латекс-агглютинации, аллергическая проба Каццони) помогает установить правильный диагноз. Очень часто при рентгенологическом исследовании хорошо видна тень хитиновой оболочки эхинококка.
Отграниченная эмпиема. Разграничить пиопневмоторакс и абсцесс лёгкого позволяет чаще всего только тщательный анализ рентгенологических данных. В пользу пиопневмоторакса свидетельствует очень широкий горизонтальный уровень (до 10 см), обязательно достигающий внутренней поверхности грудной клетки.
Основным методом лечения острых воспалительных заболеваний лёгких является консервативная терапия. При её неэффективности или развитии острых осложнений (лёгочное кровотечение) проводится хирургическое вмешательство.
Терапия острых нагноений лёгких должна быть комплексной и строиться по следующим основным направлениям:
1. Максимально полное и, по возможности, постоянное дренирование гнойного очага в лёгком.
2. Рациональная антибактериальная терапия.
3. Стимуляция защитных сил организма.
В начальных стадиях заболевания используют санацию трахеобронхиального дерева и гнойника в лёгком с помощью постурального дренажа (дренаж положением), ингаляций и интратрахеальных вливаний антисептиков, ферментов, антибиотиков. Улучшению условий дренирования гнойной полости способствует применение комплекса лечебной физкультуры, массаж грудной клетки.
Если такая терапия в течение 5-7 дней оказывается неэффективной, применяют более активные инструментальные способы санации гнойника в лёгких. Фибробронхоскоп или управляемый рентгеноконтрастный катетер вводят в сегментарный бронх, дренирующий абсцесс или непосредственно в полость абсцесса. Производят аспирацию гнойного содержимого, промывание полости гнойника антисептиками и заканчивают введением в неё антибиотиков и протеолитических ферментов. Повторное проведение такой санации позволяет также контролировать выраженность воспалительных изменений и эффективность проводимого лечения.
При периферически расположенных абсцессах лёгких в первой фазе их течения, когда ещё не наступил прорыв гнойно-некротических масс в просвет бронхиального дерева, дренирование гнойника осуществляют через грудную клетку путём пункции или введения постоянного катетера при торакоцентезе в полость абсцесса. Через катетер эвакуируется содержимое и вводятся лекарственные препараты.
Антибиотики назначаются с учётом характера и чувствительности микрофлоры абсцесса. Для получения должного эффекта и достижения высокой концентрации антибиотиков в зоне гнойника необходимо назначать два или три антибиотика с различным спектром действия в их максимальных концентрациях. Предпочтительным для достижения этого является сочетанное введение препаратов различными путями: непосредственно в полость гнойника, эндобронхиально и парентерально. Внутритканевой электрофорез предусматривает введение назначенного антибиотика по принципу электроэллиминации – перемещение в ткани лёгкого антибиотиков, введенных внутривенно путём воздействия на грудную клетку больного в области гнойника поля постоянного электрического тока. Высокой эффективностью отличается также эндолимфатический путь введения антибиотиков.
Для коррекции метаболических расстройств больному с абсцессом и гангреной лёгкого необходимо рациональное полноценное питание с достаточным количеством белков и витаминов, парентеральное введение белковых препаратов (плазма, альбумин, протеин), ионных растворов, глюкозы. Назначаются анаболические стероиды (неробол, ретаболил), пиримидиновые производные (оротат калия, метилурацил). Иммунотерапия включает введение антистафилококкового анатоксина, гипериммунной антистафилококковой плазмы, гамма-глобулина и др. По показаниям назначают сердечные препараты, обезболивающие и другую симптоматическую терапию.
В последнее время для устранения гипоксии различного генеза у больных с абсцессами и гангреной лёгкого широко используется гипербарическая оксигенация (ГБО). Её использование изменяет метаболический фон, на котором протекает нагноительный процесс в лёгком, стабилизирует жизненно важные функции, повышает возможности механизмов естественной детоксикации организма.
Методы хирургического лечения гнойников лёгкого делятся на две группы: дренирующие операции и резекции лёгкого. Помимо установления дренажной трубки с помощью торакоцентеза дренирование гнойника осуществляется также путём торакотомии и пневмотомии. Дренирующие операции менее продолжительны и намного менее травматичны, чем резекции, однако их эффект выражен далеко не всегда.
При острых абсцессах лёгких необходимость выполнения больших хирургических вмешательств бывает сравнительно редко – при обильных лёгочных кровотечениях или при прогрессировании гнойного процесса на фоне интенсивного лечения. Наиболее приемлемыми операциями в этом случае являются лобэктомия или пневмонэктомия. При наличии больших секвестров лёгочной ткани сохраняет своё значение пневмотомия, хотя после неё часто образуются стойкие остаточные полости и бронхиальные свищи, для ликвидации которых требуется повторное вмешательство в виде торакопластики и мышечной пластики.
Хронический абсцесс лёгкого, как правило, требует для полного излечения только радикальной операции. Желательно её проведение в период ремиссии. Выполняется в зависимости от объёма поражения атипичная резекция лёгкого, сегментэктомия, лобэктомия и пульмонэктомия.
Бронхоэктазии или бронхоэктазы - стойкие патологические расширения просвета средних и мелких бронхов с нарушением эвакуации бронхиального секрета и развитием воспаления в стенках бронха и окружающих тканях.
Заболевание возникает наиболее часто в молодом возрасте (10-30 лет). Женщины и мужчины болеют одинаково часто.
I. По происхождению: а) первичные (врождённые, приобретённые; б) вторичные.
II. По распространению: а) односторонние; б) двусторонние (с указанием сегмента, доли, стороны поражения.
III. По морфологическим особенностям: а)цилиндрические; б) мешотчатые; в) смешанные.
IV. По наличию или отсутствию ателектаза: а) ателектатические; б) без ателектаза.
V. По стадиям заболевания: I, IIa, IIб, IIIа, IIIб.
VI. По течению: а) период ремиссии; б) период обострения.
VII. По осложнениям: а) неосложнённые; б) осложнённые (кровотечение, эмпиема плевры, пиопневмоторакс, амилоидоз и т.д.).
При профилактической флюорографии полостные изменения в легких выявляются редко. Прежде всего следует исключить туберкулез легких. Поэтому клинико-рентгенологическое исследование таких больных должно проводиться только в противотуберкулезном учреждении. Деструктивные изменения, протекающие с выраженной клинической симптоматикой и выявляемые при диагностической флюорографии, чаще обусловлены абсцедирующей пневмонией или нагноившейся кистой. Полостная форма рака длительное время может иметь инапперцептное течение, поэтому нередко выявляется при проверочной флюорографии и диагностируется в противотуберкулезном учреждении. Воздушные неосложненные кисты имеют характерную рентгенологическую картину и легко распознаются уже в флюорографическом кабинете. Совершенно своеобразная картина наблюдается, когда в пре-формированной легочной полости поселяется гриб — чаще всего Aspergillus fumigatus. Образуется так называемая аспергиллема (мицетома). Непросто иногда бывает отличить от туберкулезной каверны и участок бул-лезной эмфиземы. Реже ошибаются врачи, принимая за внутрилегочную полость диафрагмальную грыжу.
Абсцесс легкого. Абцесс — Это полость, заполненная гноем и отграниченная от окружающих тканей пиогенной мембраной. В легочной ткани абцесс развивается как осложнение пневмонии, реже — в результате заноса инфекции лимфогематогенным путем или с инородным телом. Острым называют быстро развивающийся абсцесс, сопровождающийся резко выраженными местными воспалительными изменениями и нарушением общего состояния. В первой фазе — расплавления легочной ткани и формирования полости — .клиническая картина соответствует острой пневмонии с фебрильной температурой, обильными потами, высокой СОЭ (до 40—60 мм/ч) и лейкоцитозом со сдвигом лейкоцитарной формулы влево. У большинства больных наблюдается кашель с мокротой. Во второй фазе прорыв абсцесса в бронх сопровождается отделением зловонной гнойной мокроты, после чего температура снижается.
Медленно протекающий абсцесс при маловыраженных общих и местных симптомах гнойного воспаления и с давностью заболевания свыше 3 мес считается хроническим. Именно хронический абсцесс труднее всего дифференцировать от инфильтративного туберкулеза в фазе распада и полостной формы рака. При этих заболеваниях сходны возрастно-половая структура (чаще всего болеют мужчины в возрасте старше 40 лет), локализация и форма поражения (солитарное затемнение в верхней доле, несколько чаще справа). Уровень жидкости, характерный для острого абсцесса, при хроническом встречается значительно реже, почти с той же частотой, как в раковой или туберкулезной полости. Чем больше и неравномерней толщина стенок полости, тем больше вероятность абсцесса или рака и меньше — туберкулеза.
Наши наблюдения не совпадают с данными тех авторов, которые считают, что при абсцессе чаще, чем при туберкулезе, удается контрастировать полость при подведении к ней катетера во время бронхографии. С помощью управляемого катетера конструкции А. А. Криштафович'а нам, как правило, удается ввести контрастное вещество в полость при любом из двух анализируемых заболеваний. Мы пользуемся этим для получения промывной жидкости непосредственно из полости с дальнейшим цитологическим и бактериологическим ее исследованием. Это методика высоко информативна, но требует от рентгенолога определенного навыка. Проводимые таким методом бронхографии или, точнее, трансбронхиальные кавер-нографии показали, что туберкулезная каверна, так же как и абсцесс, может дренироваться сразу несколькими деформированными бронхами. Внутренние и наружные стенки абсцесса на томограммах могут представляться и ровными, и неровными. Секвестры в абсцессах могут выглядеть так же. как казеоз в каверне. Поэтому при стойком отсутствии бацилловыделения больным с полостью в легком следует провести пробную интенсивную неспецифическую терапию. При отсутствии эффекта от нее применяют инвазивные методы диагностики — трансбронхиальные и трансторакальные. Исключив рак, следует приступать к интенсивной противотуберкулезной терапии.
Большую помощь в дифференциальной диагностике деструктивного туберкулеза, полостного рака и хронического абсцесса может оказать ретроспективное изучение флюорограмм. Для полостной формы рака на флюоро-грамме, произведенной примерно за год до выявления заболевания, характерными являются те же изменения, что и при обычном периферическом раке: маленькое округлое образование или неравномерной толщины полоски. На месте туберкулезной полости можно обнаружить группу очагов или инфильтрату на месте абсцесса — неизмененную легочную ткань или умеренный локальный фиброз. И, наконец, на месте нагноившейся воздушной кисты — тонкостенную кольцевидную тень.
Полостная форма периферического рака. Каверна как первое проявление периферического рака легкого наблюдается примерно у 2—3 % больных, хотя участки деструкции в опухолевых узлах встречаются значительно чаще — у 10—12 % больных. Описывают распад и в центрально расположенных опухолевых узлах, но о частоте таких явлений в литературе сведений нет. Некоторые авторы вообще отрицают подобную возможность. Причиной развития участков деструкции в опухоли и раковой каверны является центральный ишемический некроз опухолевой ткани, который сводит к нулю результаты пункционной биопсии, если игла попадает не в край, а в центр округлого образования. Появление и величина участка деструкции в опухоли не зависят ни от ее размеров, ни от длительности существования. Чаще распад наблюдают при плоскоклеточном и недифференцированном раке. Обследование больного с раковой каверной в легком, как правило, проводится в противотуберкулезном диспансере, потому что при выявлении полости в легком прежде" всего следует исключить туберкулез, так же как при выявлении округлого образования, долевого и сегментарного затемнения или увеличения одного из корней легких прежде всего необходимо исключить рак. Дифференциальная диагностика проводится в стационаре, особенно при отсутствии клинических признаков абсцесса или выделения с мокротой микобактерий туберкулеза. Среди части врачей распространено ошибочное мнение, что раковая каверна в легком — это признак осложненного, инкура-бельного течения опухолевого процесса. На самом деле раковая каверна при плоскоклеточной форме опухоли является таким же показанием к срочному хирургическому лечению, как и любая периферическая карцинома без признаков отдаленного метастазирования. Поэтому промедление при проведении дифференциальной диагностики может роковым образом сказаться на судьбе больного.
Клинические и лабораторные признаки раковой каверны те же, что и при других формах периферического рака легкого. Это, прежде всего, мужской пол, возраст старше 40 лет, неосознанное, не заметное для больного начало заболевания, прогрессирование изменений в легких по данным ретроспективного изучения флюорограмм и в период между выявлением патологических изменений и госпитализацией больного, отрицательные проба Манту с 2ТЕ и серологические реакции с туберкулезным антигеном, стойкое повышение уровня фибриногена в сыворотке крови. Очень важными являются результаты рентгенологического исследования. Чем шире и неравномерней стенка полости, тем более вероятна злокачественная природа процесса. Выделяют 3 варианта рентгенологических проявлений полостной формы рака легкого. Первый, наиболее известный в клинической практике,— периферическая опухоль с распадом. Обычно это крупное образование, неправильной округлой формы с частично резкими, а на отдельных участках — нерезкими, бугристыми или лучистыми контурами. При отторжении участков некроза опухолевой ткани через дренирующий бронх образуется полость, внутренние контуры которой имеют неровные бухтообразные очертания с бугристыми выступами. Форма полости может длительно сохраняться несмотря на заметное увеличение размеров округлого образования. Жидкость в такой полости мы ни разу не наблюдали. Второй, более редкий, вариант полостного рака встречается при значительном разрушении центральной части опухоли. При этом на рентгенограмме на фоне практически неизмененной легочной ткани определяется полость с резкими наружными и внутренними контурами. Контур внутренней стенки обычно волнистый. Нередко наблюдается жидкость в полости. Характерным признаком для полостной формы рака считается стабильно существующее секвестрообразное утолщение на одном участке внутренней стенки, в то время как при туберкулезе и абсцессе такие утолщения весьма изменчивы в течение нескольких дней. Третий вариант — рост раковой опухоли из стенки туберкулезной каверны, остаточной полости абсцесса или воздушной кисты легкого был известен уже в конце 19 в., но до сих пор встречается редко. Диагноз устанавливают на основании быстрого утолщения одной из стенок полости и прогрессирующего роста секвестроподобного образования внутренней стенки, постепенно заполняющего полость. При этом отмечаются клинические симптомы — кашель, кровохарканье, субфебрильная температура, увеличение СОЭ.
При центральном раке иногда наблюдаются нагноения полости в зоне нарушения вентиляции. Эти полости никогда не имеют признаков, свойственных полостной форме прнферического рака. Применение неспецифической антибактериальной терапии в этих случаях приводит к частичному рассасыванию воспалительных изменений и закрытию полости, что может стать причиной диагностической ошибки. Следует отметить, что при полостной форме рака обнаружение у больного в легких следов перенесенного туберкулеза нередко приводит к неоправданно длительной противотуберкулезной терапии. В этих случаях пробный курс специфического лечения должен быть интенсивным, но кратковременным — не более 2—3 нед.
При полостной форме рака дренирующий бронх, как правило, заполнен отторгающимися некротическими массами. Поэтому при бронхографии обнаруживают культю бронха, такую же, как при обычном периферическом раке без заметных деформаций остальных бронхиальных ветвей, в то время как при туберкулезе и длительно существующем абсцессе наблюдаются признаки деформирующего бронхита различной степени выраженности вплоть до мелких бронхоэктазов. Ввести контрастное вещество в раковую каверну обычно не удается. При аспирационной биопсии иногда в смывах находят раковые клетки, но более надежным диагностическим методом является пункционная трансбронхиальная или трансторакальная биопсия стенки полости под контролем рентгенотелевидения.
Кисты легких. Кистой называется патологическая полость в органе стенка которой образована фиброзной тканью и изнутри выстлана эпителием или эндотелием. Если стенка полости не выстлана эпителием, то такую кисту называют ложной. Кисты легких непаразитарного происхождения возникают в связи с пороками развития органов дыхания, а также на почве деструктивных туберкулезных и неспецифических воспалительных процессов и травм От туберкулезной каверны (кавернозного туберкулеза) обычно приходится дифференцировать одиночные кисты, как ложные постпневмонические и посттуберкулезные, так и истинные — преимущественно врожденные. Необходимость в дифференциальной диагностике чаще всего возникает после нагноения кисты, вызванного воспалительным процессом в легком или бронхах. До этого солитарные кисты, за исключением гигантских, ничем себя не проявляют ни клинически, ни рентгенологически, и только при ретроспективном изучении флюорограмм, в особенности при их фотоувеличении, можно на месте получившей рентгенологическое отображение полости обнаружить тонколинейную овальную или полуовальную тень. В остальном рентгенологические и клинические проявления нагноившейся кисты мало чем отличаются от картины абсцесса легкого. Отличать кисту от абсцесса и туберкулезной каверны необходимо для правильного выбора метода лечения и определения показаний и сроков для хирургического вмешательства. Рассчитывать на полное исчезновение кисты без операции не приходится, так как киста обладает хорошо выраженной стенкой. В то же время периодические воспаления и нагноения кисты ведут к развитию пневмосклероза и бронхоэктазов в окружающей легочной ткани. Рентгенологические признаки неосложненной воздушной кисты хорошо известны. Это — тонкостенная полость с ровными резкими внутренними и наружными контурами, расположенная среди неизмененной легочной ткани. Ложные кисты также проявляются в виде тонкостенных полостей, но форма их чаще бывает неправильной, с множественными выступами и карманами, иногда перегородками внутри. Стенки полости имеют неравномерную толщину, внутренние их контуры ровные, а наружные — неровные. В окружающей ткани наблюдаются фиброзные изменения.
Ампулированные бронхоэктазы. Это колбовидные расширения бронха на ограниченном участке. Если ширина их свыше 0,5 см, то на томограмме ампулированные бронхоэктазы могут выглядеть, как изолированные полости
От воздушных кист при кистозной дисплазии легкого и бронхоэктазов приходится дифференцировать буллезную эмфизему. При этом во многих случаях отличить полости дегенеративно-дистрофического происхождения друг от друга и выделить среди них у больного туберкулезом специфическую каверну практически невозможно. В этих случаях окончательно разрешить все сомнения может только бактериовыделение либо гистологическое исследование резецированного препарата легкого.
Одиночные или множественные полости в легких встречаются при гра-нулематозе Вегенера. В этих случаях правильный диагноз устанавливают на основании сочетанного поражения ушей, носа, горла, почек, легких и подтверждают биопсией.
Аспергиллема (аспергиллезная мицетома) — это плотное сплетение мицелия (биссус) плесневого гриба, поселившегося в преформированной легочной полости — воздушной кисте, очищенной туберкулезной каверне или ложной кисте. Главной особенностью аспергиллемы является прослойка воздуха между биссусом и стенкой полости. Биссус иногда частично прикреплен к стенке полости, а иногда свободно лежит в ней, перемещаясь при изменении положения тела. Это перемещение удается зафиксировать томогра-фически. Иногда грибы из рода Aspergillus поселяются в жидкости, заполняющей ретенционную кисту, но такое образование аспергиллемой не называют. Аспергиллема — в настоящее время нередкое заболевание. О ее существовании нужно помнить, знать ее характерную рентгенологическую картину и своевременно решать вопрос о необходимости хирургического лечения больного, особенно при клинических проявлениях заболевания — кровохарканьи, похудании, повышенной температуре тела.
Читайте также:


