Фиброзно кавернозный туберкулез отличается от цирротического
Кавернозный туберкулез характеризуется наличием тонкостенной каверны с незначительным (или отсутствием) перифокальным воспалением, единичных очагов, расположенных в окружающей легочной ткани, и малосимптомным клиническим течением.
Фиброзно-кавернознйй туберкулез — хронический деструктивный процесс с наличием выраженного фиброза в капсуле каверны и в окружающей ее легочной ткани, а также множественных очагов бронхогенного обсеменения. Клинически эта форма туберкулеза протекает волнообразно с периодами обострений и ремиссий или неуклонно прогрессирует.
Больные кавернозным и фиброзно-кавернозным туберкулезом среди впервые выявленных больных составляют 5—6%, а среди больных активным туберкулезом, наблюдающихся в диспансера — 8—10 %. Кавернозный туберкулез выявляется в редких случаях, так как он обычно образуется в процессе химиотерапии из других форм.
Кавернозный и фиброзно-кавернозный туберкулез легких диагностируют в основном у взрослых. У детей первичный туберкулезный комплекс и туберкулез внутригрудных лимфатических узлов редко осложняются распадом с образованием каверны.
Фиброзно-кавернозный туберкулез является основной причиной смерти больных туберкулезом.
Патогенез. Образование каверны связано с расплавлением казеозных масс в пневмоническом фокусе и отторжением их в бронх (пневмониогенная каверна). В ряде случаев каверна образуется в результате инфицирования МБТ бронхоэктаза или туберкулезной язвы стенки бронха (бронхогенная каверна). Образование полости распада с последующим формированием каверны возможно при прогрёссировании любой формы туберкулеза органов дыхания.
В участке казеоза при инфильтративном туберкулезе в ответ на размножение микобактерий грануляционная ткань и казеозные массы инфильтрируются лимфоцитами и полинуклеарами, выделяющими протеолитические ферменты. Происходит гнойное, расплавление казеозных масс и структур легкого. После их отторжения в бронх в участке казеоза образуется полость, которая через бронх заполняется воздухом. Стенка такой полости состоит из 2 слоев: слоя казеозно-некротических масс и узкого слоя специфических грануляций. Этот этап деструктивного процесса рассматривается как инфильтративный туберкулез в фазе распада. Только с появлением в стенке 3-го, наружного, соединительнотканного слоя (сначала прерывистого, а затем сплошного) полость считается каверной (рис. 48).

Стенка каверны находится под постоянным напряжением растягивающей ее легочной ткани, поэтому размеры каверны всегда больше объема разрушенного участка легкого.
Из каверны воспаление распространяется на слизистую оболочку дренирующего ее бронха. При контактном пути распространения поражается устье бронха, при бронхогенном — крупные бронхи. Наличие туберкулезного воспаления бронха оказывает существенное влияние на состояние каверны. При ухудшении дренажной функции бронха в результате его частичного или полного закрытия задерживается очищение каверны от казеозных масс, что способствует прогрессированию воспаления и увеличению каверны в объеме (рис. 49).

При инволюции каверны происходит сморщивание фиброзного слоя капсулы, сближение стенок каверны и образование рубца. Рубцеванию каверны может предшествовать заполнение ее грануляционной тканью или лимфой, казеозом, которые частично рассасываются, прорастают соединительной тканью и образуют рубец: Одно из условий рубцевания — закрытие дренажного бронха, в результате чего воздух в каверне рассасывается, давление в ней становится меньше, чем в окружающей ткани, и она спадается.
Если фиброзная стенка каверны препятствует ее сморщиванию, то возможно заполнение каверны казеозными массами, лимфой и формирование туберкулемы. При функционирующем дренажном бронхе каверна, освободившись от казеозного и грануляционного слоев, превращается в полость с эпителизированной изнутри фиброзной стенкой (рис. 50).

Прогрессирование туберкулеза происходит в результате распространения инфекции из каверны по бронхам илй лимфатическим сосудам в окружающие каверну ткани. Возникающие при этом очаги имеют тенденцию к слиянию в фокусы и образованию новых каверн. При тесном расположении каверн перегородки между ними разрушаются и формируются многокамерные гигантские туберкулезные полости. В результате воспаления бронхов, лимфатических сосудов формируется фиброз в стенке каверны и окружающей ее ткани. В легких нарастают необратимые структурные и функциональные изменения, препятствующие эффективному действию противотуберкулезных препаратов и репаративным процессам. Такую форму туберкулеза называют фиброзно-кавернозным туберкулезом легких.
Дальнейшее прогрессирование фиброзно-кавернозного туберкулеза происходит по пути появления новых каверн или увеличения, старых, соединительнотканного уплотнения всех структур легкого, деформации и деструктивных изменений бронхов и сосудов, распространения инфекции по бронхам. У больных появляются такие осложнения, как туберкулез верхних дыхательных путей, серозных и мозговых оболочек, мочеполовых и других органов, формирование легочного сердца, возникают легочное кровотечение, спонтанный пневмоторакс, бронхит, амилоидоз.
Специфическая химиотерапия изменяет рецидивирующее течение фиброзно-кавернозного тебуркулеза легких и при длительном ее применении возможна стабилизация процесса. Каверна может уменьшиться в размере, зарубцеваться или превратиться в щелевидную полость. Дальнейшее течение туберкулезного процесса будет определяться выраженностью рубцовой трансформации легочной ткани.
Патологическая анатомия. Сформированная каверна имеет трехслойную стенку. 1-й, внутренний слой образован гнойными творожистыми массами, содержащими большое количество МБТ; 2-й, средний — грануляционной тканью; 3-й, наружный — соединительнотканный слой, постепенно переходящий в легочную ткань. Развитие того или иного слоя зависит от давности заболевания, стадии процесса. Свежие прогрессирующие каверны имеют широкий казеозно-некротический, внутренний слой. В затихающих под влиянием химиотерапии кавернах некротический слой почти отсутствует. Для каверны с большим сроком давности характерно преобладание соединительнотканного слоя (фиброзная каверна).
Внутренняя поверхность стенки каверны обычно неровная, полость поделена на камеры балками, содержащими сосуды, которые могут служить источником кровотечения. На поверхности стенки небольшое слизисто-гнойное содержимое с крошками казеоза.
В каверну открываются один-два и более бронхов, просвет их сужен в результате воспаления или рубцовой деформации. Перибронхиальная ткань инфильтрирована клеточными элементами.
От каверны в легочную ткань, к корню легкого и к плевре идут фиброзные тяжи, в них обнаруживают туберкулезные очаги.
После длительной химиотерапии стенка каверны может очиститься от казеоза, грануляционная ткань замещается соединительной тканью, в дренажных бронхах исчезает воспаление. Внутренний слой стенки каверны частично или полностью выстилает эпителий. Такие каверны называют санированными.
Фиброзно-кавернозный туберкулез отличается от кавернозного массивными фиброзными изменениями в стенке и в легочной ткани вокруг каверны, по ходу бронхов и в корне легкого, наличием очагов, фокусов и свежих полостей распада при прогрессирующем течении. Обнаруживаются цилиндрические и мешотчатые бронхоэктазы с гнойным содержимым, сосуды легочной артерии сужены и частично облитерированы, сосуды бронхиальной артерии, наоборот, расширены, особенно в области стенки каверны (рис. 51).

Симптоматика. В большинстве случаев кавернозный туберкулез легких диагностируют у больных, длительно принимающих противотуберкулезные препараты, что приводит к стабилизации туберкулезного процесса. Поэтому довольно часто заболевание у них протекает бессимптомно или со слабо выраженными симптомами интоксикации в виде повышенной утомляемости, снижения аппетита, неустойчивой температуры тела.
Для больных с впервые выявленным фиброзно-кавёрно§ным туберкулезом легких характерны жалобы на общую слабость, недомогание, сниженный аппетит, похудание, при тяжелом течении заболевания — резкую слабость, ночные проливные поты, одышку, высокую температуру тела.
Однако чаще, даже в период вспышки, у больных отмечают умеренные симптомы интоксикации, кашель с небольшим количеством мокроты до 50—100 мл в сутки, иногда с примесью крови, одышку. При осмотре выявляют западание межреберных промежутков, над- и подключичных ямок, опущение плеча на стороне поражения. При значительном сморщивании легкого можно определить смещение органов средостения в пораженную сторону.
Над пораженным легким перкуторно определяется укороченный легочный звук, указывающий на фиброзное уплотнение легкого и плевры, выслушивается бронхиальное дыхание, обычно ослабленное из-за склеротического уплотнения плевры и слабой дыхательной экскурсии легких. При фиброзном уплотнении верхней доли, ее сморщивании можно выслушать громкое бронхиальное дыхание. Над каверной, особенно после покашливания, выслушиваются влажные разнокалиберные хрипы.
В период ремиссии заболевания больных беспокоят одышка, кашель с мокротой, обусловленные пневмосклерозом, неспецифическим бронхитом, бронхоэктазами. Ремиссия при фиброзно-кавернозном туберкулезе — неустойчивое состояние, которое сменяется очередной вспышкой с характерными для этой формы симптомами.

При кавернозном туберкулезе обычно определяется одна каверна, а вокруг нее незначительные фиброзные изменения и единичные очаговые тени. Каверна круглой или овальной формы, обычно не более 4 см в диаметре. Толщина стенки каверны 2—3 мм, внутренний ее контур четкий, наружный чаще неровный, размытый, если сохранилось перифокальное воспаление. Каверны небольшого диаметра (менее 2 см), с тонкой капсулой склонны к рубцеванию или заполнению.
Изменения в окружающей каверну легочной ткани незначительные, если она сформировалась на месте туберкулемы и очагового туберкулеза. Склероз и очаги чаще выявляются вокруг каверны, развившейся из инфильтративного или диссеминированного туберкулеза лёгких.

Каверны чаще выявляются в верхних отделах легких. В связи с тем что при прогрессировании туберкулеза распространение воспалительных изменений происходит апико-каудально, в нижних отделах легочных полей обнаруживаются полиморфные очаговые и фокусные тени, выявляется локальная или диффузная фиброзная тяжистость с участками повышенной прозрачности легочной ткани, обусловленной эмфиземой.
Фиброзно-измененные корни легких деформированы. При большом фиброзном сморщивании легкого смещается средостение, уменьшается величина легочного поля, суживаются межреберные промежутки. В противоположном легком в среднем и нижнем отделах по периферии определяются очаги бронхогенного обсеменения, которые в случае прогрессировании образуют фокусы, полости распада.
При двустороннем фиброзно-кавернозном туберкулезе каверны обнаруживаются обычно в верхних отделах легких, где также выявляются различной степени выраженности фиброзные изменения верхних долей легких. Соответственно в нижних отделах повышается прозрачность легочных полей.
Туберкулинодиагностика. У больных кавернозным туберкулезом реакции на туберкулин умеренно выражены. У больных фиброзно-кавернозным туберкулезом чувствительность к туберкулину различна: от положительной при ремиссии процесса до слабоположительной и даже отрицательной при прогрессирующем течении.
Лабораторные исследования. У больных с впервые выявленным кавернозным и фиброзно-кавернозным туберкулезом МБТ в мокроте обнаруживаются многократно и в большом количестве. Однако у больных кавернозным туберкулезом, сформировавшимся на фоне лечения, для выявления возбудителя необходимо использовать различные методы исследования на бактериальные и L-формы, потерявшие способность к росту на обычных питательных средах.
У больных фиброзно-кавернозным туберкулезом МБТ в мокроте обнаруживаются обычно на протяжении всего заболевания. Микобактерии у большинства больных устойчивы к противотуберкулезным препаратам, что следует учитывать при назначении химиотерапии.
Гемограмма у больных кавернозным туберкулезом чаще без отклонений от нормы, только у нелеченых больных наблюдаются незначительное увеличение количества палочкоядерных нейтрофилов, снижение лимфоцитов и повышение СОЭ. У больных фиброзно-кавернозным туберкулезом в период обострения увеличивается количество лейкоцитов до (12—20)*10 9 /л и палочкоядерных нейтрофилов, снижается количество эозинофилов и лимфоцитов, значительно (до 30—50 мм/ч) увеличивается СОЭ. В моче в период вспышки заболевания — небольшая протеинурия, единичные лейкоциты и эритроциты. Осложнение туберкулеза легочным кровотечением амилоидозом внутренних органов вызывает анемию. У больных существенно изменяются показатели функции печени, почек, эндокринных желез, желудка и кишечника.
Бронхоскопическое исследование. Туберкулез бронха — нередкое осложнение фиброзно-кавернозного туберкулеза, обнаруживаемое при бронхоскопии у 10—20% больных. Он возникает в результате распространения МВТ из каверны по бронхам. Наряду с этим наблюдается неспецифический эндобронхит, особенно выраженный при наличии бронхоэктазов и неспецифической микрофлоры. Иногда поражаются трахея и гортань.
При кавернозном туберкулезе воспалительных изменений в бронхах при бронхоскопии, как правило, не обнаруживают, так как больные до этого принимали противотуберкулезные препараты.
Исследование функций дыхания и кровообращения. У больных кавернозным туберкулезом функции внешнего дыхания, сердечно-сосудистой системы обычно не изменяются. Нарушения можно выявить только при изучении регионарных в зоне каверны функций вентиляции и кровообращения. Напротив, для больных фиброзно-кавернозным туберкулезом характерно ухудшение показателей внешнего дыхания и кровообращения с возникающими при этом снижением окислительных процессов, гипоксией и гипо-ксемией, нарушением многих видов обмена веществ. Развивающиеся легочное сердце и легочно-сердечная недостаточность могут быть причиной смерти больных фиброзно-кавернозным туберкулезом легких.
Диагностика кавернозного и фиброзно-кавернозного туберкулеза легких не вызывает больших затруднений, поскольку у большинства больных в анамнезе имеются указания на туберкулез, в мокроте обнаруживались МВТ и известны результаты противотуберкулезной терапии. У больных с впервые выявленным кавернозным и фиброзно-кавернозным туберкулезом необходимо учитывать постепенное развитие заболевания, несоответствие скудных жалоб большим деструктивно-склеротическим изменениям легочной ткани. Наличие очагов, фиброзной тяжистости вокруг каверны — важные рентгенологические признаки туберкулеза. У больных, не леченных противотуберкулезными препаратами, в мокроте обнаруживаются МВТ. Отсутствие бактериовыделения у больного с каверной в легком ставит под сомнение диагноз туберкулеза легких.
Лечение больных с впервые выявленным кавернозным и фиброзно-кавернозным туберкулезом легких начинают с назначения 3—4 противотуберкулезных препаратов, в том числе изониазида, рифампицина и стрептомицина. Используют методы введения, обеспечивающие создание высокой концентрации препаратов в легких. Для этого препараты вводят внутривенно, внутри-бронхиально, непосредственно в каверну или окружающую ее легочную ткань. Если через 3—6 мес каверна не закрывается, то производят хирургическое удаление каверны и пораженных отделов легкого.
В процессе лечения больных фиброзно-кавернозным туберкулезом легких необходимо проводить подготовку их к хирургическому вмешательству. Если операцию выполнить нельзя, то проводят длительную химиотерапию с применением комбинаций из 4—5 противотуберкулезных препаратов, к двум из которых МБТ должны быть чувствительны. Показаны внутрикавернозные введения противотуберкулезных препаратов и стимуляторов ре-паративных процессов в виде пломбировочных масс.
Кавернозный, фиброзно-кавернозный и цирротический туберкулез легких.
Международная классификация болезней (мкб-10).
Шифр: А.15.0.5. Кавернозный туберкулез легких
А.15.0.6. Фиброзно-кавернозный туберкулез легких
А.15.0.7. Цирротический туберкулез легких
ЭПИДЕМИОЛОГИЯ
Кавернозным и фиброзно-кавернозным туберкулёзом лёгких болеют в основном взрослые. У детей с первичными формами туберкулёза: первичным туберкулёзным комплексом и туберкулёзом ВГЛУ — образование каверн наблюдают редко.
Кавернозный и фиброзно-кавернозный туберкулёз диагностируют у 3% впервые выявленных больных (из них кавернозный — не более чем у 0,4%). Среди больных, наблюдаемых по поводу активного туберкулёза в диспансерах, кавернозный туберкулёз встречается примерно у 1%, фиброзно-кавернозный — у 8-10%.
Фиброзно-кавернозный туберкулёз и его осложнения являются основной причиной смерти больных туберкулёзом лёгких. Среди больных, умерших от туберкулёза, фиброзно-кавернозный туберкулёз был у 80%.
У больных с впервые выявленным туберкулёзом органов дыхания цирротический туберкулёз диагностируют редко. С возрастом тенденция к фиброзной трансформации специфических грануляций и эластических волокон в лёгких усиливается, поэтому цирротический туберкулёз чаще наблюдают у пожилых людей через много лет после начала заболевания. В детском возрасте обычно формируется при несвоевременном выявлении осложнённого ателектазом первичного туберкулёза.
На цирротический туберкулёз приходится около 3% всех летальных исходов туберкулёза. Непосредственные причины смерти — лёгочно-сердечная недостаточность, лёгочное кровотечение, амилоидоз внутренних органов.
Кавернозный туберкулез характеризуется формированием тонкостенной каверны (1), при отсутствии выраженных инфильтративных и фиброзных изменений в легочной ткани.
КЛИНИЧЕСКАЯ КАРТИНА
Симптомы цирротического туберкулёза обусловлены в первую очередь нарушением архитектоники лёгкого, деформацией бронхиального дерева и значительным ухудшением газообмена. Чаще всего больные жалуются на одышку, кашель и выделение мокроты. Степень клинических проявлений зависит от локализации, распространённости, фазы туберкулёзного процесса и выраженности неспецифического компонента воспаления в лёгком.
Цирротический туберкулёз ограниченной протяжённости с поражением верхней доли лёгкого редко протекает с выраженными симптомами. У больных бывает небольшая одышка и периодически возникает сухой кашель. Присоединение неспецифического воспаления может не сопровождаться выраженными клиническими признаками вследствие хорошего естественного дренажа бронхов. Распространённые формы цирротического туберкулёза и его нижнедолевая локализация часто имеют яркую клиническую картину, обусловленную грубыми фиброзными и неспецифическими воспалительными изменениями в ткани лёгкого. Больных беспокоят одышка, кашель с выделением слизисто-гнойной мокроты, периодическое кровохарканье. Развитие ХЛС приводит к усилению одышки, появлению тахикардии и акроцианоза. Постепенно нарастает тяжесть в правом подреберье, возникают периферические отёки. При длительном процессе могут появиться симптомы амилоидоза внутренних органов.
Обострение цирротического туберкулёза связано с усилением воспалительной реакции в туберкулёзных очагах. Появляются симптомы туберкулёзной интоксикации, усиливается кашель, увеличивается количество мокроты.
Обострение туберкулёза нелегко отличить от неспецифической воспалительной реакции. Нередко оно обусловлено присоединением или обострением обструктивного гнойного бронхита или затяжной пневмонии. Важный симптом обострения туберкулёза — возобновление бактериовыделения.
Грозным осложнением цирротического туберкулёза считают повторяющееся лёгочное кровотечение, которое может привести к тяжёлой аспирационной пневмонии или асфиксии с летальным исходом.
Рентгендиагностика
При рентгенологическом исследовании туберкулёзные каверны чаще обнаруживают в верхних отделах лёгких, где локализуются полости распада при многих клинических формах, предшествующих развитию кавернозного туберкулёза. Наиболее информативным методом диагностики каверны и сопровождающих её изменений в лёгких считают КТ.
При кавернозном туберкулёзе обычно выявляют одну каверну округлой формы не более 4 см в диаметре. Толщина стенки каверны 2-3 мм, внутренний контур стенки чёткий, наружный — чаще неровный и размытый, особенно при сохраняющемся трифокальном воспалении. При формировании каверны из очагового туберкулёза или туберкуломы изменения в окружающей лёгочной ткани незначительны. Тени фиброзных рубцов и очагов чаще выявляются вокруг каверн, развившихся из инфильтративного или диссеминированного туберкулёза лёгких. Рубцующаяся каверна имеет неправильную форму с тяжами к корню лёгкого и плевре.
При фиброзно-кавернозном туберкулёзе лёгких рентгенологическая картина многообразна и зависит от исходной формы туберкулёза, давности заболевания, распространённости поражения и его особенностей. Обнаруживают одну или несколько кольцевидных теней, фиброзное уменьшение поражённых отделов лёгкого, полиморфные очаговые тени бронхогенного обсеменения. Диаметр кольцевидных теней варьирует от 2-4 см до размера доли лёгкого, форма может быть округлой, но чаще она неправильная или полициклическая (при объединении нескольких каверн). Очертания внутреннего контура стенки каверны резкие, наружный контур на фоне уплотнённой лёгочной ткани менее чёткий. Иногда в просвете каверны определяют секвестр или уровень жидкости.
При верхнедолевой локализации каверны в нижних отделах лёгких обнаруживают полиморфные очаги и фокусы бронхогенного обсеменения. В зоне поражения бывает локальная или диффузная фиброзная тяжистость с участками повышенной прозрачности. Уменьшение объёма поражённого лёгкого приводит к смещению органов средостения в сторону поражения. Межрёберные промежутки суживаются, купол диафрагмы поднимается. В средних и нижних отделах обоих лёгких видны очаги бронхогенного обсеменения, которые при прогрессировании превращаются в фокусы и полости распада.
При двустороннем фиброзно-кавернозном туберкулёзе, сформировавшемся из гематогенного диссеминированного, каверны и фиброзные изменения локализуются в верхних отделах лёгких довольно симметрично. В нижних отделах прозрачность лёгочных полей бывает повышена.
В процессе лечения фиброзно-кавернозного туберкулёза положительными изменениями считают рассасывание инфильтративных и очаговых изменений в лёгких, уменьшение толщины стенки каверны. Однако обычно каверны остаются и хорошо визуализируются на рентгеновском снимке и КТ.
При одностороннем цирротическом туберкулёзе, который развился в процессе инволюции инфильтративного или ограниченного фиброзно-кавернозного туберкулёза, на рентгенограммах обнаруживают хорошо отграниченное затемнение средней, а местами и высокой интенсивности. Участки более интенсивного затемнения обусловлены наличием плотных, частично кальцинированных туберкулёзных очагов или мелких фокусов. Такое затемнение по протяжённости соответствует уменьшенному в объёме поражённому участку лёгкого (сегмент, доля). При поражении всего лёгкого затемнение распространяется на всё лёгочное поле, размеры которого существенно уменьшаются. В зоне затемнения могут быть обнаружены и более светлые участки округлой или овальной формы — бронхоэктазы. Иногда просветления бывают неправильной щелевидной формы и соответствуют остаточным кавернам. Особенно чётко они видны на томограммах. Тени корня лёгкого, трахеи, крупных сосудов и сердца смещены в сторону поражения, плевра утолщена. Свободные от затемнения отделы лёгкого бывают повышенной воздушности вследствие эмфизематозного вздутия. Рентгенологические признаки эмфиземы можно обнаружить и во втором лёгком.
Для цирротического туберкулёза лёгких, сформировавшегося в исходе диссеминированного туберкулёза, характерны патологические изменения в верхних и средних отделах обоих лёгких. На обзорной рентгенограмме эти отделы значительно уменьшены в размерах, их прозрачность снижена. На фоне грубых линейных и ячеистых теней интерстициального фиброза в них обнаруживают множественные очаговые тени высокой и средней интенсивности с чёткими контурами. Висцеральная плевра утолщена, особенно в верхних отделах. Нижележащие отделы лёгочных полей эмфизематозны. Тени фиброзно-уплотнённых корней лёгких симметрично подтянуты вверх, сердце в форме капли.
При плевропневмоциррозе уменьшение объёма поражённого лёгкого на рентгенограммах сочетается с грубыми, резко выраженными плевральными наложениями, смещением тени органов средостения в сторону поражения, повышением воздушности сохранившейся лёгочной ткани.
Диагностика. Диагноз цирротического туберкулеза основывается на анамнестических данных о давнем заболевании туберкулезом, клинических, рентгенологических и функциональных признаках грубого пневмофиброза в сочетании с туберкулезными изменениями в легких.
У взрослых больных цирротическим туберкулезом туберкулиновые пробы не дают ценных диагностических данных. У детей с цирротическими изменениями в легких гиперергическая реакция на туберкулин свидетельствует в пользу цирротического туберкулеза. При отрицательной реакции можно предполагать другую этиологию цирроза.
При бактериологическом исследовании мокроты МБТ у больных цирротическим туберкулезом обнаруживают только при обострении туберкулезного процесса. Одновременно в мокроте, как правило, находят разнообразную неспецифическую микрофлору, которая обусловливает неспецифический компонент воспалительной реакции в дыхательных путях.
Дифференциальная диагностика. Типичные анамнестические данные позволяют с большой долей вероятности предполагать туберкулезную этиологию цирротических изменений в легких. Иногда цирротический туберкулез осложняется неспецифической пневмонией. В этих случаях возникает необходимость исключить реактивацию казеозных очагов в зоне пневмофиброза. Убедительным признаком реактивации специфического воспаления является обнаружение в мокроте МБТ. Для дифференциальной диагностики этиологии воспаления в цирротически измененном легком большое значение имеет также оценка эффективности антибактериальной терапии антибиотиками широкого спектра действия и противотуберкулезными химиопрепаратами.
Двусторонний цирротической туберкулез по клинико-рентгенологическим данным может иметь сходство с саркоидозом органов дыхания в III стадии. Для дифференциальной диагностики наряду с анамнестическими данными имеют значение локализация патологических изменений на рентгенограммах и характер чувствительности к туберкулину. При саркоидозе диффузные фиброзные изменения локализуются в основном в средних и нижних отделах легких, нередко выявляются увеличенные внутригрудные лимфатические узлы, реакция на туберкулин слабоположительная или отрицательная. Диагноз саркоидоза может быть подтвержден обнаружением саркоидной гранулемы при гистологическом исследовании лимфатических узлов или слизистой оболочки бронха.
6. Хронологическая карта занятия:
| № темы | Содержание раздела | Вид деятельности студентов | Время, мин |
| Историческая справка, актуальность вопроса. | Дискуссия, тесты. | ||
| Патоморфология, патогенез кавернозного, фиброзно-кавернозного и цирротического туберкулеза. | Опрос. | ||
| Клиника, диагностика, дифференциальная диагностика. | Курация больных, мозговой штурм. | ||
| Рентгендиагностика кавернозного, фиброзно-кавернозного и цирротического туберкулеза. | Обсуждение, опрос. | ||
| Лечение кавернозного, фиброзно-кавернозного и цирротического туберкулеза. Профилактика. | Решение ситуационных задач, тесты. |
7. Контролирующие материалы
Кавернозный, фиброзно-кавернозный и цирротический туберкулез легких.
- Патогенез развития фиброзно-кавернозного туберкулеза
- Симптоматические проявления фиброзно-кавернозного туберкулеза
- Как диагностируется фиброзно-кавернозный туберкулез?
- Лечение фиброзно-кавернозного туберкулеза
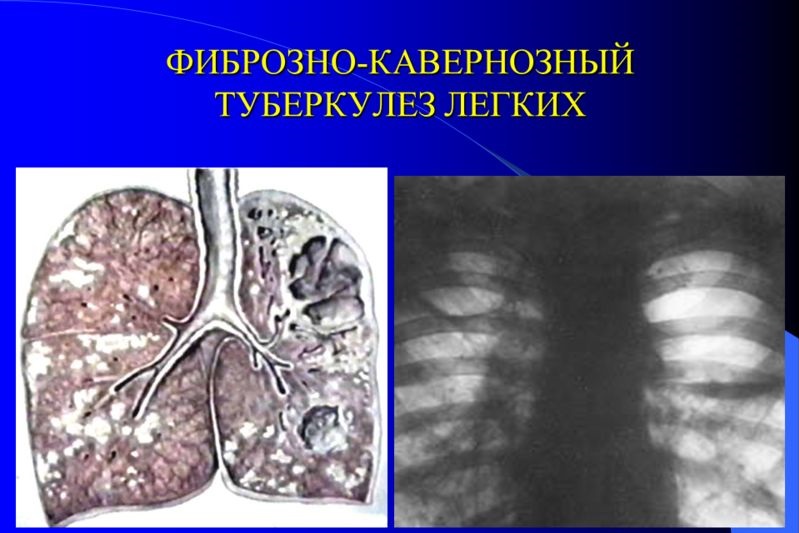
Фиброзно-кавернозный туберкулез легких — это хроническая форма болезни, сопровождающаяся появлением каверн, окруженных тканью фиброзного происхождения, а также дистрофическими изменениями окружающих поверхностей легких. Среди других разновидностей туберкулеза фиброзно-кавернозная форма встречается приблизительно в 5-10% случаев. Каверны, являющиеся основным показателем перехода болезни в хроническую форму, образуются вследствие некротического процесса, протекающего в легких под действием патогенных микобактерий.

Фиброзная ткань является следствием попыток организма предотвратить процесс разрастания области некроза. Стоит отметить, что фиброзно-кавернозный туберкулез легких не является самостоятельной формой, а развивается на фоне другого вида этой болезни. Наиболее часто фиброзно-кавернозная форма встречается на фоне инфильтрирующего туберкулеза легких. Фибрознокавернозный туберкулез легких опасен тем, что может переходить в цирротический, сопровождающийся значительным замещением здоровых тканей и вызвать снижение объема легких и легочную недостаточность.
Патогенез развития фиброзно-кавернозного туберкулеза
Фиброзно-кавернозный туберкулез может развиться в результате прогрессирования любой другой формы этого заболевания. После попадания микобактерий туберкулеза в легкие, как правило, наблюдаются незначительные изменения тканей по мере развития болезни, но в случае, если не были приняты адекватные меры по купированию симптомов и устранению патогенной микрофлоры, заболевание может осложниться появлением каверн и фиброзной ткани. При нормальном течении болезни каверны обычно не рубцуются, поэтому они не наносят существенного вреда легким.
Однако в случае с фиброзно-кавернозным туберкулезом все обстоит иначе, так как у каверн появляется склонность к рубцеванию, что провоцирует неконтролируемое разрастание соединительной ткани. Со временем процессы разрастания фиброзной ткани приводят к деформации самих каверн. Этот процесс в медицинской практике известен как старение каверн, так как он крайне протяженный по времени и занимает около 1,5-3 лет. Таким образом, фиброзно-кавернозный туберкулез диагностируется при обнаружении в одной или обеих частях легких нескольких каверн, окруженных значительным кольцом фиброзной ткани, заместившей нормально функционирующую легочную. Стенка старой каверны имеет трехслойную структуру, включающую:
- казеозный слой;
- грануляционный слой;
- фиброзный слой.
Несмотря на сложную структуру, нужно учитывать, что при фиброзно-кавернозном туберкулезе все же преобладает фиброзная ткань, благодаря которой стенки кавернозного образования имеют плотность, подобную хрящу. Кроме того, вокруг новообразования всегда имеются участки разрастания фиброзной ткани, перекидывающиеся на бронхи и кровеносные сосуды, что способствует сильной деформации здоровых клеток. По форме кавернозные образования могут быть:
- округлыми;
- щелевидными;
- геометрически неправильными.
В редких случаях каверны могут быть представлены сложной системой полостей и осложняться поражением бронхов, проводящих их дренаж.
При детальном рассмотрении каверны выявляется, что казеозный слой при такой форме течения болезни не рассасывается, как это зачастую бывает при других вариациях легочного туберкулеза.
В этом случае каверна не очищается и продолжает свое разрушительное воздействие на здоровые клетки легких. Большую опасность представляет эрозивное воздействие новообразования на кровеносные сосуды, которыми пронизаны легкие, так как в случае повреждения одного из них велик риск развития сильнейшего легочного кровотечения и асфиксии как его результата.
В случае развития такого осложнения, как легочное кровотечение на фоне фиброзно-кавернозного поражения, в большинстве случае требуется немедленное хирургическое вмешательство, так как консервативные методы воздействия, как правило, бывают неэффективны. Фиброзно-кавернозный туберкулез легких развивается на протяжении длительного времени, поэтому впоследствии его могут сопровождать диссеминированные области мелких очагов казеозной ткани, которые располагаются вне каверны, а также эпителиоидно-клеточные гранулемы и инфильтраты, не имеющие четких границ. Именно эти изменения тканей, наблюдающиеся на последних стадиях развития болезни, становятся причиной сильного снижения площади здоровой легочной ткани и развития дыхательной недостаточности.
Симптоматические проявления фиброзно-кавернозного туберкулеза

Основные симптомы, сопровождающие фиброзно кавернозный туберкулез легких, не отличаются от тех, что имеют место при других формах этого заболевания. Большинство больных жалуется на:
- серьезный кашель;
- одышку;
- общую слабость;
- выход большого количества мокроты.
Кроме того, длительное время может присутствовать субфебрильная температура. Однако, несмотря на серьезность повреждений легких, состояние большинства больных при фиброзно-кавернозном туберкулезе длительное время остается стабильно-удовлетворительным. Прогрессирующий этап развития болезни всегда сопровождается:
- сильнейшей слабостью;
- снижением массы тела;
- повышением влажности кожных покровов;
- акроцианозом.
В случае если процесс прогрессирующего течения протекает уже длительное время, может развиться кахексия. Грудная клетка меняет свою форму на бочкообразную. В случае если поражено одно легкое, то на его стороне может западать подключичная и надключичная впадины, а кроме того, наблюдаться отставание подъема грудной клетки при дыхании.
Дыхание у большинства людей, страдающих от фиброзно-кавернозного туберкулеза, бронхиальное с явными влажными хрипами. На поздних стадия поражения легких могут наблюдаться:
- боли в груди;
- учащенное сердцебиение;
- кровохарканье;
- обильные легочные кровотечения;
- атрофия мышц вследствие нехватки кислорода;
- дряблость кожных покровов;
- сухость кожи;
- мышечная слабость;
- преждевременное появление морщин.
Заболевание может протекать по 2-м основным типам. В одних случаях после проведения терапии достигается устойчивая ремиссия, и заболевание может перестать прогрессировать на долгие годы. В других случаях с помощью медикаментозной терапии не получается достичь длительной ремиссии, поэтому заболевание постоянно проявляется сильными и длительными периодами обострения. При таком варианте течения болезни жизнь больных существенно сокращается.
Как диагностируется фиброзно-кавернозный туберкулез?
У большинства больных, страдающих фиброзно-кавернозным туберкулезом, ранее диагностировались другие виды этой болезни. В случае появления признаков усугубления болезни многие врачи для начала назначают проведение рентгенографии, позволяющей точно определить степень и особенности поражения легких. В дополнение к этому исследованию может быть назначена компьютерная томография, а в некоторых случаях и бронхоскопия.
В дополнение к средствам визуализации повреждения легких может быть назначено исследование крови для выявления анемии, степени увеличения СОЭ и лейкоцитоза, которые нередко сопровождают увеличение численности микобактерий туберкулеза. Анализ мокроты проводится далеко не во всех случаях, так как он может лишь подтвердить наличие туберкулезного поражения организма, но при этом не дает никаких данных о характерных особенностях течения заболевания.
Учитывая, что кавернозный туберкулез развивается, как правило, на фоне других форм этого заболевания, невозможно исключить поражение других систем организма, поэтому многие врачи сразу же назначают исследования, позволяющие выявить поражения микобактериями сердца, печени, почек и многих прочих жизненно важных органов. Специфические методы визуализации и анализа состояния тех или иных органов врачи подбирают в индивидуальном порядке.
Лечение фиброзно-кавернозного туберкулеза
Чем раньше будет начало лечение фиброзно-кавернозного туберкулеза, тем благоприятнее прогноз. Еще сравнительно недавно большинство больных с этой формой туберкулеза проживало не более 3 лет после постановки диагноза, но современные медикаментозные средства довольно эффективны и способны свести вероятность летального исхода к минимуму. Для того чтобы победить болезнь или хотя бы замедлить ее течение, нужно выполнять все рекомендации врача и придерживаться максимально здорового образа жизни. Чтобы побороть туберкулезную инфекцию, назначается схема на основе препаратов первого ряда, к которому относятся:
- Пиразинамид.
- Стрептомицин.
- Рифампицин.
- Изониазид.
- Этамбутол.
Если лечение препаратами первого ряда не оказывает должного эффекта, может быть назначена схема с использованием лекарственных средств 2-го ряда. Как правило, препараты 2-го ряда назначаются, когда микобактерии туберкулеза приобрели устойчивость к выбранной схеме. В большинстве случаев схема медикаментозного лечения предполагает использование от 2 до 4 препаратов 1-го или 2-го ряда. Курс медикаментозного лечения может составлять от 6 до 18 месяцев и полностью зависит от того, насколько сильно поражены легкие, и от устойчивости микобактерий к терапии.
Читайте также:


