Интоксикационный синдром при туберкулезе органов дыхания
Туберкулезная интоксикация
Возникает в результате первичного инфицирования организма в детском или подростковом возрасте.
При ослабленных механизмах естественной резистентности, микобактерии туберкулеза, попадая в организм, распространяются по лимфатическим путям, поступают во внутригрудные лимфоузлы, оттуда через грудной проток - в кровь и распространяются, оседая в органах и тканях, но преимущественно в лимфатической системе. Их жизнедеятельность сопровождается выделением токсических продуктов, которые обуславливают интоксикационный синдром.
- ребёнок становится вялым, раздражительным, капризным,
- нарушается сон и аппетит,
- возникает дефицит массы тела,
- температура становится субфебрильной, непостоянной,
- отмечается бледность кожных покровов,
- тахикардия, приглушение тонов сердца.
При объективном исследовании определяется гиперплазия нескольких групп лимфатических узлов (полиаденит):
Они плотные, подвижные и безболезненные.
1.Возникновение виража туберкулиновой реакции, она может быть и гиперергической.
2. В крови отмечается лимфоцитоз, небольшое или умеренное повышение СОЭ.
3.В анамнезе отмечается контакт с больными туберкулезом.
Лечение. При назначении противотуберкулезной терапии состояние и самочувствие ребенка быстро улучшается. Симптомы интоксикации ликвидируются. Лечить надо двумя противотуберкулезными препаратами от 4 до 6 месяцев.
Если своевременно не начать лечение, симптомы интоксикации усиливаются, она переходит в хроническую интоксикацию, причем развивается более выраженные туберкулезные изменения преимущественно в лимфатических узлах.
Для туберкулезной этиологии интоксикационного синдрома характерно:
-наличие на фоне указанной симптоматики гиперплазии шейных, надключичных, подмышечных лимфоузлов;
- виража туберкулиновой реакции;
- подтверждение диагноза клинической эффективностью противотуберкулезной терапии.
Первичный туберкулезный комплекс
ПТК состоит:
· из легочного очага специфической туберкулезной пневмонии,
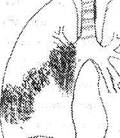
Рис 1 Первичный туберкулезный комплекс
Эти три элемента и образуют первичный туберкулезный комплекс. В легочную ткань МВТ попадают чаще лимфогенным путем из лимфоузлов или по бронхам, или же
непосредственно при аэрогенном инфицировании.
Неосложненное течение характеризуется ограниченными изменениями:
- очаг 2-3 см в диаметре в легких,
- небольшое увеличение внутригрудных лимфоузлов,
- слабовыраженный лимфангит.
В большинстве случаев начало заболевания постепенное.
- Обнаруживаются описанные выше симптомы специфической интоксикации.
- Умеренный кашель, сухой или с небольшим выделением мокроты.
- При объективном исследовании чаще всего отклонений не выявляется.
- Со стороны анализа крови - небольшой лейкоцитоз, повышение СОЭ.
- Микобактерии туберкулеза обнаруживают редко.
- Туберкулиновые пробы положительные, относительно часто - гиперергические, может обнаруживаться вираж туберкулиновой реакции.
- Рентгенологически выявляется затемнение в легочной ткани, связанное с тенью корня легкого (пневмоническая стадия). В дальнейшем происходит частичное рассасывание воспаления и можно видеть тень в легком, дорожку к корню и увеличенные регионарные лимфатические узлы, (стадия биполярности). При правильном лечение рассасывание продолжается, очаг в легком уплотняется (стадия уплотнения), обызвествляется и образуется петрификат, называемый очагом Гона. Обызвествление наступает и в регионарных лимфоузлах.
Лечение проводится в стационарных и санаторных условиях, длительно.
Туберкулез внутригрудных лимфатических узлов (бронхоаденит) - наиболее частая локальная форма первичного туберкулеза. Поражается обычно несколько групп внутригрудных лимфатических узлов, но чаще бронхопульмональные. В зависимости от размеров увеличенных лимфоузлов и выраженности восполительной реакции вокруг них, различают несколько форм отличающихся по клинике и рентгенологической картине.
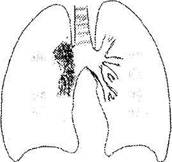
Рис. 1. Туберкулез внутригрудных лимфоузлов. Инфильтративная форма.
На рентгенограммах и томограммах тень корня расширена с размытыми контурами.
Не нашли то, что искали? Воспользуйтесь поиском:
Первым, к кому обращается человек, заболевший туберкулезом, является врач поликлиники — это терапевт, чаще, педиатр, хирург; практически это может быть врач любой специальности. Именно он должен заподозрить и грамотно провести целевое минимальное обследование пациента, и обоснованно направить его к фтизиатру. По сути дела, своевременная диагностика туберкулеза в основном зависит от врача общей сети.
В настоящее время более 50% впервые заболевших туберкулезом с симптомами интоксикации первоначально обращаются в поликлинику. Правильный и клинически обоснованный подход к этим больным окажет помощь в выявлении заразной формы болезни, но для этого надо знать диагностику туберкулеза.
Сбор жалоб у больного туберкулезом легких
1. Исходное положение. Медработник работает с больным в палате один на один. Положение медработника: здоровается с больным, садится справа от него, лицом к больному. Положение больного: сидя или лежа, в зависимости от состояния пациента. Медработники работают с больными в туберкулезных больницах в масках, сменной обуви и шапочках. После окончания работы в палатах, руки моются с применением дезинфицирующих растворов.
2. Особенности жалоб больных туберкулезом легких. Имеют место 2 основных синдрома:
1) интоксикационный синдром;
2) бронхо-легочный синдром.
Однако надо помнить, что до определенного момента туберкулез протекает инапперцептно (не ощущается больным) — это свойство туберкулеза настолько характерно, что около 80% очаговых процессов выявляются именно в инапперцептной фазе; аналогичное положение относительно нераспространенных инфильтратов (более 50% из них выявляются на фоне отсутствия жалоб). Важной особенностью является хорошая переносимость лихорадки больными туберкулезом — нередко они не ощущают субфебрильную температуру.
Исходя из вышеизложенного, медработник при опросе больного по поводу жалоб должен подробно выяснить появление симптомов во времени и в их динамике (когда появились и темпы их нарастания; их сочетания и особенности).
Бронхо-легочный синдром заключает в себя кашель, одышку, боли в грудной клетке, кровохарканье. Кашель при туберкулезе легких наблюдается часто и обычно не носит интенсивного характера. Причиной этого являются особенности патогенеза туберкулеза: процесс начинается в дистальных отделах органа, где в мелких бронхах нет тусигенных зон, и по мере распространения воспаления в проксимальном направлении, процесс длительно локализуется в зоне относительно мелких бронхов, где туссигенных зон мало — вот этим и объясняется умеренная степень интенсивности кашля при туберкулезе. Сильный, упорный и иногда мучительный кашель появляется при поражении крупных бронхов, что чаще бывает при распространенных деструктивных процессах.
Согласно рекомендациям ВОЗ в бедных странах надо обязательно исследовать мокроту на МБТ методом прямой микроскопии у лиц, которые кашляют в течение 2–4 недель. Эта рекомендация разумна: в случае туберкулеза наличие длительного постоянного кашля говорит о вероятности деструктивного процесса. Кашель при туберкулезе чаще сопровождается выделением небольшого количества слизистой мокроты (т.е., малопродуктивный). Это объясняется особенностью динамики специфического иммунитета, когда экссудативный этап воспаления быстро переходит в продуктивный. Если у больного с впервые выявленным туберкулезным процессом преобладает гнойный характер мокроты, то за этим стоит наличие у него фонового заболевания типа бронхоэктазов или гнойного бронхита. При фиброзно-кавернозных процессах часто характер мокроты носит слизисто-гнойный характер, что объясняется патологической активизацией неспецифической флоры (в том числе и сапрофитов) в связи с нарушением местных механизмов защиты в легких.
Таким образом, умело и полно полученная информация о жалобах больного дает чрезвычайно ценный материал для ориентировки в дифференциальной диагностике, или для понимания конкретного туберкулезного процесса.
Весьма важное доказательство туберкулеза — обнаружение микобактерий туберкулеза в мокроте, в желудочном содержимом, в смывах из бронхов. Правда, в этих случаях бацилловыделение — непостоянное или очень скудное, поэтому установить его удается только при многократных и часто специальных исследованиях.
туберкулез болезнь лечение симптом
Клинические проявления туберкулеза органов дыхания зависят от следующих факторов:
* наличия сопутствующих заболеваний;
* наличия вторичного иммунодефицита
Начало заболевания может быть острым и постепенным (встречается чаще). Туберкулез органов дыхания характеризуется волнообразным течением, с периодами обострения и затихания процесса.
В клинической картине туберкулеза органов дыхания выделяют:
* симптомы, обусловленные поражением органов дыхания;
Наиболее выражены клинические проявления у больных с деструктивными и распространенными формами туберкулеза. При малых формах туберкулеза органов дыхания течение заболевания характеризуется скудной симптоматикой, однако возможны и несоответствия (тяжелый процесс и маловыраженные клинические проявления и, наоборот, незначительные изменения при достаточно яркой клинической картине).
Симптомы, обусловленные поражением органов дыхания:
* кашель с выделение мокроты;
* боль в грудной клетке;
* кровохарканье и легочное кровотечение;
* повышение температуры тела (отмечают у 40--80% пациентов);
* потливость (особенно обильное ночное потоотделение);
* снижение или отсутствие аппетита;
* уменьшение массы тела;
* депрессия или гипоманиакальные состояния.
Первичный туберкулез легких встречается преимущественно у детей, реже у подростков. В клинической картине превалируют признаки поражения внутригрудных лимфоузлах, вызывающие такие осложнения, как свищевая форма туберкулеза бронхов, ателектазы, симптомы интоксикации различной степени выраженности; нередко возникает генерализация процесса и туберкулезный менингит (особенно у детей раннего возраста).
В последнее время стали чаще встречаться тяжелые формы туберкулеза легких:
* казеозная пневмония (характеризуется острым началом, выраженной деструкцией легочной ткани);
* милиарный туберкулез (с развитием туберкулезного менингита и менинго-энцефалита).
Многие больные туберкулезом страдают и другими серьезными заболеваниями:
Клинические проявления сопутствующих заболеваний и их осложнения маскируют или изменяют симптомы туберкулеза; они могут препятствовать его своевременной диагностике и стать причиной ошибочного первоначального диагноза (особенно у пациентов с ВИЧ-инфекцией).
Диагностика туберкулеза включает несколько последовательных этапов.
Обязательный диагностический минимум:
* изучение анамнеза и жалоб пациента;
* клинический анализ крови и мочи;
* трехкратное микроскопическое исследование мазков мокроты, окрашенных по Цилю--Нельсену;
* рентгенография органов грудной клетки (в прямой и боковой проекции);
Три последних диагностических теста считаются наиболее информативными, простыми и достоверными методами диагностики туберкулеза в настоящее время.
Дополнительные методы исследования:
-- исследованием мокроты на микобактерии туберкулёза (ПЦР, посев на питательные среды (с определением чувствительности микобактерий туберкулёза к противотуберкулезным лекарственным средствам), на неспецифическую микрофлору и грибы;
-- иммунологические методы с применением иммуноферментного анализа для выявления в крови противотуберкулезных антител и антигенов;
-- рентгенотомография легких и средостения, зонография, компьютерная томография легких;
-- ультразвуковое исследование (при плеврите и субплеврально расположенных округлых образованиях).
* Инвазивные (с последующим цитологическим, гистологическим и микробиологическим исследованием полученного материала)
-- бронхоскопия с различными видами биопсии (аспирационная, щеточная и др.) и бронхоальвеолярным лаважем;
-- пункция плевральной полости и биопсия плевры;
-- трансторакальная биопсия легкого;
-- открытая биопсия легкого.
Дополнительные методы исследования применяются по показаниям и проводятся в специализированных лечебных учреждениях.
При расспросе пациента следует особое внимание уделить вопросу о контактах с больными туберкулезом, наличии родственников, больных туберкулезом (позволяет выявить контакт у 1/3 пациентов). Наиболее опасен тесный семейный или производственный контакт. Немаловажным анамнестическим фактором является принадлежность пациента к группе риска. Определенное значение имеют сведения о результатах предшествующего медицинского обследования, времени и причинах его проведения (профилактические осмотры, обращение за медицинской помощью по поводу легочного заболевания и т.д.). У лиц молодого возраста (
Туберкулезная интоксикация характеризует этап патологии без четкой локализации туберкулеза. Клинические признаки проявляются в функциональных расстройствах разных систем организма. Первичные формы туберкулеза появляются в результате первого инфицирования организма микобактериями. Болезни больше подвержены дети и подростки — у взрослых интоксикация появляется как осложнение другой патологии.
Что такое туберкулезная интоксикация
Причиной туберкулеза становится поражение дыхательной системы микобактериями туберкулеза. При туберкулезном отравлении в результате обследования пациента обнаруживается туберкулезная палочка, но признаков поражения отдельного органа не выявляется. Чаще всего инфицирование микобактериями туберкулеза наблюдается у детей и подростков.
Причины возникновения
Причина туберкулезной интоксикации — микобактерии туберкулеза. После попадания в организм возбудителя болезни макрофаги (клетки крови) распознают чужеродные элементы и для защиты организма переносят их в лимфоузлы, где микробы находятся непродолжительный период. Болезнь развивается при ослаблении иммунитета. Выход микобактерии за пределы лимфатической системы знаменует возникновение множественных локализаций в разных органах и системах (печень, селезенка, кишечник, ЦНС и др.).
Существует два пути попадания инфекции в организм:
В первом случае для заражения достаточно находиться в непосредственной близости от инфицированного. Признаки болезни могут быть не выражены вовсе (диагноз подтверждается по результатам лабораторного исследования) либо болезнь находится в стадии, когда симптомы еще не проявляются.
Второй вариант предполагает инфицирование при прикосновении к предметам, с которыми контактировал больной. Наибольшую опасность для окружающих представляют больные с открытой формой туберкулеза легких, у которых с мокротой выделяются микобактерии.
Есть специфический способ заражения — инфицирование новорожденного через детское место (плаценту).
Симптомы
Выраженность симптомов заболевания зависит от многих факторов, прежде всего — от распространенности воспалительного процесса и казеозно-некротического элемента специфического воспаления, фазы воспаления. Проявление признаков болезни зависит от возраста пациента: у грудных детей и детей младшего возраста симптоматика яркая, у людей старшей возрастной группы признаки туберкулезной интоксикации слабые.
Различают раннюю и хроническую форму болезни, каждой из которых присуща собственная симптоматика.
Для раннего течения интоксикации характерны следующие признаки:
- повышенная утомляемость;
- нервная нестабильность, проявляющаяся в раздражительности, возбудимости;
- цефалгия;
- апатия и ухудшение аппетита;
- незначительное повышение температуры (в диапазоне +37,2…+37,5 °C) — показатель периодически нормализуется на 2–3 дня, затем снова повышается;
- нарушение пищеварительных процессов;
- потеря веса.
Учитывая неспецифичность симптомов заболевания, болезнь на ранней стадии диагностируется редко.
Для хронической формы характерны следующие признаки:
- кожные покровы и слизистые утрачивают здоровый цвет, становятся бледными;
- расстройство сна;
- чрезмерная потливость;
- нарушение ритма сердца;
- отставание в развитии у детей.
Для хронического течения болезни характерно увеличение лимфоузлов. При пальпации увеличенными оказываются около 10 лимфатических узлов. На ощупь лимфоузлы слишком твердые или имеют признаки чрезмерной эластичности, при легком надавливании больной отмечает болезненность.
При ультразвуковом обследовании внутренних органов наблюдается незначительное увеличение печени и селезенки.
Рентгенологическое исследование показывает наличие в легких пациента кальцификатов. При проведении компьютерной томографии можно обнаружить некрозные очаги лимфоузлов в груди.
Туберкулезная интоксикация у детей и подростков
Ежегодная плановое проведение туберкулиновых проб у детей позволяет своевременно обнаружить болезнь. Протекание болезни имеет ряд симптоматических особенностей:
- Первичный туберкулезный комплекс у детей включает неврологические признаки. Проблема проявляется изменением поведения: ребенок становится легковозбудимым, постоянно раздражается. Наблюдается снижение выносливости. Подросток жалуется на плохой сон и боли в голове. Симптомы часто остаются незамеченными родителями, а недомогание списывается на переходный возраст.
- Общетоксические признаки. Есть сходство с симптомами пищевого отравления: наблюдается избыточное потоотделение, температура тела может периодически повышаться. Ребенок становится бледным и теряет аппетит.
- При развитии интоксикации наблюдается аллергическая реакция на микобактерии туберкулеза. У детей возможно появление на коже плотных красных пятен. Состояние часто сопровождается высокой температурой.
Чаще всего патология диагностируется у детей, живущих в тесном контакте со взрослыми, больными с открытой формой туберкулеза.
Детская интоксикация опасна для неокрепшего организма тяжелыми осложнениями (туберкулезный менингит, милиарный туберкулез).
Туберкулиновая проба у детей будет положительной, что свидетельствует о наличии микобактерий в организме.
Дети, которые находятся в группе риска заражения:
- не привитые БЦЖ (вакциной против туберкулеза);
- имевшие контакт с больными;
- перенесшие резкую смену климатических условий;
- больные хроническими болезнями;
- с генетической предрасположенностью;
- прошедшие длительный курс лечения гормональными медикаментами и др.
Туберкулезное отравление у взрослых
Диагноз у взрослых не имеет самостоятельного значения, а считается следствием осложнения другой болезни. Признаки туберкулезного отравления у взрослых похожи на симптомы острого инфекционного заболевания (усталость, общее недомогание, повышение температуры).
Лечение
Терапия туберкулезного отравления основана на комплексном подходе. Для медикаментозного лечения используется группа препаратов. При сомнениях в диагнозе терапия проводится на протяжении 3 месяцев с последующим врачебным наблюдением.
При подтверждении диагноза больной подвергается длительному лечению, его продолжительность составляет от полугода. Курс терапии не должен прерываться даже при отсутствии симптомов: прерывание лечения даст возможность возбудителю болезни окрепнуть и приобрести устойчивость к принимаемым препаратам.
Описанная схема лечения применима при интоксикации на ранней стадии. В случае хронической формы болезни лечение проводится исключительно в условиях специальных медицинских учреждений на протяжении года.
Кроме медикаментозного лечения, обязательны общеукрепляющие мероприятия:
- длительное пребывание на свежем воздухе;
- соблюдение гигиенических мероприятий;
- диетический режим;
- тонизирующие процедуры;
- закаливание;
- физиотерапия;
- дыхательная гимнастика.
При соблюдении рекомендаций врача и проведении полного курса лечения риск заболеть активной формой туберкулеза снижается в 6 раз. В противном случае высока вероятность возникновения локального туберкулеза легких и других органов.
После излечения больной остается на учете в противотуберкулезном диспансере на протяжении года.
Профилактика
Второе важное правило профилактики — исключение контактов с зараженными, в том числе с животными. Следует свести к минимуму контакты с предметами в общественных местах, обязательно соблюдение гигиенических мероприятий после посещения публичных мест.
Нужно проводить ежегодные туберкулиновые пробы детям: стойкая положительная реакция позволяет выявить заболевание на ранней стадии и избежать тяжелых последствий патологии.
К общим профилактическим мероприятиям относят меры по предупреждению снижения защитных сил организма: исключение переохлаждения и стрессов. Необходимо поддержание организма витаминными комплексами, сбалансированное питание.
Умеренные физические нагрузки, в особенности плавание, способствуют укреплению дыхательной системы.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Диагностику туберкулеза органов дыхания проводят поэтапно. Методы обязательного диагностического минимума позволяют установить диагноз с наименьшими затратами. Двумя достоверными критериями диагностики остаются обнаружение микобактерий туберкулеза в материале, полученном от больного, и специфические морфологические изменения в биоптате из пораженного органа. В сложных и сомнительных случаях применяют дополнительные неинвазивные и инвазивные методы исследования, позволяющие верифицировать диагноз.
Diagnosis of tuberculosis of respiratory system is being established step by step. Two valid criteria of diagnosis are identification of mycobacteria in the material, received from the patient and specific morphological changes in complicated and doubtful cases a supplementary noninvasive and invasive methods of investigation are applied, which permitt to verify the diagnosis.
В.Ю. Мишин— доктор мед. наук, ведущий научный сотрудник ЦНИИ
туберкулеза РАМН, Москва
V.Yu. Mischin, Dr.Sci, leading research worker, Central Institute of Tuberculosis, Academy of Medical Sciences, Russia
П роцесс диагностики туберкулеза органов дыхания включает несколько этапов. Первый – выявление лиц с различными заболеваниями легких, подозрительными на туберкулез. Этот этап происходит, как правило, в поликлиниках и стационарах общей сети.
В течение многих лет основу выявления туберкулеза органов дыхания у взрослых составлял рентгенологический метод исследования. Раннее выявление туберкулеза осуществлялось с помощью флюорографии, которую проводили всем обратившимся в поликлиники и не обследованным в текущем году рентгенологическим методом, а также лицам, входящим в группы повышенного риска по заболеванию туберкулезом (больные сахарным диабетом, пациенты, получающие кортикостероидные препараты, лучевую терапию и др.). Флюорография также ежегодно проводилась “обязательным контингентам”, подлежащим обследованию на туберкулез (работникам детских и коммунальных учреждений, предприятий общественного питания, продуктовых магазинов, общественного транспорта и др.). Массовые флюорографические обследования подростков и взрослых, проводившиеся 1 раз в 2 года, охватывали большинство населения и позволяли выявлять больных туберкулезом органов дыхания на сравнительно ранних этапах его развития. С помощью флюорографического метода исследования определяли и отбирали больных в основном с ограниченными локальными процессами в виде очагового туберкулеза, ограниченных инфильтратов, диссеминаций и туберкулем. Клинические проявления заболеваний у таких больных были выражены незначительно или отсутствовали. Обследованные с такими формами заболевания часто не чувствовали себя больными, сохраняли трудоспособность. В процессе дообследования в первую очередь проводили рентгенографию органов дыхания для уточнения изменений, выявленных при флюорографии.
В последние годы профилактические флюорографические исследования населения в значительной степени сократились, что привело к весьма существенному уменьшению числа выявляемых больных туберкулезом. В сложившихся условиях особое значение приобрело выявление больных туберкулезом органов дыхания среди лиц, обратившихся за медицинской помощью.
Первоочередной задачей остается выявление бациллярных больных туберкулезом органов дыхания, так как у таких больных имеется, как правило, прогрессирующий туберкулезный процесс, и они представляют большую эпидемиологическую опасность для окружающих. Излечение выявленных бациллярных больных имеет как клиническое, так и эпидемиологическое значение, так как позволяет не только предотвратить смерть от прогрессирования туберкулеза, но и прекратить распространение микобактерий, избежать развития хронического процесса с постоянным или периодическим выделением микобактерий. В связи с сокращением флюорографических исследований возрастает роль правильной оценки имеющейся у больного клинической симптоматики и микроскопического исследования мокроты на микобактерии туберкулеза. Диагностика бациллярного туберкулеза должна проводиться в первую очередь у больных с проявлениями воспалительной интоксикации, выделяющих мокроту.
Все методы исследований для диагностики туберкулеза можно разделить на 3 группы: обязательный диагностический минимум (ОДМ), дополнительные методы исследования неинвазивного (ДМИ-1) и инвазивного (ДМИ-2) характера и, наконец, факультативные методы [1].
ОДМ включает изучение анамнеза, жалоб, клинических симптомов, физикальное исследование, рентгенографию органов грудной клетки в прямой и боковой проекциях, микроскопию и посев мокроты с целью выявления микобактерий туберкулеза, пробу Манту с 2 ТЕ, клинические анализы крови и мочи.
К ДМИ-1 относятся томография и зонография легких и средостения, в том числе компьютерная томография, ультразвуковое исследование при плеврите и субплеврально расположенных округлых образованиях; повторное исследование мокроты, промывных вод бронхов на микобактерии туберкулеза методами флотации и полимеразной цепной реакции; определение лекарственной чувствительности микобактерий; посев мокроты на неспецифическую микрофлору и грибы; углубленная туберкулинодиагностика.
ДМИ-2 включают бронхоскопию с биопсией и бронхоальвеолярным лаважем; пункцию плевральной полости и плевробиопсию; трансторакальную биопсию легкого; торакоскопию, медиастиноскопию и, наконец, открытую биопсию легкого с последующими цитологическими, гистологическими и микробиологическими исследованиями полученного материала. Факультативные методы весьма многочисленны и направлены не столько на диагностику туберкулеза, сколько на определение функционального состояния различных внутренних органов и обменных процессов. Это исследования уровня глюкозы в крови, функции печени, сердечно-сосудистой системы, функции внешнего дыхания, газового состава крови, легочного кровотока и т.д.
ОДМ следует выполнять, как это следует из самого названия, в полном объеме. ДМИ и факультативные методы применяют по показаниям.
Туберкулезу легких свойственно большое многообразие клинических симптомов, которые варьируют в широких пределах по выраженности и тяжести. Обычно отмечают прямую зависимость между выраженностью клинических симптомов и изменениями в легких, но возможно и их несоответствие: тяжелый туберкулезный процесс и маловыраженная клиническая симптоматика или незначительные изменения и достаточно яркая клиническая картина.
По тяжести локальных изменений можно выделить деструктивные формы туберкулеза легких (казеозная пневмония, кавернозный и фиброзно-кавернозный туберкулез) ; распространенный туберкулез без распада (милиарный, диссеминированный, инфильтративный туберкулез); малые формы туберкулеза (очаговый туберкулез, ограниченные инфильтраты, небольшие туберкулемы). Наиболее выражена клиническая симптоматика у больных с деструктивными и распространенными формами туберкулеза, при малых формах обычно отмечают малосимптомное течение заболевания.
В клинической картине туберкулеза органов дыхания в основном выделяют синдром воспалительной интоксикации и бронхолегочные (“грудные”) симптомы, обусловленные специфическим воспалительным процессом в легких. Синдром воспалительной интоксикации включает в себя такие клинические проявления, как повышение температуры тела, потливость и ночные поты, ознобы, повышенную утомляемость, слабость, снижение или отсутствие аппетита, потерю массы тела, тахикардию. “Грудные” симптомы – кашель, выделение мокроты, боль в грудной клетке, кровохарканье и легочное кровотечение, одышка.
Как известно, начало заболевания туберкулезом органов дыхания может быть острым и постепенным, а течение – волнообразным, с периодами обострения (вспышки) и затихания процесса.
У большинства больных туберкулез развивается постепенно, с малозаметных симптомов. Однако в последнее время стали чаще встречаться остро начинающиеся и прогрессирующие деструктивные формы по типу “скоротечной чахотки” (казеозной пневмонии), описанной еще в начале столетия, диссеминированного, в том числе милиарного, туберкулеза, иногда сопровождающегося туберкулезным менингитом и менингоэнцефалитом.
Внимательный расспрос больного о жалобах и клинических проявлениях болезни имеет большое значение для диагностики туберкулеза и определяет ход дальнейшего исследования. Необходимо попытаться установить время начала заболевания для определения его продолжительности, а также выяснить, обратился ли больной за медицинской помощью вскоре после появления клинической симптоматики или болезнь существует давно. При изучении анамнеза следует особое внимание уделить вопросу о контактах пациента с больными туберкулезом дома или на работе, наличии родственников, больных туберкулезом.
В настоящее время можно считать доказанным наследственную предрасположенность к туберкулезу. Определенное значение имеют сведения о результатах предшествующего медицинского обследования, времени и причинах его проведения (профилактические осмотры, обращение за медицинской помощью по поводу легочного заболевания и т.д.). Женщин детородного возраста опрашивают о беременностях, родах, так как иногда туберкулез может развиваться в период беременности и после родов. У лиц молодого возраста (до 25 лет) следует по возможности уточнить, проводили ли им вакцинацию и ревакцинацию БЦЖ против туберкулеза.
Врачебный осмотр больного при малых формах туберкулеза органов дыхания, диссеминации и туберкулемах, как правило, дает мало информации для диагностики. Более выраженные изменения могут быть при распространенных и деструктивных формах туберкулеза. У таких больных можно определить притупление перкуторного звука в области туберкулезных изменений, бронхиальное или жесткое дыхание, сухие или влажные хрипы. При наличии кашля с выделением мокроты и особенно кровохарканья необходимо в первую очередь исследовать мокроту методом микроскопии на микобактерии туберкулеза. Результативность возрастает при исследовании мокроты, собранной в течение суток, 3 дня подряд. Мазок, приготовленный из мокроты, окрашивают по Цилю – Нельсену и просматривают под микроскопом. Возможно также люминоскопическое исследование мазка, окрашенного ауромином. Выявление микобактерий туберкулеза в 2 из 3 исследованных мазков подтверждает диагноз туберкулеза легких. Одновременно с микроскопией обязательно проводят посев мокроты на питательные среды. При наличии роста культуры определяют чувствительность микобактерий к противотуберкулезным препаратам. Для установления клинической формы туберкулеза делают рентгенограмму грудной клетки в прямой и боковой проекциях. После определения клинической формы туберкулеза (в стационаре общего профиля или в поликлинике с обязательным участием фтизиатра) больного направляют в противотуберкулезные учреждения для лечения.
Наиболее трудная ситуация в диагностике туберкулеза органов дыхания возникает у больных с клинической симптоматикой в случае отсутствия мокроты, а также тогда, когда в мокроте микобактерии туберкулеза не обнаружены. У таких больных при рентгенологическом исследовании туберкулез может проявляться очаговыми, инфильтративными изменениями в легких, диссеминацией, кавернами, увеличением внутригрудных лимфатических узлов и плевритом. Несмотря на описание рентгенологической картины, характерной для туберкулеза, диагноз этого заболевания не следует ставить только на основании данных клинико-рентгенологического обследования. Перечисленные рентгенологические изменения можно наблюдать не только при туберкулезе, они требуют дифференциальной диагностики. Больным с клинико-рентгенологическими проявлениями, характерными для туберкулеза, при удовлетворительном общем состоянии можно провести бронхоскопию с исследованием аспирата из бронхов или бронхоальвеолярных смывов на микобактерии туберкулеза. Возможно также цитологическое и гистологическое исследование биоптата легочной ткани. Этот метод очень важен и информативен не только для верификации диагноза туберкулеза, но и для дифференциальной диагностики туберкулеза, рака и других заболеваний.
Существуют неинвазивные методы подтверждения диагноза туберкулеза, в частности определение специфических противотуберкулезных антител и антигенов микобактерий туберкулеза в сыворотке крови. Необходимо отметить определенное диагностическое значение туберкулиновых проб. В настоящее время в России применяют пробу Манту (внутрикожное введение 2 ТЕ очищенного туберкулина PPD). Отрицательная туберкулиновая реакция свидетельствует, как правило, об отсутствии инфицирования туберкулезом. Положительная реакция обусловлена сенсибилизацией к туберкулину в результате вакцинации БЦЖ или перенесенной первичной туберкулезной инфекции. Заболевание легких у таких пациентов может быть как туберкулезной, так и другой этиологии. Для диагностики туберкулеза важное значение имеет вираж туберкулиновой пробы (увеличение размеров папулы на 5 мм и более за год) и гиперергическая реакция Манту (размер папулы 21 мм и более). Особенно это характерно для случаев развития первичных форм туберкулеза органов дыхания у лиц молодого возраста.
В случаях, когда указанные методы не позволяют подтвердить активный туберкулез, можно использовать метод диагностики ex juvantibus. Больным с клиническими симптомами и рентгенологическими изменениями, которые свидетельствуют об активном туберкулезе или сомнительной активности процесса, а также при гиперергической туберкулиновой пробе назначают химиотерапию противотуберкулезными препаратами. В таких случаях через 2 – 3 мес необходимо повторное рентгенологическое исследование. При заболевании туберкулезной этиологии отмечается частичное или полное рассасывание воспалительных изменений. Это так называемый отсроченный диагноз [2]. К этому времени удается получить результаты посева мокроты на питательные среды, сделанного перед началом химиотерапии. Рост культуры при наличии в материале микобактерий туберкулеза обычно бывает отмечен через 4 – 8 нед, что служит подтверждением диагноза.
В настоящее время туберкулез органов дыхания часто сочетается с различными заболеваниями внутренних органов. Клинические проявления заболеваний нетуберкулезной этиологии вынуждают больного обращаться за медицинской помощью, а туберкулезный процесс протекает малосимптомно и незаметно для больного. В таких случаях больные обращаются в поликлиники, их госпитализируют в стационары различного профиля. При подозрении на малосимптомное течение туберкулеза нужно по возможности собрать мокроту и провести микроскопическое исследование мазка, назначить рентгенологическое исследование. Обнаружение микобактерий и соответствующих рентгенологических изменений в легких позволяет установить диагноз без особых затруднений. При отсутствии микобактерий в мокроте больного нужно дополнительно обследовать по описанной методике.
Диагноз туберкулеза нужно формулировать в соответствии с официальной клинической классификацией. Сначала указывают клиническую форму туберкулеза, локализацию процесса, фазу и результаты исследования мокроты: БК (+) или БК (-), по данным микроскопического исследования, уточненного результатами посева материала на питательные среды.
Правильная и своевременная диагностика туберкулеза органов дыхания позволяет выявить больных на ранних этапах развития заболевания, а химиотерапия, начатая вовремя, позволит предотвратить развитие у них распространенных, прогрессирующих форм с выделением микобактерий.
1. Хоменко А.Г. Основы диагностики туберкулеза // Российский мед. журнал. – 1995. – № 1. – С. 21–5.
2. Туберкулез. Руководство для врачей. – М.: Медицина, 1996.
Читайте также:


