Как лечат туберкулез в индии
Индия: борьба с туберкулёзом продолжается
24 марта прошел Всемирный день борьбы с туберкулёзом – ежегодное событие, целью которого является информирование населения и продвижение международного сотрудничества в деле ликвидации данного заболевания. В этом году день проходил под девизом “Наше поколение должно остановить туберкулёз”.

В Индии, где туберкулез остается одной из самых распространенных [анг] угроз здоровью, данный день был отмечен проведением ряда мероприятий в различных регионах страны. Туберкулезом ежегодно заболевает 2 миллиона индийцев [анг], а число больных по стране составляет пятую часть от общего количества случаев туберкулёза во всем мире. В связи с этим многие активисты здравоохранения, врачи и прочие заинтересованные стороны воспользовались данным событием чтобы привлечь всеобщее внимание к различным проблемам [анг], препятствующим устранению всеобщей угрозы туберкулёза в стране, а также объединиться для совместной разработки улучшенных методов борьбы и профилактики заболевания.
Кроме того, в Индии чаще, чем в других странах обнаруживаются случаи туберкулёза с множественной лекарственной устойчивостью. В январе Кристина Мехта, одна из авторов Global Voices, написала статью о спорах по поводу того, следует ли считать новый штамм туберкулеза, обнаруженный в Мумбаи, “тотально лекарственно-устойчивым” или “чрезвычайно лекарственно-устойчивым”. В своей статье Кристина заключила:
…люди, пишущие под хештэгом #tuberculosis, и интернет-сообщество по борьбе с туберкулезом уверены, что эта болезнь должна оставаться в числе главных приоритетов для правительств-доноров и международных организаций-доноров, таких как ООН и Глобальный Фонд.
Повышение осведомленности населения является здесь крайне важным, и не секрет, что в Индии по этому поводу есть над чем поработать:
Из-за недостаточной осведомленности люди не только не замечают ранних симптомов заболевания, но и сталкиваются с проблемами с семьей и окружающим их сообществом на поздних стадиях болезни – туберкулёз рассматривается как нечто постыдное, особенно среди низких социальных слоев населения Индии. Женщинам приходится труднее всего: по сообщениям СМИ [видео], ежегодно более ста тысяч женщин изгоняются из своих домов на улицу только потому, что они больны туберкулёзом.

Однако намечаются положительные сдвиги: недавно в Индии стартовала масштабная общественная кампания по борьбе с туберкулёзом. Главным действующим лицом кампании является персонаж Булгам Бай (у которого уже есть своя страница в Фейсбуке). Блогер BhavnoorSB пишет о данной кампании в своем блоге Between the Lines [Между строк]:
Благотворительная организация BBC World Service Trust запустила анти-туберкулезную кампани при поддержке Глобального фонда для борьбы со СПИДом, туберкулезом и малярией, Международного союза по борьбе с туберкулёзом и заболеваниями лёгких (IUATLD) и организации Population Services International. Кампания нацелена на улучшение диагностики туберкулёза, что подразумевает осуществление детального анализа мокроты у людей, страдающих от кашля дольше двух недель, в ближайших центрах микроскопии.
Ознакомительный видео-материал кампании был выложен на YouTube со следующим комментарием:
Мир встречает нового супергероя из Индии.
Он не мускулист и не носит накидки. Но в его распоряжении находятся новейшие технологии для обнаружения кашля. Когда кто-нибудь в любой точке мира кашляет, он появляется откуда ни возьмись и спрашивает, не продолжается ли это уже больше двух недель. Его зовут Булгам Бай (что в переводе с хинди означает “Мистер Мокрота”). Он бросил свои силы на борьбу с туберкулёзом, инфекционным заболеванием, уносящим жизни миллионов людей по всему миру. Булгам Бай – главный герой антитуберкулёзной кампании, организованной BBC Media Action.
Каришма Саран, программный ассистент компании Global Health Strategies, прокомментировала [по электронной почте] стратегию Индии в отношении проблемы туберкулёза следующим образом:
Обновленная национальная программа по борьбе с туберкулёзом (RNTCP), существующая в рамках министерства здравоохранения, – это основной орган, занимающийся координацией вопросов профилактики, контроля и лечения туберкулёза в Индии. RNTCP успешно выполняли стратегию лечения под непосредственным наблюдением (ДОТС), рекомендуемую Всемирной организацией здравоохранения (ВОЗ) на основании проведенных в Индии исследований. В результате этого за последние четыре года уровень обнаружения заболевания достиг 70%, что соответствует мировому уровню, а 85% зараженных пациентов удается успешно излечить.
Однако, несмотря на эти успехи, уровень распространения туберкулёза в Индии остается крайне высоким. Поэтому для эффективного контроля над заболеванием необходимо обеспечить всеобщий доступ к качественным методам диагностики и лечения.
Согласно январскому докладу RNTCP [pdf, анг], основными проблемами, препятствующими осуществлению контроля над туберкулёзом в стране, являются:
- Недостаточное количество муниципальных услуг по обнаружению и лечению туберкулёза с множественной и чрезвычайной лекарственной устойчивостью;
- Низкое качество частных услуг лабораторной диагностики туберкулёза;
- Недостаток информации о случаях туберкулёза, выявленных в частных клиниках;
- Возможность купить лекарства от туберкулёза без рецепта врача и, как следствие, неправильное и безответственное их употребление.
В настоящее время в Индии активно принимаются меры по повышению осведомленности населения и смягчению угрозы туберкулёза. Правительство активно налаживает сотрудничество с фармацевтами [анг], чтобы остановить некорректное использование лекарств от туберкулёза, а общественные организации тем временем прилагают все усилия к просветительской работе с населением, и особенно с младшим поколением. В рамках данной инициативы проводится масса мероприятий и программ в школах.

Школьники на мероприятии по случаю Всемирного дня борьбы с туберкулёзом в Диампуре. Надпись на плакате: "Туберкулез на 100% излечим" Изображение: Caisii Mao. Copyright Demotix (24/3/2012)
Поиск и подбор лечения в России и за рубежом
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
Лечение туберкулёза легких в Индии
Туберкулез легких – это одна из главных форм туберкулеза. Возбудителем болезни является микобактерия туберкулеза, или палочка Коха.
Возникновение болезни, как правило, связано со снижением иммунных сил организма (например, недостаточное питание, тяжело протекающие инфекционные и хронические заболевания, ВИЧ-инфекция, длительное физическое или нервное перенапряжение, наркомания, пребывание в местах лишения свободы, переохлаждение).
Заражение происходит следующими путями:
- воздушно-капельным – основной путь передачи инфекции. Микобактерии выделяются в воздух с частицами мокроты, слюны при разговоре, кашле или чихании больного открытой формой (форма, при которой происходит выделение возбудителей в окружающую среду) туберкулеза;
- контактно-бытовым – при использовании посуды, предметов личной гигиены, белья больного человека;
- алиментарным (пищевой) – при употреблении продуктов, полученных от зараженных животных;
- внутриутробным – от больной матери к плоду в период беременности или во время родов.
Первые симптомы туберкулеза легких малозаметны. Часто болезнь путают с другими заболеваниями дыхательной системы – воспалением легких, бронхитом. Основным признаком туберкулёза легких является потеря в весе. После инфицирования вирусом человек может резко похудеть на 10 килограммов. Далее появляется усталость, потливость, раздражительность. С развитием заболевания появляется кашель и боль в груди при вдохе.
Диагностика туберкулёза легких в Индии
Современная медицина Индии предлагает три основные группы методов диагностики:
- инструментальные;
- лабораторные;
- иммунологические.
С целью диагностики туберкулеза наиболее часто применяются:
- рентгенография;
- рентгеноскопия;
- томография;
- флюорография.
К эндоскопическим методам диагностики туберкулеза легких относится трахеобронхоскопия. При ней проводится одновременный осмотр бронхов и трахеи. Для ее проведения используют гибкий или жесткий бронхоскоп. При этом оценивают общее состояние слизистой оболочки, ее кровоточивость, характер содержимого, тонус, эластичность бронхов, фиксируют отклонения от нормы и проводят фотографирование эндоскопической картины.
Если появляется необходимость, забирают материал для дальнейшего проведения патоморфологического и бактериологического исследования.
Бронхоскопический лаваж заключается в сборе лаважной жидкости, который производится при бронхоскопии, и гистологической верификации диагноза в случае отрицательных данных бактериологического анализа. Данный способ является единственно возможным для выделения из лаважной жидкости палочки Коха (МБТ).
Плевроскопия (торакоскопия) — суть метода заключается в проведении осмотра плевральной полости при помощи тораскопа. В некоторых случаях применяются другие оптические приборы.
- трансбронхиальная биопсия;
- трансторакальная игловая биопсия;
- плевральная пункция;
- пункционная биопсия плевры.
Лечение туберкулёза легких в Индии
Лечение туберкулёза легких должно быть непрерывным и обязательно должно проводиться одновременно несколькими противотуберкулёзными препаратами. Каждое из 4-5 лекарств, которые больной принимает ежедневно в течение 6 месяцев, по разному воздействует на палочки Коха, и только совместное их применение может достичь цели - окончательно ее уничтожить.
Для качественного излечения одних противотуберкулёзных лекарств недостаточно. Больным также прописывают физиотерапию, дыхательнаую гимнастику и препараты, поднимающие иммунитет.
Хирургическое лечение туберкулёза легких
Большому числу больных с различными формами туберкулеза легких показано хирургическое вмешательство – удаление пораженной части легкого.
Показания к резекции легкого при туберкулезе могут быть сведены в следующие группы:
1. Наличие открытых каверн
- с выделением мокроты, содержащей бактерии, при неуспехе медикаментозного лечения в течение 3–6 мес,
- угрожающие жизни кровотечения из каверн,
- постоянное или повторное кровохарканье,
- толстостенные полости, образовавшиеся из каверн, при которых рубцевание каверны невозможно, постоянно имеется угроза инфекции и рецидива,
- реактивация процесса.
2. Наличие значительных остаточных очаговых процессов без бактерионосительства Противотуберкулезные средства не проникают в эти очаги через фиброзную ткань и не обеспечивают их стерилизацию.
3. Рубцовые стриктуры бронхов после туберкулезного поражения.
4. Наличие очагов инфекции, обусловленных атипичными кислотоустойчивыми палочками, поскольку у таких больных инфекция устойчива к медикаментозным средствам.
5. Осложнение очагового поражения эмпиемой плевры и коллапсом легкого .
6. Подозрение на развитие на фоне туберкулеза новообразования.
Хирургическое лечение обычно бывает необходимо сочетать с интенсивной противотуберкулезной медикаментозной терапией.
На сегодняшний день клиники Индии успешно проводят диагностику и лечение заболеваний легких и дыхательных путей, благодаря наличию ультрасовременного оборудования, опыту специалистов-пульмонологов мирового уровня, имеющих доступ к передовым медицинским знаниям и технологиям в области пульмонологии.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
Информация

Наибольший в России опыт хирургического лечения больных с деформациями грудной клетки (ВДГК, КДГК, синдром Поланда).

На сегодняшний день спинальный хирург доктор Пекарский – самый востребованный в Израиле. Доктор Пекарский провел успешную операции на позвоночнике фигуристу Евгению Плющенко – видеорепортаж 1 канала.
.jpg)
Изготовление индивидуального импланта в зависимости от степени деформации. Прием ведет проф. Рудаков Сергей Сергеевич.
В Индии каждый год, прибл. 220000 смертей сообщалось в связи с туберкулезом. В период с 2006 по 2014 год , болезнь стоимость индийской экономики 340 миллиардов долларов. Это общественное здравоохранение проблема является самой большой в мире эпидемией туберкулеза . Индия несет непропорционально большое бремя по туберкулезу в мире, так как он продолжает быть самой большой проблемой здравоохранения в Индии. Он остается одним из крупнейших в Индии здравоохранения масштаба и оздоровительным. Индия является самым высоким бременем ТБ страны с Всемирной организацией здравоохранения (ВОЗ) , статистические данные за 2011 год дает оценочную инцидентности цифру в 2,2 миллиона случаев туберкулеза в Индии из глобальной заболеваемости в 9,6 миллиона случаев. Сравните Индию в Канаду , где находятся около 1600 новых случаев туберкулеза ежегодно. Ссылаясь на исследования ТБ наркотиков продаж, в настоящее время правительство предлагает общий пошли от 2,2 миллиона до 2,6 миллиона человек по всей стране. Туберкулез является самой большой проблемой здравоохранения в Индии, но то , что делает этот вопрос еще хуже, недавно обнаруженное явление TDR-TB - Totally Drug-Resistant туберкулеза. Эта проблема лекарственной устойчивостью ТБ началось с МЛУ-ТБ , и перешел к ШЛУ-ТБ . Постепенно, наиболее опасная форма была расположена сама в Индии TDR-ТБ.
, В Индии, ТБ несет ответственность за смерть каждого третьего больного СПИДом.
содержание
эпидемиология
«Пол Нанн, координатор отдела СТОП ТБ ВОЗ в Женеве, описаны случаи , как„призыв к пробуждению странам ускорить предоставление надлежащей медицинской помощи, особенно для нескольких пациентов с лекарственной устойчивостью“ .
симптомы
Бактерия , которая вызывает туберкулез вызывается микобактериями туберкулеза. Неактивный туберкулез означает , что можно даже бессознательно и неосознанно приобретают бактерии туберкулеза в них , но даже не знают об этом , потому что это неактивно . Принимая во внимание, активный туберкулез является началом бактерий развивающихся, и признаки и симптомы начинают быть видны. Это когда туберкулез активен внутри вас, и является серьезной проблемой , что приводит к еще более серьезным последствиям. Хотя туберкулезные бактерии могут инфицировать любой орган (например, почки, лимфатические узлы, кости, суставы) в организме, болезнь обычно происходит в легких. Около 80% всех случаев туберкулеза связаны с легочной или легких.
Общие симптомы включают в себя:
причины
Существует специфическая бактерия , которая развивается внутри тела , чтобы привести туберкулез, известный как микобактерии туберкулеза . Эта бактерия распространяется только по всему телу , когда человек имеет активную туберкулезную инфекцию. Одна из многих причин заражения ТБА живет жизнь со слабой иммунной системой ; все становится хрупким, и легкая мишень. Вот почему младенцы, дети и старшие взрослые имеют более высокий риск адаптации ТБ. Бактерия распространяется в воздушных мешках , и проходит прочь в легких , что приводит к инфицированной иммунной системе.
Кроме того, кашель, чихание, и даже говорить с кем-то может освободить микобактерии в воздух, следовательно, влияет на человек с дыханием этого воздуха. Было заявлено, что ваши шансы заражения выше, если вы из - или поехать в - некоторые страны, где туберкулез распространен, и где есть большая доля бездомных. Индия, являясь крупнейшей страной с диагностированных пациентов, подпадает под это дело, потому что он стоит признан потребляющих более высокий шанс получить туберкулез.
Те , что перечислены все телесное и личные причины заражения ТБ, но туберкулез в Индии богата своими высокими темпами из-за загрязнения окружающей среды , диспергированной по всей стране. Загрязнение вызывает много эффектов в воздухе люди дышат там, а с ТБ может быть получен через воздух, шансы туберкулеза остаются высокими и в последовательном движении в гору для Индии.
Любой человек, который имеет признаки и симптомы, указывающие на ТБ, включая кашель в течение более 2-х недель, значительная потеря веса, кровохарканье (кашель крови) и т.д., и каких-либо отклонений в рентгенограмме грудной клетки должны быть оценены, чтобы узнать, есть ли у них туберкулез.
Дети с постоянной температурой и / или кашлем в течение более 2-х недель, дети, у которых есть потеря веса или нет веса, и / или дети, которые являются бытовыми контактами людей, которые уже были диагностированы как наличие туберкулеза легкого, необходимо оценить ТБ.
Есть целый ряд диагностических тестов ТБ в настоящее время.
Все пациенты, которые имеют предположительные (который, как предполагается, имеет ТБ) и которые способны производить мокроту, должны пройти тест мокроты для быстрой микробиологической диагностики туберкулеза. Эти два типа теста 1) путем LJ (твердый) Способ 2) MGIT (жидкость) Метод
При наличии рентген грудной клетки должны быть использованы в качестве инструмента скрининга.
CB NAAT известен как GeneXpert в большинстве других стран, чем в Индии. Это предпочтительный первый диагностический тест у детей и больных туберкулезом и ВИЧ-инфекцией.
Мокрота Образцы
Мокрота тесты очень важны в диагностике туберкулеза, поэтому обращать внимание на детали сбора хорошего образца мокроты очень важно. Ряд исследований, посмотрел на это, и общее мнение, что два образца почти так же хорошо, как три образца.
Бинокулярные микроскопы используются для тестирования образцов ТБА и диагностики туберкулеза в Индии
Методы испытаний с использованием образцов мокроты, включают мазка мокроты микроскопии (как обычных, так и флуоресцентные), культуры (на твердой или жидкой средах) коммерческой линии зонда asssay (LPA) или CB-NAAT. С появлением CB_NAAT чувствительность и специфичность экспресс-диагностики с мокротой, увеличилось примерно уровней, наблюдавшихся в-медиа твердой культуры мокроты, но, конечно, масштабы времени, в течение нескольких часов, очень много короче с CB-NAAT ,
RNTCP сеть лабораторий
RNTCP (пересмотренная Национальная программа борьбы с туберкулезом (RNTCP) была создана сеть лабораторий, где испытания ТБ можно сделать, чтобы диагностировать людей, которые имеют ТБ. Есть также тесты, которые можно сделать, чтобы определить, есть ли у человека ТБ с лекарственной устойчивостью.
Лабораторная система включает в себя национальные справочные лаборатории (NRLs), состояние уровня Intermediate Reference Laboratories (IRLs), культура и лекарственную чувствительность тестирования (C & DST) лаборатории и Назначенные центров микроскопии (РСЧ). Некоторые из частной лаборатории также аккредитованы по культуре и лекарственных средств для определения чувствительности M.tuberculosis (Microcare лаборатории Ie и туберкулеза Research Center, Сурат)
лечение
Индия имеет большое бремя в мире ТБА, один , что эта развивающаяся страна может себе позволить, с ориентировочными экономическими потерями США $ 43 млрд 100 млн ежегодно теряется непосредственно в связи с этим заболеванием. Лечение в Индии находится на подъеме , так же , как сама болезнь находится на подъеме. Для того, чтобы предотвратить распространение туберкулеза, очень важно , чтобы получить лечение быстро и следовать за ним вплоть до его завершения вашего доктора. Это может остановить передачу бактерий и появление устойчивых к антибиотикам штаммов . Это сознательно факт , что бактериальные инфекции требуют антибиотиков для лечения и профилактики, таким образом, как правило , вы увидите , что пациенты с диагнозом туберкулез имеют определенные таблетки и антибиотики , проведенные вокруг с ними. Антибиотики наиболее часто используемые включают изониазид , рифампицин , пиразинамид и этамбутол . Очень важно принимать лекарства в соответствии с указаниями вашего врача, и для полного курса лечения (месяцы или годы). Это помогает предотвратить типы ТБ бактерий , которые являются устойчивыми к антибиотикам, которые занимают больше времени и более трудно поддаются лечению. В случае Индии, конкретный тип инфекции ТБ являются большинство устойчивы к регулярным антибиотикотерапии (МЛУ-ТБ, ШЛУ-ТБ, ТБИ-TB), поэтому, не один или два лекарства помогут, а сочетание различных лекарственных препаратов должны быть приняты на протяжении курса 18-24 месяцев, в зависимости от того, насколько глубоко инфекции. С 1960 - х годов, два препарата - изониазид и рифампицин - были стандартом лечения туберкулеза. В дополнение к антибиотикам, вакцина доступна , чтобы ограничить распространение бактерий после туберкулезной инфекции. Вакцина , как правило , используется в странах или населенных пунктах, где риск заражения туберкулезом составляет более 1% каждый год, таким образом, страна Индии; чей уровень заражения туберкулезом находится на пике (третий самый высокий , больных туберкулезом , страны в мире), и постоянно растет, и давая 20% диагностируемых в мире пациентов дома. В настоящее время анти лечение туберкулеза предлагается в государственном и частном секторе в Индии не является удовлетворительным и нуждается в совершенствовании. Программа по борьбе с туберкулезом Сегодня в Индии необходимо обновить себя с международными рекомендациями ТБ, а также обеспечить оптимальное анти лечение ТБ пациентов , включенных под него или будет кончаться, еще одним фактором в генезисе туберкулеза с лекарственной устойчивостью.
Туберкулез ассоциация Индии
Туберкулез Ассоциация Индии является добровольной организацией. Она была создана в феврале 1939 г. Он также связан с Govt. Индии и работает с центром Дели ТБ.
Пока мир охватила пандемия коронавируса COVID-19, у тех, кто работает над борьбой с туберкулезом, все больше обеспокоенности: как пандемия повлияет на значительно более старую инфекцию-убийцу — туберкулез? По опыту эболы мы знаем, что эпидемии могут нарушать даже базовые медицинские сервисы, например, обычную плановую иммунизацию. И, конечно, нынешняя эпидемия негативно скажется на многих базовых медицинских услугах. Но в сфере туберкулеза жертв может быть больше всего. Почему?
Почему? На этот вопрос американскому Forbes ответил научный руководитель кафедры эпидемиологии и глобального здравоохранения в универститете Макгилла (Монреаль) Мадукар Пай. Сайт СПИД.ЦЕНТР публикует адаптированный перевод этого текста, тем более что проблема касается и российских пациентов с туберкулезом.
Как COVID-19 повлиял на сферу туберкулеза в Китае и Корее
Туберкулез ежедневно убивает 4000 человек, а ежегодно — 1,5 миллиона. До сих пор он главная причина смерти ВИЧ-положительных людей. В 2018 году в мире туберкулезом заболели около 10 000 000 человек, а у почти 500 000 развился лекарственно устойчивый туберкулез.
Я волновался, когда COVID-19 появился в Китае, потому что здесь ситуация с туберкулезом крайне тяжелая. В 2018 году в КНР заболели туберкулезом 866 000 человек, а умерли 40 000. Если говорить о коронаиврусе, то, по последним данным, в Китае им заболели 81 000 человек, а погибли — более 3 200. Это не могло не сказаться на системе лечения других заболеваний.
В Корее больницы для больных туберкулезом переориентировали для пациентов с COVID-19. Врачи отмечают, что даже дети с ТБ остаются заброшены в плане лечения. Но если такая ситуация со сферой туберкулеза сейчас в относительно богатых странах, таких как Китай и Корея, то что может сделать COVID-19 в странах с низким уровнем дохода?
Пандемия движется на юг
Сейчас эпидемия нового коронавируса начинается в Индии (169 случаев) и ЮАР (119 случаев). В этих странах не только огромное количество пациентов с туберкулезом, но и вообще людей, живущих за чертой бедности, с иммунодепрессивными состояниями: голод — в Индии, ВИЧ-инфекция — в ЮАР. Это отмечал и генеральный директор Всемирной организации здравоохранения Тедрос Адханом Гебрейесус.
Беспокойство среди больных туберкулезом

Предвидения и смягчения ущерба
Сообщество людей с туберкулезом призывает смягчить негативное влияние COVID-19 на систему мед услуг по туберкулезу. И предлагает несколько шагов. Для начала, по их мнению, нужно выявить все возможные аспекты влияния коронавируса на туберкулез.
У людей, переболевших туберкулезом, часто есть повреждения легких. Хотя данных пока нет, я подозреваю, что повреждение легких может сделать пациентов с туберкулезом более подверженными COVID-19 и его негативным результатам.
У пациентов с туберкулезом есть коморбидные состояния (два или более хронических и связанных между собой заболевания), а также жизненные условия, повышающие их уязвимость: неправильное питание (и недоедание), ВИЧ, силикоз, диабет, бездомность и курение. Пока непонятно, каким образом COVID-19 может ухудшить продовольственную безопасность или негативно повлиять на течение ВИЧ-инфекции. Но потенциальное влияние надо предвидеть. Таким образом, страны с высоким уровнем пораженности туберкулезом должны сделать все, что в их силах, чтобы защитить больных и тех, кто уже переболел, от воздействия COVID-19. Если у больных или уже переболевших ТБ появляются симптомы коронавируса, их необходимо срочно проверить и при показаниях — госпитализировать.
Глобальная мобилизация на борьбу с COVID-19, вероятно, приведет к перераспределению медицинской рабочей силы и ресурсов от противотуберкулезных служб. Также может сократиться количество медработников из-за болезни и самоизоляции, а стационары для ТБ-больных могут отдать нуждающимся с коронавирусом. Отвлечение ресурсов или рабочей силы может привести к ухудшению качества лечения туберкулеза, прерыванию лечения и неадекватному наблюдению. Скорее всего, пострадает лечение туберкулеза с лекарственной устойчивостью. Чтобы смягчить последствия, можно попробовать сместить задачи и обучить волонтеров для оказания помощи на дому. Например, можно организовать сервисы по телефону, Skype, WhatsApp, Zoom или видеонаблюдение.
Финансирования борьбы с туберкулезом не хватает и сейчас, но дальнейшее оттягивание средств от туберкулеза в пользу COVID-19 может стать реальной проблемой. Необходима донорская поддержка (например, через Глобальный фонд), которая может сыграть ключевую роль в надвигающемся кризисе.
Быть проактивным, а не просто реагировать
В подготовке материала участвовали Илона Еленева, Кристина Абрамовская, TBpeople.
Туберкулёз – хроническое инфекционное заболевание, причиной которого является микробактерии (туберкулёзные палочки). Чаще всего болезнь поражает лёгкие (80% случаев), но также могут быть инфицированы и другие органы: мозг, глаза, кожные покровы, кости, кишечник, мочеполовая система. На сегодняшний день туберкулёз успешно лечится, однако из-за него могут возникать осложнения различной тяжести, которые в некоторых случаях (например, при ослабленном иммунитете) приводят к смертельному исходу.
Заражение обычно происходит воздушно-капельным путём, поэтому лёгочная форма - наиболее частая форма туберкулёза. Реже инфекция попадает в организм через желудочно-кишечный тракт (например, молоко заражённых коров) или через порезы на коже.
Приблизительно треть населения Земли инфицированы туберкулёзом. Но только в 5-10% случаях болезнь переходит в активную фазу и нуждается в лечении. Почти все смертельные случаи (95% от общего числа) зарегистрированы в развивающихся странах с плохими социальными условиями (Азия, Африка, Индия).
Факторами риска при туберкулёзе считаются: ВИЧ, наркозависимость, злоупотребление алкоголем, тяжёлые хронические заболевания, диабет, лечение медикаментами, подавляющими иммунитет.
Инкубационный период при туберкулёзе составляет от 6 до 8 недель. Но иногда инфекция существует в организме латентно десятилетиями.
Симптомы при этом носят неспецифический характер: кашель, обильное потоотделение ночью, небольшая температура (реже жар). В некоторых случаях симптомы могут отсутствовать.
Иногда инфекция может распространяться по кровотоку или через лимфатическую систему на другие органы. В таких случаях болезнь поражает почки, головной и спинной мозг, кишечник, лимфоузлы, кости и суставы.
При подозрении на туберкулёз врач составляет подробный анамнез. Для постановки точного диагноза могут понадобиться различные диагностические методы. Для анализа на наличие туберкулезных палочек могут брать мокроту, желудочный сок, мочу и др.
- Обязательно назначаются бактериологические исследования. Метод полимеразной цепной реакции показывает высокую достоверность (95-100%).
- Анализ крови помогает установить поражённые заболевание органы и выявить воспалительные процессы в организме.
- Рентгенография грудной клетки помогает найти очаги воспаления, а также отследить течение заболевания. Если рентгеновских снимков недостаточно – проводят КТ.
- Квантифироновый тест определяет гамма-интерферон в плазме крови. Из-за более точных результатов данный анализ почти полностью заменил реакцию Манту в диагностике туберкулеза у взрослых.
Если необходимо, проводится расширенная диагностика, в которую могут входить тораскопия, трахеобронхоскопия, бронхоскопический лаваж, трансторакальная игловая и трансбронхальная биопсия, плевральная пункция и др.
Современные методы диагностики, доступные в немецких клиниках, помогают подобрать подходящее лечение и избежать радикальных методов терапии.
На сегодняшний момент туберкулез чаще всего лечится медикаментами, которые подбирают индивидуально. Пока остаётся риск заражения для окружающих, пациент находится в больнице. После 2-3 недель интенсивного лечения пациент обычно уже не заразен.
Современные препараты позволяют эффективно лечить даже тяжёлые формы заболевания.
Стандартным лечением туберкулёза считается медикаментозная терапия на протяжении шести месяцев.
В первые месяцы назначают комбинацию из следующих препаратов:
- изониазид
- рифампицин
- пиразинамид
- этамбутол (альтернатива - стрептомицин)
Через два месяца пиразинамид и этамбутол отменяют и лечение продолжается изониазидом и рифампицином. Дополнительно прописывают лекарства, подавляющие кашель.
При этом есть вероятность возникновения побочных эффектов, затрагивающих в первую очередь печень, почки и глаза. Кроме того, у некоторых пациентов из-за туберкулёза развиваются менингит, перикардит или перитонит, которые требуют дополнительного лечения кортикостироидами.
Во время лечения следует воздерживаться от алкоголя и курения.
При непереносимости вышеназванных медикаментов назначают их аналоги, которые могут быть менее эффективны. Тогда лечение занимает больше времени (больше года).
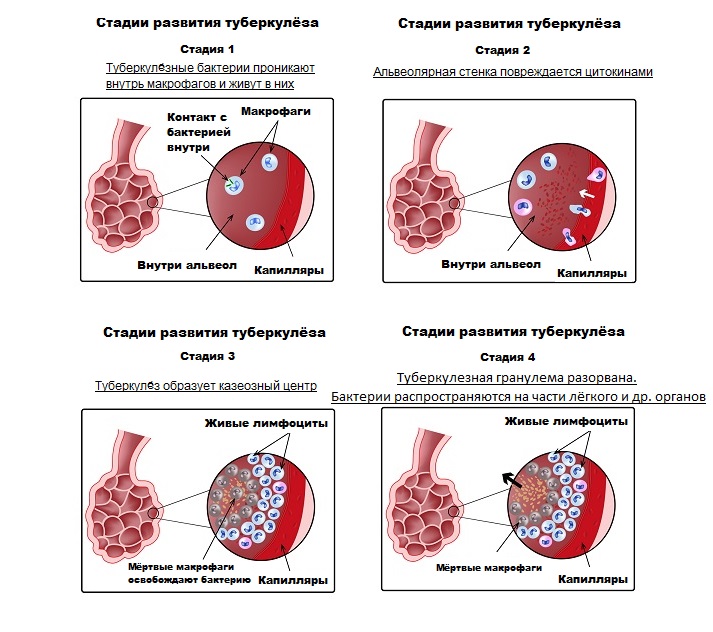
В некоторых случаях медикаментозного лечения недостаточно. Показаниями для хирургического лечения являются большие открытые каверны, эмпиема плевры, рубцы на бронхах, коллапс лёгкого, а также устойчивые к медикаментам бактерии. Во время операции (по возможности – минимально инвазивной) удаляются пораженные инфекцией части органов.
Кроме того, при лёгочной форме туберкулёза может потребоваться операция, если в лёгких остаются очаги инфекции, которые нельзя ликвидировать медикаментозно. В крайних случаях необходима резекция лёгкого.
Хирургическое лечение также дополняется медикаментозной терапией.
Если вовремя была назначена правильная терапия, то туберкулез можно полностью вылечить. Однако в некоторых случаях (если у пациента ослабленная иммунная система или есть тяжёлые хронические заболевания) существует возможность возникновения осложнений: лёгочные кровотечения, коллапс лёгкого, заражение крови с поражением органов.
Некоторые бактерии, вызывающие туберкулёз, могут быть устойчивы к медикаментам. В Германии в 12% случаях заболевания бактерии не реагируют на лечение одним из необходимых антибиотиков. В 2% случаях выявляется устойчивость к нескольким препаратам. Тогда врачи назначают альтернативные лекарства. Лечение в таких случаях может длиться от полугода до двух лет.
В течение нескольких лет пациент должен регулярно проходить профилактические осмотры. В редких случаях болезнь может возникнуть снова. При этом бактерии будут уже устойчивы к медикаментам, которые принимались раньше.
В большинстве же случаев туберкулёз успешно лечится.
В Германии большое внимание уделяется реабилитации. После завершения курса терапии пациенту назначают различные процедуры, способствующие скорейшему восстановлению организма: массаж, электротерапия, ингаляции, ионофорез, криотерапия лечебная гимнастика, специальная диета и т.д.
Стоимость лечения туберкулёза в Германии зависит от формы, стадии и тяжести болезни, наличия осложнений и сопутствующих заболеваний. Цены в разных немецких клиниках могут отличаться друг от друга и варьируются от пяти до двадцати тысяч евро. Операция при лёгочной форме туберкулёза обойдётся приблизительно в восемь тысяч евро. Также стоит учитывать, что лечение в зависимости от конкретного случая может длиться от нескольких месяцев до двух лет.
Читайте также:




