Медицинские статистики по туберкулезу
Чахотка, золотуха – у туберкулеза раньше было много названий. Всего полвека назад туберкулез в России входил в число самых опасных смертельных заболеваний.
Статистические данные десятилетней давности свидетельствовали, что ежедневно в нашей стране умирали от туберкулеза почти 90 человек. Задумайтесь: ежедневно!
Глобальные мировые масштабы проблемы
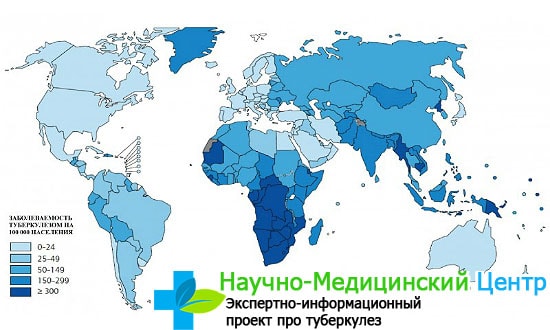
Еще в 1993 году ВОЗ (Всемирная организация здравоохранения) объявила туберкулез глобальной проблемой. Статистика заболеваемости туберкулезом, которую приводит ВОЗ, пугает: каждый год 9 миллионов человек в мире заболевает опасной болезнью, а умирают – 2 миллиона.
Не менее масштабна проблема и в нашей стране: раньше туберкулез был смертельным приговором, сейчас ситуация несколько изменилась, однако и на современном этапе сравнить смертность от туберкулеза (часто в сочетании с ВИЧ-инфекцией) с летальными исходами по другим причинам: ДТП, суициды, убийства и алкогольная интоксикация.
В 60-е годы прошлого века в России была начата активная и последовательная борьба против смертельно опасного заболевания. Это обязательное прохождение флюорографии – это не капризы медиков, а попытка выявить болезнь на самых ранних стадиях. Обязательная ежегодная процедура в первые десятилетия дала свои плоды: уже к 80-м годам XX века наша страна смогла приблизиться к среднестатистическим мировым показателям, но ненадолго.
Политическая и социально-экономическая ситуация в стране привели к тому, что заболеваемость туберкулезом в России выросла всего за одно десятилетие втрое и приняла угрожающие масштабы. Сегодня Россия находится в числе стран — лидеров по заболеваемости туберкулезом, и это современное развитое государство!
Кому грозит заболевание

Учитывая то, что практически каждый из нас является носителем палочки Коха, в группе риска оказываются все.
Однако это вовсе не значит, что каждый из нас должен заболеть априори: опасность представляет активная стадия жизнедеятельности бактерий. Они пробуждаются, когда организм ослаблен, когда иммунитет резко падает. В иных случаях человек здоров, даже если является носителем патогенных бактерий.
Именно поэтому в группу риска по туберкулезу входят:
- маргиналы;
- лица, ранее пребывавшие в заключении, ИТК;
- пациенты психиатрических, наркологических учреждений;
- обитатели приютов.
Это – социальная группа риска. Помимо нее, есть поликлинические группы лиц, имеющих ослабленный иммунитет:
- женщины в послеродовом периоде;
- больные СПИДом и инфицированные;
- больные сахарным диабетом, язвой желудка и кишечника;
- хронические алкоголики, наркоманы, больные психическими заболеваниями;
- больные с патологиями печени.
Поликлиническая группа риска – сама многочисленная, поскольку любые неспецифические заболевания легких, частые головные боли, длительно текущие артриты, заболевания мочеполовой системы и других систем организма могут вызвать пробуждение патогенных бактерий.
Опасность заболевания касается и лиц, непосредственно имеющих контакт с больными туберкулезом (члены семьи, медицинский персонал клиник).
Болезнь, о которой не говорят
Туберкулез опасен, но это не значит, что человек, заболевший им, обречен. Смертельную опасность приобретает болезнь только на последних стадиях, когда человек не лечится. Если заболевание обнаружить своевременно – он излечим практически всегда.
Не нужно думать, что всех, кто ведет правильный образ жизни, молод и жизнерадостен, болезнь обойдет стороной.
Статистика туберкулеза свидетельствует, что чаще всего заболевают молодежь и люди среднего возраста: от 18 до 45 лет, пик заболеваний приходится:
- у мужчин – на 35-45 лет;
- у женщин – на 25-35 лет.
Патологические изменения в организме заметить на ранних стадиях непросто, а в сознании людей он ассоциируется с кашляющими кровью чахоточными людьми, ведущими противоправный образ жизни. Однако многие говорят о том, что сначала заметили просто усталость, слабость.
Кто на такие симптомы обращает внимание?
Это не болезнь алкоголиков и наркоманов, она может проявиться у любого из нас, и симптомы туберкулеза могут поначалу быть незначительными:
- быстрая усталость, утомляемость;
- нервозность, раздражительность;
- избыточная потливость;
- незначительное повышение температуры тела: не выше 37,2-37,5 градуса.
И снова цифры, которые приводит Роспотребнадзор: в 2014 году зарегистрировано 78000 новых случаев заболевания, в 2015 – 77000. И это – только впервые установленные диагнозы. По степени распространенности болезни по регионам самая напряженная ситуация – на Урале, в Сибири и на Дальнем Востоке.
Если сравнивать данные со статистикой начала XXI века, то тогда ежегодно регистрировалось до 120000 случаев заболевания в год, сейчас эта цифра значительно снижена, но хлопать в ладоши рано.
Главная причина, по которой патогенные бактерии активизируются в организме человека – ослабленный иммунитет.
Причинами этого могут быть многие факторы:
- стрессы, связанные с проблемами в семье, на работе, даже простой переезд в другой город или поступление в учебное заведение;
- неправильное питание и отнюдь не полезные диеты;
- хронические недосыпы;
- частые переработки;
- пристрастие к алкоголю.
Именно поэтому можно говорить о том, что в группе риска – каждый из нас. Однако главный фактор, при котором иммунная система человека находится в критическом состоянии, — ВИЧ-инфекция.
Как заявляет Всемирная организация здравоохранения, риск развития туберкулеза у ВИЧ-инфицированных людей возрастает в 20-30 раз по сравнению с другими людьми. Отсюда и высокая заболеваемость туберкулезом в целом мире, где каждый день регистрируют более 7,5 тысячи новых случаев ВИЧ-инфекции.
Туберкулез излечим. И это главное

Медицина не стоит на месте. Сегодня для точной установки диагноза используются специальные тесты, которые позволяют в течение двух часов установить форму туберкулеза, чувствительность ее к лекарственным препаратам. Это позволяет быстро подобрать комплекс терапии.
Лечат незапущенные формы туберкулеза антибиотиками, химиотерапией. Процесс долгий, но выдержать весь комплекс процедур нужно: жесткий ритм – два месяца антибиотиков, четыре – поддерживающий курс. Пропускать нельзя, иначе в организме выработается устойчивость к антибиотикам.
В РФ туберкулез считается социально значимой болезнью. Государство контролирует лечение, которое является обязательным и бесплатным. На протяжении всего времени с момента установления диагноза больной находится на учете в туберкулезном диспансере, регулярно проходит курсы лечения.
Заразен ли туберкулез?
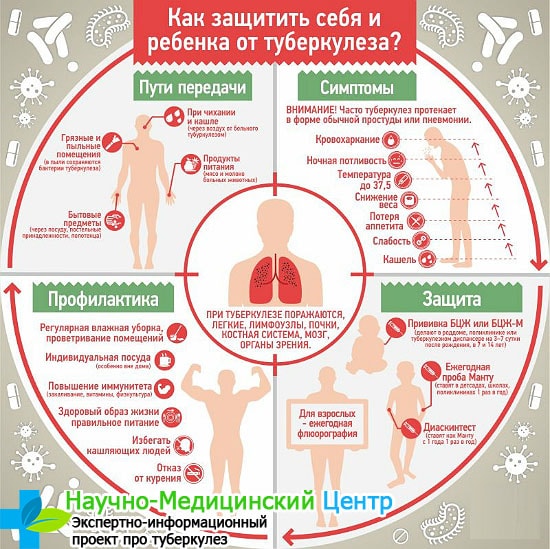
Эпидемиологическая опасность туберкулеза (иначе – риск заражения) зависит от формы заболевания. При активном выделении патогенных бактерий лечение проводится исключительно в противотуберкулезных диспансерах, при закрытых формах контакт человека с устойчивым иммунитетом с больным не опасен.
Особая группа риска – ВИЧ-инфицированные. В 2016 году, когда ООН признала Россию эпицентром мировой эпидемии ВИЧ, в нашей стране сократилось финансирование регионов по закупкам препаратов для инфицированных ВИЧ, что не замедлило сказаться на уровне фиксируемых случаев заболевания туберкулезом. А терапия его без подавления ВИЧ-инфекции невозможна.
Второй фактор, вызвавший увеличение числа больных, – отсутствие информации, профилактической работы среди населения.
И снова – сухая статистика туберкулеза в России:
- в 2015 году смертность в России от туберкулеза достигала 9 человек на 100000;
- в 2016 году – 7,5 человек на те же 100000.
С одной стороны – виден прогресс, уменьшение числа случаев летальности, с другой – в этих цифрах нет данных о том, сколько умерло ВИЧ-инфицированных, причиной смерти которых стал туберкулез. Ни от СПИДа, ни от ВИЧ люди не умирают, причиной являются болезни, развившиеся на фоне сниженного иммунитета, в первую очередь такой причиной является туберкулез.
Поэтому будут ближе к истине иные цифры: в 2015 году в России именно он стал причиной смерти от 13,5 до 20,9 тысяч человек. Эти данные сопоставимы с потерями от суицида и ДТП.
Болезнь века – туберкулез – зависит от уровня социального благополучия в стране, и тот факт, что в России в XXI веке не снижается, а только растет уровень заболеваемости, свидетельствует о том, что с этим показателем уровня жизни в нашей стране все далеко не благополучно.
Проводимые прививки детям недостаточно эффективны, а низкий уровень грамотности современных родителей приводит к тому, что и от этой защиты детского организма они отказываются. Все это приводит к тому, что победа над туберкулезом еще очень далеко.
Аннотация научной статьи по наукам о здоровье, автор научной работы — Ваганова Ульяна Сергеевна
Проведен анализ структуры заболеваемости туберкулезом медицинских работников в Удмуртской Республике за 10 лет (2002-2011 годы). В работе определен возрастно-половой и профессиональный состав заболевших туберкулезом медицинских работников. Анализ данных показал высокую заболеваемости туберкулезом работников здравоохранения Удмуртской Республики, превышающей по большинству показателей заболеваемость туберкулезом населения Республики и Российской Федерации.
Похожие темы научных работ по наукам о здоровье , автор научной работы — Ваганова Ульяна Сергеевна
TUBERCULOSIS CASE RATE AT WORKERS OF MEDICAL INSTITUTIONS
The analysis of structure of tuberculosis case rate at health workers in the Udmurt Republic for 10 years (2002-2011) is carried out. In the presented research the age, sexual and professional structure of patients with tuberculosis among health workers is defined. The analysis of data showed high tuberculosis case rate at workers of health care of the Udmurt Republic exceeding on the majority of indicators of tuberculosis case rate of the population of the Republic and the Russian Federation.
№ 2 - 2015 г. 14.00.00 Медицинские науки (14.01.00 Клиническая медицина)
ЗАБОЛЕВАЕМОСТЬ ТУБЕРКУЛЕЗОМ РАБОТНИКОВ МЕДИЦИНСКИХ УЧРЕЖДЕНИЙ
Проведен анализ структуры заболеваемости туберкулезом медицинских работников в Удмуртской Республике за 10 лет (2002-2011 годы). В работе определен возрастно-половой и профессиональный состав заболевших туберкулезом медицинских работников. Анализ данных показал высокую заболеваемости туберкулезом работников здравоохранения Удмуртской Республики, превышающей по большинству показателей заболеваемость туберкулезом населения Республики и Российской Федерации.
Ключевые слова: заболеваемость туберкулезом, работники медицинских учреждений, группы риска, профессиональные заболевания.
На протяжении последних 10 лет (2002-2011 годы) отмечался стабильно высокий уровень заболеваемости туберкулезом населения Российской Федерации (РФ). Средний уровень заболеваемости туберкулезом населения РФ в 2002-2011 годах был в 3 раза выше аналогичного показателя, регистрируемого в странах Европейского региона, и составил 82,2 на 100 тыс. населения [13].
В настоящее время эпидемическая ситуация по туберкулезу в большинстве российских регионов характеризуется относительной стабильностью: быстрый рост заболеваемости и распространенности туберкулеза в результате социально-экономических потрясений 90-х годов ХХ века преодолен, в последние годы наметились отчетливые тенденции к снижению заболеваемости, инвалидизации и смертности населения от туберкулеза [9].
Удмуртская Республика (УР) по основным статистическим показателям заболеваемости туберкулезом относится к группе регионов РФ с высокими их значениями [4]. Несмотря на то, что с 2002 года наметилась тенденция к снижению заболеваемости туберкулёзом, в 2011 году данный показатель вырос на 4,2 % и составил 67,6 на 100 тыс. населения. Среднее значение заболеваемости туберкулёзом населения УР за последние 10 лет
составило 78,6 на 100 тыс. человек [4].
За последние 16 лет в здравоохранении РФ было зарегистрировано более 6 тыс. случаев профессиональных заболеваний. Ежегодно порядка 320-ти тыс. медицинских работников не выходят на работу из-за болезней. Уровень смертности среди РМУ в возрасте до 50 лет на 32 % выше, чем в среднем по стране [5]. Анализ профессиональной заболеваемости медицинских работников, проведённый Федеральным центром Госсанэпиднадзора, и материалов социально-гигиенического мониторинга свидетельствует о том, что профессиональная заболеваемость российских медиков имеет устойчивую тенденцию к росту. По распространенности профессиональной заболеваемости они занимают 5-е место, опережая даже работников химической промышленности. Первое место в структуре заболеваний медперсонала стабильно занимают инфекционные патологии (от 75,0 до 83,8 %), второе — аллергические заболевания (от 6,5 до 18,8 %), на третьем месте — интоксикации и заболевания опорно-двигательного аппарата [7, 8]. К многочисленной группе профессиональных болезней медицинского персонала от воздействия биологических факторов относятся инфекционные и паразитарные заболевания, в том числе туберкулез, с которыми работники находятся в контакте во время работы. В структуре инфекционной патологии туберкулёз органов дыхания занимает первое ранговое место, на его долю приходится более половины всех регистрируемых профессиональных заболеваний (50,4-67,9 %) [3, 12]. В структуре профессиональных болезней РМУ РФ и УР туберкулез составляет 48-62 и 48-50 % соответственно [2, 4].
Необходимо отметить, что заражение медицинских работников туберкулезом может произойти не только в противотуберкулезных учреждениях, но и в лечебных учреждениях общей лечебной сети (ОЛС) [6, 7].
Наряду с вышеперечисленными факторами установлена обратно пропорциональная зависимость между заболеваемостью туберкулезом медицинских работников и стажем их работы в медицинских учреждениях. Вследствие мощного воздействия биологического фактора РМУ в первые годы профессиональной деятельности испытывают иммунный
стресс, приводящий к заболеванию внутрибольничной инфекцией, в том числе туберкулезом. В структуре всех заболевших туберкулезом РМУ половину составляют сотрудники со стажем работы в медицинских учреждениях менее 5 лет. По имеющимся данным выявлена обратно пропорциональная зависимость уровня заболеваемости медицинских работников от их возраста. У РМУ до 30 лет риск заболеть туберкулезом в 16 раз выше, чем в возрасте старше 70 лет [6, 7]. Наибольшее количество заболевших туберкулезом среди РМУ регистрируется в самом работоспособном возрасте — от 25 до 54 лет, удельный вес которых составляет 70 % в структуре всех заболевших туберкулезом медицинских работников [7, 10, 12].
Таким образом, изучение заболеваемости туберкулезом медицинских работников является актуальным и требует дальнейшего исследования с целью разработки мероприятий для ее уменьшения.
Целью исследования явилось изучение структуры заболеваемости туберкулезом медицинских работников в УР за 10 лет (2002-2011 годы).
Результаты и обсуждения. Мы изучили динамику показателя заболеваемости туберкулезом медицинских работников в УР в сравнении с заболеваемостью туберкулезом населения УР и РФ. В ходе нашего исследования установлено, что уровень заболеваемости туберкулезом среди РМУ ОЛС находится на высоком уровне и сопоставляется с уровнем заболеваемости туберкулезом населения как в УР, так и в РФ. Самые высокие показатели заболеваемости медицинских работников были зарегистрированы в 2004, 2006 и 2007 годах. Достигнув максимума в 2007 году — 89,9 на 100 тыс. РМУ, в 2011 году показатель заболеваемости туберкулезом снизился по сравнению с 2002 годом в 2,3 раза. Выявлена прямая корреляционная связь средней силы между заболеваемостью туберкулезом медицинских работников Министерства здравоохранения (МЗ) УР и заболеваемостью населения МЗ УР, т. е. при увеличении показателя заболеваемости туберкулезом населения МЗ УР увеличивается и заболеваемость работников медицинских учреждений МЗ УР.
Авторы отмечают, что заболеваемость туберкулезом персонала противотуберкулезных учреждений в 4-18 раз, а работников судебно-медицинской экспертизы в 50 раз выше показателей заболеваемости населения РФ [5].
На рис. 1 представлена динамика заболеваемости туберкулезом РМУ в УР в сравнении с аналогичным показателем сотрудников противотуберкулезной службы.
Рис. 1. Заболеваемость туберкулезом медицинских работников ОЛС и противотуберкулезной службы УР за 2002-2011 годы (на 100 тыс. работников)
Из рис. 1 видно, что показатель заболеваемости туберкулезом медицинских работников противотуберкулезной службы УР нестабилен и значительно превышает таковой среди медицинских работников МЗ УР.
Особый интерес представляют сведения о месте проживания РМУ, заболевших туберкулезом. Анализ исследования показал, что заболеваемость туберкулезом медицинских работников, проживающих в городской местности, намного выше показателя среди РМУ, проживающих в сельской местности, и в среднем заболеваемость медицинских работников в городской местности составила 63,5 на 100 тыс. медицинских работников (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Анализ данных по УР за 10 лет показал, что максимум случаев заболевания туберкулёзом приходится на возрастную группу от 19 до 50 лет и составил 82 % случаев, а 18 % — на возрастную группу от 50 лет и старше. Это можно объяснить тем, что возрастная структура медицинских работников представлена лицами в возрасте от 35 до 50 лет.
Профессиональная структура медицинских работников, заболевших туберкулезом, представлена на рис. 3.
■ ¡.редкий м-едVVI■ ^г. пер:с ■
□ г.1л Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
10. Храпунова И. А. Проблема защиты медицинского персонала от ВБИ / И. А. Храпунова, Е. П. Ковалева // Гл. мед. сестра. — 2002. — № 8. — С. 51-55.
11. Шилова М. В. Эпидемическая обстановка по туберкулёзу в Российской федерации
к началу 2009 года / М. В. Шилова // Туберкулёз и болезни лёгких. — 2010. — № 5. — С. 14-21.
12. Профессиональные болезни : руководство для врачей / Под ред. Н. Ф. Измерова. — М. : Медицина, 1996. — Т. 1, 2.
13. Сравнение заболеваемости туберкулёзом в мире, Европейском регионе ВОЗ и в РФ. Аналитический обзор статистических показателей по туберкулёзу, используемых
в РФ. — Режим доступа : (demoscope.ru/weekly/2011). — Дата обращения : 25.03.2015.
TUBERCULOSIS CASE RATE AT WORKERS OF MEDICAL INSTITUTIONS
The analysis of structure of tuberculosis case rate at health workers in the Udmurt Republic for 10 years (2002-2011) is carried out. In the presented research the age, sexual and professional structure of patients with tuberculosis among health workers is defined. The analysis of data showed high tuberculosis case rate at workers of health care of the Udmurt Republic exceeding on the majority of indicators of tuberculosis case rate of the population of the Republic and the Russian Federation.
Keywords: tuberculosis case rate, employees of medical institutions, groups of risk, occupational diseases.
List of the Literature:
1. Berkheev I. M. Medico-statistical regularities of professional case rate, way of optimization of the professional pathological help (on materials of the Republic of Tatarstan) : theses. . cand. of medical science / I. M. Berkheev. — Kazan, 2004. — 22 p.
2. Valiyev R. Sh. Tuberculosis at employees of medical institutions / R. Sh. Valiyev, G. A. Idiyatullina // Pulmonology. — 2003. — N 2. — P. 35-38.
3. Vasyukova G. F. Clinical features of occupational diseases of internals at health workers : theses. . cand. of medical science / G. F. Vasyukova. — Samara, 2005. — 24 p.
4. Dobrovolskaya E. V. Epidemic situation on tuberculosis in the Udmurt Republic for 2011 // Modern problems of tuberculosis in Udmurtia / E. V. Dobrovolskaya, I. V. Glazkova, N. A. Aliyeva // Coll. of scientific articles. — Izhevsk, 2012. — P. 3-8.
5. Kosarev V. V. Professional illnesses / V. V. Kosarev, V. S. Lotkov, S. A. Babanov; under the editorship of RAMS acad. V. G. Artamonova. — M. : Exmo, 2009. — P. 352.
6. Tuberculosis at employees of antituberculous dispensaries of Omsk / A. B. Lysov [et al.] // Materials of the 14th national congress by illnesses of respiratory organs. — M., 2004. — P. 404.
7. Primak A. A. Tuberculosis case rate at health workers and measures of their social protection / A. A. Primak, L. M. Plotnikova // Tuberculosis Problems. — 1992. — N 11. — P. 24-26.
8. Rudneva S. N. Tuberculosis case rate of health workers / S. N. Rudneva // Materials XI of the national congress by illnesses of respiratory organs. — M., 2001. — P. 32.
9. Tuberculosis in the Russian Federation 2007 : state-of-the-art review of the main statistics on tuberculosis used in the Russian Federation / Under the editorship of M. I. Perelman, Y. V. Mikhaylova. - M., 2008.
10. Khrapunova of I. A. Problem of protection of the medical personnel against HAI / I. A. Khrapunova, E. P. Kovaleva / Clinical nurse manager. — 2002. — N 8. — P. 51-55.
11. Shilova M. V. Epidemic situation on tuberculosis in the Russian Federation by the beginning of 2009 / M. V. Shilova // Tuberculosis and pulmonary diseases. — 2010. — N 5. — P. 14-21.
12. Professional illnesses : guidance for doctors / Under the editorship of N. F. Izmerov. — M. : Medicine, 1996. — Vol. 1, 2.
Основные факты
- Туберкулез (ТБ) является одной из 10 ведущих причин смерти в мире.
- В 2017 году туберкулезом заболели 10 миллионов человек, и 1,6 миллиона человек (в том числе 0,3 миллиона человек с ВИЧ) умерли от этой болезни.
- Туберкулез ― главная причина смертности ВИЧ-позитивных людей.
- По оценкам, в 2017 году 1 миллион детей заболели туберкулезом, и 230 000 детей умерли от него (включая детей с ВИЧ-ассоциированным туберкулезом).
- Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) по-прежнему представляет кризис в области общественного здравоохранения. По оценкам ВОЗ, произошло 558 000 новых случаев туберкулеза с устойчивостью к рифампицину ― самому эффективному препарату первой линии, ― из которых в 82% случаев был МЛУ-ТБ.
- В глобальном масштабе заболеваемость туберкулезом снижается примерно на 2% в год. Для достижения контрольных показателей на 2020 г., предусмотренных Стратегией по ликвидации туберкулеза, эти темпы снижения необходимо ускорить до 4–5% в год.
- По оценкам, за период с 2000 по 2017 г. благодаря диагностике и лечению туберкулеза было спасено 54 миллиона человеческих жизней.
- Одна из задач в области здравоохранения в рамках Целей в области устойчивого развития заключается в том, чтобы к 2030 году покончить с эпидемией туберкулеза.
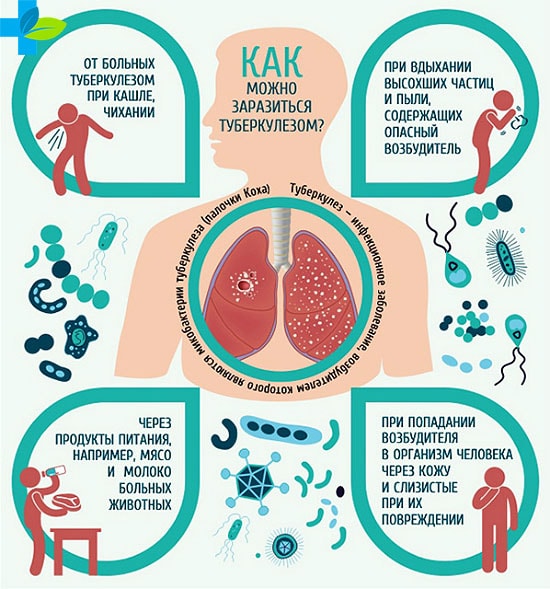
Туберкулез распространяется от человека человеку по воздуху. При кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух бактерии туберкулеза. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий.
Около одной четверти населения мира имеют латентный туберкулез. Это означает, что люди инфицированы бактериями туберкулеза, но (пока еще) не заболели этой болезнью и не могут ее передавать.
Риск того, что люди, инфицированные туберкулезными бактериями, на протяжении своей жизни заболеют туберкулезом, составляет 5-15%. Однако люди с ослабленной иммунной системой, такие как люди с ВИЧ, недостаточностью питания или диабетом или люди, употребляющие табак, подвергаются гораздо более высокому риску заболевания.
Когда у человека развивается активная форма туберкулеза, симптомы (кашель, лихорадка, ночной пот, потеря веса и др.) могут быть умеренными в течение многих месяцев. Это может приводить к запоздалому обращению за медицинской помощью и передаче бактерий другим людям. За год человек, больной туберкулезом, может инфицировать до 10–15 других людей, с которыми он имеет тесные контакты. Без надлежащего лечения в среднем 45% ВИЧ-негативных людей с туберкулезом и почти все ВИЧ-позитивные люди с туберкулезом умрут.
Кто подвергается наибольшему риску?
Туберкулез поражает преимущественно взрослых людей в их самые продуктивные годы. Однако риску подвергаются все возрастные группы. Более 95% случаев заболевания и смерти происходит в развивающихся странах.
У людей, инфицированных ВИЧ, вероятность развития активной формы туберкулеза возрастает в 20–30 раз (см. раздел о Туберкулезе и ВИЧ). Более высокому риску развития активного туберкулеза подвергаются также люди, страдающие от других нарушений здоровья, ослабляющих иммунную систему.
В 2017 году 1 миллион детей (0–14 лет) заболели туберкулезом и 230 000 детей (включая детей с ВИЧ-ассоциированным туберкулезом) умерли от этой болезни.
Употребление табака значительно повышает риск заболевания туберкулезом и смерти от него. 7,9% случаев заболевания туберкулезом в мире связано с курением.
Глобальное распространение туберкулеза
Туберкулез присутствует везде в мире. В 2017 году наибольшее число новых случаев заболевания туберкулезом имело место в регионах Юго-Восточной Азии и Западной части Тихого океана, на которые пришлось 62% новых случаев. Далее следует Африканский регион, где было зарегистрировано 25% новых случаев.
В 2017 г. 87% новых случаев заболевания туберкулезом имело место в 30 странах с тяжелым бременем туберкулеза. На долю восьми стран – Индии, Китая, Индонезии, Филиппин, Пакистана, Нигерии, Бангладеш и Южной Африки – пришлось две трети новых случаев заболевания туберкулезом.
Симптомы и диагностирование
Общими симптомами активного легочного туберкулеза являются кашель иногда с мокротой и кровью, боль в груди, слабость, потеря веса, лихорадка и ночной пот. Для диагностирования туберкулеза многие страны до сих пор полагаются на давно используемый метод, называемый микроскопией мазка мокроты. Специально подготовленные лаборанты исследуют мазки мокроты под микроскопом с целью обнаружения туберкулезных бактерий. Микроскопия позволяет выявить лишь половину случаев туберкулеза и не позволяет обнаруживать устойчивость к лекарственным препаратам.
Использование экспресс-теста Xpert MTB/RIF® широко распространяется начиная с 2010 года, когда ВОЗ впервые рекомендовала его применение. При помощи теста одновременно выявляются туберкулез и устойчивость к рифампицину — наиболее важному противотуберкулезному препарату. Диагноз может быть поставлен в течение двух часов, и в настоящее время этот тест рекомендуется ВОЗ в качестве первоначального диагностического теста для всех людей с признаками и симптомами туберкулеза.
Диагностирование туберкулеза с множественной лекарственной устойчивостью(МЛУ-ТБ) и туберкулеза с широкой лекарственной устойчивостью (см. ниже раздел о туберкулезе с множественной лекарственной устойчивостью), а также ВИЧ-ассоциированного туберкулеза может быть сложным и дорогостоящим. В 2016 году ВОЗ было рекомендовано четыре новых диагностических теста — молекулярный экспресс-тест для выявления туберкулеза в периферийных медицинских учреждениях, где нет возможности для проведения теста Xpert MTB/RIF, и три теста для обнаружения устойчивости к противотуберкулезным средствам первой и второй линии.
Особенно сложно диагностировать туберкулез у детей, и единственным широко доступным тестом, помогающим обнаруживать у них болезнь, пока что является Xpert MTB/RIF.
Лечение
Туберкулез можно лечить и излечивать. В случае активной, чувствительной к лекарствам формы болезни проводится стандартный шестимесячный курс лечения четырьмя противомикробными препаратами при обеспечении пациента информацией, наблюдением и поддержкой со стороны работника здравоохранения или прошедшего специальную подготовку добровольного помощника. Без такого наблюдения и поддержки могут возникать сложности в соблюдении медицинских предписаний в отношении лечения, и болезнь может распространяться дальше. Подавляющее большинство случаев туберкулеза можно излечивать при условии надлежащего обеспечения и приема лекарств.
По оценкам, 54 миллионов человеческих жизней было спасено с 2000 по 2017 год благодаря диагностике и лечению туберкулеза.
Туберкулез и ВИЧ
Вероятность того, что у людей, живущих с ВИЧ, разовьется активная форма туберкулеза, в 20–30 раз превышает аналогичный показатель среди людей, неинфицированных ВИЧ.
ВИЧ и туберкулез представляют собой смертельное сочетание и ускоряют развитие друг друга. В 2017 году от ВИЧ-ассоциированного туберкулеза умерли около 0,3 миллиона человек. По оценкам, в 2017 году произошло 0,9 миллиона новых случаев заболевания туберкулезом среди ВИЧ-позитивных людей, 72% которых имели место в Африке.
Для снижения смертности ВОЗ рекомендует применять 12-компонентный подход к обеспечению комплексных услуг в отношении двойной инфекции ТБ-ВИЧ, включая действия по профилактике и лечения инфекции и болезни.
Туберкулез с множественной лекарственной устойчивостью
Противотуберкулезные средства используются на протяжении целого ряда десятилетий. В каждой стране, где проводятся исследования, зарегистрированы штаммы, устойчивые к одному или нескольким препаратам. Лекарственная устойчивость возникает при ненадлежащем применении противотуберкулезных препаратов, их неправильном назначении поставщиками медико-санитарной помощи, плохом качестве лекарств или преждевременном прекращении лечения пациентами.
Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) — форма туберкулеза, вызываемая бактерией, не реагирующей по меньшей мере, на изониазид и рифампицин, два самых мощных противотуберкулезных препарата первой линии. МЛУ-ТБ можно лечить и излечивать, используя препараты второй линии. Однако такие варианты лечения ограничены и требуют проведения экстенсивной химиотерапии (лечения длительностью до двух лет) препаратами, которые отличаются высокой стоимостью и токсичностью.
В некоторых случаях может развиваться более серьезная лекарственная устойчивость. Туберкулез с широкой лекарственной устойчивостью (ШЛУ-ТБ) является более тяжелой формой МЛУ-ТБ, вызываемой бактериями, не реагирующими на самые эффективные противотуберкулезные препараты второй линии, при которой у пациентов нередко не остается никаких дальнейших вариантов лечения.
В 2017 г. МЛУ-ТБ остается кризисом и угрозой для безопасности в области общественного здравоохранения. По оценкам ВОЗ, произошло 558 000 новых случаев ТБ с устойчивостью к рифампицину ― самому эффективному препарату первой линии, ― из которых в 82% случаев был МЛУ-ТБ. Наибольшим бременем проблема МЛУ-ТБ ложится на три страны — Индию, Китай и Российскую Федерацию, — на долю которых в совокупности приходится почти половина всех случаев в мире. В 2017 году примерно у 8,5% пациентов с МЛУ-ТБ был ШЛУ-ТБ.
В настоящее время во всем мире успех лечения МЛУ-ТБ достигается у 55% пациентов. В 2016 году ВОЗ одобрила использование короткой стандартизированной схемы лечения для пациентов с МЛУ-ТБ, которые не инфицированы штаммами, устойчивыми к противотуберкулезным препаратам второй линии. Лечение проводится в течение 9–12 месяцев и стоит гораздо меньше традиционного курса, который может продолжаться до двух лет. Однако пациенты со ШЛУ-ТБ или устойчивостью к противотуберкулезным препаратам второй линии не могут использовать данную схему и нуждаются в более длительных курсах лечения ШЛУ-ТБ, которые могут дополнительно включать прием одного из новых препаратов (бедаквилина и деламанида).
В июле 2018 г. независимая группа экспертов, созванная ВОЗ, проанализировала последние фактические данные о лечении лекарственно-устойчивого ТБ. ВОЗ выпустила оперативное сообщение об основных изменениях в рекомендациях по лечению ТБ с множественной лекарственной устойчивостью, за которым в конце этого года последует выпуск обновленных и обобщенных руководящих принципов.
В 2016 г. ВОЗ также одобрила диагностический экспресс-тест для оперативного выявления таких пациентов. Шестьдесят две страны приступили к использованию ускоренных схем лечения МЛУ-ТБ. К концу 2017 г. 62 страны сообщили о том, что в целях повышения эффективности курсов лечения МЛУ-ТБ начали применять бедаквилин, и 42 страны – деламанид.
Деятельность ВОЗ
В борьбе с туберкулезом ВОЗ выполняет шесть основных функций:
1. обеспечение глобального лидерства по вопросам критической важности в области ТБ;
2. разработка основанных на фактических данных мер политики, стратегий и стандартов в области профилактики, лечения этой болезни и борьбы с ней и мониторинг их осуществления;
3. обеспечение технической поддержки государствам-членам, ускорение изменений и создание устойчивого потенциала;
4. мониторинг глобальной ситуации в области ТБ и измерение прогресса в области лечения ТБ, борьбы с ним и финансирования;
5. формирование программы научных исследований в области ТБ и содействие получению, интерпретации и распространению ценных данных;
6. содействие формированию партнерств в области ТБ и участие в них.
Стратегия ВОЗ по ликвидации туберкулеза, принятая Всемирной ассамблеей здравоохранения в мае 2014 года, представляет собой концепцию, позволяющую странам положить конец эпидемии туберкулеза, снижая заболеваемость туберкулеза и смертность от него, а также значительно сокращая катастрофические расходы. Она включает в себя целевые показатели глобального масштаба по сокращению смертности от туберкулеза на 90% и уменьшению числа новых случаев заболевания на 80% за период с 2015 по 2030 год, а также по обеспечению того, чтобы ни одна семья не несла разорительных расходов в связи с туберкулезом.
Одна из задач в области здравоохранения в рамках Целей в области устойчивого развития заключается в том, чтобы к 2030 году покончить с эпидемией туберкулеза. Не ограничиваясь этим, ВОЗ поставила задачу к 2035 году добиться снижения смертности от туберкулеза на 95% и снижения заболеваемости туберкулезом на 90%, что соответствует положению в странах с низкой заболеваемостью туберкулезом на сегодняшний день.
В Стратегии сформулированы три основных компонента, необходимых для эффективной борьбы с эпидемией:
Компонент 1 - комплексные лечение и профилактика, ориентированные на пациента
Компонент 2 - энергичная политика и поддерживающие системы
Компонент 3 - интенсификация исследований и инноваций.
Успех Стратегии будет зависеть от соблюдения странами при осуществлении мероприятий, входящих в каждый компонент, следующих четырех основных принципов:
- стратегическое руководство и ответственность со стороны государства, проведение мониторинга и оценки;
- тесное сотрудничество с организациями гражданского общества и местным населением;
- защита и соблюдение прав человека, этических норм и принципов справедливости;
- адаптация стратегии и задач на страновом уровне при глобальном сотрудничестве.
Читайте также:


