Милиарно язвенный туберкулез лечение
Под ред. проф. Е.В.Боровского, проф. АЛ. Машкиллейсона, Заболевания слизистой оболочки полости рта и губ, 2001
При милиарно-язвенном туберкулезе вначале на слизистой оболочке полости рта появляется серовато-желтое или красноватое точечное, чуть возвышающееся над слизистой оболочкой образование, являющееся микроабсцессом, которому, возможно, предшествует милиарный бугорок. Эта стадия заболевания так быстро сменяется язвенной, что наблюдать первичные элементы при милиарно-язвенном туберкулезе слизистой оболочки полости рта обычно не удается. Как правило, больные обращаются к врачу после того, как уже возникло болезненное изъязвление. Вначале образуются точечные язвы, которые довольно быстро увеличиваются и сливаются в язвы диаметром до 2,5 см. Эти язвы неглубокие, неправильной формы, края их изъеденные, подрытые, мягкие. Вокруг язвы отмечается небольшая воспалительная реакция. Дно язвы неровное, иногда бугристое, серо-желто-красного цвета, покрыто сосочковыми разрастаниями, иногда с точечными кровоизлияниями и небольшим гнойным налетом. На дне такой язвы по ее краям иногда обнаруживают небольшое количество желтых или серовато-желтых милиарных бугорков, микроабсцессов, имеющих вид пятнышек (зерна Треля).
Течение заболевания без лечения очень медленное, с частыми периодами ослабления и приостановки распространения процесса, чередующимися с его прогрессированием. Самопроизвольное рубцевание происходит очень редко. Язвы обычно резко болезненные. Процесс часто сопровождается подчелюстным лимфаденитом, однако нагноения лимфатического узла обычно не бывает.
Локализуется милиарно-язвенный туберкулез чаще всего в области неба и на языке, реже — на деснах и щеках. В зависимости от локализации высыпаний процесс имеет некоторые особенности. На мягком небе милиарно-язвенный туберкулез начинается с покраснения и воспалительной инфильтрации язычка или небных дужек, на которых затем образуется язва. На боковой поверхности мягкого неба сначала образуется трещина, имеющая характерные, подвернутые внутрь края (Лукомский И.Г., 1945). Затем эта трещина превращается в продолговатую с подрытыми краями язву.
На языке процесс обычно начинается с едва заметной трещины с вывернутыми к середине краями, которая затем превращается в типичную для милиарно-язвенного туберкулеза болезненную язву. Инфильтрация языка при этом весьма незначительная. Иногда на языке можно видеть сероватожелтые зерна Треля, которые быстро изъязвляются. Болеют милиарно-язвенным туберкулезом чаще мужчины.
Гистологически обнаруживается некротическая грануляционная ткань, окруженная инфильтратом, состоящий из полинуклеаров, лимфоцитов, соединительнотканных клеток, отдельных эпителиоидных и гигантских клеток. Местами поли- нуклеары образуют микроабсцессы. Сохранившиеся лимфоцитарные туберкулезные бугорки можно увидеть лишь в окружности язвы. В грануляциях имеется много микробактерий туберкулеза.
Дифференцировать милиарно-язвенный туберкулез следует от гуммозной язвы (см. с. 54). Иногда возникают трудности при проведении дифференциальной диагностики между милиарно-язвенным туберкулезом и туберкулезной волчанкой. Милиарно-язвенный туберкулез в отличие от волчанки проявляется в основном однообразным язвенным поражением и наличием зерен Треля, люпомы отсутствуют, в отделяемом язв легко обнаруживают микобактерии туберкулеза, реакция Пирке отрицательная. Субъективно при милиарно-язвенном туберкулезе отмечаются боли, иногда значительные, при туберкулезной волчанке поражение мало- или безболезненное.
Лечение туберкулеза слизистой оболочки полости рта, являющегося одним из проявлений общего туберкулеза, проводят по общепринятым методикам лечения туберкулеза, обычно в противотуберкулезных диспансерах. Наиболее эффективными средствами лечения туберкулезной волчанки являются препараты гидразида изоникотиновой кислоты (фтивазид, изониа- зид, или тубазид, салюзит, метазид, ларусан, ИНГА-17 и др.), которые оказывают на микобактерии туберкулеза не только бактериостатическое, но и бактерицидное действие. Фтивазид взрослым назначают по 1—1,5 г в день в течение 6—7 мес, детям по 0,03—0,04 г на 1 кг массы тела в день. Клинического излечения волчанки при применения фтивазида достигают у 45—60% больных.
Особенно хороший эффект от фтивазида получают при туберкулезной волчанке слизистой рта. 3.И.Класс и Н.Я.Носова (1954) наблюдали терапевтический эффект от лечения фтивазидом у 90% больных туберкулезной волчанкой слизистой оболочки полости рта. Однако спустя несколько месяцев после окончания лечения примерно у 16% больных наблюдаются рецидивы, которые обычно устраняют повторными курсами фтивазида. В связи с этим рекомендуется через 2—3 мес после окончания курса, несмотря на клиническое излечение волчанки, проводить повторные профилактические курсы лечения фтивазидом (60—200 г на курс) или витамином D2, который особенно хорошо действует при язвенной форме туберкулезной волчанки слизистой оболочки рта. Витамин D2 назначают по 100 000 ME в день в течение 6—7 мес.
Противотуберкулезным средством является также стрептомицин, который назначают по 0,5—1 г в сутки в течение 6—7 мес. Однако при лечении одним стрептомицином нередко наблюдаются ранние рецидивы. В связи со сказанным оптимальным вариантом лечения туберкулезной волчанки слизистой оболочки полости рта является назначение больным фтивазида с витамином D2 в комплексе с неспецифическими препаратами (витамина С, группы В), общим ультрафиолетовым облучением и бессолевой диетой. При милиарно-язвенном туберкулезе, который является самой тяжелой формой туберкулеза слизистой оболочки полости рта и при котором обнаруживают большое количество микобактерий туберкулеза в отделяемом язв, показано комбинированное лечение стрептомицином и фтивазидом, а также общеукрепляющими средствами.
Прогноз у больных туберкулезом слизистой оболочки полости рта в настоящее время, при наличии мощных противотуберкулезных средств, хороший, но больные должны длительное время, до полного излечения, находиться под диспансерным наблюдением. В раннем выявлении больных туберкулезом слизистой оболочки полости рта, направлении их на лечение в противотуберкулезные учреждения, в организации диспансерного наблюдения большая роль принадлежит стоматологам. Это связано с тем, что туберкулезная волчанка и милиарно-язвенный туберкулез могут начинаться и длительно существовать только на слизистой оболочке полости рта, в связи с чем больные, естественно, обращаются к стоматологу.
Лепра (проказа) вызывается лепрозными микобактериями Ганзена и представляет собой хроническую генерализованную инфекцию, развивающуюся преимущественно в дериватах эктодермы и в органах и тканях, богатых элементами активной мезенхимы. Лепра протекает хронически-прогрессивно с периодическими обострениями (лепрозные реакции), приводя при отсутствии рационального лечения к тяжелой инвалидности и через много лет к смерти.
В СССР очаги лепры сохранились в некоторых областях. Выделяют ту- беркулоидный и лепроматозный типы лепры. Возникновение того или иного типа заболевания связано с состоянием сопротивляемости организма человека к лепрозной инфекции, которое определяют с помощью ле- проминовой кожной пробы. Поражения слизистой оболочки полости рта могут возникнуть лишь при лепроматозном типе, который развивается у лиц с резко пониженной реактивностью (лепроминовая проба отрицательная). У таких больных на коже, слизистой оболочке рта, внутренних органов, по ходу нервных стволов возникают лепроматозные инфильтраты с лепрозными клетками, не способными (в отличие от туберкулоидного типа) разрушать фагоцитированные ими палочки Ганзена, поэтому они беспрепятственно размножаются в этих клетках.
Лепрозный процесс на слизистой оболочке рта начинается с инфильтративной стадии, затем на этом фоне возникают бугорковые высыпания, которые через некоторое время изъязвляются. Процесс заканчивается рубцеванием. Очень часто на слизистой оболочке рта у одного и того же больного можно наблюдать элементы, характерные для всех четырех стадий развития лепрозного поражения слизистой оболочки, т. е. инфильтрацию, бугорки, язвы и рубцы. Клиническая картина лепрозного поражения слизистой оболочки рта отличается полиморфизмом, каждая из четырех стадий характеризуется описываемыми признаками.
Лепрозные изменения слизистой оболочки рта начинаются с образования поверхностного ограниченного инфильтрата, слегка возвышающегося над окружающей слизистой оболочкой и имеющего серовато-белый цвет, иногда с темно-синими участками. Затем на инфильтрированных участках возникают бугорки различной величины - от просяного зерна до вишневой косточки. Вначале бугорки плотноватые, затем размягчаются. Они расположены бессистемно и склонны к периферическому росту и слиянию. Бугорки большей частью матово-розового, иногда серовато-розового цвета. Их поверхность обычно блестящая. Чаще всего бугорки возникают на твердом и мягком небе, языке и губах. Через некоторое время бугорки обычно изъязвляются. Язвы на месте бугорков вначале небольшие, дно их бугристое, грязно-серо-белого цвета, края неровные, припухшие, мягкой консистенции. Иногда язвенный процесс распространяется на костную ткань, вызывая ее расплавление. Чаще всего при этом разрушается альвеолярный край челюсти. В последующем язвы рубцуются, однако рубцы могут развиваться без предшествующего изъязвления бугорков, когда бугорок или инфильтрат слизистой оболочки рта фиброзируются. Образование рубцов еще не означает выздоровление, ибо одновременно могут возникать новые инфильтраты, бугорки и язвы. Лепрозные рубцы на слизистой оболочке полости рта могут быть круглые или в виде полос — лучистые. Рубцы гладкие, блестящие, белого цвета. Образовавшиеся рубцы в зависимости от их размеров и места расположения могут вызвать функциональные расстройства. Особенно часто деформируется мягкое небо и язычок, который может сместиться, а иногда даже исчезнуть.
Лепрозные поражения могут возникать и на губах. При этом очень часто образуется выраженный инфильтрат, сопровождающийся отеком, что влечет за собой образование лепрозного элефантиаза. Губа уплотняется, становится более толстой, валикообразной и малоподвижной. Кожа губ и красная кайма по цвету мало отличаются друг от друга. На этом фоне возникают хорошо контурированные бугорки.
Лепрозные изменения на внутренней поверхности губ начинаются с диффузной эритемы, затем возникает инфильтрация, имеющая вид синюшных пятен, покрытых утолщенным эпителием. На этом фоне иногда возникают бугорки, которые почти не выступают над слизистой оболочкой. Лепрозные бугорки на губах могут долгое время оставаться без изменения, но иногда они изъязвляются. Образующиеся неглубокие безболезненные язвы расположены на поверхности бугорков. Их отделяемое засыхает в светло-желтые корки.
Язвенное поражение слизистой оболочки губ всегда заканчивается рубцеванием с деформацией губ, в результате чего губа становится тоньше, ротовое отверстие может сузиться. Если же глубоко расположенные бугорки фиброзируются, то губа сморщивается, вследствие чего затрудняется речь, кожа губ в этих случаях бывает испещрена бороздами, а красная кайма губ становится морщинистой. Лепрозные изменения слизистой оболочки губ редко доходят до переходной складки.
Излюбленной локализацией лепрозных высыпаний являются десны на верхней челюсти со стороны языка в области фронтальных, реже коренных зубов. Лепрозные изменения на деснах начинаются с образования инфильтрата. Десны как бы набухают, делаются рыхлыми, красными, иногда цианотичны- ми, слегка кровоточат; десневые сосочки припухают, рисунок десневого края сглаживается. Очень часто к этому присоединяется усиленное слюнотечение. Вскоре слизистая оболочка десны становится матовой, на ее поверхности образуются язвочки, которые затем рубцуются, что приводит к сморщиванию десневого края и завороту его внутрь. Десны ретрагируются, корни зубов обнажаются. Одновременно с рубцеванием на других участках десен может появиться свежий инфильтрат. Характерна безболезненность процесса.
Лепрозные изменения на слизистой оболочке твердого неба происходят следующим образом: в тех случаях, когда поражение начинается на передней трети, вначале отмечается инфильтративная стадия, инфильтрат образуется позади шеек центральных резцов и доходит до клыков. Участок инфильтрированной слизистой оболочки по направлению назад суживается и чаще заканчивается у начала средней трети твердого неба, в результате чего образуется треугольник, основанием обращенный вперед, а вершиной назад. Значительно реже инфильтрат по направлению назад суживается до полоски шириной 2 см и по средней линии распространяется до мягкого неба. Инфильтрат на боковых поверхностях твердого неба наблюдается крайне редко. Инфильтрированный участок большей частью имеет серовато-красный цвет и совершенно безболезнен. Затем на инфильтрированных участках возникают серовато-белые бугорки величиной с просяное зерно, которые впоследствии поверхностно изъязвляются.
На мягком небе поражение начинается с гиперемии, переходящей в инфильтрат темной окраски. Иногда мягкое небо вначале имеет бледно-желтый цвет. Язычок обычно инфильтрируется, размеры его увеличиваются. На инфильтрированных участках мягкого неба и язычка появляются беловато-серые, фокусно расположенные бугорки различной величины — от просяного зерна до горошины. Затем бугорки распадаются и образуются язвочки. Иногда отдельные язвочки сливаются, образуя большей или меньшей величины сплошные язвенные поверхности. Края язв слегка приподняты и подрыты, дно бугристое с сероватым налетом. Цвет их грязно- серовато-белый. Вследствие язвенного поражения обычно разрушается часть или весь язычок. Язвенный процесс на твердом и мягком небе заканчивается рубцеванием. Образующиеся рубцы имеют разнообразную форму: иногда они круглые, но чаще лучистые или звездчатые. Рубцы обычно блестящие, поверхностные, беловатого цвета.
Рубцовое стяжение на твердом небе вблизи шеек передних зубов ведет к сморщиванию десны и ретракции ее с обнажением корней зубов. Края ре- трагированной десны заворачиваются внутрь в сторону корней, плотно обхватывая их. Рубцы на мягком небе иногда образуют дугу, выпуклой частью обращенную вперед. Фиброзирование в области мягкого неба часто вызывает стойкие деформации, из-за чего мягкое небо может подтягиваться кверху, суживая вход в носоглотку. Иногда мягкое небо совершенно разрушается.
Бугорки на языке склонны к распаду и изъязвлению. Образовавшиеся язвы располагаются поверхностно и имеют зубчатые, подрытые, инфильтрированные края. Дно язв неглубокое, шероховатое, покрыто сероватым налетом. В некоторых случаях эти язвы сливаются, образуя сплошную язвенную поверхность, покрытую тонким серым налетом. Возникающие на месте язв различной формы поверхностные рубцы обычно имеют серовато-белый цвет и блестящую поверхность.
Для диагностики лепры применяют бактериоскопические исследования соскоба со слизистой оболочки носовой перегородки, а также со дна и краев лепрозных язв, в которых легко обнаруживают палочки Ганзена.
Лепрозное поражение слизистой оболочки полости рта может напоминать третичный сифилис и туберкулезную волчанку. От проявления туберкулезной волчанки и колликвативного туберкулеза лепрозные высыпания отличаются большей плотностью, наличием выраженных расстройств чувствительности и лепрозных микобактерий в отделяемом изъязвившихся элементов.
Наиболее эффективными противолепрозными средствами являются препараты сульфонового ряда, такие, как диамино-дифинил-сульфон (ДС), авлосульфон, дапсон, сульфетрон (солюссульфон, новотроп), которые принимают в течение длительного времени. Такое же действие, как сульфоны, оказывает менее токсичный препарат тиокарбонилид (производное тиомочевины). Не потеряли значение чаулмугровое масло и его производные, в частности этиловые эфиры и мугроль. В целях успешного лечения больных лепрой всегда следует применять комбинированную терапию всеми известными антилепрозными средствами в сочетании с общеукрепляющими препаратами и физиотерапией.
Прогноз при лепре в последние десятилетия в связи с введением в практику лечения этого заболевания новых, достаточно эффективных препаратов стал лучше. Основным мероприятием общественной профилактики лепры является раннее выявление и быстрая изоляция больных лепрой в специальные учреждения — лепрозории, где больные лечатся, живут и работают. При обнаружении больного или подозрительного на заболевание лепрой врач немедленно должен сообщить об этом органам здравоохранения. При подтверждении диагноза лепры больной с соблюдением мер предосторожности, предусмотренных инструкцией Народного Комиссариата путей сообщения — Народного Комиссариата здравоохранения от 19/IV 1944 г., должен быть доставлен в лепрозорий.

Причиной развития туберкулеза полости рта является попадание в организм палочки Коха на фоне ослабленного иммунитета. Чаще всего язвы вторичные, возбудитель попадает через кровеносную или лимфатическую систему из легких. Важно как можно скорее начать лечение, рекомендуется соблюдать меры профилактики, чтобы избежать заражения.
Симптомы
Признаки болезни отличаются в зависимости от ее формы. Характерным симптомом первичного патологического процесса являются болезненные язвы с плотной структурой, неровными краями. Очаги поражения покрыты серым или желтоватым налетом. Лимфатические узлы увеличиваются, сливаются, в некоторых случаях могут воспаляться.
При туберкулезной волчанке на слизистой рта образуются безболезненные мягкие бугорки красного цвета. Диаметр новообразований составляет примерно 3 мм. Постепенно их количество и размеры увеличиваются, происходит слияние в единый очаг поражения. После начинается стадия изъязвления, при которой язвочки становятся болезненными. Их поверхность перестает быть ровной, развиваются кровотечения. Затем появляются рубцы. Через некоторое время рядом с ними снова появляются новообразования; происходят фиброзные процессы в слизистой оболочке.
Милиарно-язвенный туберкулез характеризуется образованием большого количества люпом на щеках, небе. Подобные новообразования быстро перерождаются в неглубокие болезненные кровоточащие изъязвления.
Наблюдается отечность тканей, абсцессы около очагов поражения, увеличением лимфатических узлов и их болезненностью при пальпации.
Для скрофулодермы характерно появление крупных узлов в ротовой полости. Постепенно образования перерождаются в крупные раневые поверхности, на которых возникают свищи. При рубцевании язв образуется фиброзная ткань.
Рекомендуется обратиться к фтизиатру. Можно для первичной консультации обратиться и к терапевту, если человек не уверен, что у него наблюдаются проявления туберкулеза: врач перенаправит пациента к узкому специалисту. Сначала больного опрашивают, чтобы выяснить, какие симптомы возникли, как давно наблюдаются, провести первичный визуальный осмотр, исследовать пораженную область с помощью пальпации. Затем будут назначены дополнительные исследования.
Бактериоскопия позволяет обнаружить возбудителя патологического процесса, палочку Коха (при волчанке обнаружить удается не всегда, назначаются другие анализы). Для проведения цитологического обследования с поверхности очагов поражения делают соскоб; полученный биоматериал исследуют на наличие гигантских клеток Лангханса. Применяется диаскопия. При этом исследовании должен проявиться симптом “яблочного желе” (при надавливании люпомы темнеют, приобретают коричневатый оттенок).
Должна также наблюдаться положительная реакция Поспелова: при прикосновении к новообразованию пуговичным зондом кончик инструмента легко нарушает целостность поверхности, проваливается внутрь.
Разновидности
Туберкулез ротовой полости делят на несколько подвидов. Чаще всего выделяют первичный, туберкулезную волчанку, милиарный язвенный и скрофулодерму.
Первичный туберкулез слизистой оболочки полости рта является редким подвидом патологии. Наблюдается только у детей; у взрослого человека палочка Коха быстро погибнет во рту. Болезненные язвы с гнойным содержимым, характерные для такого вида болезни, нередко прорываются. Образования затягиваются в течение месяца.
Такой вид туберкулеза рта является вторичным, поражения локализуются на челюсти, лице. Туберкулезная язва, появляющаяся при болезни, легко повреждается, начинает кровоточить. Болезнь протекает в 4 стадии: сначала идет инфильтративная, после – бугорковая, язвенная и рубцовая.
Туберкулез языка, слизистой оболочки щек, неба, развивающийся при попадании возбудителя в мелкие ранки. В областях, где патогенные микроорганизмы проникли в ткани, образуются язвы, бугорки.
Наблюдается редко, чаще в детском возрасте. Возникающие узелки не болят, быстро размягчаются, после чего образуются свищи. Потом следует рубцовая стадия.
Лечение
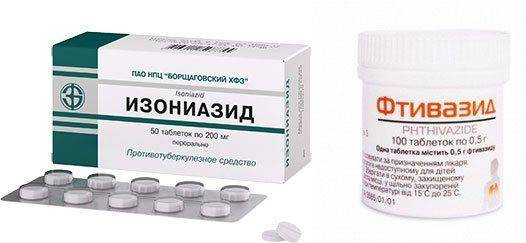
Лечение обязательно должен подбирать специалист; самостоятельно выбирать препараты или дозировки недопустимо. Патологию лечат в специализированных диспансерах из-за высокой заразности, домашнее лечение опасно. Назначаются специальные препараты, направленные на лечение данного заболевания: Изониазид, Салюзид, Фтивазид. Такие лекарства помогают уничтожить палочку Коха. Применяются и местные ванночки с использованием хлоргексидина биглюконата. Чтобы снизить интенсивность болевых ощущений, применяют анестетики: Анестезин либо Лидокаин.
Важно провести и санацию полости рта. Для этого проводятся стоматологические процедуры: при наличии кариеса или зубного камня данные заболевания излечивают, устанавливают пломбы, удаляют зубной налет из ротовой полости.
Такие меры помогают предотвратить повторное развитие болезни.
После окончания терапии важно соблюдать рекомендации врачей: отказаться от использования общей посуды в общественных местах (она может быть заражена), укреплять иммунитет, регулярно проходить профилактические осмотры, чтобы в случае рецидива как можно раньше заметить признаки болезни и начать лечиться.
Осложнения и прогнозы
Если туберкулез в полости рта не будет своевременно излечен, разовьются необратимые изменения. Поскольку ткани заменяются фиброзной, остаются рубцы, нарушается нормальное функционирование органов, из-за которого могут развиваться другие патологии. Своевременно не излеченный до конца первичный туберкулез может осложниться появлением вторичных очагов поражения. Туберкулез слюнных желез приводит к нарушениям выработки секрета, из-за чего неправильно начинает функционировать пищеварительная система.
Если пациент вовремя обратился к врачу, быстро было диагностировано заболевание, при грамотном лечении вероятность полного выздоровления высокая. Излечивается большая часть пациентов. Если на начальной стадии курс терапии не был пройден, вылечить больного будет труднее.
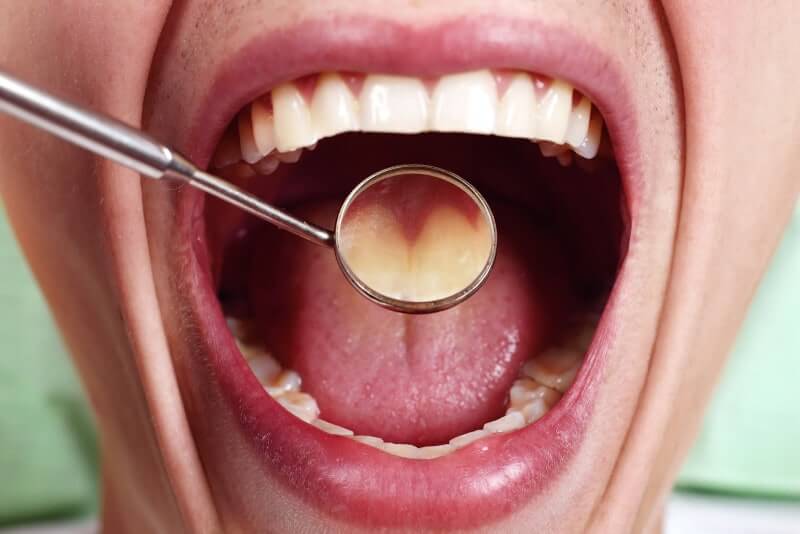
Туберкулёз полости рта – это инфекционное заболевание, которое, как и другие разновидности туберкулёза, вызывается микобактериями. Данная патология относится к хроническим. Как правило, характерное туберкулёзу воспаление, задевающее оболочку рта и красную кайму вокруг губ, является вторичным: то есть возникает как последствие или наиболее характерное проявление других форм туберкулёза. Так, например, к ним относятся туберкулезные поражения лимфатических узлов и костей.
Слизистая оболочка ротовой полости – это далеко не самая благоприятная среда для развития и размножения микобактерий, вызывающих туберкулёз. Как правило, попадая в эту среду, микобактерии гибнут. Однако при наличии благоприятных обстоятельств (микротравмы, механические повреждения в ротовой полости, открывающие ворота для инфекции), бактерии проникают внутрь и провоцируют образование туберкулёзной язвы.
Туберкулез полости рта — относительно редкая форма туберкулёза, как правило, диагностируют её только у детей. Это связано с особенностями прорезывания зубов у детей.
У грудного ребенка подобное заболевание может протекать чрезвычайно тяжело и включает в себе генерализацию туберкулёзной инфекции. Вторичная туберкулёзная инфекция начинает развиваться как туберкулёзная волчанка или милиарноязвенный туберкулёз.
Туберкулёз передается воздушно-капельным путем. Инкубационный период длится от восьми до тридцати дней, а после этого начинается формирование неровной, размытой язвы, обладающей выраженной болезненностью. Через несколько дней она начинает постепенно увеличиваться. Вместе с этим набухают прилегающие лимфоузлы. Другие признаки воспаления еще отсутствуют
Классификация разновидностей туберкулеза ротовой полости
Туберкулез ротовой полости – это заболевание, которое появляется и развивается преимущественно у пациентов со сниженным иммунитетом. Заболевание вызывается палочкой Коха. Очаг воспаления, расположенный в ротовой полости пациентов, в большинстве случаев является вторичным. Развивается он как итог распространения инфекции из основного очага, а распространяется через кровеносную или лимфатическую системы. В случае, когда пациент поражен легочной формой туберкулеза, инфекция распространяется на полость рта вследствие проникновения содержащихся в мокроте микобактерий.
Выделяют четыре формы туберкулёза ротовой полости. Среди них:
- Первичный туберкулёз ротовой полости. Передающийся респираторным или фекально-оральным путём, данный недуг практически никогда не встречается у взрослых. В основном пациенты с этим диагнозом – дети грудного возраста.
- Туберкулёзная волчанка. Именно волчаночная форма туберкулеза ротовой полости встречается в практике стоматологов чаще всего. Эрозивные элементы локализуются на слизистой оболочке дёсен. В случае, когда лечение не было начато вовремя, эти новообразования могут перейти в злокачественную форму.
- Милиарно-язвенная форма. Эта форма обычно развивается у пациентов, которые уже были ослаблены туберкулёзом. Вместе с кашлем у них выделяется мокрота, являющаяся источником провоцирующих туберкулез ротовой полости бактерий. Очаги поражения – на нёбе и языке, в редких случаях – в области маргинальных десен или со стороны щеки.
- Скрофулодерма. Данная форма заболевания диагностируется в большинстве случаев у детей. Клинические признаки скрофулодермы несколько отличаются от признаков других форм туберкулеза ротовой полости. На первых этапах – появлением не бугорка, а узелка довольно крупного по размерам. После того, как происходит его размягчение и некроз, наступает этап образования свищевых ходов. Процесс заживления поверхности образовавшихся язвочек происходит достаточно долго, а после него образуются характерные бахромчатые рубцы.
Диагностика
Первичный туберкулёз ротовой полости диагностируется еще при внешнем осмотре. Так, ему свойственно наличие рваных ранок и язв в углах рта с желтыми, серыми и синеватыми наслоениями. Участки с язвами имеют тенденцию к постепенному увеличению.
В то же самое время начинают увеличиваться лимфоузлы.
Диагностика проводится на основе собранного анамнеза, а также с применением гистологических и бактериоскопических исследований. На слизистой оболочке во время обследования обнаруживаются плотные болезненные бугры или язвы – в зависимости от тяжести состояния.
Наличествует незначительное воспаление. Между лимфоузлами и окружающей их поверхностью начинается процесс образования спаек.
Лечение туберкулеза полости рта
Лечение данной формы, как и всех остальных, проводится в специализированных учреждениях – туберкулёзных диспансерах. В первую очередь производится лечение основного заболевания. Для того, чтобы бактериальная инфекция не распространялась дальше, назначаются ванночки с антисептиком
После того, как острое состояние купировано, необходимо позаботиться о своевременной и качественной санации ротовой полости. Важно своевременно обратиться к специалисту при первых симптомах: запущенный туберкулез ротовой полости приводит к тяжелым последствиям для здоровья пациента.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Милиарный туберкулез представляет собой острую форму туберкулеза и характеризуется поражением и других органов, помимо легких, то есть, распространяется генерализованно по всему организму. Острый милиарный туберкулез легких локализуется в организме благодаря определенному возбудителю и протекает практически всегда в острой форме.
Особенности
Возбудителями туберкулеза считаются микобактерии. Их насчитывают более 60 видов. К группе наиболее уязвимых к такой инфекции людей относятся дети, особенно не привитые от туберкулеза, затем люди уже переболевшие, ВИЧ инфицированные, а также те, кто контактировал с переносчиком активной формы заболевания.
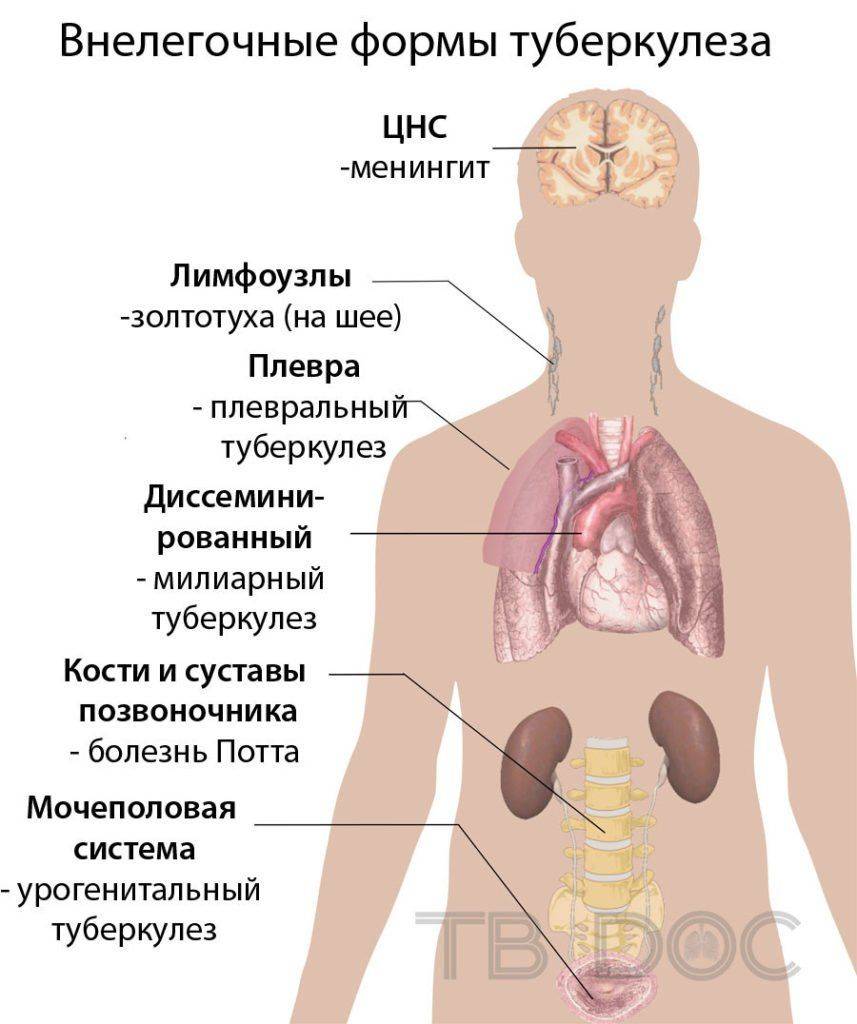
Генерализованный туберкулез часто дифференцируют с другими видами заболеваний, к примеру, с диссеминированным туберкулезом легких или брюшным тифом. Диссеменированную форму нередко называют милиарной язвеннной или острой. Но все же у них есть некоторые различия. Милиарному язвенному туберкулезу характерно наличие абсцессов на пораженных органах. Диссеминированному же язвы не свойственны, но оба вида заболевания способы стать острыми.
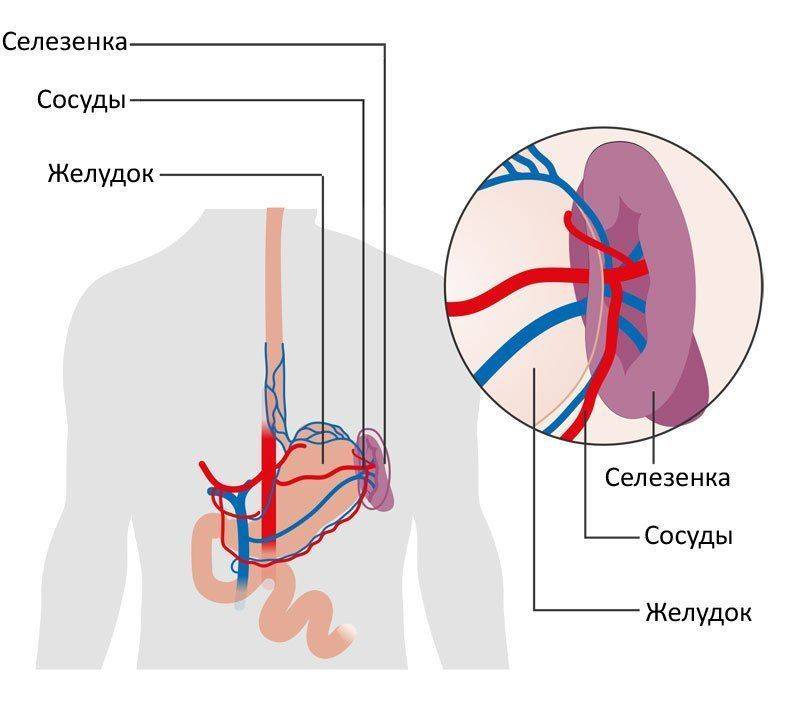
При милиарном туберкулезе характерно появление острейшей формы менингита, туберкулез селезенки, спленомегалия или поражение печени.
Часто наблюдается милиарный туберкулез селезёнки. При его возникновении у больных наблюдается:
- Быстрое и острое протекание инфекционного процесса;
- Субфебрильная температура тела;
- Снижение аппетита;
- Быстрая утомляемость;
- Боли слева под ребрами;
- Увеличение размеров селезенки;
- Кровоизлияние в организме – могут кровоточить десна, идти кровь из носа, а так же множество подкожных кровоизлияний;
- Лихорадка;
- Снижение массы тела;
- Легочная недостаточность;
- Чрезмерная потливость и сухой кашель, в острейшей форме с кровью.
Заболевание может находится в острой, хронической или острейшей форме.
Милиарно-язвенный или острый туберкулез и почему он поражает голову и доводит до менингита
Провокаторами менингита у человека являются микобактерии, которые вызывают сам милиарный туберкулез. Существует множество видов туберкулезной палочки, которой можно заразиться.
Фтизиатрия занимается причинами и особенностью развития и попадания в организм человека туберкулёзный палочки, каким образом ей можно заразиться, как дело доходит до образования менингита в мозге, а также изучается степень заразности того или иного вида менингита.
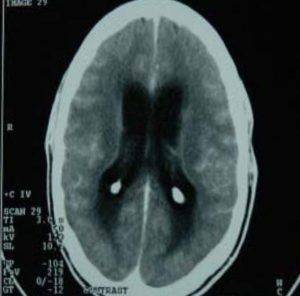
Диагноз диссеминированный туберкулез легких и его острая форма ставится как взрослым, так и детям. У взрослых причиной является заражение инфекцией, а у детей — в следствие недолеченного первичного туберкулеза.
Как диагностируют заболевание
Дифференциальная диагностика показывает, какая форма патологии наблюдается у больного: милиарная или какая-либо другая. На основании полученных данных ставят прогноз, по которому в дальнейшем будут назначены препараты, озвучивают диагностический исход болезни.
Рентген помогает провести дифференциальную диагностику легкого, а также множественной локализации инфекции: насколько далеко она распространилась в организме. Помимо рентгенографии, диссеминированный туберкулез легких, острый диссеминированный и милиарный виды исследуют с помощью томограммы, в которой станет предельно ясно, на какой процент организм поражен инфекцией.
Кроме рентгена и томограммы, делают другие исследования – микро- и макропрепарат. На предметное стекло раскладывают биоматериал или кровь пораженного органа. Дифференцировать заболевание можно с анализа посева мокроты, а также провести тест Манту, чтобы выявить реакцию организма.
Для утверждения точного диагноза берут биопсию легких и других пораженных органов, пункцию костного мозга, а также анализ ликвора. В зависимости от полученных результатов назначается лечение. Проводится ультрозвуковое исследование внутренних органов, КТ головного мозга и грудной клетки.

Лечение и дальнейшая профилактика
При туберкулезе легких лечение с применением медикаментов длится довольно долго. Инфекционное заболевание не сразу поддается терапии, порой даже исключает его в очень запущенной степени. Тогда больного содержат в специальном стационаре для поддержки здоровья.
Специфика лечения состоит в следующей практике с применением лекарств:
- Несколько медикаментозных препаратов антибактериального типа, обычно не более пяти;
- Если у больного тяжелая форма болезни, подтверждающая рентгенографическми исследованием и другими видами диагностики, то назначается резекция легких. Удаляется легочная ткань с множеством рассеянных на ней микобактерий;
- Всегда назначают поливитаминные комплексы, советуют разграничивать режим труда и отдыха, рекомендуется сбалансированное калорийное питание, побольше находится на свежем воздухе и под солнцем, а также принимать витамин D.
Практически год инфицированный туберкулезом человек должен принимать сразу несколько лекарств одновременно, включая антибиотики. К обязательным препаратам относят Стрептомицин, Изониазид, Рифампицин, Моксифлоксацин. Есть особые дополнительные препараты, которые идут на поддержание иммунной системы организма.
Полезны дыхательные гимнастики, специальные ингаляции, прочищающие дыхательные пути и выводящие мокроту.
Если не начать своевременное лечение заболевание грозит своими осложнениями: начинает формироваться множественные каверны в легких, инфекция опускается на бронхиальные пути, развивается казеозная пневмония. Помимо перечисленных осложнений, без обязательного лечения практически неизбежен летальный исход.
Хоть раз в жизни переболев туберкулезом легких, каждый год в обязательном порядке необходимо проходить флюорографию и рентген. Рентгеновская диагностика состояния легких способствует своевременному началу лечения, а также всегда обнаружит, на какой стадии сейчас болезнь.
Как правило, туберкулезом болеют определенные слои общества и чаще мужчины, чем женщины. Самым характерным примером профилактики заражения будет ограничение контакта с уже инфицированными людьми, особенно в открытой форме болезни.
Всегда поддерживать свой рацион пищей, богатой мясом, рыбой и молочными продуктами. Соблюдать режим дня, всячески укреплять свою иммунную систему, ежегодно делать вакцинацию против палочки Коха и планово проходить флюорографию.
В сельских и деревенских местностях до сих пор стараются практиковать советы народной медицины по борьбе с данным заболеванием. К примеру, заваривание хвои или еловых шишек, ингаляции на настоях березовых сережек. Такие рецепты прекрасно укрепляют здоровье, но стоит отдавать таким советам разумный отчет, что без лекарств специальных, народная медицина бессильна.
Народные методы не рекомендуется использовать в качестве основной терапии и применять их можно только посоветовавшись с врачом и с его разрешения.
Читайте также:


