Новые технологии в диагностике туберкулеза

И.Л. Цыганков,
главный внештатный специалист
министерства здравоохранения
Самарской области по фтизиатрии,
гл. врач Тольяттинского
противотуберкулезного диспансера.
Туберкулез, не смотря на убедительные успехи современной медицины, остается смертельно опасным заболеванием. При отсутствии лечения заразной (“открытой”) формы туберкулеза легких, 35—40 % больных умирают в течение года, а до 70 % больных — в течение 5—7 лет.
Серьезной проблемой последних десятилетий является развитие лекарственной устойчивости возбудителя заболевания - микобактерий туберкулеза (МБТ). Особенно опасны для окружающих МБТ, обладающие множественной лекарственной устойчивостью, т.е. устойчивостью к изониазиду и рифампицину – самым активным препаратам, так называемого, первого ряда противотуберкулезных препаратов (ПТП).
В настоящее время имеется три ряда ПТП. Второй ряд ПТП назначается при множественной лекарственной устойчивости МБТ к ПТП первого ряда. Третий ряд ПТП, в свою очередь, назначается при лекарственной устойчивости МБТ к ПТП второго ряда.
Вместе с тем, лечение лекарственно устойчивого туберкулеза ПТП второго и третьего рядов, является длительным от 18 до 24 месяцев, требует ежедневного приема препаратов, не допускающего перерывов. Безусловно, как и все медикаментозные средства ПТП обладают побочными эффектами.
Не все больные туберкулезом соблюдают предписанный режим лечения. В результате нарушения режимов лечения туберкулеза, МБТ приобретают лекарственную устойчивость, вплоть до развития устойчивости к ПТП второго ряда (широкая лекарственная устойчивость МБТ) и ПТП третьего ряда (тотальная лекарственная устойчивость).
Больные лекарственно устойчивым туберкулезом при массивном бактериовыделении могут в течение года заразить опасной формой заболевания до 50 человек. В Самарской области среди зарегистрированных в 2013 г. новых больных туберкулезом легких 14% заболели туберкулезом с множественной лекарственной устойчивостью возбудителя.
Что же современная фтизиатрия может противопоставить смертельно опасным формам туберкулеза легких, в первую очередь деструктивным (т.е. с разрушением части легкого и образованием каверн), вызванных лекарственно устойчивыми МБТ, опасным не только самим больным, но и окружающим людям? Остановить развитие туберкулеза могут хирургические методы лечения.
Абсолютное большинство операций по поводу туберкулеза обычно выполняют в плановом порядке. Обычно консервативное лечение деструктивного туберкулеза легких продолжают до тех пор, пока химиотерапия обеспечивает положительную динамику процесса. Прекращение положительной динамики служит основанием для обсуждения вопроса об оперативном вмешательстве. У больных с деструктивным туберкулезным поражением легких через 3 — 6 месяцев удается стабилизировать туберкулезный процесс. Если дальнейшее консервативное лечение не гарантирует положительной динамики, проводится консультация фтизиохируга для отбора на хирургическое лечение.
В отдельных случаях проводятся неотложные операции больным с неуклонным прогрессированием туберкулезного процесса на фоне интенсивной химиотерапии и при повторяющихся легочных кровотечениях.
Современная техника торакальной хирургии позволяет проводить не только открытые операции на легких, но и видеоассистированные операции.
Видеоассистированная торакальная хирургия ВАТХ (английская аббревиатура – VATS) является типом грудной хирургии, которая выполняется через крошечные отверстия в груди. При проведении операции методом ВАТХ врач делает небольшие разрезы и использует миниатюрную камеру (так называемый торакоскоп) и другие мелкие инструменты. Изображения с камеры передаются телевизионный монитор, руководствуясь которым врач проводит операцию. ВАТХ является направлением малотравматичных операций на органах грудной клетки. Опыт доказал, что большинство лечебных и диагностических вмешательств у больных различными заболеваниями легких может быть выполнена из очень маленьких разрезов. Восстановление при таких доступах происходит гораздо легче и быстрее, чем после операций из больших разрезов.
Самарскую область 30 и 31 октября 2014 г, по приглашению ведущих специалистов по фтизиатрии региона, посетил с рабочим визитом фтизиохирург Дмитрий Борисович Гиллер, зав. кафедрой фтизиопульмонологии НИИ фтизиопульмонологии Государственного бюджетного образовательного учреждения Высшего Последипломного Образования Первый Московский Государственный Медицинский Университет им. И.М. Сеченова, профессор, д.м.н.
Д.Б. Гиллер на базе Самарского областного противотуберкулезного диспансера проконсультировал около двухсот больных деструктивными формами туберкулеза легких. В консультациях участвовали главный внештатный специалист по фтизиатрии МЗ СО Игорь Леонтьевич Цыганков и заведующий туберкулезным стационарным отделением №1 СОКПТД им. Н.В. Постникова Юрий Васильевич Квасов.
В ходе консультаций отобрано около девяносто больных для хирургического лечения туберкулеза. Семидесяти больным рекомендовано хирургическое лечении в фтизиохирургической клинике ГБОУ ВПО Первый МГМУ им. И.М. Сеченова в Москве в рамках оказания бесплатной высокотехнологической медицинской помощи. После успешного проведения хирургического лечения туберкулеза в Москве, прооперированные больные вернуться для долечивания в противотуберкулезные учреждения Самарской области.
Во время совместной работы Д.Б. Гиллера с руководством и специалистами Самарской областной противотуберкулезной службы разработана методология постоянного взаимодействия клиники фтизиохирургии ГБОУ ВПО Первый МГМУ им. И.М. Сеченова и противотуберкулезных учреждений нашей области.
Воздушно-капельное поражение возбудителем, известным как палочка Коха или микобактерия, органов дыхательной системы и является причиной легочной формы туберкулеза. Заражению ежегодно подвергаются более 1 млн. детей и около 9 млн. взрослого населения планеты, а по данным Всемирной организации здравоохранения из 10 человек 3 уже являются его носителями. Именно поэтому так важно проходить ежегодное тщательное обследование на туберкулез каждому, независимо от возраста, социального положения и половой принадлежности. Современные методы диагностики туберкулеза легких позволяют вовремя определить форму, степень тяжести и спрогнозировать последствия заболевания, назначить полноценное интенсивное лечение. И не стоит думать, что поставленный диагноз туберкулез — это приговор. Ранее выявление туберкулеза и возможности, которыми обладает на сегодняшний день медицина, способствуют выздоровлению более 70% всех обратившихся пациентов.
Когда назначают обследование на туберкулез легких
Современная палочка Коха и ее многочисленные штаммы, которых насчитывается более 74, очень отличается от ранее открытой микобактерии. Способность вирулентной бациллы проникать в здоровые клетки носителя и оставаться в организме человека незамеченной, жизнеспособность и устойчивость к кислым средам и дезинфицирующим средствам очень усложняют задачу врачам и сотрудникам лаборатории.
Диагностика туберкулеза легких требует все новых возможностей, чтобы провести полноценное исследование. Это касается и людей, которые входят в особую группу риска и имеют предрасположенность к возникновению туберкулеза: ВИЧ-инфицированные пациенты или с поставленным диагнозом СПИД, с зависимостью от алкогольной, наркотической и никотиновой продукции, при наличии сахарного диабета, бронхиальной астмы и наследственного фактора. Нуждаются в медицинском контроле и новорожденные дети от инфицированной матери, несовершеннолетние и подростки до 17 лет, люди пенсионного и преклонного возраста.
Как проявляется туберкулез легких
Опасность, которую представляет собой латентная форма туберкулеза, состоит в том, что на ранней стадии выявление заболевания не всегда возможно по причине отсутствия выраженных симптомов. В остальных случаях, болезнь активно прогрессирует. Как диагностировать туберкулез, и на какие признаки стоит обратить внимание:
- сухой продолжительный кашель или с выделением мокроты, хрипы;
- постоянная температура тела 37°C;
- бледный цвет лица и уставший вид;
- снижение аппетита и потеря веса;
- одышка и боль в боку;
- обильное выделение пота.
У женщин способами определения туберкулеза легких являются нарушения менструального цикла и частые головные боли, со стороны мочевыделительной системы возможен цистит или кровянистые выделения в моче.
Ранняя диагностика туберкулеза у детей и подростков

Люди старшего поколения способны объективно оценивать свое состояние здоровья и следить за ним, обращаться за помощью к специалистам. Несовершеннолетние дети еще не понимают всю опасность инфекционных болезней, поэтому в дошкольных и образовательных учреждениях постоянно проводятся мероприятия по профилактике и предупреждению туберкулеза.
Клинический осмотр — основной первичный вид обследования. Врач педиатр или фтизиатр обязан выслушать жалобы маленького пациента и внимательно ознакомиться с его медицинской картой для определения врожденных патологий дыхательной системы, хронических болезней щитовидной железы. Важную роль играет целостность и цвет кожных покровов, нормальный показатель температуры — 36,6°C — 36,7°C и отсутствие хрипов, одышки при прослушивании стетоскопом.
Если общее состояние оценивается врачом, как удовлетворительное, дальнейшие методы ранней диагностики туберкулеза у ребенка предусматривают обязательное проведение пробы Манту и вакцинация БЦЖ один раз в год. Родители не доверяют составу прививки и отказываются от введения ребенку туберкулина. В этом случае они обязаны предоставить в ближайшее время результаты анализа на туберкулез, который был сделан вместо Манту.
Выявление туберкулеза легких у взрослых

Частые простуды или обострения хронических заболеваний, инфекции и воспалительные процессы, которые спровоцированы переохлаждением, тяжелой физической работой или низким иммунитетом, могут стать причиной туберкулеза у старшего поколения. Реакция Манту — недостаточно эффективное исследование для взрослых. Используется вакцинация уже после лечения туберкулезной инфекции или при наличии ярко выраженных признаков заболевания. Существуют диагностические методы обследования, как распознать туберкулез у взрослых.
Чаще всего на ежегодном медицинском осмотре врачи назначают флюорографию или рентгенографию легких. Обзорный метод визуализации грудной клетки, дает представление о состоянии органов дыхания в виде черно-белого снимка, на основании которого может быть обнаружен очаг туберкулеза. Подозрение рентгенолога или выявленные патологии дыхательной системы потребует дополнительного обследования.
Туберкулинодиагностика

С целью предупреждения распространения заболеваемости среди младшего поколения применяется подкожная инъекция или проба Манту, которая проводится каждый год. Ребёнок получает вещество туберкулин или штамм возбудителя туберкулеза, созданный в искусственных лабораторных условиях. Ослабленная микобактерия должна вызвать реакцию со стороны иммунной системы на месте укола. Оценивают результат проведенной пробы Манту через 72 часа:
- отрицательный — до 1 мм
- сомнительный — 2-5 мм;
- положительный — более 6 мм;
- слабоположительный — 5-9 мм;
- средний уровень интенсивности — 10-14 мм;
- выраженный — до 16 мм;
- гиперергические. У детей и подростков — более 17 мм, у взрослых — более 21 мм.
Кроме этого существуют и ложные показатели. Учитывают и предыдущие данные. Даже отрицательный результат не является гарантией отсутствия палочки Коха в организме. Но даже при таких недостатках, проба Манту — самая распространенная профилактика и диагностика туберкулеза у детей и подростков на ранних стадиях. Недопустима вакцинация при аллергии и бронхиальной астме, воспалительном процессе и заболеваниях органов пищеварения, сахарном диабете.
Тесты на туберкулез

Заменить традиционные методы профилактики и раннего выявления туберкулеза можно с помощью иммуноферментного анализа крови, который часто используется вместо пробы Манту. Принцип проведения данного исследования состоит в иммунной реакции организма, антител, к антигенам IgG и IgM возбудителя, микобактерии. В процессе анализа в среду с предполагаемыми туберкулезными палочками M. Tuberculosis помещают содержащие окрашивающее вещество защитные клетки, которые взаимодействуют с источником инфекции и передают вирусу часть фермента.
Метод диагностики ПЦР. Для лабораторного изучения лучше использовать мокроту. Под воздействие высокой температуры выделяют чужеродное ДНК. Для того, чтобы определить микобактерии или их штаммы, сравнивают образец с уже полученными ранее. Диагностированный туберкулез можно получить уже через 5 часов после сдачи исходного материала. Процедуру часто применяют для детей с противопоказаниями для проведения туберкулинодиагностики или для подтверждения диагноза.
Рентгеноскопическое исследование

Назначается на ежегодном медицинском обследовании у представителей старшего поколения. Не допускаются к процедуре дети из-за высокой дозы радиации для еще недостаточно окрепшего иммунитета. Лучевая диагностика предназначена для скрининга органов грудной клетки, поиска очагов туберкулеза и профилактики других патологий.
Рентгенография и флюорография органов грудной клетки. С помощью специального экрана рентгеновские лучи проходят через тело обследуемого человека, обрабатывается теневое изображение и переносится на пленку. Проявление занимает несколько минут. Цифровая флюорография выводит на монитор уже готовую картинку, которая распечатывается в черно-белом формате на принтере или сохраняется в электронном виде. На снимке флюорографии виден очаговый, инфильтративный и хронический запущенный туберкулез в виде очагов поражения.
Компьютерная и магнитно-резонансная томография легких. Методы более информативного характера для точного выявления туберкулеза, которые дают возможность с точностью определить размеры очагов поражения и жидкостные скопления, патологии. Чувствительность в 100 раз превышает флюорографию и рентген.
Общий анализ крови при туберкулезе
Изучение состава и количественных показателей жидкой соединительной ткани, которая, так или иначе, сталкивается с бациллой M. Tuberculosis, важно для ранней диагностики заболевания. При туберкулезе у пациента наблюдается умеренная анемия, уровень гемоглобина у мужчин ниже 130, у женщин менее 120. В период обострения легочной формы изменяется зернистость лейкоцитов и их количество увеличивается от 20% до 50%, число эозинофилов, молодых иммунных клеток, уменьшается.
Но основной показатель активности туберкулеза — это скорость оседания эритроцитов или СОЭ. Эта проба показывает способность эритроцитов, плотность которых больше плазмы, оседать под действием гравитации. В здоровом организме норма у женщин не должна превышать 15 мм/час, у мужчин — 10 мм/час. Повышение СОЭ от 20 мм/ч и до 80 мм/ч указывает на большое количество иммуноглобулинов и низкий уровень альбумина в крови, что означает активизацию защитных сил организма под действием чужеродных клеток.
Используют часто и лейкограмму, которая основана на изменении белкового состава крови во время острого воспалительного процесса. Учитываются показатели таких лейкоцитов, как нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты. Обследование на заболевание туберкулез легких выделяет три фазы поражения иммунной системы организма:
- нейтрофильная. Активная защитная реакция. Количество нейтрофилов увеличивается, уровень моноцитов и лимфоцитов снижается, эозинофилы отсутствуют;
- моноцитарная. Попытка преодолеть туберкулезную инфекцию. Число нейтрофилов низкое, прослеживаются единичные эозинофилы, лимфоциты увеличиваются;
- восстановления. Наблюдается после выздоровления пациента. Количество лимфоцитов и эозинофилов увеличено, но их показатели приходят в норму.
В сравнении с ИФА и ПЦР анализами, обнаружен сам возбудитель туберкулеза не будет, но изменения состава крови будет достаточно, чтобы заподозрить наличие в организме воспалительного процесса и продолжить обследование, направленное на поиски источника.
Метод выявления кислотоустойчивых микобактерий
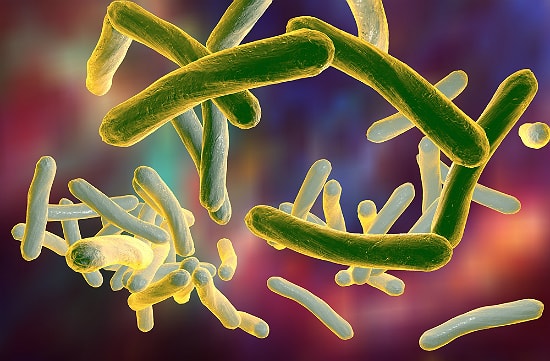
Особенностью клеточной стенки туберкулезной палочки является отсутствие реакции на хлорсодержащие средства и кислые среды. Поэтому проведение диагностических мер в лабораторных условиях часто выполнить невозможно. Заменяет микроскопические методы исследования мазка в таких случаях бактериоскопия или окрашивание мокроты.
Микроскопия мазка или материала, содержащего КУБ, осуществляется по Граму и способом окрашивания, известного, как метод Циля-Нильсена. Вирус Коха сначала подвергается воздействию красного вещества карбол-фуксина, который проникает в мембрану клетки, а потом сверху обрабатывается раствором метиленовым синим. Положительным результатом наличия туберкулезной палочки станет присутствие в мазке на синем фоне красных микобактерий. В современной медицине чаще используется аурамин-родамин. После ультрафиолетового спектра бациллы приобретают желтый оттенок.
Бактериологическое исследование промывных вод бронхов
Используется, как дополнительный способ забора мокроты и метод выявления в ней возбудителя туберкулеза, когда у больного не получается собрать материал самостоятельно или количество выделений недостаточно для проведения обследования. Запрещено назначать людям пенсионного возраста, при заболеваниях сердечно-сосудистой системы и бронхиальной астме, детям до 15 лет.
Процедура предусматривает местную анестезию дыхательных путей и введение в гортань с помощью специального шприца подогретого физиологического раствора для повышения уровня секреции. После проведенных манипуляций мокрота у пациента интенсивно выделяется естественным путем и собирается медицинскими работниками в пробирку для последующего посева и выращивания микобактерий.
Пункционная биопсия легкого
Для определения патологического процесса, протекающего в легких, и получения исходного образца, назначается инвазивная диагностика туберкулеза у взрослых. Она направлена на изучение причин кашля с кровью, внутреннего легочного кровотечения, явной дыхательной недостаточности, взятие материала слизистых, бронхиального секрета или мокроты, получения образца пораженного участка.
Обязательным условием пункционной биопсии является четкий контроль над выполняемыми действиями через ультразвуковой аппарат или с помощью рентгеновских лучей. Суть процедуры состоит в местном обезболивании области грудной клетки и введения иглы Сильвермена для захвата и отделения фрагмента легочной ткани. После проведения биопсии определяется степень и форма поражения дыхательной системы. В запущенных случаях прибегают к открытому хирургическому вмешательству под общим наркозом.
Бронхоскопия
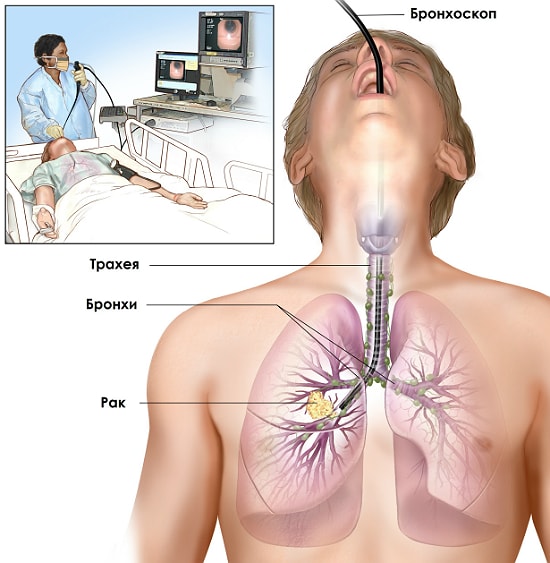
Чтобы изучить и оценить степень поражения легочной системы, включая трахеи, бронхи и слизистые оболочки, в медицинской практике все чаще отдают предпочтение эндоскопической диагностике туберкулеза. К показаниям для проведения процедуры относится длительный кашель, который наблюдается у человека более 1 месяца, выделения мокроты с кровью, выявленные ранее патологии в легких.
Во время обследования необходима местная анестезия и мышечные релаксанты, чтобы обеспечить свободный вход в дыхательные пути гибкого тубуса со светопроводным устройством. Взятие материала слизистой или секрета из трахеи и бронхов способствует изучению цитологического состава мокроты на наличие инородных клеток туберкулезной палочки.

Новые научные разработки для лечения и диагностики туберкулеза
По данным Минздрава России, за последние девять лет заболеваемость туберкулезом в стране удалось снизить на треть, а смертность от этого заболевания — более чем на 60%. Теперь главная задача медиков — к 2035 году добиться того, чтобы из миллиона человек заболеть мог только один, и туберкулез стал редким заболеванием. ТАСС выяснял, над чем работают российские ученые, чтобы достичь этой цели.
Ученые из новосибирского НИИ туберкулеза и Сибирского отделения РАН разрабатывают метод доставки противотуберкулезных лекарств на основе наноаэрозолей. Метод основан на том, что концентрация вводимых лекарств будет снижаться, а эффективность лечения при этом повышается. Для целевой доставки лекарств в очаг поражения будут использоваться наноаэрозоли. Доклинические испытания на зараженных мышах позволят удостовериться, насколько эффективно работает эта технология.
В инновационный ингалятор для введения наноаэрозолей будет встраиваться чип для удаленного врачебного контроля. Информация о введении препарата будет передаваться на компьютер. Можно будет точно сказать, проингалировался ли пациент. Туберкулез хорошо поддается лечению, главное, чтобы больной этого хотел и принимал препараты. Сейчас появляются новые туберкулезные препараты, но мало. Основной бич фтизиатрии сегодня — лекарственная устойчивость. Если использовать другие пути введения, то эту ситуацию можно менять и вместе с тем преодолевать эту устойчивость.
Метод введения должен коренным образом изменить ситуацию. Это было доказано и более ранними работами, например, в плане внутривенной химиотерапии. С помощью наноаэрозолей можно будет не только адресно доставлять препарат, но и уменьшить его концентрацию в разы. Оптимальный размер наночастиц был подобран экспериментально. Если размер молекулы крупный, то она при вдыхании даже при помощи ингалятора осаждается в верхних дыхательных путях, более мелкие частицы вообще не осаждаются. На мышах выяснили, что оптимальный размер наночастиц — 10–100 нанометров.
Специалисты Новосибирского НИИ туберкулеза внедряют и другие разработки, например, метод клапанной бронхоблокации, разработанный барнаульскими коллегами. Метод позволяет защитить от заражения туберкулезом окружающих. Открытая форма туберкулеза — это когда зараженная часть легкого сообщается с внешним миром через бронхиальное дерево. Чтобы предотвратить распространение микобактерий, ставится специальный клапан, и воздух не может выйти назад. Заблокирован участок легкого, и он находится в состоянии гиповентиляции, а сниженная вентиляция приводит к тому, что полость распада или каверна может сама зарубцеваться.
О противотуберкулезном препарате с рабочим названием “Декстразид” в России начали говорить четыре года назад. Его совместно разработали ученые Бийска и Новосибирска. Однако о массовом производстве лекарства можно будет говорить не раньше, чем через пять лет. — Доклинические исследования уже провели — безопасность и эффективность на животных удалось подтвердить. Сейчас готовятся документы для клинической стадии — когда препарат исследуют добровольцы. С момента выхода на “клинику” должно пройти еще около пяти лет.
Задача ученых — чтобы новое лекарство от туберкулеза было менее токсичным, чем те, которые используются сегодня. Разработчики говорят, что задача выполнена: “Декстразид” будет лечить заболевание более адресно, а побочные эффекты, при которых гибнут не только зараженные, но и здоровые клетки, будут слабее. Этого удалось добиться, включив в состав лекарства уникальный компонент “Декстраналь-40″, разработанный и производимый ФНПЦ “Алтай”.
Препаратов для лечения туберкулеза в мире много, говорить, что один хуже другого, нельзя. Они дополняют друг друга, всегда используются комбинированно и в разных схемах, и этот препарат, вероятно, будет целесообразно использовать в комбинации с другими. Любой препарат, который будет использоваться пациентами, должен иметь регистрационное заявление, кроме того, есть показания и противопоказания. Несомненно, это будет серьезный скачок в лечении туберкулеза, потому что препарат показывает очень хорошие результаты, но нужно дождаться официального признания.
Ученые из Нижегородской медицинской академии (НижГМА) разрабатывают новую методику определения открытой формы туберкулеза на ранних стадиях с помощью анализа крови. Изначально цель была другая: оптимизировать диагностику туберкулеза, желательно на ранней стадии. В результате исследований не обнаружили достоверных различий между уровнем микро- и макроэлементов в крови у здоровых людей и у больных закрытыми формами туберкулеза. Однако в ходе работы обнаружилось, что есть существенная разница по содержанию элементов в крови при открытых и закрытых формах туберкулеза. В среднем должно пройти 8–10 лет: доклинические и клинические исследования, апробация и регистрация в Росздравнадзоре, потому что доказательная база должна быть очень значительной, чтобы это разрешили внедрить в тотальное здравоохранение
Новый метод — не альтернатива существующим способам выявления открытой формы туберкулеза, а вспомогательный элемент в системе диагностики заболевания. Если технологию поставят на поток, вся процедура анализа будет занимать несколько минут. Сегодня для проведения исследований ученые применяют специальное высокочувствительное оборудование, однако в дальнейшем определить содержание тех или иных веществ в крови можно будет с помощью обычной медицинской техники, которая есть в любой диагностической лаборатории. Когда технология будет разработана, можно будет использовать обычный анализатор для определения содержания элементов в крови. Кроме того, для анализа понадобится кровь только из вены.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
ЦНИИ туберкулеза РАМН, Москва
В настоящее время лабораторная диагностика занимает ведущее место в выявлении многих инфекционных заболеваний. Подтверждение диагноза туберкулеза основывается на результатах микробиологических анализов при выделении из биологического материала возбудителя – микобактерий туберкулеза. Современная микробиологическая диагностика туберкулеза состоит из нескольких основных групп анализов, направленных на выявление возбудителя, определение лекарственной чувствительности и типирование микобактерий.
Обнаружение возбудителя начинается с наиболее простых и быстрых бактериоскопических методов с использованием светового микроскопа с окраской по Циль–Нильсену и люминесцентного с окраской флюорохромами. Преимущество бактериоскопии – в быстроте получения результата. Однако возможности ее ограничены из–за низкой чувствительности. Этот метод является наиболее экономичным и рекомендован ВОЗ в качестве основного для выявления заразных больных (табл. 1).
При антибактериальной терапии обнаружение микобактерий туберкулеза имеет прогностическое значение. Поэтому бактериовыделение оценивается количественно. Золотым стандартом выявления микобактерий признаны культуральные исследования. Для посева патологического материала используют яичные среды: Левенштейна–Йенсена, среду Финна II, Мордовского и др. Количество микобактерий (или колоний в пробирке при культуральном методе исследования) в процессе химиотерапии является ориентировочным показателем ее эффективности или косвенным свидетельством развития устойчивости микобактерий к противотуберкулезным препаратам.
Для повышения процента выделения микобактерий посевы патологического материала проводят на несколько сред, в том числе и на жидкие в автоматизированных системах учета роста типа BACTEC, что позволяет удовлетворить все культуральные потребности возбудителя. Посевы инкубируют до двух с половиной месяцев. При отсутствии роста к этому времени посев считается отрицательным. Наиболее чувствительным способом обнаружения микобактерий туберкулеза считается метод биологической пробы – заражение диагностическим материалом высокочувствительных к туберкулезу морских свинок.
Развитие молекулярной биологии позволило значительно повысить эффективность обнаружения микобактерий. Базовым методом молекулярно–генетических исследований является полимеразная цепная реакция (ПЦР), направленная на выявление ДНК микобактерий в диагностическом материале. ПЦР дает экспоненциальное увеличение специфического участка ДНК возбудителя: 20 циклов ПЦР приводят к увеличению исходной ДНК в 1 миллион раз, что позволяет визуализировать результаты методом электрофореза в агарозном геле.
Роль молекулярной диагностики в клинической практике повышается, поскольку увеличивается число больных со скудным бактериовыделением. Однако при постановке диагноза результаты ПЦР являются дополнительными и должны сопоставляться с данными клинического обследования, рентгенографии, микроскопии мазка, посева и даже ответа на специфическое лечение.
Интереснейшая область исследования, которая открывается благодаря ПЦР–диагностике, – изучение латентной инфекции M. tuberculosis. По современной концепции туберкулезной инфекции, из 100 человек, контактирующих с M. tuberculosis, 90 могут быть инфицированы, но только у 10 развивается активная болезнь. У остальных 90% инфекция будет оставаться латентной из–за противотуберкулезного иммунитета. Положительные ответы ПЦР при отрицательных результатах посевов патологического материала отмечаются у 55% лиц, подвергавшихся бытовым контактам с M. tuberculosis, и у 80% лиц, у которых туберкулез протекал без рентгенографических проявлений. Проведение ПЦР–исследований у пациентов из групп риска выявляло больных с отрицательными результатами микроскопии и посевов, но с субклинической инфекцией M. tuberculosis [11]. Подобные результаты были получены и в наших исследованиях [6].
Определение лекарственной устойчивости микобактерий
Для определения лекарственной устойчивости микобактерий используется несколько групп методов (табл. 2). По приказу № 558 МЗ РФ от 1978 г. в бактериологических лабораториях России используется метод абсолютных концентраций. В лаборатории ЦНИИТ РАМН внедрен ускоренный метод по тестированию нитратредуктазной активности микобактерий с помощью реактива Грисса.
В крупных противотуберкулезных центрах используются методы определения лекарственной устойчивости в жидких средах с автоматизированной радиометрической и флюоресцентной системой учета роста микобактерий типа ВАСТЕК, позволяющие сокращать срок анализа до 14 дней.
В последнее время разрабатываются новые методы оценки лекарственной устойчивости на уровне генотипа [10]. Работа по изучению молекулярных механизмов резистентности показала наличие у микобактерий генов, связанных с устойчивостью к различным препаратам: к изониазиду – гены katG, inhA, kasA, к рифампицину – rpoB, к стрептомицину – rpsL и 16SрРНК, к этамбутолу – emb1, к фторхинолонам – gyrA и т.д. [7].
Широкомасштабные исследования по изучению спектра мутаций в геноме устойчивых микобактерий показали, что наиболее распространенными были мутации в 531, 526 и 516 кодонах rpoB гена, устойчивость к изониазиду характеризовалась мутациями в 315 кодоне katG гена. В целом спектр мутаций не отличался от выявленных исследователями в разных регионах мира [2].
Доступность данных по молекулярной основе лекарственной устойчивости к противотуберкулезным препаратам дала возможность разработки новых, основанных на ПЦР, методов, представленных в табл. 2. Наши работы, проведенные совместно с Институтом физико–химической медицины МЗ РФ и Институтом молекулярной биологии РАН, продемонстрировали перспективность использования молекулярно–генетических методов для быстрого определения лекарственной устойчивости [1, 3, 4].
Наибольшие надежды по совершенствованию методов для определения лекарственной устойчивости микобактерий связаны с развитием микрочиповой технологии, позволяющей определять устойчивость одновременно к нескольким противотуберкулезным препаратам микобактерий непосредственно из диагностического материала в течение 2 дней [9].
Комплекс методов имеется и для типирования микобактерий, когда используются традиционные культуральные и биохимические методы, биологические, а также молекулярно–генетические (табл. 3). На основе молекулярно–генетического типирования микобактерий интенсивно развивается область молекулярно–эпидемиологических исследований, в которой по генотипу микобактерии выявляются очаги и прослеживаются пути распространения туберкулезной инфекции [5, 8].
#Pt6982.gif В заключение необходимо подчеркнуть, что в настоящее время имеется научный потенциал для совершенствования бактериологических исследований, а благодаря успехам молекулярной биологии существует возможность значительного сокращения сроков выявления микобактерий, определения лекарственной устойчивости и контроля за эффективностью химиотерапии.
1. Альтшуллер М.Л. и др. Применение аллель–специфической амплификации и SSCP для выявления устойчивости к рифампицину клинических изолятов Mycobacterium tuberculosis. // БЭБиМ, 1999; 128(11): 555–8.
2. Генерозов Э.В. и др. Молекулярная характеристика полирезистентных клинических штаммов Mycobacterium tuberculosis из России. // Молекулярная генетика, микробиология и вирусология, 2000; 1: 11–7.
3. Генерозов Э.В.и др. Детекция и характеристика мутаций в rроВ гене резистентных к рифампицину клинических штаммов Mycobacterium tuberculosis. // Проблемы туберкулеза, 1999; 2: 39–42.
4. В.М. Михайлович и др. Использование методов гибридизации и ПЦР на специализированном ТБ–микрочипе для обнаружения рифампицин–резистентных штаммов Mycobacterium tuberculosis // БЭБ и М, 2001, 1: 112–7.
5. Черноусова Л.Н.и др. Молекулярная эпидемиология туберкулеза в тюрьмах. // Актуальные проблемы пенитенциарной медицины. Мат–лы международной научно–практич. конференции, Минск, 2001: 48–50.
6. Черноусова Л.Н., Ларионова Е.Е., Севастьянова Э.В., Голышевская В.И. Роль ПЦР–анализа в комплексных бактериологических анализах во фтизиатрии. // Проблемы туберкулеза, 2001; 3: 58–60.
Читайте также:


