При колликвативном туберкулезе кожи рубцы
- Что такое Скрофулодерма, или колликвативный туберкулез кожи
- Патогенез (что происходит?) во время Скрофулодермы, или колликвативного туберкулеза кожи
- Симптомы Скрофулодермы, или колликвативного туберкулеза кожи
- Диагностика Скрофулодермы, или колликвативного туберкулеза кожи
- Лечение Скрофулодермы, или колликвативного туберкулеза кожи
- К каким докторам следует обращаться если у Вас Скрофулодерма, или колликвативный туберкулез кожи
Что такое Скрофулодерма, или колликвативный туберкулез кожи
Скрофулодерма, или колликвативный туберкулез кожи - это достаточно часто встречающаяся форма туберкулеза кожи, которая возникает только в детском и юношеском возрасте. Различают первичную и вторичную скрофулодерму. Первичная скрофулодерма может появиться на любом участке кожного покрова. Она чаще представляет собой одиночное поражение и заносится в кожу с током крови из пораженного туберкулезным процессом органа. Вторичная скрофулодерма встречается чаще, она возникает с пораженных туберкулезным процессом лимфатических узлов, реже - костей и суставов.
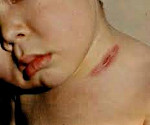
Процесс обычно располагается на боковых поверхностях шеи, около ушных раковин, в области челюсти, над и под ключицей, в подмышечных впадинах и вокруг суставов. Достаточно часто скрофулодерма сочетается с туберкулезом костей, суставов, легких, глаз и другими формами патологических поражений кожи (волчанка, бородавчатый туберкулез).
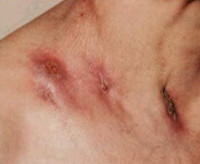
Клинические проявления заключаются в том, что в глубине кожи и подкожной клетчатке появляются болезненные овальной формы узлы фиолетово-красного цвета и плотноватой консистенции. С течением времени эти узлы размягчаются, происходит их спаивание между собой, и из них образуются бугристые мягкие конгломераты, которые расплавляются и абсцедируют с образованием свищей и язв. Обычно язвы неглубокие, имеют неправильную форму, края их гладкие, мягкие, синюшного цвета, дно покрыто грануляциями и заполнено жидким, крошащимся творожистым содержимым. На месте язв при заживлении образуются обезображивающие рубцы.
Диагноз ставится по типичной клинической симптоматике и результатам клинико-рентгенологического и гистологического исследований. У детей старшего возраста резко положительная реакция Манту, а у детей младшего возраста результаты реакции Манту могут быть различными. Скрофулодерму следует дифференцировать с сифилитическими гуммами, гуммозно-узловатой формой актиномикоза, хронической язвенной пиодермией и уплотненной эритемой Базена.
Сифилитические гуммы распадаются только по центру, после распада образуются язвы в форме кратера, окруженного валом плотного инфильтрата. Процесс протекает на фоне положительных серологических реакций, его исчезновение происходит при лечении бийохинолом. При актиномикозе в виде гуммозно-узловатой формы образуются крупные узлы полушаровидной формы, очень плотные, после их слияния между собой появляется сплошной деревянистой плотности инфильтрат.
В центре инфильтрата возникают размягчения с формированием свищей, из которых выделяется жидкий гной с желтоватыми крошковидными друзами. Хроническая язвенная пиодермия чаще бывает у взрослых. Она характеризуется появлением разнообразных поверхностных и глубоких гнойных воспалительных очагов, которые не имеют склонности располагаться у лимфатических узлов.
Первичную скрофулодерму (при расположении ее на голенях) дифференцируют с уплотненной эритемой Базена, которая имеет симметричное расположение в виде плоской инфильтрации, меньше изъязвляется, часто встречается у девушек в период полового созревания.
Лечение проводится специфическими противотуберкулезными средствами. Назначают фтивазид (до 100-200 г на курс), изониазид, салюзид по 0,75-1 г в сутки (на курс до 100 г), ПАСК-натрий, Бепаск 8-12 г в сутки (на курс 600- 800 г), фитин, фосфрен. Эффективно лечение ультрафиолетовыми лучами. Местное лечение заключается в назначении примочек лактата этакридина, калия перманганата, 10%-ной йодоформной эмульсии.
Прогноз
Легкие случаи излечиваются успешно. Заболевание обычно длится годами с ремиссиями. Если патология зашла далеко, до язвенного процесса, то прогноз менее благоприятный.
Колликвативный туберкулез кожи
Колликвативный туберкулез кожи
Причины колликвативного туберкулёза кожи
Причина заболевания – кислотоустойчивая микобактерия Коха, открытая в 1882 году. Является аэробной палочкой, не имеющей капсулы и не образующей спор. Под микроскопом определяется только при окраске по Цилю-Нильсену. Существует два пути заражения колликвативным туберкулёзом кожи. Первый – гематогенный. Первично инфекция попадает в организм воздушно-капельным путём и поражает внутренние органы, из которых микобактерии с током крови заносятся в кожу. Второй – лимфогенный. Инфицирование кожи возникает вторично на фоне длительно существующего туберкулёза внутренних органов с поражением лимфатических узлов и лимфогенной миграцией микобактерии из патогенных лимфоузлов в кожу.
В дерматологии принято выделять две формы скрофулодермы, имеющие разные пути возникновения:
- Первичный гематогенный колликвативный туберкулёз кожи. Возникает у пациентов, ранее не болевших туберкулёзом, при попадании микобактерий в кожу с током крови.
- Вторичный лимфогенный колликвативный туберкулёз кожи. Развивается у больных, давно страдающих туберкулёзом. Гранулёма формируется в результате вторичного обсеменения кожи микобактериями из поражённых инфекцией лимфатических узлов.
Симптомы колликвативного туберкулёза кожи
Очаги лимфогенного колликвативного туберкулёза кожи возникают в области шейных и подчелюстных лимфатических узлов. Характеризуются появлением в дерме и подкожной жировой клетчатке плотноватых первичных бугорковых элементов красновато-лилового цвета, имеющих тенденцию к медленному росту, слиянию между собой и образованию конгломератов, которые, абсцедируясь, вскрываются на поверхности в виде свищей и язв. Обычно такие образования неглубокие, с гладкими тестообразными краями и творожистым секретом на дне. Рубцуются медленно, первоначально опутывая всю поверхность кожного дефекта паутиной из мостообразных перемычек, а затем заполняя оставшиеся промежутки грануляциями. После заживления образуется обезображивающий рубец.
Диагностика и лечение колликвативного туберкулёза кожи
Диагноз скрофулодермы ставят на основании анамнеза, клинической картины и результатов рентгенологического исследования, которое проводят с целью установления первичного очага туберкулёзного поражения. При постановке диагноза учитывают типичную локализацию процесса. При затруднениях в процессе дифференциальной диагностики колликвативного туберкулёза кожи выполняют гистологическое исследование. Морфологические изменения при обеих формах колликвативного туберкулёза кожи идентичны и сводятся к формированию неспецифического инфильтрата с очагами некробиоза, инфильтрированного мононуклеарными клетками. Микобактерии располагаются в верхних слоях поражённого участка кожи, что облегчает диагностику скрофулодермы.
Результаты туберкулиновых проб могут различаться в разных возрастных категориях. Дети старшего возраста дают резко положительную реакцию Манту, пациенты младших возрастных групп отвечают неспецифично. Колликвативный туберкулёз кожи дифференцируют с другими локальными формами туберкулёза кожи, сифилитическими гуммами, пиодермией, актиномикозом, эритемой Базена, вульгарной эктимой и гидраденитом. Наряду с дерматологом, пациента консультирует фтизиатр.
Терапию колликвативного туберкулёза кожи проводят в стационарах закрытого типа с учётом контагиозности пациентов. Назначают специфические противотуберкулёзные препараты по индивидуальным схемам с расчётом курсовой дозы на килограмм веса больного (ПАСК, бензоиламиносалицилат кальция). Местно применяют УФО, перевязки с мирамистином, этакридина лактатом, раствором перманганата калия и йодоформом. При легком течении заболевания прогноз благоприятен. При изъязвлении колликвативный туберкулёз кожи приобретает хронический характер, плохо поддаётся терапии, рецидивирует, длится годами.

Распространенный тип детско-юношеского туберкулезного поражения кожи, представляющий собой локальное поражение кожных покровов, протекающее по типу холодного воспаления.
Причины
Возбудителем инфекции, является кислотоустойчивая микобактерия Коха, которая была открыта в 1882 году. Бацилла Коха – это аэробная палочка, которая не имеет капсулы и не образует спор. Выделяют два способа заражения колликвативным туберкулезом кожи – это гематогенный и лимфогенный путь. В первом случае бацилла проникает в организм респираторным путем, при этом происходит поражение внутренних органов и уже оттуда микобактерия с током крови заносятся в кожу. При лимфогенном способе поражения инфекция проникает в кожу из длительно существующего туберкулезного очага, который сопровождаются поражением лимфатических узлов.
Механизм возникновения колликвативного туберкулеза кожных покровов заключается в образовании туберкулезной гранулемы. Скорость образования первичного элемента зависит от количества проникшего в кожу возбудителя, его вирулентности и качества работы иммунной системы больного. Туберкулезное воспаление при этой форме заболевания – это типичный пример аутоиммунного процесса. В этом случае сенсибилизированные к микобактериям Т-лимфоциты иммунной системы при проникновении в кожные покровы начинают интенсивно связывать чужеродные для организма антигены, которыми являются палочки Коха, что препятствует развитию колликвативного туберкулеза кожи. По мере прогрессирования инфекции наступает момент, когда микобактерий становится настолько много, что они захватывают участок кожи и внедряются в нее. В результате таких процессов Т-лимфоциты начинают связывать клетки собственной кожи вместе с микобактериями. Формируется аутоиммунный процесс, который способствует дополнительной сенсибилизации кожи, в результате чего возникает деструкция слоев кожи с возникновением гранулемы.
В области внедрения микобактерии в кожу возникает холодный вялотекущий воспалительный процесс, в следствии чего фагоциты не способны полноценно поглощать палочку Коха. При колликвативном туберкулезе местные иммунные системы работают с удвоенной силой, удаляя проникающие в очаг микобактерии и инфицированные клетки кожи. В следствии этого фагоцитоз приобретает незавершенный характер. Непереваренные микроорганизмы образуют в основании гранулемы воспалительный инфильтрат, который состоит из иммунных клеток и погибших бацилл. В следствии таких процессов образуется первичный элемент скрофулодермы, представляющий собой флюктуирующий узел. В большинстве случаев выявляется сочетание колликвативного туберкулеза с другими формами туберкулезного поражения кожных покровов.
Симптомы
Клинические картина различных видов колликвативного туберкулеза с учетом формы заболевания имеет некоторые особенности. При гематогенной формеочаг преимущественно локализуется в области конечностей, лица и шеи. В этих зонах образуются плотные, овальные, малоболезненные, глубоко рассположенный в слоях кожи узлы размером до 5 см. Первичные образования спаяны с подлежащими тканями, имеют синюшный окрас, предрасположены к вскрытию и формированию глубоких язв с кровянисто-гнойными выделениями и образованием участков некроза. Процесс заживления идет вяло, после заживления язв образуются обезображивающие кожу, как бы рваные рубцы, обладающие мостоподобными перемычками.
Диагностика
Постановка диагноза происходит на основании данных анамнеза, клинической картины заболевания и данных рентгенологического обследования, необходимого для выявления первичного очага инфекции. При возникновении сложностей в постановке диагноза больному назначается гистологическое исследование из патологического образования на коже. Также всем больным в обязательном порядке назначаются туберкулиновые пробы.
Лечение
Лечениеколликвативноготуберкулеза происходит с применением специфических противотуберкулезных препаратов по индивидуальным схемам с индивидуальным подбором курсовой дозы. Местно применяют ультрафиолетовое облучение, перевязки с мирамистином, этакридиналактатом, раствором перманганата калия и йодоформом.
Профилактика
Предупредить развитие колликвативного туберкулеза поможет укрепление иммунитета, исключение контакта с больными туберкулезом, отказ от вредных привычек и соблюдение рациональной диеты.
МКБ-10
Общие сведения

Причины
Причина заболевания – кислотоустойчивая микобактерия Коха, открытая в 1882 году. Является аэробной палочкой, не имеющей капсулы и не образующей спор. Под микроскопом определяется только при окраске по Цилю-Нильсену. Существует два пути заражения колликвативным туберкулёзом кожи:
- Гематогенный. Первично инфекция попадает в организм воздушно-капельным путём и поражает внутренние органы, из которых микобактерии с током крови заносятся в кожу.
- Лимфогенный. Инфицирование кожи возникает вторично на фоне длительно существующего туберкулёза внутренних органов с поражением лимфатических узлов и лимфогенной миграцией микобактерии из патогенных лимфоузлов в кожу.
Патогенез
Механизм развития колликвативного туберкулёза кожи заключается в образовании туберкулёзной гранулёмы. Быстрота формирования первичного элемента зависит от количества проникших в кожу микобактерий, их вирулентности и состояния иммунной системы пациента. Туберкулёзное воспаление при колликвативном туберкулёзе кожи – это классический пример аутоиммунного процесса.
Классификация
В клинической дерматологии принято выделять два варианта скрофулодермы, имеющие разные пути возникновения:
- Первичный гематогенный колликвативный туберкулёз кожи. Возникает у пациентов, ранее не болевших туберкулёзом, при попадании микобактерий в кожу с током крови.
- Вторичный лимфогенный колликвативный туберкулёз кожи. Развивается у больных, давно страдающих туберкулёзом. Гранулёма формируется в результате вторичного обсеменения кожи микобактериями из поражённых инфекцией лимфатических узлов.
Симптомы
Очаги лимфогенного колликвативного туберкулёза кожи возникают в области шейных и подчелюстных лимфатических узлов. Характеризуются появлением в дерме и подкожной жировой клетчатке плотноватых первичных бугорковых элементов красновато-лилового цвета, имеющих тенденцию к медленному росту, слиянию между собой и образованию конгломератов, которые, абсцедируясь, вскрываются на поверхности в виде свищей и язв. Обычно такие образования неглубокие, с гладкими тестообразными краями и творожистым секретом на дне. Рубцуются медленно, первоначально опутывая всю поверхность кожного дефекта паутиной из мостообразных перемычек, а затем заполняя оставшиеся промежутки грануляциями. После заживления образуется обезображивающий рубец.
Диагностика
Диагноз скрофулодермы ставят на основании анамнеза, клинической картины и результатов рентгенологического исследования, которое проводят с целью установления первичного очага туберкулёзного поражения. При постановке диагноза учитывают типичную локализацию процесса. При затруднениях в процессе дифференциальной диагностики колликвативного туберкулёза кожи выполняют гистологическое исследование. Морфологические изменения при обеих формах колликвативного туберкулёза кожи идентичны и сводятся к формированию неспецифического инфильтрата с очагами некробиоза, инфильтрированного мононуклеарными клетками. Микобактерии располагаются в верхних слоях поражённого участка кожи, что облегчает диагностику скрофулодермы.
Результаты туберкулиновых проб могут различаться в разных возрастных категориях. Дети старшего возраста дают резко положительную реакцию Манту, пациенты младших возрастных групп отвечают неспецифично. Колликвативный туберкулёз кожи дифференцируют с другими локальными формами туберкулёза кожи, сифилитическими гуммами, пиодермией, актиномикозом, эритемой Базена, вульгарной эктимой и гидраденитом. В сомнительных случаях проводится исследование крови in vitro: Т- СПОТ.ТБ или квантифероновый тест. Наряду с дерматологом, пациента консультирует фтизиатр.
Лечение колликвативного туберкулёза кожи
Терапию проводят в стационарах закрытого типа с учётом контагиозности пациентов. Назначают специфические противотуберкулёзные препараты по индивидуальным схемам с расчётом курсовой дозы на килограмм веса больного (ПАСК, бензоиламиносалицилат кальция). Местно применяют УФО, перевязки с мирамистином, этакридина лактатом, раствором перманганата калия и йодоформом.
При легком течении заболевания прогноз благоприятен. При изъязвлении колликвативный туберкулёз кожи приобретает хронический характер, плохо поддаётся терапии, рецидивирует, длится годами.

Туберкулез кожи является тяжелым, бактериальным заболеванием. Он вызывается микобактериями и характеризуется поражением поверхностных и глубоких слоев кожи. Данная патология чаще всего развивается у людей, страдающих легочной формой инфекции. С начала инфицирования проходит в среднем 4-5 лет. Чаще болеют люди трудоспособного возраста. Несвоевременное лечение приводит к сильному иммунодефициту, поражению лимфатических сосудов, рожистому воспалению, карциноме (раку) и другим последствиям.
Причины
Главная причина туберкулеза – инфицирование микобактериями. Первичное проникновение микробов происходит следующими путями:
- Воздушно-капельным (с мокротой и слюной от больного человека). Этот способ инфицирования встречается в 90% случаев. Проникновение микобактерий происходит при кашле, разговоре и чихании.
- Пищевым. Факторами риска являются использование чужой посуды и отсутствие гигиенических навыков.
- Контактным (через кожу и слизистые). Встречается редко. В группу риска входят медицинский персонал, ветеринары и мясники.
Предшествовать поражению кожных покровов может воспаление легких, туберкулез костей и внутренних органов (кишечника). Оттуда чрез кровь или лимфатические сосуды (гематогенным и лимфогенным путями) микробы распространяются по организму.
После инфицирования кожи развивается специфическое гранулематозное воспаление.
Факторами риска развития туберкулеза кожи и подкожной клетчатки являются:
- курение;
- контакт с животными;
- тесный контакт с больными активной формой заболевания (они выделяют в окружающую среду большое количество микобактерий);
- совместное проживание с источником инфекции;
- наличие хронических заболеваний;
- иммунодефицит;
- ВИЧ-инфекция;
- наркомания;
- алкогольная зависимость;
- асоциальный образ жизни;
- нахождение в местах лишения свободы;
- наличие туберкулеза других органов;
- сахарный диабет;
- отсутствие постоянного места жительства.
Кожный туберкулез представляет опасность только при сопутствующем поражении легких (в активную фазу болезни) и наличии язвенных дефектов (последние содержат микобактерии). Заражение аэрогенным механизмом (через воздух) невозможно. Заболевание передается только контактным путем (риск невелик).
Симптомы и как выглядит
Симптомы заболевания определяются его клинической формой. При туберкулезе кожи классификация выделяет следующие его виды:
- Первичный (туберкулезный шанкр). Развивается при экзогенном заражении микобактериями. Чаще диагностируется у детей. Первыми признаками поражения кожи являются увеличение регионарных лимфатических узлов (лимфаденит) и наличие поверхностной, безболезненной язвы.
- Милиарный. Протекает в острой форме. Главный симптом – наличие на теле (туловище, руках и ногах) узелковых, папулезных или везикулярных (пузырьковых) высыпаний. Они мелкие и располагаются симметрично.
- Туберкулезная волчанка.
- Колликвативный (скрофулодерма). Это эндогенный тип.
- Бородавчатый. Является экзогенной формой (инфекция проникает из внешней среды).
- Милиарно-язвенный.
- Папулонекротический.
- Уплотненный (эритема Базена). Редкая форма.
Клинические признаки туберкулеза по типу волчанки обусловлены казеозно-некротическими изменениями, образованием инфильтрата, поражением лимфатических сосудов и узлов, а также изменением поверхностного слоя кожи (утолщением) и поражением сосудов.
Для этой патологии характерны следующие проявления:
- Наличие подкожных бугорков (люпом). Они серого, желтоватого или белого цвета, с четкими границами, множественные, безболезненные, мягкой консистенции, с блестящей поверхностью, могут сливаться между собой и сопровождаются шелушением. Чаще всего поражается лицо (уши, скулы, нос, губы), шея и верхняя часть туловища (грудь, плечи). Иногда бугорки обнаруживаются на слизистых.
- Наличие неровных бляшек. Они появляются в результате увеличения и слияния бугорков. В центре бляшек имеются язвы.
- Изменение внешнего вида человека (заострение носа, деформация формы перегородки, ушей, уменьшение отверстия рта, выворачивание век).
- Снижение обоняния (при поражении носа).
- Затруднение дыхания.
- Дисфагия (сложности с глотанием), дискомфорт при жевании. Причина – поражение микобактериями слизистой рта.
- Изменение голоса (осиплость, приглушенность).
- Наличие плоских рубцов. Они указывают на заживление тканей. Происходит это через 1-1,5 месяца с начала заболевания.
По клиническому течению различают следующие формы туберкулезной волчанки:
- Плоскую. Люпомы склонны к слиянию. Очаг увеличивается в размере вследствие появления по периферии новых бугорков. Поверхность ровная, с легким шелушением.
- Язвенную. Дефекты неглубокие и могут кровоточить при контакте. У больных часто происходит обезображивание лица.
- Псориазиформную. Бугорки напоминают псориатические бляшки. Они покрыты серо-белыми чешуйками. По периферии наблюдается покраснение тканей.
- Бородавчатую. Бугорки – в виде бородавок.
- Опухолевидную. В результате сливания образований появляется опухоль, склонная к некрозу и язвам.
- Птириазиформную. Характерно отрубевидное шелушение кожи.
Язвенный туберкулез – редкое осложнение легочной формы заболевания. Иначе данная патология называется вторичной туберкулезной язвой; нередко ей предшествует милиарный туберкулез.
Характерны следующие проявления:
- Мелкие бугорки. Появляются вокруг естественных отверстий. Они багрового или красноватого цвета, быстро превращаются в пустулы (пузырьки с гноем), имеющие желтоватый цвет. Из них в дальнейшем образуются глубокие дефекты кожи в виде язв. Последние имеют приподнятые края, ярко-красное дно и зону казеозного некроза. Их называют зернами Трела.
- Болезненность кожи.
- Затруднение открывания рта.
- Боль во время мочеиспусканий и дефекации (в случае образования язв в области наружного отверстия уретры и анального отверстия).
- Признаки сопутствующего воспаления легких (кашель, кровохарканье, потливость).
Это локальная форма заболевания. Признаками его являются:
- Наличие на коже синюшных узелков. Они небольшого размера (до 1 см в диаметре), плотные на ощупь, безболезненные, с четкими границами, склонные к периферическому росту и слиянию. Излюбленной локализацией являются конечности (тыльная сторона кистей и стоп, голени).
- Плоские бляшки. Образуются на месте узелков. На своей поверхности они имеют роговые наслоения. На бляшках видны зона атрофии тканей, корочки, трещины и инфильтрат (зона уплотнения) с чешуйками.
- Микроабсцессы. При надавливании на кожу выделяется гнойный секрет.
- Рубцы.
Субъективные жалобы у взрослых и детей при бородавчатом туберкулезе отсутствуют.
Является самой распространенной формой туберкулеза у детей и подростков, которая отличается вялотекущим течением. Ей нередко предшествует поражение лимфатических узлов. Чаще всего страдают подмышечные области, шея и лицо (нижняя челюсть). Признаками гематогенной скрофулодермы (колликвативного туберкулеза кожи) являются:
- Локальная синюшность кожных покровов.
- Наличие крупных (до 5 см в диаметре) узлов. Они расположены глубоко под кожей и в подкожно-жировой клетчатке; овальной формы и плотной консистенции. Возможна легкая болезненность. Со временем первичные элементы вскрываются с образованием язв.
- Кровянисто-гнойные выделения. Присутствуют в области язв.
- Участки некроза (омертвения) тканей.
- Грубые, рваные рубцы. Кожа больных выглядит обезображенной.
Фтизиатрия также выделяет лимфогенную форму. Для нее характерны:
- Наличие плотных бугорков красного цвета.
- Образование крупных конгломератов, напоминающих абсцессы.
- Язвы. Они неглубокие, с гладкими краями, тестообразной консистенции и зоной творожистого некроза на дне.
- Свищи.
- Грубые, обезображивающие кожу рубцы.
Эта форма колликвативного туберкулеза кожи отличается медленным течением.
Чаще диагностируется у детей с иммунодефицитом. Иначе называется золотушным лишаем. Признаками лихеноидного туберкулеза являются:
- Папулезные (узелковые) высыпания. Они часто локализуются на туловище (груди, животе, спине). Реже поражаются верхние и нижние конечности, шея и ягодицы. Папулы располагаются симметрично; мелкие (1-3 мм), безболезненные, плотные на ощупь. Цвет узелков – от коричневого до розового. Период высыпаний длится до 2 месяцев; могут появляться волнообразно. Обострения наблюдаются осенью и зимой.
- Бляшки с белыми чешуйками.
- Легкий зуд (встречается редко).
- Ощущение жжения.
- Малозаметные рубцы.
- Зоны гиперпигментации (потемнения кожи).
- Атрофия кожи.
Папулонекротический туберкулез протекает по типу фолликулита (характеризуется папулезными или пустулезными высыпаниями) или акнита (глубокая форма). Для заболевания характерны следующие проявления:
- Покраснение кожи (эритема).
- Папулезная сыпь. Представлена мелкими узелками в форме полусфер. Они буро-фиолетового цвета, плотные, небольшого размера, расположены группами и не сливаются между собой. Папулы появляются на разгибательной стороне рук и ног, лице и туловище; безболезненные и располагаются несимметрично. В центре узелков имеется зона гнойного некроза.
- Корочки. Образуются после папул. Они отпадают, а на месте высыпаний появляются специфические рубцы с лиловой каймой по краям.
- Пустулы (гнойнички).
Высыпания при папулонекротическом туберкулезе напоминают угревую болезнь (акне), что затрудняет диагностику. У некоторых больных перед высыпаниями имеется короткий продромальный период с ухудшением общего самочувствия.
Индуративный туберкулез – самая часто диагностируемая форма заболевания. Большинство пациентов – женщины.
- Наличие глубоко расположенных образований в виде узлов. Они плотные, диаметром от 1 до 5 см, локализуются симметрично преимущественно в области голеней, болезненные при пальпации и с нечеткими границами. Между ними могут выявляться плотные тяжи, это ни что иное, как воспаленные вены.
- Изменение цвета кожи. В области расположения узлов кожа становится лилово-красной.
- Наличие плоских инфильтратов. Локализуются по периферии узлов.
- Гиперпигментация. Наблюдается в том случае, если узел содержит много лимфоидных клеток.
- Депигментация кольцевидной формы.
- Язвы. Возникают при наличии в узлах экссудативных элементов.
- Наличие западающих рубцов.
Обострения заболевания отмечаются осенью и зимой.
Диагностика
При подозрении на индуративную или другие формы туберкулеза кожи нужно обратиться в поликлинику. Для уточнения диагноза понадобится:
- Опрос пациента. Врач выявляет ранее перенесенный туберкулез легких, факторы риска развития болезни, жалобы и давность недомогания. Обязательно изучается история болезни пациента.
- Физикальный осмотр (пальпация, перкуссия, выслушивание легких и сердца).
- Рентгенография легких.
- Внешний осмотр кожи и слизистых оболочек.
- Анализ крови на антитела к микобактериям.
- Бактериологическое исследование. Материалом может быть содержимое язв, пунктат папул и пустул.
- Полимеразная цепная реакция.
- Диаскинтест.
- Туберкулиновая проба Манту.
Врач должен уметь отличить бородавчатый туберкулез от других форм (эритемы, лихеноидной, язвенно-некротической, папулезной, колликвативного туберкулеза кожи).
Лечение
Лечение туберкулеза кожи и подкожной клетчатки консервативное. Главным аспектом терапии является применение медикаментозных средств, эффективных в отношении микобактерий. Главными задачами терапии являются:
- лечение основного заболевания (милиарной, очаговой или диссеминированной формы туберкулеза легких);
- ликвидация очага инфекции в коже;
- повышение иммунитета;
- предупреждение осложнений;
- улучшение состояния кожи.
При подозрении на туберкулез следует обратиться к дерматологу. Может понадобиться консультация терапевта, фтизиатра и инфекциониста.
Клинические рекомендации по лечению включают:
- Применение системных противотуберкулезных лекарств.
- Отказ от вредных привычек (сигарет, спиртных напитков, наркотических средств).
- Физиопроцедуры (электрофорез и ультрафиолетовое облучение).
- Улучшение жилищных условий.
- Повышение иммунитета. Достигается посредством ведения подвижного образа жизни и занятий спортом.
- Полноценное питание. Больным нужно ежедневно есть свежие овощи, фрукты и зелень. В меню должны присутствовать источники полноценного белка (натуральное нежирное мясо, яйца, рыба, морепродукты, молоко и кисломолочные продукты).
- Применение средств народной медицины.
При поражении кожи микобактериями могут назначаться следующие препараты:
- Стрептомицин-КМП. Выпускается в форме порошка для получения раствора (вводится внутримышечно). Относится к антибиотикам группы аминогликозидов. Действует бактерицидно (убивает бактерии). Механизм действия связан с нарушением синтеза белка микробных клеток. Стрептомицин противопоказан при непереносимости, эндартериите, мышечной слабости, поражении 8 пары черепных нервов, тяжелой почечной и сердечной недостаточности, нарушении церебрального кровообращения, во время лактации и беременности.
- Рифампицин и его аналоги (Фарбутин, Макокс, Римпин, Эремфат). Действующим компонентом является рифампицин. Рифампицин применяется в форме лиофилизата и капсул для приема внутрь. Это препарат 1 линии. Рифампицин действует бактерицидно. Противопоказан при желтухе, недавно перенесенном воспалении печени, повышенной чувствительности и дисфункции почек.
- Изониазид. Препарат 1 линии, выпускаемый в форме таблеток и раствора для инъекций. Противопоказан при судорогах, непереносимости, полиомиелите, эпилепсии, атеросклерозе, дисфункции почек и печени.
- Этамбутол-Акри и его аналоги (Этамбусин, Екокс, ЕМБ-Фатол 400). Оказывают бактериостатическое действие за счет нарушения синтеза РНК. Этамбутол не назначается при непереносимости, подагре, диабетической ретинопатии, неврите зрительного нерва, катаракте, тяжелой почечной недостаточности, воспалении структур глаза, детям младше 13 лет, беременным и кормящим женщинам.
- Изо-Эремфат. Комбинированный препарат, содержащий рифампицин и изониазид. Применяется на начальных стадиях туберкулеза.
- Форкокс. Содержит 4 антибиотика: этамбутол, изониазид, рифампицин и пиразинамид.
- Фтизоэтам.
- Пиразинамид-НИККа. Его аналогом является Пизина. Действующее вещество – пиразинамид. Оказывает бактериостатическое и бактерицидное действие (определяется концентрацией в крови). Это противотуберкулезный препарат 2 ряда для перорального приема. Лекарство противопоказано при непереносимости и дисфункции печени. Побочным эффектом является нарушение выведения из организма мочевой кислоты и повышение концентрации в крови сахара (гипергликемия).
- Канамицин.
- Фтивазид.
- Протионамид (Протомид, Петеха).
Лечение туберкулеза длительное (6-8 месяцев). Одновременно могут назначаться сразу 4-5 лекарств. При непереносимости или неэффективности препарата 1 ряда применяются средства 2 линии. Критериями выздоровления являются отрицательные результаты на микобактерии туберкулеза и исчезновение жалоб.
Одновременно с антибиотиками могут использоваться:
- Сок алоэ. Применяется в качестве примочек и компрессов.
- Смесь на основе свежего корня алтея и сметаны.
- Мазь на основе порошка чистотела, вазелина и ланолина.
- Отвар корня лопуха с добавлением золотого уса. Для его приготовления потребуется 50 г растения, 7 ч.л. сока золотого уса и 1 л кипятка.
- Настой на основе крапивы глухой и кипятка. Применяется внутрь и наружно.
Осложнения и прогнозы
Если несвоевременно или неправильно лечить такое заболевание, как туберкулез, то возможны следующие последствия:
- Поражение лимфатической системы (лимфаденит, лимфангит).
- Обезображивание лица и других участков тела. Причина – формирование грубых, плохо рассасывающихся рубцов.
- Атрофия кожи. Характеризуется ее истончением.
- Образование трудно заживающих язв.
- Микроабсцессы.
- Инфицирование кожи стрептококками с развитием рожистого воспаления. Оно характеризуется общими признаками интоксикации (лихорадкой, недомоганием, головной болью), нарушением сознания и судорогами (в тяжелых случаях), покраснением и болезненностью кожи.
- Базальноклеточная карцинома. Это злокачественная опухоль, развивающаяся при туберкулезной волчанке.
- Поражение других органов (костей, оболочек мозга, кишечника).
Как предотвратить развитие болезни
- Проведение вакцинации. Применяются иммунологические препараты БЦЖ и БЦЖ-М (щадящая), которые содержат живые микобактерии. Иммунизация проводится несколько раз (в первую неделю жизни ребенка, в 6-7 и 14 лет). Вакцина БЦЖ вводится внутрикожно. Противопоказаниями являются недоношенность, низкий вес ребенка, острые инфекции, первичный иммунодефицит, злокачественные опухоли и ВИЧ-инфекция у матери. Иммунизация снижает риск заражения микобактериями и облегчает течение болезни.
- Отказ от курения, наркотических средств и алкоголя.
- Занятия спортом.
- Повышение иммунитета.
- Исключение контакта с больными-источниками инфекции.
- Изоляцию больных.
- Прием витаминов.
- Правильное питание.
- Обеспечение полноценного сна и отдыха.
- Регулярное пребывание на свежем воздухе.
- Предупреждение ВИЧ и бронхолегочных заболеваний (пневмонии).
- Нормализацию гормонального фона.
- Соблюдение мер предосторожности при контакте с больным туберкулезом (ношение перчаток, пользование отдельной посудой).
- Своевременное и адекватное лечение легочной и других форм заболевания.
- Ограничение контакта с животными.
- Регулярное мытье рук.
- Обработку инструментов в медицинских учреждениях.
- Прохождение медицинских осмотров.
Чтобы предупредить осложнения, нужно своевременно обращаться к врачу и лечиться.
Читайте также:




