Реферат на тему туберкулез гортани
Этиология. Заболевание вторичное, развивается в 10—30% случаев у больных туберкулезом легких или лимфатических узлов. Инфицирование происходит преимущественно через мокроту (спутогенный путь). При остром диссеминированном процессе в легких заражение осуществляется гематогенным и лимфогенным путями.
Классификация. По патоморфологическим изменениям различают 3 формы туберкулеза гортани: инфильтративную (42%), язвенную (55%), продуктивную и хондроперихондрит гортани (3%) с последующим рубцеванием.
По течению может быть острым, чаще бывает хроническим с периодическими обострениями.
Клиническая характеристика. Наиболее частая локализация туберкулезного процесса в гортани — задние отделы голосовых складок, черпаловидные хрящи, межчерпаловидное пространство, желудочки гортани.
Начальные формы проявляются гиперемией, шероховатостью, инфильтрацией отдельных участков голосовых складок, преимущественно задней трети.
При инфильтративной форме причиной стойкого стеноза гортани является диффузная или ограниченная инфильтрация различных отделов гортани круглоклеточными элементами и лимфостаз. Инфильтрат формируется в результате скопления под эпителием туберкулезных бугорков с гигантскими клетками типа Лангханса и пролиферацией соединительной ткани. При резко выраженной инфильтрации пораженные отделы имеют неравномерную студневидную поверхность. Инфильтраты бледные, расположены преимущественно на одной стороне. При благоприятном течении вокруг инфильтрата разрастается соединительная ткань и формируется туберкулема. При неблагоприятном течении образуются очаги некроза эпителия с творожистым распадом бугорков и образованием язв.
Распространение процесса вглубь приводит к поражению хряща и надхрящницы с развитием хондропериходрита, секвестрацией пораженных фрагментов хрящей вследствие присоединения вторичной неспецифической инфекции. Чаще поражается подголосовой отдел гортани.
Основные симптомы: дисфония, дисфагия, приступообразный кашель с мокротой, одышка и стеноз.
На стадии инфильтрации у больных сначала жалоб обычно нет, дисфония проявляется утомляемостью голоса, перемежающейся хрипотой. После отдыха голос восстанавливается. На II стадии заболевания охриплость становится стойкой, постоянной. На III стадии развивается афония.
Развитие туберкулезного монохордита сопровождается ульцерацией свободного края или верхней поверхности голосовой складки. Язвы поверхностные, множественные, неправильной формы, имеют подрытые, зубчатые, изъеденные, ползучие края. Дно серое, грязное, покрыто серо-розовыми, бледными, обычно малокровоточащими, вялыми грануляциями и мокротой, с бугорками по краям. В дальнейшем язвы становятся глубокими, большими, болезненными.
При диссеминированном туберкулезе поражается вестибулярное кольцо гортани: надгортанник, черпалонадгортанные складки и область черпаловидных хрящей.
Поражение черпаловидных хрящей может быть одно- и двусторонним. На фоне бледной слизистой оболочки они выглядят отечными и красными. Наступающий при распаде инфильтрата язвенный процесс приводит к резкой болезненности и дисфагии, которые усиливаются при одновременном поражении надгортанника. Изменение межчерпаловидного пространства проявляется утолщением и складчатостью (пахидермией) слизистой оболочки.
Пораженная вестибулярная складка утолщена, тугоподвижна, пролабирует в просвет гортани, частично закрывая голосовую складку. Локализация процессов в желудочке гортани выражается в инфильтрации слизистой оболочки и ее кажущемся выпадении в просвет голосовой щели над голосовой складкой. Кашель возникает одновременно с дисфонией, может быть очень интенсивным, мучительным. Наряду с кашлем нередко усиливается саливация. Кровохарканье не свойственно туберкулезному поражению гортани и обусловлено легочным процессом.
Язвенное поражение и хондроперихондрит наружного кольца гортани сопровождаются болью при глотании, кашле, разговоре, иногда очень выраженной, иррадиирующей в уши. Боль иногда настолько мучительная, что больные отказываются от пищи. Дисфагия затрудняет прием даже жидкой пищи. Бывает поперхивание при глотании.
Поражение внутреннего кольца гортани приводит к затруднению дыхания и одышке, что обусловлено инфильтрацией подголосовой полости гортани и ограничением подвижности черпаловидных хрящей.
Диагностика. Диагноз устанавливают на основании данных анамнеза, клинической картины, ларингоскопии, туберкулезного поражения, результатов бактериологического исследования (выявление микобактерии туберкулеза в мокроте), результатов биопсии (эпителиальные и гигантские клетки) и туберкулиновых проб. На начальной стадии заболевания диагностика затруднена.
Дифференциальная диагностика. Дифференцируют с волчанкой, сифилисом, склеромой, злокачественными опухолями.
Лечение. Проводят лечебные мероприятия в связи с основным очагом в легких, обеспечивают санаторный режим, усиленное питание, строгий голосовой покой, специфическую противовоспалительную терапию (стрептомицин, ПАСК, фтивазид, метазид, тубазид, салюзид, ларусан, изониазид, рифампицин, этамбутол, канамицин и др). Назначают симптоматическую, гипосенсибилизирующую, ингаляционную, общеукрепляющую терапию.
Для уменьшения дисфагии используют:
- новокаин, алмагель с анестезином;
- внутрикожную новокаиновую блокаду.
- нераздражающую пищу высокой энергетической ценности.
- при резко выраженной дисфагии производят блокаду, алкоголизацию или перерезку верхнего гортанного нерва.
Язвы прижигают молочной или трихлоруксусной кислотой.
При показаниях проводят паллиативные хирургические вмешательства (гальванокаустика, диатермия, лазеро- и криодеструкция гранулем, удаление секвестров хрящей, окончатая резекция щитовидных хрящей и др).
Прогноз при правильном лечении в большинстве случаев благоприятный. При острой форме заболевания прогноз менее благоприятный, чем при хронической, особенно если процесс локализуется в наружном кольце гортани.
Профилактика основывается на вакцинации против туберкулеза, массовом флюорографическом обследовании населения.
Поражение гортани при проказе (лепре)
Этиология. Возбудитель — кислотоустойчивая палочки лепры.
Клиническая характеристика. Инкубационный период длительный, течение также длительное, медленно прогрессирующее. В гортани лепрозные изменения всегда вторичные. Выделяют 3 формы заболевания: бугорковую, анестетическую и смешанную.
Покраснение и утолщение слизистой оболочки гортани сменяются бледностью и сухостью. В дальнейшем на фоне атрофии слизистой оболочки развиваются инфильтраты с бугристой поверхностью, которые быстро изъязвляются с образованием трудно снимающихся корок.
Инфильтраты и язвы преимущественно локализуются в области надгортанника, черпаловидных хрящей, голосовых складок и подголОСОБОГО пространства. В зависимости от локализации процесса возникают нарушения дыхания различной степени и навязчивый кашель. В итоге формируется грубая рубцовая деформация гортани, в частности трубкообразное скручивание надгортанника.
Диагностика. Диагноз устанавливают на основании данных анамнеза, клинической картины, патогистологического исследования гранулем (лепром), в которых обнаруживаются специфические клетки с вакуолями вокруг мелких сосудов или нервных пучков.
Лечение. Назначают этиотропное лечение диафенилсульфоном, рифампицином, этионамндом, мампреном. Проводят симптоматическое лечение и паллиативные хирургические вмешательства.
Не нашли то, что искали? Воспользуйтесь поиском:
Туберкулез гортани горла и глотки — инфекционный, чаще хронический патологический процесс развития заболевания, возбудителями которого являются все те же туберкулезные микобактерии, которые спровоцировали первичное заражение туберкулезом легких.
Туберкулез гортани горла и глотки заразен, если находится в открытой форме развития. Заразиться им можно воздушно-капельным путем. Чаще всего данная патология поражает слизистую у взрослых. В детском возрасте туберкулез гортани — довольно редкое явление.
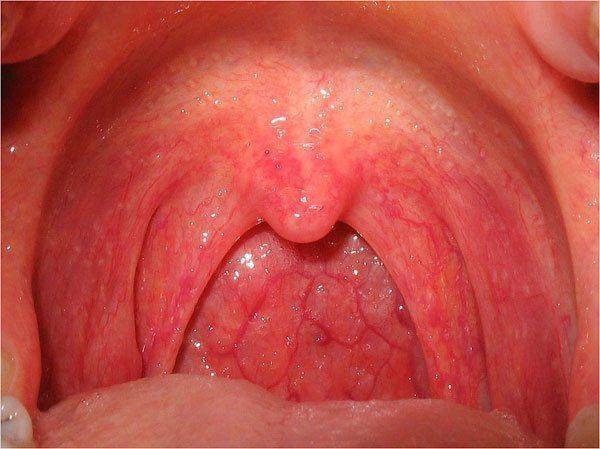
Провоцирующие факторы
Туберкулез горла начинает развиваться при ослаблении иммунитета. К основным провоцирующим факторам заболевания относят:
- наличие хронических воспалительных процессов в органах верхней дыхательной системы — в горле, гортани;
- наличие вредных привычек — систематическое курение, употребление этанолосодержащих напитков;
- постоянное раздражение слизистой оболочки аллергенами либо химическими соединениями;
- систематические перенапряжения горла (крик, громкое пение);
- проживание в неблагоприятных условиях.
Туберкулез горла развивается при вторичном инфицировании, при проникновении возбудителя из легких, с кровяной или лимфатической жидкостью. Это заболевание характеризуется периодами вспышек и ремиссий.
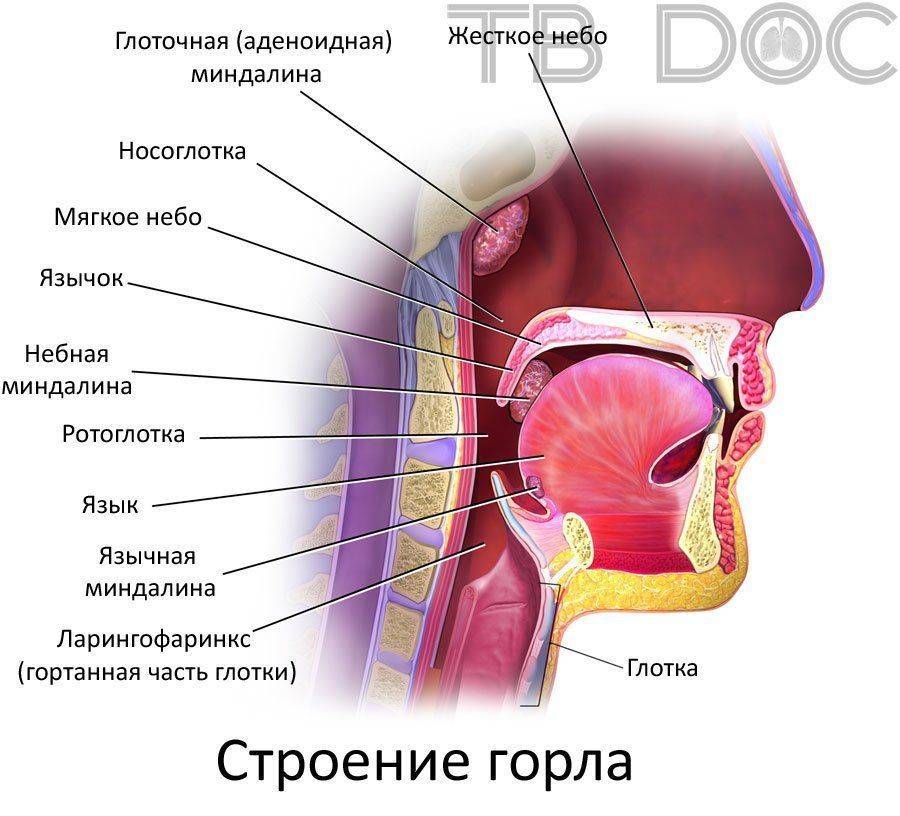
Туберкулез глотки диагностируется реже, нежели туберкулез гортани. Это обусловлено анатомическим строением органов — в глотке постоянно присутствует слизь, которая оказывает бактерицидное действие на болезнетворные микроорганизмы, снижая тем самым риск заражения. На гортани такого секрета нет, она менее защищена.
Важно! Вместе гортань и глотка — это горло. Таким образом, туберкулез горла делится на два вида — в гортани и в глотке.
Клинические проявления туберкулеза гортани
Определить наличие заболевания можно по определенным симптомам:
- возникают дефекты в голосовом аппарате, голос меняется, становится сиплым;
- при поражении подголосового участка может развиваться дыхательная недостаточность; интенсивно выраженная боль в горле, першение;
- систематический сухой кашель (это схоже с проявлением чахотки)
- при появлении на надгортаннике изъязвлений боль в горле проявляется при разговоре и глотании, иррадиирует в ушной аппарат.
При появлении определённых симптомов важно сдать мазок. По результатам анализов определяется дальнейший алгоритм действий.
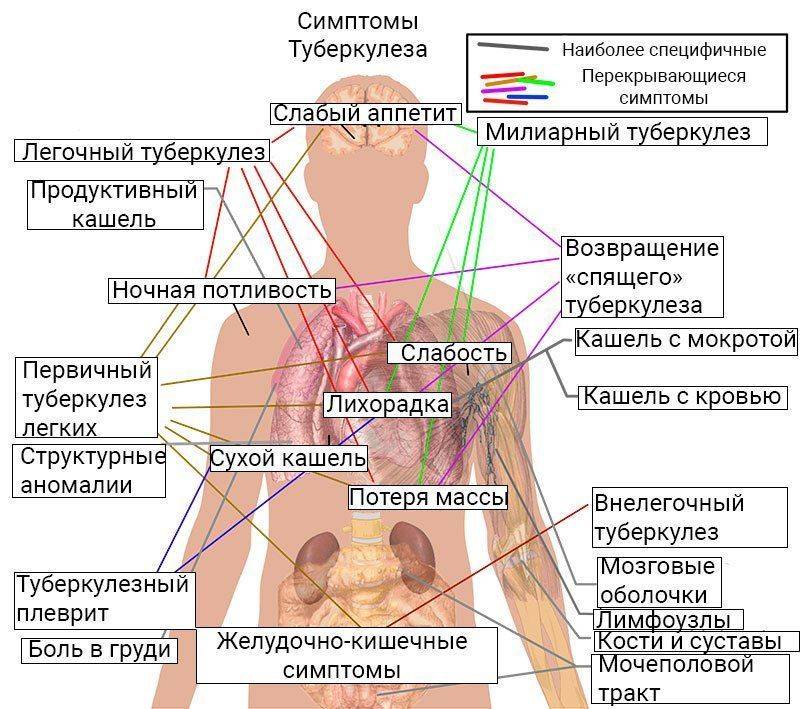
На начальных этапах развития инфильтративной формы, симптомы туберкулеза выражены неярко, общее состояние не ухудшается. Иногда ближе к вечеру может ощущаться легкий озноб, повышаются показатели температуры тела. Дальнейшее прогрессирование заболевания провоцирует появление дополнительных признаков. Самочувствие начинает ухудшаться, чувствуется посторонний предмет в горле и резкая боль.
На последующей стадии развития патология сопровождается:
- трудностями с глотанием пищи и слюнной жидкости;
- утрата массы тела, истощение;
- дополнительно развиваются обструктивные бронхиты и воспаление легких, стеноз гортани;
- появляются сильные боли в ночное время, которые трудно снять какими-либо обезболивающими препаратами;
- возникает харкание кровью.
Клинические проявления туберкулеза глотки
Если развивается патология в глотке, это сопровождается ярко выраженными симптомами:
- появляются сильные болезненные ощущения в горле во время глотания, разговора, а также спонтанно;
- обильное продуцирование слюнной жидкости.
В данном случае болезнь прогрессирует очень быстро, очень скоро человек не сможет самостоятельно принимать пищу. При отсутствии адекватной терапии, исход будет неблагоприятным.
Патология глотки хронического характера диагностируется чаще всего, появляются такие клинические проявления:
- при глотании возникает сильная боль, постоянно ощущается першение в горле. Спустя время болезненные ощущения становятся очень сильные, очень больно глотать пищу, слюну;
- человек ощущает посторонний предмет в горле, ему постоянно что-то мешает, чувствуется дискомфорт, хочется протолкнуть помеху;
- страдает голосовой аппарат — голос становится гнусавым;
- появляются изъязвления, покрытые серым или желтоватым налетом;
- эпителий глотки приобретает синюшный оттенок, формируются рубцы;
- инфекционная патология продолжает прогрессировать, провоцируя признаки общей интоксикации организма;
- самочувствие не ухудшается
Такое заболевание может вяло протекать длительное время, это зависит от степени тяжести первичной патологии.
Этими же признаками сопровождается и туберкулез миндалин. Очень важно вовремя лечить его, при определенной терапии исход будет благоприятным.
Терапия
Лечение заболевания должно быть комплексным и продолжительным. Обычно используются препараты для подавления инфекционного процесса — антибиотики. Дополнительно используются поливитаминные комплексы, иммуномодулирующие лекарства, стероидные противовоспалительные препараты.
Важно обращать внимание на первые признаки патологии, не пытаться использовать сомнительные методы для борьбы с заболеванием, в том числе и лечение народными средствами. Народные средства для лечения туберкулеза не применяются в качестве самостоятельного варианта терапии.
При туберкулезе гортани горла и глотки больным необходимо полноценно питаться, при этом пища должна быть не горячей и не слишком холодной, жидкой или пюреобразной, для облегчения процесса глотания. При наличии интенсивно выраженных болезненных ощущений, врач назначает наркотические обезболивающие препараты.
При неэффективности консервативного лечения может понадобиться хирургическое вмешательство, которое предполагает пересечение нерва гортани для подавления сильной боли. Во время консервативного лечения, а также в постоперационный период, пациенту важно придерживаться всех врачебных назначений и рекомендаций. Это ускорит процесс выздоровления.
Туберкулез глотки представляет в большинстве случаев вторичное заболевание и развивается в результате инфекции собственной мокротой легочного больного. Чаще всего встречается поражение задней стенки глотки, обеих дужек и мягкого неба в виде множественных плоских язв с подрытыми краями и сероватым дном. Иногда наблюдаются изолированные неизъязвившиеся инфильтраты, располагающиеся большей частью на небных дужках и особенно часто на задних. Начальная стадия заболевания зева характеризуется образе ванием милиарных бугорков, которые встречаются нередко параллельно с инфильтратами и язвами и в большом количестве покрывают слизистую зева в далеко зашедших случаях туберкулеза.
Туберкулезные язвы глотки имеют наклонность распространяться и, сливаясь между собою, образовывать большие, неправильной формы язвы с зазубренными краями. Такое заболевание глотки сопровождается тяжелыми явлениями дисфагии, которая, вызывая расстройство питания, быстро подрывает силы больного. Встречающиеся в зеве поражения слизистой волчанкой отличаются более хроническим течением, полным отсутствием болей и наклонностью к рубцеванию.
Диагноз туберкулеза глотки представляет иногда значительные трудности. Не говоря уже о сложности дифференциального диагноза между туберкулезом и волчанкой, туберкулез глотки можно также смешать с сифилисом, а иногда и с ангиной Винцента. При постановке диагноза надо руководствоваться характером наблюдаемой язвы, которая при туберкулезе представляется более поверхностной, бледнорозового цвета, с подрытыми краями и отличается чрезвычайной болезненностью. Сифилитические язвы более глубоки, имеют инфильтрированные резко очерченные края и, как правило, совершенно безболезненны. В сомнительных случаях вопрос может быть разрешен биопсией с гистологическим исследованием иссеченного кусочка и реакцией Вассермана.
Прогноз туберкулеза глотки всегда серьезен, так как эта локализация туберкулезного процесса наблюдается и свидетельствует о резком понижении сопротивляемости организма и далеко зашедшем заболевании легких.
Лечение наряду с мероприятиями общего характера сводится к местному применению прижигающих средств, главным образом, с целью борьбы с дисфагией.
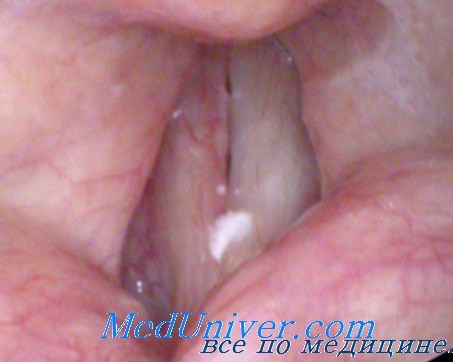
Туберкулез гортани, как правило, является вторичным заболеванием и встречается довольно часто у больных, страдающих открытым туберкулезом легких. По статистическим данным 1/3 легочных больных страдает гортанным туберкулезом.
Клиническая картина туберкулеза гортани может быть чрезвычайно разнообразной, в зависимости от характера анатомических изменений и сопутствующей воспалительной реакции.
В начальной стадии обычно поражается одна голосовая связка или межчерпаловидное пространство. Инфильтрированная голосовая связка представляется гиперемированной и не сколько утолщенной, подвижность ее вначале вполне сохраняется. Не менее характерно для начальной формы туберкулеза гортани и набухание слизистой межчерпаловидного пространства с образованием в этом участке мелких складок. Такого рода изменение наблюдается и при хроническом ларингите, но, в отличие от туберкулеза, складчатость слизистой межчерпаловидного пространства при дыхании сглаживается. Тем не менее всякое утолщение задней стенки гортани, в особенности у легочного больного, всегда вызывает подозрение о возможном развитии туберкулезного процесса.
Туберкулезный инфильтрат, как и развивающаяся, в результате распада его язва, могут встречаться на любом участке слизистой оболочки гортани.
Наряду с туберкулезным инфильтратом и туберкулезной язвой наблюдаются иногда туберкулома и перихондрит. Туберкулома представляет ограниченную опухоль плотной консистенции, свидетельствующую о сравнительно хорошем иммунно-биологическом состоянии организма. Перехондрит является результатом вторичной инфекции, проникающей при нарушении целости слизистой язвенным процессом. Воспаление надхрящницы, нарушая питание хряща, вызывает явление некроза и секвестрации.
Указанные анатомические изменения могут встречаться в различных комбинациях, чем и объясняется необычайное разнообразие клинической картины гортанного туберкулеза.
реферат Туберкулез трахеи и бронхов
Выделяют 3 клинические формы туберкулеза бронхов:
1) Инфильтративный туберкулез бронхов. Является самой часто встречающейся формой. Характеризуется наличием инфильтрата в стенке бронха, который может приводить к нарушению проходимости бронха. Бактериовыделение не выражено.
2) Язвенная форма. На фоне инфильтрата имеется язва с неровными подрытыми краями и белым налетом. Может осложняться кровохарканьем при кровотечении из сосудов дна язвы. Бактериовыделение наблюдается чаще.
3) Свищевая форма (бронхонодулярный свищ). Происходит расплавление лимфатических узлов, стенки бронхов казеозными массами и прорыве их в бронх. Характерно массивное бактериовыделение. Иногда при расплавлении лимфатических узлов через свищ дренируются кристаллы кальция. Крупные частицы кальция задерживаются в просвете бронхов и могут быть обнаружены при бронхоскопии. Под действием силы тяжести бронхиолиты могут попадать в нижележащие отделы бронхиального дерева, вызывая развитие ателектаза и в дальнейшем бронхогенного цирроза легкого.
Клиническая картина.
Туберкулёз бронха возникает постепенно и протекает бессимптомно или с жалобами на упорный приступообразный кашель, который может беспокоить больного днем и ночью, сопровождается выделением небольшого количества мокроты и не прекращается при приеме противокашлевых средств. Беспокоят неприятные ощущения жжения, а также боль в области грудины, чаще с одной стороны, и боль между лопатками; одышка при отсутствии прогрессирования туберкулезного процесса в легких.
При аускультации легких выслушивается свистящий шум и писк на уровне — и около грудины, шумное дыхание (при стенозе бронха). Рентгенологическая картина специфического поражения бронхов характеризуется появлением жидкости в каверне и изменением ее размеров (то уменьшение, то увеличение) через небольшие интервалы времени. Трахеобронхоскопия в настоящее время является наиболее информативным методом диагностики туберкулеза бронхов и трахеи.
Начальные специфические поражения бронхов в виде продуктивного инфильтрата могут протекать с весьма скудной симптоматикой или бессимптомно и обнаруживаются только при трахеобронхоскопии. Чаще встречается поражение бронха (преимущественно верхнедолевого), дренирующего легочный туберкулезный процесс, в виде стенозирующего ограниченного экссудативного инфильтратрата на слизистой оболочке. Язвенный туберкулез бронхов в настоящее время встречается очень редко.
Туберкулез бронхов, вызванный распространением инфекции с лимфатических узлов на бронхиальную стенку, имеет характерные особенности. При первичном туберкулезе перфорации казеозноизмененных лимфатических узлов в прилежащие бронхи с образованием лимфобронхиальных свищей, с прорастанием специфических и неспецифических грануляций, напоминают эндобронхиальную опухоль. При некрозе грануляций возникают язвенные поражения. Прорыв казеозных масс из лимфатического узла и особенно разрастание грануляций вызывают, как правило, сужение бронхиального просвета различной степени. При отсутствии каких-либо изменений в легких бронхофистулезный процесс может быть источником бактериовыделения. При заживлении туберкулезного процесса в стенке бронха образуются рубцовые изменения, от небольшого рубца до рубцового стеноза бронха.
Диагностика туберкулеза трахеи и бронхов
В диагностике туберкулёза дыхательных путей важно учитывать его связь с прогрессированием туберкулёза лёгких и внутригрудных лимфатических узлов. Характерна также ограниченность поражения слизистой оболочки. При рентгенологическом исследовании и особенно КТ выявляют деформацию и сужение бронхов. Характерная рентгенологическая картина возникает при осложнении туберкулёза бронха гиповентиляцией или ателектазом. В случаях язвенных форм туберкулёза дыхательных путей у больных в мокроте могут быть обнаружены микобактерии туберкулёза.
Основным методом диагностики туберкулёза дыхательных путей считают исследование с помощью гортанного зеркала, ларингоскопа и фибробронхоскопа, который позволяет осматривать слизистую оболочку до устья субсегментарных бронхов. При отсутствии деструктивного туберкулёза лёгких эндоскопическое исследование помогает определить источник бактериовыделения, которым обычно оказывается изъязвлённый бронх или (крайне редко) трахея.
Туберкулёзные инфильтраты в бронхах могут быть от серовато-розового до красного цвета, с гладкой или несколько бугристой поверхностью, плотной или более мягкой консистенции. Язвы бывают неправильной формы, с изъеденными краями, обычно неглубокими, покрытыми грануляциями. В случаях прорыва в бронх казеозно- некротических лимфатических узлов образуются нодуло-бронхиальные свищи, разрастаются грануляции.
Для морфологического и бактериологического подтверждения диагноза туберкулёза используют различные методы забора материала и биопсии. Исследуют на наличие микобактерий отделяемое язв, и отделяемое из свищевого отверстия, грануляционную ткань.
Особенности лечения.
При туберкулезе трахеи и бронхов часто используют противотуберкулезные препараты местно в виде ингаляций, заливки посредством гортанного шприца. Обязательно проведение патогенетической терапии, прежде всего гормональной. Показаны ингаляции гидрокортизона для снятия воспалительных явлений, остаточных рубцовых изменений, уменьшения отека трахеи и бронхов.
В ряде случаев используют санационную бронхоскопию, при которой производят удаление бронхиолитов, казеозных масс, прижигание грануляций (лазером, трихлоруксусной кислотой), промывание бронхов противотуберкулезными препаратами.
Для лечения туберкулеза бронхов применяют антибактериальные препараты в комплексе с витаминами на фоне гигиено-диетического, климатического режима, лучше всего в стационарных противотуберкулезных учреждениях. В качестве симптоматического средства борьбы с кашлем при тяжелых формах бронхолегочного туберкулезного процесса назначают внутривенные вливания 0,5% раствора новокаина, внутрикожную новокаиновую блокаду в области грудины и в межлопаточном пространстве, ионизацию с 2% раствором хлористого кальция, облучения рентгеновыми лучами в этих областях по 20—30 р, атропин, никотиновую кислоту и др.
Антибактериальную терапию проводят по следующей схеме При остром, подостром, экссудативном, инфильтративном или язвенном туберкулезе бронхов на курс лечения назначают одновременно три основных препарата: стрептомицин — 100 г, фтивазид 100—150 г, ПАСК — 1000 г. В период регрессирования процесса показано лечение фтивазидом (салюзидом или ларусаном) в комбинации с ПАСК.
Длительность лечения—3—6 месяцев. При хроническом продуктивном, инфильтративном или язвенном туберкулезе бронхов стрептомицин — 40г и ПАСК — 1000г или фтивазид 100—150 г (салюзид, ларусан, инха-17) в комбинации с ПАСК — 1000г; длительность лечения не менее 3 месяцев.
При первичном туберкулезе, бронхолимфатическом процессе, особенно при свищевых формах,— тибон — 15—20 г, этионамид в сочетании с одним или двумя основными антибактериальными препаратами; лечение не менее 8—10 месяцев.
При нерассасывающихся ателектазах — терапия стероидными гормонами (преднизон, АКТГ).
Антибактериальное лечение проводят в сочетании с бронхоскопией (1 раз в 2—3— 4 недели), местными прижиганиями трихлоруксусной кислотой, удалением грануляций, ежедневными интрабронхиальными вливаниями 0,25—0,5 г стрептомицина, разведенного в 3 мл 0,5% раствора новокаина; 5—10% раствора салюзида; 10% раствора ПАСК (только свежеприготовленный, хранение не более 30 мин.) по 3—5 мл, 5—10% раствора тубазида, 1—2% раствора солютизона по
3—5 мл. На курс — от 25—30 до 50—80— 100 вливаний.
При рубцовых стенозах бронхов эти вливания относительно противопоказаны.
При длительном неэффективном лечении стрептомицином, фтивазидом, салюзидом, ларусаном, ПАСК, особенно при хронических формах туберкулеза бронхов, непереносимости указанных препаратов или развития устойчивости к ним микобактерий туберкулеза показано применение метазида (100 г), тубазида (60—80 г), этоксида (100 г), циклосерина (100 г), дигидрострептомицина-паската (100 г), канамицина (100 г), виомицина (ввиду токсичности трех последних препаратов при их применении необходимо следить за состоянием слуха) с одним или двумя основными антибактериальными препаратами 1-го ряда.
В целях профилактики рецидивов (повторного поражения бронхов после клинического излечения) и обострений в ближайшие два года после лечения необходима антибактериальная терапия вне зависимости от рецидивов и обострений в течение 2—3 мес. весной и осенью.
Хирургическое лечение туберкулеза легких показано после клинического излечения туберкулеза бронхов и абсолютно показано при массивных рубцовых стенозах бронхов 3-й степени. Коллапсотерапия не всегда оказывает благоприятное влияние на течение как туберкулезных, так и неспецифических воспалительных изменений в бронхах. Для рассасывания рубцов применяют алоэ, лидазу.
Профилактика туберкулеза бронхов и трахеи.
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов. Мужчины во всех регионах болеют туберкулезом в 3 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2.5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20 - 29 и 30 - 39 лет. Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель. В целях профилактики необходимо проведение следующих мероприятий: - проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу, раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными. Проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота. Своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.
Список использованной литературы
1. Большая медицинская энциклопедия. Н.Б. Светлакова. 2008 год
2. Хоменко А.Г. Туберкулез на
и т.д.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Поражение глотки туберкулезной инфекцией - явление относительно редкое, возникающее в большинстве случаев при тяжелом, далеко зашедшем процессе в легких и гортани на фоне резкого ослабления общей и местной резистентности организма. Имеются отдельные сообщения о первичном туберкулезе глотки, первичный аффект которого локализуется, как правило, в небных миндалинах. Кроме того, имеются сведения, что в миндалинах могут развиваться латентные формы туберкулеза без каких-либо внешних клинических проявлений. Так, Т. Gorbea и соавт. (1964) сообщил, что в 3-5% удаленных по разным причинам миндалин обнаруживается латентная форма туберкулеза.
Код по МКБ-10
Эпидемиология туберкулеза глотки
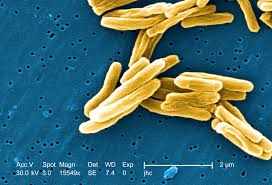
МБТ чаще попадают в организм через верхние дыхательные пути, реже - через ЖКТ и поврежденную кожу. Основным источником инфекции являются больные люди, выделяющие МБТ, а также больные животные, главным образом крупный рогатый скот, верблюды, козы, овцы, свиньи, собаки, кошки, куры. МБТ могут содержаться в молоке, молочных продуктах, реже в мясе больных животных и птиц.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Причина туберкулеза глотки
МБТ - кислотоустойчивые микобактерии нескольких видов - человеческого, бычьего, птичьего и др. Наиболее частым возбудителем туберкулеза у человека являются МБТ человеческого вида. Это тонкие, прямые или слегка изогнутые палочки длиной 1-10 мкм, шириной 0,2-0,6 мкм, гомогенные или зернистые со слегка закругленными концами, весьма устойчивые к факторам окружающей среды.
Патогенез сложен и зависит от многообразия условий, в которых происходит взаимодействие возбудителя инфекции и организма. Проникновение МБТ далеко не всегда вызывает развитие туберкулезного процесса. Ведущую роль в возникновении туберкулеза играют неблагоприятные условия жизни, а также снижение сопротивляемости организма. Имеются данные о наследственной предрасположенности к заболеванию. В развитии туберкулеза выделяют первичный и вторичный периоды, которые протекают в условиях различной реактивности организма. Для первичного туберкулеза характерна высокая чувствительность тканей к МБТ и их токсинам, а также формирование первичного туберкулезного комплекса (чаще всего во внутригрудных, прикорневых лимфатических узлов), который может служить источником гематогенной диссеминации МБТ с наступлением вторичного периода туберкулеза, при котором поражаются в первую очередь легкие, а затем и другие органы и ткани, в том числе лимфоаденоидный аппарат глотки и гортани и окружающие его ткани.
Патологическая анатомия
Патоморфологически туберкулез глотки проявляется образованием инфильтратов и изъязвлений. В небных миндалинах туберкулемы располагаются как в фолликулах, так и в перифоликулярных тканях и под слизистой оболочкой.
Симптомы туберкулеза глотки
туберкулеза глотки зависят от стадии развития процесса и его локализации. При острых формах возникают сильнейшие боли как спонтанные, так и при глотании. Подострый язвенный процесс и хронические формы также сопровождаются болевым синдромом, который, однако, может варьировать по интенсивности в зависимости от вовлечения в процесс чувствительных нервов, иннервирующих глотку. Если процесс локализован в области боковой стенки глотки, то боль обычно иррадиирует в ухо. Другим характерным симптомом для туберкулеза глотки является обильное слюнотечение.
Клиническая картина туберкулеза глотки клинически проявляется в двух формах - острой (милиарной) и хронической (инфильтративно-язвенной), к которой может быть отнесена и туберкулезная волчанка глотки.
Острая (милиарная) форма туберкулеза глотки, или болезнь Исамбсрта, встречается крайне редко, чаще у лиц 20-40-летнего возраста. Возникает при распространении МБТ лимфогенным или гематогенным путем.
В самом начале эндоскопическая картина напоминает ту, которая наблюдается при остром катаральном фарингите: слизистая оболочка в области мягкого неба, небных дужек и миндалин гиперемирована и отечна. Вскоре на фоне гиперемированной слизистой оболочки появляются высыпания в виде милиарных бугорков (гранулем) серовато-желтоватого цвета величиной с булавочную головку. Высыпание обычно сопровождается значительным повышением температуры тела. Наличие этих высыпаний на мягком небе не всегда указывает на общий милиарный туберкулез, хотя и может служить ранним признаком его. Процесс продолжается изъязвлением высыпаний и их слиянием с образованием в более или менее обширных язвенных поверхностей неправильной формы с несколько приподнятыми краями и серого цвета дном. Вскоре язвы покрываются грануляционной тканью, в начале ярко-розовой, затем приобретающей бледный оттенок. Процесс может распространяться вверх и вниз, поражая носоглотку, слуховую трубу, полость носа, гортань. Глубокие изъязвления могут возникать на языке, а также на задней стенке глотки, достигая периоста тел шейных позвонков. Резкое нарушение глотания из-за сильных болей в глотке, поражения мягкого неба, деструкции небных дужек, выраженной отечности гортанной части глотки и утраты моторной функции нижних сжимателей глотки обусловливают невозможность питания естественным путем, что приводит больного к крайней степени кахексии, и только экстренные меры по налаживанию различных способов питания, начатые с самого начала болезни, предотвращают летальный исход, который в иных случаях может наступить через 2 мес и менее от начала заболевания.
Фарингоскопическая картина зависит от выраженности процесса. При раннем осмотре на фоне бледно-розовой слизистой оболочки могут определяться небольшие (0,5-0,7 мм) округлые возвышения (инфильтраты), рассеянные но задней стенке глотки, на мягком небе, язычной миндалине, небных дужках и миндалинах, языке, деснах. Они плотноваты на ощупь и как бы встроены в слизистую оболочку, болезненны при надавливании. При более позднем осмотре (через 3-5 дней) на месте многих указанных выше инфильтратов (туберкулем) определяются гранулирующие язвы с неравномерными слегка приподнятыми и подрытыми фестончатыми краями. Дно язв, не превышающих 1 см в диаметре, покрыто серовато-желтоватым налетом. Слизистая оболочка вокруг язв бледная, на се поверхности определяются множество мелких инфильтратов, находящихся на различных стадиях развития от мелких желтоватых образований до крупных язв. Аденонатия является признаком постоянным любой формы туберкулеза глотки.
Где болит?
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
Дифференциальная диагностика туберкулеза глотки
Диагноз туберкулеза глотки при наличии основного очага инфекции в легких затруднений не вызывает и основывается не только на данных фарингоскопии, но и на результатах специальных методов исследования, которые применяются в отношении фтизиатрических больных. И вес же при постановке окончательного диагноза следует дифференцировать туберкулез глотки от таких заболеваний, как ангина Плаута - Венсана, гумма третичного периода сифилиса, вяло текущая флегмона глотки, злокачественное новообразование.

[12], [13], [14], [15]
Волчанка глотки - особая форма туберкулеза, которая предсгавляется как вторичное проявление волчанки носа или полости рта.
В отличие от всех остальных форм туберкулеза, характеризующихся восходящим продвижением инфекции (легкие - бронхи - трахея - гортань - глот ка - носоглотка), волчанка, как и сифилис, весь этот путь проделывает в обратном порядке, начинаясь в носовых отверстиях, распространяясь через носоглотку и глотку в гортань. В настоящее время такой путь для волчанки - исключительная редкость, поскольку ее купируют на самых ранних стадиях возникновения с помощью препаратов гидразидового ряда и витамина D2.
Несмотря на достаточно выраженные патоморфологические поражения глотки при волчанке, регионарный лимфоаденит не выявляется, общее состояние больного остается хорошим, и он к своему заболеванию относится равнодушно.
Заболевание развиваегся медленно и длительно, в течение 10-20 лет. В течение этого времени возникают неоднократные рецидивы, старые язвы рубцуются, новые появляются. Процесс рубцевания вызывает сиенозы и деформации глотки, аналогичные тем, которые развиваются при туберкулезной инфекции.
В редких случаях возникает тяжелая бактериальная диссиминация, проявляющаяся септическим состоянием.
Дифференциальная диагностика волчанки с сифилисом и склеромой глотки чрезвычайно затруднительна. Для постановки окончательного диагноза нередко прибегают к исследованию мазка, биопсии или инокуляции патологического материала морской свинке для получения у нее клинической картины диагностируемого заболевания.
При необоснованных вульгарной инфекцией гипертрофиях небных миндалин, отличающихся бледностью, наличии распространенной аденопатии, захватывающей не только регионарные, но и аксиллярные лимфатические узлы, плохом самочувствии, слабости, субфебрилитете, повышенной потливости и др. следует предположить наличие туберкулезной инфекции, провести соответствующее углубленное фтизиатрическое обследование больного.
Сама операция должна быть проведена опытным хирургом, щадящим способом. После операции целесообразно назначить антибиотики широкого спектра действия, а также десенсибилизирующие препараты, кальция глюко-нат, витамин С в повышенной дозировке.
- инфицированная туберкулезом носоглоточная миндалина;
- болезнь Потта, проявляющаяся субокципитальным или шейным туберкулезом позвоночника.
Клиническая картина характеризуется болевыми ощущениями в шейном отделе позвоночника, ограничением подвижности в нем, а при фарингоскопии определяется как бы вздутие задней стенки глотки, покрытое нормальной слизистой оболочки. При его осторожной пальпации указательным пальцем не создается впечатление наличия гнойного мешка, симптом флюктуации не определяется. Признаки собственно заглоточного туберкулезного абсцесса при отсутствии острых воспалительных явлений довольно скудны. Иной раз у больных возникает ощущение инородного тела глотки и некоторый дискомфорт при глотании. Бурная реакция наступает при прорыве гноя в средостение с возникновением медиастинита, плеврита или перикардита, которые, наряду с возможным аррозионным кровотечением из магистральных сосудов средостения, приводят к быстрой смерти.
При четком диагностировании туберкулезного заглоточного абцесса как тонзиллогенного характера, так и при болезни Потта, его обязательно опорожняют при помощи пункции под прикрытием стрептомицина в сочетании с антибиотиками широкого спектра действия.
Дифференциальную диагностику проводят с доброкачественными ретрофарингеальными опухолями, банальными ретрофарингеальными абсцессами, с аневризмой аорты, которая проявляется в виде пульсирующей припухлости на задней стенке глотки несколько сбоку. При наличии пульсирующей опухоли пункция ее категорически противопоказана.
Прогноз определяется возможными осложнениями, активностью костного туберкулеза позвоночника, общей резистентностью организма и качеством проводимого лечения. Для жизни при своевременном вскрытии абсцесса и его заживлении прогноз благоприятен.
Лечение волчанки проводят при помощи антибиотиков, УФО, каутетеризации очагов физическими и химическими методами. Применение витамина D2 дает весьма положительный результат, однако требует наблюдения за состоянием легких и почек.
Читайте также:
- Пересадка легких при туберкулезе в россии
- Полиоксидоний при туберкулезе отзывы
- Милиарно язвенный туберкулез лечение
- Бактериологическая лаборатория при туберкулезном диспансере
- Гликозилирование туберкулезных т антигенов


