Стандартные режимы химиотерапии больных туберкулезом
Интенсивная фаза терапии
Фаза продолжения терапии
H R Z E или H R Z S (2 месяца)
H R Z E S (2 мес.) или
H R Z E К [Cap] Fq [Pt]
В соответствии с режимами I, IIa или IV в зависимости от данных по лекарственной чувствительности микобактерий туберкулёза
Минимум 5 препаратов, к которым сохранена чувствительность микобактерий туберкулёза: Z E Pt K/
Cap Fq [Cs] [Pas] (6 мес.)
Минимум 3 препарата, к которым сохранена чувствительность микобактерий туберкулёза: E Pt Fq
Первый (I) режим химиотерапии назначают впервые выявленным больным с бактериовыделением и/или распространённым либо осложнённым поражением различных органов.
В фазе интенсивной терапии назначают 4 основных препарата: изониазид, рифампицин, пиразинамид и стрептомицин или этамбутол - (H R Z E или H R Z S). Последний лучше назначать в регионах с частой устойчивостью микобактерий туберкулёза к стрептомицину. Интенсивную фазу лечения продолжают не менее 2 месяцев. За этот срок больной должен принять 60 доз комбинации из 4 основных препаратов. В случае пропуска приёма полных доз длительность фазы интенсивной терапии увеличивают до приёма 60 доз.
Через 2 месяца от начала лечения вопрос о переходе ко второму этапу решает Клинико-экспертная комиссия (КЭК) на основании данных клинико-рентгенологического и микробиологического исследования.
При сохраняющемся после 2 месяцев химиотерапии бактериовыделении (по микроскопии мокроты) фазу интенсивной терапии можно продолжить ещё на 1 месяц (30 доз) до полученных данных о лекарственной чувствительности возбудителя. В зависимости от результата проводят коррекцию химиотерапии и продолжают (по решению КЭК) фазу интенсивной терапии. При невозможности исследования лекарственной чувствительности и/или при отрицательной клинико-рентгенологической динамике процесса после 3 месяцев химиотерапии больного направляют в вышестоящее учреждение для исследования лекарственной чувствительности и определения дальнейшей тактики ведения. В ожидании результатов лечение проводят в соответствии с интенсивной фазой терапии. При тяжёлом и осложнённом течении туберкулёза любой локализации продолжительность фазы интенсивной терапии может быть увеличена по решению КЭК, При отрицательных результатах микроскопии мокроты после 2 месяцев химиотерапии и положительной клинико-рентгенологической динамике переходят к фазе продолжения химиотерапии.
В фазе продолжения терапии назначают 2 основных препарата - изониазид и рифампицин - (H R ) - в течение 4 месяцев (при туберкулёзе органов дыхания) или в течение 6 месяцев (при внелёгочном туберкулёзе) ежедневно или в интермиттирующем режиме (H3R3 - 3 раза в неделю). Другим режимом в фазе продолжения может быть ежедневный приём изониазида и этамбутола (H E) в течение 6 мес. При туберкулёзном менингите у взрослых фаза продолжения лечения длится 8-12 месяцев.
Второй А (IIa) режим химиотерапии назначают при повторном курсе химиотерапии после перерыва в лечении или по поводу рецидива при невысоком риске лекарственной устойчивости микобактерий туберкулёза.
В фазе интенсивной терапии назначают 5 основных препаратов: изониазид, рифампицин, пиразинамид, этамбутол и стрептомицин (H R Z E S). Через 2 месяца (60 принятых суточных доз) терапию продолжают 4 препаратами - изониазид, рифампицин, пиразинамид, этамбутол (H R Z E) в течение ещё 1 месяца (30 доз). Общая длительность интенсивной фазы - не менее 3 месяцев (90 суточных доз комбинации лекарств). В случае пропуска приёма полных доз длительность интенсивной фазы увеличивают до приёма 90 доз.
Через 3 месяца от начала фазы интенсивной терапии вопрос о переходе ко второму этапу лечения решает КЭК на основании данных клинико-рентгенологического и микробиологического исследования. При сохранении бактериовыделения и невозможности исследования лекарственной чувствительности микобактерий туберкулёза и/или при отрицательной клинико-рентгенологической динамике процесса через 3 месяца больного направляют в вышестоящее учреждение для исследования лекарственной чувствительности и определения дальнейшей тактики ведения. До получения результатов лечение проводят как в интенсивной фазе терапии.
При отрицательных результатах микроскопии мокроты через 3 месяца химиотерапии и положительной клинико-рентгенологической динамике приступают к фазе продолжения химиотерапии. К этому сроку, как правило, получают данные о лекарственной чувствительности микобактерий туберкулёза, которые могут потребовать коррекции химиотерапии.
При чувствительности микобактерий туберкулёза к основным химиопрепаратам в фазу продолжения терапии ещё в течение 5 месяцев назначают изониазид, рифампицин и этамбутол (H R E) ежедневно или в интермиттирующем режиме (H3R3E3 - 3 раза в неделю). Общая продолжительность терапии - 8 месяцев. Для детей и подростков фаза продолжения лечения составляет 6 месяцев, общая продолжительность терапии - 9 месяцев.
Второй Б (IIб) режим химиотерапии назначают больным с высоким риском лекарственной устойчивости микобактерий до получения результатов микробиологического исследования. К их числу относятся:
- больные, у которых отсутствует эффект от химиотерапии либо имеет
место обострение или прогрессирование процесса на фоне лечения;
- больные, не получавшие ранее противотуберкулёзные препараты, но у которых имеются веские основания для предположений о лекарственной устойчивости по анамнестическим и/или клиническим данным (контакт с больными, выделяющими микобактерии туберкулёза с множественной лекарственной устойчивостью, остропрогрессирующее течение).
В фазе интенсивной терапии в течение 3 месяцев назначают комбинацию из 4 основных препаратов - изониазид, рифампицин/рифабутин, пиразинамид, этамбутол и 2-3 резервных (H R Z E Pt Cap (К, Fg) (в зависимости от данных о лекарственной чувствительности по региону).
Дальнейшее лечение корректируют на основании данных о лекарственной чувствительности микобактерий туберкулёза и проводят в соответствии с режимами - Первым (I), Вторым А (IIa) или Четвёртым (IV).
Данный режим лечения может быть использован в противотуберкулёзных учреждениях, имеющих лабораторную службу с действующим механизмом контроля качества и возможностью определения лекарственной устойчивости к препаратам резерва.
Третий (III) режим химиотерапии назначают впервые выявленным больным без бактериовыделения, с малыми (ограниченными) и неосложнёнными формами туберкулёза.
В фазе интенсивной терапии назначают 4 основных препарата: изониазид, рифампицин, пиразинамид, этамбутол (H R Z E). Детям назначают 3 основных препарата: изониазид, рифампицин и пиразинамид или стрептомицин (H R Z E /S), или этамбутол (последний не назначают детям дошкольного возраста. Интенсивную фазу лечения продолжают 2 месяца. За этот срок больной должен принять 60 доз комбинации из 4 (у детей - из 3) основных препаратов. В случае пропуска приёма полных доз длительность фазы интенсивной терапии увеличивают до приёма 60 доз.
Через 2 месяца от начала интенсивной фазы терапии вопрос о переходе ко второму этапу лечения решает КЭК на основании данных клинико-рентгенологического и микробиологического исследования.
При появлении бактериовыделения (по микроскопии мокроты) и/или в случае отрицательной клинико-рентгенологической динамики процесса после 2 месяцев лечения необходимы: определение лекарственной чувствительности микобактерий туберкулёза и соответствующая коррекция химиотерапии. В ожидании результатов лечение не меняют в течение 1 месяца. При невозможности исследования лекарственной чувствительности больного направляют в вышестоящее учреждение. Режим дальнейшего лечения определяют с учётом лекарственной чувствительности возбудителя. У детей при замедленной клинико-рентгенологической динамики процесса интенсивную фазу лечения можно продлить на 1 месяц.
При положительной клинико-рентгенологической динамике и отсутствии микобактерий туберкулёза по данным микроскопии мокроты переходят ко второму этапу лечения - фазе продолжения.
В фазе продолжения терапии назначают 2 основных препарата - изониазид и рифампицин (H R) - в течение 4 месяцев ежедневно или в интермиттирующем режиме (H3R3 -3 раза в неделю). Другим режимом в фазе продолжения может быть приём изониазида и этамбутола (H E) в течение 6 месяцев.
Четвёртый (IV) режим химиотерапии назначают больным с выделением микобактерий, устойчивых к изониазиду и рифампицину одновременно.
В фазе интенсивной терапии подросткам и взрослым назначают комбинацию как минимум из 5 противотуберкулёзных препаратов, чувствительность к которым сохранена (Z E Pt Cap/К Fq (Rb,Cs,Pas)), например: пиразинамид, препарат из группы фторхинолонов, канамицин/амикацин или капреомицин, протионамид и этамбутол. Назначение препаратов резервного ряда зависит от данных исследования лекарственной чувствительности выделяемых больным микобактерий туберкулёза, причём необходимо также учитывать данные о лекарственной устойчивости микобактерий по региону. Длительность фазы не менее 6 месяцев.
При положительной клинико-рентгенологической динамике и отрицательных результатах культурального исследования мокроты после 6 мес. химиотерапии переходят к фазе продолжения.
В фазу продолжения назначают не менее 3 препаратов из числа тех, чувствительность к которым сохранена (Е Рt Fq (Rb,Cs,Pas)). Длительность фазы продолжения - не менее 12 месяцев. Общую длительность курса химиотерапии определяют на основании микробиологического и клинико-рентгенологического обследования, а также в соответствии с утверждённой в установленном порядке максимально допустимой для данного препарата продолжительностью курса лечения.
Если через 6 месяцев лечения сохраняется бактериовыделение, решение о дальнейшей тактике принимает КЭК с участием хирурга.
У детей химиотерапию резервными препаратами проводят только под наблюдением специалистов федеральных научно-исследовательских институтов.
Коллапсотерапия - лечение с помощью создания искусственного пневмоторакса или искусственного пневмоперитонеума.
При непереносимости противотуберкулёзных препаратов и множественной лекарственной устойчивости возбудителей туберкулёза возрастает роль коллапсотерапии. В ряде случаев коллапсотерапия - единственный способ лечения, иногда она позволяет подготовить больного к хирургической операции.
Искусственный пневмоторакс - это введение воздуха в плевральную полость, приводящее к коллапсу поражённого лёгкого.
Применение искусственного пневмоторакса в лечении туберкулёза лёгких возможно благодаря наличию эластических свойств лёгкого. Уменьшение эластической тяги и частичный коллапс лёгкого приводят к спадению стенок и закрытию каверн или полостей деструкции. Искусственный пневмоторакс приводит к развитию лимфостаза, замедляет всасывание токсинов, усиливает фагоцитоз, стимулирует фиброз и инкапсуляцию очагов, а также стимулирует репаративные процессы, рассасывание инфильтративно-воспалительных изменений, заживление полостей распада с образованием на их месте линейных или звёздчатых рубцов.
Основные показания к применению искусственного пневмоторакса:
Множественная лекарственная устойчивость микобактерий туберкулёза;
Непереносимость или повышенная чувствительность больных к противотуберкулёзным препаратам;
Некоторые сопутствующие заболевания или состояния, ограничивающие проведение адекватной химиотерапии в полном объёме в положенные сроки.
Согласно утверждённым в настоящее время стандартам, лечение туберкулёза лёгких проводят поэтапно. Задачи искусственного пневмоторакса на каждом этапе лечения различны.
Показания к его применению на 1-м этапе (в интенсивную фазу химиотерапии у больных с впервые выявленным туберкулёзом лёгких):
Невозможность проведения полноценной химиотерапии из-за лекарственной устойчивости микобактерий туберкулёза или наличия лимитирующих лечение побочных эффектов;
Отсутствие регрессии заболевания по окончании интенсивной фазы лечения.
Цель применения искусственного пневмоторакса на 1-м этапе - полное излечение больного в максимально короткие сроки без применения хирургических методов. Пневмоторакс можно накладывать в течение 1-3 мес. от начала проведения химиотерапии. Продолжительность коллапсотерапии - 3-6 мес.
На 2-м этапе (при продлении интенсивной фазы химиотерапии до 4-12 мес.) этот вид коллапсотерапии можно применить в качестве дополнительного метода:
У впервые выявленных больных с распространённым туберкулёзом, у которых в интенсивную фазу лечения не было показаний к применению искусственного пневмоторакса, но после химиотерапевтического лечения достигнут положительный эффект (уменьшение остроты процесса, уменьшение полостей деструкции, частичное рассасывание воспалительной инфильтрации);
У впервые выявленных больных, у которых на фоне неполноценной терапии развилась вторичная устойчивость к противотуберкулёзным препаратам.
Применение искусственного пневмоторакса на 2-м этапе - это попытка добиться полного излечения больного или этап подготовки к операции. Пневмоторакс накладывают через 4-12 мес. от начала проведения химиотерапии. Продолжительность коллапсотерапии - до 12 мес.
На 3-м этапе (более 12 мес. от начала проведения химиотерапии), после нескольких неэффективных, неадекватных или прерывавшихся курсов лечения с развитием МЛУ с наличием сформировавшихся каверн, основная цель применения пневмоторакса - подготовка больного к хирургическому лечению. Искусственный пневмоторакс у этих больных накладывают через 12-24 мес. от начала проведения химиотерапии. Продолжительность коллапсотерапиии - до 12 мес.
Возраст старше 60 лет и моложе 10 лет;
Дыхательная недостаточность II -III ст.;
Хронические заболевания лёгких (ХОБЛ, бронхиальная астма);
Тяжёлые поражения сердечно-сосудистой системы, нарушение кровообращения;
Некоторые неврологические и психические заболевания (эпилепсия, шизофрения, наркомания).
Распространённый диссеминированный туберкулёз;
Экссудативный или адгезивный туберкулёзный плеврит;
Туберкулёзная эмпиема плевры;
Травматическое повреждение лёгкого;
Подкожная или медиастинальная эмфизема;
Искусственный пневмоперитонеум - введение газа в брюшную полость для ограничения подвижности диафрагмы. Механизм лечебного действия искусственного пневмоперитонеума: механический - уменьшение эластического напряжения лёгкого и частичное сближение стенок каверны; нейрорефлекторный - снижение тонуса эластических и гладкомышечных элементов лёгкого. Это способствует:
Развитию относительной гипоксии, которая сдерживает рост микобактерий туберкулёза;
Развитию лимфостаза и замедлению всасывания токсинов.
Основные показания к применению пневмоперитонеума( по И.А. Шаклеину):
Инфильтративный туберкулёз лёгкого с локализацией поражения ниже уровня ключицы;
Диссеминированный подострый туберкулёз, пневмоническая фаза первичного туберкулёзного комплекса;
Фиброзно-кавернозный туберкулёз с прикорневой локализацией каверн;
Крайняя степень истощения;
Сопутствующие заболевания органов брюшной полости;
Тяжёлые сопутствующие заболевания;
Дыхательная недостаточность II - III ст.;
Распространённые формы фиброзно-кавернозного или цирротического туберкулёза лёгких;
Субплевральная локализация каверн выше уровня III ребра;
Повреждение стенки кишки;
Подкожная или медиастинальная эмфизема;
Развитие спаек в брюшной полости;
Лечение пневмоперитонеумом в сочетании с противотуберкулёзными препаратами продолжают в течение 6-12мес.
туберкулез легкое химиотерапия хирургический
Лечение туберкулеза требует комплексного воздействия на патологию. Одним из наиболее эффективных, а потому основным, является химиотерапия при туберкулезе. Правильно подобранная схема лечения дает положительные результаты – микобактерии уменьшают свою численность и устойчивость, их негативное влияние на организм человека становится все слабее. Схемы терапии определяются в зависимости от состояния здоровья пациента и стадии заболевания, они включают в себя интенсивный кратковременный и длительный этапы курса.
Химиотерапия как основной выбор
Многолетние исследования позволяют утверждать, что именно химиотерапия приносит наилучшие результаты в борьбе против микобактерий. Использование определенного перечня препаратов дает возможность максимально эффективно бороться с причиной болезни. Основная задача врача – назначить наиболее действенное сочетание препаратов, которое будет оказывать высокие терапевтический эффект, но не вредить и без того ослабленному здоровью пациента.

Новые подходы в терапии туберкулеза
Ранее терапия туберкулеза легких основывалась на применении одного из лекарств. Это неизбежно приводило к появлению устойчивости патогенных микроорганизмов, поэтому первые успехи очень быстро омрачались рецидивами через несколько месяцев. Состояние пациента осложнялось стремительным прогрессированием туберкулеза.
Именно поэтому врачи решительно перешли к политерапии заболевания, применяя сразу несколько лекарственных препаратов, оказывающих потенцируемое действие, т.е. усиливающих эффект друг друга. Основной принцип химиотерапии – применение только тех средств, которые официально разрешены, прошли клинические испытания и имеют разрешительные документы, сертификаты стандартизации.

Учитывая указанные факторы, врачи подбирают в индивидуальном порядке режим химиотерапии для пациента. Ему предстоит сдать ряд анализов, пройти дополнительные обследования.
Обследования и анализы позволять наиболее точно установить особенности организма больного и выбрать оптимальный режим химиотерапии туберкулеза легких.
Цели химиотерапии и ее фазы
Режимами химиотерапии врачи называют оптимальные комбинации лекарств, их дозировки, формы и характера применения. При помощи химиотерапии можно эффективно бороться против микобактерий и остановить увеличение их численности. Основными целями являются:
- предупреждение возникновения устойчивости патогенных микроорганизмов к лекарственным препаратам курса,
- как можно скорейшее прекращение выделения микобактерий с мокротой,
- полное выздоровление пациента от туберкулеза легких.

Достижение заявленных целей возможно только в том случае, если прием препаратов происходит в комбинации друг с другом – такие схемы наиболее успешные.
Для терапии заболевания назначение препаратов предполагается в двух фазах – интенсивная фаза и пролонгированная.
Задача проведения интенсивной фазы химиотерапии – прекращение симптомов заболевания. При этом происходит мощное воздействие лекарственных препаратов на популяцию патогенных микроорганизмов, что позволяет не только прекратить выделение бактерий во внешнюю среду, но и предотвратить развитие сенсибилизации к препаратам. Также снижается уровень деструктивных изменений в органах, поскольку прекращается губительное действие микобактерий.
Интенсивная фаза в терапии заболевания не заканчивает курс химиотерапии. Следом за ней назначают прием средств для пролонгированного воздействия, т.е. для длительного лечения. В этой фазе решаются другие задачи:
- подавляется имеющаяся популяция микобактерий,
- создаются условия для стихания воспалительного процесса и тормозится дальнейшее развития туберкулеза,
- восстанавливаются функциональные возможности пораженных органов.
Режимы
Режимы лечения стандартные или индивидуальные. Стандартные режимы – это 1, 2а, 2б, 3, 4-й. В ходе этой терапии применяется стандартный перечень препаратов для терапии туберкулеза. Это доступные средства, которые принимать необходимо определенное количество времени. Результат лечения достигается уже через пару месяцев, если же этого не происходит, врач поменяет назначения.
После получения ответа от организма на подобранный режим терапия корректируется и вводятся при необходимости препараты для индивидуального воздействия.
Рекомендован при первичном инфицировании, когда в мокроте обнаружено определенно количество микобактерий. Также химиотерапия с применением первого режима схемы проводится и при других заболеваниях легких, например, при двустороннем плеврите. В интенсивной фазе при первом режиме лечения туберкулеза применяют:
- Изониазид,
- Рифампицин,
- Пиразинамид,
- Стрептомицин,
- Этамбутол.
За время лечения больному необходимо принять не менее 60 доз в комбинации средств. Если в дальнейшем наблюдается положительная динамика, то на следующих этапах количество дозировок может быть сокращено.
Длительность терапии заболевания составит не менее восьми месяцев, интенсивная фаза лечения – 8-12 недель. Эффективность средств первого режима высокая, если к препарату развилась устойчивость у менее 5% бактерий.
Необходимость перехода ко второму режиму химиотерапии возникает при рецидиве туберкулеза, а также при отсутствии положительного эффекта в течение первых месяцев после начала медикаментозного воздействия. Второй режим терапии может применяться в форме 2а и 2б. Режим 2а применяют в том случае, если угроза возникновения резистентности не высока. В форме 2 а рекомендовано применение препаратов:
При необходимости применения второго режима время воздействия пролонгируется на один месяц. Интенсивная фаза составляет не менее трех месяцев. За это время пациенты принимают не менее 90 дозировок лекарственных препаратов.
Третий режим лечения заболевания применяют при впервые обнаруженном очаговом поражении, когда по форме патологии диагностирована туберкулома. При этом предполагается, что течение туберкулеза закрытого типа, т.е. в мокроте микобактерий не обнаруживают.
Комбинированные схемы при третьем режиме составляют препараты Изониазид, Рифампицин, Этамбутол, Пиразинамид. Их прием назначают не менее чем на полгода, максимум достигает восьми месяцев. За это время пациенты пройдут интенсивную фазу химиотерапии в течение двух месяцев, а остальное время приходится на пролонгированную терапию. В первые восемь недель принимают не менее 60 дозировок лекарств.

Этот режим лечения применяют у людей со сложной формой туберкулеза, когда проявляется высокая устойчивость микобактерий к назначаемым лекарственным средствам. Поскольку лечится одна из устойчивых микобактерий, то в данном случае необходим индивидуальный подход к терапии патологии.
Назначение лекарств проводится только после того, как будет проведен анализ на чувствительность бактерий к отдельным препаратам. При хроническом течении важно получить немедленный положительный ответ организма, поэтому времени на подбор схемы тех или иных лекарственных средств нет. Традиционно среди лекарств назначают Изониазид, Канамицин, Фторхинолон, Циклосерин, Капреомицин.

Лечение хронического туберкулеза наиболее длительное. Интенсивная фаза может составлять около шести месяцев, в течение этого времени больные принимают сложные схемы лекарств из пяти и более препаратов, чтобы не развилась устойчивость. Длительность лечения затяжной формы туберкулеза – более полутора лет.
Как выбрать правильный режим
Правильный выбор лечения заболевания и средств – ведущий фактор в эффективности химиотерапии патологии. Только при оптимальном сочетании лекарств можно добиться регресса заболевания и выздоровления пациента. Режим терапии подбирается индивидуально, также определяется и количество, дозировка компонентов, устойчивость микроорганизмов, длительность курса. Также учитываются и другие факторы:
- чувствительность микобактерий к тем или иным лекарственным средствам или их комбинациям,
- тяжесть заболевания,
- степень заразности пациента,
- динамика общих показателей, уровень выделения бактерий.

После определения тактики лечения врачи выбирают условия. Терапия заболевания может быть стационарной или амбулаторной, а также в санаторных условиях в течение нескольких месяцев.
Группы пациентов
Выбор терапии напрямую зависит от того, для какой группы составляется план лечения. Сегодня врачи выделяют четыре основные группы больных:
- Представители первой группы – это люди с впервые обнаруженным туберкулезом, протекающим в тяжелой форме. Лечение пациента проводится не менее полугода, в интенсивной фазе они принимают четыре препарата, а в пролонгированной врачи оставляют только две.
- Пациенты второй группы – больные, поступившие с жалобами на рецидив или те, у которых лечение не дало ожидаемого результата. Им добавляют еще одно лекарственное средство к четырем, причем интенсивная фаза продляется на месяц, а для закрепления эффекта требуется не менее шести месяцев.
- К больным третьей группы относят людей с поражениями легких, при которых заболевание приобретает очаговый характер. Однако, малая площадь поражения компенсируется глубоким проникновением бактерий в легочную ткань. Лечение выстраивают на применении трех компонентов химиотерапии, принимают не менее трех месяцев. В пролонгированной фазе курса достаточно двух препаратов.
- Представители четвертой группы – пациенты с хронической формой заболевания. В данном случае лечение предполагает длительные схемы, а большинству больных показан прием антибиотиков постоянно.

Результаты
Больные, у которых схема лечения подобрана правильно, справляются даже с тяжелой формой. Небольшая категория лиц не может пользоваться химиотерапией при туберкулезе, поскольку у них в ходе лечения развивается ряд побочных реакций.
Среди осложнений терапии диагностируют аллергию и токсический шок. Аллергия у пациента развивается стремительно при введении препарата. Проявляется в форме кожной реакции, но диагностируют и анафилактический шок. Токсические проявления химиотерапии при туберкулезе – это тяжелейшие нарушения работы внутренних органов – печени, почек, нервной системы. Аллергия появляется у пожилых, людей с алкогольной зависимостью, тяжелыми хроническими патологиями.
Именно поэтому лечение туберкулеза – это не только правильно подобранный режим химиотерапии. Это еще и мощная поддержка курса гепатопротекторами, прием дезинтоксикационных средств, витаминов в течение всех месяцев терапии заболевания. Пациентам рекомендовано ездить в санатории, чтобы одновременно происходило не только лечение, но и восстановление организма. При правильной терапии, когда не развивается устойчивость, у пациента есть шансы избавиться от патологии и вернуться к нормальной жизни.

Лечение туберкулеза – сложный процесс. С ним сталкивается много людей ввиду распространенности заболевания. Что вы знаете о химиотерапии – поделитесь в комментариях к материалу. Распространите статью в соцсетях, чтобы как можно больше людей узнало о способах борьбы с заболеванием.
При лечении больных туберкулезом химиотерапия уже около 70 лет занимает одно из ведущих мест. Однако медики отмечают снижение ее эффективности в результате длительного применения одних и тех же лекарственных средств в режимах химиотерапии при туберкулезе, так как бактерии приобрели ко многим препаратам устойчивость. Замечено, что бактерии устойчивы не только к отдельному препарату, но и к их сочетаниям. Тревожным фактором является отсутствие новых классов противотуберкулезных медикаментов. Несмотря на трудности, миллионы людей с помощью химиотерапии смогли избавиться от болезни и начать здоровую жизнь.
Основные и резервные противотуберкулезные препараты
Со времени появления первых противотуберкулезных препаратов (ПТП) в 50-е годы XX века и до настоящего момента выделяют следующие основные медикаменты:
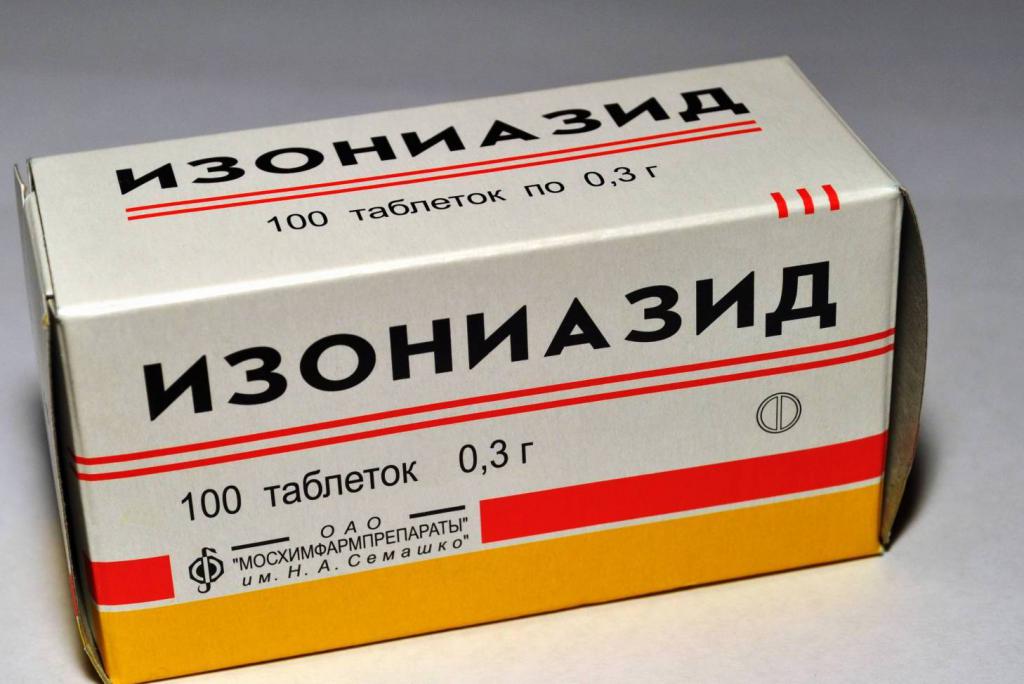
Они являются эффективными бактерицидными лекарственными средствами против микобактерии туберкулеза (МБТ) с минимальным числом нежелательных явлений. Именно их применяют при терапии больных, у которых впервые выявили туберкулез легких.
К средствам резерва относится:
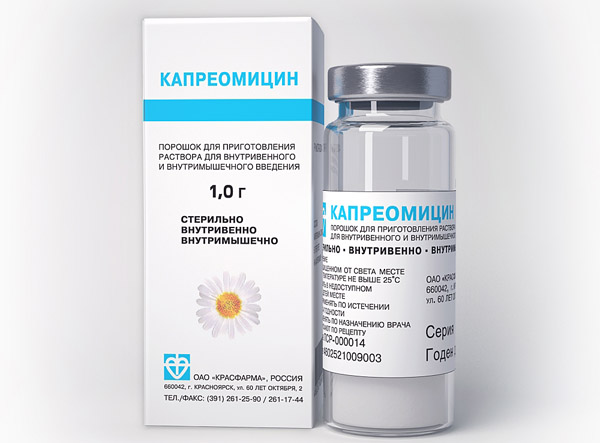
Это менее действенные лекарства бактериостатического действия. Ими заменяют основные препараты при возникновении к ним устойчивости микобактерий туберкулеза или при появлении у пациента побочных реакций.
Все больные туберкулезом по классификации 2001 года делятся на две группы:
- Выделяющие микобактерии туберкулеза, которые устойчивы к основным противотуберкулезным препаратам.
- Выделяющие МБТ, устойчивые как к основным, так и резервным ПТП.
Для больных первой группы для лечения заболевания применяются резервные препараты. Вторая группа пациентов при тотальной устойчивости ко всем ПТП может остаться постоянными распространителями инфекции из-за неэффективности лекарственных средств. Лечение этих больных проводят по специальной схеме, заключающейся в использовании различных комбинаций лекарственных средств и в назначении повышенных доз.
Общие сведения о химиотерапии при туберкулезе легких
Обязательное условие проведения химиотерапии состоит в назначении одновременно нескольких видов лекарственных средств. Это обусловлено быстрым привыканием микобактерий к одному препарату. Для лечения обычно используют четыре или пять препаратов.
При туберкулезе легких курс химиотерапии состоит из двух фаз:
- Интенсивной – в этот период применяют сильнодействующие препараты, приостанавливающие размножение микобактерий и воспалительный процесс.
- Фаза продолжения – на этом этапе лечения используют средства для закрепления достигнутого результата и предупреждения рецидива.
Обе фазы терапии одинаково важны. Не закрепив лечение, можно потерять достигнутые результаты.
Что влияет на успех химиотерапии
Чтобы лечение проходило успешно, необходимо выполнять следующие условия:
- Препаратов в режиме химиотерапии при туберкулезе одновременно должно быть не меньше четырех.
- Беспрерывная терапия. Нарушение этого правила способствует привыканию микобактерий к препарату.
- Длительность курса. Принимать лекарства нужно не меньше полугода. В противном случае возможны рецидивы.
- Чередование стационарного, амбулаторного и санаторного лечения помогает добиться лучших результатов.
- Проверка эффективности терапии. При отсутствии в течение трех месяцев положительных результатов необходима корректировка схемы лечения.
- Ответственность пациента. Он обязан выполнять режим терапии и осознавать, что это очень важно не только для него, но и для других людей.
Режимы химиотерапии
При лечении туберкулеза легких на каждом этапе требуется индивидуальный подход к терапии. Официально по приказу Минздрава России утверждены четыре режима химиотерапии. При каждом из них используется общеустановленная комбинация медикаментов, оговорены условия применения и необходимая дозировка. Они делятся на:
- Стандартные (включают 3 режима).
- Индивидуальные.
Стандартные режимы химиотерапии туберкулеза включают:
- Первый.
- Второй (подразделяется на 2а и 2б).
- Третий.
Индивидуальный режим именуется четвертым. Стандартные режимы предполагают использование высокоэффективных и популярных средств, чтобы сразу приостановить рост развития микобактерий. После окончания стандартного режима и получения результатов анализов проводится коррекция терапии. После этого больной переходит на четвертый персональный режим лечения.
Первый режим химиотерапии
Он назначается при первом обращении больного за медицинской помощью. При этом у него могут наблюдаться:
- Значительные поражения легких, но в мокроте нет туберкулезной палочки.
- Легкие поражены незначительно, но палочка в секрете присутствует.
В период интенсивной фазы лечения при химиотерапии туберкулеза в 1 режиме больной использует два месяца четыре основных препарата (всего 60 доз). После завершения первой части лечения пациент проходит обследование. Если возбудитель не выявлен, но в легких есть очаги воспаления, пациент начинает вторую фазу терапии, которая длится от 4 месяцев до полугода с использованием двух препаратов из основного списка. В целом лечение длится от полугода до года в зависимости от реакции бактерий на препарат. Иногда пациенту приходится переходить на персональный режим химиотерапии.
Второй режим химиотерапии
Этот режим химиотерапии при туберкулезе подразделяется на два подвида:
Третий режим лечения
3 режим химиотерапии при туберкулезе проводится для больных с легкой формой туберкулеза, при которой в мокроте палочка Коха не обнаруживаются. Интенсивную фазу терапии, включающей 4 основных препарата, продолжают два месяца, что составляет 60 доз.

При наличии отклонении в легких после лечения терапию продолжают еще четыре месяца, используя два препарата. В период лечения очень важно не делать перерыва между фазами лечения. Если не готовы результаты обследования, то первую фазу продолжают до их завершения. Отсутствие положительных результатов – повод перейти на индивидуальную химиотерапию.
Четвертый режим
Больным, выделяющим значительное число устойчивых к препаратам палочек Коха, назначается четвертый режим химиотерапии при туберкулезе легких. Пациенты помещаются в специальные туберкулезные отделения, где имеется постоянный контроль медицинского персонала. Интенсивная терапия длится более полугода с применением пяти препаратов, состоящих из основной и резервной группы. После первой фазы лечения контрольный снимок рентгенографии должен иметь позитивные видоизменения в органах дыхания.
Поддерживающая терапия начинается после подтверждения отсутствия палочки Коха в анализе мокроты и положительной динамики лечения.
Выбор оптимального режима
Успешное лечение туберкулеза и режим химиотерапии неразрывно связаны. В каждом конкретном случае врач подбирает индивидуальный режим, по которому пациент будет проходить лечение. При этом учитываются следующие факты:
- Чувствительность микобактерий к используемым препаратам.
- Степень тяжести больного.
- Индивидуальные особенности организма.
- Динамика клинических показателей.
Выбрав режим, доктор определяет условия лечения. Так как терапия имеет длительный период, рекомендуется чередовать стационарное лечение с амбулаторным и санаторным.

Группы пациентов
В медицине различают четыре группы пациентов по характеру химиотерапии:
- Первая. К ней принадлежат все пациенты, впервые заболевшие туберкулезом, но обратившиеся к врачу, когда недуг достиг тяжелой формой. Им необходимо пройти курс химиотерапии, состоящий из четырех основных препаратов в течение шести месяцев. После этого назначается лечение двумя лекарственными средствами.
- Вторая. К этой категории относятся пациенты с рецидивом болезни в результате плохо подобранного режима химиотерапии. Больному туберкулезом выписывают пять лекарственных средств, длительность применения которых составляет три месяца. Для закрепления эффекта лечение продолжают в течение полугода препаратами из резервного списка.
- Третья. Сюда входят пациенты с поражением паренхимы легких и распространением инфекции за пределы органа. Для лечения используют три основных препарата на протяжении трех месяцев. Затем больной в качестве поддерживающей терапии принимает два препарата еще в течение шести месяцев.
- Четвертая. В эту группу входят больные, имеющие хроническую форму заболевания. Препараты в количестве двух выписываются им для пожизненного применения.
Полирезистентный туберкулез (ПРТБ)
ПРТБ плохо поддается лечению при обычных режимах химиотерапии. Полирезистентный туберкулез – это запущенная форма заболевания в результате бесконтрольного лечения. У микобактерий вырабатывается привыкание к лекарственным средствам, поэтому они становятся неэффективными. В основную группу риска по заболеваемости этой формой туберкулеза входят:
- ВИЧ-инфицированные.
- Лица, находящиеся в закрытых тюремных учреждениях.
- Социально не защищенные категории населения.
- Люди без постоянного места жительства.

Для наиболее эффективной терапии лекарственно-устойчивого заболевания Международный союз по борьбе с туберкулезом предлагает укороченные (состоящие из двух этапов) курсы комбинированной химиотерапии под наблюдением медицинского персонала. На первом этапе при полирезистентном туберкулезе следует назначать режим химиотерапии, включающий четыре-пять противотуберкулезных препаратов на протяжении двух-трех месяцев. В результате подавляется размножение микобактерий, уменьшается развитие лекарственной резистентности. На втором этапе используется менее интенсивная химиотерапия, состоящая из двух-трех препаратов. Главная задача состоит в том, чтобы не дать размножиться оставшимся микобактериям.
Последствия химиотерапии
При лечении туберкулеза легких химиотерапией у части пациентов возникают различные осложнения. Часто они выражаются следующими формами:
- Аллергия – происходит покраснение кожных покровов, высыпания, отек Квинке, гипертермический синдром, возможен анафилактический шок.
- Токсическая реакция – выражается в нарушении работы почек, печени и центральной нервной системы.
У некоторых пациентов побочные реакции при разных режимах химиотерапии при туберкулезе выражаются в снижении восприимчивости слухового и зрительного нерва, воспалении слизистой оболочки желудка и кишечника. Чаще всего подвержены различным осложнениям люди преклонного возраста, лица, имеющие заболевания хронического характера, аллергики. При проведении химиотерапии пациентам назначают дезинтоксикационные средства, гепатопротекторы, витаминные комплексы и другие препараты, поддерживающие организм. Кроме того, больные проходят курсы реабилитации в санаториях.
Заключение
Химиотерапия – это один из ведущих методов борьбы с туберкулезом. Вся трудность заключается в том, что не все больные могут пройти стандартный режим лечения полностью. В процессе терапии часть препаратов приходится отменять из-за резистентности к ним микобактерий или непереносимости их больными. На начальном этапе (по последним данным) режимы химиотерапии при туберкулезе принято использовать стандартные с последующей их корректировкой, которая производится для каждого больного индивидуально и зависит от конкретных условий.
Читайте также:


