Статья туберкулез в россии распространение
Федеральный закон от 18 июня 2001 г. N 77-ФЗ
"О предупреждении распространения туберкулеза в Российской Федерации"
22 августа 2004 г., 21 июля, 18 октября 2007 г., 23 июля 2008 г., 27 июля 2010 г., 18 июля 2011 г., 2 июля, 25 ноября, 28 декабря 2013 г., 4 июня 2014 г., 2 мая 2015 г., 23 мая 2016 г., 19 июля, 3 августа 2018 г.
Принят Государственной Думой 24 мая 2001 года
Одобрен Советом Федерации 6 июня 2001 года
См. комментарии к настоящему Федеральному закону
См. комментарии к преамбуле настоящего Федерального закона
Настоящий Федеральный закон устанавливает правовые основы осуществления государственной политики в области предупреждения распространения туберкулеза в Российской Федерации в целях охраны здоровья граждан и обеспечения санитарно-эпидемиологического благополучия населения.
Президент Российской Федерации
Определяется механизм реализации закрепленных Конституцией РФ прав граждан на охрану здоровья, формирования и проведения единой государственной политики в области защиты населения от туберкулеза.
Устанавливаются принципы оказания противотуберкулезной помощи гражданам РФ, а также особенности применения закона по отношению к иностранным гражданам и лицам без гражданства, определяются права лиц, страдающих туберкулезом, их обязанности и ответственность. Определяется порядок предоставления гарантий и льгот врачам, иным специалистам, медицинскому и другому персоналу, участвующему в оказании противотуберкулезной помощи.
Федеральный закон вступает в силу со дня его официального опубликования.
Федеральный закон от 18 июня 2001 г. N 77-ФЗ "О предупреждении распространения туберкулеза в Российской Федерации"
Настоящий Федеральный закон вступает в силу со дня его официального опубликования
Текст Федерального закона опубликован в "Парламентской газете" от 23 июня 2001 г. N 114-115, в "Российской газете" от 23 июня 2001 г. N 118-119, в Собрании законодательства Российской Федерации от 25 июня 2001 г. N 26 ст. 2581
Постановлением Конституционного Суда РФ от 24 декабря 2013 г. N 30-П пункт 5 статьи 14 настоящего Федерального закона признан не соответствующим Конституции РФ в той мере, в какой в силу своей нормативной неопределенности он не позволяет точно, ясно и недвусмысленно установить принадлежность конкретному уровню публичной власти полномочия по внеочередному предоставлению отдельных жилых помещений гражданам, больным заразными формами туберкулеза (семьям, имеющим ребенка, больного заразной формой туберкулеза), и обязанности по выделению необходимых для его осуществления материальных и финансовых средств и тем самым - обеспечить защиту права указанных граждан на данную меру социальной поддержки, притом что по смыслу, придаваемому названному законоположению правоприменительной практикой, не предполагается осуществление этого полномочия органами государственной власти РФ в качестве расходного обязательства РФ
В настоящий документ внесены изменения следующими документами:
Федеральный закон от 3 августа 2018 г. N 314-ФЗ
Изменения вступают в силу с 14 августа 2018 г.
Федеральный закон от 19 июля 2018 г. N 213-ФЗ
Изменения вступают в силу с 30 июля 2018 г.
Федеральный закон от 23 мая 2016 г. N 149-ФЗ
Изменения вступают в силу со дня официального опубликования названного Федерального закона
Федеральный закон от 2 мая 2015 г. N 124-ФЗ
Изменения вступают в силу по истечении 10 дней после дня официального опубликования названного Федерального закона
Федеральный закон от 4 июня 2014 г. N 145-ФЗ
Изменения вступают в силу с 1 января 2017 г.
Федеральный закон от 28 декабря 2013 г. N 421-ФЗ
Изменения вступают в силу с 1 января 2014 г.
Федеральный закон от 25 ноября 2013 г. N 317-ФЗ
Изменения вступают в силу со дня официального опубликования названного Федерального закона
Федеральный закон от 2 июля 2013 г. N 185-ФЗ
Изменения вступают в силу с 1 сентября 2013 г.
Федеральный закон от 18 июля 2011 г. N 242-ФЗ
Изменения вступают в силу с 1 августа 2011 г.
Федеральный закон от 27 июля 2010 г. N 203-ФЗ
Изменения вступают в силу по истечении 10 дней после дня официального опубликования названного Федерального закона
Федеральный закон от 23 июля 2008 г. N 160-ФЗ
Изменения вступают в силу с 1 января 2009 г.
Федеральный закон от 18 октября 2007 г. N 230-ФЗ
Изменения вступают в силу с 1 января 2008 г.
Федеральный закон от 21 июля 2007 г. N 194-ФЗ
Изменения вступают в силу с 1 сентября 2007 г.
Федеральный закон от 22 августа 2004 г. N 122-ФЗ
Изменения вступают в силу с 1 января 2005 г.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В конце ХХ столетия после длительного периода относительного благополучия значительно возросла заболеваемость туберкулезом, появились остро прогрессирующие формы его, напоминающие “скоротечную чахотку”. Эта тенденция наблюдается как в России, так и во многих экономически развитых странах Восточной, Западной Европы, США и свидетельствует о низкой эффективности противотуберкулезных мер. В процессе повседневной работы врачи часто теряют настороженность в отношении туберкулеза, ошибочно считают его редким заболеванием и не применяют методы диагностики, направленные на выявление туберкулеза даже у больных с наличием характерных клинических проявлений. Имеется необходимость напомнить врачам различных специальностей о туберкулезе, его патогенезе, клинических проявлениях, диагностике и лечении. Возможно, публикация цикла статей, посвященных актуальным вопросам фтизиатрии, поможет практикующим врачам в их работе.
В настоящее время отмечается рост заболеваемости туберкулезом и смертности от него, особенно в странах Восточной Европы, в том числе в России. Рост заболеваемости обусловлен большим резервуаром инфекции, несвоевременным выявлением бациллярных больных, рассеивающих туберкулезную инфекцию. Большое значение имеет также эндогенная реактивация, особенно в группах риска. Позднее выявление запущенных форм, остро прогрессирующие процессы, особенно вызванные лекарственно-устойчивыми микобактериями, являются причиной высокой смертности. Программа современной контролируемой химиотерапии укороченной длительности имеет первостепенное значение для прекращения рассеивания туберкулезной инфекции и снижения смертности от туберкулеза.
At present there is an increase in tuberculosis morbidity and mortality especially in East Europe, including in Russia. The increase is due to a large infection reservoir, untimely identification of the patients who excrete Mycobacterium tuberculosis. Endogenous reactivation in risk groups in particular is of great importance. Late detection of advanced forms and acute progressive particularly caused by drug-resistance Mycobacteria are causes of high mortality rates. A programme of current short-term controlled chemotherapy is of paramount importance in preventing the transmission of tuberculous infection and in reducing mortality rates due to tuberculosis.
А.Г. Хоменко — Центральный НИИ туберкулеза РАМН, Москва
A.H. Khomenko — Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
Рис. 1. Заболеваемость туберкулезом в Европе в 1974 – 1993 гг.
Рис. 2. Заболеваемость населения туберкулезом (все формы) в России
В остающихся после первичной туберкулезной инфекции очагах сохраняются не размножающиеся персистирующие формы возбудителя туберкулеза, которые могут при благоприятной ситуации снова получить способность к размножению и реверсии в патогенные, вирулентные формы. У человека, перенесшего первичную туберкулезную инфекцию, спустя много лет после первичного заражения таким образом часто может возникнуть вторичный туберкулез. Такой механизм развития туберкулеза называется эндогенным, т.е. возникшим в результате реактивации старых, остаточных туберкулезных очагов.
Вторичный туберкулез может развиваться у человека, перенесшего первичную туберкулезную инфекцию в детстве или подростковом возрасте, и экзогенным путем при повторном заражении – суперинфекция в результате контакта с бациллярным больным.
Рис. 3. Смертность от туберкулеза в России.
В последние годы отмечен рост заболеваемости туберкулезом среди лиц, находящихся в контакте с больными туберкулезом, выделяющими микобактерии туберкулеза. При обследовании лиц, находящихся в контакте с больными с эпидемиологически опасными формами туберкулеза, нередко обнаруживается заболевание туберкулезом, возникновение которого можно связать с повторным заражением. Нередко суперинфекция наступает при попадании в дыхательные пути микобактерий, устойчивых к противотуберкулезным препаратам, вызывая так называемый лекарственно - устойчивый туберкулез. Источником такого заражения являются больные, неэффективно лечившиеся химиопрепаратами.
В течение последних лет рост заболеваемости и смертности от туберкулеза отмечен во всем мире. Наиболее выражена эта тенденция в странах Центральной и Восточной Европы, России, а также в странах, ранее входивших в СССР (рис. 1). В России показатель заболеваемости туберкулезом в 1996 г. достиг 67 случаев на 100 тыс. населения (рис. 2). Такой рост заболеваемости туберкулезом прежде всего связан с большим резервуаром туберкулезной инфекции, который поддерживает высокий уровень инфицированности, а также эндемические вспышки вторичного туберкулеза за счет суперинфекции.
Вследствие еще частого выявления запущенных и остро прогрессирующих форм туберкулеза увеличился показатель смертности, уровень которой достиг в 1996 г. 17,5 случаев на 100 тыс. населения (рис. 3). Рост смертности от туберкулеза свидетельствует о недостаточной эффективности лечения (прежде всего химиотерапии), а также нередком позднем выявлении больных с некурабильными формами болезни.
Среди инфицированных наибольший риск эндогенной реактивации туберкулеза имеют лица с остаточными посттуберкулезными изменениями после перенесенной первичной туберкулезной инфекции.
Риск эндогенной реактивации повышается при наличии таких заболеваний, как сахарный диабет, пневмокониоз, язвенная болезнь желудка и двенадцатиперстной кишки, гепатит, алкоголизм и наркомания, психические заболевания.
При проводившихся ранее массовых флюрографических исследованиях населения лиц с остаточными изменениями излеченного туберкулеза выявляли, привлекали к дообследованию, ставили на диспансерный учет. Они проходили оздоровительные мероприятия (в том числе в санаторных условиях), превентивное лечение противотуберкулезными препаратами. В настоящее время эти мероприятия резко сокращены или вовсе не осуществляются. Не проводят систематические обследования в противотуберкулезных диспансерах (ПТД) и превентивную химиотерапию. Даже в группах повышенного риска развития туберкулеза с остаточными изменениями излеченного туберкулеза и сопутствующими заболеваниями.
В этих условиях возрастает роль врачей поликлиник в осуществлении диспансеризации этих контингентов больных, обследовании и проведении профилактических мероприятий совместно с фтизиатрами ПТД.
В условиях участившихся случаев развития туберкулеза в результате экзогенной суперинфекции возрастает значение своевременного выявления больных с разными формами заболевания, представляющих эпидемиологическую опасность для окружающих.
По имеющимся данным эпидемиологического исследования, почти половина бациллярных больных, представляющих эпидемиологическую опасность для окружающих, своевременно не выявляются. Между тем такой больной может заразить за год от 5 до 50 человек. Поэтому в стране развертываются работы по выявлению бациллярных больных среди лиц, обратившихся за медицинской помощью в поликлиники и больницы общего профиля с жалобами на выделение мокроты, путем микроскопического ее исследования в клинико-диагностических лабораториях этих медицинских учреждений.
Своевременное выявление и лечение бациллярных больных туберкулезом позволяют добиться прекращения бактериовыделения и рассеивания туберкулезной инфекции, что является важнейшим профилактическим мероприятием. Именно поэтому в настоящее время большое внимание уделяется регистрации заразных больных туберкулезом, контролю за привлечением их к лечению и наблюдению за ними в процессе лечения.
Наиболее перспективными с точки зрения излечения являются впервые выявленные больные, за правильностью лечения которых устанавливается централизованный контроль.
В комплексе лечебных методов ведущее значение имеет химиотерапия. В настоящее время восстановлен двухэтапный принцип химиотерапии с применением 4 или 5 препаратов в течение первого этапа и 2 препаратов – в течение второго этапа. Общая продолжительность химиотерапии сокращена до 6–8 мес, продолжительность первого этапа – 2 мес, второго этапа – 4 – 6 мес.
Эффективная химиотерапия позволяет добиться резкого уменьшения бактериальной популяции и прекращения бактериовыделения в течение 2 – 3 мес. Это создает предпосылки для рассасывания воспалительных изменений, закрытия каверн, развития фиброза и осумкования очагов казеозного некроза.
В 1994 г. в среднем по России прекращения выделения микобактерий удалось добиться только у 65,6% впервые выявленных больных. Такие результаты свидетельствуют о серьезных недостатках организации лечения. Абсолютно недопустимым является то, что 20% впервые выявленных бацилловыделителей не привлекаются к лечению.
Уменьшение резервуара инфекции за счет излечения впервые выявленных больных, представляющих эпидемиологическую опасность, возможно при четкой организации лечебного процесса, которая включает:
– выявление заболевших туберкулезом с наличием выделения микобактерий. Для этого необходимо привлечение врачей - терапевтов к диагностике туберкулеза среди больных, обратившихся в поликлиники и поступивших в общесоматические стационары. При наличии мокроты у больных с подозрением на туберкулез ее необходимо исследовать на наличие микобактерий, что, конечно, не заменяет направления таких больных на консультацию фтизиатра;
– привлечение выявленных больных – бацилловыделителей к лечению в противотуберкулезных учреждениях с применением централизованного контроля за правильностью диагностики и лечения;
– когортное наблюдение за ходом лечения и в первую очередь за динамикой выделения микобактерий в процессе химиотерапии;
– проведение химиотерапии в соответствии с современными требованиями лечения и контролируемым приемом химиопрепаратов на первом и втором этапах химиотерапии;
– применение больным с замедленной регрессией процессов заживления после завершения первой фазы химиотерапии патогенетических и других методов лечения, направленных на стимуляцию процессов заживления;
– обеспечение финансирования поставок противотуберкулезных препаратов и других необходимых медикаментов.
Следует обратить внимание также на социальные факторы, влияющие на увеличение заболеваемости и смертности от туберкулеза.
Наибольший уровень заболеваемости и смертности от туберкулеза.
Наибольший уровень заболеваемости туберкулезом и смертности от него отмечается у социально-дезадаптированных групп населения, мигрантов, лиц, находящихся в учреждения уголовно-исправительной системы.
Названные группы населения должны быть отнесены к группам повышенного риска развития туберкулеза. В этих группах должны быть усилены мероприятия по профилактике туберкулеза, выявлению больных и лечению.

24 марта - Всемирный день борьбы с туберкулезом. Эта дата отмечается по решению Всемирной организации здравоохранения в память того дня, когда в 1882 году немецкий микробиолог Роберт Кох объявил о сделанном им открытии возбудителя туберкулеза.
Туберкулез является инфекционной бактериальной болезнью, вызываемой микобактерией туберкулеза, которая наиболее часто поражает легкие. Болезнь распространяется воздушно-капельным путем.
Если туберкулез не лечить, то один больной с активной формой заболевания заражает, в среднем, 10-15 человек в год.
24 марта 1882 г. немецкий микробиолог Роберт Кох выступил с заявлением об открытии возбудителя – микобактерии туберкулеза, которая впоследствии в его честь была названа палочкой, или бациллой, Коха. В 1982 г., в связи со столетней овщиной открытия Роберта Коха, Всемирная организация здравоохранения и Международный союз борьбы с туберкулезом и болезнями легких предложили считать 24 марта официальным Всемирным днем борьбы с туберкулезом.
В 1993 г. туберкулез был объявлен Всемирной организацией здравоохранения глобальной проблемой и, несмотря на предпринимаемые меры ситуация по туберкулезу остается весьма напряженной. По статистике ВОЗ, ежено в мире туберкулезом заболевает около 9 млн человек, ежено в мире болезнь уносит 2 млн жизней, каждый день в мире умирают около 5 тысяч человек.
В России в первой половине 90-х гг. XX века резкий социально-экономический спад и ослабление государственной поддержки противотуберкулезной работы привели к закономерному ухудшению эпидемической ситуации по туберкулезу. За последнее десятилетие ХХ века по основным эпидемиологическим показателям туберкулеза страна была отброшена на 30 лет назад – к середине 1960-х гг.
Рост показателя заболеваемости туберкулезом в России начался с 1991 г. (34,0 на 100 тысяч населения) и в 2000 г. он достиг 90,7 на 100 тысяч населения.
По данным Роспотребнадзора, в России ежегодно заболевают туберкулезом около 117‑120 тысяч человек, умирают от этого заболевания около 25 тысяч человек. Среди впервые выявленных больных число случаев с множественной лекарственной устойчивостью туберкулеза составляет около 10%.
В последние ы не снижается заболеваемость туберкулезом среди детей. В 2007 г. заболели 3372 ребенка в возрасте до 14 лет, в 2008 г. – уже более 4 тысяч детей. Среди детей до 14 лет заболеваемость составляет примерно 16,01 на 100 тысяч детского населения. Группой риска среди детей являются подростки 15-17 лет – у них показатель заболеваемости составляет 33,5 на 100 тысяч человек. Среди младенцев до а заболеваемость составляет 7,21 на 100 тысяч человек, в возрасте 1-2 лет – 15,51; 3–6 лет – 22,56.
("ВСЯ РОССИЯ" – Новости Регионов, 29.08.2009)
В 2006 г., по данным Министерства здравоохранения и социального развития России, насчитывалось 83,8 новых случаев заболевания на 100 тысяч населения – по сравнению с 82,4 случаев в 2005 г. (в США аналогичный показатель – 5 случаев).
В 2007 г., по данным Минздравсоцразвития РФ, было выявлено 118 367 больных туберкулезом (83,2 на 100 тысяч населения), что на 721 человека больше, чем в 2006 г.
При этом увеличилась доля больных, выявленных при профилактических осмотрах до 57,2% (55,6% в 2006 г.) и уменьшилась доля больных, выявленных посмертно до 2,1% (2,4% в 2006 г.) – на 308 человек. Также сократилась доля больных, выявленных с запущенными деструктивными формами – 45,9% среди больных туберкулезом легких (51,6% в 2006 г.).
Рост числа впервые выявленных больных в 2007 г. частично произошел за счет лиц, не являющихся гражданами РФ.
В 2007 г. заболело 3 422 ребенка в возрасте до 14 лет (3 423 ребенка в 2006 г.) и 2 195 подростков в возрасте 15-17 лет (2,5 тысячи в 2006 г.).
В 2009 г. в России зарегистрировано 105 530 случаев впервые выявленного активного туберкулеза (в 2008 г. – 107 988 случаев). Показатель заболеваемости туберкулезом составил 74,26 на 100 тыс. населения (в 2008 у – 75,79 на 100 тысяч).
Наиболее высокие показатели заболеваемости в 2009 г., как и в предыдущие годы, регистрировались в Дальневосточном (124,1), Сибирском (100,8), Уральском (73,6) федеральных округах. В пятнадцати субъектах Российской Федерации показатель заболеваемости в 1,5 и более раза превышает средний по стране: Еврейской автономной области (159,5), Амурской (114,4), Омской (112,0), Кемеровской (110,9), Иркутской (101,2), Новосибирской (98,10), Курганской (94,94), Сахалинской (94,06) областях, республиках Тыва (164,2), Бурятия (129,8), Хакасия (103,6), Алтай (97,45), Приморском (188,3) Хабаровском (110,0), Алтайском краях (102,1).
В январе 2010 г. на 4,2% снизилась заболеваемость впервые выявленными активными формами туберкулеза. Показатель заболеваемости на 100 тысяч населения составил 4,02 против 4,2 за аналогичный период 2009 г. На 4,3% снизилась заболеваемость туберкулезом органов дыхания, показатели составили соответственно 3,9 и 4,08 на 100 тысяч населения. На 7,4% снизилось число больных бациллярными формами из числа заболевших туберкулезом органов дыхания, показатель заболеваемости этими формами составил за январь 2010, а 1,44 против 1,55 на 100 тысяч населения за тот же период 2009 г.
По данным Всемирной организации здравоохранения, в России уровень заболеваемости и смертности населения по причине туберкулеза превышает аналогичные показатели в странах Европы в 5 – 8 раз.
Главный санитарный врач России Геннадий Онищенко считает, что в России не уделяется должного внимания профилактическим осмотрам в целях раннего выявления туберкулеза. В частности, в недостаточном объеме осуществляется работа среди детей и подростков по раннему выявлению заболевания туберкулезом, неудовлетворительно ведется обследование асоциальных слоев населения. По данным Федеральной службы исполнения наказаний, ежено в местах лишения свободы попадает 20-22 тыс. ранее не выявленных больных туберкулезом, которые не обращались к врачам и не состояли на диспансерном учете.
50% из числа больных, попадающих в исправительные учреждения, впервые узнают о своей болезни только в следственном изоляторе.
Не смотря на то, что эффективность лечения больных туберкулезом в пенитенциарной системе выше, чем в органах гражданского здравоохранения, однако, по выходе из тюрьмы человек, больной туберкулезом, как правило, не встает на учет и не обращается в органы здравоохранения, что создает опасность для окружающих.
По информации Минздравсоцразвития, в 2008 и 2009 у в России было отмечено снижение смертности от туберкулеза.
Процент выявления туберкулеза среди населения в последние годы увеличился в связи с совершенствованием диагностики и оснащением медучреждений в рамках подпрограммы "Туберкулез" Федеральной целевой программы (ФЦП) и нацпроекта "Здоровье".
В апреле 2009 г. премьер РФ Владимир Путин подписал постановление об увеличении на 5 млрд. рублей финансирования ФЦП, связанной с предупреждением и борьбой с социально значимыми заболеваниями, в том числе с туберкулезом.
В 2010 г. в России планируется внедрить стандартные режимы лечения туберкулеза, ввести систему внешнего контроля качества лабораторных исследований, а также повысить доступ к лечению для больных с лекарственноустойчивыми формами этой инфекции.
В 2010 г. работа по снижению смертности от туберкулеза будет продолжена в рамках нацпроекта "Здоровье". В частности, на лекарства против туберкулеза из федерального бюджета будет выделено около 3 млрд рублей.
С 1 января 2010 г. вступило в силу постановление правительства РФ "О закупке и передаче в 2010 г. лекарственных средств и медицинского оборудования для реализации в субъектах РФ мероприятий, направленных на обследование населения с целью выявления туберкулеза, лечение больных туберкулезом, профилактические мероприятия в учреждениях государственной и муниципальной систем здравоохранения".
Вопросы противотуберкулезной терапии в России решают 5 федеральных институтов. Идет интенсивная подготовка фтизиатров и бактериологов, исследуется механизм формирования устойчивости микобактерии туберкулеза – палочки Коха – к лекарствам.
Сегодня существует бактерия туберкулеза, которая устойчива ко всем противотуберкулезным препаратам. Медики называют ее "монстром". Пока нет новых препаратов, способных победить сложные формы туберкулеза.
В настоящее время в России есть единственная вакцина, которой прививают детей в школах против туберкулеза, однако она недостаточно эффективна. Российские ученые занимаются разработкой вакцин нового поколения. Разработки по производству новой вакцины ведутся в настоящее время на базе нескольких институтов, в том числе на базе Центрального НИИ туберкулеза.
В 2008-2009 гг. в России проводилась дополнительная диспансеризация работающих граждан, в ходе которой у каждого была возможность сделать флюорографию.
По мнению специалистов, у России есть преимущества в лечении туберкулеза. Например, достижения во фтизиохирургии и специальные детские и подростковые службы, которые позволяют предупреждать болезнь. Противотуберкулезная вакцина БЦЖ предусмотрена для всех новорожденных. Однако, как подчеркивает Минздравсоцразвития, диагностику еще необходимо совершенствовать. Нужно строить новые лечебные учреждения, реконструировать старые и закупать новое оборудование.
Материал подготовлен на основе информации РИА Новости и открытых источников
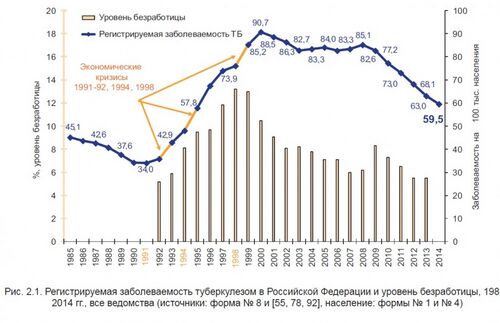
В Российской Империи и в СССР до 60-х годов прошлого века туберкулёз [1] был распространённым и смертельно опасным заболеванием, представлявшим значительную проблему для общества. В 1960—1970-е годы последовательная борьба государства против туберкулёза стала приносить плоды, и в 80-е годы возникла реальная перспектива в конце века приблизиться к показателям наиболее благополучных стран [2] . Однако в результате распада государства, политического и социально-экономического кризиса 90-х при полном бездействии правительства заболеваемость туберкулёзом за 10 лет выросла почти в 3 раза. Страна была отброшена на десятилетия назад и вошла в число мировых лидеров по заболеваемости туберкулёзом.
Содержание
[править] Туберкулёз
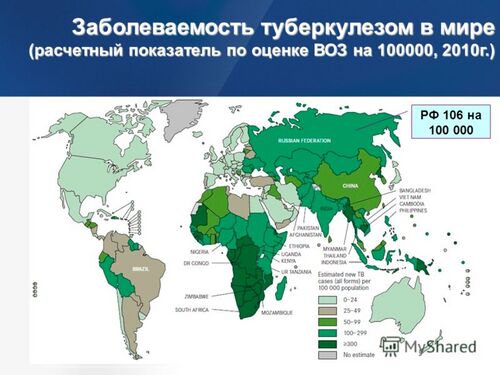
Всемирно распространённое опасное инфекционное заболевание, вызываемое микобактериями или палочками Коха [3] . Во многих странах, включая Россию, болезнь вносит заметный вклад в смертность населения. Заболевание является социально зависимым [4] , в большей степени оно поражает малообеспеченные и социально неблагополучные слои населения, более подверженные неблагоприятным и вредным воздействиям в быту и на работе. В 2010 году почти треть населения Земли была заражена микобактерией туберкулёза.
[править] Бремя туберкулёза
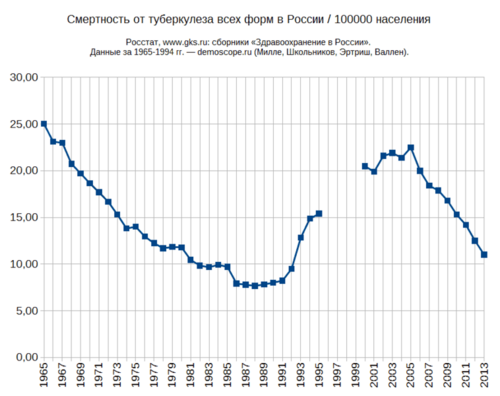

В 1993 году туберкулёз объявлен Всемирной организацией здравоохранения глобальной проблемой. Ситуация по туберкулёзу остается весьма напряженной. По статистике ВОЗ, ежегодно в мире туберкулезом заболевает около 9 000 000 и умирает от болезни 2 000 000 человек. [5]
Лечение туберкулёза требует длительного времени. Около четверти больных становятся инвалидами [6] . Продолжительная нетрудоспособность больных и значительные затраты на лечение являются заметным бременем для государства и общества.
В прошлом активный туберкулёз был неизлечим. Сегодня при своевременном лечении летальность туберкулёза относительно невелика. Но в силу большой заболеваемости, ненадлежащего лечения, сочетания с ВИЧ инфекцией в 2007 голу в России от туберкулеза ежедневно умирало 88 человек [7] . Если не исключать из статистики смертности людей с иммунодефицитом, то и в современной России смертность от туберкулёза сопоставима со смертностью от 4 основных причин смертности людей среднего возраста — ДТП, самоубийств, убийств и алкогольных отравлений.
[править] Проблемы борьбы с туберкулёзом
В 1921 году Альбер Кальметт и Камиль Герен разработали вакцину против туберкулёза — БЦЖ. Впоследствии многочисленные исследования давали противоречивые результаты о её эффективности. В итоге было доказано, что эффективность прививки сильно зависит от географии и конкретных условий жизни в разных странах. Например, в конце 20 века в Индии было проведено обширное 15-летнее исследование по самым высоким научным стандартам. Оно показало, что в условиях южной Индии прививка БЦЖ практически бесполезна. [8] . Поскольку прививка часто приводит к осложнениям, во многих странах с низкой заболеваемостью туберкулёзом она отменена. В России детей прививают, однако в наших условиях прививка современной вакциной также недостаточно эффективна [7] .
После заражения в большинстве случаев болезнь протекает в скрытой форме и у человека вырабатывается иммунитет. Однако часто иммунитет является не стерильным. Микобактерии сохраняются в организме внутриклеточно на протяжении многих лет или всю жизнь, и при ухудшении условий жизни и ослаблении иммунитета болезнь переходит из скрытой в активную форму. В странах, где туберкулёз распространён, к 40 годам большая часть населения подвергается инфицированию. Часть населения при отсутствии каких-либо признаков заболевания является скрытым резервуаром инфекции. На современном уровне развития медицины это делает невозможной полную победу над этой болезнью.

[править] Борьба с туберкулёзом в новой России
В 90-е годы, после объявления декларации о суверенитете начался катастрофический рост заболеваемости туберкулёзом. Однако Президент и правительство в этот период не считали борьбу с распространением туберкулёза первоочередной проблемой и до конца века не предпринимали никаких мер. За последнее десятилетие ХХ века по основным эпидемиологическим показателям туберкулеза страна была отброшена на 30 лет назад — к середине 1960-х гг. [5]
В последние годы в Российской Федерации заболеваемость туберкулезом продолжает снижаться. В 2017 году показатель заболеваемости данной инфекцией составил 48,1 на 100 тысяч человек (в 2016 году — 53,2, в 2015 году — 57,39, в 2014 году — 58,97). [10] Однако при всех успехах показатель заболеваемости конца 80-х годов — 34 - 38 на 100 тысяч человек не достигнут.
Среди класса инфекционных и паразитарных болезней в первой половине 2000-х годов доля умерших от туберкулеза превышала 80 %, и до 2014 года на туберкулёз приходилось больше половины смертей. В 2015 году доля туберкулёза в этом классе причин смертности снизилась до 41 %, а в 2016 до 34 % [11]
Если верить некоторым СМИ [12] , то смертность от туберкулёза в 2015 году достигла 9 умерших на 100 тысяч человек, а в 2016 году 7.5 на 100 тысяч человек, и, таким образом, снижена до советского уровня. К сожалению, ситуация сложнее и приводимые данные о смертности являются той самой статистикой, которая в силу небольшого умолчания может быть хуже большой лжи.
[править] TBC [13] и ВИЧ [14]
Изучение подробной статистической справки [6] [15] показывает, что российские фтизиатры, предоставляя данные в Росстат, исключают из числа умерших от TBC значительную часть людей, инфицированных ВИЧ. Приведём данные о смертности за 2015 год в графах 14 — 16.
- 14. Умерли ТВС — от ТВС (Росстат) [16] ………………… 13484 (9.2 на 100 000)
- 15. Умерли ТВС — от ВИЧ в 4б, 4в, 5 ст. …………….. 7394 (5,1 на 100 000)
- 16. Умерли ТВС — от ТВС + ВИЧ поздние стадии …. 20878 (14,3 на 100 000)
Читайте также:


