Туберкулез легких это канцероматоз
Глава 19:1 - 3; 2 - 3; 3 - 3; 4 - 4; 5 - 3; 6 - 3; 7 - 3; 8 - 3;
9 - 5; 10 - 4; 11 - 4; 12 - 3; 13 - 3; 14 - 2; 15 - 4; 16 - 5; 17 - 2; 18 - 2; 19 - 4; 20 - 5; 21 - 3; 22 - 4; 23 - 4; 24 - 1; 25 - 3; 26 - 3; 27 - 2; 28 - 4; 29 - 2; 30 - 2; 31 - 2; 32 - 2; 33 - 3; 34 - 3; 35 - 5; 36 - 4; 37 - 5; 38 - 5; 39 - 3; 40 - 4; 41 - 4; 42 - 3; 43 - 4.
1. Форма первичного туберкулеза, при которой не удается обнаружить изменения на обзорной рентгенограмме органов грудной клетки:
1) туберкулез внутригрудных лимфатических узлов;
2) первичный туберкулезный комплекс;
3) туберкулезная интоксикация;
4) очаговый туберкулез;
5) туберкулезный плеврит.
2. В диагностике туберкулезной интоксикации (формы первичного туберкулеза) наибольшее значение имеет:
1) КТ органов грудной клетки;
2) УЗИ органов брюшной полости;
4) рентгенография органов грудной клетки;
5) МРТ органов грудной клетки.
3. Установить диагноз туберкулезной интоксикации (формы первичного туберкулеза) позволяет обнаружение:
1) МБТ в бронхиальном содержимом;
2) включений высокой интенсивности в тени корня легкого;
3) виража чувствительности к туберкулину;
4) увеличения внутрибрюшных лимфатических узлов при УЗИ;
5) увеличения тени корня легкого.
4. У детей туберкулезную интоксикацию (форму первичного туберкулеза) нередко принимают за проявления:
4) хронического тонзиллита;
5. Расширение тени корня легкого чаще выявляют у больных:
1) эозинофильной пневмонией;
2) туберкулезной интоксикацией;
3) туберкулезом внутригрудных лимфатических узлов бронхопульмональной группы;
4) с доброкачественным новообразованием легкого;
5) периферическим раком легкого.
6. Рентгенологический симптом биполярности обнаруживают у больного:
1) неспецифической пневмонией;
3) с первичным туберкулезным комплексом;
4) саркоидозом I стадии;
7. При лимфосаркоме, в отличие от туберкулеза внутригрудных лимфатических узлов, отмечается:
1) хроническое течение заболевания;
2) острое начало болезни;
3) быстрое увеличение размеров внутригрудных лимфатических узлов;
4) постепенное увеличение внутригрудных лимфатических узлов;
5) нормергическая чувствительность к туберкулину.
8. В отличие от неспецифической пневмонии, начало и течение первичного туберкулезного комплекса бывают:
1) острым, медленно прогрессирующим;
2) подострым, волнообразным;
4) постепенным, малосимптомным;
5) острым, быстро прогрессирующим.
9. Саркоидоз внутригрудных лимфатических узлов обычно отличается от туберкулеза внутригрудных лимфатических узлов:
1) малосимптомным течением;
2) эпителиоидными клетками в биоптате из пораженного лимфатического узла;
3) узловатой эритемой;
4) отсутствием выраженных изменений в гемограмме;
5) двусторонним поражением лимфатических узлов без перифокальной инфильтрации.
10. При лимфогранулематозе, в отличие от туберкулеза внутригрудных лимфатических узлов, в биоптате обнаруживают:
1) клетки Пирогова-Лангханса;
2) эпителиоидные клетки;
4) клетки Березовского-Штернберга;
11. Диссеминация в легких обычно сочетается с внутригрудной аденопатией у больных:
1) диссеминированным туберкулезом;
12. Преимущественно верхнедолевая локализация очаговой диссеминации в обоих легких - характерный признак:
3) хронического диссеминированного туберкулеза;
5) двусторонней очаговой пневмонии.
13. Застойное легкое отличается от диссеминированного туберкулеза легких:
1) деформацией корней обоих легких;
2) очаговоподобными тенями в средних отделах легких;
3) усилением и смазанностью легочного рисунка в средних и нижних отделах;
4) плевральным выпотом;
5) смещением органов средостения.
14. Тяжелая двусторонняя мелкоочаговая пневмония отличается от милиарного туберкулеза легких:
1) острым началом;
2) многочисленными сухими и влажными хрипами;
3) мелкими очаговыми тенями малой интенсивности;
4) отсутствием петрификатов во внутригрудных лимфатических узлах;
15. Диссеминированный туберкулез легких отличается от экзогенного аллергического альвеолита:
2) большим количеством светлой мокроты;
3) медленно прогрессирующей дыхательной недостаточностью;
4) быстрым прогрессированием на фоне лечения глюкокортикоидами;
5) кратковременным улучшением при назначении тиенама.
16. Гистиоцитоз Х отличается от диссеминированного туберкулеза легких:
1) присутствием в легочной ткани сидеробластов;
3) сетчатым фиброзом;
5) рецидивирующим спонтанным пневмотораксом.
17. Метастатическое поражение легких отличается от диссеминированного туберкулеза легких:
4) наличием кальцинатов;
5) сетчатым фиброзом.
18. Для терапии ex juvantibus при подозрении на туберкулез используют:
1) туберкулин или БЦЖ;
2) изониазид и этамбутол;
3) антибиотики широкого спектра действия;
4) изониазид и рифампицин;
5) глюкокортикоидные гормоны.
19. При очаговом туберкулезе изменения на рентгенограмме иногда имеют сходство с рентгенологической картиной:
1) туберкулеза внутригрудных лимфатических узлов;
2) фиброзно-кавернозного туберкулеза;
4) диссеминированного туберкулеза ограниченной протяженности;
5) кавернозного туберкулеза.
20. Туберкулиновая проба у больных раком легкого чаще:
5) отрицательная или сомнительная.
21. Синдром Панкоста возникает при развитии:
2) очагового туберкулеза в I сегменте легкого;
3) рака верхушки легкого;
4) ограниченного пневмоторакса;
5) осумкованного верхушечного плеврита.
22. Чаще метастазирует в легкие:
3) злокачественная хорионэпителиома;
4) рак кишечника;
5) рак поджелудочной железы.
23. Заболевание, с которым чаще дифференцируют инфильтративный туберкулез:
1) саркоидоз I стадии;
4) неспецифическая пневмония;
24. В отличие от пневмонии, для инфильтративного туберкулеза более характерны:
1) верхнедолевая локализация и постепенное развитие заболевания;
2) острое начало болезни, кровохарканье;
3) наличие болей в грудной клетке, острое начало;
4) одышка, потливость;
5) кашель с отделением большого количества мокроты.
25. Для эозинофильной пневмонии, в отличие от инфильтративного туберкулеза, характерно:
1) медленное прогрессирующее течение;
2) гектическая лихорадка;
3) быстрая динамика клинико-рентгенологических и лабораторных признаков;
5) кашель с гнойной мокротой.
26. Для абсцедирующей пневмонии, в отличие от инфильтративного туберкулеза, характерно:
1) быстрая динамика клинико-рентгенологических и лабораторных признаков;
2) медленное прогрессирующее течение;
3) кашель со значительным количеством гнойной мокроты;
5) нормальная температура тела.
27. Эластические волокна, лимфоциты чаще обнаруживают в мокроте больных:
1) раком легкого;
2) инфильтративным туберкулезом;
4) бактериальной пневмонией;
5) эозинофильной пневмонией.
28. Выраженные лейкоцитоз, повышение СОЭ чаще обнаруживают в общем анализе крови больных:
1) раком легкого;
2) ограниченным инфильтративным туберкулезом;
4) бактериальной пневмонией;
5) эозинофильной пневмонией.
29. Оптимальным методом верификации диагноза центрального рака является:
2) бронхоскопия с биопсией;
3) микроскопия мокроты;
4) медиастиноскопия с биопсией;
5) диагностическая торакотомия.
30. Оптимальным методом верификации диагноза казеозной пневмонии является:
1) диагностическая торакотомия;
2) исследование мокроты на МБТ;
5) морфологическое исследование мокроты.
31. Опасность выполнения трансторакальной пункции у больных эхинококкозом обусловлена главным образом угрозой развития:
1) экссудативного плеврита;
2) анафилактического шока;
4) легочно-сердечной недостаточности;
32. Кавернозный туберкулез от хронического абсцесса отличается:
1) отсутствием уровня жидкости;
3) локализацией в задних сегментах легкого;
4) нечеткостью наружных контуров кольцевидной тени;
5) перикавитарным фиброзом в окружающей легочной ткани.
33. Наиболее информативным рентгенологическим признаком, отличающим туберкулезную каверну от буллы, является:
1) округлая форма;
2) большая ширина стенки;
3) наличие дорожки к корню легкого;
4) высокая интенсивность тени стенки;
5) хаотичное включение кальция в стенке полости.
34. Рентгенологическим признаком, позволяющим отличить туберкулезную каверну от врожденной кисты, является:
1) форма кольцевидной тени;
2) размер кольцевидной тени;
3) наличие полиморфных очагов в легочной ткани, расположенных ниже кольцевидной тени;
4) локализация кольцевидной тени в верхних отделах легких;
5) высокая интенсивность стенки кольцевидной тени.
35. Туберкулезную каверну от полостной формы рака легкого позволяет отличить:
4) радионуклеидное исследование;
5) исследование бронхоальвеолярной жидкости на МБТ и опухолевые клетки.
36. При дифференциальной диагностике фиброзно-кавернозного туберкулеза легких и силикотуберкулеза нередко решающее значение имеет:
2) физикальное обследование;
3) давность заболевания;
4) анамнез жизни;
5) высокая интенсивность стенки кольцевидной тени.
37. Наиболее информативным методом дифференциальной диагностики фиброзно-кавернозного туберкулеза и бронхоэктазов является:
2) КТ органов грудной клетки;
5) многократное исследование мокроты на МБТ.
38. Туберкулезную этиологию плеврита позволяет заподозрить обнаружение в экссудате:
4) малонового диальдегида;
39. Более частой причиной выпота в плевральную полость у лиц молодого возраста является:
3) туберкулез легких;
4) злокачественная опухоль легкого;
5) инфаркт миокарда.
40. Более вероятной причиной выпота в плевральную полость у лиц пожилого возраста является:
3) туберкулез легких;
4) злокачественная опухоль легкого;
5) туберкулез внутригрудных лимфатических узлов.
41. Синдром средней доли отличается от осумкованного междолевого плеврита:
1) негомогенностью затемнения;
2) высокой интенсивностью затемнения;
3) прямолинейными или вогнутыми контурами затемнения;
4) уменьшением объема средней доли;
5) повышением прозрачности окружающей легочной ткани.
42. Туберкулезную этиологию изменений в легких косвенно подтверждает:
1) острое начало заболевания;
2) быстрая положительная рентгенологическая динамика при лечении антибиотиками широкого спектра;
3) небольшое клинико-рентгенологическое улучшение при лечении антибиотиками широкого спектра действия;
4) появление аллергических побочных реакций при лечении антибиотиками широкого спектра действия;
5) появление токсических побочных реакций при лечении антибиотиками широкого спектра.
43. Наиболее важным скиалогическим признаком, косвенно подтверждающим туберкулезную этиологию поражения легких, является:
1) полость распада;
2) инфильтрация вокруг патологического образования;
3) фиброз в ткани вокруг патологического образования;
4) полиморфные очаги в легочной ткани;
5) гиперплазия внутригрудных лимфатических узлов.
Не нашли то, что искали? Воспользуйтесь поиском:
Рентген легких Любые злокачественные новообразования могут метастазировать в легкие. Однако наиболее частыми источниками метастазов в легкие является рак женских и мужских половых органов, предстательной железы, молочной железы, толстой кишки, кожи, печени, желудка, поджелудочной железы, щитовидной железы, почек, надпочечников. Основными путями метастазирования являются лимфогенный и гематогенный.
Метастазы в органы грудной клетки имеет следующие основные формы:
- Узловатые метастазы (одиночные и множественные) – на рентгенограмме определяются в виде округлых очаговых и более крупных фокусных теней
- Лимфогенный карциноматоз
- Метастазы в лимфатические узлы средостения и корни легких
- Метастазы в плевру
- Метастазы в костные структуры грудной клетки
Гематогенный путь метастазирования
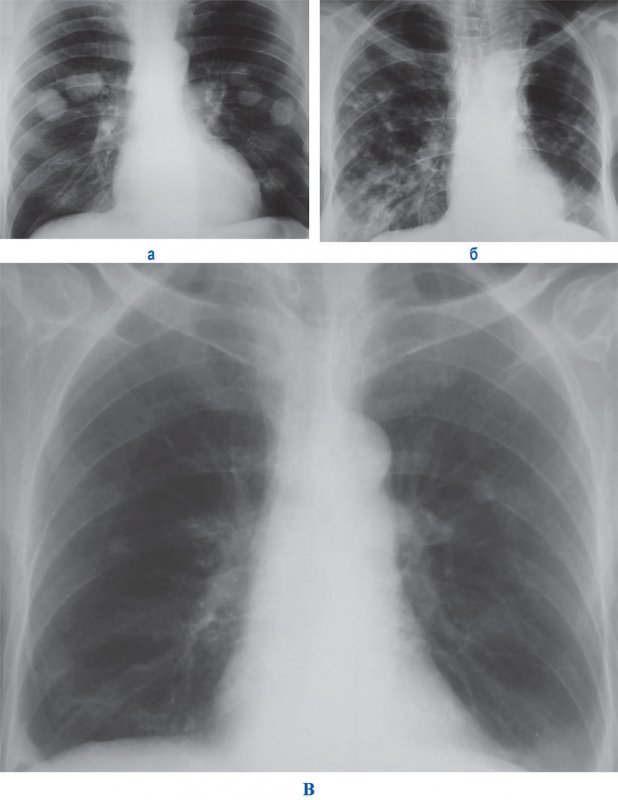
Гематогенные метастазы на рентгенограмме определяются как множественные двусторонние очаговые или более крупные фокусные тени округлой формы, которые обычно имеют ровные и четкие контуры (рисунок 1). Размер таких метастазов, как правило, составляет 1-6 мм, иногда метастазы бывают больших размеров и занимают целую долю легкого. При гематогенных метастазах изменение легочного рисунка обычно не происходит.
Метастазы в легких
Рисунок 1. А – метастазы рака пищевода в легкие. Б – множественные метастазы рака легкого (состояние после оперативного вмешательства). В – метастазы рака желудка
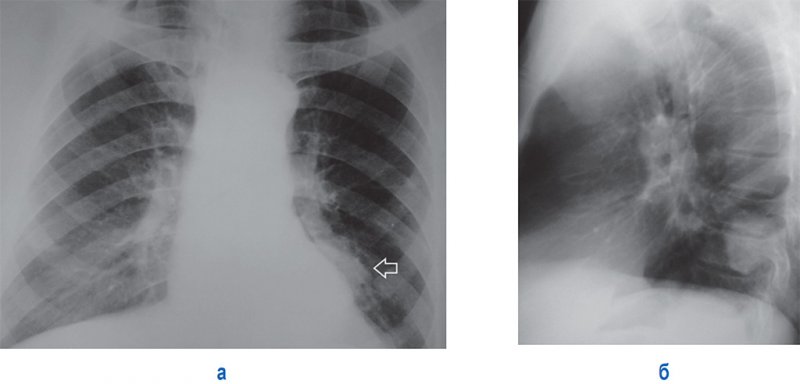
Рак щитовидной железы обычно дает множественные распространенные мелкоочаговые образования по типу милиарного карциноматоза. Меланома, рак почки, яичка, матки, центральной нервной системы дает более крупные образования (до нескольких сантиметров) в легких (рисунок 2).
Метастазы в легких
Рисунок 2. Метастаз рака почки в левом легком. А – рентгенограмма в прямой проекции: отмечается тень дополнительного образования возле тени сердца (см стрелка). Б – рентгенограмма в левой боковой проекции: определяется образование в проекции S 10 нижней доли левого легкого
Обызвествления встречаются в метастазах остеогенной саркомы, полости распада определяются в метастазах плоскоклеточного рака шеи, головы, женских половых органов.
Рентгеновская компьютерная томография (РКТ) позволяет получить большую разрешающую способность изображения, что дает возможность обнаружить метастазы небольших размеров и выявить поражение медиастинальных лимфоузлов и плевры.
Лимфогенный путь метастазирования
Ретроградный путь распространения лифогенного карциноматоза (против физиологического тока лимфатической жидкости) характеризуется первичным метастазированием лимфатических узлов средостения и корней легких, в результате чего блокируется отток лимфатической жидкости, после этого процесс начинает распространяться от корней к плевре.
Антероградный путь распространения лимфогенного карциноматоза характеризуется первичным появлением субплевральных гематогенных метастаз в легких, затем с током лимфатической жидкости злокачественный процесс распространяется от корня к средостению.
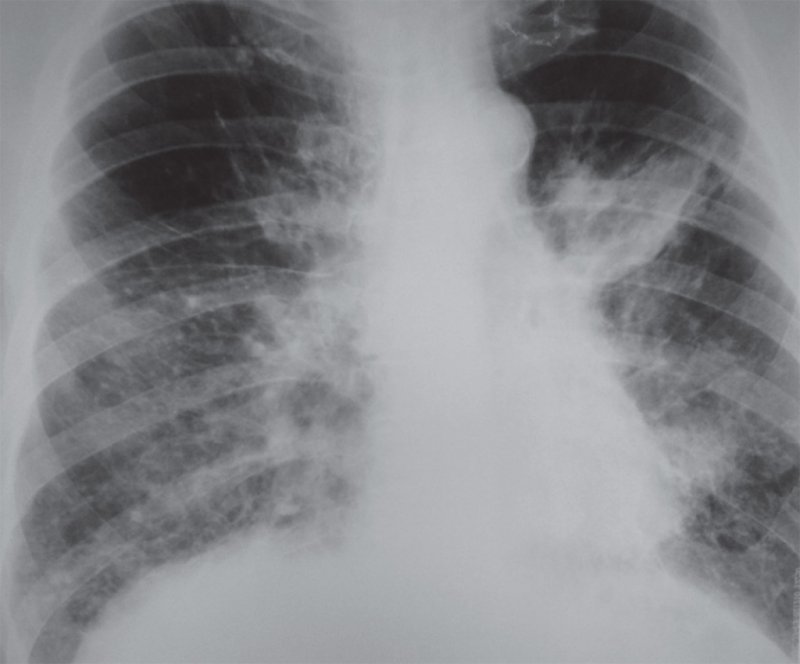
Лимфогенный карциноматоз
Рисунок 3. Лимфогенный карциноматоз: в обеих легких определяется значительное усиление интерстициального компонента легочного рисунка с появлением ретикулярной картины. На фоне этих изменений определяются мелкоочаговые тени
Дифференциальная диагностика при лимфогенном карциноматозе может быть осложняться из-за наличия других патологий, обуславливающих похожие изменения легочного рисунка (например, саркоидоз, лимфогенно-диссеминированный туберкулез и др). В этом случае для диагностики нужно применять РКТ и другие методы исследований (в том числе учет клинических данных).
Метастатическое поражение плевры характеризуется узловым утолщением плевры и появлением выпота в плевральной полости. Изолированный плевральный выпот может быть единственным рентгенологическим признаком рака молочной железы или яичника.
Метастазы в костные структуры грудной клетки бывают: остеолитические (рисунок 4), остеобластические (рисунок 5) и смешанные.
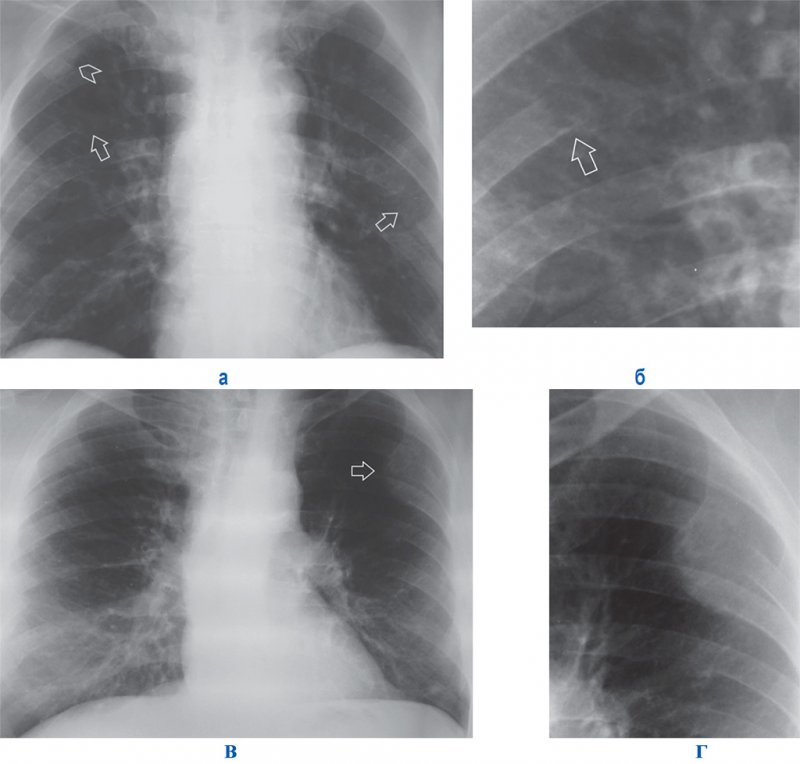
Остеолитические метастазы в ребрах
Рисунок 4. Остеолитические метастазы в ребрах. А – рентгенограмма в прямой проекции: видны участки деструкции задних отрезков V ребра справа и VI ребра слева (см стрелки). В области II ребра справа определяется дополнительная тень – мягкотканный компонент метастаза в ребре (см указатель). Б – увеличенный фрагмент рентгенограммы А: неровный контур пораженной части ребра (см стрелку). В – рентгенограмма другого пациента, выполненная в прямой проекции: определяется остеолитический метастаз с мягкотканным компонентом слева в заднем отрезке V ребра (см стрелка). Г – увеличенный фрагмент рентгенограммы В.
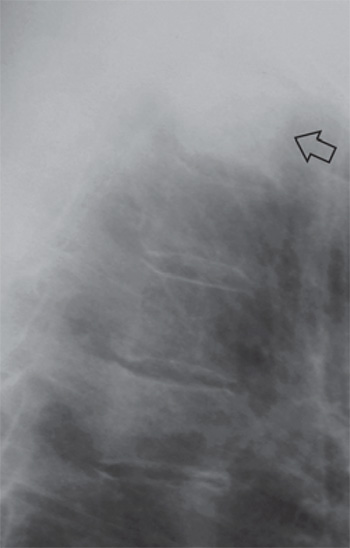
Рисунок 5. Остеобластический метастаз рака молочной железы в грудной позвонок: фрагмент рентгенограммы, выполненной в боковой проекции. Определяется значительное уплотнение структуры позвонка, обусловленное остеосклерозом (см стрелка)
Остеобластические метастазы характерны при раке молочной и предстательной железы. Отметим, что при миеломной болезни также происходят изменения костных структур (рисунок 6).
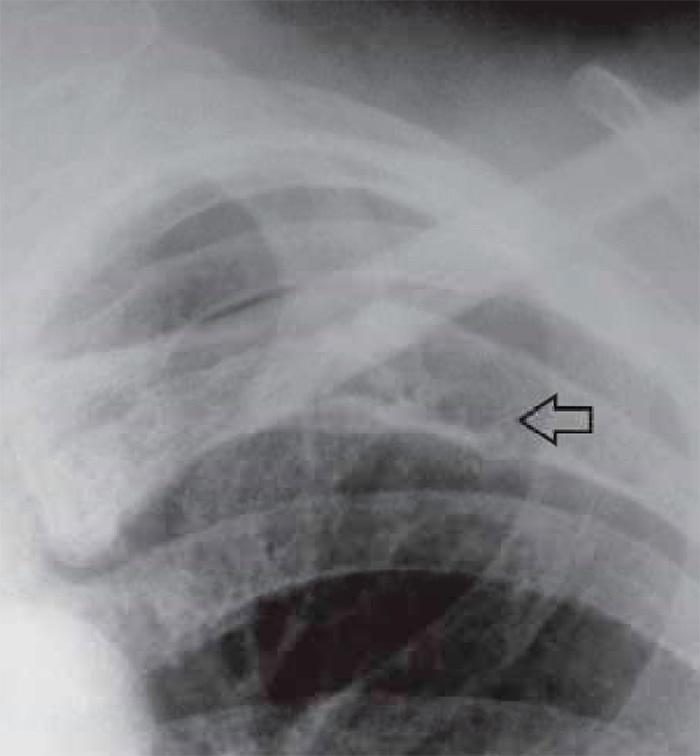
Рисунок 6. Деструкция ребра при миеломной болезни: фрагмент рентгенограммы, выполненной в прямой проекции. Определяется участок деструкции в заднем отрезке V ребра (см стрелка)
В костях грудной клетки могут обнаруживаться эностозы – доброкачественные изменения, представляющие собой островки компактной костной ткани (рисунок 7). Эностозы отличаются от метастазов более четкими контурами тени, а также отсутствием динамики развития. С целью дифференциальной диагностики в этом случае применяется РКТ и гамма-сцинтиграфия скелета.
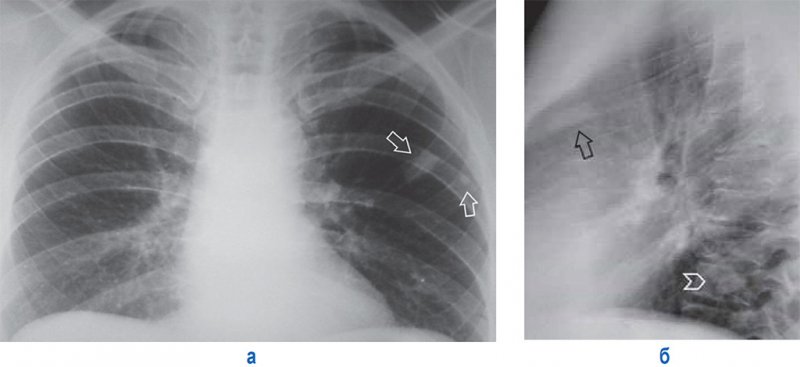
Эностозы ребер и грудного позвонка
Рисунок 7. Эностозы ребер и грудного позвонка. А – рентгенограмма в прямой проекции; Б – рентгенограмма в левой боковой проекции. На снимках определяются уплотнения костной ткани с четкими контурами слева в передних отрезках III и IV ребер (см стрелки), а также в теле VIII грудного позвонка (см указатель)
Иногда за деструкцию костной ткани можно принять последствия резекции ребер (рисунок 8). В этом случае трудности диагностики решаются путем более глубокого анализа рентгенограммы и уточнения анамнеза.
Костная ткань после резекции
Рисунок 8. Состояние костной ткани после резекции ребра. А – рентгенограмма в прямой проекции: справа отсутствует часть заднего отрезка VIII ребра (стрелка). Б – увеличенный фрагмент рентгенограммы А: в месте резекции определяются четкие, склерозированные контуры ребра (см стрелка)
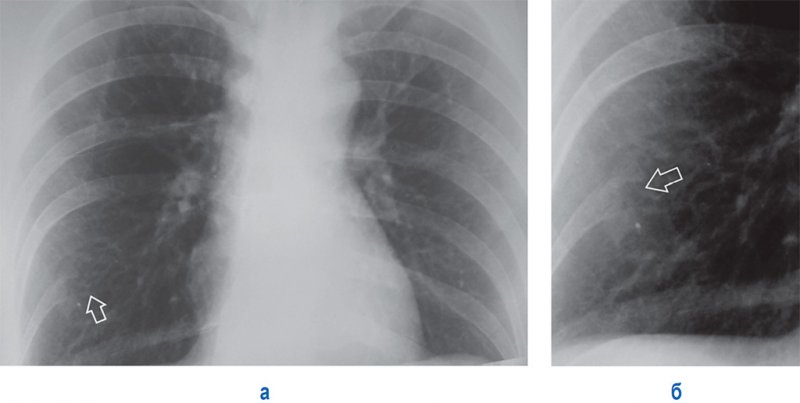
Метастазы в легких при раке щитовидной железы
Рисунок 9. Метастазы в легких при раке щитовидной железы. В обеих легких визуализируются множественные милиарные очаги
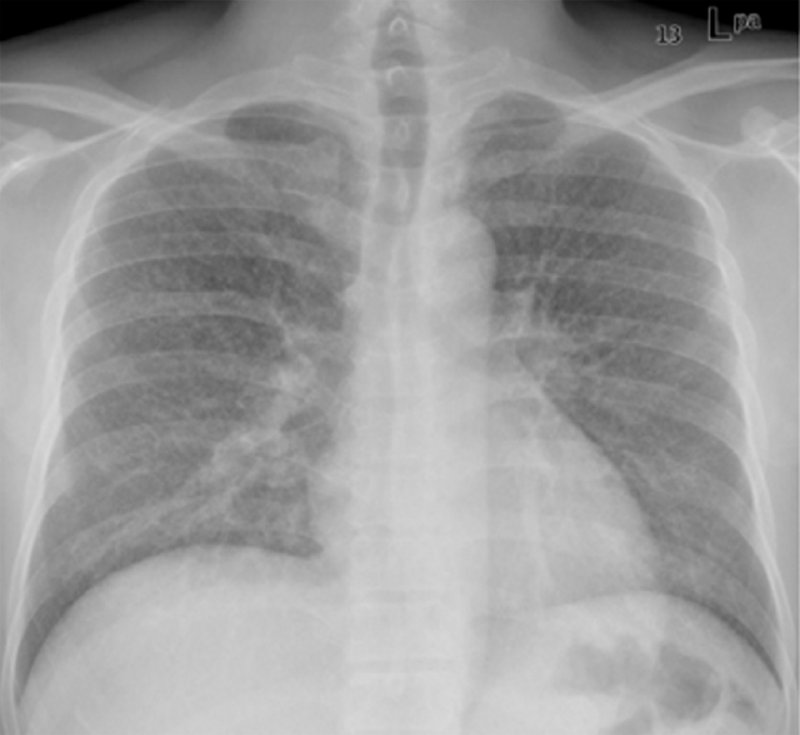
Метастазы в легкие при карциноме шеи
Рисунок 10. Метастазы в легкие при карциноме шеи. В обоих легких определяются множественные полостные образования
Диссеминированный туберкулез легких – клиническая форма, которая характеризуется образованием множественных туберкулезных очагов вследствие гематогенной, лимфогенной или лимфогематогенной диссеминации МБТ, значительной распространенностью процесса (от 3 сегментов до тотального поражения) и двусторонней локализацией.
Особенности патогенеза диссеминированного туберкулеза следующие:
• характерна бактериемия , т. е. циркуляция МБТ в кровеносном русле. Это необходимое условие для гематогенной диссеминации, наблюдающейся в 90% случаях диссеминированного туберкулеза. Реже встречается лимфогенная диссеминация – около 10% случаев. Возможен смешанный путь диссеминации – лимфогематогенный. Бактериемия длится от нескольких дней до нескольких недель;
• массивность инфекции: люди из туберкулезных очагов болеют в 2 раза чаще остальных;
• источником распространения МБТ чаще всего бывают свежие очаги во внутригрудных лимфатических узлах или в легочной ткани или старые кальцинированные очаги, в том числе очаги Гона, внелегочные очаги, прежде всего – в костях и почках;
• провоцирующую роль могут играть физические факторы: гиперинсоляция, резкое охлаждение, неправильное назначение физиотерапевтического лечения;
• необходимо особое состояние макроорганизма. Группами риска по развитию диссеминации являются: 1) люди с функциональной патологией вегетативной нервной системы; 2) больные с хроническими изнуряющими болезнями (сахарный диабет, онкологические заболевания); 3) беременные, женщины в послеродовом периоде, подростки, старики; 4) лица с иммунодефицитными состояниями различной природы, в том числе больные с ВИЧ-инфекцией, наркоманы, больные, получающие цитостатическую, гормональную терапию.
Выделяют три варианта клинического течения диссеминированного туберкулеза:
• острый диссеминированный (милиарный);
Для милиарного туберкулеза характерно массивное обсеменение легких мелкими просовидными однотипными очагами. Очажки размером 2–2,5 мм располагаются по ходу капилляров и имеют преимущественно продуктивный характер. Милиарный туберкулез обычно развивается в результате генерализации инфекции в организме, при этом наряду с легкими поражаются почки, селезенка, печень и другие органы. Но в ряде случаев процесс локализуется преимущественно в легких. Острый диссеминированный (милиарный) туберкулез чаще встречается у детей в раннем возрасте. Острый милиарный туберкулез у взрослых возникает в основном на фоне иммунологической недостаточности.
Клиническая картина. Заболевание начинается с общих нарушений. Состояние больных быстро ухудшается: повышается температура до 39–40 оС, развиваются одышка, тахикардия, цианоз, иногда – желтушное окрашивание кожных покровов. Кашель сухой или с небольшим количеством мокроты. При объективном обследовании – состояние больного тяжелое. Над легочной тканью – тимпанит, дыхание жесткое или ослабленное, немногочисленные сухие и влажные хрипы. Характерны гепато– и спленомегалия. В анализе крови отмечаются: лейкоцитоз, сменяющийся лейкопенией на фоне прогрессирования заболевания, моноцитоз, лимфопения, эозинопения, сдвиг формулы влево, но без токсической зернистости лейкоцитов. СОЭ резко повышена. В моче обнаруживается белок.
Проба Манту по мере прогрессирования болезни становится низкой и отрицательной. МБТ в мокроте обнаруживаются редко.
Рентгенологические изменения в первые дни характеризуются смазанностью легочного рисунка, а затем – его уплотнением в виде мелкопетлистой сетки. Спустя несколько дней появляются множественные однотипные, хорошо отграниченные очаги округлой формы величиной с просяное зерно – милиарные очаги. Они расположены в виде цепочек симметрично и равномерно на всем протяжении легочной ткани.
При нераспознанном милиарном туберкулезе его клинические проявления прогрессируют, количество очагов нарастает, в процесс могут вовлекаться внутренние органы и менингеальные оболочки. В случае отсутствия лечения больные погибают от тяжелой интоксикации и гипоксии. При своевременно начатой специфической терапии прогноз милиарного туберкулеза в большинстве случаев благоприятный.
Подострый гематогенно-диссеминированный туберкулез
Подострый гематогенно-диссеминированный туберкулез характеризуется наличием множественных крупных однотипных очагов, расположенных преимущественно симметрично в верхних отделах легких. Очаги могут сливаться с образованием инфильтратов. При прогрессировании процесса образуются каверны, которые бывают тонкостенными или дырчатыми и располагаются симметрично (штампованные каверны). С образованием каверн происходит присоединение бронхогенного пути распространения инфекции. Для подострого диссеминированного туберкулеза характерны вовлечение в процесс плевры и наличие очагов внелегочных локализаций туберкулеза.
Диссеминированный туберкулез встречается у детей старшего возраста, подростков и взрослых.
Клиническая картина. Заболевание может протекать под маской гриппа, бронхита, пневмонии, иногда начинается с экссудативного плеврита. Отмечаются интоксикационный синдром с субфебрильной или фебрильной температурой, кашель с небольшим количеством слизисто-гнойной мокроты, одышка. Все симптомы нарастают в течение 2 – 4 недель и достигают значительной степени выраженности. Больные могут отмечать повышенную возбудимость, раздражительность, нарушение сна. Иногда первым симптомом заболевания является кровохарканье. В отдельных случаях на первое место выходят симптомы внелегочных локализаций (гортань, почки, придатки матки, кости).
Данные обследования. При осмотре может определяться снижение массы тела больного, бледность с сероватым колоритом кожи. Отмечается укорочение перкуторного звука в верхних отделах легких, в нижних – умеренный тимпанит. Дыхание в верхних отделах жесткое, небольшое количество мелкопузырчатых хрипов на верхушках, в межлопаточном пространстве, шум трения плевры. По мере прогрессирования процесса количество влажных хрипов возрастает. Со стороны крови: анемия, лейкоцитоз до 12–14 ? 109/л, палочкоядерный сдвиг до 7–14%, характерны лимфопения, моноцитоз, СОЭ до 20– 30 мм/ч. Туберкулиновая чувствительность у многих больных гиперергическая. МБТ+ в мокроте. Характерно поражение бронхов, образование внелегочных очагов поражения: туберкулез глаз, костей и суставов, мочеполовых органов.
Течение и исход. Подострый диссеминированный туберкулез имеет наклонность к прогрессирующему течению. При неблагоприятном развитии возможен переход в бронхолобулярную казеозную пневмонию с вовлечением в процесс легочной ткани на всем протяжении, специфическим поражением кишечника и гортани. В доантибактериальную эру процесс заканчивался смертью больных в течение 4–6 мес. В настоящее время при своевременно начатом и полноценном лечении, отсутствии лекарственной устойчивости МБТ прогноз, как правило, благоприятный. Однако полное рассасывание очагов при подостром диссеминированном туберкулезе наблюдается реже, чем при остром процессе.
Хронический гематогенно-диссеминированный туберкулез
Хронический диссеминированный туберкулез на начальном этапе характеризуется появлением немногочисленных очагов симметрично в верхушках обоих легких. Затем происходит апикокаудальное (т. е. сверху вниз) распространение процесса с образованием новых очагов. На поздних этапах образуются полости распада преимущественно в верхних отделах легких с формированием штампованных каверн, расположенных часто симметрично. Характерно наличие внелегочных локализаций. Клинически процесс протекает волнообразно, со сменой периодов обострений и интервалов между ними.
Клиника хронического диссеминированного туберкулеза характеризуется незаметным началом. Отмечаются похудание, утомляемость, небольшие подъемы температуры, покашливание со скудной мокротой. Характерны признаки дисфункции нервной и эндокринной систем. Хронический диссеминированный туберкулез может протекать под маской астматического бронхита. Если заболевание своевременно не выявляется, клинические проявления нарастают: отмечаются одышка, повышение температуры от субфебрильных до фебрильных цифр. Наблюдается синдром, характерный для формирования каверны: влажные хрипы, кашель с мокротой, кровохарканье, появление МБТ, – это 4 признака развивающегося распада. Иногда заболевание дебютирует экссудативным плевритом. Вследствие гематогенной диссеминации МБТ возможны также, одновременно с легкими, поражение эндокринной системы (щитовидная железа, надпочечники) и развитие внелегочных очагов с наиболее частой локализацией специфического поражения в гортани.
Данные обследования. При осмотре больного определяются бледность, похудание, снижение тургора тканей. Иногда наблюдаются явления гипертиреоза: потливость, тахикардия, блеск глаз, лабильность вазомоторов. Перкуторный звук укорочен в верхних отделах легких, в нижних – коробочный звук из-за эмфиземы. В верхних отделах могут выслушиваться сухие и влажные хрипы на фоне ослабленного или бронхиального дыхания, в нижних отделах легких – ослабленное дыхание.
При вспышке хронического диссеминированного туберкулеза и при образовании полостей отмечаются увеличение СОЭ, умеренный лейкоцитоз с небольшим сдвигом влево, возможны моноцитоз и лимфоцитопения. В мокроте часто обнаруживаются МБТ. Туберкулиновые пробы чаще положительные, нормергические.
Рентгенологически характерны двусторонность поражения, полиморфизм очагов: разные их размеры и стадии развития. Обычно в верхних отделах легких очаги более крупные, сливающиеся, могут обнаруживаться каверны. По направлению сверху вниз очаги в легочной ткани уменьшаются по размеру и интенсивности. Выражен интерстициальный склероз, участки фиброза преимущественно в верхних отделах и эмфиземы – в нижних.
Течение и исход. Течение процесса длительное, волнообразное. При своевременно начатой комплексной терапии возможно достижение клинического излечения. При неблагоприятном течении и позднем выявлении процесса хронический диссеминированный туберкулез переходит в двусторонний кавернозный и фиброзно-кавернозный.
Дифференциальная диагностика диссеминированного туберкулеза
Существует около 200 заболеваний различной природы, объединенных рентгенологическим синдромом двусторонней диссеминации. Диссеминированный туберкулез легких в клинической практике наиболее часто приходится дифференцировать со следующими из них.
• Двусторонняя мелкоочаговая пневмония – возникает при гематогенном распространении инфекции в легких, чаще как осложнение гриппа, микоплазменной инфекции, ассоциаций возбудителей (вирусы и бактерии), сепсиса. Характерно острое начало с резко выраженными симптомами интоксикации. В легких выслушиваются многочисленные влажные и сухие хрипы. Рентгенологически определяются различного размера нечетко очерченные тени на фоне усиленного легочного рисунка преимущественно в средних и нижних отделах легких. При адекватной антибактериальной терапии очаги в течение 10–15 дней рассасываются.
• Экзогенный аллергический альвеолит – возникает вследствие вдыхания органической и неорганической пыли (болеют работники птицефабрик, мукомолы и др.). При остром течении симптомы исчезают через 12–24 ч. При хроническом течении прогрессируют одышка, кашель, характерен субфебрилитет. Рентгенонологически – интерстициальные изменения, могут быть милиарные очаги. В исходе формируется ячеистый фиброз, больше выраженный в верхних отделах. При хроническом течении информативна открытая биопсия.
• Пневмокониозы – профессиональные заболевания, связанные с воздействием пыли, сопровождающиеся выраженным фиброзом. В диагностике важен профессиональный анамнез.
• Бронхиолоальвеолярный рак – аденокарцинома из эпителия слизистых желез бронхов. Характерны кашель с обильной пенистой мокротой (до 2 л в сутки и более), одышка, похудание. Рентгенонологически – очаговые тени преимущественно в нижних и средних долях легких с тенденцией к слиянию, интерстициальные изменения. В мокроте могут быть найдены раковые клетки.
• Карциноматоз легких – метастатическое поражение легких при раке легких, желудка, поджелудочной железы, молочной железы, прямой кишки, почек и др. Рентгенонологически – множественные очаговые образования различного генеза и плотности. Может быть сетевидный лимфангит и увеличение внутригрудных лимфатических узлов.
• Саркоидоз. Необходимо дифференцировать диссеминированный туберкулез с саркоидозом II и III cтадий. Во II стадии саркоидоза внутригрудные лимфоузлы увеличены. Характерно усиление легочного рисунка в прикорневых и средних отделах легких, множественные мелкие очаги размером 2,5–5 мм, расположенные симметрично. В III стадии саркоидоза лимфоузлы могут не определяться. Развиваются диффузный пневмосклероз, участки цирроза, эмфизема. При исследовании биопсийной ткани лимфоузлов, легких, слизистой оболочки бронхов можно обнаружить саркоидную гранулему, состоящую из эпителиоидных клеток, гигантских клеток Пирогова – Лангханса без творожистого некроза.
• Коллагенозы – имеют клиническую картину соответствующего заболевания (системная красная волчанка, склеродермия, дерматомиозит, ревматоидный артрит и др.) в сочетании с легочным васкулитом.
• Гемосидероз – идеопатическая бурая индурация легких. Характерны: кровохарканье, ржавая мокрота, боли в грудной клетке, бледность, цианоз, в легких – влажные хрипы. В крови – анемия, анизо– и пойкилоцитоз, ретикулоцитоз. В мокроте – сидерофаги, положительная реакция Кумбса, положительная десфераловая проба. При чрезбронхиальной биопсии легких в альвеолах выявляются сидерофаги. Рентгенонологически – очаги от 1–2 мм до 1–2 см и более в средних и нижних отделах обоих легких. В фазе ремиссии определяется фиброз, мелкие очажки.
• Синдром Гудпасчера – геморрагическая пневмония с нефритом. Характеризуется прогрессирующим кровохарканьем, инфильтратами пятнистой структуры в легких. Характерны сидерофаги в мокроте, изменения в моче – гематурия, цилиндрурия, протеинурия.
• Шоковое легкое – возникает при различных видах тяжелого шока (травматический, кардиогенный, бактериемический, ожоговый). Характерно быстрое развитие дыхательной недостаточности, обильные крепитирующие хрипы, сосудистая недостаточность. Рентгенонологически определяются усиление легочного рисунка и мелкоочаговые изменения преимущественно в нижних отделах легких.
Данный текст является ознакомительным фрагментом.
Читайте также:


