Туберкулез при лейкозе у детей
Лейкоз у детей – злокачественное заболевание крови, характеризующееся опухолевой пролиферацией незрелых клеток-предшественников лейкоцитов. Клинические проявления лейкоза у детей могут включать увеличение лимфатических узлов, геморрагический синдром, боли в костях и суставах, гепатоспленомегалию, поражение ЦНС и др. Диагностике лейкоза у детей способствует развернутый общий анализ крови, проведение стернальной пункции с исследованием пунктата костного мозга. Лечение лейкоза у детей проводится в специализированных гематологических стационарах с помощью химиотерапии, иммунотерапии, заместительной терапии, трансплантации костного мозга.
Общие сведения
Лейкоз у детей (лейкемия) – системный гемобластоз, сопровождающийся нарушением костномозгового кроветворения и замещением нормальных клеток крови незрелыми бластными клетками лейкоцитарного ряда. В детской онкогематологии частота лейкозов составляет 4-5 случаев на 100 тыс. детей. Согласно статистике, острый лейкоз является самым частым онкологическим заболеванием детского возраста (примерно 30%); наиболее часто рак крови поражает детей в возрасте 2-5 лет. Актуальной проблемой педиатрии служит наблюдаемая в последние годы тенденция к росту заболеваемости лейкозами среди детей и сохраняющаяся высокая летальность.

Причины лейкоза у детей
Некоторые аспекты развития лейкоза у детей до настоящего времени остаются неясными. На современном этапе доказано этиологическое влияние радиационного излучения, онкогенных вирусных штаммов, химических факторов, наследственной предрасположенности, эндогенных нарушений (гормональных, иммунных) на частоту возникновения лейкоза у детей. Вторичный лейкоз может развиться у ребенка, перенесшего в анамнезе лучевую или химиотерапию по поводу другого онкологического заболевания.
На сегодняшней день механизмы развития лейкоза у детей принято рассматривать с точки зрения мутационной теории и клоновой концепции. Мутация ДНК кроветворной клетки сопровождается сбоем дифференцировки на стадии незрелой бластной клетки с последующей пролиферацией. Таким образом, лейкозные клетки – есть не что иное, как клоны мутировавшей клетки, неспособные к дифференцировке и созреванию и подавляющие нормальные ростки кроветворения. Попадая в кровь, бластные клетки разносятся по всему организму, способствуя лейкемической инфильтрации тканей и органов. Метастатическое проникновение бластных клеток через гематоэнцефалический барьер приводит к инфильтрации оболочек и вещества головного мозга и развитию нейролейкоза.
Отмечено, что у детей с болезнью Дауна лейкоз развивается в 15 раз чаще, чем у других детей. Повышенный риск развития лейкоза и других опухолей имеется у детей с синдромами Ли-Фраумени, Клайнфельтера, Вискотт-Олдрича, Блума, анемией Фанкони, первичными иммунодефицитами (Х-сцепленной агаммаглобулинемией, атаксией-телеангиэктазией Луи-Барр и др.), полицитемией и др.
Классификация лейкоза у детей
На основании продолжительности заболевания выделяют острую (до 2-х лет) и хроническую (более 2-х лет) формы лейкоза у детей. У детей в абсолютном большинстве случаев (97%) встречаются острые лейкозы. Особую форму острого лейкоза у детей представляет врожденный лейкоз.
С учетом данных морфологических характеристик опухолевых клеток острые лейкозы у детей делятся на лимфобластные и нелимфобластные. Лимфобластный лейкоз развивается при бесконтрольной пролиферации незрелых лимфоцитов - лимфобластов и может быть трех типов: L1 - с малыми лимфобластами; L2 – с большими полиморфными лимфобластами; L3 - с большими полиморфными лимфобластами с вакуолизацией цитоплазмы. По антигенным маркерам различают 0-клеточные (70-80%), Т-клеточные (15-25%) и В-клеточные (1-3%) острые лимфобластные лейкозы у детей. Среди острых лимфобластных лейкозов у детей чаще встречается лейкоз с клетками типа L1.
В ряду нелимфобластных лейкозов, в зависимости от преобладания тех или иных бластных клеток, различают миелобластный малодифференцированный (M1), миелобластный высокодифференцированный (М2), промиелоцитарный (М3), миеломонобластный (М4), монобластный (М5), эритромиелоз (М6), мегакариоцитарный (М7), эозинофильный (М8), недифференцированный (М0) лейкоз у детей.
В клиническом течении лейкоза у детей выделяют 3 стадии, с учетом которых выстраивается лечебная тактика.
- I – острая фаза лейкоза у детей; охватывает период от манифестации симптомов до улучшения клинико-гематологических показателей в результате проводимой терапии;
- II – неполная или полная ремиссия. При неполной ремиссии отмечается нормализация гемограммы и клинических показателей; количество бластных клеток в пунктате костного мозга составляет не более 20%. Полная ремиссия характеризуется наличием в миелограмме не более 5% бластных клеток;
- III - рецидив лейкоза у детей. На фоне гематологического благополучия появляются экстрамедуллярные очаги лейкозной инфильтрации в нервной системе, яичках, легких и др. органах.
Симптомы лейкоза у детей
В большинстве случаев клиника лейкоза развивается исподволь и характеризуется неспецифическими симптомами: утомляемостью ребенка, нарушением сна, снижением аппетита, оссалгиями и артралгиями, немотивированным повышением температуры тела. Иногда лейкоз у детей манифестирует внезапно с интоксикационного или геморрагического синдрома.
У детей, страдающих лейкозом, отмечается выраженная бледность кожных покровов и слизистых оболочек; иногда кожа приобретает желтушный или землистый оттенок. Вследствие лейкемической инфильтрации слизистых оболочек у детей нередко возникают гингивит, стоматит, тонзиллит. Лейкемическая гиперплазия лимфатических узлов проявляется лимфаденопатией; слюнных желез – сиаладенопатией; печени и селезенки – гепатоспленомегалией.
Для течения острого лейкоза у детей типичен геморрагический синдром, характеризующийся кровоизлияниями в кожу и слизистые, гематурией, носовыми, маточными, желудочно-кишечными, легочными кровотечениями, кровоизлияниями в полость суставов и др. Закономерным спутником острого лейкоза у детей является анемический синдром, обусловленный угнетением эритропоэза и кровотечениями. Выраженность анемии у детей зависит от степени пролиферации бластных клеток в костном мозге.
Кардиоваскулярные расстройства при лейкозах у детей могут выражаться развитием тахикардии, аритмии, расширением границ сердца (по данным рентгенографии органов грудной клетки), диффузными изменениями миокарда (по данным ЭКГ), снижением фракции выброса (по данным ЭхоКГ).
Интоксикационный синдром, сопровождающий течение лейкоза у детей, протекает со значительной слабостью, лихорадкой, потливостью, анорексией, тошнотой и рвотой, гипотрофией. Проявлениями иммунодефицитного синдрома при лейкозе у детей служит наслоение инфекционно-воспалительных процессов, которые могут принимать тяжелое, угрожающее течение. Гибель детей, страдающих лейкозом, нередко происходит вследствие тяжелой пневмонии или сепсиса.
Крайне опасным осложнением лейкоза у детей является лейкемическая инфильтрация головного мозга, мозговых оболочек и нервных стволов. Нейролейкоз сопровождается головокружением, головной болью, тошнотой, диплопией, ригидностью затылочных мышц. При инфильтрации вещества спинного мозга возможно развитие парапареза ног, нарушения чувствительности, тазовых расстройств.
Диагностика лейкоза у детей
Ведущая роль в первичном выявлении лейкозов у детей принадлежит педиатру; дальнейшее обследование и ведение ребенка осуществляется детским онкогематологом. Основу диагностики лейкозов у детей составляют лабораторные методы: исследование периферической крови и костного мозга.
Стернальная пункция и исследование миелограммы являются обязательными в диагностике лейкоза у детей. Решающим аргументом в пользу заболевания служит содержание бластных клеток от 30% и выше. При отсутствии четких данных за лейкоз у детей по результатам исследования костного мозга, прибегают к трепанобиопсии (пункции подвздошной кости). Для определения различных вариантов острого лейкоза у детей выполняются цитохимические, иммунологические и цитогенетические исследования. С целью подтверждения диагноза нейролейкоза проводится консультация детского невролога и детского офтальмолога, люмбальная пункция и исследование цереброспинальной жидкости, рентгенография черепа, офтальмоскопия.
Вспомогательное диагностическое значение имеют УЗИ лимфатических узлов, УЗИ слюнных желез, УЗИ печени и селезенки, УЗИ мошонки у мальчиков, рентгенография органов грудной клетки, КТ у детей (для выявления метастазов в различных анатомических регионах). Дифференциальную диагностику лейкозов у детей следует проводить с лейкозоподобной реакцией, наблюдаемой при тяжелых формах туберкулеза, коклюше, инфекционном мононуклеозе, цитомегаловирусной инфекции, сепсисе и имеющей обратимый транзиторный характер.
Лечение лейкоза у детей
Дети с лейкозами госпитализируются в специализированные учреждения онкогематологического профиля. В целях профилактики инфекционных осложнений ребенок помещается в отдельный бокс, условия в котором максимально приближенны к стерильным. Большое внимание уделяется питанию, которое должно быть полноценным и сбалансированным.
Основу лечения лейкозов у детей составляет полихимиотерапия, направленная на полную эрадикацию лейкозного клона. Протоколы лечения, используемые при острых лимфобластных и миелобластных лейкозах, различаются комбинацией химиопрепаратов, их дозами и способами введения. Поэтапное лечение острого лейкоза у детей предполагает достижение клинико-гематологической ремиссии, ее консолидацию (закрепление), поддерживающую терапию, профилактику или лечение осложнений.
В дополнение к химиотерапии может проводиться активная и пассивная иммунотерапия: введение лейкозных клеток, вакцины БЦЖ, противооспенной вакцины, интерферонов, иммунных лимфоцитов и др. Перспективными методами лечения лейкоза у детей служит трансплантация костного мозга, пуповинной крови, стволовых клеток.
Симптоматическая терапия при лейкозах у детей включает переливание эритроцитарной и тромбоцитарной массы, проведение гемостатической терапии, антибиотикотерапию инфекционных осложнений, дезинтоксикационные мероприятия (внутривенные инфузии, гемосорбцию, плазмосорбцию, плазмаферез).
Прогноз лейкоза у детей
Перспективы развития заболевания определяются многими факторами: возрастом возникновения лейкоза, цитоиммунологическим вариантом, стадией диагностирования и т. д. Худший прогноз следует ожидать у детей, заболевших острым лейкозом в возрасте до 2-х лет и старше 10-ти лет; имеющих лимфаденопатию и гепатоспленомегалию, а также нейролейкоз на момент установления диагноза; Т- и В-клеточные варианты лейкоза, бластный гиперлейкоцитоз. Прогностически благоприятными факторами служат острый лимфобластный лейкоз L1 типа, раннее начало лечения, быстрое достижение ремиссии, возраст детей от 2 до 10 лет. У девочек с острым лимфобластным лейкозом вероятность излечение несколько выше, чем у мальчиков.
Отсутствие специфического лечения лейкоза у детей сопровождается 100%-ной летальностью. На фоне современной химиотерапии пятилетнее безрецидивное течение лейкоза отмечается у 50-80% детей. О вероятном выздоровлении можно говорить после 6-7 лет отсутствия рецидива. Во избежание провокации рецидива детям не рекомендуется физиотерапевтическое лечение, изменение климатических условий. Вакцинопрофилактика проводится по индивидуальному календарю с учетом эпидемической ситуации.
Лейкоз у детей характеризуется раковым разрастанием незрелых патогенов – предшественников лейкоцитов. Патология носит злокачественный характер. Симптомы при лейкозе ярко выражены – боли в суставах, нарушения в работе центральной нервной системы, увеличение лимфатических узлов и другие. Для подтверждения диагноза у ребёнка рекомендуется взять кровь на анализ основных гематогенных показателей и пункцию костного мозга. Лечение проводится с применением новейших методик современной медицины с использованием основных – химиотерапии и лучевой терапии. Пострадавшему требуется находиться в стационаре под наблюдением врача весь курс терапии.
Характеристика заболевания у детей
Лейкемия, или белокровие, у детей представляет собой злокачественное заболевание крови, которое вызывает сбой в формировании клетки. Клетка-зародыш не проходит весь цикл развития и остаётся в стадии бласта. Здоровые лейкоциты в процессе деления замещаются атипичными патогенами. Бластный слой постепенно полностью вытесняет нормальный лейкоцитарный ряд.
Замещение аномальными клетками здоровых называется лейкозом. Опухоль при образовании в определённом участке начинает активно увеличиваться. Болезнь имеет выраженный злокачественный характер. Опухолевый процесс отличается быстрым распространением по организму с кровотоком. Метастазирование тканей происходит быстро, особенно у детей.
Прекратить разрастание раковых клеток поможет воздействие специальных лекарственных препаратов и другие лечебные методики. Самостоятельное прекращение аномального процесса невозможно.
Детский лейкоз отличается агрессивным характером. Метастазы распространяются по крови очень быстро, поражая ткани, и возникают вторичные очаги, патологии. Лечение лейкоза на ранней стадии всегда заканчивается положительно. На более поздних сроках развития также можно вылечить болезнь, но процесс затягивается. Ребёнок легче переносит лечебные процедуры и выполняет клинические рекомендации врача беспрекословно, что значительно повышает шанс на выздоровление.
Дети от 2 до 5 лет страдают лейкозом чаще. Но есть примеры в медицинской практике возникновения болезни у грудных детей до года и у подростков. В основном диагностируется острый лейкоз со стремительно проявляющимися признаками. Педиатрия ищет варианты предотвращения детской заболеваемости раком крови и раннего выявления болезни.
Причины развития болезни у детей
Риск появления болезни в детском возрасте врачи связывают с клеточной мутацией лейкоцитарного ряда. Наряду с этим выделяют следующие причины, провоцирующие развитие патологии:
- Наследственная предрасположенность.
- Этиология воздействия радиационного излучения.
- Присутствие вируса, способного вызвать онкологию.
- Приём специфичных лекарственных препаратов.
- Эндогенное нарушение в хромосомном ряду клеток – синдром Дауна, синдром Ли-Фраумени и другие.
- Лучевая терапия с химиотерапией, назначенные для лечения онкологического заболевания другого органа, могут вызвать лейкоз.
- Отсутствие растительной клетчатки в рационе ребёнка.
- Воздействие токсичных и канцерогенных веществ.
- Проживание в неблагоприятной экологической местности.
Спровоцировать заболевание может любой фактор или совокупность нескольких одновременно.
Классификация болезни
Классификация болезни проходит в зависимости от времени протекания онкологического процесса, клеточного состава опухоли и структурных характеристик.
Согласно скорости развития патологии выделяют два вида – острый лейкоз (развивается до 2 лет) и хронический тип (развитие болезни идет свыше 2 лет). Иногда врачи используют ещё один термин в медицинской практике – врождённая лейкемия.
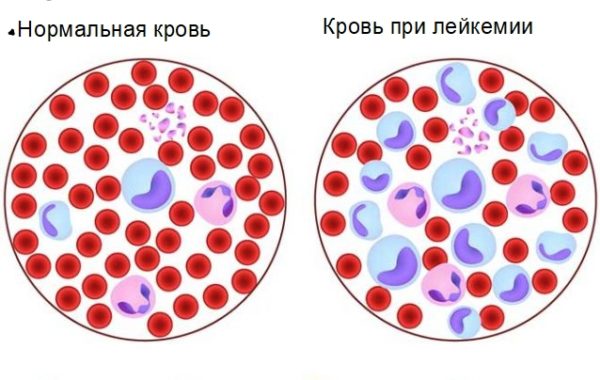
Острая форма лейкемии делится согласно структурной характеристике на лимфобластный и нелимфобластный тип. Лимфобластный рак проявляется стремительным делением аномальных лимфоцитов. Выделяют три типа заболевания:
- С малыми лимфобластами (L1);
- Содержащих крупные полиморфные лимфобласты (L2);
- С крупными полиморфными лимфобластами, способными отделять цитоплазму внутри клеточного тела (L3).
В зависимости от наличия антигенных маркеров есть такие виды – О-клеточный, Т-клеточный и В-клеточный. У детей чаще диагностируют О-клеточный тип лейкоза с клетками типа L1 – до 80% всех случаев.
Нелимфобластный лейкоз отличается клеточным составом нескольких типов. В этой группе выделяют следующие типы:
- Миелобластный малодифференцированный (М1), недифференцированный (М0) и высокодифференцированный (М2) виды.
- Промиелоцитарный тип (М3).
- Миеломонобластный (М4) и монобластный (М5) лейкозы.
- Эритромиелоз (М6).
- Мегакариоцитарный (М7) лейкоз.
- Эозинофильная (М8) форма.
Учёные выделяют ещё две формы лейкоза:
- Лимфоцитарный лейкоз характеризуется активным размножением лимфоцитов.
- Миелоидная форма отличается активным делением гранулоцитов.
Острый бифенотипический лейкоз отличается от остальных наличием маркеров, характерных для лимфоидной и миелоидной формы.

Клиника развития болезни проходит определённые этапы развития:
- Первая стадия считается острой фазой, определяемой выражением признаков заболевания до начала симптомов улучшений после проведения курсов терапии.
- Вторая стадия определяет наличие частичной или полной ремиссии лечения болезни.
- Третий этап – стадия рецидива.
Признаки болезни у детей
Лейкоз развивается в детском организме за короткий промежуток времени. Основной симптом наличия болезни – нарушение гематогенной структуры крови. Проявляется на начальной стадии мутации клеток. Выявить этот признак, к сожалению, удаётся только при проведении лабораторной диагностики.
Симптомы у детей не всегда характеризуют болезнь, часто напоминают другие заболевания:
- Больной становится вялым, быстро устаёт после физической нагрузки.
- Нарушается режим сна или наступает бессонница.
- Снижение либо полное отсутствие аппетита.
- Появляется боль в области костей и суставов.
- Температура тела повышается до термальных показателей.
Возникают признаки интоксикационного или геморрагического синдрома:
- Слизистая с кожными покровами принимают бледный или желтушный цвет.
- В полости рта развиваются инфекционные болезни – гингивит, тонзиллит или стоматит.
- Начинается увеличение лимфатических узлов, печени с селезёнкой и слюнных желёз.
- Возможна нехарактерная сыпь на кожных покровах.
- Возникает капиллярное кровоизлияние в верхние слои дермы.
- Кровяные выделения из носовой полости.

- Кровоизлияния внутренних органов.
- Хроническая анемия крови.
- Первые признаки нарушения ритма сердца.
- Лихорадочное состояние.
- Повышенное потоотделение.
- Потеря веса.
- Приступы тошноты с рвотными позывами.
- Задержки в физическом и умственном развитии.
- Внутренние воспаления.
- Сильные головные боли, сопровождающиеся головокружением.
- Отсутствие чувствительности в мышцах и нервных окончаниях.
Опасно для жизни ребёнка распространение метастазов в ткани головного мозга, что может привести к смерти.
Диагностика заболевания
Распознать сверхранний признак болезни возможно только при проведении расширенного обследования организма ребёнка. Ранние стадии патологии протекают обычно бессимптомно, что усложняет выявление болезни. Диагностировать первые проявления лейкоза приходится педиатру. При первых сомнениях больной направляется к онкологу на подтверждение диагноза.
Диагностика патологии включает лабораторные и инструментальные процедуры:
- Общий анализ крови позволяет обнаружить анемию, тромбоцитопению, лейкоцитоз, отклонения в показателях СОЭ, базофилов с эозинофилами и ретикулоцитопению.
- Пункция и миелограмма костного мозга может определить уровень бластных клеток – наличие лейкоза определяется при показателях, превышающих 30%.
- Уточнённые данные определяют при помощи трепанобиопсии.
- Также рекомендуется делать цитохимические, цитогенетические и иммунологические обследования.
- Ультразвуковое исследование органов брюшной полости и малого таза позволят выявить нарушения в деятельности органов.
- Компьютерная томография позволяет выявить наличие метастазов в организме.
- Рентгенография черепа выявит нарушения в структуре тканей головного мозга.
- Ребёнок направляется на обследование к узким специалистам – неврологу и офтальмологу.
Лечение детского лейкоза
На ранних сроках болезнь излечима, но присваивается инвалидность после лейкоза. Больные находятся в специализированном онкологическом центре. Ребёнку требуются стерильные условия, которые выполняются в специальном лечебном боксе. Протокол лечения требует индивидуального подхода к каждому маленькому пациенту при назначении лекарственных доз. Пока ребёнок лечится, для него подбирается сбалансированный и полноценный рацион питания.
Лечат рак при помощи полихимиотерапии, которая блокирует разрастание опухолевых клеток. Используются лекарственные препараты из группы цитостатиков. Дозировка подбирается согласно проводимому этапу лечения. На первом этапе перед врачами стоит цель привести болезнь к ремиссии. Затем идет этап закрепления ремиссионного периода. После этого рекомендуется провести поддерживающую терапию с профилактическими мерами для предотвращения рецидива. При выявлении осложнений после лечения назначается соответствующая терапия по купированию симптомов.
Дополнительно проводится профилактика лечения – проведение прививочного режима – БЦЖ, от оспы, ввод лейкозных клеток с лимфоцитами, интерферона и другие.
При осложнениях болезни ребёнку проводится трансплантация костного мозга с пересадкой донорских стволовых клеток.
Также назначается курс терапии железодефицитной анемии и других нарушений в структуре крови, антибактериальные препараты для купирования инфицирования организма. Возможно проведение переливания крови и лимфы.
Чтобы предотвратить рецидив, маленький пациент находится под наблюдением врача до конца жизни после лечения.
Прогноз выживаемости
Прогноз жизни у детей зависит от возраста, стадии выявления болезни, физических показателей организма и самочувствия пациента. Неблагоприятный прогноз присутствует:
- У маленьких детей до 2 лет и у школьников после 10 лет;
- Наличие лимфаденопатии с гепатоспленомегалией;
- Лечение проходит с присутствием нейролейкоза;
- Т- и В-клеточный тип заболевания.
Положительный результат после лечения наблюдается у детей в периоде от 2 до 10 лет и при раннем выявлении патологии. У девочек шанс на выздоровление выше.
Если не лечить болезнь, наступает смерть. Поэтому рекомендуется обязательно обращаться к врачу, не тратить время на сомнительные народные методы.
Отсутствие рецидива на протяжении 7 лет говорит о полном выздоровлении ребёнка, но наблюдение снимать нельзя. Профилактика вакцин составляется индивидуально вакцинологом с учётом истории болезни.

Общая информация о лейкозе
Заболевание характеризуется дефектом кроветворения в костном мозге. Там, где должны созревать защитные белые тельца (лейкоциты), образуются бластные клетки, недозревшие и не способные выполнять свои функции.
Попадая в кровь, такие форменные элементы нарушают нормальное клеточное соотношение, проникают во многие органы и скапливаются там. При попадании в головной мозг недозревшие лейкоциты провоцируют развитие нейролейкоза – поражения мозговых оболочек и нервных структур.
Лейкоз крови вносит большой вклад в детскую смертность.
Провоцирующие факторы
Причины возникновения патологии изучены не полностью. Предполагается влияние генетических факторов, вирусных инфекций. Бывают случаи наследования онкогенов, которые проявляют активность уже в перинатальном периоде.
По статистике однояйцевые близнецы чаще страдают лейкозом крови, нежели разнояйцевые. Это подтверждает влияние наследственного фактора как основной причины. Риск развития патологии высок у детей с такими наследственными заболеваниями, как синдром Блума, болезнь Дауна, первичный иммунодефицит, синдром Клайнфельтера и пр.
Зафиксирован высокий процент заболевших среди людей, перенесших облучение из-за ядерных взрывов на ЧАЭС и в Хиросиме.
Лейкемия может возникать на фоне проведенной лучевой или химиотерапии, назначенной для лечения других онкологических заболеваний.
Виды, типы и стадии
Опираясь на морфологию атипичных клеток, выделяют два вида патологии:
Лимфобластный лейкоз - характеризуется бесконтрольным распространением бластных клеток, которые могут быть малыми, большими, полиморфными. В детском возрасте чаще встречается острая форма патологии. Вероятность развития у малышей хронического лимфобластного лейкоза ничтожно мала.
По признаку антигенной специфичности лимфобластный лейкоз подразделяют на три типа:
- Т-клеточный. Составляет до четверти случаев заболевания.
- Нуль-клеточный. Встречается в 70-80%.
- В-клеточный. Самый редкий (до 3%).
В некоторых случаях могут диагностировать лейкоз неуточненного типа, но обычно он встречается у взрослых пациентов.
Нелимфобластный лейкоз - характеризуется поражением миелоидного ростка крови, что является причиной быстрого размножения измененных лейкоцитов. В соответствии с морфологией клеточных элементов, патологию подразделяют на несколько разновидностей:
- М 0 - недифференцированный лейкоз у детей;
- М 1 – малодифференцированный;
- М 2 – высокодифференцированный;
- М 3 – промиелоцитарный;
- М 4 – миеломонобластный;
- М 5 – монобластный;
- М 6 – эритромиелоцитоз;
- М 7 – мегакариоцитарный лейкоз;
- М 8 – эозинофильный.
Нелимфобластный лейкоз диагностируется у детей в 15-25% от общего числа заболевших. Характерен для более старших пациентов, имеющих в анамнезе противоопухолевую терапию, синдром Блума или анемию Фанкони.
Клиническая картина зависит от стадии развития болезни:
Это влияет и на клиническую симптоматику, которая может существенно измениться с течением времени.
Симптомы
Первые признаки лейкоза проявляются резко или постепенно, но в большинстве случаев лейкемия у детей сопровождается внезапным повышением температуры, слабостью, кровотечениями, часто повторяющимися инфекционными заболеваниями.
Начинаясь постепенно, лейкоз может сопровождаться следующими симптомами:
- боль в мышцах, суставах, костях;
- упадок сил, усталость;
- потеря аппетита, тошнота;
- снижение веса;
- плохой сон;
- скачки температуры;
- гипергидроз;
- головная боль.
Такие признаки входят в структуру интоксикационного синдрома.
Нередко болезнь сопровождается сыпью на коже, кровоизлияниями во внутренние органы, выделением крови с мочой. Так проявляется геморрагический синдром.
Кроме того, патология может сопровождаться кардиоваскулярным синдромом, который проявляется в учащении пульса, нарушении сердечного ритма, лабильностью артериального давления, вазомоторными реакциями. Отклонения от нормы фиксируются на ЭКГ.
Опасным признаком лейкемии считается иммунодефицитный синдром. На фоне патологического снижения защитных функций организм ребенка не может справляться с постоянными инфекциями, развиваются тяжелые формы воспаления, сепсис.
При внешнем осмотре и физикальном обследовании можно отметить наличие следующих признаков:
- вялость, апатия, быстрая утомляемость;
- одышка;
- бледность кожного покрова и слизистых с кровоподтеками;
- увеличение размеров лимфатических узлов, селезенки, печени.
По мере прогрессирования болезни симптомы становятся более выраженными.
Анализы при лейкозе
В большинстве случаев заподозрить острый лейкоз можно по характерным изменениям общего анализа крови. В этом случае ребенок оперативно направляется на прием к онкогематологу для дальнейшей диагностики - расширенной гемограммы и миелограммы.
Анализ периферической крови при лейкозе показывает следующие отклонения:
- нормоцитарная анемия;
- снижение количества тромбоцитов;
- ретикулоцитопения;
- повышение скорости оседания эритроцитов;
- перекос количества лейкоцитов, свдиг формулы влево;
- бластемия;
- критическое снижение эозинофилов и промежуточных видов белых кровяных клеток.
Если показатели гемограммы в норме, но клинические признаки вызывают подозрение, то онкогематолог назначает комплекс дополнительных исследований: обнаружение специфических маркеров, цитохимию.
Окончательно определиться с диагнозом поможет миелограмма. Для микроскопического исследования добывают пунктат костного мозга, в котором отражается состав миелоидной ткани. Если показатель лейкобластных клеток превышает 30%, то лейкоз подтверждается.
Кроме миелограммы диагностической ценностью обладают цитохимическое исследование, цитогенетический, иммунологический анализы.
При появлении первых признаков осложнений лейкоза, включая поражение структур нервной системы, ребенку назначаются обследование у невролога, рентген головы, офтальмоскопия, пункция спинномозговой жидкости.
Для определения лейкозной инфильтрации внутренних органов проводят УЗИ, МРТ, КТ, радиоизотопное сканирование.
Терапия заболевания
Лечение детей с диагнозом "острый лейкоз" проводится исключительно в стационарных условиях. Ребенка госпитализируют в стерильные блоки онкологического отделения, где создают условия для защиты организма от вирусов и бактерий.
Устранить лейкозные клетки помогает химиотерапия. Это единственно эффективное лечение, которое дает шансы на выживание. В зависимости от вида и стадии лейкемии, применяются разные схемы химиотерапии, различные дозировки, способы введения и сочетания препаратов.
Питание больного ребенка должно быть полноценным и сбалансированным по составу на протяжении всего лечения и дальнейшей жизни.
Назначить адекватную терапию может только врач после изучения анализов при лейкозе и глубокой диагностики.
Добившись стойкой ремиссии, лечение повторяют каждые 2 месяца с целью профилактики рецидивов.
Для устранения выраженности симптомов параллельно могут проводить переливание донорской крови, введение антибактериальных и кровоостанавливающих средств, очищение крови (плазмаферез).
Прогноз
Смертность детей от лейкоза высока. Шансы на выздоровление во многом зависят от оперативности диагностики и начатого лечения. Своевременная терапия лимфоидного и миелобластного лейкоза дают хороший прогноз, у ребенка есть шансы на стойкую ремиссию и даже полное избавление от болезни.
Спрогнозировать течение болезни помогают следующие факторы:
- возрастная категория - лечению легче поддаются дети от 2 до 10 лет;
- пол - у девочек шансы выше;
- стадия болезни;
- вид лейкоза - самыми опасными считаются В и Т-клеточный лейкоз миелобластного типа.
Отсутствие своевременного и адекватного лечения заканчивается летальным исходом. Кроме того, риски значительно повышаются при туберкулезе, пневмонии, инфекционном мононуклеозе, ЦМВ инфекции.
Шансы на выздоровление увеличиваются многократно, если после перенесенной химиотерапии у ребенка наблюдается стойкая ремиссия на протяжении более 6 лет.
Рекомендации
Здоровье ребенка должно быть под строгим контролем родителей. Любые изменения общего состояния - поведения, самочувствия, аппетита - должны выявляться своевременно. При наличии сомнений следует обращаться к педиатру, который выполнит первичную диагностику и направит малыша для дальнейшего обследования к узким специалистам: гематологу, онкологу, неврологу и пр.
Только оперативная госпитализация и безотлагательная терапия могут дать малышу шансы на выздоровление. Прогноз для дальнейшей жизни ребенка можно сделать только после проведения полной и глубокой диагностики, которая включает в себя стернальную пункцию.
Чтобы предотвратить рецидивы заболевания, детям рекомендуется избегать физиотерапевтических процедур, смены климата, инфекционной патологии, стрессовых факторов.
Лейкоз крови – не приговор, если предпринять максимум мер по его лечению и профилактике рецидивов. Современные химиопрепараты в более чем 50% случаев останавливают развитие патологии на срок до 5 лет.
Читайте также:


