У мужа очаговый туберкулез
Очаговый туберкулёз лёгких-опасное заболевание микробной этиологии, которое встречается среди населения планеты, независимо от климатических условий. Данное заболевание считается социальным так как образ жизни и воздействие неблагоприятных внешних факторов главным образом влияют на течение болезни. По статистике, мужчины болеют чаще женщин. Возрастная группа заболевания— люди от 18 до 45 лет.
Характеристика возбудителя
Возбудителем заболевания является Mycobacterium Tuberculosis-палочка, выделенная в 1882 году Робертом Кохом. С того момента день открытия микроорганизма считается всемирным днём борьбы с туберкулёзом.
Микобактерии кислотоустойчивы, что представляет сложность при микроскопической диагностике. Они неподвижны, не образуют спор. За счет сложного строения клеточной стенки, Mycobacterium Tuberculosis устойчив к спиртам и щелочам, фагоцитозу.
Микроорганизм требователен к питательным средам и имеет медленный рост.
Источником инфекции является человек только с открытой формой туберкулёза; животное, для которого характерен иной штамм бактерии-M. Bovis. Заражение происходит аспирационным путём (путь передачи воздушно-капельный и воздушно-пылевой), алиментарным (пути передачи пищевой и контактно-бытовой), контактным (через прямой или непрямой контакт) и вертикальным механизмом передачи. Основным путём всё же считается воздушно-капельный поскольку таким образом один больной способен заразить от сорока и более человек.
Факторы, способствующие инфицированию:
- массивность бактериовыделения;
- время контакта с больным;
- близость контакта и объем помещения.
Статистика такова, что к сорокалетнему возрасту около 70-90% население России инфицированы. В 10% случаев, развивается туберкулёз. Лечить заболевание становится с каждым годом всё сложнее, поскольку легочной туберкулез приобретает устойчивость к антибиотикотерапии.
Для прослеживания динамики развития заболевания используется проба Манту, а на 2-5 день после рождения ребенка проводится специфическая профилактика- постановка БЦЖ.
Патогенез очагового туберкулеза

Воспалительный процесс чаще всего возникает симметрично в верхушках лёгких или их латеральных областях. Вначале воспалительный процесс формируется на слизистой бронхов, ткань отекает и процесс поражает мелкие веточки бронхов. Для заболевания характерно появление образование творожистого вида, которое при последующем прогрессировании болезни переходит на паренхиму лёгкого. При подозрении на очаговый туберкулёз лёгкого стоит немедленно обратиться к специалисту.
Причины очагового туберкулеза
Характеристика очагового туберкулеза
Очаговый туберкулёз лёгких чаще всего встречается двух типов: мягкоочаговый и хронический фиброзно-очаговый. Особенностью заболевания является то, что патогенная клетка приобрела резистентность (устойчивость) из-за некачественной медикаментозной терапии. При воспалительном процессе возникает очаг туберкулёза в виде бугорков. При обострении, микроорганизмы, содержащиеся в бугорках, распространяются по организму, что приводит в дальнейшем к патологии бронхов, дыхательной системы. Если очаговый туберкулёз в фазе инфильтрации, происходит испражнение микроорганизмов в окружающую среду с капельками кашля, мокротой.
Классификация очагового туберкулеза
Рубцовые ткани образуются в результате фиброзно-очаговой формы. В фазе уплотнения воспалительного процесса нет. Симптоматика базируется на откладывании солей кальция, в результате чего происходит отвердевание тканей.
При мягкоочаговой форме лёгкое распадается на несколько полостей, при этом обнаруживается локальный инфильтрат. Очаговый туберкулёз в стадии инфильтрации лечится благодаря препаратам, действие которых направлено на рассасывание полостей и устранение воспаления. При распаде лёгкого возможно образование полостей, остатки тканей выводятся с мокротой, в которой присутствует кусочки ткани. Туберкулёз вызывает очаговый абсцесс мягких тканей. При правильном лечении возможно скорое выздоровление. Тяжелая форма туберкулёза приводит к летальному исходу.
Симптомы болезни

Нужно помнить, что при подозрении на очаговый туберкулез легких, выявленные симптомы должны подтверждаться дополнительными медицинскими исследованиями. Патология проявляется разнообразно, но характерными признаками является жар в ладонях, появление сухого непродуктивного болезненного кашля и боли в грудной клетке. В случае отхождения мокроты (продуктивный кашель), цвет её от бурого (повреждение бронхов, кровоизлияние) до серо-зеленого (наличие гноя, воспалительного процесса). Характерно появление общего недомогания, озноба, слабости, но эти признаки нельзя расценивать как специфические, поскольку проявляются при многих других патологиях. Специфическим признаком является появление на коже и слизистых тканях гранулём.
Диагностика очагового туберкулеза

При микробиологическом исследовании проводятся посевы на питательные среды (используется инфильтрат), но из-за медленного роста колоний Mycobacterium Tuberculosis данный вид диагностики является неэффективным. Для определения локализации и степени заболевания организма проводят туберкулиновые пробы. Большую эффективность для постановки диагноза имеет рентген-исследование и бронхоскопия с использованием бронхоальвеолярной жидкости.
Для диагностики состояния организма анализируют общий и биохимический состав крови.
Благодаря техническому прогрессу медицина сделала огромный шаг вперед. Несмотря на длительность лечения очагового туберкулёза (от двенадцати месяцев и более), своевременная диагностика и антибактериальная терапия способны вернуть пациенту здоровье. Когда обнаруживается воспалительный процесс, лечение очагового туберкулёза должно производиться незамедлительно. Принцип терапии основан на рассасывании очагов воспаления. Возможно полное восстановление картины лёгкого на рентгене, но нередко остается виден остаточный спаечный процесс. На поздних стадиях заболевания требуется хирургическое вмешательство. Для лечения используются следующие препараты: изониазид, рифампицин, стрептомицин (препарат общего действия) и другие. Очаговый туберкулёз легких требует лечение незамедлительно, иначе данная форма заболевания может привести к непоправимым последствиям вплоть до летального исхода.
Профилактика заболевания
Туберкулёз по праву считается социальным заболеванием, поскольку уровень жизни прямым образом влияет на здоровье пациента. Рекомендуется посещать менее людные общественные места, избегать территории, в которых не соблюдаются гигиенические нормы, а именно отсутствует своевременная уборка помещения. Рекомендуется закаливание и прием витаминных комплексов для повышения иммунных сил организма. Откажитесь от вредных привычек (табакокурение, приём алкогольных напитков, наркотических средств).
При подозрении на заболевание, рекомендуется обратиться к терапевту, пульмонологу или фтизиатру. Детям в первые тридцать дней жизни, в качестве профилактики, ставится прививка.
Если диагноз подтвердился, то пациентам с активной формой туберкулёза выделяется новое место жительства, при условии, если больные проживают в общежитии или многолюдных квартирах. При лечении таких пациентов дорогостоящие лекарства предоставляются государством.
С каждым годом государство выделяет больше средств на борьбу с распространением туберкулёзной палочкой среди населения, что дает свои положительные результаты.
Очаговый туберкулез легких развивается на фоне первичных источников болезни, ранее излеченных. Заболевание может протекать без симптомов и диагностироваться во время флюорографического обследования.
Характеристика очаговой формы
Патология протекает в 2-х формах:
- мягкоочаговый;
- хронический фиброзно-очаговый туберкулез.
При заживлении разных форм патологии образуются очаговые тени. Возбудителями заболевания являются микобактерии рода Mycobacterium. Главным признаком МБТ считается патогенность, проявляемая в вирулентности. Значение последнего показателя изменяется с учетом факторов внешней среды. МБТ — это прокариоты, в плазме которых отсутствуют лизосомы, капсулы и микроспоры. Бактериальная клетка состоит из микрокапсулы, клеточной стенки и мембраны.
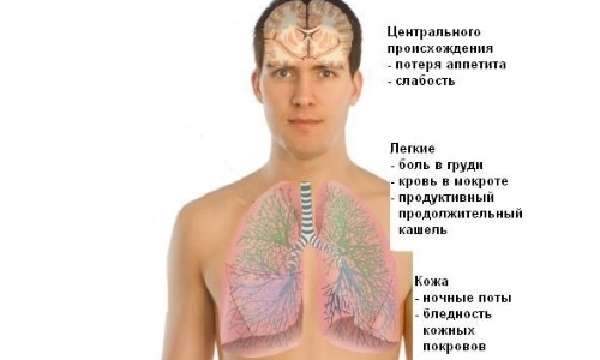
Прежде чем лечить заболевание, необходимо выяснить, что такое очаговый туберкулез легких и как он передается. Для данной патологии характерно развитие воспалительного процесса, способствующего образованию различных бугорков.
Патогенез болезни многообразен и сложен. Данная форма проявляется в виде первичного либо вторичного периода туберкулеза. Вторичные очаговые тени наблюдаются у взрослых людей. В их состав входит казеоз и МВТ.
При обострении процесса МВТ из очагов распространяются по бронхам и лимфатическим узлам. Чаще новые очаги диагностируются в верхней части легких. Предварительно развивается эндобронхит, затем поражаются мелкие ветвления бронхов. Воспаление переходит на легочную ткань, способствуя образованию небольшого фокуса (лобулярная, или ацинозная, пневмония).
При гематогенном распространении воспаления наблюдается симметричное расположение очагов. Причины развития патологии связаны с питанием и образом жизни. Заразен или нет очаговый туберкулез легких, должны знать родители. Чтобы выяснить, присутствует ли палочка Коха в организме ребенка, делают пробу Манту. Люди, которые являются носителями этого паразита, его не распространяют. Опасными для окружающих считаются пациенты с открытой формой очагового туберкулеза. Заболевание передается воздушно-капельным путем, так как палочка Коха присутствует в мокроте больного.
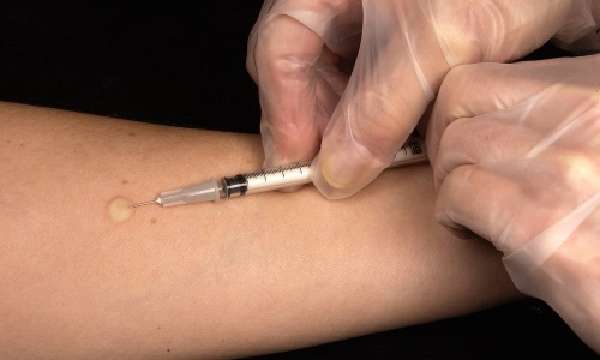
Возможность инфицирования зависит от времени контакта с больным. Риск развития активной формы болезни возрастает в случае постоянного и плотного контакта с носителем туберкулеза. Человек, входящий в группу риска, должен принимать специальные противотуберкулезные препараты (минимальная дозировка). Прогноз заболевания зависит от стадии и соблюдения (во время лечения) рекомендаций врача.
Симптоматика туберкулезной инфекции
Вторичный очаговый туберкулез легких делится на 2 формы:
- Фиброзно-очаговая форма способствует образованию плотных источников и рубцовых тканей. Воспалительный процесс отсутствует. Для этой формы болезни характерны такие симптомы, как откладывание солей кальция и отвердевание тканей.
- Мягкоочаговый легко распадается на полости. Своевременное лечение очагового туберкулеза направлено на рассасывание полостей и устранение воспалительного процесса. Если заболевание диагностировано в фазе уплотнения, то могут остаться загущенные области. Кусочки тканей эффективно выводятся легкими и бронхиолами. Вместо уплотнительных областей остается полость распада.
К последствиям патологии врачи относят:
- благоприятный исход, если назначено правильное и своевременное лечение;
- относительно благоприятный прогноз — остаются кальцинаты и фиброзы, при этом патология излечивается;
- возможен летальный исход, если заболевание протекает в тяжелой форме.
У пациентов с выявленным при помощи флюорографии очаговым туберкулезом легких клинические симптомы не проявляются. При развитии малораспространенного очагового туберкулеза у больного наблюдается легкая слабость, потливость, плохой аппетит, низкая трудоспособность. Пациент жалуется на появление следующих симптомов:
- жар в ладонях и щеках;
- озноб кратковременного характера;
- незначительная субфебрильная температура;
- редко появляется кашель, сухой либо с мокротой;
- боль в боку.
Чтобы поставить точный диагноз, врач осматривает пациента. Если заболевание перешло в фазу инфильтрации, то у больного выявляют:
- небольшую болезненность плечевых мышц;
- неизменность лимфатических узлов;
- жесткое дыхание;
- хрипы;
- умеренные туберкулиновые пробы.
Изменения в крови наблюдаются с учетом фазы заболевания. Если патология диагностирована на первых стадиях, то показатели крови находятся в норме. В фазе инфильтрации увеличивается СОЭ. Для хронического течения процесса характерна продуктивная форма. На КТ врач определяет мелкие и средние очаги (размер 3-6 мм). Они могут иметь округлую либо неправильную форму со средней и резкой интенсивностью.
С помощью рентгенограммы можно определить очаги диаметром в 1 см. Их контур может быть четким либо размытым, интенсивно слабым либо средним. Множественные и единичные очаги располагаются в 1-м легком. Если заболевание прогрессирует, количество очагов увеличивается. Могут появиться полости распада.
Тактика лечения и основные препараты
Своевременное лечение болезни на первых стадиях направлено на рассасывание очагов в течение 12 месяцев. По завершении терапии проводится рентгенограмма. Если схема лечения подобрана правильно, на снимках врач увидит полное восстановление легких. Редко после курса терапии вместо свежих очагов развивается грубый фиброз.
Очаговый туберкулез в фазе инфильтрации лечат в стационаре. Пациенту назначают туберкулостатические препараты 1-го ряда. Лечение прекращают после полной регрессии инфильтративных изменений в легких. В среднем курс длится 9 месяцев. Противорецидивная терапия проводится в диспансере. Если отсутствует длительный эффект, возможен искусственный пневмоторакс либо хирургическое вмешательство.
Медикаментозное лечение очагового туберкулеза заключается в применении следующих препаратов:
- Тубазид — обладает антибактериальным и бактерицидным действием. Дозировку подбирает врач в каждом случае индивидуально. Препарат выпускается в форме таблеток, порошка (для приготовления лекарства) и ампул (готовый 10% раствор).
- Изониазид — если препарат переносится плохо, то назначают Фтивазид.
- Рифампицин — это полусинтетический антибиотик широкого действия. Он принимается внутрь натощак. Препарат рекомендуется использовать в комплексе с противотуберкулезным ЛС (Этамбутолом).
- Стрептомицин — назначают на начальном этапе терапии. Курс лечения длится 2-3 месяца. Препарат принимают каждый день либо 2 раза в неделю (аэрозоль или внутримышечно). Если препарат переносится плохо, то его вводят в 2 приема. Длительность терапии — 3 месяца.
- Этамбутол — это противотуберкулезное бактериостатическое средство (антибиотик). Принимается внутрь. Дозировка препарата зависит от массы тела больного. Назначают на 2-м этапе терапии внутрь (каждый день) либо 2 раза в неделю.
- Этионамид — синтетическое противотуберкулезное средство. Его принимают внутрь после еды (1 раз в день). Если препарат переносится хорошо, а масса тела больного превышает 60 кг, то лекарство принимают 4 раза в день.

Очаговый туберкулез легких — это ссоциальное заболевание, возникающее из-за плохих условий жизни. Болезнь чаще диагностируется у мужчин, чем у женщин. При этом поражаются лица в возрасте 20-39 лет.
Рекомендации врачей
Профилактика болезни заключается в проведении противоэпидемических мероприятий:
Обязательно рекомендуется проводить периодический осмотр людей, проживающих в неблагоприятных условиях. В группу риска входят дети (т.к. у них несформированная либо слабая иммунная система). Если член семьи болен туберкулезом, необходимо ограничить общение малыша с ним. При этом ребенка ставят на учет к фтизиатру.
Если заражение не выявлено либо носит первичный характер, ребенок не представляет угрозы для окружающих. Он может посещать детский сад и школу. При необходимости малышу показана профилактика патологии.
Если палочка Коха попала в организм беременной, показаны такие же исследования, что и обычному пациенту (кроме рентгена грудной клетки). Из-за контакта с инфицированным человеком вынашивание плода не прерывается. Но женщина в положении должна соблюдать следующие меры предосторожности:
- использование медицинской маски;
- применение платка для волос;
- ношение одежды из материалов, которые устойчивы к обработке дезинфицирующим средством.
Новорожденным детям в течение 30 дней проводят первичную вакцинацию.

Очаговый туберкулез легких — это вид вторичного заболевания, которое протекает с образованием в органах дыхания воспалительных очагов. В большинстве случаев болезнь практически не имеет выраженных симптомов, поэтому нередко ее выявляют при флюорографическом обследовании.
Причины возникновения
Такая форма заболевания появляется из-за повторного заражения организма на фоне не до конца устраненного первичного инфекционного процесса или активизации микобактерий в старых патологических очагах. В первом случае патология развивается при продолжительном общении с больным, у которого диагностирована открытая форма туберкулеза.
Активация палочки Коха в организме происходит при проживании в неблагоприятных социально-бытовых условиях, в регионах, где зафиксирована неблагополучная эпидемиологическая ситуация, или если отсутствует специфическая иммунизация населения.
Очаговый туберкулез в обоих случаях появляется на фоне ослабленных иммунных сил, чему способствуют:
- стрессовые ситуации;
- переутомление;
- некачественное питание;
- вредные привычки;
- такие патологии, как язва желудка, диабет, пневмокониозы;
- прием иммунодепрессантов.
Возбудителем патологии является палочка Коха, поражающая легкие. От больного человека она может передаваться следующим образом:
- воздушно-капельным путем;
- при использовании одежды, посуды и других личных предметов больного.
Поэтому такая патология считается заразной, передающейся от туберкулезных больных с открытой формой.
Классификация
Туберкулез имеет несколько видов. Классифицируется патология по количеству очагов, их локализации, размеру, степени воспалительного процесса.
По количеству патологических участков болезнь бывает:
- С единичным очагом.
- С многочисленными очагами. Наблюдается более 2 патологических участков, которые между собой никак не связаны.
По месту расположения очагов:
- верхнедолевая;
- нижнедолевая;
- среднедолевая (для легкого, расположенного справа).
Чаще всего диагностируется очаговый туберкулез верхней доли правого легкого.
По степени давности развития болезнь бывает:
- Мягко-очаговой. Характерна для начальной стадии развития заболевания. Очаг состоит исключительно из патологических клеток и распадающихся тканей. Возникает у больного, который был ранее инфицирован микобактериями.
- Фиброзно-очаговой. Характерна для поздней стадии заболевания. В патологическом очаге формируется соединительная ткань, которая замещает очаги деструкции и ограничивает аффект от нормальной легочной ткани.
Заболевание протекает в 3 фазах:
При очаговом туберкулезе в фазе инфильтрации в легких возникают небольшие патологические области. Появляются они как в одном, так и в обоих органах. При этом отсутствуют симптомы, т. к. воспалительный процесс не развивается.
Но бактерии оказывают на организм негативное воздействие, провоцируя развитие тахикардии, вегетососудистой дистонии, снижение работоспособности.
Туберкулез в фазе распада появляется в результате прогрессирования болезни. В этом случае происходит расплавление кавернозных очагов и в легких появляется полость. Очаг распадается, и сопровождается это хрипами в бронхах и кровохарканьем. При фазе уплотнения наблюдается затихание воспалительного процесса. Происходит уплотнение казеоз, вокруг них формируется соединительная ткань.
По размеру очаги бывают средними (3-6 мм) и большими (6-10 мм). Существуют мелкие очаги – не более 3 мм, но они называются инфильтратом и характерны для инфильтративного вида заболевания.
Диагностика
Чтобы диагностировать очаговый туберкулез, врач собирает анамнез и изучает жалобы больного. После этого проводит пальпацию и стетоакустическое обследование. При обострении хрипы можно услышать после покашливания.
Такое заболевание характеризуется мало выраженными симптомами или их отсутствием, поэтому обнаруживается патология при проведении флюорографического исследования. У большинства больных выявляют плохо выраженные признаки интоксикации, такие как:
- субфебрильная температура по вечерам;
- потливость;
- небольшой озноб;
- чувство жара;
- слабость.
Также наблюдается бессонница и отсутствие аппетита. При таком заболевании могут развиться симптомы гипертиреоза: снижение веса, пучеглазие, тахикардия. Нередко появляется болевой синдром между лопатками. Кашлевый рефлекс бывает сухим или сопровождается незначительным выделением мокроты.
Пациенту проводят рентген легких в 2 проекциях. При свежем заболевании на снимке очаги представлены в виде теневых образований небольшого и крупного размера, имеющих округлую форму. Нередко они локализуются в верхних отделах легких. Для хронической формы патологии характерны плотные фокусы с очагами фиброзных тяжей. При фиброзе ткани легкого мелкие очаги соединяются и перемещаются к верхушке легкого, а к плевре тянутся тени в виде полос.
К дополнительным методам исследования относят:
Но такие разновидности обследования малоинформативны и назначают исключительно для того, чтобы уточнить диагноз. Например, возбудителя болезни в биологическом материале обнаруживают, если имеется полость распада. Проба Манту показывает положительную реакцию, но только в случае первичного инфицирования.
Выявить очаговый туберкулез помогает взятие мокроты и промывных вод бронхов. Кроме того, в анализе крови наблюдается увеличение СОЭ, повышение концентрации палочкоядерных нейтрофилов. При эндоскопическом исследовании выявляют изменения бронхиального дерева, характерные для хронической формы заболевания.
Схемы лечения
Лечение двухстороннего или одностороннего туберкулеза проходит результативно, если оно было начато своевременно. При таком заболевании применяют стандартную схему терапии с использованием 2-3 медикаментов против туберкулеза.
Врач может назначить:
- при экссудативном воспалительном процессе – Стрептомицин, Рифампицин и Изониазид;
- при обострении заболевания – Рифампицин и Изониазид.
Курс лечения длится 6-9 месяцев. В первые 4 месяца препараты нужно принимать каждый день, потом – 2-3 раза в неделю. При этом терапия обязательно сопровождается регулярным проведением рентгена. Положительная динамика, которая наблюдается в течение первых 3 месяцев, указывает на благоприятный прогноз. При сомнительном результате Изониазид рекомендуется сочетать с Пиразинамидом или Эмбутанолом. Лечение очагового туберкулеза считается результативным, если произошло полное рассасывание казеозных очагов.
Туберкулез — одно из старейших заболеваний, упомянутое впервые Гиппократом более 2500 лет назад. Несмотря на огромный скачок в развитии медицины за это время, туберкулез очень распространен по всему миру и поражает миллионы людей в год. В России регистрируют более ста тысяч заболевших ежегодно. Заболевание вызывают микобактерии (палочки Коха) и поражают в основном ткани легкого.
Вторичный туберкулез легких возникает у людей, перенесших это заболевание некоторое время назад. По статистике рецидив данной болезни чаще всего случается у людей среднего возраста, переживших первичный туберкулез, который мог пройти бессимптомно.
К такому возрасту более половины населения являются носителями палочки Коха. Однако, заболевают лишь одна десятая часть.
Факторы увеличивающие риск повторного возникновения болезни
- хронические заболевания (СПИД, диабет и др.),
- плохое питание,
- длительный контакт с больными туберкулезом,
- алкоголизм,
- наркомания,
- курение,
- постоянный стресс,
- негативное влияние окружающей среды,
- прием иммунодепрессантов.
Ошибочно полагают, что после перенесённого первичного туберкулеза и формирования иммунитета к нему, заболевание не может вернуться. Напротив, риск рецидива, даже после продолжительной ремиссии, достаточно велик.
Повторный туберкулёз может возникнуть по двум причинам:
- вторичное заражение воздушно-капельным путем от больного, через пищу или воду, попадание палочки Коха через ранки.
- активации очага, оставшегося после первичной болезни. Возникает на фоне снижения иммунитета.
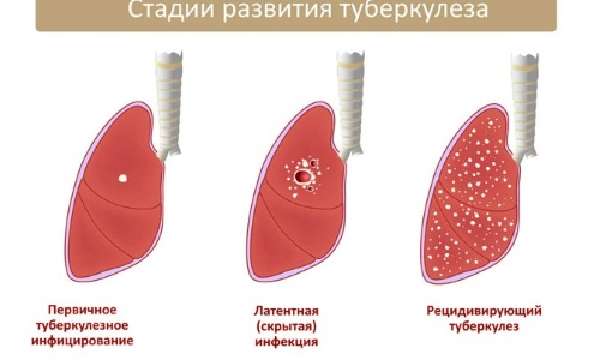
Туберкулез развивается в несколько стадий:
- После заражения образуется очаг.
- Происходит разрастание воспаления.
- Развитие омертвение тканей легкого.
- Отмершие ткани выводятся кашлем, оставляя на своем месте пустоты.
- Процесс переносится на второе легкое, проходя те же стадии.
- Рубцевание пустот, на фоне эффективного лечения.
Формы вторичного туберкулеза легких
Специалисты выделяют следующие формы вторичного туберкулеза легких:
- Очаговый туберкулез.Активируется после попадания в зажившие очаги и рубцы микобактерии. Отмечается в 10 % случаев от числа больных туберкулезом. Заражение чаще всего происходит воздушно-капельным путем или через кровь. Болезнь обычно протекает бессимптомно, возможны признаки интоксикации: потливость, головные боли, утомляемость. Иногда, в вечернее время, отмечается субфебрильная температура до 37-38 градусов Цельсия. Диагностировать ее можно путем прохождения флюорографии или рентгенографии. Если же больной не проходит данное обследование ежегодно, то очаговый туберкулез будет развиваться очень долгое время. Вследствие плотных очагов, палочки Коха практически не имеют выхода, поэтому данная форма не опасна для окружающих. При адекватном своевременном лечении и здоровом образе жизни больной быстро излечивается.
- Инфильтративный туберкулез. Характеризуется образованием как небольших, так и крупных фокусов воспаления (инфильтратов). Вокруг них локализуются лейкоциты и лимфоциты.

Очаговый туберкулез на рентгене лёгких
Специалисты различают следующие формы инфильтратов:
- Округлые, характеризующие начальный этап воспаления,
- Облаковидные, поражающие около двух сегментов,
- Лобит, занимающие целые доли легкого. При переходе на второе легкое и отсутствии лечения, возможен скорый летальный исход.
- Перифиссуриты, локализующиеся в межтканевых щелях долей легкого.
Более половины случаев повторного туберкулеза приходится на инфильтративный. Симптоматика болезни схожа с симптомами пневмонии: резкое повышение температуры до 39 градусов, сильная слабость, высокая скорость разрушения тканей легкого, с образованием полостей, кровохаркание. Эта форма заразна для окружающих. При надлежащем лечении инфильтраты рассасываются. В редких случаях, особенно при облаковидной форме инфильтратов, образуется множество фиброзно-очаговых участков. В этом случае пациент подлежит пожизненному диспансерному учёту.
При лобите, после лечения, необходимо хирургическое вмешательство, чтобы туберкулез не перерос в более опасные формы.
Туберкулома
Характеризуется образованием очага с творожистыми массами внутри. Болезнь протекает незаметно, но иногда обнаруживаются признаки интоксикации. По мере роста очагов отмечаются гипертермия, кровохаркание, снижение веса. Данная форма диагностируется флюорографией, рентгенографией и встречается в 1 из 10 случаев возникновения повторного туберкулеза и, в основном, проявляется из других форм, вследствие неправильного лечения. В анализе крови отмечается превышение норм лейкоцитов, лимфоцитов, моноцитов, СОЭ и снижением уровня альбумина. Туберкулома лечится химиотерапией, в особых случаях применяют хирургическое вмешательство. При адекватном лечении больной излечивается полностью, случаи рецидива очень редки. Если не лечить данную форму, то она переходит в активную.\
Выделяют следующие формы заболевания:
- Инфильтративно- пневмотические, возникающее при неполном излечении от инфильтративного туберкулеза,
- Солитарные, характеризуется образованием однородной или слоистой структуры,
- Конгломератные, представляет собой капсулу, состоящую из инфильтратов.
- Казеозная пневмония отмечается обширным воспалительным процессом, с множественным формирование полостей или образованием одной большой, заполненными творожистыми массами. Форма выявляется до 5 % случаев повторного туберкулеза. Имеет тяжёлую симптоматику. Болезнь начинается резко, имеет стремительное течение, характеризуется гипертермией, слабостью, сильной потерей массы тела и синюшностью конечностей.
Казеозная пневмония подразделяется на:
- Долевую право- или левостороннюю, поражающее одно легкое,
- Дольковую поражающую оба легкого.
Диагностируется при рентгенографии, флюорографии, бактериоскопии мазка мокроты, биохимическом анализе крови, реакция Манту, в данном случае, отрицательная.
В 80 % ведет болезнь к смерти. Больной может остаться инвалидом с пожизненным диагнозом — туберкулез, случаи излечения очень редки и возможны с большими изменениями легких.
Кавернозный туберкулез, характеризуется образованием полости (каверны), после отхождения отмерших масс. Болезнь возникает вследствие неадекватного лечения, возникновения устойчивости микобактерий к терапии, несвоевременной диагностике болезни, повышенной чувствительностью тканей легкого к микобактерии.
Симптомы болезни:
- кашель с мокротой, отмечается кровохаркание,
- слабость,
- сильное потоотделение,
- потеря веса,
- субфебрильная температура,
- утомляемость.
Кавернозный туберкулез может сопровождаться следующими осложнениями:
- возникновение новых очагов,
- поражение микобактерией бронхов, гортани и кишечника,
- возникновение кровотечений в тканях легкого,
и пр.
Больной очень сильно опасен для здоровых людей, заражая до тысячи людей в год.
Кавернозный туберкулез диагностируется флюорографией, рентгенографией и бактериологическим анализом мокроты. Лечение возможно только в стационаре и может растянуться до года. В некоторых случая приходится прибегнуть к хирургическому вмешательству.
Фиброзно-кавернозный туберкулез — хроническая форма, с последней стадией формирования каверны и фиброзной капсулы. Болезнь перерастает из других форм туберкулеза.
Симптоматика фиброзно-кавернозного туберкулеза:
- признаки интоксикации,
- мокрый кашель, кровохаркание, хрипы при прослушивании,
- одышка,
- слабость мышц грудной клетки,
- деформация плечевого пояса и промежутков между ребрами,
и пр.
Виды фиброзно-кавернозного туберкулеза:
- Ограниченный. Характерен образованием фиброзной каверны, а увеличение объема соединительной ткани ограничено одним сегментом легкого. При своевременном адекватном лечении периоды ремиссии могут длиться несколько лет.
- Прогрессирующий. Болезнь имеет длительные интервалы обострений и короткие ремиссии. Отмечается сильные признаки интоксикации, одышка, боль в грудной клетке. Отмечаются случаи, когда болезнь переходит в казеозную пневмонию.
- С осложнениями: сердечной, легочной, почечной недостаточностью, кровотечениями тканей легкого, эндокринные нарушения и пр.
Последние два вида фиброзно-кавернозного туберкулеза отличаются большим обсеменением микобактериями и их устойчивостью к препаратам. Лечение, преимущественно, путем хирургического вмешательства.
Цирротический туберкулез

характеризуется сильным увеличением объемов соединительной ткани, является последствием других форм. Развитие происходит волнообразно.
В период обострения отмечается следующая симптоматика:
- гипертермия,
- слабость,
- сильное потоотделение,
- снижение аппетита,
- мокрый кашель,
- харканье кровью,
- синюшность кожи,
- деформация грудной клетки и промежутков между ребрами,
- отставание одного легкого при вздохе, после откашливания,
- одышка и пр.
Диагностировать болезнь можно путем рентгенографии, флюорографии и бактериологического анализа мазка мокроты. Очень информативна при диагностике туберкулеза компьютерная томография.
Лечение проводится только в стационаре антибактериальной терапии, с использованием муколитических и отхаркивающих препаратов, иногда добавляют ингаляции.
Высокая доля больных умирает, вследствие осложнений этой формы туберкулеза, например, вследствие нарушения работы сердца.
Как уменьшить вероятность повторного туберкулеза
В завершении приведем советы, как свести к минимуму возможность развития повторного туберкулеза легких:
- Регулярно ежегодно проходить флюорографическое исследование взрослым, а детям анализ Манту. Ранняя диагностика, своевременное адекватное лечение поможет не допустить более опасные формы туберкулеза.
- Поддержание здорового образа жизни. Спорт, правильное питание — основа крепкой иммунной системы.
- Исключить употребление алкоголя, наркотиков и отказаться от курения.
- Постараться избегать стрессовых ситуаций.
- Поддерживать чистоту в помещениях и регулярно проветривать.
- Своевременное лечение болезней, чтобы не допустить их перетекание в хроническую форму.
- Соблюдать правила гигиены. Мыть лицо и руки, после посещения мест скопления людей, иметь индивидуальные столовые приборы и средства гигиены (полотенца, зубную щетку, платок и пр.).
- Полностью ограничить контакт с больными туберкулезом. Нужно помнить, что микобактерия остается активна до полугода, поэтому нельзя жить в помещении. Где жил больной и пользоваться его предметами быта.
- При обнаружении симптомов, описанных в статье, необходимо обратиться к врачу- фтизиатру.
- Соблюдение предписаний врача, забота о своем здоровье и соблюдение мер предосторожности поможет человеку, излечившемуся от туберкулеза избежать повторного возникновения заболевания. Будьте здоровы!
Читайте также:


