Что проводят для диагностики хронического гепатита тесты
Особенности диагностики гепатита
Чем бы ни был вызван гепатит, разрушения, произведенные им, практически всегда одинаковы — клетки печени перестают выполнять свои функции и гибнут.
Самая распространенная группа гепатитов. Разрушения в клетках печени происходят из-за проникновения в организм специфических вирусов. Различают несколько форм вирусного гепатита — A, B, C, D, E и G.
А, В, D и Е проявляются относительно одинаково — диарея, тошнота и рвота, нарастающая слабость, боль в области желудка и правого подреберья, пожелтение кожных покровов и белков глаз, увеличение печени в размерах. Гепатиты С и G более коварны и нередко долгие годы единственным симптомом является непреходящая усталость.
Лабораторные методы диагностики являются основными при выявлении заболевания. Обязателен ПЦР-анализ на выявление фрагментов РНК вируса и иммунологическое исследование, определяющее наличие антител к вирусу. Также необходимо сделать биохимический анализ крови, определить уровень билирубина и ферментов (например, АлТ, АсТ).
Не только вирусы, но и токсины растительного и искусственного происхождения могут вызвать гепатит. Различные отравляющие вещества, яды, которые содержатся в растениях и грибах, способствуют гибели клеток печени. Диагностика гепатита этого типа проводится путем выявления уровня билирубина, альбумина и протромбина, а также ферментов.
Одним из проявлений лучевой болезни, которая возникает из-за радиационного воздействия, является лучевой гепатит. В клинической практике данное заболевание встречается редко. Чтобы возник риск развития этой болезни, человек должен достаточно долго (в течение 3-4 месяцев) получать дозы радиации, превышающие 400 рад. Главный лабораторный метод диагностики лучевого гепатита — биохимический анализ крови и анализ на билирубин.
Это редкая форма гепатита, и наука до сих пор не может объяснить, почему такое заболевание возникает. При аутоиммунном гепатите защитная система дает сбой и начинает атаковать клетки печени так, словно это чужеродные организмы. Данная форма гепатита часто сопровождает другие аутоиммунные заболевания, но может развиваться и самостоятельно. Для лабораторной диагностики аутоиммунного гепатита исследуется уровень гамма-глобулинов и IgG (болезнь можно заподозрить, если их показатели выше нормальных вдвое и больше), АсТ, АлТ.
Поскольку вирусные гепатиты распространены шире всего, остановимся на лабораторных методах их диагностики подробнее. Следует сказать, что именно анализ крови может дать больше всего информации об этом заболевании. Инструментальные методы (КТ, МРТ, УЗИ) для диагностики гепатита малоэффективны, они могут дать информацию о состоянии и структуре печени, но не о том, какой именно вирус поразил организм и как давно это произошло.
- Общий и биохимический анализ крови . Для этого типа гепатита характерны низкий уровень лейкоцитов и высокая скорость оседания эритроцитов (СОЭ), пониженный альбумин и билирубин.
- Выявление антител к вирусу . Антитела к вирусу гепатита А Анти-НАV IgM можно обнаружить в самом начале заболевания, при появлении первых симптомов, сразу после окончания инкубационного периода. Самый надежный метод диагностики — ПЦР-анализ, позволяющий побнаружить в сыворотке крови антитела даже тогда, когда их концентрация ничтожно мала. Более того, метод ПЦР дает информацию о том, когда именно произошло заражение.
- Анализ на определение РНК вируса . ПЦР-анализ дает возможность обнаружить и фрагменты РНК вируса гепатита А.
- Общий и биохимический анализ крови . Как и при гепатите А, этот анализ позволяет оценить изменения в работе и состоянии печени.
- Анализ на антигены. HBsAg — самый ранний маркер этого вируса, его можно обнаружить уже в инкубационном периоде. Количественное определение этого антигена используют не только для подтверждения диагноза, но и для определения стадии — острой или хронической.
- Анализ на антитела к антигенам вирус а. Наличие антител к HB-core Ag может говорить о том, что человек когда-то переболел гепатитом В, поскольку эти антитела сохраняются в крови еще очень долго после выздоровления, иногда — всю жизнь.
- Общий и биохимический анализ крови.
- Анализ на антитела . При проведении выявляется наличие антител IgM.
- Анализ на определение РНК вируса . Проводится методом ПЦР, позволяет выявить болезнь на ранней стадии и избежать ее перехода в хроническую форму.
- Определение интерлейкина 28 бета . Анализ, проводится методом ПЦР, позволяет спрогнозировать возможную эффективность лечения.
- Общий и биохимический анализ крови.
- Определение антител к антигенам. В момент, когда заболевание находится в острой стадии, анализ показывает высокое содержание антител IgM. После этого в течение какого-то времени могут быть обнаружены другие антитела — IgG.
- Определение РНК вируса. При помощи ПЦР-метода РНК вируса можно обнаружить даже при его малой концентрации. Анализ дает информацию не только о типе вируса, но и о стадии болезни.
- Общий и биохимический анализ крови.
- Анализ на определение антител. Это основной лабораторный метод диагностики гепатита Е. Он показывает наличие антител IgM и IgG.
Лабораторные исследования — крайне важная часть диагностики гепатита, и если у вас есть подозрение на это заболевание, необходимо срочно сдать анализы. От их результатов зависит схема и эффективность лечения гепатита.

Очень часто диагностика гепатита включает в себя не только лабораторные, но и инструментальные исследования — как правило, УЗИ печени. Однако этот метод считается лишь вспомогательным.
Гепатит B – это воспалительное заболевание печени вирусной этиологии. Проявляется острым или хроническим течением с проявлением общих симптомов, свойственных болезням печени. Развитие гепатита B не связано с большим уровнем потребления алкоголя или неправильным питанием. Возбудитель – гепаднавирус. Диагностики гепатита В опирается на сбор анамнеза, выявление клинических данных и лабораторных исследованиях.
О чем я узнаю? Содержание статьи.
Что такое гепатит В?
Гепатит В – опасное вирусное заболеваний, поражающее орган фильтрации человека – печень. Поздняя диагностика может сильно ухудшить качество жизни человека и даже привести к смерти от гепатита В. Поэтому ранняя профилактическая диагностика способна качественно улучшить жизнь больного, выявить присутствие чужеродного агента в крови. Назначение поддерживающей терапии в ранние сроки развития заболевания повышает шанс сохранить жизненный уровень на прежнем уровне.
Причины заболевания
Возбудителем гепатита в организме человека – опасный вирус из семейства гепадновирусов. Характерное свойство вируса, сохраняться во биологических жидкостях, вырабатываемых организмом. Это стоит учитывать при постановке диагноза, исключая возможный риск человека контактировать с инфицированной жидкостью.
Причины возникновения тесно связаны с факторами передачи агента.
Передача возбудителя происходит:
- Гематогенным путем. При донорстве в момент переливания крови и ее плазмы или форменных элементов есть возможность заразиться.
- Несоблюдение правил асептики и антисептики при использовании игл и шприцов. Случай заражения характерен для лиц, употребляющих наркотики в инъекционном виде.
- Половой путь. Устойчивость вируса гепатита в сперме или предэякуляте очень велико. Данный способ заражения наиболее часто проявляется у партнеров, практикующих незащищённый секс.
- Внутриутробный. Передача вируса происходит от зараженной женщины через плаценту прямиком плоду, в результате чего ребенок рождается уже заболевшим.
- Наличие одного из пунктов в анамнезе пациента может стать причиной для подозрения на гепатит.
Диагностика гепатита В
Подтверждают диагноз на основе данных анамнеза, клинических симптомов и лабораторных исследований. Решающим пункт в диагностике – лабораторное исследование крови больного серологическим методом. Опасность заболевания в силу вирусной этиологии требует комплексного перечня исследований на основе которых устанавливаются тонкости возникшего заболевания и назначается терапия.
Сбор анамнеза является мощным оружием в руках лечащего врача. Получение информации об условиях жизни больного, обиходе и причинах обращения за помощью – важны. Стоит обратить на факторы передачи заболевания. Это поможет подтвердить возможность проникновения вирусного агента в организм. Возможное донорство пациента, употребление наркотиков или незащищенный секс – все это может стать почвой для подозрения на заражение возбудителем вирусного гепатита.
Осмотр больного дает возможность обнаружить специфические для болезни симптомы. Вирусный гепатит проявляется в виде острого и хронического течения. Инкубационный период составляет около 60-120 дней.
При остром течении характерные признаки следующие:
- Желтушность. Слизистые конъюнктивы и ротовой полости приобретают желтый цвет, при тяжелом проявлении желтый оттенок приобретает и кожа.
- Апатия. Человек вяло реагирует на внешние раздражители, склонен к сонливости, потере аппетита и интереса к жизни.
- Снижения функций желудочно-кишечного тракта. Симптом проявляется в виде запоров, тяжести в животе и метеоризме.
- Воспалительные образования на кожном покрове. Артриты и артрозы.
Отдельно стоит отметить состояние печени – пальпация указывает на ее увеличение и даже болезненность, область правого подреберья становится чувствительной, местная температура выше нормы.
Хроническое течение наиболее опасно для человека. Подобное проявление болезни нередко приводит к смерти в силу отсутствия осведомленности больного о своем статусе. Также, хронически больной пациент, служит потенциально опасным носителем – передача возбудителя другому человеку может стать полной неожиданностью.
Хроническое течение характеризуется низкой болевой реакцией в области печени, временами снижением функции активности желудка или кишечника.
Часто лабораторная диагностика вирусного гепатита связана именно с проведением исследования биологических материалов пациента.
Лабораторные исследования – это гарант постановки точного диагноза. Только проверка крови больного на гепатит В способна подтвердить диагноз.
Наиболее применяемыми материалами, используемыми в лабораторных исследованиях на гепатит б, является кровь больного, а также отобранные образцы печеночной ткани для диагностики.
Для анализа крови берется исключительно венозная составляющая. Учитываются показатели, указывающие на работу печени – билирубин, аланинаминотрансфераза(АЛТ) и аспартатаминотрансфераза(АСТ). При увеличении количества указанных пунктов можно говорить о нарушениях в работе органа и его поражении вирусным агентом.
Метод основан на исследовании крови на наличие антигенов и антител, образующихся в крови при проникновении чужеродного организма. Для исследования производится забор цельной венозной крови, из которой выделяют красные кровяные тельца – эритроциты. Именно в данных клетках происходит обнаружение комплекса антиген-антитело.
Наиболее часто встречаются следующие виды антигенов, характерные для гепатита В:
- НВеАg – данный вид антигена коварен. С одной стороны – присутствие говорит о повышении защитных свойств внутренней среды организма, выздоровлении и снижении вирусной активности, с другой – может характеризовать процесс перетекания клинической формы в хроническую.
- Постановка диагноза на вирусный гепатит б может основываться только по единственному маркеру – НвсIgM, так как только он является гарантом положительного или отрицательного диагноза заболевания.
Этот метод основывается на выявлении следов ДНК вируса, которые обладают способностью методично копировать участки обнаруженного следа возбудителя и идентификации.
Часто этот способ применяют уже после проведения серологических исследований. Метод ПЦР дает возможность оценить, насколько положительно влияет на организм назначенное врачом лечение.
Один наиболее применяемый инструментальный метод диагностики гепатита – гистологический. Исследование ткани больного – сложная процедура. Она применяется на самых последних этапах диагностики. Для исследования необходимо получение образца ткани пациента или проведение биопсии. Метод отличается своей болезненностью и требует мастерства проводящего процедуру специалиста. Полученный участок печеночной ткани исследуется на уровень инфекционной плотности и характера ткани – количественных изменений в гепатоцитах, замещении печеночной ткани соединительной или жировой.
Вспомогательным инструментальным методом выявления может быть проведение ультразвукового исследования.
Сравнение и исключение заболеваний с похожими признаками дает способ поставить правильный диагноз и назначить необходимую терапию.
Дифференцируют гепатит В следующим образом:
- цирроз печени;
- абсцесс печени;
- желчнокаменная болезнь;
- гепатиты иной этиологии и вызванные другими штаммами вирусов;
- отравления разной этиологии;
- воспалительные заболевания желудочно-кишечного тракта.
Возможна ли ошибка при диагностике гепатита В?
Диагностика гепатита Б – сложный процесс, требующий специфического внимания клинициста при исследовании. Чуткость, которая прикладывается при анализе полученных данных, дана не каждому лечащему врачу. Поэтому случаи ошибок не редки.
Обратите внимание насколько полно назначаются исследования лечащим врачом. Выводы о состоянии здоровья, основанные на общем осмотре, говорят о возможной некомпетентности медика в вопросах диагностики.
Что делать если обнаружили гепатит В?
Даже ведение добропорядочного образа жизни не способно защитить человека от заражения гепатитом В. Не падайте духом – заболевание не приговор. Утрите слезы и действуйте. Для поддержания уровня жизни возникнет необходимость строгого режима – изменения в питании, гигиене и быте.
Потребление необходимого перечня лекарственных средств плотно войдет в обиход, а посещение врачей будет проходить регулярно. Однако, не стоит расстраиваться – жизнь не закончена. Соблюдение перечня правил и профилактических мер оставят вас таким же равноправном членом общества.
Делая выводы, отмечено, что диагностика на гепатит B должна проводится комплексно. В число методов включены как клинические способы, так и лабораторные методы диагностики, способные указать на присутствие возбудителя в организме больного. Подтвердить гепатит В можно только при проведении лабораторного исследования венозной крови пациента. Диагностировать гепатит одним способом невозможно.
Эпидемиология, диагностика и профилактика вирусных гепатитов являются важными вопросами в практической медицине. Ежегодно этими инфекциями болеют десятки миллионов людей. Согласно данным ВОЗ, в настоящее время насчитывается не менее 2 млрд пациентов, инфицированных только вирусом гепатита В. В России сохраняется высокий уровень заболеваемости и увеличивающаяся частота неблагоприятных исходов (переход болезни в хроническую форму и летальный исход), что определяет высокую значимость изучения клиники, диагностики и лечения вирусных гепатитов практикующими врачами и студентами медицинских вузов.
С чего начинается гепатит
От момента инфицирования до появления первых симптомов болезни проходит от двух - четырех недель при гепатите А до двух - четырех (или даже шести) месяцев при гепатите В. В течение этого периода вирус размножается и адаптируется в организме, а затем начинает проявлять себя. До того как кожа и слизистые приобретают характерный желтый оттенок, моча темнеет, а каловые массы, лишаясь желчи, становятся бесцветными, гепатит напоминает обычный грипп. У пациента повышается температура, возникает головная боль, ломота в теле, общее недомогание. При гепатитах В и С температура может не повышаться, но вирус проявляется болью в суставах, иногда появляются высыпания. Начальные симптомы гепатита С могут ограничиться снижением аппетита и слабостью. При бессимптомном течении диагностика вирусных гепатитов затруднительна.
Изменение клинической картины
Через несколько дней клиническая картина меняется. Появляются боли в подреберье справа, тошнота и рвота, пропадает аппетит, темнеет моча, обесцвечиваются каловые массы, медики фиксируют увеличение в размерах печени, иногда — селезенки. На этом этапе в крови обнаруживаются характерные изменения и становится возможной ранняя диагностика вирусных гепатитов: увеличивается билирубин, появляются специфические маркеры вирусов, печеночные пробы увеличиваются в восемь - десять раз. После появления желтухи общее состояние больного улучшается, но это не происходит у хронических наркоманов и алкоголиков, независимо от типа вируса, вызвавшего заболевание, а также при гепатите С. У остальных больных в течение нескольких недель происходит развитие симптомов в обратную сторону.
Клиническое течение может быть легкой, среднетяжелой и тяжелой степени. Фульминантная форма гепатита — самая тяжелая разновидность, при которой стремительно развивается некроз печени и обычно заканчивается летальным исходом. Но большую опасность представляет хроническое течение болезни, что характерно для гепатитов В, С и D. Характерными симптомами являются повышенная утомляемость, снижение работоспособности, невозможность выполнять физические нагрузки прежней интенсивности. Расстройство стула, боли в животе, мышцах и суставах, тошнота могут быть вызваны как основным заболеванием, так и сопутствующими. Потемнение мочи, сосудистые звездочки, кровоточивость, увеличение селезенки и печени, желтуха, похудение обнаруживается уже на серьезных стадиях, когда диагностика вирусных гепатитов не представляет сложности.

Особенности диагностики
Основными методами диагностики хронического вирусного гепатита или острой формы болезни являются лабораторные исследования: определение маркеров гепатита, характера изменения биохимических показателей крови. Проявляются гепатиты А, В, D и Е относительно одинаковыми симптомами (боль в области правого подреберья и в желудке, нарастающая слабость, диарея, тошнота и рвота, пожелтение кожи и белков глаз, увеличение печени). Гепатиты G и С долгие годы могут проявляться только непреходящей усталостью. При диагностике обязателен ПЦР-анализ на выявление ферментов генетической информации вируса, биохимический анализ крови, иммунологическое исследование, определяющее наличие антител к вирусу, определение уровня ферментов и билирубина.

Лучевой гепатит, интоксикационный и аутоиммунный
Вызвать заболевание могут не только вирусы, но токсины растительного или синтетического происхождения. Различные яды и отравляющие вещества, содержащиеся в растениях и грибах, способствуют гибели клеток печени. Диагностика проводится путем выявления уровня протромбина, ферментов, альбумина и билирубина. Лучевой гепатит является одним из проявлений лучевой болезни, возникает из-за радиационного воздействия. В клинической практике заболевание встречается редко, потому что пациент, чтобы попасть в зону риска, должен в течение 3-4 месяцев получать высокие дозы радиации (более 400 рад). Основной метод диагностики — биохимия крови и анализ на билирубин.
Редкой формой гепатита является аутоиммунный. Наука до сих пор не объясняет причины возникновения этого заболевания. При аутоиммунном гепатите организм дает сбой, собственные клетки начинают атаковать печень. Данная форма часто сопровождается другие аутоиммунные заболевания, но в редких случаях может проявляться и самостоятельно. Лабораторная диагностика базируется на исследовании уровня гамма-глобулинов и антител (lgG, АсТ и АлТ). Болезнь можно подозревать, если уровень IgG превышает нормальные показатели в два раза и более.
Лабораторная диагностика
Вирусные гепатиты распространены гораздо шире, чем другие типы заболеваний, поэтому стоит остановиться на лабораторной диагностике более подробно. Анализ крови может дать максимум информации о течении заболевания. Инструментальные методы, например, МРТ, УЗИ или КТ, малоэффективны. Такие процедуры позволяют оценить состояние и структуру печени, но не дадут информации о том, каким именно гепатитом заражен организм, как давно это произошло. Анализ назначается при подозрении на инфицирование вирусным гепатитом, при наличии симптомов и бессимптомном течении, для контроля иммунитета после вакцинации. Регулярно сдавать кровь для скринингового исследования рекомендуется лицам с повышенным риском инфицирования: работникам здравоохранения, детям инфицированных родителей, людям, не прошедшим вакцинацию, беременным женщинам, лицам с иммунодефицитными состояниями.
Подготовка к анализам крови
Лабораторная диагностика вирусных гепатитов предполагает забор венозной крови с внутренней поверхности локтевого сгиба. Для получения достоверных результатов пациенту необходимо определенным образом подготовиться к исследованию. Правила для всех анализов крови стандартны. За сутки до забора биологического материала из рациона следует исключить жирную пищу, употребление алкоголя, наркотиков и лекарств (только после консультации врача). За 30 минут до исследования исключить курение, физические нагрузки и стрессы. Кровь сдается натощак (после крайнего приема пищи пройти должно минимум 8, желательно — 12 часов), пить можно только минеральную воду без газа. Все анализы проводят до рентгенографии, физиотерапевтических процедур, УЗИ.
Что может повлиять на результат
Анализ крови является простой диагностической процедурой, которая позволяет заподозрить или подтвердить множество заболеваний. Но иногда можно получить ложноотрицательные или ложноположительные результаты. Повлиять на результат исследования может неправильный забор, хранение или транспортировка венозной крови, длительное хранение биологического материала до поступления в лабораторию, замораживание или термическая обработка крови пациента. Исказить результаты диагностики может прием определенных медикаментов. Ложноположительные результаты можно получить при наличии аутоиммунных заболеваний, в частности присутствия в крови ревматоиодного фактора. Самыми распространенными системными болезнями являются инсулинозависимый сахарный диабет, витилиго, псориаз, язвенный колит, непереносимость глютена, диффузный токсический зоб, СПИД\ВИЧ.
Диагностика гепатита А
Диагноз устанавливается на основании эпидемиологических данных и расспроса больного. Подозревать гепатит А врач может, если у пациента был контакт с больным желтухой примерно за 7-50 суток до ухудшения самочувствия, факт употребления сырой воды, немытых фруктов и овощей. Обычно заражаются гепатитом А люди в возрасте от 15 до 29 лет. Оцениваются симптомы болезни: резкое ухудшение самочувствия с повышением температуры тела и расстройством ЖКТ, присоединение желтухи, улучшение состояния на фоне желтушности кожных покровов и склер глаз, увеличение селезенки и печени в размерах.
Лабораторные методы
Диагностика острого вирусного гепатита А требует проведения общего и биохимического анализов, анализа на определение РНК вируса, выявления антител к вирусу. Для этого типа заболевания характерны низкий уровень лейкоцитов, высокая СОЭ, пониженный билирубин и альбумин. Специфические антитела удается определить только в начале заболевания, то есть практически сразу после завершения инкубационного периода. Самым надежным методом лабораторной диагностики вирусного гепатита А является ПЦР-анализ, позволяющий обнаружит антитела даже при их незначительной концентрации. ПЦР дает информацию о том, когда произошло заражение. Этот диагностический метод также дает возможность идентифицировать фрагменты РНК вируса. Лабораторные исследования нужно проводить два раза, чтобы исключить возможность получения ложноположительного или ложноотрицательного результата.
Диагностика гепатита В
В дифференциальной диагностике вирусных гепатитов помогают указания на внутривенное ведение наркотических средств, хирургические вмешательства, переливания крови и другие процедуры, связанные с нарушением целостности слизистых или кожных покровов, контакт с людьми, страдающими хроническими заболеваниями печени или больными гепатитом в сроки от шести недель до шести месяцев до ухудшения состояния, случайные половые связи. Для гепатита В характерно постепенное начало, длительный период с выраженной слабостью, болью в суставах, нарушениями пищеварения, кожными высыпаниями. С появлением желтушности кожных покровов улучшение самочувствия не наблюдается. Состояние некоторых больных даже ухудшается. Врач может зафиксировать увеличение печени. Желтуха при гепатите В проявляется не сразу, а постепенно.
Сочетание с гепатитом D
При сочетании вирусного гепатита типа В и дельта-инфекции (гепатита D) заболевание протекает тяжелее, симптомы и лабораторные изменения обычно более выражены. Особое значение для диагностики имеют специфические реакции. Вирус В содержит три антигена, к каждому из которых в ходе инфекционного процесса вырабатываются антитела. Поэтому большое практическое значение среди других методов лабораторной диагностики вирусных гепатитов имеет иммуноферментный анализ. В крови больного определяется ДНК вируса, в результатах ПЦР оцениваются маркеры инфекции. Наличие антител к HB-core Ag может означать, что когда-то пациент переболел гепатитом В, потому что антитела сохраняются продолжительный период после выздоровления. Иногда антитела сохраняются в течение всей жизни.
Диагностика гепатита С
Для диагностирования гепатита С назначают следующие инструментальные и лабораторные обследования: УЗИ, кровь на антитела к вирусу гепатита, биохимия крови, ПЦР-анализ с целью определения ДНР вируса, биопсия печени. Положительные результаты могут указывать на наличие хронической инфекции или перенесенное в прошлом заболевание. Вызвать изменения в крови может другой инфекционный вирусный процесс. Есть вероятность получения ложноположительного результата. При первом анализе может быть положительный результат, который в дальнейшем (при углубленном исследовании) не подтверждается. Такая реакция может быть связана с различными причинами, но не с вирусом гепатита.
Гепатита Е: диагностика
Диагностика вирусного гепатита Е основывается на сочетании симптомом острой формы болезни с особенностями заражения (посещение специфических для типа Е регионов за 2-8 недель до появления признаков болезни, употребление неочищенной воды, наличие схожих болезней у окружающих). Подозревать гепатит Е можно при отсутствии в крови маркеров гепатитов А и С. Подтверждается диагноз при наличии специфических антител к вирусу типа Е, которые можно выявить при помощи анализа ИФА в остром периоде заболевания. Дополнительным методом диагностики является УЗИ печени. Лечение предполагает борьбу с интоксикацией, обусловленной симптоматической терапией и поражением печени. Назначается щадящая диета, гепатопротекторы, дезинтоксикационные инфузии.

Дифференциальная диагностика
Если при симптомах гепатита в лабораторных анализах не обнаружены антитела, то нужно провести серологические тесты и определение антител к вирусу простого герпеса, токсоплазме, цитомегаловирусу. Лабораторные показатели могут изменяться при любой системной вирусной инфекции, сопровождающей поражение печени. При болях в правом подреберье, повышении температуры, желтухе, тошноте и рвоте иногда ставят ошибочных диагноз: острый холецистит, восходящий холангит, холедохолитаз. У пожилых людей требуется дифференцировать гепатит с механической желтухой, вызванной раком поджелудочной или холедохолитиазом. С гепатитом у беременных нередко путают заболевания печени (эклампсия, холестаз беременных, острая жировая дистрофия печени). В некоторых случаях приходится исключать наследственные нарушения обмена веществ.
Анализы при назначении терапии
При назначении противовирусной терапии обязательно проводятся дополнительные исследования. Таким образом, лечение и диагностика вирусного гепатита оказываются связаны. Необходимо полное обследование вируса (вирусная нагрузка, генотип), полная диагностика печени (УЗИ с допплерографией, биохимия, отражающая функциональное и структурное состояние печеночных клеток, оценка степени фиброза), анализы для исключения противопоказаний для назначения терапии (аутоиммунные антитела, анализ крови, гормоны, УЗИ щитовидной железы). Пациентам старше 40 лет назначается обследование дыхательной системы, сердца и сосудов. Если диагностируется гепатит В, то дополнительно при назначении терапии проводится анализ на устойчивость к препаратам, мутацию вируса, вирус-дельта.
В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени.
Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
В данной статье вы найдете ответы на следующие вопросы: что такое хронический гепатит, каковы его причины и признаки, как лечить хронический гепатит у детей и взрослых.
Хронический (активный) гепатит печени – что это такое? Так называется воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости.
По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
Классификация хронического гепатита
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии).

Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной – АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной – концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной – АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита.
- 0 стадия – фиброз отсутствует
- 1 стадия – незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия – умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия – признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Причины и патогенез хронического гепатита
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени. Но специалисты выделяют некоторые особенности патогенеза в зависимости от этиологических факторов.
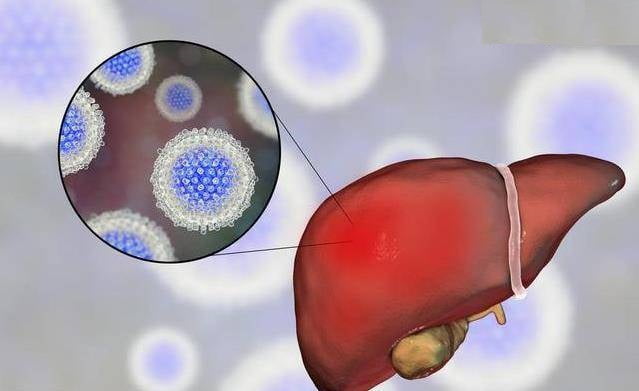
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов.
Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система.
Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может нерациональное питание, злоупотребление алкоголем, неправильный образ жизни, инфекционные заболевания, малярия, эндокардит, различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Основные симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме.
У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
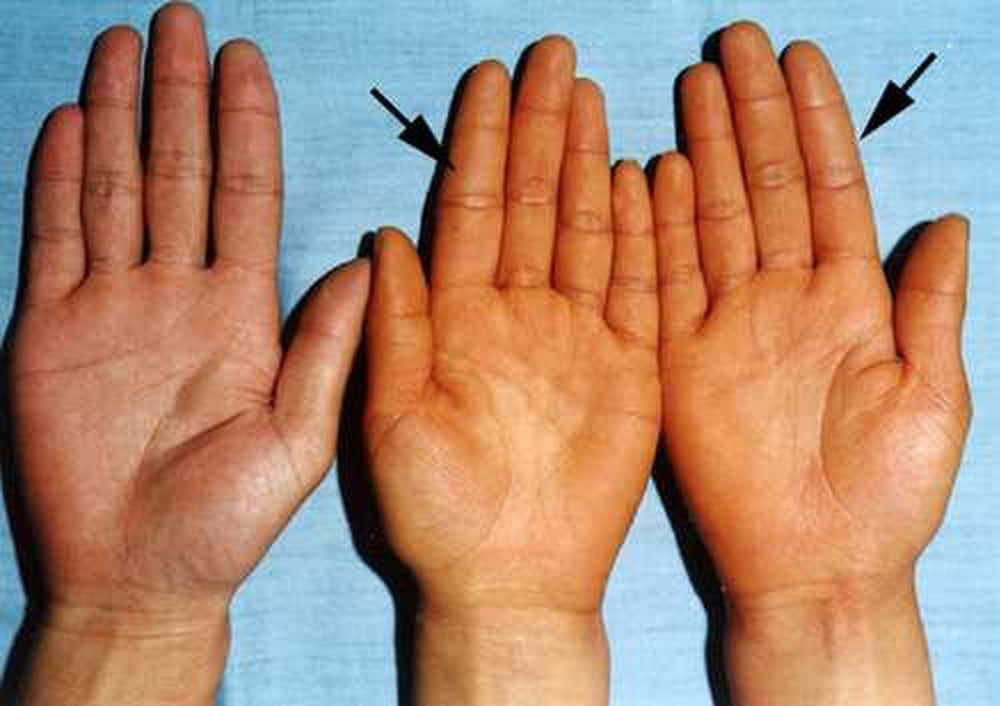
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных, диагностируются внепеченочные признаки хронического гепатита: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный хронический гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.

Диагностика хронического гепатита
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа – anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму).
Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С – Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения.
Лечение хронического гепатита
Лечение хронического гепатита преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной.
Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5).
Нередко применяют витамины в инъекциях: В1, В6, В12.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
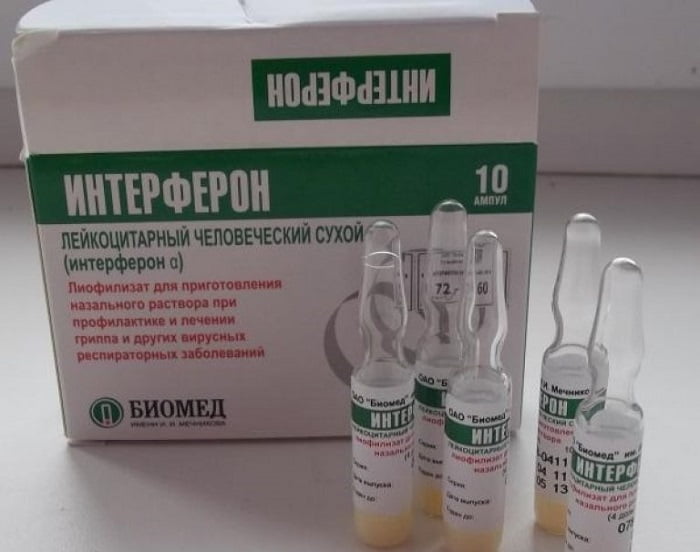
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств.
В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз хронического гепатита
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями.
Для экстренной профилактики и лечения хронического гепатита В (с целью полного излечения) в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени.
Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Читайте также:


