Эхо картина гепатита лечение
а) Определения:
• Воспаление печени, вызванное вирусной инфекцией или токсическими веществами
б) Визуализация острого гепатита:
1. Общая характеристика:
• Основные диагностические признаки:
о Острый вирусный гепатит при УЗИ:
- Гепатомегалия и диффузное снижение эхогенности паренхимы печени
- Стеатогепатит: гепатомегалия и диффузное увеличение эхогенности паренхимы печени
• Локализация:
о Диффузная; в обеих долях
• Размер:
о Острый: печень увеличена
о Хронический: печень уменьшена
• Неалкогольная жировая болезнь печени (НЖБП):
о Стеатоз печени: патологическое чрезмерное накопление липидов в гепатоцитах
о Важная причина развития острых и прогрессирующих болезней печени
о Приблизительная распространенность в США - 30%
• Алкогольный гепатит:
о Острый: гепатомегалия с увеличением размеров печени
о Хронический: размер печени варьирует, эхогенность повышена
• Вирусный гепатит:
о Инфицирование печени вирусами из небольшой группы гепа-тотропных вирусов
о Стадии: острый, хронический активный гепатит и хронический персистирующий гепатит
о Является причиной 60% случаев молниеносной печеночной недостаточности в США
о Самая распространенная причина гепатитов
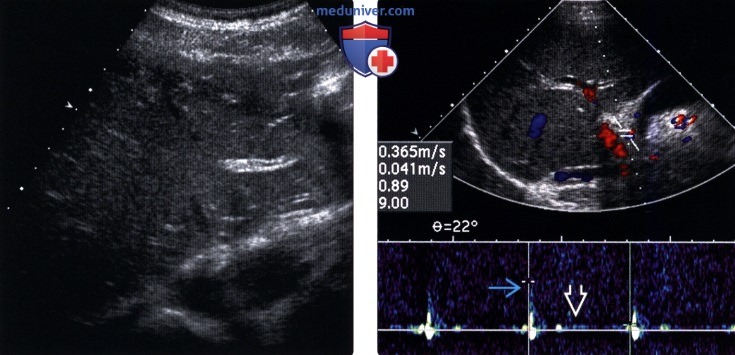
(Левый) Поперечный серошкальный ультразвуковой срез левой доли печени. У пациента с острой молниеносной печеночной недостаточностью, вызванной токсическим действием ацетаминофена, отмечается небольшое снижение эхогенности паренхимы печени.
(Правый) Поперечный ультразвуковой срез со спектральной допплерографией печеночной артерии у этого же пациента с острой молниеносной печеночной недостаточностью, вызванной токсическим действием ацетаминофена. Отмечаются существенные отклонения от нормы в спектрограмме печеночной артерии: слабо выраженный систолический пик и снижение диастолического кровотока.
3. КТ при остром гепатите:
• КТ без контрастирования:
о Острый вирусный гепатит:
- Гепатомегалия, утолщение стенок ЖП
о Хронический острый вирусный гепатит:
- Лимфаденопатия в воротах печени, желудочно-печеночной связке и в забрюшинном пространстве (в 65% случаев)
- Узлы регенерации повышенной рентгенографической плотности
о Острый алкогольный гепатит:
- Гепатомегалия:
- Стеатоз: диффузное снижение ослабления в печени:
Разница в ослаблении печень-селезенка менее 10 HU
В норме печень 60-65 HU; 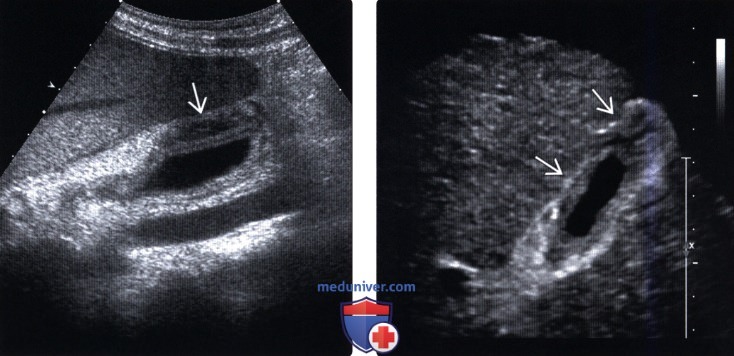
(Левый) Продольный вид желчного пузыря у пациента с острым гепатитом. Отмечается утолщение стенки желчного пузыря, обычная ультразвуковая находка при остром гепатите.
(Правый) Поперечный трансабдоминальный ультразвуковой срез. Отмечается диффузное утолщение стенки желчного пузыря при хроническом гепатите С. Поверхность печени бугристая, а дно желчного пузыря окружено асцитической жидкостью.
в) Дифференциальная диагностика острого гепатита:
1. Инфильтративный печеночноклеточный рак:
• Развивается на фоне цирроза
• Вовлекается воротная вена
2. Лимфома:
• Гепатомегалия, вызванная диффузной инфильтрацией
• Может наблюдаться фоновое нарушение архитектоники сосудов
• Лимфома чаще встречается у пациентов с нарушениями иммунитета
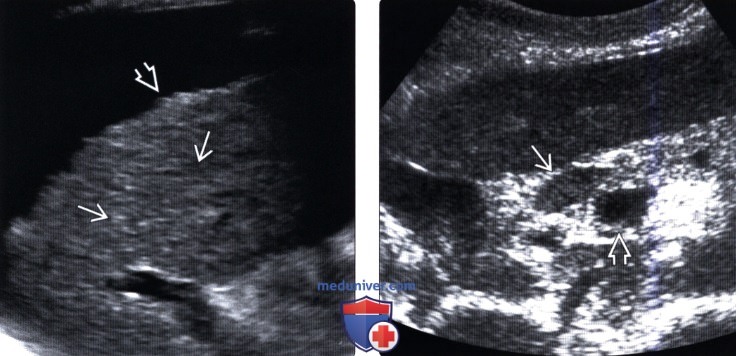
(Левый) Поперечный ультразвуковой срез. Отмечается неоднородность печеночной паренхимы с бугристой поверхностью, что подчеркивается асцитом у пациента с хроническим активным вирусным гепатитом.
(Правый) Поперечный трансабдоминальный ультразвуковой срез. Визуализируются увеличенные лимфатические узлы у пациента с вирусным гепатитом, прилежащие к воротной вене.
1. Общая характеристика:
• Этиология:
о Вирусный гепатит: вызван одним из пяти вирусных агентов:
- Вирус гепатита A (HAV), В (HBV), С (НСV), D (HDV) или Е(HEV)
о Другие причины развития гепатита:
- Злоупотребление алкоголем
- Аутоиммунные реакции
- Нарушения обмена веществ
- Повреждения, вызванные лекарственными препаратами
- Воздействие факторов окружающей среды
- Лучевая терапия
• Различные стадии гепатита:
о Клеточная дисфункция, некроз, фиброз, цирроз
• Гепатит В: сенсибилизированные цитотоксические Т-клетки → некроз гепатоцитов → повреждение ткани
• Алкогольный гепатит: воспалительная реакция приводит к острому некрозу клеток печени
2. Стадирование, оценка и классификация острого гепатита:
• Острый гепатит:
о Чаще всего разрешается самопроизвольно
• Хронический гепатит:
о Фиброз и цирроз развиваются у 20% пациентов с гепатитом С и у 10% с гепатитом В
• Определение стадии фиброзных изменений: о Биопсия печени:
- Является золотым стандартом для определения стадии фиброзных изменений
о Эластография поперечной волны и магнитно-резонансная эластография:
- Новые неинвазивные методы оценки фиброзных изменений печени
3. Общие патологические и хирургические особенности:
• Острый вирусный гепатит: увеличенная печень + напряжение капсулы печени
• Хронический фульминантный гепатит: атрофические изменения печени
• Алкогольный стеатогепатит: увеличенная, желтая, жирная печень
4. Гистологические особенности:
• Острый вирусный гепатит: коагуляционный некроз с ↑ эозинофилией
• Хронический вирусный гепатит: лимфоциты, макрофаги, плазмоциты или мелкоочаговый некроз
• Алкогольный гепатит: нейтрофилы/некроз/тельца Мэллори
д) Клинические особенности острого гепатита:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Острый гепатит:
- Острый гепатит А: в более чем 80% случаев проявляется недомоганием, отсутствием аппетита, лихорадкой, болевыми ощущениями, гепатомегалией или желтухой
- Острый гепатит С: более 75% случаев инфицирования протекают бессимптомно:
В 25% отмечается слабость, боли в правом верхнем квадранте (ПВК) живота
• Клинический профиль:
о Подростки или пациенты среднего возраста с лихорадкой, болями в ПВК живота, гепатомегалией или желтухой в анамнезе
• Лабораторные данные: ↑ серологических маркеров, ↑ функциональных проб печени
• Диагноз основывается на:
о Серологических маркерах; вирусологических или клинических данных
2. Демография:
• Возраст:
о Любая возрастная группа (чаще подростки/люди среднего возраста)
• Пол:
о М=Ж
• Эпидемиология:
о Вирусные гепатиты в США:
- Гепатиты А, В и С составляют соответственно 40%, 30% и
Редактор: Искандер Милевски. Дата публикации: 29.10.2019
В тяжелых случаях может наблюдаться гепатомегалия. Иногда при остром гепатите, особенно при цитомегаловирусной инфекции и недостаточности а1- антитрипсна, образуются эхогенные очаги, которые могу быть спутаны с новообразованиями.
При хроническом гепатите печень может выглядеть обычно. Чаше отмечается повышение эхогенности паренхимы, реже - эхогенность снижается. При генерализованном увеличении эхогенных областей некроза появляются гипоэхогенные или анэхогенные очаги. Эти проявления в сочетании с регенераторными узлами могут давать общий гетерогенный вид. В целом, структура паренхиматозных изменений может меняться в зависимости от стадии патологического процесса, особенно в том случае, когда острый гепатит переходит в хронические формы.
2.Жировой гепатоз, этиология, сонографическая картина жирового гепатоза.Накопление жира в печени - неспецифическая реакция на различные факторы. Этот диагноз может быть выставлен гистологически, когда печень содержит более 7% жира в виде липидных включений в цитоплазме клеток. Жировая инфильтрация обычно развивается в результате длительного воздействия повреждающего фактора, но может возникать и быстро, например, при парентеральном питании.
К этиологическим факторам можно отнести:
· Токсические - алкоголь, галотан, стероиды, тетрациклины, хлоруглеродные соединения.
· Пищевые - ожирение, голодание, парентеральное питание.
· Метаболические - диабет, гликогеноз, галактоземия, болезни накопления липидов.
· Другие: острая жировая дистрофия печени беременных, язвенный колит.
Сонографические проявления.
Жировая инфильтрация может быть очаговой или диффузной (чаще). Диффузное поражение классифицируется следующим образом;
· Легкая жаровая инфильтрация. Незначительное увеличение эхогенности печени с утратой границ нормальных внутрипеченочных артерий, но нормальной визуализацией диафрагмы.
· Умеренная. Умеренное увеличение эхогенности печени с нарушением визуализации дистальных отделов паренхимы печени и умеренной утратой эхогенности диафрагмы.
· Тяжелая. Выраженное увеличение эхогенности печени с отсутствием визуализации диафрагмы или заднего сегмента правой доли печени.
Очаговая жировая инфильтрация (ОЖИ).ОЖИ - изолированная область повышенной эхогенности, часто с географическими (четкими и ясными) краями. Обычно она возникает в переднем медиальном сегменте левой доли, прилежащем к серповидной связке. Другим типичным местом расположения является зона, прилежащая к ямке желчного пузыря, хотя ОЖИ может возникать и в любом другом месте. В отличие от истинного образования печени, ОЖИ не вызывает растяжения или деформации любых регионарных или прилежащих сосудов печени.
Магнитно-резонансная томография (МРТ) может подтвердить наличие жира. Чаще всего диагноз подтверждают и результаты компьютерной томографии (КТ). Сцинтиграфия с нормальным коллоидом серы может доказать жировую инфильтрацию, в особенности при очаговых поражениях размером более 2 см.
3.Цирроз печени. Этиология, ультразвуковая картина цирроза печени.Цирроз - патологическое состояние, приводящее к серьезным изменениям печени, при котором в паренхиме обнаруживаются участки повреждения и регенерации. Гистологически цирроз выглядит как сочетание участков некроза гепатоцитов и фиброза с участками нодулярной регенерации печеночной ткани. Эти изменения нарушают архитектуру печени и в дальнейшем приводят к снижению функции сохраненной печеночной ткани. Морфологически циррозы могут разделяться на микро- и макронодулярные формы в зависимости от размера регенераторных узлов, хотя в поздних стадиях поражение может быть смешанным (микро-макронодулярная форма).
Причины цирроза:
· Гепатит - алкогольный, вирусный, аутоиммунный.
· Патология желчевыводящих путей – склерозирующий холангит, первичный билиарный цирроз и т.д.
· Нарушения обмена веществ – гемохроматоз, болезнь Вильсона-Коновалова, гликогеноз и т.д.
· Паразитарные инвазии – шистосомоз.
· Патология сердечно-сосудистой системы.
· Прочие – саркоидоз, семейный.
Сонографические признаки.Степень эхографических изменений слабо связана со степенью печеночной дисфункции, так как последняя зависит не только от некроза печеночных клеток, но также от нарушения печеночной архитектуры и степени узловой регенерации. В случаях цирроза, подтвержденного биопсией, ультрасонографическая точность определения патологического изменения паренхимы составляет около 80%.
При легком течении заболевания печень может выглядеть нормальной, но в большинстве клинически развернутых случаев будут видны сонографические изменения, чаще всего увеличение эхогенности ткани. На ранних стадиях болезни печень может быть увеличена, но затем размеры ее нормализуются или уменьшаются за счет сморщивания.
Увеличение эхогенности печени уменьшает видимую эхогенность стенки воротной вены и на этом фоне соседняя почечная паренхима выглядит гипоэхогенной. Во всех случаях при подозрении на патологию печени должны быть исследованы воротная вена (нормальный диаметр менее 1.5 см) и селезеночная вена (в норме диаметр менее 1 см и при дыхании калибр сосуда изменяется) для выявления признаков портальной гипертензии, а также должен быть определен размер селезенки.
Увеличение эхогенности печени наблюдается чаще при микронодулярном, чем при макронодулярном циррозе. Последний чаще ассоциируется с гепатомой, которая трансформируется из макронодулярного цирроза в 5% случаев. Регенераторные узлы редко выявляются сонографически, но когда они видны, их трудно отличить от гепатомы.
С циррозом могут быть связаны следующие ультразвуковые изменения:
· Портальная гипертензия. Она развивается из-за повышения сосудистого сопротивления в рубцовой, фиброзированной печени и приводит к увеличению воротной вены (>13 мм) и селезеночной вены (>10 мм). Также наблюдается замедление или двусторонняя направленность тока крови по воротной вене. Можно видеть венозные коллатерали, прежде всего прилежащие к воротам селезенки.
· Реканализация пупочной вены — диагностически ценный признак, но встречается нечасто (в 20% случаев).
· Тромбоз воротной вены.
· Расширение печеночных артерий, имеющих извитой вид (в форме штопора).
· Сдавление печеночных вен: встречается часто, но без допплерографии обнаружить сложно.
Кисты печени.
Печеночные кисты могут быть врожденными или приобретенными.
· Приобретенные.Вторично связанные с инфекцией или травмой (паразитарная инвазия, травма или воспаление).
· Врожденные (наследственные). Могут подразделяться на простые кисты и поликистоз печени (который часто сопровождается поликистозом почек).
Кисты печени редко удается пальпировать, они могут не вызывать увеличения органа. Обычно пациенты не предъявляют жалоб, но в зависимости от размера кисты или при кровоизлиянии в ее полость могут возникать боли в эпигастрии.
Простая киста печени имеет четкие, ровные стенки, анэхогенна, часто с эффектом усиления звукопровсдения. Кисты могут быть одиночными или множественными и обычно остаются бессимптомными до тех пор, пока существенно не увеличатся в размерах. Если поражение не отвечает этим критериям, следует заподозрить метастазы (карциноид, рак молочной железы или лимфома), бактериальный абсцесс или эхинококкоз.
Поликистоз печени у взрослых - аутосомно-доминантное заболевание, которым женщины страдают чаше, чем мужчины в соотношении 4:1. Поликистоз может поражать любые отделы печени, но чаще правую долю. Число кист зависит от стадии заболевания. Обычно кисты множественные, имеют разный размер. Кисты нарушают нормальную эхоструктуру, но печеночные пробы остаются нормальными. Обычно пациенты не предъявляют жалоб, но при кровоизлиянии внутрь кисты может возникать боль. Ультразвуковые признаки этих кист аналогичны простым кистам (анэхогенные образования с четкими стенками и задним акустическим усилением).
Поликистоз обычно поражает несколько органов, таких как печень, почки, поджелудочная железа и селезенка. 25—50% пациентов с поликистозом почек имеют кисты в печени, в то время как при поликистозе печени кисты в почках находят в 60% случаев.
5. Очаговая узловая гиперплазия печени.При очаговой узловой гиперплазии обнаруживаются гиперпластические очаги печеночной паренхимы, содержащие все нормальные клеточные элементы ткани печени, но с нарушенной печеночной архитектурой, и поэтому слабо функционирующие. Эти доброкачественные изменения могут наблюдаться в любом возрасте, но реже у детей и, по данным литературы, наблюдаются более часто у молодых женщин. Риска злокачественного перерождения нет, но без лечения размер образований может увеличиваться. Сонографически примерно половина этих поражений - гипоэхогенные, меньше половины - эхогенные, остальные имеют смешанную структуру. Они обычно хорошо выявляются и в 13% случаев - множественные. По данным ангиографии они, в основном, васкуляризованы и лишь небольшое число их гиповаскуляризовано. Как и с гемангиомами, из-за риска кровотечения биопсии следует, по возможности избегать.
6. Травма печени. Повреждение органов брюшной полости может быть следствием тупой травмы живота или проникающих ранений. Повреждения печени легче возникают у детей, чем у взрослых, т.к. ребра у детей более подвижны и сила удара передается печени в большей степени. Кроме того, печень не полностью развита, имеет более слабый соединительнотканный остов, чем у взрослых.
Травма может вызывать острое или длительное паренхиматозное кровотечение. Увеличивающаяся в объеме гематома может привести к позднему разрыву печени, а разрешающаяся гематома может приводить к образованию кист печени.
Во время кровотечения кровь анэхогенная, хотя дистальное акустическое усиление позади недавно сформированной гематомы меньше, чем позади скопления желчи. При образовании кровяных сгустков структура гематомы изменяется, она становится эхогенной с гетерогенными включениями. Позднее сгустки опускаются вниз и, разжижаясь, формируют анэхогенную область, дающую комплексные кистозные проявления. Есть сообщения об обнаружении границ раздела жидкость/детрит и жидкость/жидкость внутри разрешающейся гематомы.
Разрывы желчных протоков могут приводить к формированию желчной фистулы или скоплению желчи в брюшной полости.
Длительное существование скопления жидкости после травмы свидетельствует о развитии таких осложнений, как образование кисты или биломы.
7.Пиогенный абсцесс печени.Очаговая инфекция печеночной паренхимы - нечастое, но потенциально угрожающее жизни состояние. Поэтому, чтобы диагностировать это состояние на ранней стадии и провести успешное лечение, требуется высокая степень настороженности. Инфекция печени наблюдается чаще у взрослых, чем у детей, и может быть осложнением любого инфекционного процесса. В большинстве случаев инфекция является пиогенной и достигает печени через печеночную артерию во время септицемии, через воротную вену при абдоминальной инфекции или через желчные протоки при восходящем холангите.
Пиогенный печеночный абсцесс.Типичными источниками образования абсцессов печени являются:
· Воротная вена: дивертикулит толстой кишки, болезнь Крона, аппендицит (Е. coli, кишечная микрофлора).
· Печеночная артерия: эндокардит, бактериемия.
· Желчевыводящая система: холангит (восходящий), обструкция желчи (опухоль, узлы ворот печени) с сепсисом, билиарный некроз и стаз (трансплантация печени).
Пиогенные абсцессы печени могут образоваться в любом месте, но чаще поражают правую долю (80%). Обычно они одиночные, но могут быть и множественными. У взрослых абсцессы, как правило, вызываются бактериями рода Escherichia, у детей — стафилококками, которые проникают в печень через желчевыводящие пути (чаще всего), воротную вену, печеночную артерию или непосредственно контактным путем.
Типичных ультразвуковых признаков пиогенного абсцесса печени нет. Некоторые из этих образований гипо- или анэхогенные и могут давать акустический эффект усиления (50% всех случаев). Если в абсцессе содержится газ, то он может стать эхогенным с нечетким затенением и плохим контурированием границ.
Пиогенные абсцессы печени:
· 90% — неоднородные с плохо определяемыми стенками.
· 60% — округлые и овальные.
· Размер варьирует (1 см и более).
· Стенки могут быть утолщены и васкуляризованы (в зависимости от давности абсцесса).
Для оценки кровотока должна быть выполнена допплерография. Абсцесс может иметь периферические сосуды, но не должен содержать центральных сосудов, как опухоль.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.


Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Мы обследовали 21 больного циррозом печени с признаками активного алкогольного гепатита. В стандартное обследование, кроме сбора анамнеза и физического исследования, входили: лабораторные тесты, ЭГДС и УЗИ. Диагноз цирроз печени был установлен клинически и подтвержден данными гистологического исследования печени. Через 1 год (11-14 мес) все больные были госпитализированы для повторного обследования и лечения. Из них 11 больных воздерживались от употребления алкоголя, 10 продолжали злоупотреблять алкоголем. При отборе больных для исследования в большей степени учитывались объективные показатели, характеризующие активность гепатита (уровень печеночных ферментов), в меньшей степени принимались во внимание сведения о количестве потребляемого алкоголя, предоставляемые больным или его родственниками. Повторные биопсии печени не проводились по этическим причинам (этиология и стадия заболевания были очевидны у всех больных).
При первичном обследовании у всех больных были выявлены специфичные ультразвуковые признаки цирроза печени и портальной гипертензии: неровная поверхность и узловатая структура печени, спленомегалия. В 11 случаях отмечалась реканализация параумбиликальной вены. При ЭГДС во всех случаях выявлено варикозное расширение вен пищевода. Все больные имели примерно один возраст, один функциональный класс по классификации Чайлд-Пью (класс А) и одинаковые лабораторные и ультразвуковые показатели. Данные исходного обследования 21 больного циррозом затем использовались как контрольные (группа 1). Для исключения первоначально существенных различий между анализируемыми больными, мы разделили группу 1 на две подгруппы. В подгруппу 1а были включены больные, которые воздерживались от приема алкогольных напитков (не имели лабораторных признаков активного гепатита при повторной госпитализации). В подгруппу 1б вошли больные, продолжавшие злоупотреблять алкоголем в период, предшествовавший госпитализациии поступившие вновь с признаками активного алкогольного гепатита. При последующем анализе результатов повторной госпитализации и сравнении с контрольной группой больные подгруппы 1а рассматривались как группа 2, больные подгруппы 1б как группа 3. Все исследования, проводимые ранее, были повторены (за исключением пункционной биопсии печени).
Были изучены средние значения следующих ультразвуковых показателей: передне-задний размер правой доли печени (ПЗР), линейная скорость кровотока в воротной вене (СВВ) и ее диаметр (ДВВ), индекс резистентности печеночной артерии (ИР), длина селезенки (ДС).
Для проведения УЗИ использовался конвексный мультичастотный датчик с частотой 3,5-6,0 МГц (обычно сканирование проводилось при частоте эхосигнала 4,2 МГц). Исследование выполнялось в утренние часы натощак.
Скорость воротного кровотока измерялась в области ворот печени при сканировании через правые межреберные промежутки (коррекция угла инсонации в такой позиции минимальна). Определение ИР печеночной артерии проводилось в области ее "вертикально направленной части", наиболее удаленной от бифуркации чревного ствола при сканировании из правого субкостального доступа. Измерялись максимальная систолическая и конечная диастолическая скорости кровотока. Индекс резистентности вычислялся автоматически после ручного измерения двух первых параметров с помощью программного обеспечения ультразвукового сканера как отношение разности максимальной систолической и конечной диастолической скоростей к максимальной систолической скорости кровотока.
Все остальные измерения проводились по стандартным общепринятым методикам.
При анализе средних значений изучаемых параметров в подгруппах 1а и 1б существенных различий выявлено не было, что подтвердило однородность состава больных при первичном обследовании (табл. 1).
| Показатель | Подгруппа 1а | Подгруппа 1б | Р |
|---|---|---|---|
| Возраст | 58,2±10,1 | 47,7±14,9 | 0,08 (NS) |
| ФКпо Чайлд-Пью | А (11 чел.) | А (10 чел.) | - |
| ГГТ | 615±447 | 581±448 | 0,86 (NS) |
| АЛТ | 79±44 | 72±71 | 0,79 (NS) |
| ACT | 139±107 | 141±80 | 0,95 (NS) |
| ПЗР, см | 17,3±3,7 | 17,9±2,0 | 0,45 (NS) |
| ДС, см | 14,1±2,8 | 14,2±2,0 | 0,92 (NS) |
| ИР | 0,66±0,09 | 0,60±0,04 | 0,09 (NS) |
| ДВВ, см | 1,25±0,15 | 1,28±0,08 | 0,64 (NS) |
| СВВ, см/с | 13,6±4,9 | 15,0±6,4 | 0,45 (NS) |
Лабораторные и ультразвуковые показатели пациентов, обследованных при повторной госпитализации, приведены в табл. 2 и 3.
| Показатель | Группа 2 | Группа 1 | Р |
|---|---|---|---|
| ГГТ | 146±154 | 599±435 | 0,014 |
| АЛТ | 38,4±30,2 | 75,8±56,6 | 0,11(NS) |
| ACT | 47,4±34,0 | 140,0±92,5 | 0,017 |
| ПЗР, см | 13,5±1,5 | 17,6±2,5 | 0,0003 |
| ДС, см | 13,7±2.6 | 14,1±2,4 | 0,67(NS) |
| ИР | 0,72±0,04 | 0,63±0,07 | 0,0001 |
| ДВВ, см | 1,27±0,10 | 1,27±0,16 | 0,996 (NS) |
| СВВ, см/с | 16,2±3,4 | 14,3±5,5 | 0,46 (NS) |
| Показатель | Группа 3 | Группа 1 | Р |
|---|---|---|---|
| ГГТ | 606±406 | 599±435 | 0,97(NS) |
| АЛТ | 84,2±37,8 | 75,8±56,6 | 0,68(NS) |
| ACT | 161,8±72,1 | 140,0±92,5 | 0,52(NS) |
| ПЗР, см | 17,4±2,2 | 17,6±2,5 | 0,51 (NS) |
| ДС, см | 15,2±2.7 | 14,1±2,4 | 0,30(NS) |
| ИР | 0,59±0,05 | 0,63±0,07 | 0,144(NS) |
| ДВВ, см | 1,34±0,10 | 1,27±0,16 | 0,18(NS) |
| СВВ, см/с | 15,3±4,0 | 14,3±5,5 | 0,76(NS) |
У больных циррозом печени, воздерживавшихся от употребления алкоголя, отмечалась тенденция к нормализации уровня печеночных ферментов: активность алкогольного гепатита была невысокой. Увеличение размеров правой доли печени было выражено в меньшей степени. ИР печеночной артерии превышал 0,7, что характерно для цирроза печени любой другой этиологии (рис. 1). Размеры селезенки, диаметр воротной вены и скорость воротного кровотока были такими же в контрольной группе. У больных в группе 3 различия с контрольной группой отсутствовали: сохранялись лабораторные признаки активного алкогольного гепатита (высокий уровень ГГТ, преобладание ACT над АЛТ), гепатомегалия и не характерно низкий для цирроза печени ИР печеночной артерии (0,59±0,05) (рис. 2).
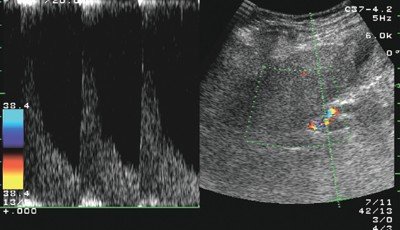
Рис. 1. Эхограмма: спектр кровотока в печеночной артерии у больного циррозом печени с неактивным алкогольным гепатитом (ИР=0,75).
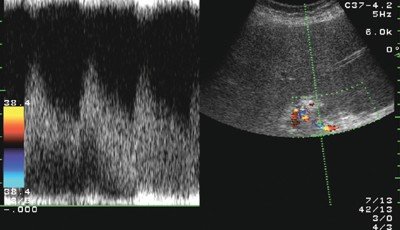
Рис. 2. Эхограмма: спектр кровотока в печеночной артерии у больного циррозом печени с активным алкогольным гепатитом (ИР=0,47).
Особенности печеночной гемодинамики при циррозе печени являются предметом научных исследований в нашей стране и за рубежом. Большинство ученых отмечает существенные изменения воротной циркуляции в зависимости от стадии хронических диффузных заболеваний печени, степени печеночно-клеточной недостаточности и портальной гипертензии. Кроме воротного кровотока, при циррозе печени существенно изменяется артериальный печеночный кровоток. В ряде исследований отмечено повышение резистивных индексов печеночной артерии у больных циррозом печени 6, в других работах такая особенность не выявлена 12. В работах [2,3] обнаружена зависимость между степенью повышения резистивных индексов и функциональным классом по классификации Чайлд-Пью, в других работах такая зависимость не отмечалась [12, 16-18]. В отдельных исследованиях резистивные индексы коррелировали с уровнем печеночного венозного градиента давления [2, 18], в других такая корреляция отсутствовала [4, 12, 16]. В работе [12] отмечается, что пульсационный индекс был ниже у больных с более выраженной степенью нарушения функции печени, однако различия оказались статистически недостоверными [17]. В некоторых работах отмечена зависимость величины изменения резистивных индексов от степени варикозного расширения вен пищевода [1, 4, 12]. Только в одной работе была выявлена четкая зависимость уровня повышения резистивных индексов от степени фиброзных изменений паренхимы печени [5], в других исследованиях такая зависимость не прослеживалась 15.
В немногочисленных работах, посвященных изучению печеночной гемодинамики у больных алкогольной болезнью печени с признаками острого алкогольного гепатита, отмечено снижение резистентности артериального печеночного русла, проявляющееся в виде расширения ветвей печеночной артерии [11] и снижения резистивных индексов в ее основном стволе [9, 10]. В работе [10] выявлено сильное снижение ИР печеночной артерии у больных острым алкогольным гепатитом (0,60±0,07). У больных, страдавших алкогольным циррозом печени, ИР оказался существенно выше (0,72±0,04) [10]. Аналогичные, но статистически не достоверные данные были получены в работе [9]. В работе [12] ИР печеночной артерии был снижен у больных алкогольным циррозом печени без ВРВП и с ВРВП 1 (0,61±0,10 и 0,65±0,09). У больных с ВРВП 2-3 ИР был повышен (0,72±0,07) [12]. Во всех исследованиях, приведенных выше, степень активности алкогольного гепатита у больных циррозом печени не была указана.
Таким образом, в настоящее время не существует однозначного мнения об особенностях изменения артериального печеночного кровотока у больных циррозом печени. До конца не определены факторы, влияющие в наибольшей степени на регионарную циркуляцию у таких больных.
В настоящей работе мы исследовали ряд ультразвуковых количественных параметров у больных циррозом печени с разной степенью активности алкогольного гепатита. В задачи исследования входило сравнение этих показателей у одних и тех же пациентов в разные периоды: при первичной госпитализации (на фоне активного алкогольного гепатита), затем при повторной плановой госпитализации.
Целью работы было выявление типичных особенностей ультразвуковой картины у больных циррозом печени с активным и неактивным алкогольным гепатитом. Была изучена группа больных циррозом печени, сопоставимых по стадии и активности заболевания при первичном обследовании. При повторной госпитализации больные были разделены на две группы: группу 2 составили больные, воздерживающиеся от алкоголя, группу 3-употребляющие алкоголь в обычных количествах. У больных с сохраняющимися лабораторными признаками активного алкогольного гепатита (группа 3) различия в ультразвуковых показателях по сравнению с контрольной группой отсутствовали. В группе 2 отмечалась тенденция к нормализации размера правой доли печени и активности печеночных ферментов. Существенно изменялся и характер артериального печеночного кровотока - от низкорезистентного при первичном исследовании к высокорезистентному при повторной госпитализации. Диаметр и скорость кровотока в воротной вене, размеры селезенки оставались сходными во всех группах. В связи с небольшим числом больных, включенных в исследование, выбор точек разделения (cut-off value) и анализ основных показателей информативности признаков не проводились.
- Активность алкогольного гепатита у больных циррозом печени влияет на ряд ультразвуковых показателей и должна учитываться при формировании групп больных при дальнейших исследованиях.
- У больных циррозом печени с активным алкогольным гепатитом отмечается снижение индекса резистентности печеночной артерии, увеличение размеров печени.
- Для больных циррозом печени с неактивным алкогольным гепатитом характер но повышение индекса резистентности печеночной артерии (> 0,70) и отсутствие значимой гепатомегалии.
- Iwao Т., Toyonaga A., Oho К., et al. Value of Doppler ultrasound parameters of portal vein and hepatic artery in the diagnosis of cirrhosis and portal hypertension// Am J Gastroenterol.-1997.-Vol.92(6).-P. 1012-1017.
- Schneider A.W., KalkJ.F., Klein Ch.P. Hepatic arterial pulsatility index in cirrhosis: correlation with portal pressure // J of Hepatol.- 1999.- Vol.30.-P. 876-881.
- Joynt L.K., PlattJ.F., Rubin J.M., et al. Hepatic artery resistance before and after standard meal in subjects with diseased and healthy livers // Radiology.-1995.-V.196.-P.489-492.
- Sacerdoti D., Merkel C., Bolognesi M., et al. Hepatic arterial resistance in cirrhosis with and without portal vein thrombosis: relationships with portal hemodynamics// Gastroenterology.-1995.- Vol. 108.-P. 1152-1158.
- Piscaglia P., Gaiani S., Calderoni D., et al. Influence of liver fibrosis on hepatic artery Doppler resistance index in chronic hepatitis of viral origin// Scand J Gastroenterol.-2001.-Vol.36(6).- P.647-652.
- Piscaglia P., Gaiani S., Zironi G., et al. Intra- and extrahepatic arterial resistances in chronic hepatitis and liver cirrhosis// Ultrasound Med Biol.-1997.- Vol.23.-P. 675-682.
- Sacerdoti D., Gaiani S., Buonamico P., et al. Interobserver and interequipment variability of hepatic, splenic, and renal arterial Doppler resis tance indices in normal subjects and patients with cirrhosis // J Hepatol.-1997.-Vol.27.-P.986-992.
- Pierce M.E., Sewell R. Identification of hepatic cirrhosis by duplex Doppler ultrasound value of the hepatic artery resistive index // Australas Radiol.- 1990.-Vol.34(4).-P. 331-333.
- Han S.-H.B., Rice S., Cohen S.M., et al. Duplex Doppler ultrasound of the hepatic artery in patients with acute alcoholic hepatitis // J Clin Gastroenterol.-2002.-Vol.34(5).-P.573-577.
- Colli A., Cocciolo M., Mumoli N., et al. Hepatic artery resistance in alcoholic liver disease // Hepatology.-1998.-Vol.28.-P.1182-1186.
- Sumino Y., Kravetz D., Kanel G.C., et al. Ultrasonographic diagnosis of acute alcoholic hepatitis "Pseudoparallel Channel Sign" of intrahepatic artery dilatation// Gastroenterology.-1993.-Vol.l05.-P.1477-1482.
- Taourel P., Blanc P., Dauzat M., et al. Doppler study of mesenteric, hepatic, and portal circulation in alcoholic cirrhosis: relationship between quantitative Doppler measurements and the severity of portal hypertension and hepatic failure // Hepatology.-1998.-Vol.28(4).-P.932-936.
- Vassiliades V.G., Ostrow T.D., ChezmarJ.L., et al. Hepatic arterial resistive indices: correlation with the severity of cirrhosis// Abdom Imaging.-1993.-Vol.l8.-P.61-65.
- Bernatik Т., Strobel D., Hahn E.G., et al. Doppler measurements: a surrogate marker of liver fibrosis? //Eur J Gastroenterol Hepatol.-2002.-Vol.l4(4).-P.383-387.
- Lim A.K.P., Patel N., Eckersley R.J., et al. Can Doppler sonography grade the severity of hepatitis C-related liver disease? // AJR.-2005.-Vol.184.-P.1848-1853.
- TasuJ-P., RocherL., PuletierG., et al. Hepatic venous pressure gradients measured by duplex ultrasound// Clinical Radiology.-2002.-Vol.57.- P.746-752.
- Kleber G., Steudel N., Behrmann C., et al. Hepatic arterial flow volume and reserve in patients with cirrhosis: use of intra-arterial Doppler and adenosin infusion// Gastroenterology.-1999.-116.-P.906-914.
- Annet L., Materne R., Danse E., et al. Hepatic flow parameters measured with MR imaging and Doppler US: Correlations with degree of cirrhosis and portal hypertension// Radiology.-2003.- Vol.229.-P.409-414.

Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Читайте также:


