Какие вирусы могут быть в крови у ребенка
Анализ крови — вирусная или бактериальная инфекция
Чем бактерии отличаются от вирусов
Бактерии – это в подавляющем большинстве одноклеточные микроорганизмы с неоформленным ядром. То есть это настоящие клетки, которые имеют собственный обмен веществ и размножаются делением. По форме клеток бактерии могут иметь круглую форму – называются кокки (стафилококк, стрептококк, пневмококк, менингококк и т.д.), могут быть палочковидными (кишечная палочка, коклюшная, дизентерийная и т.д.), реже встречаются и другие формы бактерий.
Многие бактерии, которые в норме являются безопасными для человека и обитают на его коже, слизистых, в кишечнике, в случае общего ослабления организма или нарушения иммунитета могут выступать в качестве патогенов.
В отличие от бактерий, вирусы являются паразитами, которые не способны размножаться вне клетки. Они проникают в клетку и заставляют ее производить копии вируса. При заражении в клетке активируются специальные механизмы защиты от вирусов. Зараженные клетки начинают производить интерферон , который вступает в контакт с соседними здоровыми клетками и переводит их в противовирусное состояние, а также стимулирует иммунную систему для борьбы с вирусами.
Некоторые вирусы могут находиться в организм человека на протяжении всей жизни. Они переходят в латентное состояние и активируются лишь при определённых условиях. К таким вирусам относятся герпесвирусы, папилломавирусы и ВИЧ. В латентном состоянии вирус не может быть уничтожен ни иммунной системой, ни лекарственными препаратами.
Острые респираторные вирусные инфекции (ОРВИ)
ОРВИ – вирусные заболевания верхних дыхательных путей, передающиеся воздушно-капельным путем. Респираторные вирусные инфекции являются самым распространенным инфекционным заболеванием.
Все ОРВИ характеризуются очень коротким инкубационным периодом – от 1 до 5 дней. Это то время, за которое попавший в организм вирус успевает размножиться до того количества, когда начинают проявляться первые симптомы заболевания.
После инкубационного периода наступает продромальный период (продрома) – это период заболевания, когда вирус уже успел распространиться по всему организму, а иммунная система еще не успела среагировать на него. Начинают появляться первые симптомы: вялость, капризность, ринит, фарингит, характерный блеск в глазах. В этот период противовирусные препараты наиболее эффективны.
Следующим этапом является начало болезни. ОРВИ, как правило, начинаются остро – температура поднимается до 38-39 °С, могут появиться головная боль, озноб, насморк, кашель, боль в горле. Желательно вспомнить, когда могло произойти заражение, то есть когда был контакт с носителем вируса, так как если с этого момента до начала болезни прошло не более пяти суток, то это аргумент в пользу вирусной природы заболевания.
Вирусные инфекции, как правило, лечатся симптоматически, то есть жаропонижающими препаратами, отхаркивающими и т.д. Антибиотики на вирусы не действуют.
Наиболее известными вирусными инфекциями являются грипп, ОРВИ, герпетические инфекции, вирусные гепатиты, ВИЧ-инфекция, корь, краснуха, паротит, ветряная оспа, клещевой энцефалит, геморрагические лихорадки, полиомиелит, и др.
Картина крови при вирусных инфекциях
При вирусных инфекциях количество лейкоцитов в крови обычно остается в пределах нормы или немного ниже нормы, хотя иногда может наблюдаться небольшое увеличение количества лейкоцитов. Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов и/или моноцитов, и соответственно понижения количества нейтрофилов. СОЭ может незначительно повышаться, хотя при тяжело протекающих ОРВИ скорость оседания эритроцитов может быть довольно высокой.
Бактериальные инфекции
Бактериальные инфекции могут возникать как сами по себе, так и присоединяться к вирусной инфекции, так как вирусы подавляют иммунитет.
Основным отличием бактериальных инфекций от вирусных является более длительный инкубационный период, который составляет от 2 до 14 суток. В отличие от вирусных инфекций, в данном случае следует обратить внимание не только на предполагаемое время контакта с носителем инфекции, но и учесть, были ли в последнее время стрессы, переохлаждения. Так как некоторые бактерии способны годами обитать в организме человека никак не проявляя себя и активизироваться в случае общего ослабления организма.
Продромальный период при бактериальных инфекциях часто отсутствует, например инфекция может начаться как осложнение ОРВИ. И если вирусные инфекции часто начинаются с общего ухудшения состояния, то бактериальные инфекции обычно имеют четкое локальное проявление (ангина, отит, синусит). Температура часто не поднимается выше 38 градусов.
Бактериальные инфекции лечат с помощью антибиотиков. Чтобы не допустить возможных осложнений болезни важно вовремя начать лечение. Использование антибиотиков без соответствующих показаний может привести к формированию устойчивых бактерий. Поэтому правильно подбирать и назначать антибиотики должен только врач.
Наиболее часто бактериальные инфекции проявляются гайморитами, отитами, пневмонией или менингитом (хотя пневмония и менингит могут также иметь и вирусную природу). Наиболее известными бактериальными инфекциями являются коклюш, дифтерия, столбняк, туберкулез, большинство кишечных инфекций, сифилис, гонорея и т.д.
Картина крови при бактериальных инфекциях
При бактериальных инфекциях обычно наблюдается повышение количества лейкоцитов в крови, которое происходит преимущественно за счет увеличения количества нейтрофилов. Наблюдается так называемый сдвиг лейкоцитарной формулы влево, то есть увеличивается количество палочкоядерных нейтрофилов, и могут появиться молодые формы – метамиелоциты (юные) и миелоциты. Вследствие этого может снижаться относительное (процентное) содержание лимфоцитов. СОЭ (скорость оседания эритроцитов) обычно довольно высокая.
Вирусные инфекции занимают первое место в структуре заболеваемости у детей младшего возраста. Данные статистики ВОЗ неутешительны: каждый год отмечается до миллиарда случаев ОРВИ. Реальное же число заболевших детей превышает статистическое в два раза.
Как протекает вирусная инфекция у детей и как лечить вирус у ребенка, расскажем в статье.
Какие бывают вирусные инфекции?
Вирусные инфекции классифицируют в соответствии с системами органов, которые они поражают:
- Респираторные. Обширная группа инфекций, включающая вирусы гриппа A и В, коронавирусы, респираторно-синцитиальный вирус и метапневмовирус, вирус парагриппа, аденовирусы и риновирусы.
- Инфекции желудочно-кишечного тракта. В эту группу входит норовирус, астровирус, аденовирус 40 и 41, ротавирус. Дети наиболее восприимчивы к последним двум.
- Другие: корь, краснуха, гепатит, герпесвирусы, в частности, вирус ветряной оспы, и так далее. Как правило, эти вирусы вызывают поражения кожи различных участков тела и передаются от человека человеку.
Самым распространенным типом были и остаются респираторные вирусные инфекции. У детей до пяти лет случаи ОРВИ отмечаются в среднем шесть раз в год, особенно высока заболеваемость в первые два года посещения детского сада.
Острые респираторные вирусные инфекции у детей имеют сезонный характер: с сентября по апрель шанс заболеть выше, в феврале и марте число болеющих достигает пика. Летом же происходит спад заболеваемости в пять раз.
В группе риска находятся часто болеющие дети, дети с ослабленным иммунитетом, аллергики, атопики. Родителям таких детей стоит принимать комплексные профилактические меры, направленные на снижение заболеваемости. Национальный календарь профилактических прививок сообщает, что лицам, входящим в группы риска, рекомендована ежегодная вакцинация.
Из-за незрелости иммунного ответа детей младшего возраста вирусная инфекция часто осложняется бактериальной. Чтобы этого не допустить, лечение вирусных инфекций у детей необходимо начинать при первых же признаках болезни. Опасно и то, что ОРВИ может быть вызвана несколькими вирусами одновременно. Течение болезни в этом случае утяжеляется, а сроки протекания значительно увеличиваются.
Первые симптомы вируса у ребенка могут проявиться уже через несколько часов после заражения. В некоторых же случаях инкубационный период вирусной инфекции у детей составляет до семи дней.
Основные признаки вирусной инфекции у детей:
Заметив симптомы инфекции у ребенка, необходимо незамедлительно обратиться к специалисту: поставить точный диагноз и назначить корректную терапию может только врач-педиатр.
Первым делом нужно уложить ребенка в постель, ограничить его активность. Рекомендуется теплое обильное питье: оно способствует выведению токсинов и восполняет водный баланс в организме.
ВОЗ не рекомендует применять жаропонижающие средства, если температура не превышает 38,5°С, так как лихорадка по своей сути является защитной реакцией организма. Повышенная температура тела препятствует размножению вирусов, кокков и других микроорганизмов [1] , [2] . Однако в некоторых случаях сбить температуру необходимо: если организм в ослабленном состоянии, а также при наличии сопутствующих заболеваний.
Вопреки сложившемуся мнению, при лихорадке у детей не рекомендуется:
- прибегать к спиртовым растиркам: такие процедуры увеличивают риск обезвоживания и гипогликемии (снижения уровня глюкозы ниже нормы) и даже могут привести к коме;
- использовать протирки и охлаждающие ванны: эффект краткосрочный, прекращается сразу после окончания непосредственного воздействия, что приводит к колебаниям температуры.
Если у ребенка насморк, используют физиологический раствор или препараты морской воды для удаления слизи из носовых пазух — промывание проводят два–три раза в день.
Правильное лечение позволяет сократить длительность заболевания, обеспечивает более легкое протекание болезни, снижает риск развития осложнений.
После постановки диагноза ОРВИ врач может назначить:
Выбирая препарат интерферона при вирусной инфекции у детей, стоит обратить внимание на удобство применения, особенно если лечение требуется маленькому ребенку. Оптимальной лекарственной формой для применения у малышей являются ректальные суппозитории. Во-первых, при введении суппозитория ребенок получает нужную дозу лекарства, тогда как сироп или таблетку малыш может выплюнуть или срыгнуть. Во-вторых, в отличие от других лекарственных форм ректальные суппозитории не оказывают негативного влияния на органы ЖКТ и печень, а само средство и его активные вещества не подвергаются риску разрушения из-за агрессивных ферментов пищеварительного тракта.
Вирусная инфекция распространяется в буквальном смысле по воздуху, кроме того, заразиться можно через прикосновения к предметам, которыми пользовался больной. Так что уберечь ребенка от ОРВИ, особенно в сезон эпидемии, непросто. Однако при своевременном лечении болезнь отступит в самые короткие сроки, главное — следовать всем рекомендациям специалиста.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Поведение вируса при проникновении в организм ребенка
Вирусы являются внутриклеточными патогенными микробами. Это означает, что любому вирусу для обеспечения собственной жизнедеятельности и размножения необходимо попасть внутрь клетки организма. В настоящее время идентифицировано, изучено и описано огромное количество различных вирусов, которые отличаются друг от друга строением, особенностями размножения, характером вызываемого инфекционно-воспалительного процесса и типом клеток, которые они поражают. Однако все без исключения вирусные инфекты обладают рядом сходных свойств, которые обеспечивают одинаковый общий алгоритм их поведения после проникновения в организм, и ряд однотипных влияний на ребенка или взрослого.
Итак, после попадания в организм ребенка вирус направляется к органу, к которому он обладает сродством. Например, эпителиотропные вирусы (например, риновирусы, вирус парагриппа, RS-вирус и т.д.) фиксируются на слизистых оболочках дыхательных путей и ЛОР-органов, вызывая респираторные инфекционно-воспалительные заболевания. Лимфотропные вирусы проникают в лимфатические узлы, вызывая инфекционно-воспалительный процесс сначала в них и окружающих тканях, откуда он может распространяться с током лимфы в другие органы. Соответственно, вирусы гепатита проникают в печень и т.д. В этот период ребенок может ощущать легкое недомогание, но симптомы инфекции еще отсутствуют.
В процессе проникновения к тропному органу вирус встречается с имеющимися в крови и на слизистых оболочках различных органов антителами, которые получают первичный сигнал о проникновении в организм патогенного микроба. С этого момента начинается иммунный ответ, в ходе которого происходит выработка различных веществ и активация клеток, способных уничтожить вирус. После проникновения вируса в тропный орган или ткань, он внедряется в его клетки, поникая через мембрану. Внутри клетки вирус начинает размножаться, истощая ее резервы, вследствие чего она погибает и из нее в кровь выходит большое количество новых вирусных частиц, которые будут инфицировать другие клетки.
Мембрана клетки, в которой размножается вирус, изменяется, и это фиксируется натуральными киллерами (NK-клетками). Натуральные киллеры одновременно уничтожают обнаруженную инфицированную клетку и передают сигнал об этом другим иммунокомпетентным клеткам, которые в ответ на него начинают интенсивно вырабатывать интерферон. Интерферон, в свою очередь, защищает нормальные клетки от заражения вирусами.
Циркулирующие вирусные частицы, не попавшие внутрь клеток, связываются уже наработанными антителами, и подвергаются уничтожению лейкоцитами в ходе фагоцитоза или системой комплемента. В итоге все вирусы уничтожаются, и наступает выздоровление. Если же некоторые вирусы остаются внутри клеток в спящем состоянии, то есть, не размножаются, то иммунная система их не распознает. В таком случае вирусная инфекция станет хронической, при которой периоды ремиссии чередуются в обострениями.
Исход вирусной инфекции (выздоровление или переход в хроническую) зависит от активности клеток иммунной системы, которые либо ограничивают пораженный участок тканей от остальных структур организма, либо полностью уничтожают зараженные клетки, тем самым, элиминируя патогенный микроорганизм. Кроме того, исход вирусной инфекции зависит от выраженности лихорадки (подъема температуры тела) и выработки интерферона.
Влияние процесса уничтожения вирусов на организм ребенка
Поскольку у детей активность частей иммунной системы, отвечающих за уничтожение инфицированных клеток и самих вирусов, развиты не полностью, то основными факторами, определяющими исход инфекционного заболевания, являются лихорадка и выработка интерферона. Именно поэтому при любой, даже самой простой вирусной инфекции у ребенка довольно значительно повышается температура тела. И поэтому для лечения вирусных инфекций у детей весьма эффективными средствами являются различные лекарственные препараты, содержащие интерфероны или стимулирующие их выработку.
Если лихорадка была недостаточной или температуру слишком усердно сбивали родители, пытаясь довести ее до нормальных значений, то вирусная инфекция у ребенка станет хронической, поскольку не все инфицированные клетки будут уничтожены. Однако постепенно незрелая иммунная система ребенка сможет наработать необходимые для уничтожения инфицированных вирусами клеток антитела и активировать макрофаги, лейкоциты и натуральных киллеров. В результате произойдет излечение от вирусной инфекции, но процесс этот продлится дольше, чем у взрослого человека или у ребенка, которому не сбивали температуру, не достигающую предельно допустимых значений (38,5 – 39,0 o ).
Такая незрелость клеточного звена иммунитета сохраняется у ребенка плоть до 6 – 7 лет. По достижении этого возраста клеточный иммунитет полностью сформировывается, и излечение вирусных инфекций уже не так сильно зависит от выработки интерферона и температурной реакции. Но до 6 – 7 лет именно ввиду созревания клеточного иммунитета ребенок будет подвержен частым вирусным инфекциям, и это изменить практически невозможно.
Основная опасность любой вирусной инфекции для организма ребенка заключается в том, что в ходе уничтожения вируса происходит выработка большого количества интерферонов, который подавляют синтез нейтрофильных лейкоцитов. А поскольку нейтрофилы составляют самую значительную фракцию лейкоцитов, то в течение всего периода течения вирусной инфекции отмечается снижение общего числа лейкоцитов в крови (лейкопения).
Вследствие лейкопении организм ребенка становится уязвимым для бактериальных инфекций, которые вызываются различными патогенными или условно-патогенными бактериями, поскольку именно лейкоциты обеспечивают защиту от данного вида микробов. А поскольку у ребенка вырабатывается большое количество интерферона, то нейтрофильных лейкоцитов становится очень мало, вследствие чего значительно повышается риск бактериальных осложнений вирусных инфекций. Собственно, именно бактериальными осложнениями и опасны вирусные инфекции у детей. Многим родителям знакома ситуация, когда у ребенка только появится насморк, так буквально на 2 – 3 день развивается осложнение в виде бронхита, ларингита, синусита, отита и т.д. Естественно, чем дольше продолжается вирусная инфекция у ребенка, тем длительнее период его подверженности различным бактериальным инфекциям, которые протекают значительно тяжелее, имеют смертельно опасные осложнения и лечатся исключительно антибиотиками.
Воздействие вирусов на детский организм
Насколько выраженным будет течение вирусной инфекции у ребенка, зависит не только от лихорадки, но и от количества погибших инфицированных клеток и степени отравляющего действия продуктов их распада, а также токсичности самого вируса и индивидуальных реакций организма.
Так, чем больше будет погибших клеток, которые оказались инфицированы вирусом, тем тяжелее будет протекать заболевание. А поскольку здоровые клетки от инфицирования защищает интерферон, то для уменьшения количества тех, которые погибнут, необходимо давать ребенку препараты, содержащие данное вещество. То есть, ребенку, у которого только появилось недомогание, можно и нужно для профилактики давать средства, содержащие какие-либо разновидности интерферона. Это позволит защитить здоровые клетки и минимизировать количество инфицированных, вследствие чего они погибнут в небольшом количестве, и течение вирусной инфекции будет относительно легким. Например, если вирус успеет поразить клетки только носа, то вирусная инфекция будет протекать только с ринитом и повышением температуры. А если тот же вирус успеет инфицировать не только клетки слизистой оболочки носа, но и горла и трахеи, то инфекция уже будет протекать с ринитом, фарингитом, тонзиллитом и ларингитом.
Количество погибших клеток также определяет выраженность явлений интоксикации у ребенка. Так, максимальным токсическим действием обладают продукты распада умерших клеток, которые оказались инфицированы вирусами. Как только токсины разлагающихся клеток начинают поступать в кровоток, у ребенка повышается температура, активируется иммунный ответ и активизируется воспалительный процесс. Буквально через пару часов после подъема температуры у ребенка разовьется активное воспаление, которое проявится сильным покраснением, отеком и болью в пораженном органе. Эти явления интоксикации будет тем интенсивнее, чем большее количество клеток погибло.
Однако интоксикация зависит еще и от вирусных частиц. Сами вирусы не образуют различных токсических веществ, которые способны вызывать явления интоксикации (головная боль, недомогание, ломота в мышцах и суставах, температура, общая слабость и т.д.). Однако различные фрагменты погибших вирусов скапливаются в пораженном участке ткани, в котором протекают активные процессы воспаления, сменяющиеся репарацией и регенерацией. В ходе процесса регенерации тканей происходит восстановление их структуры, в нее прорастают кровеносные сосуды, в которые попадают частицы вирусов. После проникновения вирусных частиц в кровоток, они начинают оказывать токсическое действие, которое выражается в повышении температуры, потере аппетита, слабости, сонливости, головной, суставной и мышечной болях и т.д. Такие явления интоксикации обычно развиваются в виде второй волны ухудшения состояния ребенка, которая хорошо известна многим мамам.
То есть, чем больше будет вирусов и погибших клеток, тем выше будет температура у ребенка, и тем сильнее его будет мучить интоксикация.
Лихорадка является общим ответом всего организма ребенка на вирусную инфекцию, однако помимо нее имеется еще и местная реакция, протекающая на участке тканей, инфицированных вирусом. И этой местной реакцией является воспалительный процесс.
Сущность воспалительного процесса с точки зрения влияния вируса на организм ребенка заключается в развитии инфильтрации макрофагами пораженного участка ткани. Макрофаги начинают активно поглощать и уничтожать инфицированные клетки и продукты их распада, параллельно синтезируя и выбрасывая в кровь особые вещества, привлекающие другие клетки, которые будут производить репарацию и регенерацию ткани. По мере того, как макрофаги уничтожают пораженные клетки и продукты их распада, а другие клетки осуществляют репарацию ткани, происходит постепенное уменьшение выраженности воспалительного процесса, то есть, краснота и отек сходят, а болезненность снижается или исчезает.
Описанное воздействие на организм ребенка оказывает вирус при острой инфекции, протекающей с гибелью пораженных клеток. Если же вирусная инфекция хроническая, при которой вирус просто живет внутри клеток и не размножается, тем самым не вызывая их быструю и массированную гибель, то воздействие микроба на организм ребенка будет несколько иным. В такой ситуации гибель клеток будет медленной и постепенной, в результате чего ребенок может в целом чувствовать себя нормально, но в некоторые моменты у него будет необъяснимо повышаться температура и появляться симптомы интоксикации. Эти проявления гибели клеток будут периодическими.
Кроме того, некоторые вирусы могут сочетаться с антигенами клеток организма ребенка. В этом случае образуются антитела, которые будут "узнавать" и уничтожать не только вирусные частицы, но и собственные клетки различных органов и систем. А поскольку в течение вирусной инфекции таких антител в организме ребенка может вырабатываться очень много с целью компенсировать неполноценность клеточного звена иммунитета, то они образуют комплексы с вирусами и длительное время циркулируют в крови. Такие циркулирующие иммунные комплексы могут повреждать различные органы ребенка, поскольку обладают способностью их "узнавать". В результате осложнением вирусных инфекций у ребенка могут стать тяжелые аутоиммунные заболевания, такие, как гломерулонефрит, васкулиты, системная красная волчанка и т.д.
Также при развитии противовирусного иммунного ответа с интенсивным синтезом антител и выбросом интерферонов сильно повреждаются кровеносные сосуды, что сопровождается покраснением кожных покровов или появлением сыпей. Однако выраженные повреждения сосудов с формированием сыпи развиваются только при некоторых инфекциях, таких как краснуха, менингоэнцефалит и др. Остальные вирусные инфекции провоцируют только покраснение кожного покрова.
Вирусы у детей – симптомы

Каждый вирус вызывает у ребенка специфические и общие симптомы. При этом специфические симптомы характерны только для данного конкретного вируса, а общие развиваются при любой вирусной инфекции.
У детей все вирусные инфекции проявляются следующими общими симптомами:
- Повышение температуры тела;
- Покраснение кожного покрова (ребенок будто немного сгорел на солнце);
- Симптомы интоксикации (головная боль, мышечная и суставная боль, потеря аппетита, недомогание, общая слабость);
- Боль в области пораженного органа;
- Слизистые выделения с поверхности пораженных органов.
Помимо указанных общих симптомов каждая вирусная инфекция проявляется и рядом специфических признаков.
Анализ на вирусы у детей
Для выявления различных вирусов у детей применяется два вида анализов. Первый вид – это ИФА (иммуноферментный анализ), при помощи которого определяют наличие антител к какому-либо вирусу в крови. В зависимости от концентрации и вида выявленных антител делают вывод о наличии, а также характере течения инфекции (например, инфекция была перенесена когда-то в прошлом, или существует в настоящее время в хронической форме и т.д.).
Второй вид анализов для выявления вирусов у детей – это ПЦР (полимеразная цепная реакция). При помощи ПЦР определяют наличие вирусов в крови. Соответственно, если вирусы в крови обнаружены, то ребенок инфицирован.
Что значит диагноз "у ребёнка вирус" - видео
Как защитить ребенка от вирусов
Защитить ребенка от вирусов практически невозможно, поскольку они передаются воздушно-капельным, контактным или орально-фекальным путями. То есть, для того, чтобы надежно уберечь малыша от вирусов, необходимо полностью изолировать его от окружающих и поместить в стерильную и закрытую палату. Естественно, это невозможно, и поэтому можно только минимизировать риск заражения.
Для этого следует в периоды сезонных эпидемий профилактически использовать различные противовирусные средства, такие как, Оксолиновая или Бонафтоновая мазь и другие. По возможности необходимо избегать мест большого скопления людей. Также следует объяснить ребенку, что на улице и в любых учреждениях (школе, детском саду) не следует прикасаться к лицу и глазам руками и тянуть их в рот. Также ребенка следует приучить всегда мыть руки перед едой, после прихода с улицы, после общения с другими людьми и просто так для профилактики через каждые 2 – 3 часа. Объясните малышу важность и необходимость ежедневного промывания носовой полости подсоленной водой и делайте это вместе с ним. В периоды особенно интенсивного распространения сезонных вирусных эпидемий можно носить маску, закрывающую рот и нос.
Отлично минимизирует риск заражения вирусными инфекциями благоприятный режим в помещениях, где находится ребенок. Этот режим заключается в поддержании прохладной температуры в помещении (18 – 22 o С), частых проветриваниях и увлажнении воздуха. Как известно, во влажном и прохладном воздухе, который постоянно движется, вирусы практически не живут, поскольку они удаляются или погибают. Кроме того, такой режим создает наиболее благоприятные условия для нормальной выработки слизи в носоглотке, которая содержит лизоцим – вещество, эффективно уничтожающее случайно попавшие вирусы. Если же температура высокая (более 22 o С), а воздух стоячий и сухой, то слизь в носоглотке засыхает, и случайно попавшие вирусы не уничтожаются лизоцимом, а получают возможность внедриться в клетки тканей и вызвать заболевание.
Профилактика вирусной инфекции у ребёнка: чеснок - видео
Аллергия на вирусы у детей
Аллергических реакций на вирусы ни у детей, ни у взрослых людей не существует. Отек и спазм гортани и трахеи, который часто пытаются снимать антигистаминными препаратами, а также частота их возникновения при вирусных инфекциях наталкивают родителей на мысль, что у ребенка аллергия на вирусы. Однако такого вида аллергии не существует.
Спазм и отек бронхов и гортани при вирусной инфекции у ребенка возникают потому, что у него такие возрастные физиологические особенности, а не из-за аллергии. И даже если каждое ОРВИ у него сопровождается обструктивным бронхитом, то речь идет о бактериальном осложнении, а не аллергии. В таком случае рекомендуется принимать иммуномодуляторы, снижающие риск бактериальных осложнений вирусных инфекций, такие, как Рибомунил или Бронхо-Мунал, а не лечить ребенка от несуществующей аллергии. Прием Рибомунила или Бронхо-Мунала не уменьшит частоту ОРВИ, но ребенок будет переносить болезнь легче, и осложнения в форме обструктивных бронхитов, ларингитов и ларинготрахеитов практически исчезнут, и не станут сопровождать каждую вирусную инфекцию.
Антигистаминные средства при обструкции применяют потому, что они эффективно снимают воспалительный отек и помогают немного расширить просвет дыхательных путей ребенка. Однако, строго говоря, при вирусных инфекциях для устранения бронхо-или ларингоспазма показаны к применению бронхолитики (например, Изопреналин, Фенотерол, Ипратропия бромид, Эуфиллин и т.д.), а не антигистаминные средства. Но некоторые врачи назначают детям антигистаминные средства и для уменьшения спазма дыхательных путей, и для уменьшения выработки слизи, и облегчения общего состояния.
Анализ крови — самый распространенный диагностический метод обследования, который позволяет получить подробную информацию о состоянии здоровья человека. Он применяется при диагностике различных болезней вирусной или инфекционной природы.

При подозрении на ОРВИ или другие простудные заболевания врач направляет пациента на сдачу анализа крови, чтобы определить причину недомогания. В детском возрасте данная диагностика является определяющим фактором при выборе методов лечения.
Для чего сдают анализ крови
ОРВИ в детском возрасте часто протекает легко. При своевременном лечении выздоровление наступает уже через неделю. Но иногда за привычной симптоматикой скрываются другие опасные заболевания.
По результатам анализа крови можно составить общее представление о характере болезни, установить степень распространенности вирусного процесса, определить наличие осложнений.
Важно отличить ОРВИ от других простудных заболеваний, что возможно сделать только при изучении показателей при анализе крови.
Болезни простудного характера имеют две формы — бактериальную и вирусную.
Отличаются они типом возбудителя, при этом имеют сходную симптоматику:
- беспокоит головная боль;
- повышается температура тела;
- появляется кашель, насморк;
- краснеет и болит горло;
- возникает чувство слабости и утомления;
- пропадает аппетит, не ощущается вкус еды;
- возникают трудности при глотании;
- чувствуется ломота во всем теле.

При первых признаках воспалительного процесса невозможно дифференцировать патологии и назначить соответствующее лечение.
Вирусные заболевания невозможно вылечить препаратами, применяемыми при бактериальных. Они требуют другого подхода к лечению с применением противовирусных лекарственных средств.
ОРВИ — это вирусное заболевание верхних дыхательных путей. Для вируса характерен воздушно-капельный путь попадания в организм. Оседая на слизистых оболочках носоглотки, возбудитель болезни начинает размножаться.
Это происходит в течение нескольких дней. Продукты жизнедеятельности вируса попадают в кровяной поток. Поэтому любой вирусный воспалительный процесс вызывает изменения — повышается количество лейкоцитов в крови.
При сопутствующих патологиях назначается биохимическое исследование крови. Его цель — проверить наличие осложнений со стороны других систем органов. Ослабленный иммунитет маленького пациента — причина сдать кровь на иммунологическое исследование.
Лабораторная диагностика ОРВИ

Воспалительные процессы, протекающие в организме ребенка, влияют на все системы органов. Первые признаки инфекции обнаруживаются в крови, состав которой меняется в зависимости от разновидности возбудителя инфекции.
Для каждого заболевания существует конкретные показатели. Для осуществления лабораторной диагностики достаточно нескольких капель крови из пальца пациента. Общий анализ крови при подозрении на ОРВИ позволит точно определить, что стало причиной появления симптомов.
При попадании в организм возбудителя ОРВИ сильно увеличивается число лейкоцитов. Если при повторной сдаче анализа этот показатель уменьшается, есть основания говорить о начале процесса выздоровления.
При несоблюдении рекомендаций врача и отсутствии надлежащего лечения к вирусной инфекции может присоединиться бактериальная, что значительно ухудшит состояние ребенка. Это обнаруживается при расшифровке анализа и позволяет скорректировать методику лечения.
ОРВИ и грипп опасны для детского организма тем, что снижают иммунитет. Ребенок оказывается беззащитным перед разного рода инфекциями. Наличие вируса приводит к образованию хронических очагов воспаления, которые провоцируют появление аллергических реакций, мешают развитию малыша.
Подготовка к анализу и взятие материала
Перед сдачей крови на анализ важно соблюсти ряд правил. Чтобы результат был объективным, пациенту необходимо:
- перед забором материала отказаться от еды. Обычно процедура проводится утром натощак. Если она проходит в дневное время, нужно не кушать 5-6 часов до этого. Особое внимание следует уделить рациону: отказаться от жареной, соленой пищи и выпечки за 2-3 суток до сдачи анализа;
- если накануне принимались лекарства, врач должен об этом знать. Некоторые препараты выводятся из организма несколько дней, и наличие в крови их компонентов может исказить результаты анализа.
В лабораторных условиях взятие материала осуществляется двумя методами: кровь берется из пальца или из вены. При исследовании венозной крови клиническая картина заболевания более четкая, результат дает более подробную информация о состоянии пациента. Но если необходимо взять анализ крови при ОРВИ у ребенка, врачи учитывают специфику, связанную с возрастом пациента.
Расшифровка анализов при ОРВИ у ребенка

Анализ крови при ОРВИ у детей требует правильной расшифровки. При наличии вируса в организме основные показатели крови отличаются от нормы.
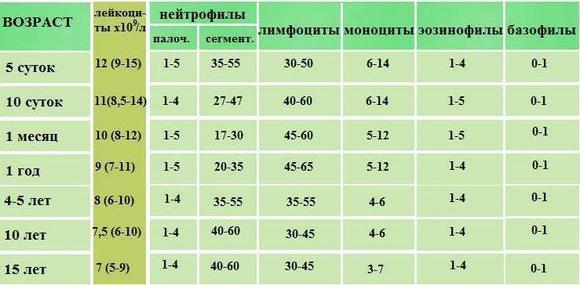
При изучении результатов анализа необходимо обратить внимание на такие компоненты, как лейкоциты, лимфоциты, эритроциты, тромбоциты, нейтрофилы, эозинофилы, СОЭ. Их количественное и процентное соотношение будет различаться в зависимости от того, что стало причиной воспалительного процесса.
Некоторые заболевания не только имеют сходную клиническую картину с ОРВИ, но и дают похожие результаты анализов. В таких случаях потребуется дополнительное обследование для определения вида инфекции в организме.
Рассмотрим основные компоненты крови, их содержание в норме, а также показатели, свидетельствующие об отклонении.
| Компоненты | Показатели нормы | Характеристика |
| Лейкоциты | 4 — 9×10^9 | Белые кровяные тельца. Количество лейкоцитов увеличивается при аллергическом и воспалительном процессах. Если их показатель снижен, это свидетельствует об угнетении иммунной защиты, что происходит при ОРВИ и таких заболеваниях, как корь, скарлатина, краснуха. |
| Лимфоциты | 2-40 % | Количество лимфоцитов в норме у взрослых и детей различается. У маленьких пациентов их больше, поэтому при расшифровке данных нужно учитывать возраст. Функция клеток — бороться с вирусом. Повышенное их содержание в крови является показателем вирусного простудного заболевания, а также таких патологий, как туберкулез и токсоплазмоз. |
| Эритроциты | 3,9 — 5×10^12 | Кровяные тельца красного цвета, в которых содержится гемоглобин. При ОРВИ их количество повышено или в норме. Если их большое количество, это признак обезвоживания организма. При острых респираторных заболеваниях показатели эритроцитов в крови редко бывают ниже нормы. |
| Тромбоциты | 180 — 320×10^12 на литр | Компоненты, отвечающие за процесс свертывания крови. При обезвоживании уровень тромбоцитов повышается. Если количество их уменьшается, это свидетельствует о серьезном воспалительном процессе, при котором к вирусной инфекции присоединяется бактериальная. |
| Нейтрофилы | 47 — 72% | Клетки, которые участвуют в поддержании иммунитета и борются с инфекцией бактериального типа. Поэтому при бактериальном возбудителе заболевания показатели данного компонента повышены. Большое их количество выявляется при интоксикации организма, стрессовом состоянии, тяжелых проявлениях гриппа. |
| Эозинофилы | 1 — 5 % | Значимый показатель при возникновении аллергических реакций. Он увеличивается, если на организме воздействуют аллергены или при заражении паразитами. |
| СОЭ | 2 — 15 мм/ч | Показатель скорости оседания эритроцитов. Повышение показателя указывает на наличие нарушения в работе организма. Может изменяться под влиянием множества факторов. |

Учитывая показатели содержания форменных элементов при расшифровке анализа крови, можно сделать вывод об их различиях при вирусной и бактериальной природе заболеваний.
| Компоненты | Вирусное заболевание | Бактериальное заболевание | |
| Лейкоциты | Количество снижено | Количество увеличено | |
| Лимфоциты | Количество повышено | Количество снижено или в пределах нормы | |
| Эритроциты | Количество повышено или в пределах нормы | В пределах нормы | |
| Тромбоциты | Количество повышено | Количество понижено | |
| Нейтрофилы | Показатель не увеличен | Показатель увеличен | |
| Эозинофилы | Количество повышено или в норме | Со временем количество повышается | |
| СОЭ | Показатель в норме | Показатель повышен | |
Совокупность следующих показателей при анализе крови позволяет сделать вывод о наличии вирусной инфекции (ОРВИ) и дифференцировать ее от бактериальных патологий:
- количество эозинофилов, лимфоцитов, эритроцитов повышено;
- содержание нейтрофилов ниже нормы;
- лейкоциты — уровень в пределах нормы или чуть понижен, в редких случаях превышает норму;
- повышенный показатель СОЭ (при тяжелом вирусном поражении).в пределах нормы (при хроническом течении заболевания).

Лечение проводится в соответствии с природой заболевания. Комплексная терапия, предусматривающая устранение симптоматики и снятие воспаления, позволит восстановить состояние. После выздоровления показатели содержания форменных элементов крови приходят в норму. Повторная сдача анализов позволяет выявить изменения, связанные с окончанием вирусного процесса.
Обычно все показатели фиксируются на специальном бланке. Не пытайтесь самостоятельно анализировать полученные результаты. Только специалист сможет объективно оценить совокупность показателей и правильно интерпретировать данные. При этом врач учитывает возраст пациента, особенности его организма, сопутствующие патологии.
В заключение

Анализ крови — информативный лабораторный метод диагностики ОРВИ, позволяющий определить тип возбудителя и прояснить общую картину заболевания с выявлением сопутствующих патологических процессов.
Исследование крови в начальный период развития инфекционного процесса помогает дифференцировать заболевания вирусного и бактериального характера и назначить правильное лечение. Это позволит избежать развития осложнений, связанных с нарушением функционирования других органов.
Читайте также:


