Мокрота при вирусном бронхите
Сложно найти человека, который бы не болел бронхитом. По своей распространенности заболевание уступает разве что ОРВИ. На сайте Respimed сможете понять, какой бронхит является вирусным, а какой бактериальным.
Особенности вирусного бронхита
Бронхит – инфекционный процесс, при котором поражается слизистая оболочка, выстилающая бронхи. Вызывать его могут вирусы и бактерии. По типу возбудителя бронхит классификацию имеет такую:
- Вирусный.
- Бактериальный бронхит.
- Смешанный (заболевание вызывает вирус, потом размножаются патогенные бактерии и они провоцируют виток заболевания).
- Не уточненный (когда тип возбудителя определить сложно).

Развитию этого осложнения предшествует ОРВИ. Подвержены заболеванию люди с ослабленным иммунитетом и дети. Главной особенностью является то, что вызывается болезнь вирусами:
- грипп;
- аденовирус;
- вирусы респираторной группы.
Заболевание развивается быстро, пик его приходится на осенне-весенний период. Источником инфицирования выступает больной человек. Вирусный и бактериальный тип схожи по своим проявлениям, лечение заболеваний разное. Имеет значение также и форма заболевания – острая или хроническая.
Если вам выставлен диагноз бронхит вирусный, лечение необходимо начинать как можно чаще. Не стоит откладывать визит к врачу, потому как только он сможет поставить верный диагноз и назначить правильное лечение.
Как отличить бактериальный или вирусный бронхит
Как мы уже отметили, обе формы заболевания имеют схожие черты, однако есть у них и отличия:
- Это возбудитель, вирус или бактерия. Вначале заболевание вызывает вирус, который попадает в организм человека, поражает носоглотку и при отсутствии адекватного лечения опускается ниже. Иммунитет занят борьбой с ним, защитные силы истощаются и начинают размножаться патогенные бактерии. Бактериальная форма является осложнением ранее перенесенных простудных состояний и часто переходит в хроническую.
- Место поражения. При вирусной природе поражаются верхние отделы дыхательной системы, при бактериальной – нижние.
- Симптоматика и тяжесть заболевания. Вирусный начинается остро и протекает бурно, с более высокой температурой и интенсивным кашлем. Самочувствие также резко ухудшается, сильнее проявляется интоксикация. Бактериальный протекает легче, температура тела повышается до субфебрильных цифр, но течение его более длительное.
- Вид мокроты. При вирусной форме она более густая, вязкая, ее трудно откашлять. Но при этом она не имеет неприятного запаха и не меняет свой цвет, остается прозрачной или белой. При бактериальном бронхите мокроты много, она легче отходит, но при этом имеет оттенок желтоватый или зеленовато-коричневый и неприятный гнилостный запах.
- Анализ крови. Показатели его будут различными при разной форме болезни. Внимание уделяют СОЭ и количеству лейкоцитов, а также рассматривают формулу крови, ее форменные элементы.
Симптомы развития болезни
При бронхите любой этиологии главным симптомом является кашель. Помимо него вирусный бронхит симптомы будут такие:
- Резкое повышение температуры до высоких цифр – 38-39 0 С, которое сопровождается ознобом.
- Общая интоксикация, которая проявляется вялостью, слабостью, быстрой утомляемостью.
- Одышка, особенно при физической нагрузке.
- Кашель навязчивый. Первые дни мокрота практически не отходит, кашель не приносит облегчения. С началом лечения она разжижается и начинает откашливаться, приступы кашля уменьшаются.
- Дискомфорт в груди, при кашле может наблюдаться боль в области грудной клетки, чувство давления.
- Хрипы определенного характера при прослушивании.
Практически 90% случаев развития заболевания имеют вирусную природу. Симптоматика сохраняется в течение 3-5 дней. За это время организм вырабатывает антитела к вирусу и начинает борьбу.
Если по истечении этого срока состояние не улучшается или появляются другие симптомы, меняется характер мокроты, то можно говорить о переходе болезни в бактериальную форму.
Причины вирусного бронхита
Причина вирусного бронхита, симптомы и лечение которого мы рассматриваем, одна – вирус проник в организм человека, преодолел защитный барьер верхних дыхательных путей и опустился ниже.
К факторам, способствующим развитию осложнения, относят:
- Сниженный иммунитет.
- Посещение мест со скоплением людей в опасный осенне-весенний период (детские сады, школы, транспорт, супермаркеты).
- Нездоровый образ жизни, курение, пребывание в запыленном, сухом помещении.
- Неблагоприятная экологическая обстановка.
- Неправильное лечение простудных заболеваний, грипп и ОРВИ на ногах.
- Осложнение инфекционных заболеваний: корь, краснуха, коклюш, ларингит, фарингит.
- Хронические лор-заболевания – синусит, гайморит, нарушения носового дыхания.
- Частые переохлаждения, сырость и повышенная влажность.
Группа риска патологии
Вирусный бронхит часто развивается у детей, их иммунная система еще не завершила свое формирование и не может бороться с вирусами. Слизистая оболочка бронхов тонкая, в ней быстрее развивается воспаление и отек. Дети не могут полностью очищать нос и откашливать мокроту им сложнее.
Кроме детей в группу риска попадают люди, которые имеют ослабленный иммунитет из-за наличия хронических заболеваний носа, горла. Те, кто работает, большинство простудных заболеваний переносят на ногах, не соблюдают постельный режим, занимаются самолечением или вовсе пускают все на самотек.
Не зная, что бронхит вирусный и чем лечить его, многие принимают не те препараты еще усугубляя свое состояние. Пожилые люди имеют слабый иммунитет и входят в группу риска.
У людей, которые проживают в неблагоприятных, с экологической точки зрения, районах дыхательная система слабее, часто после простуды развивается воспаление бронхов. Рискуют те кто постоянно контактирует с источником инфекции – учителя, медперсонал, воспитатели, продавцы.

Как правильно поставить диагноз
Мы описали различия в формах заболевания и симптоматики. Определить, что бронхит вирусный, как лечить его и что делать, чтобы не перешел в хроническую форму, то поможет врач!
Для диагностики применяются инструменты:
- Детальный сбор анамнеза, выяснение симптоматики, характера кашля и вида мокроты.
- Аускультация. Врач с помощью стетоскопа прослушивает дыхание и по присутствию хрипов, их характеру делает заключение.
- Анализ крови. Основной инструмент, который помогает выяснить бактериальное или вирусное воспаление присутствует.
- Рентгенография. Назначается, когда есть подозрение на развитие бактериальной формы или пневмонии. Изменения в бронхиальном дереве говорят о том, что развилась болезнь.
- Бронхоскопия и спирография – когда есть подозрения о наличии сопутствующих заболеваний.
Лечение медикаментами
Различие имеет медикаментозная схема лечения. Мы сами, да и врачи назначают антибиотики. Если бронхит вирусный, лечение антибиотиками не только не принесет облегчения, но может усугубить состояние. Победить болезнь можно, только если применять комплексный подход, а не только лекарственные средства.
При этой форме применяют средства:
- Противовирусные препараты, рекомендованы с первого дня простудного заболевания. Тогда есть возможность уберечься от развития осложнений. И хотя многие врачи отрицают их эффективность, применение Виферона, Кагоцела. препаратов значительно сокращали период выздоровления.
- Муколитики и отхаркивающие препараты. При лечении вирусной формы главное – не допустить застоя мокроты. Она густая и вязкая, поэтому нужно разжижить ее и вывести из бронхов. Для этого и применяют муколитики. Отхаркивающие препараты стимулирую кашлевой рефлекс и выведение таким образом мокроты.
- Бронхорасширяющие и противоотечные средства. Они необходимы, чтобы снять спазм и отек слизистой оболочки и облегчить выведение мокроты. К ним можно отнести Эуфиллин, Пульмикорт, Беродуал. Снять спазм поможет Но-шпа, отек – антигистаминные (Цитрин, Лоратадин, Супрастин).
- Симптоматическая терапия – жаропонижающие, противокашлевые (их применяют в начале заболевания, когда кашель сухой и мокроты мало, не сочетают с муколитиками).
- Витамины.
Параллельно с медикаментозным лечением назначают:
- Соблюдение постельного режима и поддержание микроклимата в помещении (прохладный и влажный воздух, частые проветривания).
- Питьевой режим. Надо пить много жидкости, чтобы вымывать из организма токсины и разжижать мокроту.
- Физиопроцедуры (ингаляции, прогревания, электрофорез).
- Лечение средствами народной медицины (прием травяных чаев и сборов, молоко с медом, щелочное питье). Они не заменяют медикаментозную терапию.
Хорошо использовать при лечении воспаления бронхов у детей и взрослых ингаляции. Они могут быть паровыми или проводиться с помощью небулайзера. Этот метод введения лекарств считается действенным, потому как попадают они в дыхательные пути и действуют напрямую.
Ингаляции с Эуфиллином, Пульмикортом и прочими бронхорасширяющими средствами быстро приносят облегчение и снимают приступы кашля. Разжижает мокроту вдыхание физраствора, Боржоми. Облегчают избавление от секрета ингаляции с Амбробене.
Использование оборудования
Основным дополнительным оборудованием, которое может быть использовано для лечения бронхита является небулайзер, например Compare C20. Он подходит для взрослых и детей. Принцип работы основан на преобразовании лекарственных веществ в аэрозольную форму. Частицы медикаментов очень мелкие и легко проникают в бронхи, оказывая лечебный эффект.
При сопутствующих заболеваниях человек не всегда может самостоятельно эффективно откашляться, а соответственно освободить бронхи от мокроты. В этом случае в лечебных учреждениях или на дому применяются откашливатели – приборы, которые очищают бронхи.
Если случай запущенные и бронхит перешел в запущенную стадию, развилась сильная одышка, то может понадобиться использование кислородного концентратора. Этот прибор предназначен для того, чтобы пациент мог дышать воздухом с повышенной концентрацией кислорода, восполняя его недостаток.
Заболевание вирусный бронхит симптомы и лечение у взрослых и детей имеет схожие. Оно часто сопровождает простудные заболевания, особенно когда мы не уделяем внимание своему здоровью и испытываем защитные силы нашего организма.
Только опытный врач способен выяснить истинную причину болезни и назначить правильное лечение. Не стоит пренебрегать визитом в больницу, если вы хотите быстро встать на ноги, избежать приема сильнодействующих препаратов, не допустить осложнений и перехода болезни в хроническую форму.
Во время диагностического обследования при подозрении на бронхит пациенты сдают на анализ не только мочу и кровь, но и бронхиальную мокроту.
Эта субстанция обильно выделяется при воспалении бронхов и выводит патогенные микробы, спровоцировавшие кашель.
Мокрота при бронхите исследуется для определения этиологии кашля, что позволяет подобрать наиболее адекватную схему лечения.
Мокрота и ее функции
Воспалительный процесс в бронхах всегда сопровождается выделением большого количества слизи, называемой мокротой. Интересно узнать о функциях мокроты в дыхательных путях человека.
- В норме бронхиальный секрет выделяется в небольшом количестве и выполняет функцию защиты дыхательных трубочек – бронхов – от инородных тел, попадающих в респираторную систему. Это не только взвешенные в воздухе частицы пыли или дыма, но и многочисленные микробы, способные инфицировать организм.
- Секрет регулярно обновляется и, чтобы не скапливаться в просвете бронхов, постоянно продвигается вверх по трахее.
- Продвижение его вверх обеспечивают реснички особого внутреннего слоя дыхательных путей – реснитчатого эпителия.
- Бронхиальный секрет поднимается к надгортаннику – эластичному хрящу, отделяющему вход в гортань от входа в пищевод, там происходит заглатывание слизи, совершенно не замечаемое человеком.
- В норме секрет не должен выходить наружу, но при бронхите мокрота бывает такой обильной, что во время кашля ее приходится отхаркивать и выплевывать.
- Чем гуще бронхиальная слизь, тем сложнее ресничкам продвигать ее вверх по трахее, поэтому при бронхите часто бывает, что не отходит мокрота. Тогда человек совершает откашливающее движение – и она отхаркивается.
Главная функция бронхиального секрета – защита дыхательных путей и очищение их от патогенных частиц, проникающих извне.
Причины появления мокроты при бронхите

Появление обильной бронхиальной слизи обусловлено попаданием в дыхательные пути вредоносных агентов (бактерий, вирусов, грибков) или аллергенов.
Инфекция, оказавшись в благоприятной среде, начинает активно размножаться, вызывая воспалительный процесс в месте своего пребывания.
Дыхательная система реагирует на это усиленной выработкой слизи, которая захватывает патогенных микробов или вирусы и эвакуирует их из организма. Этим можно объяснить наличие кашля с мокротой, который отмечается при остром бронхите.
При нормальной работе иммунной системы организм может справиться с кашлем за 5-7 дней при соблюдении условий для быстрого выздоровления дома (умеренная температура воздуха, не сухой воздух в помещении, обильное теплое питье).
Если кашель не приносит облегчения, а выделяемая слизь приобретает необычную окраску или появляются гнойные включения, требуется медикаментозная терапия.
Особенности мокроты при бронхите

Благодаря многолетнему клиническому опыту врачи могут определить стадию течения и степень тяжести бронхита по цвету мокроты.
По этому же параметру можно предположить этиологические (причинные) факторы развития воспаления в бронхах:
- при остром бронхите бронхиальный секрет (мокрота) обычно представляет собой вязкую белесую полупрозрачную слизь, которая со временем может приобрести желтоватый оттенок, говорящий о бактериальной инфекции;
- характер мокроты при хроническом бронхите схож с признаками отделяемого при начале острого процесса, но слизь при этом более прозрачная и комковатая;
- желтая окраска мокроты при остром и затяжном бронхите говорит о присутствии в ней особых иммунных клеток – нейтрофилов, которые обычно устремляются в инфекционные или аллергические очаги воспаления;
- желтоватая и коричневатая слизь отделяется из бронхов курильщиков, что обусловлено влиянием никотина и наличием хронической патологии;
- желтовато-зеленая и зеленая мокрота – верный признак бактериального генеза бронхита и его затяжного характера;
- красный цвет бронхиальной слизи придают красные кровяные тельца – эритроциты, этот признак считается опасным и неблагоприятным, так как может указывать на осложнения в виде туберкулеза или ТЭЛА (тромбоэмболии легочной артерии);
- коричневый оттенок слизи связан с распадом красных телец, что случается при токсическом поражении дыхательной системы и тяжелых формах бронхита.
Незначительные вкрапления красного или коричневого цвета в бронхиальном секрете могут появиться вследствие повреждения капилляров слизистых оболочек дыхательных путей, такое бывает при сухом надсадном кашле.
Изучение характеристик мокроты облегчает подбор наиболее подходящей схемы лечения бронхита.
Анализ мокроты
Лабораторное исследование (анализ) мокроты при бронхите позволяет оценить не только цвет, но и другие физико-химические и органолептические свойства этого секрета:
- запах – в норме выделяемая бронхами слизь не должна иметь запаха, его появление обычно говорит о генерализации воспалительного процесса, присоединении бактериальной инфекции, возникновении очагов нагноения;
- наличие примесей – об очагах нагноения говорят и примеси гноя в секретируемой бронхами слизи;
- консистенцию – вязкая, плохо отделяющаяся слизь характерна для начальных стадий течения бронхита, кашель с такой мокротой часто путают с сухим;
- текучесть – при нормальной текучести секрета он имеет желеобразную консистенцию и довольно легко отхаркивается, что говорит о его нормальной реологии.
Консистенция и текучесть объединяются в единое понятие, называющееся реологией мокроты. Чем лучше реологические свойства бронхиального секрета, тем легче он откашливается.
Кроме того, анализ позволяет установить наличие в слизи особых кровяных телец, например, нейтрофилов, указывающих на воспалительный процесс, или эозинофилов, подтверждающих аллергическую природу бронхита.
Методы выведения мокроты
Откашливание слизи приводит к освобождению просвета дыхательных путей, облегчению дыхания и выведению патологической флоры из организма.
Но для того чтобы слизь отходила, она должна иметь нормальную текучесть, а в начале бронхита мокрота, как правило, вязкая и трудно отделяющаяся.
Поэтому главная задача на начальном этапе лечения кашля – как улучшить отхождение вязкой мокроты при остром бронхите. В современной медицине для этой цели используется целый комплекс различных методов.

Во многих случаях остановить кашель удается и без медикаментов. Но если специалист посчитает, что без них при бронхите не обойтись, то, скорее всего, назначит лекарства, разжижающие мокроту, или муколитики (препараты муколитического действия) на основе:
- бромгексина;
- ацетилцистеина;
- гвайфенезина;
- эрдостеина;
- амброксола и других.
Нередко параллельно с муколитическими лекарствами назначают отхаркивающие средства, помогающие эвакуировать мокроту из бронхов.
При наличии бронхообструкции (закупорки или сужения просвета бронхов из-за обилия секрета) целесообразно применение бронхорасширяющих аэрозолей с такими действующими веществами, как сальбутамол, ипратропия бромид, фенотерол и другие.
Препараты, подавляющие кашлевой рефлекс, или противокашлевые, при бронхите с обильной мокротой принимать запрещается.
Главное правило при медикаментозном лечении бронхита – не заниматься самолечением, а консультироваться с врачом по вопросам, что пить и как бороться с вязкой мокротой.

Очень хороший эффект дают такие процедуры при бронхите, как ингаляции, которые помогают разжижать мокроту без побочных эффектов, чем выгодно отличаются от лекарств.
Ингаляции желательно делать при помощи специальных устройств для домашнего использования – небулайзеров.
Посредством этих аппаратов можно распылять как жидкие лекарственные средства муколитического действия, так и другие субстанции – минеральные воды, физиологические и содово-солевые растворы.
При отсутствии специального ингалятора многие используют домашние средства для испарения – заварочные чайники, небольшие кастрюльки. Больные считают, что делать это можно, если мокрота при бронхите не отходит.
Преимуществом таких подручных средств называют возможность использовать не только лекарства, но и отвары:
Но у этого метода есть и очень серьезный недостаток – испаряется только горячее лечебное вещество. Это создает опасность получения ожога дыхательных путей или других участков тела по неосторожности.
Вот почему такие домашние ингаляции не рекомендуется делать детям.
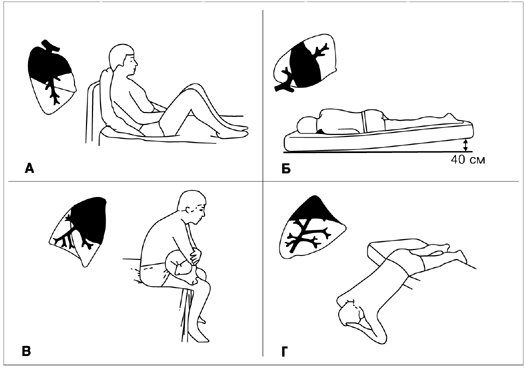
При бронхите часто бывает, что плохо отходит мокрота, даже невзирая на прием муколитиков. В таком случае может помочь так называемый постуральный, или позиционный, дренаж – специальная массажная методика, основанная на силе гравитации.
Пациент принимает горизонтальное положение таким образом, чтобы грудная клетка находилась выше головы. Этого можно добиться, если, например, человек свесится с дивана и упрется руками в пол.
Можно принимать и другие позы, вообще, полезно во время массажа периодически менять положение тела. Сам массаж выполняют на мышцах спины, не затрагивая позвоночник.
- Начинают с круговых разогревающих, поглаживающих движений продолжительностью до 5 минут.
- Затем постукивают пальцами по межреберным пространствам от поясницы до плечевого пояса – до 20 раз.
- Продолжают массаж легкими щипками от середины позвоночника к плечам.
- Захватывают участок кожи от поясницы и волнообразно перебирают кожу до плеч.
- Разглаживают кожу, плотно прижимая к спине ладони.
- Проводят диагональное растирание от позвоночника к лопаткам ребрами ладоней.
- После массажа человеку предлагают резко принять вертикальное положение или сесть и откашляться.
Техника массажа несложная, и ее стоит освоить членам семьи, где есть болеющие бронхитом.

Специальные гимнастические упражнения также помогают усилить отхождение мокроты, что при бронхите бывает затруднительно. Гимнастика преследует цель быстрее очистить бронхи от вязкого секрета и увеличить объем легких.
Основное правило при занятиях лечебной физкультурой для бронхов – вдыхаем через нос, выдыхаем через рот. Другие варианты допускаются, если в описании упражнения для отхождения мокроты при лечении бронхита на этот счет имеется оговорка.
Полезно взять на заметку небольшой гимнастический комплекс педагога А. Н. Стрельниковой.
- Исходная позиция — слегка наклонить вперед туловище, свесив руки. Вдох – сделать более глубокий наклон вперед. Выдох – вернуться в исходную позицию. Повторить 8 раз.
- Исходное положение – стоя, руки согнуты в локтях и пальцами касаются плеч. Вдох – не отрывая пальцев от плеч, свести и соединить локти перед собой. Выдох – вернуться в исходную позицию. Сделать упражнение 15 раз.
- Глубокий вдох – наклониться вперед и на 10-15 секунд задержать дыхание. Выдох – выпрямиться. Повторить 8 раз.
Дыхательная гимнастика не требует специальных приспособлений или спортивных снарядов, поэтому ее можно делать, даже находясь на рабочем месте.

К рецептам народной медицины нельзя относиться как к альтернативе консервативного лечения, прописанного врачом. Но в качестве вспомогательных средств эти рецепты могут пригодиться.
Вот что пьют и едят сторонники народной медицины при бронхите с вязкой, трудно отходящей мокротой:
- сок алоэ, перемешанный с медом и растопленным сливочным маслом (с этим рецептом нужно быть осторожным – сок алоэ противопоказан при проблемах с печенью, почками, ЖКТ);
- кашицу из тушеного лук и чеснока (их берут в равных количествах, мелко нарезают, заливают небольшим количеством кипятка, тушат до полного размягчения, взбивают и добавляют мед по вкусу);
- сок редьки с медом – в крупном корнеплоде черной редьки вырезают глубокую ямку, наполняют ее медом и дают настояться;
- отвары из лекарственных растений – душицы, тимьяна (чабреца), мать-и-мачехи, ромашки, подорожника, березовых почек или листьев, мяты и других.
Готовить отвары или настои можно из одного компонента или из нескольких, произвольно смешав их и залив столовую ложку смеси 200 мл кипятка.
Профилактика бронхита
Большая часть бронхитов развивается из-за вдыхания воздуха, не соответствующего санитарным нормам, – слишком сухого или чрезмерно загрязненного.
При постоянном вдыхании сухого воздуха пересушиваются слизистые оболочки дыхательных путей, организм в целом обезвоживается, и возникает бронхит с вязкой, плохо отходящей мокротой.
Загрязненный воздух нередко служит причиной аллергического бронхита. Частые простуды, хронический насморк провоцируют кашель вирусного или бактериального генеза.
Чтобы не допускать воспаления в бронхах, следует избегать всех этих опасных факторов, укреплять иммунитет, вести здоровый и физически активный образ жизни.

Бронхит — воспалительное поражение слизистых бронхов, сопровождающееся кашлем с выделением мокроты. Характеристики последней отражают особенности течения заболевания, и в зависимости от цвета и консистенции экссудата врач выбирает тактику лечения.
В статье вы узнаете, что для улучшения выведения мокроты применяется немедикаментозная терапия и лекарственные препараты с различным механизмом действия.
Причины появления
Слизистые оболочки, выстилающие изнутри трахею и крупные бронхи, содержат бокаловидные клетки, вырабатывающие небольшое количество слизи. Последняя смешивается с незначительным количеством макрофагов и лимфоцитов, иммуноглобулинами, гликопротеинами и образует трахеобронхиальный секрет, обладающий бактерицидными свойствами.
Благодаря движению реснитчатого эпителия вместе со слизью из дыхательных путей выводятся вдыхаемые частицы, продукты метаболизма.
При бронхите образуется мокрота — патологический секрет, который помимо слизи может содержать гной, фибрин, кровь.
Поражение внутренней оболочки бронхов приводит к повышению продукции слизи бокаловидными клетками, выделению жидкости воспалительного характера (экссудата). К очагу воспаления мигрируют в большом количестве лейкоциты, часть из которых поступает в просвет бронхов и образует гной.

Отхождение мокроты при бронхите вызвано раздражением кашлевых рецепторов, в результате чего возникает кашель — непроизвольная физиологическая реакция, сопровождающаяся сокращением мышц дыхательных путей и резким выдохом. Это способствует очищению и восстановлению проходимости респираторного тракта.
Если нет мокроты?
Характеристики и виды
Цвет выделяемой слизи при бронхите отражает особенности воспаления. В начальной стадии острого патологического процесса или в период ремиссии хронического заболевания мокрота слизистая, прозрачная.
Гнойная мокрота характерна для более поздних стадий острого бронхита, обострений хронического воспаления бронхов, а также при вскрытии абсцессов легких. Отделяемое из респираторных путей при этом имеет зеленовато-желтый цвет.
Чаще всего при бронхитах выделения имеют слизисто-гнойный характер. На фото такой мокроты при бронхите можно увидеть как слизь, так и примеси гноя.
В зависимости от консистенции мокрота бывает жидкой и вязкой, густой. Слизистые и слизисто-гнойные выделения вязкие, с трудом отделяются от поверхностей, к которым легко прилипают. Гнойная мокрота имеет жидкую, сливкообразную консистенции белого цвета.

Обычно мокрота не имеет запаха. Гнилостный запах может отмечаться при осложнении бронхитов абсцессами, гангреной легких, бронхоэктатической болезнью, обусловленных анаэробными микроорганизмами.
Важно знать, что кашель с кровью отмечается не только при бронхите, но и сопровождает такие состояния, как:
- Травматические повреждения дыхательных путей.
- Крупозная пневмония.
- Бронхоэктатическая болезнь.
- Абсцесс легкого.
- Туберкулез легких.
- Муковисцидоз.
- Тромбоэмболия легочной артерии.
- Рак легких.
- Гранулематоз Вегенра.
- Синдром Рендю-Ослера.
- Синдром Гудпасчера.
Как облегчить отхождение и выведение?
Если при бронхите мокрота не отходит или выделяется в небольшом количестве, необходимо:

- Выпивать в течение суток не менее 2–3 литров жидкости. Особенно полезны в этот период щелочные минеральные воды.
- Поддерживать в помещении высокую влажность воздуха. Для этого применяют специальные увлажнители, распыляют обычную воду из пульверизатора или развешивают влажные полотенца на батареях.
- Выполнять дыхательные упражнения.
- Проводить позиционный дренаж, который заключается в придании телу определенного положения, облегчающего отхождение слизи и гноя из бронхов. Рекомендуется дважды в день на несколько минут ложиться на бок, подтянув согнутые колени к груди, выполнить глубокие вдох и выдох, затем несколько раз прокашляться. Затем нужно встать на четвереньки и снова прокашляться 3–5 раз.
Для того чтобы усилить отхождение мокроты при бронхите, используются такие медикаменты, как:
- Секретомоторные средства. Препараты, относящиеся к данной группе, оказывают слабое раздражающее действие на внутреннюю оболочку желудка, что стимулирует кашлевой центр продолговатого мозга. В результате этого рефлекторно усиливаются сокращения мускулатуры бронхов и секреторная активность бронхиальных желез. Количество мокроты увеличивается, она становится более жидкой и легче выводится из респираторного тракта.
- Муколитики. Данные средства действуют непосредственно на мокроту, разжижая ее.
К эффективным секретолическим средствам относятся экстракт корня солодки (Glycyrrihizae radicis sirupus), сироп алтея (Althaeae sirupus). Также используются комбинированные секретомоторные средства в виде растительных сборов.
Например, при бронхитах часто используется грудной сбор №1, содержащий корни лекарственного алтея, трава обыкновенной душицы, листья мать-и-мачехи.
Муколитики в зависимости от механизма действия делятся на:
- Ферменты.
- Соединения, в состав которых входит сера.
- Производные алкалоида визицина.
К ферментам с муколитическими свойствами относятся рибонуклеаза (Ribonucleasa), трипсин (Trypsin), химотрипсин (Chymotrypsin). Препараты расщепляют белки до низкомолекулярных пептидов, тем самым разжижая слизь, вязкую мокроту, гной. Также они обладают противовоспалительной активностью. Данные средства выпускаются в лиофилизированного порошков, из которых готовят растворы для проведения ингаляций.

К серосодержащим препаратам относятся ацетилцистеин (Acetylcysteine), карбоцистеин (Karbocistein). Первый из них производится в виде шипучих таблеток, порошка для приготовления раствора, который принимают внутрь, а второй — в форме капсул, гранул для изготовления суспензии, сиропа. Данные средства разрушают дисульфидные связи белковых полимеров, образующих мокроту. Слизь и гной становятся менее вязкими и легче выводятся из органов дыхания.
Представители группы производных визицина — амброксол (Ambroxol), бромгексин (Bromhexine). Они выпускаются в форме таблеток, растворов и сиропов для приема внутрь.
Раствор амброксола также может применяться для проведения ингаляций. Эти препараты расщепляют белковые полимеры в мокроте. Также они стимулируют повышенную выработку сурфактанта (вещества внутри альвеол, предотвращающего их спадание). Последний облегчает прохождение мокроты по бронхам.
При воспалительном поражении бронхов, вызванном бактериальной микрофлорой, совместно с отхаркивающими средствами используются антибиотики. При обструктивном бронхите, для улучшения отхождения экссудата также используют бронхорасширяющие препараты: сальбутамол (Salbutamol), ипратропия бромид (Ipratropium bromide), теофиллин (Theophylline).
Ингаляции при бронхите — простой и эффективный метод для стимуляции выведения мокроты в домашних условиях. Эти процедуры проводят при помощи емкостей с горячей водой с добавлением в нее травяных сборов, эфирных масел, накрывшись полотенцем или одеялом, а также небулайзеров.
Лечебный состав распыляется в виде мельчайших частиц и равномерно воздействует непосредственно на слизистые оболочки бронхов, достигая глубоких отделов респираторного тракта и помогая избавиться от мокроты при бронхите.
Полезное видео
Смотрите интересный видеоматериал, в котором доктор рассказывает что делать с мокротой при бронхите.
Читайте также:


