Прививка от бешенства при астме

Бронхиальная астма — широко распространенное и очень опасное заболевание. Приступы удушья, которые являются характерным признаком этой патологии, могут привести к смерти пациента, если ему не оказать своевременную помощь. Из-за этого людям приходится принимать лекарство или пользоваться ингалятором, что создает определенный дискомфорт.
Поэтому врачи разрабатывают новые методы борьбы с болезнью, и одним из них является прививка от астмы. Она позволяет существенно уменьшить частоту проявлений болезни и снизить риски для жизни больного. Стоит выяснить, по каким принципам проводят вакцинацию, и что собой представляет этот метод лечения.
Бронхиальная астма и причины ее возникновения

Чтобы понять, для чего нужны прививки при астме, необходимо выяснить, что представляет собой это заболевание. Бронхиальной астмой называется воспалительный процесс в дыхательных путях, отличающийся хроническим течением. Из-за него развивается гиперреактивность органов дыхания. Это делает бронхи особенно чувствительными к внешним воздействиям.
Воздух содержит различные органические и неорганические примеси, которые при попадании в дыхательные пути способны раздражать их. А при повышенной уязвимости органов вероятность возникновения астматической реакции увеличивается. Из-за раздражения просветы в бронхах сужаются, что провоцирует приступы удушья.
Точную причину возникновения болезни назвать сложно. Обычно бронхиальная астма возникает под влиянием нескольких факторов в совокупности. К числу основных относятся:
- Особенности строения дыхательной системы. При аномалиях в строении органов или нарушениях в их функционировании повышается вероятность развития чрезмерной чувствительности.
- Слабость иммунной системы. Эта особенность может стать причиной уязвимости организма к любым внешним воздействиям.
- Непереносимость отдельных веществ. Такие вещества называют аллергенами. При контакте с ними иммунная система начинает активную выработку гистамина, что и вызывает приступ.
- Содержание вредных примесей в воздухе. Большое количество раздражающих частиц, попадающих в дыхательные пути, оказывает негативное влияние.
Помимо этих, можно назвать и другие факторы, способны ослабить дыхательную систему. Их взаимодействие друг с другом усиливает риск развития заболевания.
Для бронхиальной астмы характерно чередование периодов ремиссии и обострений. Полностью избавиться от болезни пока не удается. Даже во время ремиссии воспалительный процесс в бронхах сохраняется и при неблагоприятном воздействии проявляется снова. Поэтому основной рекомендацией для больных является избегание травмирующих факторов. Частое соприкосновение с раздражителями может привести к осложнениям.
Методы лечения астмы

Полное избавление от бронхиальной астмы невозможно, поэтому терапия направлена на устранение обострений и предупреждение их повторного развития.
Поскольку сложности возникают под влиянием неблагоприятных обстоятельств, избежать их можно, минимизировав воздействие травмирующих факторов на организм. Проводится обследование пациента, чтобы выяснить, какие условия ведут к негативным реакциям. Этих обстоятельств астматики должны избегать. Также им положено принимать профилактические меры, связанные с отказом от вредных привычек и занятостью на опасном производстве, лечением инфекционных заболеваний, правильным питанием и т. д.
Медикаментозные методы лечения астмы используются для устранения приступов. Они подразумевают применение лекарственных средств, способствующих расширению просвета в бронхах (бета-адреномиметиков). Их рекомендуется использовать по мере необходимости и только по назначению врача.
При астме в тяжелой форме пациенту могут назначить гормональную терапию глюкокортикостероидами. Такие препараты характеризуются сильным действием, поэтому их прием допускается лишь с соблюдением инструкции.
В качестве дополнительных лекарств могут служить муколитические и отхаркивающие средства. Они способствуют выведению мокроты и увеличение пространства в бронхах.
Прививка от бронхиальной астмы является новым методом лечения, который применяют с осторожностью.
Аллерговакцина как один из способов лечения бронхиальной астмы

Большинство методов лечения этого заболевания позволяет устранять его проявления, но не влияет на причину. Решить проблему помогают прививки от бронхиальной астмы. Это относительно новый метод терапевтического воздействия, который не получил достаточного распространения. Вакцину продолжают совершенствовать и тестировать, хотя применение уже существующих препаратов демонстрирует хорошие результаты. Особенно эффективна эта мера в отношении астмы, которая имеет аллергическую природу.
Вакцина разработана на основе нановекторной ДНК и направлена против действия пылевых клещей и растительной пыльцы. Именно они наиболее часто провоцируют аллергическую и астматическую реакцию.
Для ее назначения основным показанием является наличие атопической бронхиальной астмы. Также врач может рекомендовать прививку в иных случаях, если считает это целесообразным.
Делают прививки после проведения аллергических проб, в ходе которых выявляют причину возникновения реакции.
Прививка против астмы у астматиков вызывает снижение чувствительности иммунитета к неблагоприятным воздействиям. Обследования, проводимые после процедуры, демонстрируют улучшения в состоянии органов дыхательной системы. Приступы удушья после прививки от астмы возникают значительно реже либо исчезают полностью. Сохраниться могут незначительные симптомы, не доставляющие дискомфорта.
Особенности вакцинации больных астмой

Иммунизацию при бронхиальной астме разрешается проводить всем пациентам в возрасте от 5 до 50 лет при наличии показаний. После этого возраста процедуру не проводят, поскольку велик риск осложнений из-за сопутствующих заболеваний, вызванных возрастными изменениями.
Принцип вакцинации заключается во введении в организм аллергенов в малой дозе. Такая процедура позволяет снизить чувствительность иммунной системы. В результате при соприкосновении с раздражителем обычная реакция не возникает либо проявляется слабее.
Вакцинирование при астме осуществляют всегда в сочетании с базисным лечением. Рекомендуется проводить его при патологии легкой и средней степени тяжести. Иногда прививку вакцинами против астмы делают пациентам с тяжелой формой болезни. В этом случае процедура проводится только в стационарных условиях. Врач должен оценить вероятность возможных осложнений и, если использование метода целесообразно, сделать прививку.
Для малышей и подростков ограничения не предусматриваются. Процедуру проводят в периоды ремиссии, продолжительность которых составляет от 1 месяца. Если в ходе тестов установлено, что приступы вызывает белок, входящий в состав препарата, осуществляют вакцинацию. Это делается длительным курсом, который занимает не меньше 12 недель. Вакцина стимулирует незначительную аллергическую реакцию и активирует защитные механизмы. На протяжении всего курса вакцинации осуществляется постепенное увеличение дозы используемого препарата.
Введение вакцины возможно разными способами. Чаще всего используется подкожный вариант. Также существуют препараты для перорального и сублингвального приема. Процедуру должен проводить специалист с достаточным уровнем опыта, поскольку неправильные действия могут вызвать у пациента анафилактический шок. В период использования вакцины больному следует соблюдать гипоаллергенную диету и внимательно следить за своим самочувствием, сообщая обо всех подозрительных симптомах врачу.
В заключение
Одним из методов лечения такой болезни, как бронхиальная астма, является проведение прививки. Способ подразумевает введение в организм препарата, созданного на основе белка, провоцирующего аллергическую реакцию. Это способствует стимуляции защитных сил, благодаря чему чувствительность к раздражителю снижается.
Вакцинация демонстрирует высокую эффективность, существенно ослабляя проявления болезни. Проводить процедуру можно только по рекомендации аллерголога и с участием квалифицированного специалиста.
Укусы животных, прививки от бешенства и столбняка
Укусы животных — не только летняя проблема, когда дети живут на дачах и много гуляют. На прошлой неделе крысы покусали школьников в Вологде, в Челябинской области дети пострадали от укусов собаки. Тем временем во многих регионах наблюдается дефицит вакцины от бешенства — смертельной болезни, которой можно заразиться от больного животного. В такой ситуации особенно важно знать, как действовать, если вас или ребенка укусили. Рассказывает педиатр Сергей Бутрий.

Вашего ребенка (или вас) укусила собака, или кошка, или еж, или кто-то еще. Как поступить в этой ситуации? Простой ответ: нужно сразу обратиться в травмпункт. Там вас всему должны научить и выполнить все необходимое для профилактики.
Если хотите разобраться подробнее, читайте дальше. Я бы разделил все, что вам угрожает после укуса животным, на три большие группы проблем: бешенство, столбняк и прочее.
Прививка от бешенства: 40 уколов в живот уже не делают
Бешенство — это главное, чего следует опасаться. Потому что у нас в России (по крайней мере, в Центральном федеральном округе) ситуация крайне неблагополучная. В Ивановской области ежемесячно находят трупы животных, умерших от бешенства, и рано или поздно это может закончиться смертью человека.
Бешенство не передается через воздух (как грипп) или через грязные руки (как ротавирус), оно передается только при контакте со слюной (укус, ослюнение животным ссадин человека) или кровью больного животного через поврежденные слизистые оболочки или поврежденную кожу. Если такой контакт произошел, вам прежде всего следует выяснить, прививалось ли животное от бешенства.
Это обычно возможно только при укусе домашним питомцем. У хозяев есть специальные паспорта животных, где фиксируются среди прочего даты прививок; его нужно потребовать у владельца и посмотреть своими глазами, а не верить на слово.
Если животное прививалось от бешенства менее чем год назад, все в порядке, профилактика укушенному человеку не нужна. Когда ветеринарного паспорта нет или, тем более, животное бездомное, его следует рассматривать как зараженное и действовать соответственно. Особенно быстро — если животное не было спровоцировано на агрессию, и/или если укусы множественные, и/или укусы в голову.
Животное может осмотреть ветеринар, но такое обследование имеет немалый риск ошибки (ложноотрицательного результата), поэтому в санитарных правилах есть даже вот такой пункт: "8.4. При наличии у животного подозрительных на бешенство клинических проявлений продолжается курс антирабического лечения, несмотря на отрицательный результат лабораторной диагностики".
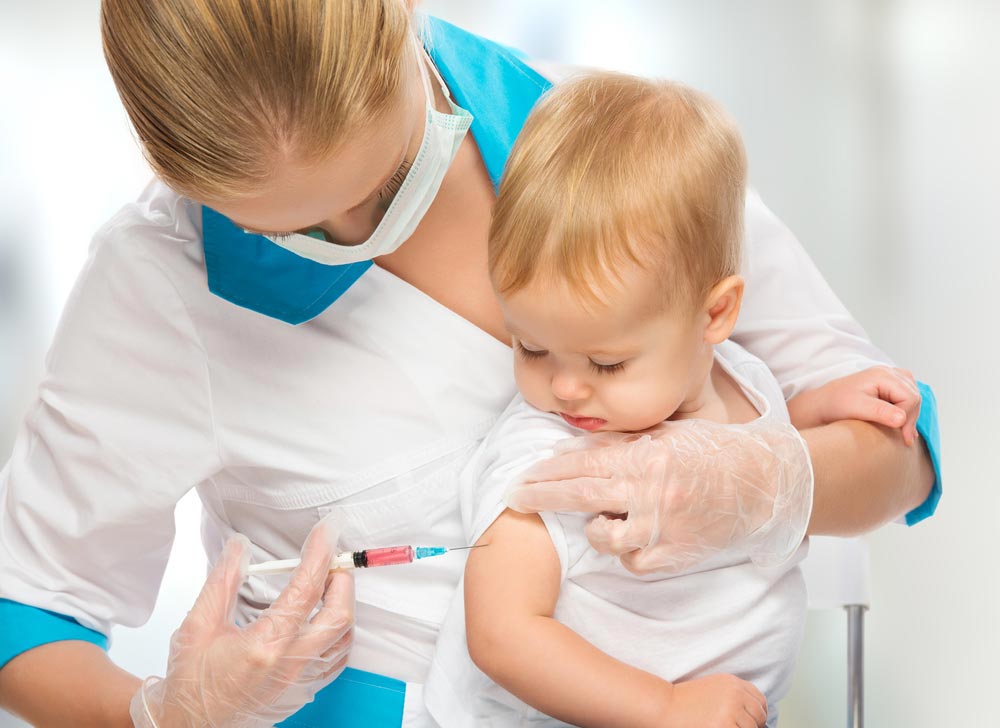
Поэтому я бы даже не обследовал, просто начал бы вакцинацию и (при необходимости) специфический иммуноглобулин. Схема экстренной вакцинации от бешенства состоит из шести доз, которые вводятся на 0-й, 3-й, 7-й, 14-й, 30-й и 90-й дни. Вакцина вводится внутримышечно в плечо (не в ягодицу — это снижает ее эффективность). Предыдущая версия вводилась подкожно в область живота в количестве 40 инъекций, но ее уже не используют, и разговоры про "сорок уколов в живот" стали мифами.
Если животное на момент укуса было больно бешенством, то оно непременно погибнет за десять дней. Соответственно, если животное живо и здорово на десятый день, то трех доз будет достаточно, курс можно смело прервать после трех доз. Если у вас нет возможности отследить судьбу животного или если оно погибло (неважно по какой причине), следует продолжить полный курс прививок от бешенства до конца.
Подробное описание тактики постконтактной профилактики регламентируется в РФ следующими санитарными правилами: СП 3.1.7.2627-10 "Профилактика бе¬шенства среди людей. Санитарно-эпидемиологические правила", см. главу VIII.
Первую из шести доз вакцины вам введут в травмпункте, за остальными обратитесь к хирургу в поликлинику по месту жительства (если по полису ОМС) или в частный медцентр (если платно).
Пожалуйста, не пренебрегайте постконтактной профилактикой бешенства, ставки очень высоки: если животное было заражено и заразило ребенка, спасения от бешен¬ства нет, это абсолютно смертельное заболевание.
Прививка от столбняка: как часто делать?
Если речь о ребенке и вы не отказыва¬лись от прививок, то бояться столбняка не надо. По нацкалендарю РФ дети по¬лучают прививку от столбняка в составе вакцины АКДС (АДС, "Пентаксим", "Инфанрикс Гекса" и т.д.) в 3, 4,5, 6 и 18 месяцев, затем в составе АДСм или "Адасель" в 7 и 14 лет. Взрослые должны получать вакцину раз в 10 лет.
Если же речь о не полностью привитом ребенке или взрослом, возникает много нюансов. В случае отсутствия прививок или их неполноценной схемы укушенному (равно как и обожженному, наколовшему ногу ржавым гвоздем и т.д.) человеку положено введение специфического иммуноглобулина и/или столбнячного анатоксина в составе моновакцины АС, или вакцин АДС, АДСм или "Адасель".
Пожалуйста, не пренебрегайте постконтактной профилактикой столбняка, это не шутки. Столбняк регулярно регистрируется в РФ, в том числе случаи гибели детей от него.
Экстренные меры профилактики столбняка регламентируются в РФ санитарными правилами: СП 3.1.2.3113-13 "Профилактика столбняка".
Чем еще можно заболеть после укуса животного
- вторичная бактериальная инфекция кожи и мягких тканей в виде инфицированных ссадин, флегмоны, абсцесса, некротизирующего фасциита, рожи, гангрены, остеомиелита и т.д.;
- ряд системных инфекционных заболеваний, способных передаваться при укусе животного.
Для их профилактики обычно не требуется введения вакцин/сывороток, а достаточно провести первичную хирургическую обработку раны. Этим и занимаются в травмпункте, ради этого туда и следует обращаться.
В некоторых случаях доктор назначит местные препараты (мази, перевязки) и/или системные антибиотики.
Этим ограничивается профилактика "прочего", а лечение, если до него дойдет, имеет гораздо большую эффективность и лучший прогноз, чем терапия уже начавшегося бешенства или столбняка.
Прививайтесь от столбняка вовремя, прививайте домашних питомцев от бешенства вовремя и вовремя обращайтесь в травмпункт в случае укусов, даже незначительных. Тогда все будет хорошо.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
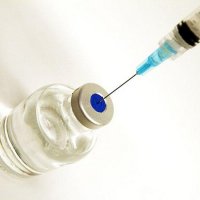
Антирабическая вакцина — это защита от вируса бешенства, который передается при укусе через слюну уже больного животного (притом неважно домашнее оно или дикое). Бешенство как заболевание для человека является смертельным, так как лечению оно, к сожалению, не поддается. Предупредить летальный исход можно только своевременным ведением вакцины против бешенства.
Вакцина от бешенства и методы ее применения
Вакцина вводится один раз в дозировке 1.0 мл. Антигена вируса бешенства в этой дозе содержится 25 МЕ/мл. Доза вакцины одинакова для детей и взрослых. Известны случаи развития побочных реакций и неэффективности этой вакцины. Сама инъекция сравнительно безболезненная. Существует несколько методов использования вакцины для людей.
Первичная профилактика
Чтобы у ребенка сформировался стойкий иммунитет, инактивированную антирабическую вакцину с профилактической целью вводят трехкратно по 1.0 мл. Вторая инъекция делается через 7 суток. Третья инъекция делается через двадцать один день (или 28) после первой вакцинации. Вакцину, как правило, делают в верхнюю треть плеча. Ученые установили, что у всех живых существ в сыворотке крови образуются антитела против бешенства.
Вторичная профилактика
Если не вакцинированного ребенка укусило животное, то нужно определить страдает ли это животное вирусом бешенства. При сохранении риска заражения, ребенку назначается антирабический иммуноглобулин и серия из 5 антирабических вакцин в течение 28 дней. Лечение лучше всего начинать не позднее 2 суток после инфицирования вирусом. Место укуса необходимо обработать как можно раньше. Для начала очистите раневую поверхность, в участок укуса введите антирабический иммуноглобулин, его следует также ввести в окружающие мягкие ткани, это не позволит вирусу попасть в ЦНС. Дозировка, которую рекомендуют специалисты, равна 20 МЕ/кг массы туловища человека. Оставшийся препарат вводится в любом отдаленном от укуса месте внутримышечно.
Антирабический иммуноглобулин нельзя вводить в то место, куда была введена вакцина. Инъекция антирабического иммуноглобулина делается однократно, благодаря чему в крови зарождаются специфические антитела, которые действуют, пока организм самостоятельно не начнет в ответ на вакцину вырабатывать подобные антитела. Повторная инъекция антирабического иммуноглобулина приводит к нарушению выработки антител к вирусу бешенства. Как правило, инактивированная антирабическая вакцина назначается на третий, седьмой, четырнадцатый и двадцать восьмой дни по 1.0 мл после первой инъекции. Начатая серия прививок может быть остановлена только в том случае, если у животного не был найден вирус бешенства.
Вакцинация
Если у ребенка риск инфицирования данным вирусом высок, то вакцина делается через три дня после первой в дозировке 1.0 мл. Они не приобретают антирабический иммуноглобулин, потому что он задерживает синтез специфических антител к вирусу бешенства.
Противопоказания
Прежде чем назначить вакцину, врач должен выявить противопоказания. При наличии у ребенка опухоли, ВИЧ/СПИД (иммунодефицитное состояние), побочных эффектов после предыдущей вакцинации прививать ребенка следует с особой осторожностью. Первичная профилактика бешенства не проводится, если у ребенка ослаблен иммунитет. Если после инъекции вакцины у ребенка развилась гиперчувствительная реакция, то проводится лечение антигистаминными препаратами. Если у ребенка аллергия на яичный белок, то использовать вирусные вакцины, взращенные на куриных эмбрионах, не рекомендуется.
Побочные эффекты
Существуют доказательства того, что сегодня многие современные вакцины практически не обладают неблагоприятными последствиями после инъекции или встречаются весьма редко. Вероятность развития различных осложнений усиливается с числом инъецируемых доз вакцины. К основным побочным эффектам подобной вакцины относится непереносимость отдельных компонентов препарата.
Бешенство - это смертельно опасное заболевание, возбудителем которого считаются рабдовирусы. Основной источник инфекции - животные, постоянным местом обитания которых является дикая природа. Однако существует риск передачи возбудителя и во время укуса домашних питомцев. Сразу после получения даже незначительной травмы (если слюна животного контактировала с поврежденным кожным покровом) необходимо обратиться в медицинское учреждение и сделать антирабическую прививку. Срочность обусловлена тем, что бешенство неизлечимо. При возникновении первых признаков заболевания любые терапевтические мероприятия неэффективны.
Зачем человеку нужна прививка от бешенства?
Даже в современном мире согласно статистическим данным от патологии ежегодно гибнут 50000 человек. В большинстве случаев летальный исход объясняется несвоевременным обращением в медицинское учреждение.
Каждый должен понимать, что после заражения бешенством человек обречен. Единственная возможность спасти жизнь - вакцинация. Но антирабическая прививка должна быть сделана как можно скорее, иначе не поможет даже она.
Бешенство - это патология, которая унесла тысячи жизней. Остановить смертность попытался микробиолог из Франции Луи Пастер. Он проводил многочисленные исследования, результатом которых стала вакцина от бешенства для человека. Благодаря этому всего лишь за год удалось в разы снизить показатель смертности. Вакцина от бешенства для человека была разработана в 1885 году. В течение следующих 12-ти месяцев французский микробиолог доводил ее до совершенства.
Вакцина используется до сих пор. Это обусловлено высоким риском заражения бешенством как от диких, так и домашних питомцев. При этом вирус обитает абсолютно на каждом континенте, то есть заболеть может любой человек. Кроме того, даже после многолетних исследований до сих пор не удалось создать лекарство от опасной патологии.

Показания
Антирабическая прививка ставится не всем. Вакцина против бешенства указана в национальном календаре, но с пометкой, что вводится она только по эпидемическим показаниям. Это значит, что она предназначена для определенных категорий граждан. Препарат также допускается использовать в экстренных ситуациях.
Показанием к проведению антирабических прививок является срочная профилактика. Препарат вводится человеку, которого укусило дикое животное или домашний питомец с признаками заболевания. Кроме того, врачи рекомендуют ставить прививку лицам, у которых запланирована поездка в потенциально опасные регионы.
Кто подлежит вакцинации в обязательном порядке:
- Ветеринары.
- Люди, чья профессиональная деятельность связана с отловом и содержанием бездомных животных.
- Работники лабораторий, которые вынуждены периодически сталкиваться с возбудителем при проведении исследований.
- Люди, трудящиеся на скотобойнях.
- Охотники.
- Таксидермисты.
- Лесники.
В организме человека вирус бешенства вызывает необратимые изменения с последующим летальным исходом. В связи с этим препарат вводится даже беременным женщинам. При своевременном проведении вакцинации удается сохранить жизнь и матери, и плоду.

Противопоказания
Антирабическая прививка при необходимости ставится всем. В аннотации к препарату указано, что противопоказанием является возраст до 16-ти лет. Однако если ребенка укусило дикое животное, вакцинация проводится в обязательном порядке. Как было упомянуто выше, препарат вводится даже беременным женщинам на любом этапе гестации.
В некоторых случаях даже после укуса исключен риск передачи вируса бешенства к человеку. Вакцинация не проводится в следующих случаях:
- Слюна животного не контактировала с кожным покровом в зоне нарушения его целостности.
- Травмирование тканей произошло когтями птицы. Попадание на ноги пернатых слюны исключено. В связи с этими царапаны от когтей опасности не представляют.
- Дикое или домашнее животное укусило человека через плотную одежду. Как правило, в подобных ситуациях не возникает сквозного повреждения.
- Нарушение целостности кожного покрова произошло вследствие укуса привитого домашнего животного. Но при этом с момента вакцинации должно пройти не более 12-ти месяцев.
Кроме того, прививка не ставится после употребления блюд, приготовленных из мяса больных животных.
При обращении в медицинское учреждение врач проводит тщательный осмотр пораженной зоны. Если укусы расположены на лице, руках или шее, прививка показана даже в том случае, если повреждения незначительные.

Количество уколов
Еще несколько лет назад для предотвращения развития бешенства у людей вакцина вводилась 40 раз в зону живота. При этом каждый укол сопровождался выраженными болезненными ощущениями. В настоящее время на практике используется современная вакцина, подразумевающая всего 6 инъекций. Препарат гарантированно предотвращает развитие патологии, но делать уколы нужно в строго определенные дни.
Бешенство - это заболевание, для которого характерен длительный инкубационный период. Именно поэтому так важно пройти полный курс антирабических прививок. Врач определяет нужное количество инъекций, основываясь на результатах осмотра. Полный курс иммунизации показан лицам, у которых укусы расположены на лице, шее, руках и в области груди. В подобных ситуациях в обязательном порядке непосредственно в зону повреждения вводится иммуноглобулин. Данная манипуляция позволяет предотвратить развитие патологического процесса в течение 10-ти суток. За это время защитная система организма сможет в нужном количестве синтезировать собственные антитела.

Схема вакцинации
Медики утверждают, что делать прививку нужно сразу же после укуса. Всего через 2 недели вакцинация станет неэффективной. В этом случае человеку больше ничто не сможет помочь.
Как проводится экстренная вакцинация:
- Рану пострадавшего промывают проточной водой с мылом.
- Препарат вводится в день обращения. В травмпункт желательно приехать в течение нескольких часов после укуса.
- Вторая инъекция осуществляется на 3-й день после первого укола.
- Третий раз препарат вводится на седьмые сутки.
- Четвертая инъекция осуществляется через 2 недели после первого укола.
- Пятый раз препарат вводится на 30-й день.
Данная схема экстренной вакцинации является классической. В некоторых случаях врачи ставят шестую прививку через 3 месяца после первого укола.
Алгоритм проведения плановой вакцинации:
- В назначенный врачом день пациент приходит в медицинское учреждение. Там ему первый раз вводят препарат.
- Вторая инъекция показана через 7 дней.
- Третий раз препарат необходимо ввести на 30 сутки.
- Ревакцинация проводится через 12 месяцев.
Препарат защищает от бешенства в течение 3-х последующих лет. В связи с этим профилактический курс проводится 1 раз в 3 года. График антирабических прививок отражен в национальном календаре вакцинаций.
Касаемо того, в какую часть тела вводят препарат. Несколько лет назад уколы делали в подкожную клетчатку. В настоящее время препарат вводится внутримышечно. Детям старше 16-ти лет и взрослым инъекция осуществляется в наружный контур плеча (дельтовидную мышцу).
Если дикое животное укусило маленького ребенка, ему препарат вводится в область бедра. В ягодицу уколы не делают. Схема вакцинации для детей такая же, как и для взрослых.
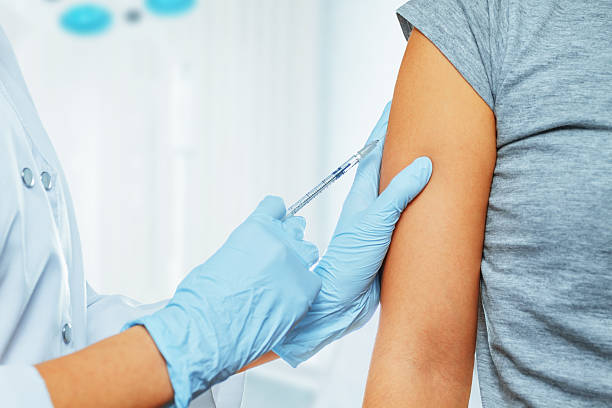
Правила поведения после введения препарата
Для того чтобы прививка была максимально действенной, необходимо соблюдать ряд правил. Рекомендации врачей:
- После введения препарата запрещено употреблять спиртосодержащие напитки. Даже небольшое количество алкоголя способно значительно ухудшить состояние человека. Непосредственно перед введением препарата врач предупреждает о том, что в течение нескольких следующих дней употреблять спиртосодержащие напитки недопустимо. В связи с этим делать плановые прививки рекомендуется не в дни, являющиеся для пациента праздничными.
- Проводить водные процедуры не запрещено. В день вакцинации рекомендуется принять душ без использования жесткой мочалки. В течение одной недели не рекомендуется купаться в водоемах. Это обусловлено тем, что большинство рек и морей сильно загрязнены, а иммунная система еще некоторое время после вакцинации испытывает повышенную степень нагрузки. Другими словами, существует высокий риск заражения каким-либо инфекционным заболеванием.
- Некоторые пациенты интересуются тем, через какой промежуток времени после введения препарата можно гулять. Врачи утверждают, что сразу же после инъекции. Однако необходимо избегать переохлаждения и перегрева. Таким образом, гулять можно, но время пребывания на морозе и под палящими солнечными лучами необходимо сократить.
- Карантин после получения вакцины соблюдать не нужно. В течение 2-х недель за пострадавшим наблюдают. Кроме того, если его укусило домашнее животное, следят и за состоянием питомца. Если он в течение 10-ти дней не умирает, он признается здоровым. В этом случае курс вакцинации допускается приостановить.
- Пропускать прививки недопустимо. Если не ввести препарат в назначенное время хотя бы один раз, эффективность лечения снижается до минимума. Другими словами, снова значительно повышается риск развития бешенства. Если человек перепутал дни, ему необходимо обратиться к лечащему врачу и обсудить дальнейшие варианты развития событий.
Таким образом, после введения препарата необходимо отказаться от алкоголя, купания в водоемах. Кроме того, важно избегать перегрева и переохлаждения.

Побочные эффекты
Согласно многочисленным отзывам, препарат хорошо переносится большинством людей. В некоторых случаях ухудшается общее самочувствие человека. Побочные эффекты прививки от бешенства обусловлены индивидуальными особенностями здоровья и состоянием иммунной системы. Кроме того, риск их появления значительно увеличивается при несоблюдении правил вакцинации.
Возможные побочные эффекты после введения препарата:
- Покраснение в месте укола. На данном участке также нередко появляются болезненные ощущения и зуд. Возможно образование припухлости.
- Слабость.
- Приступы мигрени.
- Головокружение.
- Увеличение лимфоузлов.
- Тошнота.
- Болезненные ощущения в области живота.
- Незначительный дискомфорт в мышечной ткани.
- Аллергическая реакция, проявляющаяся в виде крапивницы.
- Повышенная температура тела.
Самым неприятным последствием является нарушение функционирования нервной системы. Снижение чувствительности - самое распространенное осложнение. Однако и оно проходит самостоятельным образом через несколько недель.
Несмотря на внушительный список побочных эффектов, вакцинация проводится в любом случае. Это обусловлено тем, что на кону стоит человеческая жизнь.
Где сделать прививку, существующие вакцины
Препарат должен находиться в каждом бюджетном медицинском учреждении. К ним относятся: фельдшерско-акушерские пункты, амбулатории, поликлиники и стационары. Кроме того, первую помощь оказывают в травмпунктах. В деревнях и селах сделать как минимум одну прививку могут в фельдшерском пункте.
В настоящее время существует несколько препаратов, предотвращающих развитие бешенства:
В комплекте с ними идут иммуноглобулины. Как было упомянуто выше, при необходимости они вводятся непосредственно в зону нарушения целостности кожного покрова. Врачи делают укол человеческого или лошадиного иммуноглобулина.
Взаимодействие с лекарственными препаратами
Некоторые медикаменты препятствуют процессу выработки антител к возбудителю. Информацию относительно того, какие лекарства совместимы с антирабической прививкой, а какие нет, предоставляет врач во время осмотра. Не исключено, что на некоторое время терапевтические мероприятия нужно будет прекратить.
Не рекомендуется проводить вакцинацию на фоне химиотерапии, лучевого или иммуносупрессивного лечения. Кроме того, препарат несовместим с гормональными средствами, цитостатиками, а также с медикаментами, которые предназначены для борьбы с малярией.
В заключение
Бешенство - это опасная вирусная патология, которая приводит к летальному исходу. Переносчиками возбудителя являются животные, обитающие в дикой природе. После их укуса необходимо как можно скорее обратиться в медицинское учреждение. Кроме того, потенциально опасными являются и домашние питомцы. В настоящее время спасти жизнь пострадавшему, заразившемуся вирусом бешенства, можно с помощью вакцинации. Но начать курс антирабических прививок желательно в день получения травмы. Это обусловлено тем, что при появлении первых признаков бешенства любые препараты неэффективны.
Читайте также:


