У меня гепатит стертая форма

Вирусные гепатиты являются заболеваниями, постепенно разрушающими паренхиму печени. Латентные формы гепатита особенно опасны, так как зачастую их невозможно вовремя идентифицировать. При этом отсутствие явной симптоматики вовсе не говорит о том, что болезнь безобидна. Инфекция продолжает методично разрушать печень больного в то время, как пациент даже не подозревает о своем состоянии.
Но каковы особенности гепатитов скрытой формы? Как протекает бессимптомный ВГС? Каковы особенности скрытого гепатита Б? Как обнаружить заболевание при латентном течении? В чем сложность диагностики подобного заболевания? Ответы на каждый из этих вопросов вы сможете найти в нашей статье.
Особенности гепатита скрытой формы
Стандартными симптомами вирусного поражения печени являются следующие проявления:
- Боли в области правого подреберья
- Ощущение тяжести и давления в области печени
- Мигрени, головные боли
- Приступы тошноты и рвоты
- Желтоватый оттенок кожи и глазных яблок
- Общее недомогание во многом схожее с гриппозным
- Депрессивное состояние или апатия
- Умеренное повышение температуры тела
- Обесцвечивание кала и потемнение мочи
Основной отличительной чертой бессимптомного вирусного гепатита является отсутствие перечисленных симптомов на ранних стадиях заболевания. Состояние пациента может вообще никак не меняться. При этом вирус продолжает бурно размножаться в его организме, в паренхиме печени возникают воспалительные процессы.
Болевых ощущений пациент при этом не испытывает по причине отсутствия в самом органе нервных окончаний. Однако степень разрушения тканей при латентной форме инфекции ничуть не ниже, чем при явном течении заболевания. Если вовремя не начать лечение, подобный недуг станет причиной опасных для жизни осложнений.
На более поздних стадиях заболевания симптоматика чаще всего проявляется. Однако велика вероятность развития тяжелых осложнений. В частности, таковыми становятся бесконтрольное разрастание фиброзной ткани с последующей заменой ею гепатоцитов и цирроз печени. Лечение ВГС на поздних стадиях в значительной мере осложняется, поэтому заболевание лучше не запускать.
Скрытый гепатит Б является более редким, по сравнению с латентным ВГС, явлением. В большинстве случаев для этого заболевания характерна острая симптоматика. Однако около 3% из общего числа заболевших страдают хроническим гепатитом В, течение которого также характеризуется абсолютной или частичной бессимптомностью. Такая болезнь проходит без острого и субострого периода на начальных стадиях.
Следует отметить, что ВГВ гораздо агрессивнее и коварнее гепатовируса типа С. Этот штамм вируса стремительно разрушает печень. Закономерным результатом недолеченного недуга становятся не только декомпенсированный цирроз и фиброзные изменения в тканях внутренних органов, но и онкологические новообразования в тканях поврежденного жизненно важного органа.
Сложности диагностики латентного заболевания
Залогом успешного излечения пациента при тяжелых вирусных заболеваниях является их своевременная диагностика. Однако гепатиты скрытой формы не выявляются симптоматически. В этом состоит основная сложность определения данных заболеваний. Пациент чувствует себя абсолютно здоровым, ни на что не жалуется. Соответственно, к врачу больной не направляется.
Чаще всего скрытый гепатит Б или С обнаруживается случайным образом. Регулярно сдавать анализы на гепатовирус рекомендуется только при беременности, или при постоянной работе с людьми (плановая диагностика). При малейшем подозрении на наличие гепатовируса врач направляет пациентов на ряд анализов, среди которых полимеразная цепная реакция (ПЦР) и тестирование на иммуноглобулины патогена.
Важность лечения скрытых гепатитов
Некоторые пациенты полагают, что если нет болезненных симптомов, то заболевание несущественно и лечить его не нужно. К сожалению, это не всегда так. Действительно, боль является прямым указанием на то, что в организме что-то не в порядке. Однако печень, лишенная болевых рецепторов, не может болеть даже при самых разрушительных воспалительных процессах в ее тканях. Именно это делает скрытые гепатиты особо опасными.
Лечить подобные заболевания необходимо, так как последствия запущенной болезни могут привести к летальному исходу. При этом следует учесть, что скрытый гепатит Б полностью не лечится. Однако применения Энтекавира и Тенофовира способствует длительной ремиссии и упраздняет опасность осложнений.
В свою очередь, хронический гепатит С полностью излечим. В этих целях применяются инновационные противовирусные препараты прямого действия (ПППД). Применение Софосбувира с Даклатасвиром, Ледипасвиром или Велпатасвиром обеспечивает выздоровление 97 из 100 пациентов за 12-24 недели. Лечение ПППД также обеспечивает откат таких осложнений, как фиброз и цирроз печени.
Гепатитом А (инфекционным гепатитом, болезнью Боткина) называется заболевание, которое протекает с поражением печени и желчевыделительной системы и вызывается вирусом. Передается контактно-бытовым путем.
Чаще всего вирусный гепатит А диагностируется у детей: в 60% случаев болезни.
Данному заболеванию присуща сезонность, эпидемические вспышки вирусного наблюдаются в осенне-зимний период. Отмечено, что преимущественно от гепатита А страдает население развивающихся стран.
Известны следующие формы вирусного гепатита А:
- желтушные;
- со стертой желтухой;
- безжелтушные.
Отдельно выделяется субклиническая (инаппарантная) форма, которая диагностируется только на основании результатов лабораторных анализов.
Течение заболевания может быть острым, затяжным, подострым и хроническим (крайне редко). Острый инфекционный гепатит по тяжести клинических проявлений может быть легким, среднетяжелым и тяжелым.
Причины
Возбудителем заболевания является вирус гепатита А, который относится к семейству пикорнавирусов. Он весьма устойчив во внешней среде, сохраняется в течение нескольких месяцев при +4 о С и на протяжении нескольких лет при -20 о С. Погибает вирус только после пятиминутного кипячения.
Источником инфекции становится больной человек, независимо от того, какая у него форма заболевания: желтушная или безжелтушная. Наибольшую опасность представляют больные в конце инкубационного периода и в течение преджелтушной стадии. С появлением желтухи вирус в крови не обнаруживается, и риск заражения максимально снижается.
Главные пути распространения инфекции:
- алиментарный (пищевой);
- контактно-бытовой;
- водный.
Некоторые врачи придерживаются мнения, что вирус может передаваться воздушно-капельным путем, но достаточных доказательств эта точка зрения не имеет. Поэтому гепатит А относят к кишечным инфекциям.
Можно заразиться гепатитом А при употреблении:
- пищи, которую приготовил зараженный человек;
- овощей и фруктов, которые мыли зараженной и некипяченой водой;
- еды, приготовленная человеком, который не соблюдает правила личной гигиены или ухаживает за больным ребенком;
- сырых морепродуктов, отлов которых производится в зараженных возбудителем гепатита А водах (не исключаются и сточные воды);
- а также при гомосексуальных контактах с больным человеком.
Группы риска по инфицированию гепатитом А:
- домочадцы больного гепатитом А человека;
- люди, которые имеют половые контакты с больным;
- люди, особенно дети, которые проживают в местности с высокой распространенностью гепатита А;
- мужчины-гомосексуалисты;
- сотрудники детских садов, учреждений общественного питания и водоснабжения;
- дети, которые посещают дошкольные учреждения;
- наркоманы.
Симптомы гепатита А
Инкубационный период заболевания в среднем продолжается 2-3 недели, максимум 50 дней, а минимум 7.
Признаки безжелтушной формы и формы со стертой желтухой
У детей гепатит А обычно протекает без желтухи или со стертой картиной желтухи.
Затруднения в диагностике данных форм состоит в том, что повышение температуры кратковременно, наблюдается в первые 2-3 суток, затем она снижается или (редко) остается субфебрильной.
Главными и важными признаками являются увеличенная печень и селезенка (гепатоспленомегалия). Печень выступает на 2-3см из-под края реберной дуги, во время пальпации отмечается ее чувствительность. У меньшей части больных прощупывается увеличенная селезенка.
Возможно быстропроходящее потемнение мочи.
Большинство пациентов жалуются на:
- снижение аппетита;
- тошноту;
- слабость;
- тянущие боли в эпигастрии и в правом подреберье;
- боли в суставах;
- в верхних дыхательных путях обнаруживаются катаральные явления.
Желтушная форма
Если гепатит А протекает остро, то клинически хорошо диагностируются его стадии:
- преджелтушная;
- разгара болезни (желтухи);
- реконвалесценции (выздоровления).
Преджелтушная стадия обычно не превышает 7 дней, у детей она короче, до 4-5 суток, у взрослых - 7-8 дней.
В зависимости от того, какой синдром превалирует в преджелтушном периоде, различают его варианты:
- астеновегетативный (слабость, повышенная утомляемость, сонливость, недомогание);
- диспепсический (тошнота, отсутствие аппетита, возможна рвота, боли в правом подреберье);
- катар дыхательных путей (ринит, боли в горле и покраснение слизистых, кашель, повышенная температура до 39–40 градусов);
- ложноревматический (боли в суставах);
- смешанный.
Желтушная стадия характеризуется пожелтением кожи и склер, которые сначала нарастают, а потом уменьшаются. Эти проявления обнаруживает либо сам больной, либо друзья или родственники.
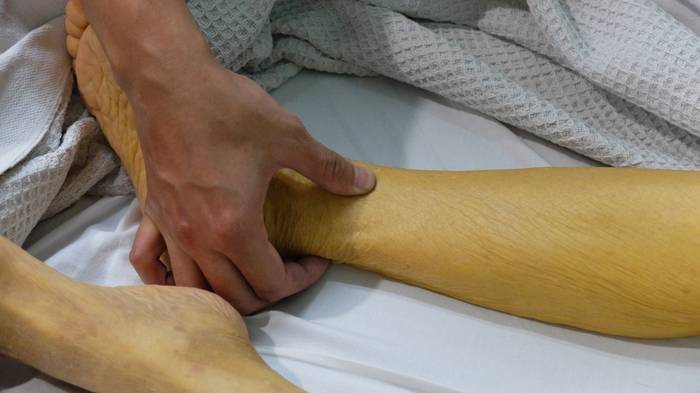
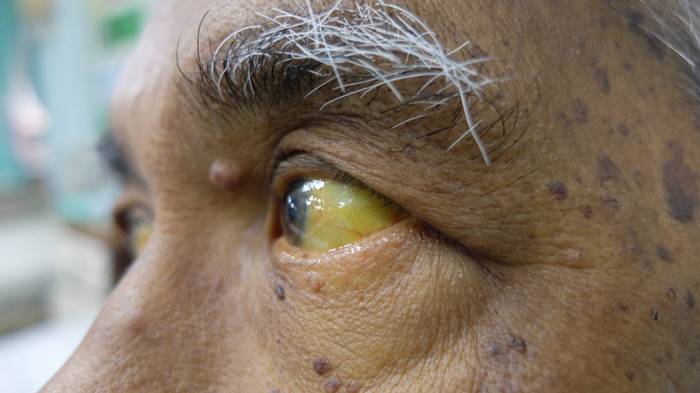
Признаки интоксикации не усиливаются, возможно возникновение кожного зуда. Больного продолжает беспокоить тяжесть и ноющие боли в подреберье, отмечается обесцвечивание кала и потемнение мочи. Печень и селезенка увеличены.
В периоде выздоровления клинические симптомы заболевания постепенно нивелируются. Появляется аппетит, печень возвращается к исходным размерам, моча светлеет, цвет кала нормализуется.
Диагностика
Дифференциальный диагноз гепатита А необходим как в преджелтушной стадии: многие симптомы схожи с ОРВИ и острыми гастроэнтеритами, так и после возникновения желтухи: чтобы отличить гепатит А от других гепатитов, холангитов, застоя желчи и желчнокаменной болезни.
Для диагностики заболевания важны:
- сбор анамнеза;
- выяснение эпидемиологической обстановки и возможности контактов с больными гепатитом А;
- подтверждение увеличения печени и селезенки;
- наличие жалоб на светлый кал и темную мочу.
Из лабораторных методов используют:
- определение активности АСТ и АЛТ, альдолазы, тимоловой пробы;
- проведение ИФА или РНА для выявления специфических антител класса иммуноглобулинов М (аnti-HAV IgM);
- общий анализ крови (увеличение лимфоцитов и моноцитов при сниженном количестве лейкоцитов и СОЭ);
- биохимический анализ крови (повышение билирубина, снижение общего белка);
- общий анализ мочи;
- исследование крови на свертываемость, в частности на протромбиновый индекс;
- УЗИ печени.
Лечение гепатита А
Лечением гепатита А занимается врач-инфекционист. Всех больных в обязательном порядке госпитализируют в инфекционное отделение либо в больницу.
*Узнать подробнее о стандартах лечения (2012г.) в стационаре у детей и взрослых.
Особого медикаментозного лечения обычно не назначается: для улучшения кровоснабжения печени и других органов обязателен постельный режим, покой и щадящую диету.
Из питания необходимо исключить:
- животные жиры;
- жареные, острые, соленые и копченые продукты;
- ограничить потребление растительных жиров;
- употребление спиртных напитков запрещено.
В среднетяжелых и тяжелых ситуациях:
- применяются внутривенные инфузии (раствор глюкозы, реополиглюкин, раствор Рингера, гемодез) с целью дезинтоксикации;
- показан прием антиоксидантов (витамины Е, А, РР, С), метаболических и ферментных препаратов (рибоксин, эссенциале-форте);
- рекомендуются принимать энтеросорбенты (полифепан, энтеросгель) и обильное щелочное питье.
Подробнее о диете при гепатите А >>>
Последствия и прогноз
Вирусный гепатит А редко вызывает осложнения.
У некоторых пациентов возможно увеличение периода выздоровления, в таком случае им назначается общеукрепляющее лечение и поливитамины.
Хронизация процесса крайне редка. После перенесенного заболевания иногда возникают дискенезии желчных путей, холециститы. Редко развиваются холангиты и панкреатиты. Иногда после гепатита А проявляется болезнь Жильбера.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
. или: Инфекционный гепатит, эпидемический гепатит, болезнь Боткина
Симптомы гепатита А
Инкубационный период
Формы
- Острая (желтушная) форма:
- повышение температуры до 38-39 градусов;
- интоксикация (проявляется головной болью, головокружение, слабостью, ломотой в мышцах, суставах);
- тошнота;
- рвота;
- отрыжка;
- тяжесть в правом подреберье;
- задержка или послабление стула;
- через 3-5 дней после начала болезни появляется желтушность белков глаз, кожи;
- моча становится темной, а кал светлым;
- желтуха достигает своего максимума за 3-5 дней, затем 5-10 дней держится на одном уровне, а после этого постепенно спадает.
- Подострая (безжелтушная)форма: характерны симптомы желтушной формы, но проявлений самой желтухи не отмечается.
- Субклиничекая форма болезни: при данной форме клинические проявления почти отсутствуют, общее состояние больного не нарушено, печень не увеличена. При данной форме достоверно определить наличие заболевания возможно только лабораторным путем (повышенный уровень печеночных ферментов АЛТ и АСТ в крови, наличие специфических маркеров вируса).
- Стертая форма болезни характеризуется минимальными и быстро проходящими симптомами.
Причины
- Источником инфекции является больной человек.
- Возбудитель выделяется с фекалиями, наиболее активно — в инкубационный период.
- При безжелтушной и стертой формах заболевание, как правило, протекает почти бессимптомно, поэтому человек не обращается к врачу, не лечится и является источником распространения инфекции для окружающих.
- Основные пути передачи: через воду (например, при попадании сточных вод в водопроводную сеть), еду (термически не обработанные продукты), предметы обихода и грязные руки (игрушки, посуду, белье).
- Очень редко заражение происходит половым путем при орально-анальных контактах, преимущественно у гомосексуалистов.
- Возможно заражение через кровь (известны случаи вспышки заболевания в среде наркоманов, у реципиентов крови (в результате переливания крови)).
- Для данного вида гепатита свойственна сезонность: увеличение заболеваемости отмечается в летне-осенний период.
Врач терапевт поможет при лечении заболевания
Диагностика
Лечение гепатита А
Осложнения и последствия
- Переход гепатита А в хроническую форму.
- Поражение желчных путей.
- При присоединении вторичной бактериальной инфекции возможно поражение легких, мозга и других органов.
- Развитие печеночной недостаточности (нарушение функций печени). Данное осложнение развивается редко и встречается у лиц с хроническими патологиями печени (например, у больных алкоголизмом).
- Развитие печеночной энцефалопатии — крайне тяжелой формы острого гепатита, которая развивается в течение часов-суток. Ввиду того, что печень перестает справляться со своими функциями и обезвреживать вредные вещества, они с током крови попадают в ткани головного мозга, человек впадает в кому. Обычно наступает летальный исход уже через несколько дней.
Профилактика гепатита А
- Вакцинация (проводится в регионах с высоким уровнем заболеваемости, в среде работников сферы питания и детских учреждений, обслуживающих водопроводные и канализационные сооружения, рекомендуется для лиц с хроническими заболеваниями печени).
- Изоляция диагностированных больных гепатитом А.
- Необходимо следить за тем, чтобы в пищу употреблялась чистая вода.
- Термическая обработка продуктов.
- Соблюдение правил личной гигиены.
- Лица, контактировавшие с больными, должны в течение 35-ти дней находиться под контролем врача.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Острый вирусный гепатит – группа инфекционных поражений печени, имеющих вирусную этиологию, проявляющихся симптомами печеночной недостаточности и интоксикацией. Для данной патологии характерны желтуха, увеличение печени, боли в правом подреберье, повышенная кровоточивость, асцит, неврологические нарушения, утомляемость. Для диагностики используют серологические и молекулярно-генетические исследования крови (ИФА, ПЦР), УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, ОФЭКТ печени, пункционную биопсию. Лечение консервативное: диета, противовирусные препараты и гепатопротекторы, отказ от вредных привычек.
Общие сведения
Острые вирусные гепатиты, имеющие парентеральный путь передачи (В, С, D), являются наиболее серьезной инфекционной патологией в России. Ежегодно регистрируются тысячи новых случаев заболевания, а высокая степень хронизации процесса и инвалидизации приводит к поиску новых методик диагностики и лечения этой патологии. Главной проблемой острых вирусных гепатитов является то, что пациент наиболее заразен в преджелтушной стадии, когда еще нет практически никаких симптомов.
К острым вирусным гепатитам, передающимся фекально-оральным путем (А, Е, F), наиболее восприимчивы дети дошкольного возраста и лица трудоспособного возраста. Этой группе острых гепатитов присуща сезонность и периодичность. К гепатитам А, Е и F формируется стойкий и пожизненный иммунитет. Заразиться острыми вирусными гепатитами В, С, D, G, SAN, TTV можно различными путями: парентеральным, половым, вертикальным (к плоду во время беременности), контактно-бытовым. Инфицированию данными формами патологии подвержены абсолютно все возрастные категории, в течении заболевания нет сезонности и периодичности. Иммунитет также формируется пожизненный. Острый вирусный гепатит приводит к выздоровлению или переходит в хроническую форму в течение трех месяцев.
Причины острого вирусного гепатита
Острые вирусные гепатиты вызываются своими типами вирусов (HAV, HBV, HCV, HDV, HEV, HFV, HGV, HTTV, HSANV) либо их комбинацией. Возбудители гепатитов В и TTV содержат в своей основе дезоксирибонуклеиновую кислоту, остальные – рибонуклеиновую кислоту. Вирусы с энтеральным путем передачи (А, Е) наименее чувствительны к воздействию агрессивных факторов окружающей среды, а вирус гепатита В наиболее стоек – он выдерживает даже длительное кипячение (в течение более чем 10 минут).
Вирусы, имеющие фекально-оральный путь передачи (А, Е, F), при попадании в организм мигрируют сначала в кишечник, затем в печень, где и начинают размножаться, с током желчи вновь попадая в кишечник. Присутствие вирусных тел в крови активирует иммунитет, вследствие чего начинают продуцироваться антитела, останавливающие репликацию вируса. Данная группа острых вирусных гепатитов отличается адекватным ответом иммунитета на инфекцию, благодаря чему они имеют благоприятный прогноз и хорошую чувствительность к лечению.
Патогенез острых вирусных гепатитов с парентеральным путем передачи более сложный. Репликация вирусов в печени вызывает активацию аутоиммунных процессов, оказывающих повреждающее действие на печень с постепенным переходом заболевания в хроническую форму. Течение острых вирусных гепатитов В, С, D, F, G, SAN, TTV обычно тяжелое, часто встречаются фульминантные (молниеносные) формы, особенно при заражении беременных в последнем триместре.
К инфицированию гепатитами А, Е, F предрасполагает несоблюдение гигиенических мероприятий; парентеральными формами острых вирусных гепатитов – беспорядочная половая жизнь, переливание недостаточно обследованных и некарантинизированных препаратов крови, использование инъекционных наркотических средств, посещение маникюрных и тату-салонов, стоматологических клиник с сомнительной репутацией, совместное использование средств гигиены (особенно бритв).
Острые вирусные гепатиты классифицируют по ряду параметров:
- По этиологии: гепатит А, В, С, D, Е, F, G, SAN, TTV, неустановленной этиологии.
- По течению: субклиническая форма, с типичной клинической картиной, стертая форма, безжелтушная и холестатическая.
- По тяжести: легкое течение, средней тяжести, тяжелое и фульминантное (злокачественное) течение.
Симптомы острого вирусного гепатита
В течении заболевания дифференцируют пять периодов: инкубационный, преджелтушный, период разгара, постжелтушный и период реконвалесценции. Кроме того, клиническая картина может отличаться в зависимости от конкретного типа вируса, степени тяжести патологического процесса, формы заболевания.
Во время инкубационного периода происходит активное размножение вирусов, при этом нет никаких клинических проявлений. Первые клинические симптомы соответствуют началу преджелтушного периода, в течении которого различают несколько синдромов: катаральный (гиперемия зева, повышение температуры, озноб, насморк) – при гепатите А, Е; диспепсия – при гепатите А, Е, TTV; астеновегетативный – при всех видах гепатитов; артралгический (боли в суставах, сыпь вокруг них) – при гепатитах В, D, иногда С; геморрагический (петехии на коже, кровоизлияния, кровотечения из носа) и абдоминальный (боли в животе, напряжение передней брюшной стенки) – очень редко при гепатите В. К концу данного периода печень увеличивается, становится плотной, моча темнеет, а кал обесцвечивается.
Во время желтушного периода иктеричность кожи и слизистых постепенно нарастает в течение 3-5 дней, сохраняется около 10 дней и затем постепенно снижается. Печень и селезенка увеличиваются в размерах. Явления интоксикации с развитием желтухи постепенно снижаются. На высоте разгара симптомов возможно появление кожного зуда. Желтушный период длится около двух недель, максимальная его продолжительность – три месяца. Постжелтушный период характеризуется постепенным исчезновением желтухи, но ферментативная активность сохраняется повышенной. Период реконвалесценции может длиться до полугода, за это время происходит постепенная нормализация всех показателей.
Выше описана типичная клиническая картина острого вирусного гепатита. Субклиническая форма заболевания не имеет явной симптоматики, обычно этот диагноз выставляется контактным лицам при повышении активности ферментов и положительных серологических тестах. Безжелтушная форма характеризуется отсутствием изменений окраски кожи, мочи и стула. Активность ферментов повышена в несколько раз, однако уровень билирубина значительно не вырастает; печень увеличена. Стертая форма проявляется кратковременным окрашиванием кожи и изменением цвета мочи и кала (в течение не более 3-х суток), незначительным увеличением печени и уровня билирубина. Холестатическая форма обычно имеет течение средней тяжести, желтуха очень интенсивная и сохраняется от полутора до четырех месяцев, сопровождается сильным зудом. Моча очень темная, кал полностью обесцвечивается. Цифры билирубина увеличиваются значительно, повышена активность показателей, указывающих на холестаз (ЩФ, холестерин, альдолаза).
При остром вирусном гепатите А инкубационный период продолжается 10-45 дней. Преджелтушный период длится около недели, проявляется катаральными симптомами, диспепсией, повышенной утомляемостью. Как только начинается период разгара (появляется желтуха), интоксикационные явления значительно уменьшаются, самочувствие улучшается. Желтуха в среднем сохраняется не более недели или двух. Гепатит А редко протекает в тяжелой форме, чаще в легкой или среднетяжелой. Вирусоносительство и переход в хроническую форму для гепатита А не характерны.
При остром вирусном гепатите В период инкубации намного дольше – от 45 до 180 дней. Заболевание развивается постепенно, до периода разгара пациента беспокоят боли в суставах и животе. В среднем в течение двух недель появляется желтуха, на этом фоне состояние больного значительно ухудшается. Желтушное окрашивание кожи и слизистых держится не менее месяца. Течение острого вирусного гепатита В чаще тяжелое. Для данного заболевания характерно формирование вирусоносительства, возможен переход в хроническую форму у 1/10 больных. В будущем у таких пациентов может обнаруживаться цирроз печени, гепатоцеллюлярная карцинома.
Инкубационный период при остром вирусном гепатите С составляет от 15 дней до трех месяцев. Преджелтушный период обычно стертый, может характеризоваться повышенной утомляемостью, диспепсией, болями в животе и суставах. Начало заболевания чаще острое, при этом желтуха и признаки интоксикационного синдрома выражены слабо. Острому вирусному гепатиту С присуще легкое или среднетяжелое течение без выраженной клинической симптоматики. Вирусоносительство встречается достаточно часто. Патология практически в 70% случаев переходит в хроническую форму и заканчивается циррозом печени, формированием гепатокарциномы.
Гепатит D может протекать в двух формах: коинфекции (одновременное инфицирование вирусным гепатитом В и D) либо суперинфекции (заражение гепатитом D пациента, уже страдающего вирусным гепатитом В или являющегося носителем вируса). Для коинфекции характерен инкубационный период от полутора месяцев до полугода. Начало болезни острое, клиническая картина протекает с преджелтушным и желтушным периодами. Выздоровление занимает длительное время, вирусоносительство и хроническая форма заболевания формируются у десятой части больных. При наличии суперинфекции инкубация проходит быстро (за 15-50 дней), течение очень тяжелое, волнообразное, часто приводит к летальному исходу. У выживших больных хроническая форма с малигнизацией развивается более чем в 90% случаев.
Период репликации (инкубации) вирусов при остром вирусном гепатите Е длится от десяти дней до полутора месяцев. Характеризуется острым началом, в преджелтушном периоде артралгический синдром и боли в животе преобладают в клинической картине. Заболевание протекает обычно в легкой форме, желтуха не сопровождается выраженной интоксикацией. Вирусный гепатит Е чаще всего приводит к развитию фульминантных форм болезни у беременных, если заражение произошло в последнем триместре беременности. Вирусоносительства не развивается, в хроническую форму не переходит.
Диагностика острого вирусного гепатита
Консультация гастроэнтеролога позволит предварительно определить клиническую форму, степень тяжести и период острого вирусного гепатита. Для установления точной этиологической формы острого вирусного гепатита назначаются специальные лабораторные тесты. Для этого производят определение уровня антител (IgM, IgG) в крови с помощью ИФА, вирусной ДНК и РНК в биологических жидкостях методом ПЦР. Таким образом выявляют гепатиты A, B, C, D, E. Специфическая диагностика остальных гепатитов на данный момент только внедряется в практических лабораториях.
Неспецифическая диагностика позволяет определить степень активности и тяжести вирусного поражения печени. Для этого проводят печеночные пробы, в которых определяют уровень билирубина и его фракций, протромбина, фибриногена, АСТ, АЛТ, ЩФ, антитрипсина и альдолазы. В анализе мочи регистрируется повышение уровня прямого билирубина, снижение уробилина. В кале значительно снижен уровень стеркобилина. Дополнительные сведения для установления точного диагноза и степени тяжести процесса предоставляют УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, ОФЭКТ печени, пункционная биопсия печени.
Лечение и профилактика острого вирусного гепатита
Все пациенты с острым вирусным гепатитом (кроме гепатита А в легкой форме) требуют госпитализации в инфекционный стационар. Базисная терапия включает в себя рациональные физические нагрузки, соблюдение диеты №5 или 5а, соответствующую тяжести заболевания терапию.
Из медикаментозных средств назначают холекинетики и спазмолитики, поливитамины, дезинтоксикационные средства, ингибиторы протеаз, гормональные и антибактериальные средства, десенсибилизирующие препараты и гепатопротекторы. При гепатитах B, C и D используют противовирусные средства и интерфероны.
Профилактика острого вирусного гепатита может быть неспецифической (направленной на предупреждение заражения) – контроль за санитарным состоянием пищи, воды, соблюдение санитарно-противоэпидемического режима, своевременное выявление и изоляция больных острым вирусным гепатитом. Специфическая профилактика заключается в вакцинации населения из групп риска.
Прогноз при гепатитах А, Е благоприятный. Гепатиты с парентеральными путями передачи часто переходят в хроническую форму, пациенты в течение длительного времени должны наблюдаться в отделении гастроэнтерологии или гепатологии. Острые вирусные гепатиты могут приводить к летальному исходу.
Читайте также:


