Вирус когда болят легкие и
Наука
Пульмонолог Джон Уилсон объясняет воздействие Covid-19, от отсутствия симптомов до тяжелой болезни с пневмонией
То, что стало известно как Covid-19 или коронавирус, началось в конце 2019 и начале 2020 года в китайском городе Ухань, как неизвестная пневмония.
Установлено, что причиной пневмонии является новый вирус - тяжелый острый респираторный синдром, коронавирус 2 или Sars-CoV-2. Болезнь, вызванная вирусом - Covid-19.
В настоящее время объявленная Всемирной организацией здравоохранения (ВОЗ) пандемия коронавируса, большинство людей, которые болеют Covid-19, страдают только легкими симптомами, напоминающими простуду.
Итак, как Covid-19 может развиться в более серьезное заболевание. Что происходит с нашими легкими и остальным телом при заражении этим вирусом?
Как вирус влияет на людей?
Профессор Джон Уилсон, президент Королевского австралийского колледжа врачей, пульмонолог говорит, что почти все серьезные последствия Covid-19 характеризуются пневмонией.
Уилсон отмечает, что людей, которые заражаются Covid-19, можно разделить на четыре категории.
Самая большая группа людей – это те, у кого появляются похожие симптомы, как у гриппа, они не могут работать и находятся на больничном.
У четвертой группы разовьется тяжелое заболевание с пневмонией.
ВОЗ сообщает, что пожилые люди и люди с такими проблемами, как высокое кровяное давление, проблемы с сердцем и легкими, а также диабет, с большей вероятностью могут заболеть серьезным заболеванием.
Как развивается пневмония?
У людей с Covid-19 развивается кашель и лихорадка, профессор говорит, что это является результатом инфекции, достигающей дыхательного дерева (бронхи) - воздушных каналов, которые проводят воздух между легкими и внешней средой.
«Поверхность бронхов повреждается, вызывая воспаление. Это в свою очередь раздражает нервы в слизистой оболочке дыхательных путей. Просто пылинка может стимулировать кашель.
Далее, если инфекция проходит к газообменным узлам, которые находятся в конце воздушных проходов, они заражаются и в ответ, выбрасывают воспалительный материал в воздушные мешки, которые находятся на дне наших легких.
Легкие, которые наполняются воспалительным материалом, не могут получать достаточное количество кислорода в кровь, снижая способность организма поглощать кислород и избавляться от углекислого газа.
Как можно лечить пневмонию?
Профессор Кристина Дженкинс, председатель Lung Foundation Australia и ведущий врач-пульмонолог, сказала:
«К сожалению, пока у нас нет ничего, что могло бы вылечить людей, болеющих пневмонией Covid-19.
Люди уже опробуют все виды лекарств, и мы надеемся обнаружить, что существуют различные комбинации вирусных и противовирусных препаратов, которые могут быть эффективными. На данный момент не существует какого-либо установленного лечения, кроме поддерживающего состояние больного, которое мы даем людям в отделении интенсивной терапии.
Уилсон говорит, что пациенты с вирусной пневмонией также подвержены риску развития вторичных инфекций, поэтому их также будут лечить антивирусными препаратами и антибиотиками.
Отличается ли пневмония Covid-19 от других случаев?
Дженкинс говорит, что пневмония Covid-19 отличается от наиболее распространенных случаев, по которым люди попадают в больницы.
Большинство известных нам типов пневмонии, к которым мы обращаемся в больницу, являются бактериальными и реагируют на антибиотик.
Профессор Джон Уилсон говорит, что есть доказательства того, что пневмония, вызванная Covid-19, может быть особенно серьезной. Случаи коронавирусной пневмонии имеют тенденцию поражать все легкие, а не только маленькие части.
Профессор Кристина Дженкинс говорит:
«Как правило, люди в возрасте 65 лет и старше подвержены риску заболеть пневмонией, а также люди с такими заболеваниями, как диабет, рак или хроническое заболевание, поражающее легкие, сердце, почки или печень, курильщики, дети в возрасте до 12 месяцев и младше.
Возраст является основным показателем риска смерти от пневмонии. Пневмония всегда серьезна для пожилого человека и фактически была одной из основных причин смерти среди пожилых людей. Сейчас у нас очень хорошие методы лечения пневмонии.
Интересный факты о коронавирусе и испанском гриппе 1918 года, который убил около 100 миллионов человек узнаём из этой статьи.

Сейчас важно знать о том, как болят легкие при коронавирусе и по каким признакам можно отличить это состояние от других заболеваний. Только раннее обращение к врачу и подключение к аппарату ИВЛ помогут спасти жизнь в случае тяжелого течения инфекции.
Там сказано о том, что легкая форма коронавирусной инфекции может давать минимальные проявления. Пневмония, при которой и болят легкие, развивается только при средней тяжести болезни. Поэтому, если у вас есть неприятные ощущения в грудной клетке, то это повод немедленно обратиться за медицинской помощью.
Какие ощущения возникают, если болят легкие
Сама по себе легочная ткань не дает острой боли. В ней минимальное количество нервных окончаний и все они отвечают за регуляцию процессов газообмена. Рецепторов, отвечающих за передачу болевого импульса в головной мозг тут очень мало. Поэтому болеть легкие при коронавирусе начинают не сразу, не в тот момент, когда возбудитель внедряется в клетки и пожирает их, приспосабливает для своего комфортного проживания и размножения.
Боль приходит позже, когда начинается воспалительный отек и инфильтрация тканей. Происходит растяжение серозных оболочек (плевры). И тут появляются тупая боль со стороны спины. Часть пациентов отмечают ощущение напряжения в области диафрагмы.
Обратите внимание на следующие ощущения:
При всех этих проявлениях важно вызвать врача на дом, чтобы он с помощью аускультации оценил воздушную проводимость легочной ткани. При необходимости будет назначен рентгенографический снимок, который и позволит установить коронавирусную пневмонию.
Обратите внимание на дополнительные признаки
Всегда обращайте внимание на целостную клиническую картину. Если у вас просто болят легкие или вам кажется, что это так, а сопутствующие клинические признаки отсутствуют, то это не повод для паники. Да, обратиться к врачу стоит, но бояться не советую.
Болеть спина и грудная клетка в целом могут не только по причине поражения легочной ткани. Очень часто это указывает на перенапряжение межреберной мускулатуры, защемление нервов, последствия травмы и т.д.
При коронавирусе средней степени тяжести помимо боли в легких должны присутствовать сопутствующие клинические признаки:
- стойкое повышение температуры тела;
- надсадный и непродуктивный сухой кашель без выделения мокроты;
- неприятные ощущения в горле, больше напоминающие сильную сухость;
- выраженная слабость во всем теле, сопровождающаяся обильным потоотделением при любых движениях;
- тяжелое дыхание;
- учащение частоты сердечных сокращений до 90 – 120 ударов в минуту.
Вот если хотя бы часть из этих симптомов у вас есть – можете начинать бояться и даже паниковать. Ваша жизнь может реально находиться под угрозой. Немедленно обеспечьте себе полный покой и обильное питье и вызовите врача на дом.
Из области предположений
В настоящее время обсуждается теория о том, что на самом деле коронавирус на территории Российской Федерации мог циркулировать с начала декабря 2019 года. Именно в то время по стране прокатилась волна респираторных простудных заболеваний с похожими симптомами.
Существует предположение, что в ряде случаев проведенные тесты показывают наличие антител именно по этой причине. Также из области предположений: у переболевших могли образоваться рубцовые деформации в легочной ткани. Поэтому сейчас они периодически чувствуют болезненность в легких (особенно в утренние часы).
Если у вас было ОРВИ с сухим кашлем в период с декабря по февраль и на сегодняшний день вы иногда ощущаете боль в грудной клетке спереди или сзади, то волноваться не стоит. Вы вне опасности. Но после окончания эпидемии рекомендуем вам обратиться к пульмонологу, пройти обследование. Если обнаружатся рубцы на легких, то нужно будет пройти курс реабилитации для восстановления функциональности ткани.
Напишите в комментариях – как вы себя чувствуете, если ли опасения за здоровье своих близких.
Присоединяйтесь к нам в G o o g l e News , чтобы быть в курсе последних новостей.

Я контактировал с пациентом, у которого был коронавирус, около двух недель назад. Был в специальном респираторе, очках и перчатках. Через 7 дней после этого проявились первые признаки: общая слабость, исчезло обоняние.
В прошлый четверг у меня взяли тест, а уже в пятницу поднялась температура. В субботу проба подтвердилась. Интересно то, что у меня не было кашля, а лишь затруднение дыхания в течение нескольких дней. Затем наступил короткий период улучшения, исчезла температура, стало легче дышать. Пару дней назад, после улучшения, снова поднималась температура, вернулась тяжесть в грудной клетке и я был уже готов к более тяжелым симптомам и возможной госпитализации.
Как протекает болезнь
Первый период длится от 6 до 10 дней. Держится температура до 37,5 и легкие симптомы: кашля может не быть, легкое недомогание, ломота в мышцах, сонливость — общие симптомы ОРВИ. Потеря обоняния случается в 35% случаев. Также встречается конъюнктивит — есть предположение, что это зависит от входных ворот инфекции, если, допустим, она попала в организм через слизистую глаз. Он обычно держится 3–4 дня, затем сходит на нет.
По какому признаку можно заподозрить, что у вас не обычное ОРВИ, а новая коронавирусная инфекция? Температура стойко держится 3–4 дня и более. Обычно при ОРВИ температура столько не держится, через пару дней идет на спад. При Сovid-19 она будет стойко держаться на уровне от 37 до 37,5. Может периодически повышаться до 38, на фоне относительно нормального самочувствия.

У большинства моих коллег, кто переносит инфекцию, после 7–8 дней болезни происходит временное улучшение самочувствия — мнимое выздоровление. Проходит температура и большинство симптомов, человек начинает чувствовать себя почти хорошо — еще бы денечек полежал и готов жить обычной жизнью. Период мнимого выздоровления длится до 48 часов, после чего начинается вторая фаза.
Вторая фаза характеризуется сухим кашлем, потливостью, температурой от 37,5 до 38,5. Главный признак — сухой кашель.
Нужно отметить, что у большинства людей заболевание пройдет в легкой форме. У них все ограничится первой фазой и небольшим сухим кашлем. На этом их болезнь закончится.
Если это болезнь среднего течения, то вторая фаза будет с сильным кашлем, высокой температурой.
Если течение тяжелое, то вторая фаза может перейти в третью . Она характеризуется затруднением дыхания. Пациент чувствует одышку, ощущает нехватку воздуха, духоту в помещении, даже если в комнате свежо. Если до этого дошло, надо бить в колокола и звонить в скорую.
Как правильно вызвать скорую
Если происходит резкое ухудшение

Вирусная пневмония, о которой все так много говорят, развивается постепенно — очаги медленно растут, что дает остальной легочной ткани приспособиться к изменениям. Пораженный объем — 3 мм, на следующий день 4.5 мм, на следующий — 7 мм. Но когда их размер достигает критической массы — то есть оставшаяся здоровая ткань легких уже не справляется — начинается затруднение дыхания. Пока легких хватает на то, чтобы компенсировать отсутствующую часть, человек может нормально себя чувствовать и даже не подозревать, что у него вирусная пневмония.
Мне сейчас было бы интересно сделать себе КТ, чтобы посмотреть, что у меня происходит в легких при относительно хорошем самочувствии. Я думаю, что у меня все более или менее благоприятно, потому что я могу быстро говорить, быстро ходить и не испытываю одышки.
Но в этом и есть ковидное коварство — не всегда то, что происходит снаружи, соответствует тому, что происходит внутри.
Как лечиться, если болеете дома
Болеющим дома рекомендован постельный режим, исключение физической нагрузки, обильное питье (не менее 1,5 л воды в сутки). Специализированные препараты можно подключать только по рекомендации врача — их дают врачи скорой помощи или дистанционно при консультации в поликлинике.
Сейчас я чувствую себя хорошо, но расслабляться нельзя. В течение двух недель можно ждать любых признаков. Болею я дома, удаленно получаю консультации коллег, планирую пройти обучение на случай предстоящей работы с больными коронавирусом.

No media source currently available
"Ни кашля, ни боли в легких – я абсолютно ничего не чувствовал"
Павел Пуськов, коммерческий директор крупной производственной компании, – один из первых украинцев, который перенес коронавирусную инфекцию. Второго марта он вернулся в Киев из Парижа и сразу же почувствовал недомогание, сходное с ОРВИ (острая респираторная вирусная инфекция). Павел сделал анализ на коронавирус в частной клинике, но его экспресс-тест дал негативный результат.
"Мне поставили диагноз "ринит" или "синусит", – рассказывает Пуськов. – Я лечился абсолютно не от COVID-19. И когда второй раз у меня поднялась температура, у меня не было ни кашля, ничего. Лор-врач опять же не диагностировал потенциально, что я могу болеть COVID-19, хотя я говорил, что был за границей".
Павел пил антибиотики, лекарства от лихорадки и от гриппа и, по его словам, долгое время чувствовал себя "нормально".

No media source currently available
"Я на протяжении всего лечения чувствовал себя нормально, ровно. У меня не было ни кашля, ни боли в легких, то есть я абсолютно ничего не чувствовал", – говорит он. Лишь спустя 12 дней, после компьютерной томографии легких, у него обнаружили двустороннюю пневмонию. К тому времени температура у Павла уже несколько дней не спадала ниже 38 градусов.
Пуськова госпитализировали в Александровскую больницу Киева, и только там врачи впервые начали подозревать у него коронавирус.
"Ну реакция первично была – страх, – честно признается Пуськов. – Потом пришли осознание ситуации и благодарность: Александровская больница мне очень понравилась. Там были врачи высочайшего класса, профессионалы. Они там как на войне, действительно".
"Меня поместили в отдельную палату, врачи отдельно заходили ко мне с улицы, делали процедуры. Потом выходили, снимали с себя эти халаты, маски и уже в отделение выходили без одежды, которая могла со мной контактировать", – описывает Павел.


No media source currently available
Сейчас Павла уже выписали, он находится дома и ежедневно информирует соседей, коллег и знакомых о своем состоянии.
За историей Павла следил видеооператор Виктор Фантаев. Но то, что заболеет сам, несмотря на все меры предосторожности, он даже и представить себе не мог.
"Я постоянно обливал руки антисептиком – вы, наверное, знаете, что они от него сохнут ужасно. Постоянно носил маску, жена пошила, которая утюжилась постоянно, – рассказывает Фантаев. – То есть эта маска не носилась формально. Она утюжилась, была правильно сделана, в ней было достаточно слоев".
Так же как у Павла Пуськова, экспресс-тест на коронавирусную инфекцию у Виктора Фантаева показал негативный результат. И только через шесть дней высокой температуры, сильного кашля, боли в горле и ломки во всем теле Виктора госпитализировали в больницу и сделали ему ПЦР-тест.
"У меня был небольшой испуг, когда сказали, что диагноз подтвердился. Я до последнего был уверен, что я просто сильно заболел и что это может быть обычный грипп, – говорит Фантаев. – Я до последнего скептически к этому относился, потому что у меня все симптомы указывали на обычное переохлаждение. И я так себя и ощущал".

Когда Фантаева госпитализировали в инфекционное отделение 4-й больницы Киева, он опубликовал видео из палаты, где жаловался на условия, и немедленно прославился на всю страну.
"Это просто был кошмар, – говорит Виктор. – Я ложусь, а спина у меня сгибается. Лежать невозможно, очень сильная боль. Я поспал одну ночь, у меня начала дико болеть спина".
Вскоре Фантаева переселили в специальный бокс, где лежали пациенты уже с подтвержденным диагнозом "коронавирусная инфекция". Там он продолжил снимать репортажи и рассказывать о том, как его лечат. Сейчас ему гораздо лучше, но Виктор все еще находится в инфекционной больнице: ждет результатов повторного ПЦР-теста на коронавирус.
Чем больше всего нас пугает коронавирус? Разрушением экономики, привычного миропорядка, отношений между людьми. Много чем еще, но в первую очередь — лишением самого дорогого - жизни, или превращением в инвалида из-за тяжелых осложнений. Исследователи говорят, что COVID-19, безусловно, не сравним с черной оспой или чумой с их зашкаливающей смертностью. Но против той же оспы разработали эффективную прививку. Как и от гриппа, с которым тоже любят сравнивать коронавирус. Еще есть противовирусные лекарства, которые снижают риск тяжелых осложнений при гриппе. От SARS-CoV-2 сегодня нет ни прививки, не эффективных лекарств. А мощь его распространения и последствий для здоровья людей сейчас такая, что ряд ученых подчеркивают: ситуация меняется слишком стремительно, первоначальные оценки биологической опасности вируса могут оказаться неоправданно оптимистичными.
Но есть и другая точка зрения. Угроза преувеличена. Удар COVID-19 по здоровью не настолько критичен. Коронавирусная пневмония на самом деле не особо отличается от привычных нам воспалений легких, которые бывают и после гриппа, и по вине бактериальных возбудителей (пневмококки, стрептококки и прочие).
Какое из представлений ближе к истине, исходя из последних научно-медицинских данных, включая опыт разных стран мира? Об этом мы поговорили с иммунологом, кандидатом медицинских наук, экспертом по исследованиям, разработке и регистрации лекарственных препаратов Николаем Крючковым.
ОТЛИЧИТЕЛЬНЫЕ ЧЕРТЫ — БЫСТРОТА И АГРЕССИЯ
- Давайте сразу расставим точки над i: коронавирусная пневмония отличается от других видов пневмоний, включая осложнения гриппа, или явных особенностей все-таки нет?
- Научные исследования и медицинская практика показывают: специфика точно есть. Это стремительное и агрессивное развитие болезни. Коронавирусная пневмония чаще и быстрее приводит к повреждению легких. Причем, патологический процесс нередко охватывает всю ткань легких, а не их отдельные участки. В первую очередь разрушается система насыщения крови — а значит, и всего организма — кислородом.
Если подробнее, то SARS-CoV-2 проникает в нижние отделы дыхательных путей (мелкие бронхи и альвеолы), связывается там с рецепторами на поверхности клеток, выстилающих внутреннюю оболочку. Вызывает повреждение этих клеток, и в то же время провоцирует ответную сильную воспалительную реакцию. У больных с коронавирусной пневмонией в крови находят повышенную концентрацию большого количества воспалительных молекул цитокинов . Может наступить так называемый цитокиновый шторм, который нередко приводит к летальному исходу.
ЦИФРЫ И ФАКТЫ
- Коронавирусная пневмония, которая приводит к тяжелым осложнениям или состоянию средней тяжести, развивается в среднем у 15 - 20% больных с COVID.
- В группе риска люди с гипертонией, ишемической болезнью сердца, сахарным диабетом, онкологией, другими тяжелыми хроническими заболеваниями. А также представители старшего поколения - 65+
- В последнее время появляется все больше данных о развитии тяжелых осложнений у людей более молодого возраста. Так, в России уже есть и 30-ти, и 40-летние пациенты с коронавирусной пневмонией, рассказал недавно министр здравоохранения Михаил Мурашко.
СТРАДАЮТ И СЕРДЦЕ, И МОЗГ
- То есть при коронавирусной пневмонии удар по организму наносится по двум фронтам, - продолжает эксперт. - Клетки повреждаются вирусом, и одновременно идет мощное воспаление, повреждающее ткань легких. Альвеолы и капилляры, через которые наша кровь насыщается кислородом, перестают обеспечивать его полноценное поступление. Возникает острый респираторный дистресс-синдром (ОРДС). Из-за того, что в кровь не поступает достаточное количество кислорода, начинаются проблемы в других органах: сердце, почках, мозге. Параллельно дает сбой система свертываемости крови. У части пациентов возникает ДВС-синдром (диссеминированное внутрисосудистое свёртывание крови). Это неконтролируемое чрезмерное образование факторов свертывания, которые вызывают появление тромбов (сгустков крови) в кровеносных сосудах.
- А если пневмония развивается как осложнение гриппа — такого не бывает?
- Тоже бывает. Но при COVID-19 такие осложнения, к сожалению, возникают чаще. И у большего количества пациентов это именно тяжелые нарушения.
Еще одним недавним открытием стало то, что даже у людей с малосимптомным течением болезни лёгкие могут повреждаться. Скорее всего, эти повреждения не носят фатального характера, но они есть.
На снимках компьютерной томографии врачи описывают так называемый симптом матового стекла. Это большие участки снижения прозрачности лёгочной ткани, похожие на матовое стекло.
- Что означает появление таких областей?
- Это значит, что в таких местах возникает повреждение на уровне альвеол, отек легких, и эти отделы могут не выполнять функцию насыщения крови кислородом.
- Предварительные данные говорят, что процент хронических изменений в легких выше, чем при подавляющем большинстве бактериальных пневмоний. Конечно, так бывает далеко не у всех, кто переболеет. Но не застрахованы, увы, даже те, кто перенес болезнь без госпитализации (то есть в легкой форме. - Ред.).
- Известно ли, почему возникают такие последствия?
- Мы уже сказали, что развивается мощная воспалительная реакция, идет отек. Воспаление может держаться несколько недель, а потом на месте поврежденных участков возникает фиброз. То есть ткань легких заменяется соединительной тканью — то, что в народе называют рубцами. Из-за этого у части пациентов, прежде всего тех, кто перенес болезнь в тяжелой форме, может развиваться хроническая дыхательная недостаточность и другие хронические заболевания легких. Пока точный процент неизвестен, первые более-менее определенные данные по количеству таких последствий, думаю, станут известны в течение полутора — двух ближайших месяцев.
- Но ведь после других пневмоний фиброз тоже бывает?
- Да. Но при COVID-19 так происходит у большего количества пациентов и затрагиваются обширные участки легких. И, конечно, в первую очередь, это связано с тем, что в отличие от бактериальных пневмоний, которые можно победить антибиотиками, для коронавирусной пока нет доказанно эффективного лечения.
КАК НЕ ПРОПУСТИТЬ ВОСПАЛЕНИЕ ЛЕГКИХ
- Сейчас в Москве, как во многих других городах мира, больным с нетяжелыми симптомами рекомендуют лечиться дома. Люди переживают: не начнется ли воспаление легких, можно ли его как-то заподозрить самому? Скажем, по температуре? При невысокой температуре воспаления легких ведь не бывает?
- Бывает. Но, если температура относительно невысокая (до 38,5 градусов), то, как правило, мощного и критично опасного воспаления все-таки не идет. Тяжелое воспаление легких протекает зачастую при температуре ближе к 39. Именно сохранение такой температуры несколько дней плюс сухой кашель могут говорить о средней тяжести заболевания, которая может перейти в тяжелую. В этом случае желательна госпитализация, чтобы затормозить развитие смертельно опасных осложнений.
КОНКРЕТНО
Опасные признаки, при которых может понадобиться госпитализация*
- Температура выше 38,5 градусов в течение нескольких дней, сильный сухой кашель.
- Одышка, чувство нехватки воздуха. В этом случае человек в состоянии покоя делает больше 20 - 25 вдохов в минуту.
- Боль или ощущение сдавленности в груди.
! Необходимость госпитализации определяет вызванный на дом врач после осмотра.
* Эти критерии действуют для людей без тяжелых хронических заболеваний. При сахарном диабете, онкологии, сердечно-сосудистых заболеваниях, хронических заболеваниях органов дыхания, других тяжелых хронических болезнях, а также у людей старше 65 лет врач определяет основания для госпитализации индивидуально.
В ТЕМУ
Поможет ли прививка от пневмококков
- Еще в начале эпидемии возник вопрос о прививке от гриппа — поможет ли она в защите от коронавируса. Эксперты говорят: если вы успели привиться, отлично, грипп сейчас тоже никто не отменял. Но на повышенную защиту от нового коронавируса не надейтесь. А есть ведь еще прививка непосредственно против воспаления легких. Она помогает создать иммунитет против бактерий пневмококков, которые вызывают бактериальную пневмонию. Может ли такая прививка помочь, в том числе снизить тяжесть воспаления легких при коронавирусной пневмонии?
Да, действительно известно, что пораженные вирусом легкие могут заселять вредные бактерии, пневмония переходит в вирусно-бактериальную. Но, во-первых, не факт, что добавится именно пневмококковый компонент, против которого направлена вакцина. Во-вторых, опыт, который есть на сегодня, показывает, что само по себе присоединение бактерий вроде пневмококков (они гораздо менее страшны, чем, скажем, синегнойная палочка) не играет определяющей роли в развитии самых опасных осложнений COVID-19, так как пациенты получают сопутствующее лечение антибиотиками. Все-таки ведущую роль играет вирусное поражение клеток и мощнейшая воспалительная реакция организма.
ЧИТАЙТЕ ТАКЖЕ
В Минтруде объяснили, как будет начисляться зарплата на нерабочей неделе
В ведомстве уточнили, что следующая неделя не является праздничной или выходной, а именно нерабочей. Поэтому зарплата будет начисляться в обычном, а не повышенном объеме (подробнее)
Всем выйти из тени: что делать с кредитами, если упал неофициальный доход
Сегодня многие теряют свои доходы. Казалось бы, озвученные президентом меры поддержки должны помочь тем, кто больше не может выплачивать свои кредиты. Но что делать, если доход был неофициальным? (подробнее)
Смерть в большом городе: в больнице зараженного Нью-Йорка нет масок и умирают люди
Врач скорой помощи из клиники Элмхерст в Квинсе рассказала, как в действительности обстоят дела в центре коронавирусной пандемии (подробнее)
Восемь дней безделья: как правильно провести нерабочую неделю
С 28 марта по 5 апреля у россиян наступит внеочередная нерабочая неделя. Собрали для вас список полезных рекомендаций и сервисов, чтобы провести эти восемь дней без потери денег и нервных клетов (подробнее)
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
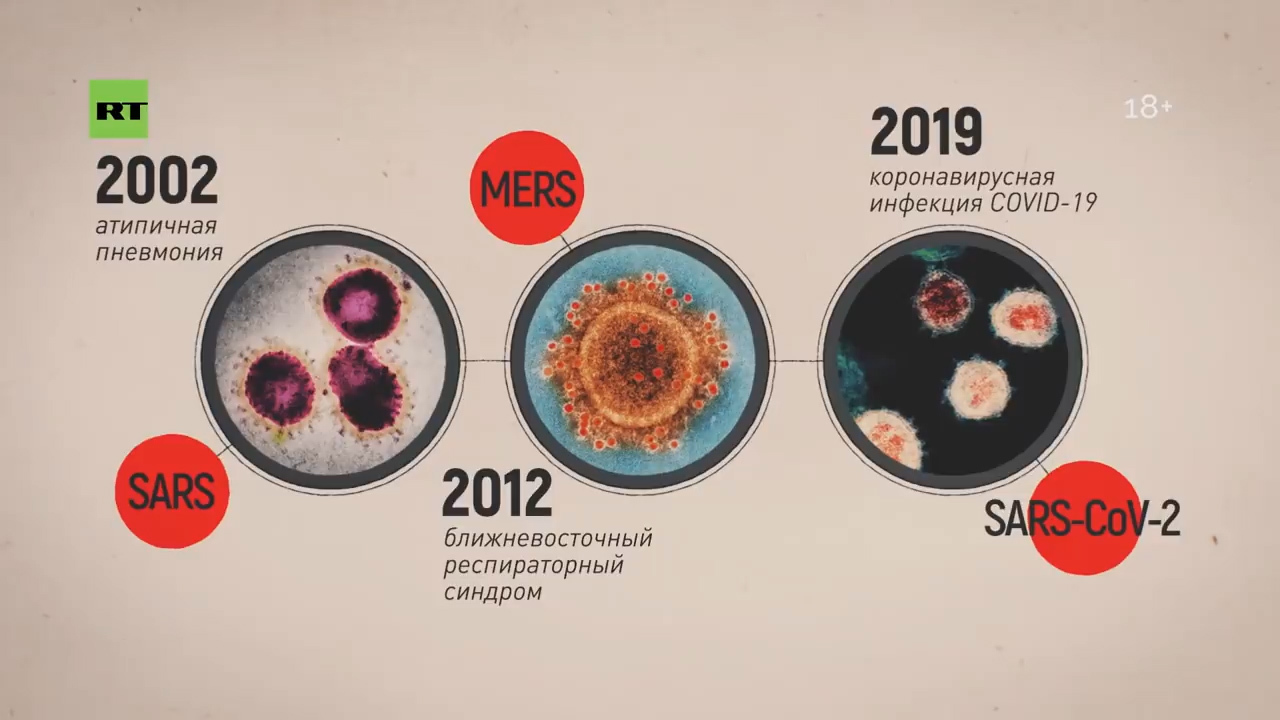
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
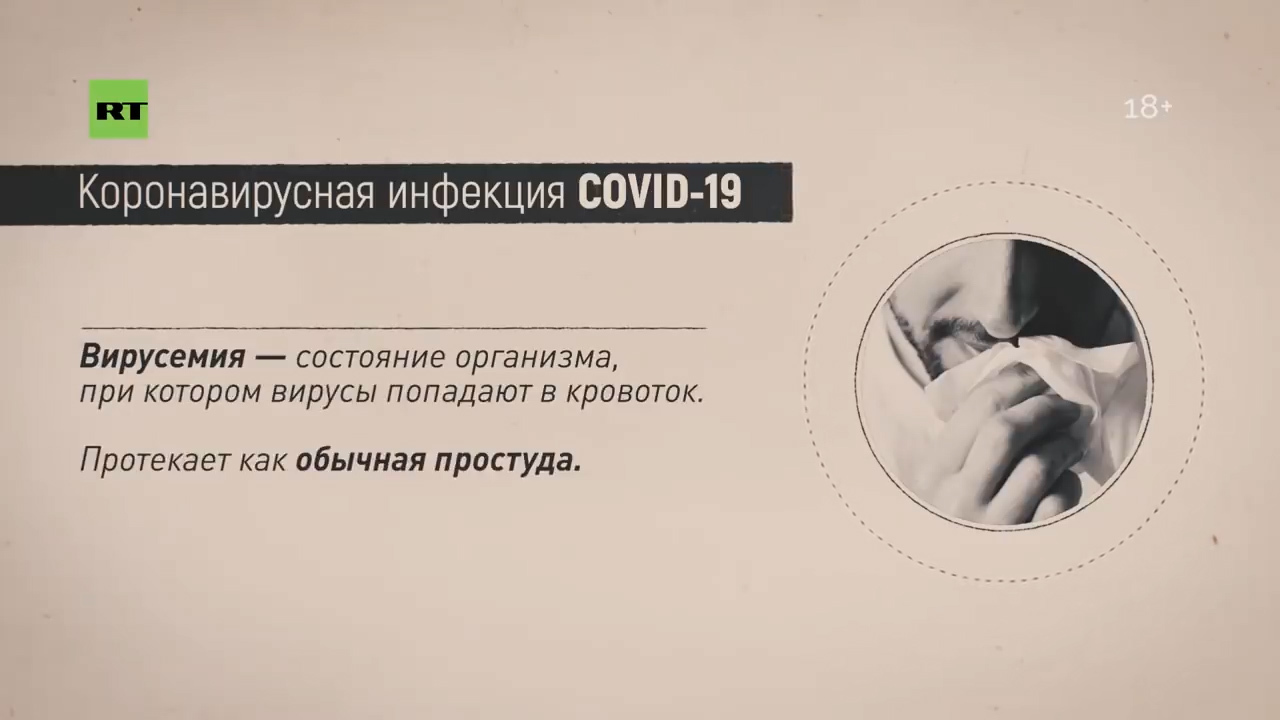
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


