Вирус кори сколько живет в окружающей среде
Население пытается бороться с коронавирусом всеми доступными средствами: противопростудными препаратами, чесноком, алкоголем, солевыми растворами… Если принимать на веру все мифы о COVID-19, можно всерьез навредить своему здоровью. В этой статье будут рассмотрены наиболее и наименее благоприятные условия существования вируса SARS-CoV-2: сколько живет коронавирус вне организма, чем его можно уничтожить, а также прогнозы времени окончании пандемии.
Справка! Во избежание терминологической путаницы следует уточнить: coronavirus SARS-CoV-2 – это название вируса. COVID-19 – это название болезни, которую провоцирует вирус SARS-CoV-2.
От чего погибает коронавирус?
Все причины гибели коронавируса можно классифицировать на две категории:
- вирус оказывается вне благоприятной для себя среды;
- на вирус воздействуют веществами и составами, приводящими его к гибели.
Первая категория позволяет понять, каких правил следует придерживаться при самоизоляции. Вторая – какими субстанциями следует запастись для дезинфекции и лечения. Ниже обе эти категории будут рассмотрены детально.
Оптимальной температурой для выживания и распространения SARS-CoV-2 является диапазон от плюс 5°С до плюс 9°С. Чем выше температура окружающей среды, тем ниже активность коронавируса.
Согласно статистике, средняя температура внутри квартиры составляет +22°С, а влажность – на уровне 40-50%. Ученые рассчитали, сколько живет коронавирус в обычной квартире – около 5 дней.
Откуда-то взялось мнение, что SARS-CoV-2 умрет при температуре 27 градусов. Это всего лишь очередной интернет-миф.
Оптимальной средой для выживания вируса являются биологические жидкости человеческого тела при температуре +36,6°С. Именно поэтому коронавирус так легко передается со слюной, мочой, фекалиями, кровью или спермой зараженных носителей. По этой же причине врачи не рекомендуют сбивать температуру тела, если она не превышает +38,5°С – чем она выше, тем хуже для вируса.
Чтобы китайский короновирус погиб, температура должна подняться выше +50°С. Температура на улице в районе +23°С позволяет ему жить до 5 суток так же, как и в квартире.
Эффективнее всего вирус SARS уничтожает сочетание тепла и высокой влажности. При влажности 80% и температуре +20°С – его жизнь сократится до одного дня.
К полной потере активности приводит повышение температуры до +38°С при показателе влажности 95%.
Внимание! Поход в сауну, употребление горячего чая или сидение возле камина не вылечивают от коронавируса. Если инфекция уже попала внутрь организма, она будет благополучно там развиваться.
В лабораторных условиях пока не проводились эксперименты с воздействием на коронавирус экстремально минусовых температур. Однако известно, что отрицательная температура на уличном термометре не станет препятствием для его распространения.
В воздухе SARS-CoV-2 может оставаться живым не слишком долго, до 3 часов. При влажной погоде этот срок немного увеличивается, но распространяться он будет медленнее. В сухом воздухе вирус разрушается быстрее, но и распространяется тоже быстрее.
При каких условиях выживает коронавирус?
Не соответствуют действительности мифы о том, что SARS-CoV-2:
- погибает в результате употребления чеснока;
- с меньшей вероятностью поражает людей, промывающих носовую полость солевым раствором;
- может приходить в дом через вентиляционные системы многоквартирных домов;
- боится антибиотиков.
Антибиотики при COVID-19 назначают для лечения бактериальных сопутствующих заболеваний. Чаще всего к летальному исходу приводит именно обострение хронических патологий в результате дополнительного заражения коронавирусом, а не вирус как таковой.
Согласно еще одному мифу, руки надо стерилизовать под ультрафиолетовыми лампами. Действительно, солнце помогает убивать SARS-CoV-2. Но высокая продолжительность УФ-сушки провоцирует раздражение кожи, что ослабляет защитную функцию кожи.
Да, коронавирус погибает от медицинского спирта. Однако применять спирт как дезинфицирующий состав надо чрезвычайно аккуратно.
В Иране метиловый спирт вызвал массовое отравление с летальными исходами, а несколько пациентов ослепли в ходе непродуманной спиртовой дезинфекции.
Сколько живет коронавирус во внешней среде?
Справка! Коронавирусные молекулы довольно тяжелые. У науки нет доказательств тому, что они могут подниматься с предметов под влиянием воздушных потоков и продолжать полет.
Обычные простудные вирусы погибают, как только высохнут содержащие их капельки мокроты. Однако SARS-CoV-2 остается опасным даже после того, как мокрота высохнет. Чтобы продемонстрировать, сколько живет коронавирус на разных предметах, приведем данные по материалам в таблице:
| Алюминий | от 2 до 8 часов |
|---|---|
| Шерсть | менее 3 часов |
| Хирургические перчатки | 8 часов |
| Сталь | 2 суток |
| Стекло | 4 суток |
| Дерево | 4 суток |
| Бумага | 4-5 суток |
| Пластик | 5 суток |
Чем протирать поверхности, чтобы убить COVID-19?
Поверхности рекомендуется протирать биоцидами – специализированными составами, уничтожающими микроорганизмы. К числу наиболее распространенных и доступных относится этанол. 70%-й раствор этанола успешно справится с возбудителями COVID-19. Также протирать пол, мебель и другие поверхности в квартире можно дезинфицирующими составами с содержанием хлора.
Скорее всего, нет. Вирусная инфекция передается воздушно-капельным путем. Отправитель почтового груза должен над ним чихнуть, чтобы на упаковке или содержимом посылки осели зараженные выделения организма. Но даже в такой ситуации вирус погибнет в течение 5 суток. К тому же все объекты, отправляемые из Китая, проходят усиленную дезинфекцию.
По словам специалистов, нет доказательств того, что инфекция может передаваться через предметы или одежду. Иначе она продолжила бы заражать значительно большее число людей, чем сейчас.
По информации ВОЗ, через воду коронавирус не передается. В открытых водоемах вирус не выживет, так как не любит прямых солнечных лучей. Вода, поступающая в водопроводы, проходит стадию хлорирования и потому безопасна для употребления – особенно после кипячения.
Отчего погибают люди, зараженные коронавирусом?
При попадании в организм человека коронавирус провоцирует симптомы, аналогичные гриппу или ОРВИ. Сухой кашель, повышенная температура, слабость и ломота в теле сами по себе не приводят к смерти. В 80% случаев иммунная система организма не позволяет болезни развиться до тяжелой стадии.
О переходе в тяжелую стадию свидетельствует появление мокроты. Вместе с густой слизью пациент откашливает омертвевшие клетки собственных легких. Простуда перерастает в пневмонию, дыхание затрудняется, пациент нуждается в аппарате искусственной вентиляции легких. Чем выше возраст пациента, тем критичнее его состояние.
За счет острого респираторного дистресс-синдрома в организм не поступает кислород в необходимых объемах. Почки не справляются с функцией очистки крови, слизистая оболочка кишечника поражается. Постепенно разрушительное влияние вируса распространяется на весь организм пациента, и ему требуется инвазивное лечение.
Медицинское оборудование берет на себя функцию искусственного легкого:
- выводит кровь за пределы организма пациента;
- насыщает ее кислородом;
- возвращает в организм.
Но если внутренние органы поражены слишком сильно, этого оказывается недостаточно, и пациент умирает. Первым отказывает тот орган, чье состояние было самым слабым еще до попадания коронавируса в организм.
Что остановит эпидемию?
По состоянию на начало апреля 2020 года, предпосылок для прекращения пандемии COVID-19 нет. Однако есть несколько версий насчет того, при каких условиях она начнет затухать.
Случаи заболевания COVID-19 зафиксированы во всех климатических зонах планеты. Когда в северном полушарии установится летняя погода, вирус от этого не вымрет. Однако в результате потепления он может ослабеть, а скорость его распространения – замедлится.
На данный момент у вируса нет потребности в мутации. Возникнет она тогда, когда против SARS-CoV-2 будет найдено лекарство, или у человечества выработается к нему иммунитет. Для выработки коллективного иммунитета необходимо, чтобы им переболело крайне большое количество людей. Если же сейчас люди выберут путь самоизоляции, следующей зимой вероятна повторная вспышка коронавируса.
Да, вакцина может остановить распространение инфекции. Однако готова она будет, по самым оптимистичным прогнозам, не раньше, чем к концу 2020 года. После разработки и клинических испытаний препарата, его производство нужно масштабировать, чтобы начать применять во всех государствах одновременно.
Специалисты полагают, что в краткосрочной перспективе остановить пандемию сможет только биологическое чудо. Предотвратить распространение заболевания сейчас уже не представляется возможным – однако благодаря соблюдению врачебных рекомендаций можно облегчить его протекание и минимизировать долю летальных исходов.

Инкубационный период составляет от 7 до 14 дней. После этого начинаются первые симптомы кори: высокая лихорадка, кашель, насморк, покраснение глаз и слезотечение. После нескольких дней появляется сыпь: плоские красные пятна возникают на лице и затем распространяются вниз на шею, туловище, руки, ноги. Больной человек заразен от 4 дней до и до 4 дней после появления сыпи. Инфекции уха и диарея – частые осложнения, а в более тяжелых случаях могут развиться пневмония и энцефалит - воспаление головного мозга, которое может вызвать необратимое повреждение мозга. Один или двое из каждой тысячи заболевших корью детей умрут .
Но корь можно предотвратить – с помощью вакцины, эффективность которой составляет 97%. Вакцинация против кори началась в США в 1963 году, и вирус был признан элиминированным в 2000 году. Это значит, что он больше не происходит отсюда (из США). Тем не менее, в мире регистрируется около 20 тысяч случаев кори ежегодно. Это значит, что не привитой человек может привезти вирус во время путешествий. Так и началась нынешняя вспышка в США, которая стартовала в Дисней-Лэнде. Соединенные Штаты уже увидели 102 случая в 14 штатах – только за январь 2015 года. Эта частота требует от официальных лиц здравоохранения состояния повышенной готовности.
НЕСКОЛЬКО КОММЕНТАРИЕВ ОТ СПЕЦИАЛИСТОВ ОТДЕЛА ПЕДИАТРИИ КЛИНИКИ ЧАЙКА
Уже в апреле прошлого года официально заявлялось о 10-кратном увеличении заболеваемости корью в Москве . Официального объявления о вспышке сейчас, в январе-феврале 2015 года, пока не поступало. Тем не менее, нам известны случаи, когда диагноз не ставится и, соответственно, случай в статистике не учитывается. Это связано с бюрократическим бременем, которое врачи могут пытаться обойти при столкновении с корью. Масштаб этого неизвестен, а значит заболеваемость корью может быть гораздо выше, чем мы думаем.
Вакцинация от кори включает 1 дозу в возрасте 1 года и еще одну - в 7 лет. Подросткам и взрослым, получившим в детстве только одну дозу или без данных о прививках, рекомендуется введение 1 дозы в любом возрасте до 35 лет включительно. Экстренная вакцинация - при контакте с больным корью - не привитых, получивших только одну дозу или не имеющих сведений о прививках, проводится не позднее, чем через 72 часа от контакта.
Часть антипрививочных аргументов , распространенных в России, затрагивают именно вакцину от кори. Несколько слов о них.
- Во-первых, существует аргумент о предположительной связи прививки от кори с аутизмом.
Одно из мнений связывает аутизм с воздействием мертиолята (ртутьсодержащего антисептика, он же тимеросал, этилртутьтиосалицилат натрия, тиомерсал). Этот компонент – важный для производства вакцин в бедных странах - под давлением этих опасений перестал использоваться в США и Европе. И хотя на самом деле нет доказательств вреда от мертиолята, этот вопрос можно считать закрытым. Другое мнение связывает непосредственное действие аттенуированного вируса из вакцины на кишечник с развитием особой формы аутизма. Эта теория имеет длинную историю, начавшуюся в 1995 году с одного единственного исследования, признанного позже ошибочным. Десятки и, пожалуй, даже сотни исследований всевозможных дизайнов, проведенных в разных странах в период с 2001 по 2008 год, полностью доказали отсутствие какой-либо связи между прививкой от кори и аутизмом.
- Во-вторых, существует мнение о неэффективности вакцины, основанное на факте наличия среди болеющих корью привитых лиц.
Информация об осложнениях из бюллетеня Immunization Action Coalition (www.immunize.org)
У большинства людей вакцина MMR не вызывает никаких серьезных осложнений.
- Повышенная температура (до 1 случая из 6)
- Незначительная сыпь (примерно в 1 случае из 20)
- Отечность желез на щеках или на шее (примерно в 1 случае из 75)
- Если возникают такие реакции, они, как правило,проявляются в течение 6–14 дней после прививки. После второй дозы они возникают реже.
Реакции средней тяжести:
- Судороги (подергивания или неподвижный взгляд), вызванные высокой температурой (примерно в 1 случае из 3000 доз)
- Проходящая боль и ригидность суставов, преимущественно у девочек-подростков или
- взрослых женщин (до 1 случая из 4)
- Временное снижение уровня тромбоцитов, что может вызвать кровотечение (примерно в 1 случае из 30 000 доз)
Тяжелые реакции (крайне редко):
- Серьезные аллергические реакции (менее чем в 1 случае на миллион доз)
- Известно о некоторых других тяжелых реакциях, имевших место у детей после прививки MMR.
- Глухота
- Длительные судороги, кома или нарушение сознания
- Необратимые нарушения головного мозга
Такие реакции настолько редки, что сложно утверждать, что они возникли по причине введения вакцины.
Еще совсем недавно врачи начали думать, что в скором времени смогут победить корь – вирус, который, обладая стопроцентной восприимчивостью, многие сотни лет вызывал эпидемии и являлся основной причиной смерти маленьких детей. Всемирная организация здравоохранения уже смогла добиться снижения смертности от этого недуга в двадцать раз и планировала к 2020 году полностью исключить риски заражения в нескольких подвластных регионах.

Но человечество не ищет легких путей. Повальная мода среди молодых мам отказываться от вакцинации, пропаганда мнимой опасности данной процедуры и просто безответственное отношение молодых родителей к защите своих детей, нехватка средств на бесплатные прививки у правительств многих государств - все это ставит под угрозу здоровье и жизни малышей и взрослых во всем мире.
Что такое корь
Это заболевание было известно еще в древности. Уже в девятом веке было составлено подробное клиническое описание болезни. Но до 20 века, что вызывает корь - вирус или бактерия, никто не знал. Д. Гольдбергер и А. Эндерсон в 1911 году смогли доказать, что заболевание вызывает вирус, а уже в 1954 году Т. Пиблс и Д. Эндерс выделили РНК-вирус, который имеет особенную форму сферы размером 120230 нм и относится к семейству парамиксовирусов.
Как можно заразиться
Вирус кори обладает практически 100-процентной контагиозностью. Человек, не имеющий иммунитета к этому заболеванию (который не был привит и ранее не болел) практически не имеет шансов не заразиться в случае контакта с больным.
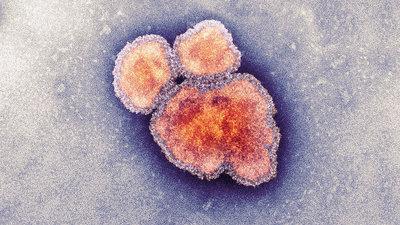
Инфекция от больного человека через окружающую среду передается всем вокруг. Заболевший начиная с последних дней инкубационного периода (два дня до начал высыпаний) и последующие четыре дня выделяет во время дыхания, кашля, чихания (воздушно-капельным путем) вирус кори. Далее через клетки слизистой носоглотки и дыхательных путей он проникает в кровь и поражает лимфатические узлы, кровеносные капилляры (белые клетки крови). Сыпь появляется в результате отмирания клеток капилляров. Далее развивается синдром вторичного иммунодефицита, также нередко встречаются бактериальные осложнения.
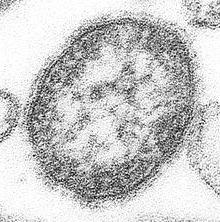
Необходимо отметить, что возбудитель вируса кори не может долго выживать на открытом воздухе, предметах и одежде. Хотя существуют зарегистрированные случаи заражения через вентиляционную систему. Он погибает при комнатной температуре в среднем через два часа, а через тридцать минут полностью теряет способность заражать. Мгновенно вирус погибает при воздействии ультрафиолетового излучения и при высоких температурах. Поэтому во время эпидемии нет необходимости проводить дезинфекцию помещений.
Кто может заболеть и когда
В основном жертвами кори становятся маленькие дети в возрасте от двух до пяти лет. Также все чаще регистрирую случаи заболевания подростков 15-17 лет.
Взрослые заражаются корью гораздо реже. Но скорее всего, это связано с тем, что во взрослом возрасте чаще всего уже есть иммунитет от вакцинации или от ранее перенесенного заболевания.
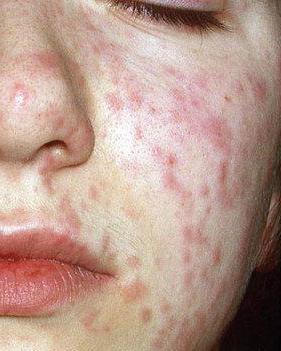
В России самое большое количество заболевших наблюдается в весенне-зимний период, с конца ноября по май, с периодичностью каждые два-четыре года.
Может ли заболеть грудной ребенок
Новорожденные в течении трех первых месяцев жизни имеют стойкий заимствованный иммунитет от матери, если она переболела ранее. Иммунитета у деток, чьи мамы не болели и не были привиты, нет, и они могут заболеть. Также возможно заражение младенца при родах во время болезни матери.
Инкубационный период
Как и большинство заболеваний, имеет период инкубации в организме и корь. Вирус никак себя не проявляет внешне в течение 7-17 дней. В это время, начиная с 3 дня инкубационного периода, только путем развернутого анализа можно обнаружить в селезенке, миндалинах, лимфоузлах типичные крупные многоядерные клетки. Проявляются внешне симптомы заболевания только после размножения вируса в лимфоузлах и попадания его в кровь.
Вирус кори: симптомы
- резкий подъем температуры до 38-40,5 градуса;
- сухой кашель;
- светобоязнь;
- головная боль;
- сиплость или хриплость голоса;
- нарушения сознания, бред;
- нарушения в работе кишечника;
- отек слизистых оболочек дыхательных путей;
- симптомы конъюнктивита: отек век, покраснения вокруг глаз;
- появление красных пятен во рту – на небе, внутренней поверхности щек;
- на второй день болезни на слизистых ротовой полости появляются белые небольшие пятна;
- сама экзантема появляется на четвертый-пятый день, характерным является ее возникновение на лице и шее, за ушами, затем на теле и на сгибах рук, ног, пальцев, ладонях и стопах.
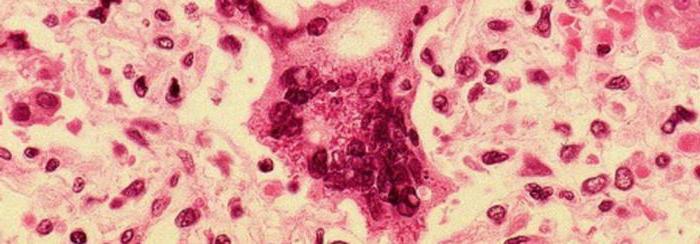
Коревая сыпь – это особенные папулы, окруженные пятном и имеющие склонность сливаться (именно это ее отличает от краснухи, при которой сыпь не имеет свойства сливаться). После четвертого дня высыпаний, когда вирус побежден, сыпь постепенно сходит: темнеет, пигментируется, начинает шелушиться. Гиперпигментированными участки с сыпью будут оставаться еще 1-2 недели.
Корь у детей
Одно из самых распространенных и самых опасных детских заболеваний – это корь. Вирус чаще всего поражает детей дошкольного и младшего школьного возраста.
До того как в России наладили производство вакцин и начали бесплатную программу профилактики, от этого вируса и его осложнений погибал в среднем каждый четвертый ребенок. Сегодня прививки делают всем относительно здоровым детям в один год и в шесть лет (согласно национальному календарю прививок). В случае если ребенок не привит, риски заболеть при встрече с носителем инфекции достигают ста процентов. Привитые же дети либо вовсе не заболевают, либо переносят болезнь очень легко.
Инкубационный период у заразившегося ребенка может варьироваться и составляет в среднем от 10 до 15 дней. В это время никаких симптомов заболевания нет, но за два дня до проявления клинической картины ребенок будет заразным для окружающих.
Чаще всего дети болеют тяжело. Сначала появляются признаки обычной острой респираторной вирусной инфекции (ОРВИ):
- температура 38-40 градусов;
- сильный сухой кашель;
- насморк;
- слабость;
- отсутствие аппетита;
- плохой сон.
На 3-5-й день болезни начинает появляться сыпь – мелкие розовые, сливающиеся между собой пятна. У детей она возникает быстро и распространяется по всему телу. Во время появления сыпи температура после, казалось бы, видимого улучшения может опять начать подниматься.
У детей от двух до пяти лет корь особенно опасна. Еще не окрепший детский организм медленно справляется с вирусом и из-за присоединившейся бактериальной инфекции часто возникают осложнения:
- отиты;
- бронхиальная пневмония;
- слепота;
- энцефалит;
- сильные воспаления лимфатических узлов;
- ларингит.
Именно из-за этих осложнений так важно вовремя показать ребенка врачу и контролировать течение болезни. Осложнения часто начинают проявляться спустя время после того, как ребенок пошел на поправку.
Корь у взрослых
Корь у взрослых – редкое заболевание. Но если уже человек заразился, проблем ему не избежать. Взрослые люди после 20 лет болеют тяжело и долго. Острый период болезни может длиться до двух недель. Чаще всего заболевание вызывает различные осложнения, а также высока вероятность присоединения бактериальной инфекции.
Виды осложнений у взрослых:
- бактериальная пневмония;
- коревая пневмония;
- отит;
- трахеобронхит;
- нарушения в работе центральной нервной системы;
- ларингит;
- круп (стеноз гортани);
- гепатит;
- лимфаденит (воспаление лимфатических узлов);
- воспаление оболочек мозга – менингоэнцефалит (40 % случаев заболевания которым заканчивается летальным исходом).
Таким образом, мы понимаем, что корь, вирус которой, как принято считать, является опасным только для детей, может вызвать серьезный заболевания у взрослых и даже привести к инвалидизации или летальному исходу.
Корь у беременных
Несложно догадаться, что заболевание, вызывающее столько проблем, не может легко протекать у беременной женщины. Но самые большие переживания у будущей мамы вызывают возможности проблем у малыша. И не напрасно.
Корь тем больше опасна для плода, тем меньше срок беременности. В первом триместре у заболевшей женщины с вероятностью до 20 % произойдет самопроизвольный выкидыш, или, что еще хуже, болезнь приведет к серьезным порокам развития плода (олигофрения, поражения нервной системы и др.). К сожалению, определить эти пороки на ранних ультразвуковых исследованиях плода и даже при первом скрининге просто невозможно, и женщинам часто предлагают сделать аборт.
Если беременная заболела после шестнадцатой недели, прогноз гораздо более утешительный. На этом сроке плацента уже достаточно созрела, чтобы полноценно защитить плод от недуга матери, так что вероятность проблем у будущего ребенка достаточно низкая.
Опасность появляется вновь, если мамочка заболела перед самыми родами. Мало того что на сами роды у нее просто не будет достаточно сил из-за вируса, так и риски заразить ребенка во время прохождения по родовым путям очень велики. Конечно, у медиков сегодня есть все средства для спасения жизни малыша: и реанимация, и сильнодействующие антибиотики. И скорее всего, ребенка смогут вылечить. Но зачем так рисковать, если есть возможность обезопасить себя и ребенка заранее? Сдать анализ на антитела к вирусу кори необходимо каждой женщине еще до начала планирования беременности. Ведь если сейчас позаботиться о своем здоровье и вовремя сделать прививку, то шансов заболеть во время беременности просто не будет.
Методы диагностики
Чаще всего диагноз ставится на основе клинических данных уже после появления характерной коревой сыпи. Но лабораторно возможно поставить диагноз раньше (или подтвердить его), определив, где находится вирус кори. Микробиология позволяет выделить из крови, слизи полости рта и носа, мочи клетки вируса в первые сутки болезни (еще до появления сыпи) и даже в конце инкубационного периода. Под специальным микроскопом можно рассмотреть характерные светящиеся, с включениями, гигантские клетки овальной формы.
Дополнительно больному могут назначить:
- общий анализ мочи и крови для исключения присоединения бактериальной инфекции и развития осложнений;
- специфический анализ крови на выявление антител (серологический анализ на IgG к вирусу кори);
- рентген грудной клетки или флюорографию при подозрении на развитие коревой пневмонии.
Но в большинстве случаев диагностика заболевания не вызывает у врача трудностей и производится без назначения дополнительных анализов.
Как определить уровень IgG к вирусу кори
После контакта с больным корью каждый человек начинает вспоминать, привит ли он сам или, может, болел в детстве. А если недосмотрел, пропустил и не привил вовремя собственного ребенка? Как это выяснить? Также существуют риски того, что вакцина хранилась неправильно, и тогда такой нежный вирус мог погибнуть еще до того, как был введен в организм.
Сейчас в каждой лаборатории можно провести анализ на антитела к вирусу кори (IgG). Такой метод позволяет на сто процентов убедиться, есть ли у человека иммунитет к данному заболеванию.
Лечение
Специфического лечения вируса кори нет. Как и со всеми вирусными инфекциями, доктор проведет лечение симптоматическое, облегчающее состояние и предотвращающее риски осложнений. Обычно назначают:
- препараты, снижающие температуру и снимающие общее недомогание, боль, лихорадку ("Ибупрофен", "Парацетамол");
- аэрозоли против воспаления и полоскание горла ромашкой, "Хлоргексидином";
- муколитики и отхаркивающие средства от сухого кашля;
- для снятия симптомов ринита и снижения рисков развития отита – сосудосуживающие капли в нос (до 5 дней) и промывание солевым раствором;
- для снятия раздражения и зуда от сыпи назначают ополаскивание "Дилаксином";
- для лечения конъюнктивита – "Альбуцид" и "Левомицетин";
- для уменьшения рисков развития слепоты больным рекомендуют во время всего периода болезни принимать витамин А;
- в случае развития пневмонии назначают антибиотики.
Внимание! При лечении кори ни в коем случае нельзя применять "Аспирин", особенно при лечении детей до 16 лет. Это может привести к развитию синдрома Рея - печеночной энцефалопатии.
Профилактика
В возрасте одного года всем детям проводят бесплатную вакцинацию от трех самых опасных детских инфекций (корь, краснуха, паротит). Ревакцинацию от этих болезней проводят в возрасте 5-6 лет, перед школой. Врачи отмечают, что эта вакцина детьми переносится хорошо, тем более что делают ее только здоровым детям, поэтому риски получить побочные реакции минимальны.
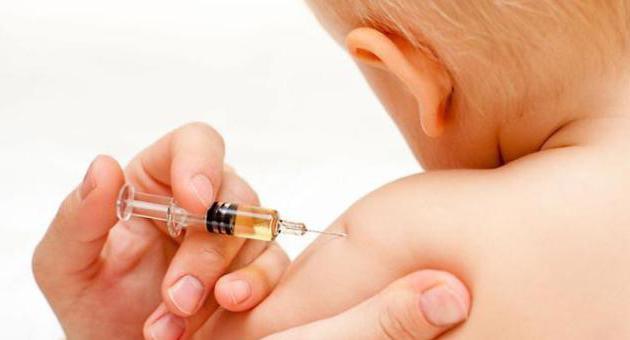
Каждый может легко удостовериться, что прививка подействовала. Для этого нужно через какое-то время после укола сдать специальный анализ. Антитела к вирусу кори присутствуют в том случае, если выработался иммунитет после прививки.
Одной из классических детских инфекционных болезней является корь. Несмотря на все достижения медицинской науки, вирус кори на сегодняшний день представляет реальную угрозу и является причиной высокой детской смертности во всех странах мира. Как происходит заражение вирусом, каким образом проявляется корь и существуют ли эффективные лекарства против этого заболевания?
Что собой представляет вирус кори
Ученые всего мира долго стремились выяснить, что же является причиной этого тяжелого недуга. Вирусная природа возбудителя была убедительно доказана еще в начале XX века. Сам вирус кори был выделен в чистом виде в 50-х годах прошлого столетия.
Вирус кори относится к семейству парамиксовирусов. Он очень нестойкий во внешней среде, то есть, быстро погибает под действием низких, высоких температур, солнечного света и при контакте с различными дезинфицирующими средствами. При комнатной температуре этот вирус инактивируется уже в течение 3-4 часов. Оптимальная среда для него — это организм человека и некоторых видов обезьян, которые так же болеют корью.
Как происходит заражение вирусом кори

Несмотря на его нестойкость, вирус кори обладает крайне высокой контагиозностью (степень заразности приближается к 100%). Он легко передается от больного человека к здоровому при кашле, разговоре, чихании, может перемещаться на длительные расстояния по вентиляционным трубам в помещениях. Таким образом, заражение вирусом происходит при непосредственном контакте с инфицированным человеком, пользовании столовыми приборами, предметами быта, игрушками и простом общении.
Болеют корью в большинстве случаев дети в возрасте 2-5 лет и крайне редко — взрослые люди. Заражение вирусом возможно при контакте с больным, который еще может даже не знать о том, что заразен — за несколько дней до начала болезни (последние 2-3 дня инкубационного периода). До 4-5 суток от момента появления высыпаний человек продолжает представлять угрозу для окружающих. Заражение вирусом кори младенцев в возрасте младше 3 месяцев практически невозможно, так как в их крови все еще остаются антитела, полученные от матери.
После перенесенной болезни у человека сохраняется пожизненный иммунитет, поэтому повторного инфицирования не бывает.
Как проявляется корь
В течении заболевания выделяют несколько последовательно сменяющих друг друга стадий.
1. Инкубационный период. Начинается с момента попадания вирусных частиц на эпителий слизистой верхних дыхательных путей. Далее вирус проникает в кровь и распространяется в лимфоузлы, где активно размножается. Длится этот период 1-2 недели. Больной человек не замечает никакого ухудшения самочувствия, но все же он уже может стать источником инфекции для здоровых людей.
2. Вирусемическая стадия. После активного размножения в лимфатических узлах, вирус кори вновь попадает в кровь и с ее током распространяется по всему организму. У больного резко повышается температура до 40°С, появляются симптомы выраженной интоксикации (слабость, ломота, боль в костях, мышцах, суставах, озноб, потливость). Помимо этого, заболевших беспокоит насморк, кашель, боль в глазах, светобоязнь, различные нарушения пищеварения (тошнота, рвота, жидкий стул, боль в животе). Врач при осмотре обращает внимание на следующие симптомы:
- Покраснение слизистой оболочки глаз, выделения, боль в глазах.
- Появление характерной сыпи на слизистой полости рта в области моляров.
- Появление красных пятен на слизистой неба, покраснение зева.
3. Стадия появления сыпи. С 4-5-х суток у больных появляется характерная сыпь, которая называется экзантема. При этом в организме начинают активно вырабатываться антитела против вируса кори, и сам больной чувствует себя лучше (снижается температура и симптомы общей интоксикации). Сыпь при кори имеет настолько характерную этапность, что это позволяет врачу поставить правильный диагноз, даже не прибегая к дополнительным методам обследования. Вначале она появляется за ушами, на волосистой части головы, лице. Потом она спускается на шею и грудь. На вторые сутки распространяется на туловище. На третьи — на разгибательную поверхность конечностей. Далее она бледнеет и постепенно полностью проходит в той же последовательности, в которой и появилась. После этого в течение нескольких дней остается легкое шелушение.
В чем состоит опасность кори
Вирус кори вызывает выраженное угнетение иммунной системы больного. В результате у него возможно наслоение вторичной бактериальной флоры с развитием таких тяжелых болезней, как ангина, пневмония, отит и др. Также нередко возникают воспалительные осложнения со стороны органов дыхания с развитием крупа, при котором значительно сужается их проходимость и возможна остановка дыхания. К наиболее тяжелым осложнениям относят заболевания центральной нервной системы (энцефалит) и гепатиты.
Какие лекарства применяют для лечения кори
Специфического лекарства, которое бы уничтожало сам по себе вирус кори в организме больного человека, не существует. Всю работу по элиминации (удалению) возбудителя выполняет собственный иммунитет. Все возможности врачей ограничиваются тем, чтобы ему помочь, уменьшая симптомы болезни. Для этого они назначают следующие препараты:
- При наличии показаний ослабленным больным вводится человеческий донорский иммуноглобулин.
- Нестероидные противовоспалительные лекарства необходимы для борьбы и лихорадкой, болью.
- Инфузионная терапия применяется для ускорения выведения вируса и борьбы с интоксикацией.
- Для облегчения дыхания и выведения мокроты используют муколитики, ингаляции с бронхорасширяющими средствами.
- При интенсивном кожном зуде назначают антигистаминные лекарства.
- При конъюнктивите — различные противовоспалительные капли.
Главной задачей врача является выявить возможные вторичные осложнения, в частности, бактериальные. Поэтому по показаниям назначаются антибактериальные средства.
Что является самым лучшим способом профилактики кори
Учитывая, что специфических лекарств для лечения кори не существует, лучше не допускать развития этой болезни. Самым лучшим способом ее профилактики является вакцинация. В нашей стране она проводится живой ослабленной вакциной и входит в Национальный календарь прививок. Первый раз ее рекомендуют проводить здоровым детям в возрасте 1 года при отсутствии противопоказаний. Ревакцинация — в возрасте 6 лет.
Риск осложнений от этой прививки минимален при ее максимальной защитной эффективности. У некоторых детей возможно кратковременное повышение температуры или появление легкой сыпи, отдаленно напоминающей аналогичную при кори, однако никакой угрозы для здоровья она не представляет.
Читайте также:


