Вирусная пневмония профилактика при контакте с больным
Роспотребнадзор (стенд)
Вирусная пневмония
Вирусная пневмония – острое воспаление респираторных отделов легких, вызываемое вирусными возбудителями, протекающее с синдромом интоксикации и дыхательных расстройств. В детском возрасте на долю вирусных пневмоний приходится порядка 90% всех случаев воспаления легких. В структуре взрослой заболеваемости преобладают бактериальные пневмонии, а вирусные составляют 4–39% от общего числа (чаще болеют лица старше 65 лет). Частота возникновения вирусных пневмоний тесно связана с эпидемиологическими вспышками ОРВИ – их подъем приходится на осенне-зимний период. В пульмонологии различают первичную вирусную пневмонию (интерстициальную с доброкачественным течением и геморрагическую со злокачественным течением) и вторичную (вирусно-бактериальную пневмонию – раннюю и позднюю).
Причины вирусной пневмонии
Спектр возбудителей вирусной пневмонии чрезвычайно широк. Наиболее часто этиологическими агентами выступают вирусы гриппа А и В, парагриппа, аденовирус. Лица с иммунодефицитами более других подвержены вирусным пневмониям, вызванным вирусом герпеса и цитомегаловирусом. Реже диагностируются пневмонии, инициированные энтеровирусами, хантавирусом, метапневмовирусом, вирусом Эпштейна-Барр. SARS-ассоциированный коронавирус является возбудителем тяжелого острого респираторного синдрома, более известного как атипичная пневмония. У детей младшего возраста вирусные пневмонии нередко вызываютсяреспираторно-синцитиальным вирусом, а также вирусами кори и ветряной оспы.
Первичная вирусная пневмония манифестирует в первые 3 суток после инфицирования, а спустя 3-5 дней присоединяется бактериальная флора, и пневмония становится смешанной - вирусно-бактериальной. К числу лиц, имеющих повышенный риск заболеваемости вирусной пневмонией, относятся дети раннего возраста, пациенты старше 65 лет, лица с ослабленным иммунитетом, сердечно-легочной патологией (пороками сердца, тяжелойартериальной гипертензией, ИБС, хроническим бронхитом, бронхиальной астмой, эмфиземой легких) и другими сопутствующими хроническими заболеваниями.
Передача вирусов осуществляется воздушно-капельным путем при дыхании, разговоре, чиханье, кашле; возможен контактно-бытовой путь заражения через контаминированные предметы обихода. Вирусные частицы проникают в респираторные отделы дыхательных путей, где адсорбируются на клетках бронхиального и альвеолярного эпителия, вызывают его пролиферацию, инфильтрацию и утолщение межальвеолярных перегородок, круглоклеточную инфильтрацию перибронхиальной ткани. При тяжелых формах вирусной пневмонии в альвеолах обнаруживается геморрагический экссудат. Бактериальная суперинфекция значительно утяжеляет течение вирусной пневмонии.
Симптомы вирусной пневмонии
В зависимости от этиологического агента вирусные пневмонии могут протекать с различной степенью тяжести, осложнениями и исходами. Воспаление легких обычно присоединяется уже с первых дней течения ОРВИ.
Так, поражение респираторных отделов дыхательных путей является частым спутником аденовирусной инфекции. Начало пневмонии в большинстве случаев острое, с высокой температурой (38-39°), кашлем, выраженнымфарингитом, конъюнктивитом, ринитом, болезненной лимфаденопатией. Температура при аденовирусной пневмонии держится длительно (до 10-15 суток), отличается большими суточными колебаниями. Характерен частый, короткий кашель, одышка, акроцианоз, разнокалиберные влажные хрипы в легких. В целом аденовирусную пневмонию отличает длительное сохранение клинико-рентгенологических изменений, наклонность к рецидивирующему течению и осложнениям (плевриту, среднему отиту).
Заболеваемость вирусной пневмонией на фоне гриппа значительно увеличивается в периоды эпидемий респираторной инфекции. В этом случае на фоне типичной симптоматики ОРВИ (лихорадки, резкой слабости, миалгии, явлений катара верхних дыхательных путей) появляется заметная одышка, диффузный цианоз, кашель с мокротой ржавого цвета, хрипы в легких, боль в груди при вдохе. У детей выражены общий токсикоз, беспокойство, могут возникать рвота, судороги, менингеальные знаки. Гриппозная пневмония обычно носит двусторонний характер, о чем свидетельствуют аускультативные данные и рентгенологическая картина (очаговые затемнения в обоих легких).
Легкие случаи вирусной пневмонии, вызванной вирусом гриппа, характеризуются умеренно выраженной симптоматикой и заканчивается выздоровлением. Тяжелые формы протекают с постоянной высокой лихорадкой,дыхательной недостаточностью, коллапсом. Среди осложнений часты гриппозный энцефалит и менингит, отит,пиелонефрит. Присоединение вторичной бактериальной инфекции нередко приводит к возникновению абсцессов легкого или эмпиемы плевры. Возможен летальный исход в течение первой недели заболевания.
Парагриппозная пневмония чаще поражает новорожденных и детей раннего возраста. Она носит мелкоочаговый (реже сливной) характер и протекает на фоне катаральных явлений. Респираторные нарушения и интоксикационный синдром выражены умеренно, температура тела обычно не превышает субфебрильные значения. Тяжелые формы вирусной пневмонии при парагриппе у детей протекают с выраженной гипертермией, судорогами, анорексией,диареей, геморрагическим синдромом.
Особенностью респираторно-синцитиальной пневмонии служит развитие тяжелого обструктивного бронхиолита. Поражение нижних отделов респираторного тракта знаменуется повышением температуры тела до 38–39оС, ухудшением общего состояния. Вследствие спазма и закупорки мелких бронхов слизью и десквамированным эпителием дыхание становится резко затрудненным и учащенным, развивается цианоз носогубной и периорбитальной области. Кашель частый, влажный, однако ввиду повышенной вязкости мокроты – малопродуктивный. При данной разновидности вирусной пневмонии обращает внимание несоответствие интоксикации (выражена умеренно) степени дыхательной недостаточности (крайне выражена).
Энтеровирусные пневмонии, возбудителями которых выступают вирусы Коксаки и ЕСНО, протекают со скудными физикальными и рентгенологическими данными. В клинической картине на первый план выходят сопутствующие менингеальные, кишечные, сердечно-сосудистые нарушения, затрудняющие диагностику.
Диагностика и лечение вирусной пневмонии
Правильно распознать этиологическую форму пневмонии и идентифицировать возбудителя поможет тщательное изучение анамнеза, эпидемиологической обстановки, оценка физикальных и лабораторно-рентгенологических данных. Вирусные пневмонии обычно развиваются в периоды эпидемических вспышек ОРВИ, протекают на фоне катарального синдрома, сопровождаются признаками дыхательной недостаточности различной степени выраженности. Аускультативно в легких выслушиваются мелкопузырчатые хрипы.
При рентгенографии легких обнаруживается усиление интерстициального рисунка, наличие мелкоочаговых теней чаще в нижних долях. Подтвердить вирусную этиологию пневмонии помогает исследование мокроты, трахеального аспирата или промывных вод бронхов методом флуоресцирующих антител. В крови в остром периоде отмечается четырехкратное нарастание титров АТ к вирусному агенту.
Всесторонняя оценка объективных данных пульмонологом позволит исключить атипичную, аспирационную пневмонию, облитерирующий бронхиолит, инфаркт-пневмонию, бронхогенный рак и др.
Госпитализация при вирусной пневмонии показана только детям до 1 года, пациентам старшей возрастной группы (от 65 лет), а также имеющим тяжелые сопутствующие заболевания (ХОБЛ, сердечную недостаточность, сахарный диабет). Больным назначается постельный режим, обильное питье, витаминизированное, высококалорийное питание.
Этиотропная терапия назначается в зависимости от вирусного возбудителя: ремантадин, тамифлю, реленза - при гриппозной пневмонии, ацикловир – при герпес-вирусной пневмонии, ганцикловир – при цитомегаловирусной инфекции, рибавирин – при респираторно-синцитиальной пневмонии и поражении хантавирусом и т. д. Антибактериальные средства добавляются только при смешанном характере пневмонии или развитии гнойных осложнений. В качестве симптоматического лечения применяются отхаркивающие, жаропонижающие средства. В целях облегчения отхождения мокроты проводятся лекарственные ингаляции, дренажный массаж. При выраженном токсикозе осуществляется внутривенная инфузия растворов; при развитии дыхательной недостаточности –кислородотерапия.
Прогноз и профилактика вирусной пневмонии
В большинстве случаев вирусная пневмония заканчивается выздоровлением в течение 14 дней. У 30-40% пациентов отмечается затяжное течение заболевания с сохранением клинико-рентгенологических изменений на протяжении 3-4 недель с последующим развитием хронического бронхита или хронической пневмонии. Заболеваемость и смертность от вирусной пневмонии выше среди детей раннего возраста и пожилых пациентов.
Профилактика вирусной пневмонии тесно связана с иммунизацией населения, в первую очередь, профилактической сезонной вакцинацией против гриппа и наиболее опасных детских инфекций. Неспецифические меры по укреплению иммунитета включают закаливание, витаминотерапию. В периоды эпидвспышек ОРВИ необходимо соблюдать меры личной предосторожности: по возможности исключить контакты с больными респираторными инфекциями, чаще мыть руки, проветривать помещение и т. п. Особенно эти рекомендации касаются контингента повышенного риска по развитию и осложненному течению вирусной пневмонии.
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек [1] . Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей) [2] . Неблагоприятные исходы составляют около 7% случаев [3] , но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов [4] .
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак
Вирусная пневмония
Бактериальная пневмония
Начало
Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа
Через 2 недели после первых симптомов
Проявления интоксикации
Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни
После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель
Клинические симптомы
С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка
Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Одним из самых популярных в России противовирусных препаратов является Арбидол® (действующее вещество — умифеновир). Он выпускается в нескольких лекарственных формах, предназначенных для лечения как детей, так и взрослых:
- Для детей с 2 лет — порошок для приготовления суспензии для приема внутрь. Продается во флаконах 37 г, упакованных в картонные пачки вместе с мерной ложечкой (регистрационное удостоверение в ГРЛС: ЛП 003117-290715 от 12 августа 2016 года).
- Для детей с 3 лет — таблетки дозировкой 50 мг, покрытые пленочной оболочкой. Продаются в баночках с количеством 10, 20, 30 или 40 таблеток, в картонных пачках (регистрационное удостоверение в ГРЛС: ЛСР-003900/07-030417 от 21 декабря 2017 года).
- Для детей с 6 лет — капсулы дозировкой 100 мг в ячейковых контурных упаковках по 5 или 10 штук, помещенные в картонные пачки (регистрационное удостоверение в ГРЛС: РN003610/01-191017 от 26 декабря 2017 года).
- Для детей с 12 лет и взрослых — капсулы дозировкой 200 мг в ячейковых контурных упаковках по 10 штук в картонных пачках (регистрационное удостоверение в ГРЛС: ЛП 002690-141117 от 19 января 2018 года).
Арбидол® обладает прямой противовирусной активностью, в том числе против таких опасных штаммов вирусов гриппа, как A(H1N1) (свиной грипп) и A(H5N1) (птичий грипп). Арбидол® блокирует белки вируса, обеспечивающие его проникновение внутрь клеток организма. Таким образом препарат и предупреждает развитие инфекции.
Схемы применения Арбидола® для сезонной профилактики:
- суспензия: 10 мл 3 раза в неделю в течение 3 недель;
- таблетки 50 мг: по одной 2 раза в неделю в течение 3 недель;
- капсулы 100 мг, 200 мг: по одной 2 раза в неделю в течение 3 недель.
Для постконтактной профилактики схема применения меняется:
- суспензия: 10 мл 1 раз в сутки 10–14 дней;
- таблетки 50 мг: по одной раз в сутки 10–14 дней;
- капсулы 100 мг, 200 мг: по одной раз в сутки 10–14 дней.
Использование Арбидола® способствует сокращению длительности болезни и уменьшению вероятности возникновения осложнений. В клинических исследованиях препарат продемонстрировал высокий профиль безопасности и не оказал влияния на внутренние органы и системы человека.
Если воспаление легочной ткани вызвано повышенной активностью вирусов, пневмония считается вирусной. Выраженная симптоматика чаще преобладает в детском возрасте, у взрослых же имеет смешанный характер – вирусно-бактериальная пневмония. При отсутствии своевременной терапии это смертельное заболевание, поэтому действовать важно быстро.
Как передается вирусная пневмония
Патогенная флора передается преимущественно воздушно-капельным путем, т.е. опасные вирусы человек вдыхает из окружающей среды. Среди провоцирующих факторов врачи выделяют таких вредоносных микроорганизмов, как вирус парагриппа и вирус гриппа, респираторно-синцитиальный вирус, аденовирус, метапневмовирус, вирус ветряной оспы, цитомегаловирус, вирус кори и даже вирус герпеса. Возможны и другие пути передачи вирусной пневмонии, например, контактно-бытовой, что особенно актуально в детском возрасте.
Инкубационный период
С момента инфицирования до появления первых симптомов должно пройти некоторое время. Это тот период, когда вредоносные микроорганизмы адаптируются в органическом ресурсе, начинают производить продукты интоксикации, губительные для внутренних органов и систем. Инкубационный период вирусной пневмонии длится несколько дней, но это вопрос индивидуальный. Определяющим фактором является состояние иммунной системы потенциального больного, не зря же в группу риска попали первым делом маленькие дети.
Вирусная пневмония – симптомы
Первые признаки заболевания приковывают к постели, поскольку болезнь стартует в острой стадии. Очень сложно на ранней стадии дифференцировать поражение легких вирусной формы, поскольку по симптоматике она сходна с простудой, ОРВИ и гриппом. Однако основной удар все же приходится на дыхательные пути, в которых сосредоточена большая концентрация аденовирусной инфекции. Характерные симптомы вирусной пневмонии представлены ниже, при этом оказывают системное действие в пораженном организме:
- рецидивирующая головная боль;
- боль в области грудной клетки при кашле и в состоянии покоя;
- выраженные признаки брадикардии, тахикардии;
- кашель без отделения мокроты;
- расстройство пищеварения, диарея;
- озноб, высокая температура, другие симптомы лихорадки;
- ломота во всем теле, мышечная боль;
- одышка и тахипноэ;
- заложенность носа, насморк;
- тошнота, рвота, другие признаки интоксикации организма;
- влажные хрипы;
- першение в горле;
- общая слабость;
- геморрагическая сыпь на теле;
- полное отсутствие аппетита.
Чтобы заподозрить и вовремя определить, что прогрессирует вирусное воспаление легких, внимание следует обратить на такие специфические симптомы, как хрипящий или свистящий звук во время разговора, повышение температуры более 40 градусов, выраженные признаки токсикоза. Необходимо срочно обратиться к врачу за диагностикой, чтобы потом вовремя начать консервативное лечение.

Симптоматика у старшего поколения выражена умеренно, поскольку вирус пневмонии сдерживает иммунитет человека. Если в организме уже есть хронические заболевания, длительность инкубационного периода в разы сокращается. Признаки вирусной пневмонии у взрослых стартуют с острой дыхательной недостаточности, которую сложно дифференцировать самостоятельно в домашних условиях. Лучше сразу вызывать врача, иначе гриппозная пневмония может дать опасные для жизни и здоровья осложнения.
Если болен ребенок, первое время родители уверены, что это обычная простуда. На тревожные мысли начинает наталкивать признаки миалгии, на которые жалуется слабый малыш. Беспокоит высокая температура тела, причем стабилизировать температурный режим медикаментозно весьма проблематично. Другие признаки вирусной пневмонии у детей включают такие перемены в общем самочувствии:
- покраснение глазных яблок;
- посинение конечностей на фоне приступов кашлевого рефлекса, цианоз;
- бессонница, хроническая усталость;
- повышенная нервозность;
- отчетливо прослушиваемые хрипы (хрипящий звук при дыхании).
Диагностика вирусной пневмонии
Определить характерный недуг вирусной формы может врач, при этом визуального осмотра и прослушивания потенциального больного не хватает для определения реальной клинической картины. Обследование проходит в условиях стационара. Диагностика вирусной пневмонии включает следующие врачебные мероприятия, необходимые для постановки окончательного диагноза:
- Рентген. Это обязательное обследование, способное наглядно продемонстрировать любые изменения в легких, преобладающие очаги некроза.
- Анализ крови. Лабораторное исследование важно для определения характера бактериальной флоры организма. Повышенные лейкоциты, СОЭ свидетельствуют о воспалительном процессе.
- Исследование слизи (мокроты) на химический состав. Таким способом можно определить стадию патологии, спрогнозировать клинический исход.
- Прослушивание путей нижних отделов дыхательных системы. На мысли о развитии пневмонии вирусной формы наталкивает наличие шума при трении плевры, тупой звук при перкуссии легких.
Вирусная пневмония – лечение
Прежде чем лечить характерный недуг, важно определить характер бактериальной флоры. Это заметно облегчает выбор антибиотиков, к которым особенно чувствительны те или иные вирусы. Основа интенсивной терапии – это прием антибиотических средств и противовирусных препаратов для быстрого истребления вредоносных микроорганизмов. Дополнительно лечение вирусной пневмонии предусматривает укрепление иммунитета, частичное или полное восстановление поврежденной легочной ткани. Не важно – взрослый или ребенок, лечить патологию разрешено только по врачебным рекомендациям.

Выбор медицинских препаратов осуществляется индивидуально лечащим врачом, поскольку поверхностное самолечение может только усугубить течение заболевания. Подход к проблеме однозначно комплексный, включает постельный режим, прием жаропонижающих и отхаркивающих средств. В любом случае, положена этиотропная терапия, при этом подходящие медикаменты назначаются, исходя из специфики патогенной флоры. Итак:
- При вирусе гриппа назначают такие медицинские препараты, как Ремантадин, Тамифлю, Реленза.
- При герпес-вирусной инфекции врачи рекомендуют пропить курс противовирусного препарата Ацикловир.
- При респираторно-синцитиальной инфекции положено принимать медикамент Рибавирин.
- При активности цитомегаловирусной инфекции это будет медицинский препарат Ганцикловир.
Системные антибиотики назначают при появлении таких опасных осложнений, как выделение гнойного содержимого из легких, непрекращающийся кашлевый рефлекс. Дренажный массаж и лекарственные ингаляции ускоряют выведение мокроты, дополнительно требуется укреплять иммунитет, придерживаться симптоматического лечения. Дополнительно эффективное лечение вирусной пневмонии у взрослых может потребовать проведения кислородотерапии. Обязательно лечебное питание и прием витаминов.
Если болеет ребенок, поставленные задачи перед педиатрами имеют примерно такое же содержание. Необходимо убить инфекцию, сократить очаги некроза легочной ткани, снизить и полностью устранить тревожную симптоматику, укрепить иммунную систему маленького пациента. Лечение вирусной пневмонии у детей предусматривает комплексный подход, включает следующие терапевтические мероприятия:
- Постельный режим, минимальные физические нагрузки.
- Лечебное питание легкоусвояемыми продуктами, обильный питьевой режим.
- Прием жаропонижающих средств: Панадол, Ибупром, Нурофен.
- Физиотерапевтические процедуры: прогревание легких, ингаляции.
- Дыхательная гимнастика в спокойной обстановке.
- Прием противовирусных препаратов (Ацикловир, Занамивир, Ганцикловир), реже – антибиотиков (Флемоксин Солютаб, Аугментин, Амоксиклав).
- Прием бронхолитиков, муколитиков, антигистаминов для подавления кашлевого приступа, других симптомов пневмонии вирусной формы.

Профилактика вирусной пневмонии
Чтобы исключить риск инфицирования, в период сезонного карантина важно избегать мест повышенного скопления людей, особенно это касается детей. Эффективная профилактика вирусной пневмонии включает:
- мытье рук после прихода с улицы;
- систематическое проветривание комнаты;
- поддерживание в жилом помещении достаточной влажности и температуры воздуха;
- употребление только предварительно вымытых продуктов питания;
- интенсивную витаминотерапию.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
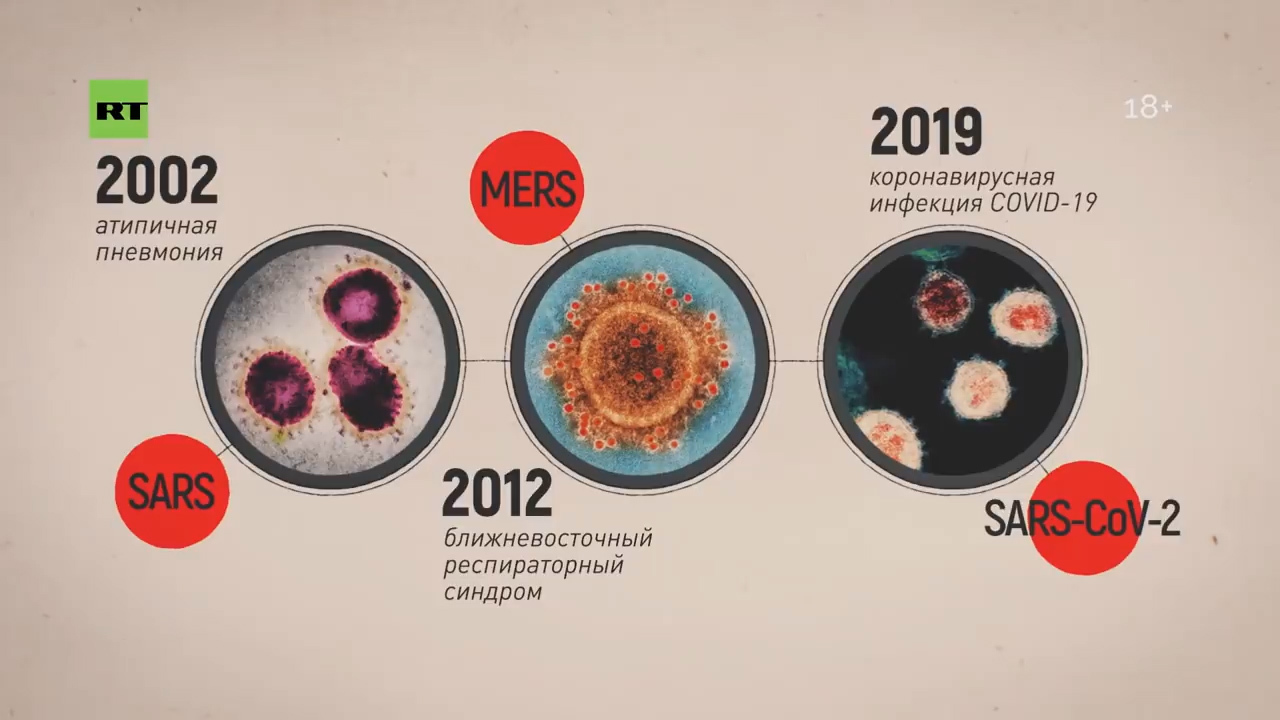
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
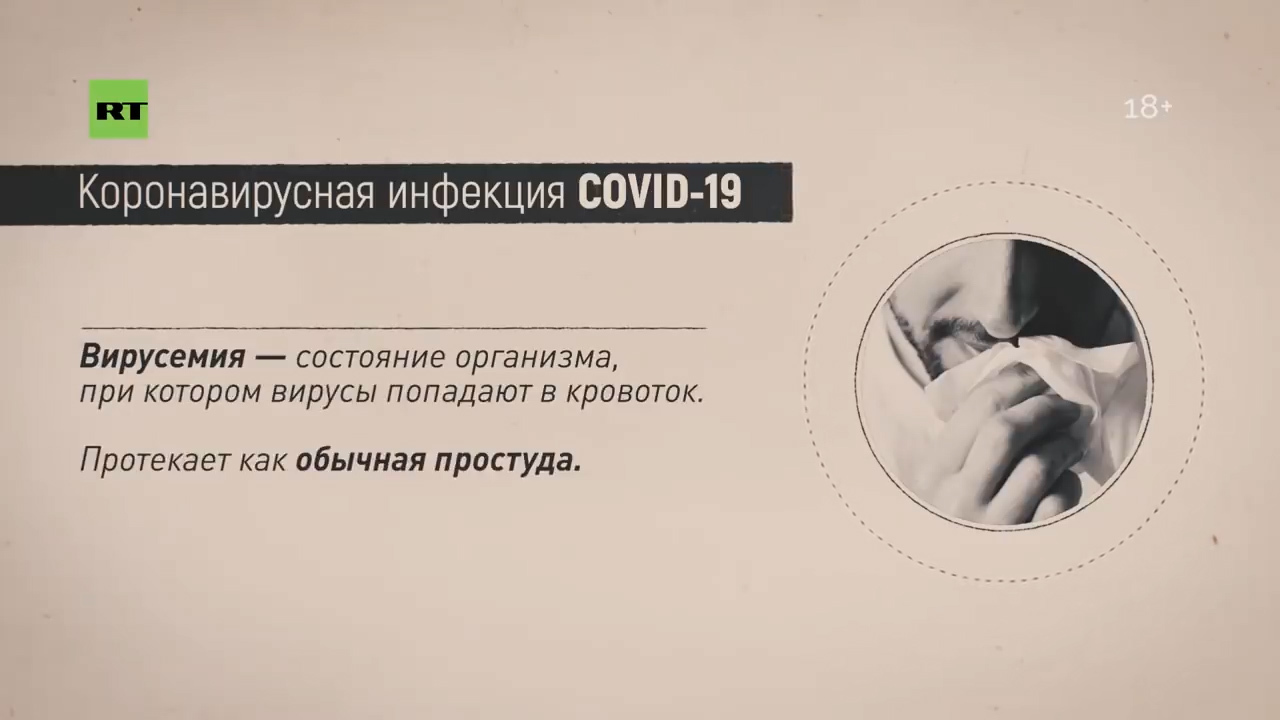
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


