Вирусный гепатит лечение с профилактикой осложнений
Гепатит В – инфекционное заболевание печени, вызванное вирусом гепатита B.
Острый гепатит B характеризуется симптомами острого поражения печени и интоксикации (с желтухой или без), отличается многообразием клинических проявлений и исходов заболевания.
Хронический гепатит B- длительное воспалительное поражение печени, которое может переходить в более тяжелое заболевание - цирроз и первичный рак печени, оставаться без изменений или регрессировать под влиянием лечения или спонтанно. Диффузное воспаление печени, продолжающееся более 6 месяцев, – хронический гепатит В.
Как происходит инфицирование?

Вирус гепатита В передается от человека человеку через кровь, сперму или другие биологические жидкости. Гепатит В не распространяется через пищу или воду, столовые принадлежности, во время объятий, поцелуев, через рукопожатие, при кашле, чихании или укусах насекомых.
Вирус гепатита В может выживать до 7 дней вне тела человека при комнатной температуре на предметах, поверхностях окружающей среды.
Основные источники вируса:
· больные острым гепатитом В 4-6% случаев,
· больные хроническим гепатитом В и вирусоносители – большинство случаев передачи инфекции.
Наиболее опасны в плане распространения инфекции – носители.
Гепатит В передается естественными и искусственными путями:
· при незащищенных половых контактах
· в быту – совместное использование зубных щеток, маникюрных принадлежностей, бритв и других предметов личной гигиены, инфицированных вирусами гепатита В
· от матери ребенку – во время беременности или родов
· в лечебных учреждениях – во время выполнения медицинских манипуляций при нарушении техники безопасности
· немедицинские инвазивные процедуры – маникюр, педикюр, нанесение татуировок, пирсинг
· Парентеральное введение психоактивных веществ.
Как долго продолжается заразный период?
Еще до момента проявления клинических симптомов, начиная с инкубационного периода, также на протяжении всей болезни (острой или хронической формы) и вирусоносительства.
Течение может быть бессимптомным. Около трети людей, инфицированных вирусом гепатита В узнают о его наличии только во время сдачи крови.
· желтушность кожных покровов, белков глаз
· изменение цвета мочи (насыщенный оранжевый, коричневый)
· усталость, которая сохраняется в течение нескольких недель или месяцев
· потеря аппетита, тошнота и рвота
· боли в суставах.
Первые симптомы могут проявиться только через 1–6 месяцев после заражения.
Хроническая инфекция может оставаться незамеченной в течение десятилетий, пока не возникнут серьезные и опасные для жизни осложнения.
Осложнения гепатита В:
цирроз печени – воспаление печени, сопровождающееся необратимыми изменениями в ткани печени
· острая печеночная недостаточность - состояние, при котором жизненно важные функции печени отключаются. Когда это происходит, необходима пересадка печени.
· у людей с хроническим гепатитом В может развиться заболевание почек или воспаление кровеносных сосудов
Большинство взрослых с гепатитом В полностью выздоравливают, даже если их признаки и симптомы серьезны. У младенцев и детей чаще развивается хроническая форма гепатита В.
Диагноз гепатита В, а также вирусоносительство подтверждается лабораторно. В крови определяются НBsAg и HBeAg.
Профилактика гепатита В
Наиболее эффективная мера профилактики вирусного гепатита В – специфическая профилактика – вакцинация, которая проводится в соответствии с Национальным календарем профилактических прививок и календарем прививок по эпидемическим показаниям.

Благодаря вакцинации, за последние 10 лет (2009-2018г.) заболеваемость острым гепатитом В снизилась в 3,9 раза.
Вакцинация новорожденных проводится по схеме:
0 – 1 – 6 месяцев; 0 – 1 – 2 – 6 – 12 месяцев – группы риска.
Ревакцинация проводится через 5-7 лет.
Вакцинация против гепатита В рекомендуется:
· детям и подросткам, не привитым при рождении
· контактным из очагов гепатита В - проживающих с тем, у кого гепатит В; тех, чьи сексуальные партнеры инфицированы гепатитом B
· людям с иммунодефицитными состояниями
· потребляющим наркотические психоактивные вещества
· В их крови определяются НBsAg и HBeAg.
Меры предосторожности, позволяющие избежать инфицирование вирусным гепатитом В:
· исключите незащищенные половые контакты, если вы не уверены, что ваш партнер не инфицирован вирусом гепатита В или какой-либо другой инфекцией, передающейся половым путем
· используйте барьерные средства контрацепции, если вы не знаете статус своего партнера
· не употребляйте наркотики
· используйте индивидуальные предметы личной гигиены
· будьте осторожны с маникюром, пирсингом и татуировками. Если вы планируете сделать маникюр, педикюр, пирсинг или нанести татуировку, делайте это в профессиональном салоне. Убедитесь, что сотрудники используют стерильные иглы и инструменты. Если вы не можете получить ответы, ищите другой салон.
Если инфицирование подтверждено:
Больные вирусным гепатитом В подлежат госпитализации в инфекционное отделение.
Переболевшие находятся на диспансерном наблюдении, проходят регулярное обследование в течение 6 месяцев.
В очаге инфекции проводится текущая и заключительная дезинфекция.
Лица, находившиеся в контакте с больным, также находятся под медицинским наблюдением.
Все беременные в обязательном порядке в 1 и 3 триместрах беременности проходят обследование на наличие вируса гепатита В.
В случае обнаружения вируса гепатита В беременных госпитализируют в инфекционный стационар, рожениц – в специализированные отделения роддомов с обеспечением строгого противоэпидемического режима.
Новорожденные проходят вакцинацию в соответствии с Национальным календарем профилактических прививок, а также подлежат диспансерному наблюдению.
В медицинских учреждениях основной мерой профилактики передачи вирусного гепатита В является соблюдение противоэпидемического режима:
· дезинфекция, стерилизация медицинских изделий
· вакцинация медицинских работников против гепатита В
· обследование доноров крови
Организации бытового обслуживания (косметологические, маникюрные салоны, парикмахерские) в целях профилактики распространения вирусного гепатита В должны соблюдать требования санитарно-противоэпидемического режима. Сотрудники должны проходить гигиеническую подготовку.
При отсутствии лечения заболевание смертельно.
Если вы заражены, принятие определенных мер предосторожности может помочь предотвратить распространение вируса среди других.
Если вы считаете что появился риск инфицирования гепатитом В при определенных обстоятельствах в вашей жизни, или вы считаете, что у вас есть признаки или симптомы гепатита В, немедленно обратитесь к врачу!
Заражение вирусом гепатита приводит к тяжелым осложнениям, которых трудно избежать из-за сложностей диагностики болезни на начальном этапе развития. Последствия гепатита С грозят поражением печени, сбоем работы органа и перерождением его ткани. Если вирусный гепатит не обнаружить до проявления последствий, патология станет хронической.

Причины патологии
Вероятность летального исхода от последствий вирусного гепатита достигает 15—50%.
Если у человека слабый иммунитет, организм не способен противостоять патогенным микроорганизмам, и развивается гепатит. Провоцирующие факторы:
- злоупотребление алкоголем;
- никотиновая зависимость;
- употребление наркотических веществ;
- контакт с отравляющими веществами.
Клиническая картина
Чтобы предупредить осложнения гепатита В или другой формы, нужно как можно раньше обнаружить заражение и начать лечение. Следует проконсультироваться с врачом и пройти обследование, если наблюдаются такие признаки, как:
- повышенная утомляемость;
- нарушение пищеварения;
- проблемы со сном;
- апатия;
- боли в животе;
- тошнота, рвота;
- потемнение мочи и осветление кала;
- желтуха.
Если у пациента кожа и склеры стали желтыми, значит, болезнь отступает. Хроническое заболевание зачастую протекает без выраженной симптоматики, из-за чего сложно поставить диагноз. Для определения вирусного поражения проводится анализ крови, УЗИ, биопсия. Люди с заболеванием формы С не опасны для окружающих, так как этот вид вируса не передается бытовым путем. Но близкий контакт должен быть максимально защищенным.
Какие могут быть последствия?
Опасные последствия вирусного гепатита ― цирроз печени и карцинома. Эти патологии наблюдаются после перенесенного заболевания чаще всего.
В зависимости от вида вируса наблюдаются следующие последствия:
- Форма А. Грозит печеночной недостаточностью или комой, возможен летальный исход.
- Гепатит В. Перенесенный вирус осложняется гемморагическим синдромом, сильной интоксикацией и печеночной энцефалопатией.
- Вирус С. Приводит к ухудшению желчетока и аутоиммунным патологиям. У мужчин осложнения после этого вируса наблюдаются чаще и протекают более тяжело, чем у женщин. У представительниц прекрасного пола гепатит С осложняется заболеваниями суставов.
- Форма D. Негативно отражается на работе выделительной системы. Возможно развитие цирроза или почечной недостаточности.
- Гепатит Е. Приводит к печеночной коме.
Если в качестве осложнения гепатита С развился цирроз, вероятность летального исхода в течение 5 лет составляет 50%. Перерождение ткани печени тесно связано с употреблением алкоголя. При исключении спиртного отмечается положительная динамика в состоянии пациента. Цирроз подавляет защитные функции организма. Продолжительное воспаление приводит к истощению клеток печени и их замещению фиброзной тканью. Внешне это проявляется желтухой, зудом кожи, слабостью.
Из-за вирусного гепатита страдает весь организм. При обнаружении в крови вируса в дальнейшем можно ожидать следующих заболеваний:
- Нарушение оттока желчи. Проявляется болью в правом подреберье после употребления кофе, кондитерских изделий, газированных напитков.
- Воспаление желчного пузыря и протоков. Сопровождается болью в боку, отдающей с лопатку и плечо.
- Печеночная энецефалопатия. Происходит поражение головного мозга. Пациент жалуется на ухудшение памяти, рассеяние внимания, отсутствие концентрации внимания.
- Асцит. В брюшине скапливается жидкость.
- Хронический вирусный гепатит. Патологию невозможно вылечить. Кожа пациента приобретает серый или желтый цвет.
- Астеновегетативные нарушения. Наблюдается повышенная утомляемость, ухудшение аппетита и сна, фантомные боли.
Какое назначается лечение?
Эффективность терапии и срок выздоровления зависит от того, насколько быстро был обнаружен вирус в крови. В рамках борьбы с вирусным поражением организма пациенту делают следующие назначения:

Чтобы восполнить силы, доктор рекомендует придерживатся плана лечения.
- потеря концентрации;
- апатичное состояние;
- аллергия;
- ломкость волос и ногтей;
- симптомы ОРЗ.
Как избежать заражения?
В рамках профилактики вирусного поражения печени и последующих осложнений рекомендуется отказаться от вредных привычек, употребления наркотических веществ и беспорядочной половой жизни. Следует правильно питаться и укреплять иммунитет. Важно избегать контакта с людьми, больными гепатитом А, всегда соблюдать правила гигиены, не пить сырую воду из водопровода. Следует пользоваться услугами клиник и салонов красоты с хорошей репутацией. Нельзя трогать найденные иголки от шприцев.
При условии соблюдения врачебных рекомендаций болезнь отступает за пару недель, оставляя после себя поврежденные клетки печени и необходимость диетического питания пациента. Это так называемая легкая форма – острый гепатит. В основном, он бывает вызван возбудителем группы А и большого урона организму не наносит.
Но есть и более опасные гепатиты, способные перечеркнуть не только здоровье печени, но и поставить под угрозу человеческую жизнь. Такое под силу гепатитам групп В и С.
Если в момент заражения иммунитет оказался ослабленным и не готовым к отражению вирусных атак, то не исключена вероятность перехода заболевания в тяжелую хроническую форму.
Подобная беспечность приводит к заражению гепатитом и может поставить под угрозу здоровье всей семьи, поскольку этот вирус передается фекально-оральным путем. Подобный тип передачи может вызвать эпидемию, как это случилось в Чехии в 2008 году.
Основные пути заражения:
контакт с зараженным человеком, пользование общими предметами гигиены;
при контакте зараженной водой;
употребление вируссодержащей пищи.
первые три дня после инкубационного периода – повышение температуры до 40 0 ;
параллельно с появлением кашля, насморка и слезоточивости – нехарактерная для простудных заболеваний светобоязнь;
тошнота и потеря аппетита;
Следует акцентировать внимание на том, что симптомы зависят и от возраста, заболевшего: у детей никогда не проявляется полная клиническая картина, цвет их кожи остается нормальным на протяжении всего периода заболевания. Пожелтение кожных покровов наблюдается только у взрослых. Если желтизна стала проступать все заметнее, знайте, что болезнь перешла в стадию неопасной. Зачастую пожелтение кожи сопровождает снижение температуры и исчезновение болевых ощущений.
обязательно соблюдать элементарные гигиенические нормы и мыть руки после каждого посещения туалета, после прихода с улицы и перед едой;
поддерживать чистоту в помещениях;
предметы личной гигиены должны иметь одного хозяина, делиться ими с окружающими нельзя;
обязательно и очень тщательно мыть овощи и фрукты перед употреблением в чистой проточной воде;
ни в коем случае не использовать в качестве удобрения некомпостированный помет.

Очень близкий по характеру протекания и путям заражения к гепатиту А вирус группы Е. Некоторое время его считали разновидностью гепатита А, но заболевание доказало свою самостоятельность, поражая людей определенного возраста – от 15 до 30 лет.
Опасности заражения подвержены, в основном, мужчины, но если заболевает беременная женщина, то все силы и медиков, и её собственного организма должны быть брошены на спасение. Официального объяснения пока нет, но факт остается фактом – после гепатита Е не выживает каждая пятая.
пожелтение кожных покровов наступает на 4-10 день после появления первых признаков заболевания.
поскольку вирус распространен в странах Средней Азии, отправляясь туда в туристическую или деловую поездку, особое внимание следует уделять качеству воды – пить исключительно бутилированную или кипяченную;
мыть овощи и фрукты только чистой водой.
половым путем при отсутствии постоянного партнера и увлечением случайными связями;
при переливании крови (для заражения достаточно 10 мл сыворотки, содержащей вирус);
при использовании зараженных колюще-режущих предметов быта и личной гигиены;
при халатности медперсонала (некачественно продезинфицированных инструментах);
при использовании зараженного инструментария в маникюрных салонах и стоматологических клиниках;
от матери к плоду во время вынашивания.
Первые проявления достаточно вялые и размытые, поэтому определить заболевание очень сложно:
отчетливые боли в правом подреберье.
избежание распутной половой жизни, а при сексуальной связи с малознакомым партнером – обязательное использование презерватива;
наличие одноразовых инструментов при клиническом анализе крови;
строгий контроль со стороны медицинских работников за использованием и дезинфекцией приборов и инструментария;
запрещено давать во временное пользование личные предметы гигиены (станки для бритья, ножницы, наборы для маникюра);
вакцинация остается самой эффективной профилактикой.
К группе риска заражения самым коварным и опасным из гепатитов относятся медики, работающие с кровью, пациенты, подвергающиеся хирургическому вмешательству, дети, родившиеся от зараженной матери, люди, ведущие беспутную половую жизнь, наркоманы.

Опасность гепатита класса С заключается в его способности создавать разнообразие субтипов и в отсутствии ярко выраженной симптоматики. Как показывает практика, диагностируют заболевание абсолютно случайно, а между тем, гепатитом С заражено более 2% населения планеты.
В группе риска может оказаться кто угодно, но больше всего подвержены завсегдатаи тату-салонов, дети, чьи матери во время беременности перенесли это заболевание, пациенты хирургических отделений.
Характерная особенность и, как уже было сказано, главное коварство, гепатита С – его стремительное перерастание в цирроз после незаметного периода развития.
через нестерильные инструменты и предметы личной гигиены;
от матери к плоду;
при переливании крови;
во время полового акта.
чувство слабости и разбитости;
боли в суставах;
Первые клинические признаки после заражения могут проявиться и через 2-3 недели, и через 12 месяцев, а переход острой формы заболевания в хроническую может длиться несколько лет. Не исключено, что последствиями гепатита С могут стать цирроз или злокачественная опухоль печени.
проявлять крайнюю осторожность при выборе стоматологической клиники, тату или маникюрного салона;
не позволять посторонним людям пользоваться предметами вашей личной гигиены в этом случае к посторонним относят даже членов семьи);
быть разборчивым в половых связях или всегда иметь при себе презерватив.
Для выявления вируса гепатита С применяют биохимический анализ крови, анализ на антитела к вирусу и общий анализ крови, а также целый ряд исследований, среди которых – ультразвуковое брюшной полости.
Этот вирус определяют, как паразитарный, неспособный существовать без оболочки вируса гепатита В, которая служит вспомогательным компонентом для распространения вируса в организме человека.
Характерным осложнением течения заболевания, вызванного гепатитом D, становится одно из грозных заболеваний – печеночная кома.
парантеральный (от носителя, минуя защитные барьеры организма);
через раны порезы, путем уколов;
при совершении полового акта.
болезненные ощущения в области печени (проявляются у 50% зараженных);
так называемая блуждающая боль в суставах. Ощутима в коленях, локтях;
слабость и утомляемость;
возможны ощущения вздутой печени или селезенки.
контроль за качеством донорской крови;
эффективные меры обеззараживания медицинских инструментов;
дезинфекция оборудования в косметических, маникюрных и тату-салонах;
использование презервативов при половых актах;
вакцинация препаратом, предназначенным для профилактики гепатита В;
осведомленность населения о мерах безопасности и предотвращения заболевания.

Даже медики, привыкшие к точным определениям этот вирус, называют образно – младший брат гепатита С, поскольку он имеет те же пути попадания в организм и сходную симптоматику, но для него не характерны усложнения в виде цирроза и рака печени.
В России вирус гепатита G распространен повсеместно, частота его выявления составляет от 2% в Москве и области до 8% в Якутии.
В группу риска попадают, в первую очередь, наркозависимые люди, а также нуждающиеся в переливании крови или хирургическом вмешательстве.
некачественно проверенная донорская кровь;
половой контакт с носителем вируса;
нестерильные медицинские инструменты.
повышение температуры тела;
снижение или полное отсутствие аппетита;
тошнота и рвота;
боль под правым ребром;
потемнение мочи и обесцвечивание кала.
Основная опасность состоит в непостоянности симптомов: они то присутствуют, то исчезают, в связи с чем в первые дни можно не придать им значения и спутать опасное заболевание с обычной усталостью или проявлениями депрессии.
При протекании как самостоятельное заболевание гепатит G не проявляется в желтушной форме.
ответственный подход к процессу подготовки медицинских инструментов многоразового использования и донорской крови (для медперсонала);
выполнение несложных медицинских манипуляций одноразовыми инструментами;
применение мер предосторожности при половых контактах;

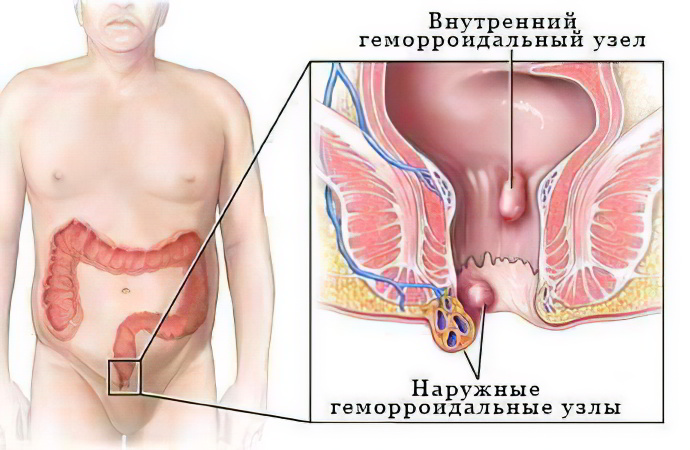
5 тревожных симптомов геморроя
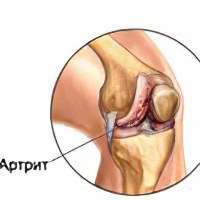
10 натуральных средств от артрита, эффективность которых научно подтверждена
Одна из особенностей гепатита С – отсутствие или же кратковременная желтушность покровов. Желтушность (иктеричность) склеры глаз, кожи – это симптом поражения печени, а точнее симптом повышения концентрации желчного пигмента в крови.
Острое вирусное поражение печени – болезнь Боткина. В настоящее время заболевание идентифицируют как гепатит А. Основные признаки заболевания: слабость, высокая температура, озноб, обильное потение, желтушное окрашивание кожи и видимых слизистых оболочек, моча цвета темного пива, кал бесцветный.
Гепатитом группы Б можно заразиться только при контакте с биологическим материалом больного человека. В большинстве случаев инфицирование происходит незаметно для пациента, поэтому выявляется это заболевание либо при проведении лабораторного обследования, либо при проявлении характерной симптоматики.
Алкогольный гепатит развивается не сразу: при регулярном употреблении критических доз этанола сначала у пациента формируется жировая дистрофия печени и только потом алкогольный стеатогепатит. На завершающем этапе болезнь перетекает в цирроз печени.
В тот момент, когда человек заболевает гепатитом, другие насущные проблемы для него отходят на второй план. Главной задачей пациента является скорейшее выздоровление и возвращение к привычному образу жизни. Инфицирование человека вирусом гепатита группы В может происходить не только при контакте с биологическим материалом больного.
Гепатит С – это инфекционное заболевание, которое вызывает сильное поражение печени и обусловлено попаданием в организм особого вируса. Часто оно приобретает хронический характер и требует длительного лечения. Это связано с тем, что восстановление основных функций печение, к нарушению которых приводит.
При любых заболеваниях печени в народной медицине есть универсальное средство. И главное, что оно доступно каждому и безопасно – это свежий морковный сок! Дело в том, что витамин A, которого много содержится в моркови благоприятно воздействует на печень, мягко очищая её и восстанавливая её клетки.

Гепатит С поддается лечению современными противовирусными препаратами. Однако приобрести их могут не все пациенты, а лечение другими медикаментами по старой схеме не всегда эффективно. Поэтому лучше предотвратить инфицирование, поскольку профилактика гепатита С снижает вероятность заражения. Если болезнь все же обнаружена, со способами лечения пациента знакомит врач, подбирая индивидуальную терапию.
Методы терапии гепатита С
При диагностировании у пациента гепатита С, лечение направлено на уменьшение воспаления в печени и полное удаление вируса из организма. Методы лечения подбирают исходя из наличия осложнений. Медики стараются предотвратить развитие у больного цирроза или рака печени, поэтому терапия учитывает вирусную нагрузку на организм. При остром течении болезни пациент подлежит госпитализации в клинику.
Подходящую методику лечения подбирают с учетом возраста больного и особенностей течения болезни. Терапия для хронического и острого гепатита имеет определенные отличия.
Основными методами терапии гепатита С являются:

Медикаментозная терапия
- медикаментозное лечение;
- фитотерапия;
- диета.
Медикаментозное лечение осуществляется с помощью противовирусных препаратов. Самыми эффективными, и вместе с тем невероятно дорогими, в ходе клинических исследований оказались препараты прямого действия. Высокая цена является основной причиной, которая не позволяет широко применять данные медикаменты. Поэтому о полной победе над болезнью говорить еще рано.
Чтобы сделать такие лекарства более доступными, была выдана лицензия индийским фармацевтическим компаниям на изготовление аналогичных средств, по составу практически не отличающихся от оригинала. Их единственный побочный эффект — аллергия на компоненты.
Все схемы лечения включают Софосбувир, который комбинируют с другими препаратами. При подборе комбинации учитывается генотип вируса, вирусная нагрузка и осложнения болезни. Чаще всего совместно с ним применяются Даклатасвир и Ледипасвир. Если вирусная нагрузка снижается медленно, к ним добавляют Пегинтерферон.

Ледипасвир
При лечении подобными препаратами важно учитывать, что необходимо точно придерживаться рекомендаций врача, и самостоятельно не менять дозировку. Пропуски в употреблении таблеток с противовирусным действием не допускаются, иначе лечение может оказаться малоэффективным.
Если терапия указанными препаратами не привела к улучшению состояния здоровья больного, необходимо подбирать другие способы лечения. После рецидива гепатита С повторный курс лечения противовирусными препаратами не обеспечит выздоровления. Терапия на данном этапе направлена на предотвращение фиброза и уменьшение воспаления в органе.
Желательно, чтобы во время болезни пациент употреблял гепатопротекторы, улучшающие функцию органа посредством восстановления гепатоцитов. Положительный исход лечения маловероятен, если пациент не отказался от вредных привычек.
Для лечения гепатита С практикуется также интерфероновая терапия. Она имеет ряд недостатков, поскольку вызывает много побочных эффектов и требует длительного введения препарата. Больные жалуются на дискомфорт при такой методике лечения, поскольку препарат вводится инъекционно, и уколы очень болезненны.
Монотерапия интерферонами не практикуется. Чтобы данные средства дольше действовали, их комбинируют с полиэтиленгликолем или Альбумином. Это позволяет не делать уколы препарата ежедневно. Помимо этого, подобные комбинации снижают проявление побочных явлений.
Дозировка интерферона подбирается индивидуально для каждого пациента. Врач учитывает его возраст, вес и степень повреждения органа. В процессе лечения контролируются показатели крови.
Если сравнивать эффективность лечения интерферонами и препаратами прямого действия, однозначно выигрывают последние. Они помогают полностью справиться с вирусом, даже при тяжелых формах болезни наступает выздоровление. Еще одно преимущество подобных препаратов — низкая вероятность побочных реакций. При их приеме у пациентов отмечается только аллергия. Употребление интерферонов сопровождается ростом температуры, потерей веса, выпадением волос, болью в суставах. При появлении таких признаков терапию не прекращают. Отменяют интерфероны только при ухудшении у больного показателей крови, в частности снижении количества тромбоцитов, что приводит к кровотечениям.

Интерферон
После лечения интерферонами часто происходят рецидивы болезни. Лучшие результаты наблюдаются при применении их на ранних стадиях болезни. Интерфероновой терапии поддаются вирусы 2 и 3 генотипов, для 1 и 4 применяются препараты прямого действия.
Лечить такими препаратами сложные формы гепатита С рекомендуется в комплексе с Интерфероном и Рибавирином. Такой способ особо актуален для пациентов с ВИЧ/СПИД и онкобольных.
Лечение не покажет эффективности, если пациент не изменит свое питание. Больным гепатитом показаны диеты №5 и 5а. Такой способ питания предполагает исключение из рациона жирных и жареных блюд, копченостей, алкоголя, а также соли и острых специй. Запрещены также шоколад и сдобная выпечка, жирные молочные продукты, кислые фрукты и овощи, шпинат, редис.
Иногда для лечения гепатита применяется фитотерапия. На печень положительно влияет расторопша, содержащая силимарин. Данное растение широко применяется в современной медицине, из его экстракта производят гепатопротекторы. Больным назначают семена, шрот расторопши. Из высушенного сырья готовят отвары и настои. Из других растений практикуется употребление чистотела, морозника, зверобоя. Такие средства разрешается применять только по назначению врача, поскольку они могут ухудшить работу органа.
Профилактические действия

Специфической профилактики распространения болезни нет. Вакцина от гепатита С не разработана, поскольку существует много генотипов вируса. Кроме того, возбудитель склонен к мутациям. Профилактика заражения направлена на укрепление организма и предотвращение проникновения инфекции. Для этого необходимо исключить контакты с биологическими жидкостями. При половых связях с малознакомыми людьми важно пользоваться контрацептивами.
Заразиться можно в косметических салонах и медицинских заведениях, если инструменты были плохо продезинфицированы. Медицинские учреждения обязаны соблюдать меры, предотвращающие инфицирование пациентов. На гепатит обязательно проверяются донорские органы и кровь. Среди инъекционных наркоманов инфекция распространяется быстро, поэтому шприцы должны использоваться однократно.
Людям, которые относятся к группе риска, нужно регулярно сдавать кровь на маркеры гепатита С. Инфицированию в большей степени подвержены:
- медицинские сотрудники;
- инъекционные наркоманы;
- пациенты с ВИЧ;
- дети, у родителей которых выявлен гепатит;
- лица с беспорядочными половыми связями;
- пациенты, которым была проведена трансплантация органов или переливание крови;
- больные на гемодиализе.

Соблюдение правил личной гигиены
При совместном проживании с больными гепатитом нет необходимости в ограничении тактильных контактов и выделении отдельных столовых приборов. Таким путем инфекция не переносится. Поскольку основной способ передачи вируса биологические жидкости, необходимо соблюдать правила личной гигиены. Не допускается совместное использование зубных щеток, маникюрных принадлежностей и бритвенных станков. При ранении больного дезинфицируют поверхности, на которые попала кровь. Вещи и белье должны стираться при температуре от 60 градусов.
Если у беременной женщины обнаружен гепатит С, лечиться ей разрешается только гепатопротекторами. Противовирусные препараты для них не практикуются, поскольку они могут вызвать патологии у плода. Вероятность его заражения очень велика, и болезнь может проявиться через несколько лет после рождения. Поэтому до зачатия ребенка рекомендуется сдать анализы на гепатит обоим родителям.
Женщина, инфицированная гепатитом, может без опасений кормить ребенка грудью, поскольку вирус не проникает в грудное молоко. Следует осматривать слизистую оболочку рта грудничка, чтобы на ней не было трещин и ранок. Женщине нужно следить, чтобы вокруг сосков не было натертостей и повреждений. В случае их появления грудное вскармливание прекращают либо используют специальные накладки, предотвращающие попадание крови из ран матери в ротовую полость малыша.
Профилактические меры включают также умеренную физическую активность, что улучшает липидный обмен.

Физическая активность
Заключение
Гепатит С — опасное заболевание, вылечить которое проще на начальных этапах. Необходимо периодически обследоваться на наличие вируса, особенно лицам с повышенным риском инфицирования. Выздоровление наступает при соблюдении рекомендаций врача. Не допускается самостоятельное изменение дозировки назначенных медикаментов, даже при побочных реакциях, иначе болезнь плохо поддается терапии.
Читайте также:


