А может быть инфекция из за крема
Антибактериальные мази являются лекарствами, эффективно убивающими патогенную микрофлору или останавливающими ее дальнейшее развитие. Их применяют в медицине уже многие годы. Такие средства легко приобрести в любой аптеке, и зачастую отношение к ним не столь настороженное, как к препаратам в форме таблеток.
Описание средств
Выбор мази обычно не требует проведения теста по выявлению инфекционного агента. Такие мази разработаны на базе антибиотиков с широким спектром воздействия.
Помимо этого, они характеризуются небольшим списком побочных эффектов, которые в большинстве ситуаций ограничиваются индивидуальной непереносимостью в виде аллергических реакций. Далее рассмотрим наиболее популярные антибактериальные мази с активными молекулами бактерицидного свойства. Следует отметить, что почти все нижеперечисленные средства являются доступными, и их цена, как правило, не превышает ста рублей за тюбик.
Использование левомицетиновой мази
Активным компонентом этой мази выступает хлорамфеникол, который убивает стафилококк, нейссерии, стрептококки, а кроме того, энтеробактерии наряду с шигеллой, клебсиеллой, риккетсией и отдельными группами вирусов. В медицине ее применяют для лечения пролежней и патологического поражения верхнего слоя кожи. Используется она и при некрозах кожи. Кроме того, представленная мазь эффективна в офтальмологической и косметологической практике.
Применение тетрациклиновой мази

Эта антибактериальная мазь представляет собой комбинированное средство, которое обладает антибактериальным и обезболивающим эффектом. Ее применяют при наличии гнойных поражений. Эта мазь прекрасно помогает от прыщей. Допустимо ее назначение беременным, но под контролем врача. На фоне трехдневного применения данной лекарственной мази у пациентов очищаются раны и спадают отеки.
Антибактериальные мази для кожи можно приобрести в любой аптеке.
Использование эритромициновой мази
Представленная мазь бактерицидно действует на грамположительную микрофлору, а кроме того, на внутриклеточных паразитов. Такую мазь врачи назначают при наличии тяжелых гнойных поражений кожи, а также на фоне угревой сыпи, при различных ожогах и трофических язвах.
Какие еще антибактериальные мази для кожи известны?

Какие еще препараты в форме мази сегодня применяются?
Среди часто назначаемых в настоящее время средств находятся следующие антибактериальные мази:
Список антибактериальных мазей
Помимо уже перечисленных мазей на фармацевтическом рынке представлены и другие антибактериальные средства, которые активно используются пациентами. Отмечено:
К антибактериальным интимным мазям и гелям можно отнести: "Протакт", "Левомеколь", "Пантестин", "Лигентен", "Аргосульфан".
Итак, как видно из вышеприведенного списка, существует большое количество средств, помогающих справляться с теми или иными заболеваниями кожи. Далее разберемся, каким образом действуют на организм данные препараты.
Действие данных медикаментов
Отличительной чертой лекарств с наружным применением служит меньшая степень всасывания в сравнении с внутривенными и внутримышечными введениями препаратов. Но, несмотря на местное воздействие, небольшое количество действующего компонента попадает в кровеносное русло, распространяясь по всему организму человека. Этот фактор требует учета сопутствующих патологий, будь то нарушение в работе печени, почек и так далее.
Инфекции, которые угрожают жизни пациента, требуют стационарной терапии под строгим наблюдением врача. Длительное время использования антибактериальных мазей может оказаться причиной развития побочных эффектов в организме. К примеру, может нарушиться пищеварение, а также вероятно наблюдение таких симптомов, как спутанность сознания, болевой синдром, развитие дисбактериоза, кандидоза и тому подобное.
Важно иметь в виду, что мази с антибиотиками имеют аналогичный таблеткам уровень антимикробной активности. Помимо этого, при наличии индивидуальной непереносимости по отношению к таблеткам аллергические реакции будут проявляться и из-за наружных средств. Аналогична вдобавок и устойчивость патогенных микроорганизмов ко всем формам медицинских препаратов. Это можно объяснить идентичным действующим компонентом в составе всех вариантов выпуска того или иного лекарства.

Следует также строго соблюдать общую продолжительность назначенного доктором курса и не использовать антибактериальные мази только для симптоматической терапии. Запрещено самостоятельно прерывать курс, а кроме того, пропускать лечение более чем на двенадцать часов. Подобная тактика может привести к формированию устойчивости бактерий к активным компонентам лекарственной мази, что также может спровоцировать рецидивы заболевания. Увеличение резистентности патогенных организмов по отношению к активным веществам мазей с антибактериальным эффектом является глобальной проблемой человечества, требующей внимательного отношения.
При каких заболеваниях применяют?
Показаниями к терапии такими мазями является наличие бактериальных поражений кожи и слизистых. Также их могут назначать в качестве профилактических средств в целях предотвращения возникновения инфекции, например, непосредственно после операций или при получении серьезных ран. Итак, антибактериальные мази назначают при следующих диагнозах:
- Развитие гнойных поражений кожи, к примеру, на фоне абсцессов, вызванных стафилококком и прочими бактериями.
- Появление акне, угревой сыпи и других косметологических проблем.
- Развитие стрептодермии – кожного поражения, которое вызывается стрептококками.
- Развитие гнойных конъюнктивитов.
- Наличие стоматологических заболеваний.
- Получение ожоговых ран, а кроме того, сильных термических поражений кожи.
- Необходимость в обработке ран непосредственно после укуса животного.
- Наличие пролежней.
Важно отметить, что местная терапия антибиотиками эффективна лишь тогда, когда инфекция не распространяется дальше. Иначе подобное лечение бесполезно, а антибактериальные мази могут использоваться лишь в качестве вспомогательного средства. Также стоит привести случаи, при которых действия их будет недостаточно: прежде всего речь идет об ангине, фарингите, ларингите, гайморите, гнойных поражениях кожи и слизистых. Кроме того, эти средства окажутся малоэффективными при синдроме ошпаренной кожи у грудничков, при трофических язвах, вызванных тромбофлебитом и прочими болезнями.

Советы косметолога
Как правильно использовать мази с антибактериальным действием?
Лечение мазями часто применяют в косметологии в целях устранения угревой сыпи. Но определить необходимость подобного лечения, подобрать нужный препарат и установить продолжительность курса — задача, прежде всего, косметолога. Дело в том, что такие высыпания далеко не всегда требуют радикальной терапии. Чаще всего антибактериальные мази назначают на фоне выраженного и затяжного процесса. При этом они всегда используются в качестве комплексного лечения. Таким образом, при лечении проблем с кожей крайне важен комплексный подход. К тому же стоит учитывать, что любые бактерии могут развивать резистентность, в результате чего антибактериальные заживляющие мази могут перестать помогать.
Имеются противопоказания. Необходимо ознакомиться с инструкцией или проконсультироваться со специалистом.
Природа герпеса
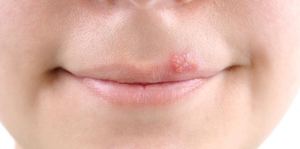
Известно, что герпес является опасным заболеванием вирусного происхождения, возбудитель которого живёт практически в каждом жителе планеты. Однако при нормальной работе иммунной системы он никак себя не проявляет, дожидаясь момента, пока организм окончательно ослабнет. К тому же причины развития болезни могут заключаться и в стрессовой ситуации, антисанитарных условиях и нескольких других неблагоприятных факторов. Прогрессирование герпеса приводит к болезненному зуду и покраснениям.
Подобные образования появляются между верхней губой и носом, на крыльях носа или на его внутренней поверхности. Также они часто поражают лоб, щёки и область вокруг шеи. Если вирус поражает пациента по-особому часто, то он может страдать от повышенной температуры тела, насморка и боли в горле. При лечении не стоит забывать о комплексном укреплении всего организма, иначе простуда очень быстро вернётся обратно.
Лечение противовирусными препаратами
Для борьбы с такими заболеваниями принято использовать ряд противовирусных кремов, мазей, таблеток, гелей, уколов и капель. Мази особенно востребованы, так как отличаются удобством и эффективностью применения:

Не секрет, что полностью избавиться от герпеса, к сожалению, нельзя, но скрыть многие внешние дефекты вполне возможно.
Применять мазь от вирусных инфекций лучше до момента появления пузырьков, когда вирус только начинает проявляться. Если же пузырьки покрыли кожные покровы лица, необходимо правильно обработать их, следуя некоторым рекомендациям и правилам:
- Ни в коем случае не трогайте инфицированные участки грязными руками — это может стать причиной проникновения новых вирусов.
- Не чешите пузырьки и не пытайтесь выдавить их руками: открытые раны — это прямой путь к проникновению новых бактерий.
- При нанесении мази используйте чистую ватную палочку, но не полотенце или пальцы.
- Не прикасайтесь к оставшейся в тюбике мази, не смешивайте её и не берите в руки, иначе это тоже повысит риск занесения инфекции внутрь.
- Перед тем как нанести состав на лицо тщательно вымойте руки с мылом или продезинфицируйте антибактериальным средством. Можно провести комплексную очистку пор на коже.
- При прогрессировании болезни не пользуйтесь общими полотенцами, посудой и столовыми приборами, чтобы избежать распространения вируса на других членов семьи.
- Используйте курсовое лечение: на протяжении 5−10 дней проводите по 3−5 процедур в день.
Наиболее действенные мази
Применение антивирусных мазей будет полезным не только при обострении проблемы, но и при появлении первых признаков заболевания. В составе таких средств присутствует активное вещество — ацикловир. Его действие заключается в снижении распространения вирусов герпеса и постепенном устранении возбудителя через внедрение в ДНК. Сегодня ацикловир есть во многих известных мазях: Виролекс, Вектавир, Виворакс, Герперакс, Зовиракс.
Кстати, последний препарат считается очень популярным, т. к. эффективно борется с вирусными проявлениями на разных стадиях и при разных формах. В составе такого средства присутствуют активные компоненты, которые справляются с начальными стадиями герпеса, ускоряют формирование корочки на уже появившихся пузырьках, а также предотвращают распространение инфекции по всей площади лица.

При этом для Зовиракса характерна невысокая токсичность, что важно для людей с чувствительной кожи. Также он способствует полному устранению возбудителя, предотвращая повторное проявление. Однако при долгом использовании такой мази у вируса вырабатывается устойчивость, поэтому со временем она теряет прежнюю эффективность.
В продаже предлагается не только 3%-я мазь, но и 5%-й крем и жидкий раствор. При стандартном терапевтическом курсе пациенту предлагается 5−10-дневное лечение, в процессе которого мазь наносится через каждый час.
В составе следующих препаратов присутствует интерферон — активное вещество, которое активизирует иммунную систему и способствует быстрому устранению внешних признаков простуды, а также из внутренних возбудителей.
- Циклофен — отличное противовоспалительное средство, которое обладает заживляющими свойствами и способностью восстанавливать поражённые участки. Мазь наносят на протяжении пяти дней один раз в сутки.
- Виферон — отличный помощник организму, который работает по принципу активизации естественных ресурсов и повышения функций иммунной системы. Такое средство применяется на протяжении 7 дней 3−4 раза за день через определённый промежуток времени. Приступать к лечению следует сразу после определения первых признаков инфицирования.
- Оксолиновая мазь. Активным веществом данного средства является оксолин, который хорошо известен своими противовоспалительными свойствами и широко применяется для лечения ОРВИ и герпеса. Мазь наносят на кожу и слизистые, а максимальная эффективность от использования замечается на ранних стадиях заболевания, когда вирусы только начинают действовать. Применять оксолиновую мазь можно на протяжении месяца. Из побочных эффектов встречается ощущение легкого жжения в носу. Однако оно проходит очень быстро и не доставляет большого дискомфорта.
Средства от насморка

С насморком, очень частым спутником инфекционных заболеваний, также достаточно легко справиться мазями. С их помощью смазываются носовые проходы или обрабатываются внешние крылья носа и область между верхней губой и носом.
- Пиносол. Представляет собой высокоэффективное средство, в составе которого присутствуют натуральные компоненты растительного происхождения. Препарат характеризуется отличными противомикробными и противовоспалительными действиями, при этом его стоимость очень доступная. Средство наносится внутрь носовой полости примерно 3−4 раза в день. Курс лечения может занимать от 7 дней до двух недель. Мазь лучше не применять для маленьких детей в возрасте до двух лет, т. к. это может повлечь за собой ряд побочных эффектов.
- Эваменол. Отличается отличными противомикробным и сосудосуживающим действиями, что делает его по-особому эффективным средством для снижения приступов простуды. Средство противопоказано детям младше двух лет.
- Левомеколь. Высокоэффективное средство для борьбы с разнообразными бактериями. Успешное лечение насморка подразумевает нанесение вещества на ватный тампон и фиксацию в носовом проходе на 15−20 минут. Побочный эффект — аллергические реакции, поэтому от применения средства лучше отказаться детям и беременным женщинам.
- Тромантадин. Эффективен на ранних стадиях болезни и считается профилактическим средством. Мазь применяют до пяти раз в сутки. Если через два дня изменения не проявляются, приём прекращают, переходя на более сильные препараты. Из побочных эффектов: аллергия, отеки, зуд.
Антисептические препараты
Такие препараты необходимы при серьёзных бактериальных инфекциях. Среди самых популярных и доступных выделяют следующие.
- Тетрациклиновая мазь. Представляет собой антибиотик широкого спектра действия, который проявляет эффективность при борьбе с самыми различными заболеваниями и высыпаниями. Действие препарата заключается в подавлении синтеза белка вирусом, что способствует более быстрому и лёгкому протеканию болезни. Мазь наносят дважды в день на протяжении трёх недель. Длительный терапевтический курс способен вызывать привыкание, поэтому лучше делать перерывы между приёмами. Противопоказана при склонности к аллергическим реакциям и излишней чувствительности кожи.
- Мазь Вишневского. В составе данного средства — берёзовый дёготь, ксероформ и касторовое масло. Преимущества и спектр действия достаточно обширны: мазь обладает антисептическим, регенерирующим и смягчающим действием, которое способствует более успешному притоку крови к тканям. При вирусных заболеваниях мазь применяют как компресс на нос и внутрь носовых проходов. Детям до шести лет и беременным этот препарат противопоказан. Побочными эффектами могут выступить аллергические реакции и раздражение.
Гомеопатические средства

Кроме вышеперечисленных средств, популярностью пользуются и мази на гомеопатической основе. В составе таких средств есть органические компоненты, поэтому есть риск развития аллергической реакции. Препараты нельзя применять детям в младенческом возрасте и пациентам с высокой чувствительностью к отдельным веществам.
Антивирусные средства не рекомендуется применять для детей в возрасте до двух лет, беременных женщин и людей с индивидуальной непереносимостью отдельных компонентов. Чтобы избежать осложнений и неприятных последствий, следует предварительно проконсультироваться со специалистом и только после этого начинать лечение.
Содержание
Инфекции [ править | править код ]
Инфекции кожи делят на бактериальные, вирусные, грибковые и паразитарные. К бактериальным относятся фолликулит, импетиго, пиодермия, рожа, флегмона и некротический фасциит. Кроме того, бактерии могут вызвать обострение обыкновенных угрей и диффузного нейродермита.
Обычно назначают антимикробные средства для системного применения, чаше других — тетрациклин, доксициклин, миноциклин, эритромицин, триметоприм/сульфаметоксазол и клиндамицин. Местную антимикробную терапию в основном проводят при обыкновенных и розовых угрях и вторичных бактериальных инфекциях. При обыкновенных угрях местно назначают эритромицин, клиндамицин и бензоилпероксид, при розовых — метронидазол. Вторичные бактериальные инфекции, вызванные грамположительными бактериями, хорошо поддаются лечению бацитрацином цинка (мазь). При поверхностных стафилококковых инфекциях эффективен мупироцин (крем). Сульфадиазин серебра действует как на грамположительные, так и на грамотрицательные микроорганизмы, но у детей может вызвать нейтропению.
К вирусным инфекциям кожи относятся бородавки (возбудитель — вирус папилломы человека), герпес (вирус простого герпеса), остроконечные кондиломы (вирус папилломы человека), контагиозный моллюск (одноименный вирус из семейства поксвирусов), ветряная оспа и опоясывающий лишай (вирус vari-cella-zoster). Эффективных лекарственных средств для лечения вирусных заболеваний немного. При герпесе, ветряной оспе и опоясывающем лишае, как правило, назначают ацикловир, фамцикловир и валацикловир для системного применения. Ацикловир и пенцикловир можно применять местно при герпесе кожи и слизистых. Подофиллин (25% раствор) и подофиллотоксин (0,5% раствор) используются для лечения остроконечных кондилом. Иммуномодулятор имиквимод, стимулирующий продукцию интерферонов, одобрен для лечения остроконечных кондилом. Препарат дает хорошие результаты при бородавках, контагиозном моллюске и поверхностной форме базальноклеточного рака кожи.
Подобные инфекции — одни из самых частых кожных заболеваний в США. В последние несколько лет появилось множество противогрибковых препаратов для наружного применения и для приема внутрь. Из них наиболее эффективны гризеофульвин, азолы для наружного применения и для приема внутрь и аллиламины. Рекомендации по применению противогрибковых средств в дерматологии суммированы ниже.
Противогрибковые средства, рекомендуемые при кожных инфекциях
Препараты для наружного применения
Препараты для приема внутрь
Дерматофития туловища, локализованное поражение
Азолы, аллил амины
Дерматофития туловища, распространенное поражение
Гризеофульвин, тербинафин, итраконазол, флуконазол
Гризеофульвин, тербинафин, итраконазол, флуконазол
Гризеофульвин, тербинафин, итраконазол, флуконазол
Кандидоз, локализованное поражение
Кандидоз, распространенное поражение или поражение кожи и слизистых
Кетоконазол, итраконазол, флуконазол
Отрубевидный лишай, локализованное поражение
Отрубевидный лишай, распространенное
Кетоконазол, итраконазол, флуконазол
Местное лечение азолами (например, миконазолом, эконазолом) и аллиламинами (например, нафтифином, тербинафином) эффективно при дерматофитии туловища в случае одиночных очагов и при неосложненной дерматофитии стоп. Использование тербинафина (в виде крема) позволяет сократить продолжительность лечения, так как препарат сохраняется в коже в концентрациях, превышающих фунгицидные, в течение 1 нед после окончания семидневного курса. Местному лечению азолами отдают предпочтение при кандидозе кожи и отрубевидном лишае, если поражение локализованное.
Системное лечение необходимо при дерматофитии волосистой части головы. При этом заболевании уже давно назначают гризеофульвин внутрь. Исследования тербинафина для приема внутрь (Krafchik and Pelletier, 1999; Elewski, 1997) показали, что этот препарат безопасен и эффективен у детей и представляет альтернативу гризеофульвину.
Это заболевание имеет три формы. Межпальцевая форма начинается с сухого шелушения межпальцевых промежутков, вызванного дерматофитами, и переходите мацерацию, осложненную бактериальной инфекцией. Подошвенная форма проявляется шелушением и ороговением: поражение толстого рогового слоя подошв затрудняет создание нужных концентраций лекарственных веществ в коже. Для дисгидротической формы характерны воспаление и образование везикул или пузырей (Leyden and Aly. 1993).
Местное лечение азолами и аллиламинами эффективно при сухом шелушении межпальцевых промежутков. Мацерация может потребовать дополнительной антимикробной терапии. В этом случае бывает полезен эконазола нитрат — препарат с узким спектром антимикробного действия. Могут потребоваться препараты, оказывающие подсушивающее действие и обладающие широким спектром антимикробного действия, например 20 или 30% раствор хлорида алюминия или генциановый фиолетовый.
При подошвенной и дисгидротической формах дерматофитии стоп эффективно системное применение гризеофульвина, тербинафина или итраконазола с последующим длительным местным лечением азолами и аллиламинами.
Грибковая инфекция ногтей чаше всего обусловлена дерматофитами, но может быть вызвана плесневыми грибами или Candida spp. Широко распространены смешанные инфекции. Пораженные ногти служат резервуаром для дерматофитов, снижают эффективность лечения и способствуют рецидивам дерматофитии стоп. До начала лечения обязательно проводят посев, так как в 30% случаев заболевание ногтей, принимаемое за онихомикоз, в действительности оказывается псориазом или другой ониходистрофией (Achten and Wanei-Rou-ard. 1978).
Онихомикозы требуют системной терапии. При лечении онихомикоза стоп гризеофульвином в течение 12—18 мес излечение наступает у 50% больных, и у каждого второго через год после отмены препарата наблюдается рецидив (Davies et al., 1967). Тербинафин и итраконазол имеют огромные преимущества перед гризеофульвином. Во-первых, они быстро достигают высокой концентрации в ногте, которая сохраняется и после прекращения лечения. Другие преимущества — более широкий спектр действия у итраконазола и малочисленные лекарственные взаимодействия у тербинафина. При онихомикозе стоп назначают тербинафин (250 мг/сут в течение 3 мес) или итраконазол в режиме пульс-терапии — по 200 мг 2 раза в сутки на протяжении недели каждый месяц в течение 3 мес. С помощью обоих препаратов излечения удается достичь в 75% случаев и более и сократить срок терапии (Gupta et al., 1994а, b).
Ииклопирокс в виде лака для ногтей недавно разрешен для лечения онихомикозов. Несмотря на незначительную долю излеченных (5,5—8,5%), ииклопирокс — вполне оправданная альтернатива для больных онихомикозами, которым противопоказано системное лечение противогрибковыми средствами.
Заболевания, вызываемые эктопаразитами [ править | править код ]
Эктопаразиты человека, например платяная вошь и чесоточный зудень, распространены во всем мире. Поражая кожу, они вызывают нестерпимый зуд и вторичные инфекции, а платяные вши, кроме того, служат переносчиком такой опасной для жизни инфекции, как сыпной тиф. При заболеваниях, вызываемых эктопаразитами; используют препараты ка к для наружного применения, так и для приема внутрь.
Пожалуй, самый известный из этих препаратов — линдан (1% лосьон у-бензенгексахлорида). Линдан используется в качестве инсектицида и как лекарственное средство для наружного применения. Препарат чрезвычайно эффективен при заболеваниях, вызванных эктопаразитами (Shacter, 1981). Основное осложнение при передозировке или неправильном употреблении — нейротоксическое действие. При грамотном применении риск нейротоксичности можно свести к минимуму. Лосьон наносят тонким слоем от шеи до ступней и оставляют на 8—12 ч или на ночь. Наносить препарат надо очень тщательно, следя, чтобы не остались необработанными такие участки, как ногтевые валики и подошвы. Через 8— 12 ч лосьон смывают. Чтобы избежать нейротоксического действия, лосьон следует наносить очень тонким слоем на сухую кожу. Ни в коем случае нельзя применять препарат сразу после мытья; следует избегать попадания линда на в глаза, рот и на открытые раны. Если лечение проводят грудному ребенку, то после нанесения препарата нужно надеть на кисти ребенка рукавички, чтобы он случайно не занеслось-он в рот. При тяжелых дерматитах всасывание препарата может усилиться. Процедуру можно повторять не раньше чем через неделю (Rasmussen, 1981). Во время беременности лечение линданом допускается, но рекомендуется проводить не более двух процедур в течение всей беременности. Линдан выпускают также в виде 1% шампуня для лечения педикулеза и фтириаза.
Второй препарат для наружного применения, очень эффективный при заболеваниях, вызванных эктопаразитами, — перметрип. Это синтетический аналог пиретринов, природных инсектицидов, которые впервые были выделены из далматской ромашки (Tanacclum cinerariifolium). Пиретрины применяются в сельском хозяйстве уже более века. Им свойственна высокая инсектицидная активность в сочетании с очень низкой токсичностью для млекопитающих (Taplin and Mcinking, 1990). Перметрин почти не всасывается через кожу и быстро разрушается до неактивных метаболитов, которые выделяются с мочой. Нейротоксическое действие этот препарат оказывает исключительно редко. Для лечения чесотки выпускают перметрин в виде 5% крема. Его оставляют на коже в течение 8—12 ч или на ночь. Существует также перметрин в виде 1% крема-ополаскивателя для лечения педикулеза и фтириаза.
Ивермектин, антигельминтное средство, излечившее от онхоцеркоза более 19 млн больных, доказало свою эффективность и при чесотке. Ивермектин связывается с ГАМКд-рецепторами, которые есть в мышечных волокнах и нервных клетках беспозвоночных В результате открываются сопряженные с этими рецепторами хлорные каналы и возникает гиперполяризация, ведущая к параличу и гибели паразита. Ивермектин не проходит через гематоэнцефалический барьер и, следовательно, не оказывает токсического действия на ЦНС.
Ивермектин выпускается в таблетках по 6 мг. Его принимают однократно в дозе 150—200 мкг/кг натощак, запивая стаканом воды. Для взрослых разовая доза обычно составляет 12 мг; ее можно принять повторно через 2 нед. Излечение достигается в 70% случаев после однократного приема и в 95% случаев после двукратного приема препарата с интервалом в 2 нед (Usha et al., 2000). Ивермектин может послужить дешевой, удобной и эффективной заменой препаратам для наружного применения в борьбе со вспышками чесотки в домах престарелых и инвалидов (Wyatt, Е. L., личное сообщение).
При чесотке используют и другие препараты для наружного применения — кротамитон (10% крем и 10% лосьон) и осажденную серу (5% на вазелине). Эти препараты необходимо наносить ежедневно в течение 5—7 сут. Эффективность их заметно ниже, чем у перметрина и линдана. Кротамитон и осажденную серу обычно назначают в тех случаях, когда линдан и перметрин противопоказаны.
Если природа наградила вас данным нежным органом, то, вполне вероятно, хоть раз в жизни вы испытывали проблемы в связи с ним. Зуд, жжение, неприятные выделения, “странный запах” сопровождают разнообразные заболевания этой системы. Всё это в высшей степени неприятно, но есть и хорошие новости: почти всегда это очень легко лечится.
Материал содержит контент, не предназначенный для лиц младше 18 лет.
Мы рекомендуем при проявлении дискомфорта или необычных симптомов обращаться к врачу. Но, тем не менее, не повредит ознакомиться с нашей статьей и вспомнить, какие неприятности могут свалиться на ваши “нежные места”.
Молочница
Что это? Это грибковая инфекция, причиной которой является чрезмерное размножение дрожжей, которые живут во влагалище. Тип дрожжей, которые чаще всего ассоциируются с этим заболеванием, называется кандида.
Симптомы: молочница сопровождается густыми, беловатыми выделениями с комочками. Обычно без запаха. Вы также можете заметить кремообразное беловатое покрытие внутри и снаружи влагалища. Среди других симптомов: довольно сильный зуд, жжение и покраснение внутри и снаружи. С развитием заболевания симптомы усугубляются. В отдельных случаях болезнь может дойти до трещин и язв на коже. Любое проникновение во влагалище явно не будет приносить приятных ощущений, а из-за раздражения наружных половых органов возможно жжение при мочеиспускании. На пенисе и мошонке тоже может развиваться молочница, но это редкость.
Превосходно. Как же это появляется? У большинства женщин во влагалище в обычном состоянии присутствует небольшое количество дрожжей. Но когда в естественной микрофлоре влагалища происходит сбой, размножение дрожжей выходит из-под контроля и приводит к инфекции. Спровоцировать такой сбой может множество факторов: естественные колебания гормонального фона, антибиотики, кортизон и другие лекарства, беременность, диабет, ослабление иммунной системы, реакция на микрофлору гениталий другого человека.
Передается ли это половым путем? Кандидоз считается не заразной болезнью, но определенные аспекты полового акта – как оральные ласки партнера – могут спровоцировать рост грибка и инфекцию.
Как от этого избавиться? Кандидоз обычно легко лечится в течение пары дней при помощи простых противогрибковых препаратов. Существует множество лекарств от молочницы, которые продаются без рецепта – например, Монистат (в форме крема или свеч, которые вводятся во влагалище). Есть также пероральные препараты однократного приема (Дифлюкан или Флуконазол), но они отпускаются по рецепту врача.
Избегайте сексуальных контактов, пока инфекция не пройдет. Трение не очень способствует выздоровлению, а препараты против кандидоза содержат масла, которые могут повредить латекс. Постарайтесь ничего не чесать – так вы только усугубляете зуд, травмируя кожу, что в свою очередь ведет к распространению бактерий и новым инфекциям. Есть безрецептурные крема, которые помогут справиться с раздражением половых органов.
Бактериальный вагиноз
Что это? Это бактериальная инфекция, которая развивается, если здоровый баланс бактерий во влагалище нарушается. Gardnerella vaginalis – это самая распространенная бактерия, живущая во влагалище, и именно она чаще всего оказывается причиной бактериального вагиноза.
Симптомы: бактериальный вагиноз не всегда имеет выраженные симптомы. Даже если они всё же есть, их проявление может быть настолько мягким, что вы даже не заметите. Возможно незначительное проявление зуда или жжения при мочеиспускании, но зачастую эта инфекция вообще не вызывает никакого дискомфорта. Может вырасти количество выделений, они могут быть сероватыми, грязно-белыми, жидкими и/или пенистыми. Один из наиболее распространенных симптомов бактериального вагиноза – неприятный рыбный запах, особенно после полового акта. Оу…
Отлично. Как же это появляется? Как и в случае с молочницей, у женщины во влагалище есть здоровая бактериальная среда и здоровый уровень кислотности. При нарушении уровня pH нарушается и бактериальная среда. Зачастую в этом виноваты клизмы, вагинальные дезодоранты и другие раздражающие продукты. Половой акт тоже может стать причиной дисбаланса.
Передается ли это половым путем? Скорее всего, нет, но окончательный ответ дать сложно. Тем не менее, контакты с новым партнером (или партнерами) повышают риск развития инфекции. Кроме того, иногда химия нашего собственного тела может отрицательно отреагировать на генитальную микрофлору партнера или его семя.
Как от этого избавиться: бактериальный вагиноз легко лечится с помощью антибиотиков (перорально или внутривагинально). Обязательно доведите до конца лечение, назначенное врачом – даже если симптомы исчезли. И пусть ваш партнер даст вам немного покоя, пока вы восстанавливаетесь. Считается, что пробиотики помогают предотвратить повторное развитие инфекции, но если вас беспокоит хронический бактериальный вагиноз, лучше проконсультироваться с врачом.
Трихомоноз
Что это? Очень распространенная, но малоизвестная инфекция, передающаяся половым путем. Причиной инфекции является одноклеточный паразит трихомонада. Трихомоноз – одна из многих ИППП (инфекций, передающихся половым путем), но мы выделяем её в отдельный раздел еще и потому, что трихомонада – самая распространенная причина раздражения влагалища.
Симптомы: как и большинство ИППП, трихомоноз часто не сопровождается никакими симптомами, и многие люди даже не подозревают, что больны (именно поэтому бывает сложно понять, как же вы его подхватили). Проявиться симптомы могут через 3-28 дней. Среди них: пенистые, желтовато-зеленые выделения, возможно, с неприятным запахом (как при бактериальном вагинозе), пачкающие или кровянистые выделения, зуд, отечность, жжение при мочеиспускании, частые позывы к мочеиспусканию. Трихомонада опасна также и для мужчин – среди симптомов: выделения из уретры и частые позывы к мочеиспусканию. Но зачастую у мужчин вообще нет симптомов.
Замечательно. Как же это появляется? Трихомоноз очень заразен и легко передается при любом половом контакте с участием влагалищного секрета и семени (это может быть вагинальный половой акт, использование общих интимных игрушек и даже касание своих половых органов после касания органов партнера). Презервативы и другие барьерные средства могут уменьшить риск заражения, предотвращая обмен жидкостями.
Передается ли это половым путем? Еще как! Поэтому лучший способ предотвратить заражение трихомонозом – использовать латексные или полиуретановые презервативы каждый раз при вагинальном или анальном половом акте, даже если ни у кого из партнеров нет симптомов инфекции.
Как от этого избавиться: трихомоноз лечится при помощи лекарственных средств. Учитывая половой путь передачи, очень важно, чтобы каждый носитель, его партнеры и их партнеры прошли полный курс лечения (даже если нет симптомов). Нужно избегать половых актов до окончания лечения и отрицательного теста на трихомоноз. Но не всё так плохо: это заболевание очень распространенное и легко лечится, так что не унывайте.
Инфекции, передающиеся половым путем
Что это? Это группа очень распространенных заболеваний, которые передаются в процессе сексуального контакта. ИППП включают: сифилис, хламидиоз, гонорею, трихомоноз, герпес, мягкий шанкр, остроконечные кондиломы, чесотку, лобковых вшей (площица) и заразительный моллюск. ВИЧ (вирус, который вызывает СПИД) тоже входит в эту группу – это серьезное заболевание, которое влияет на всю иммунную систему и может сделать организм уязвимее к другим вагинальным инфекциям.
Симптомы: поскольку существует множество ИППП, то и симптомов много. Некоторые из симптомов похожи на другие вагинальные инфекции – частое и болезненное мочеиспускание, необычные выделения (другого цвета или с другим запахом), раздражение, отечность, высокая температура, вагинальное кровотечение, язвы и болезненные ощущения при сексуальном контакте. У мужчин могут быть выделения из уретры, частое и болезненное мочеиспускание, отечность. Но нередко ЗППП не сопровождается никакими симптомами, так что ваше хорошее самочувствие еще не означает, что вы не являетесь переносчиком болезни.
Здорово. Как же это появляется? ЗППП передаются через контакт с семенем зараженного человека, вагинальным секретом, кровью или при контакте кожа-к-коже (рот, пенис, влагалище, анальное отверстие).
Передается ли это половым путем? Еще бы. ИППП очень распространены, и все, кто имеет сексуальные контакты (включая оральные контакты кожа-к-коже и обмен жидкостями) подвержены риску. Из-за того, что у очень многих людей симптомы не проявляются, единственный способ узнать наверняка – это пройти тестирование. Всегда используйте барьерную защиту (презервативы, защитные прокладки (коффердамы), резиновые или нитриловые перчатки) во время полового акта и регулярно проходите проверку – это лучший способ предотвратить ЗППП.
Как от этого избавиться: к счастью, ЗППП, которые вызывают бактерии или паразиты, полностью поддаются лечению. Обязательно точно выполняйте рекомендации врача и исключите сексуальные контакты до полного излечения и отрицательного теста. Вашему партнеру (и его партнерам) тоже следует пройти лечение, даже при отсутствии симптомов, чтобы заболевание не было передано обратно и далее.
Большинство ЗППП, причиной которых являются вирусы, остаются в организме навсегда, но есть медикаменты, способные устранить или ослабить симптомы. Иногда человеческий организм самостоятельно подавляет или даже полностью избавляется от вирусных ЗППП. Хронические симптомы также можно устранить. Доктор – ваш лучший помощник в случае любого из таких заболеваний.
Люди нередко очень переживают по поводу ЗППП, хотя они довольно часто встречаются и успешно лечатся. Итог: больше половины людей хотя бы раз в жизни сталкиваются с как минимум одним из ЗППП, так что этого не стоит стыдиться. Всё будет хорошо!
Инфекция мочевыводящих путей
Что это? Это бактериальная инфекция, которая поражает мочевую систему (сюда входит мочевой пузырь и уретра – трубка, которая выводит мочу наружу). Технически это не вагинальная инфекция, но мы включаем её в наш список, поскольку она очень распространена и приносит массу неприятностей женщинам.
Симптомы: жжение во время мочеиспускания, частые позывы (даже если мочевой пузырь пуст), кровь и/или гной в моче, слабый контроль над мочеиспусканием, жар, боли в спине и животе. Из-за схожести симптомов с другими болезнями – вагинит или ЗППП, – только врач может правильно определить проблему.
Восхитительно. Как же это появляется? Да очень просто – когда любая инфекция попадает в половые органы. Фекальные бактерии, которые попадают в уретру (разносятся при помощи туалетной бумаги, во время секса или даже при сливе в унитазе) – наиболее частые возбудители инфекции. Болезни, передающиеся при половом акте, тоже могут стать причиной инфекции мочевыводящих путей. Редко удается точно определить причину возникновения инфекции из-за множества путей её развития в организме.
Передается ли это половым путем? Нет, но многие жалуются, что половые акты могут провоцировать или усугублять инфекцию. Половой акт может привести к инфекции мочевыводящих путей, если какие-либо бактерии попадут в уретру (то есть, всё, что касается или проникает в анальное отверстие – пальцы, пенис, интимные игрушки и т.д. – нужно тщательно очищать, прежде чем касаться остальных половых органов или чего-либо еще). Хороший способ избежать попадания вредоносных бактерий – использовать барьерную защиту (презервативы, перчатки, защитные прокладки), меняя её каждый раз после любых анальных ласк. Если вы обнаружите, что инфекция возникает после каких-либо позиций – возможно, следует от них отказаться. Еще один проверенный способ предотвращения инфекций мочевыводящих путей – ходить в туалет непосредственно до и после сексуального контакта.
Как от этого избавиться: инфекции мочевыводящих путей очень легко лечатся при помощи старых добрых антибиотиков. При приеме антибиотиков нужно обязательно пропить полный курс согласно рецепту врача, даже если симптомы исчезли. Средства, которые отпускаются без рецепта, помогут снять болевые ощущения, но они не вылечат инфекцию. Люди с хроническими инфекциями заметили, что клюква (добавки в виде таблеток или натуральные клюквенные соки) помогает предотвратить рецидив инфекции.
Если вы подозреваете инфекцию, обязательно обратитесь к доктору, так как из мочевыводящий путей инфекция при отсутствии должного лечения может перейти в почки, а это уже намного серьезнее. Добавим, что те, кто прошел через сильную инфекцию мочевыводящих путей, описывает ощущения так: по шкале от 1 до 10 это 1000000 с режущими лазерами и лезвиями. Так что позаботьтесь об этом как можно быстрее.
Общие советы: как сохранить влагалище здоровым
К инфекциям может привести практически всё, что нарушает естественный химический баланс влагалища. Кроме того, неприятные ощущения может вызывать даже не инфекция, а отрицательная реакция (в таком случае дискомфорт пропадет как только вы уберете раздражающий фактор). Множество вещей способны вызвать аллергию или раздражение, но чаще всего влагалище страдает от нескольких вещей.
Возглавляют список таких вещей тампоны, прокладки, вагинальные дезодоранты и продукты женской гигиены с отдушкой. И мы еще не добрались до клизм (мы надеемся, вы знаете, насколько это вредно – ведь вы вымываете всё хорошее из влагалища, нарушая его естественную микрофлору). Не исключены также остальные ароматизированные продукты для ванн и стирки, и даже цветная туалетная бумага.
Парадокс, но то, что женщины используют, чтобы влагалище пахло приятно, может в итоге привести к совершенно, мягко говоря, обратному эффекту. Если вас беспокоит запах – обратитесь к врачу, и он вам скажет, все ли в порядке. Помните: влагалище очищается самостоятельно – вам нужно только нежное мыло и вода для поддержания чистоты внешних половых органов.
Диафрагмы, шеечные колпачки, менструальные чаши, интимные игрушки и латексные презервативы могут вызывать проблемы у людей с аллергией на латекс или силикон. Нередко отрицательные реакции вызывают определённые лубриканты. Особенно активным раздражителем может быть спермицид – он нередко становится причиной микроскопических порезов на нежной коже гениталий, что ведет к раздражению и повышению риска развития ИППП (порезы дают легкий доступ к кровотоку). Если вы используете спермицид для предохранения от нежелательной беременности, то определенно нужно пользоваться презервативами для защиты от ВИЧ и других половых инфекций.
Иногда обилие влаги нарушает природный баланс влагалища. Особенно нежные женщины нередко получают проблемы из-за очень обтягивающих спортивных штанов, мокрых купальников или белья без хлопковой вставки (натуральные ткани – как хлопок – обеспечивают сухость лучше, так как дают коже “дышать”). Раздражение может появиться даже из-за верховой езды. Но, повторяемся, каждый организм индивидуален, и то, что одному человеку – сущий ад, другой даже не заметит.
Избегать раздражителей так же важно, как держать бактерии на расстоянии. Тщательно следите за чистотой того, что бывает в анальном отверстии – до контакта с другими частями тела всё нужно очистить. Регулярно меняйте тампоны (каждые 4-8 часов), обязательно мойте менструальные чаши и интимные игрушки так, как написано в инструкции. Пользуйтесь презервативами, защитными прокладками и перчатками, чтобы предотвратить передачу инфекций
И последний совет: изучите свои половые органы. Обращайте внимание на то, какой у вас запах, какие выделения (как они меняются в течение менструального цикла), что остается на белье в процессе носки, даже как внешне выглядят ваши “прелести”. Да, всё это кажется глупостью в наше время, но, тем не менее, это лучший способ быть уверенной в своем состоянии и понимать, когда что-то не так.
Читайте также:


