Анализ на инфекции верхних дыхательных путей
Заболевания легких и дыхательных путей, увы, встречаются очень часто. По статистике около 45% всех болезней приходится именно на легкие и бронхи. Среди самых распространенных заболеваний такие как: трахеиты, плевриты, бронхиты, бронхиальные астмы, абсцессы, пневмонии, туберкулез, новообразования в легких – и это далеко не полный список проблем, связанных с дыхательными путями. Как же их вовремя распознать? Поговорим об этом подробно.
Методы исследования легких
Данные способы исследования дают общее представление о состоянии пациента, позволяют предположить у него то или иное заболевание.
- Осмотр – первичный этап диагностики. Во время осмотра доктор слушает дыхание пациента, определяет частоту вдохов, глубину, ритм. Принимает во внимание также строение грудной клетки.
- Пальпация – обследование с помощью прикосновений. Доктор, применяя определенную методику, ощупывает грудные мышцы, ребра, межреберные промежутки, подлопаточные области.
- Перкуссия – обследование легких, выполняемое с помощью постукивания по грудной клетке и верхней части спины.
Анализ биологического материала, выполненный в лаборатории, позволяет конкретизировать заболевание.
- Исследование мокроты – метод, позволяющий выявить болезнетворные микроорганизмы, клетки злокачественных новообразований, примеси – гной, кровь. Кроме того, данный анализ помогает определить чувствительность к антибиотикам. Мокроту сдают утром натощак, предварительно хорошо почистив зубы. Накануне следует принимать отхаркивающие средства и пить больше теплой воды. Результаты исследования готовятся около трех дней. Анализ назначается при кашле с мокротой, а также при уже выявленных заболеваниях: бронхите, туберкулезе, пневмонии и других.
- Исследование газов крови – анализ, показывающий уровень обеспеченности организма кислородом. При этом забор крови делают из артерии путем пункции. После процедуры на место прокола накладывают на несколько минут тугую повязку, чтобы избежать возможного кровотечения. В лаборатории определяют парциальное давление углекислого газа, кислорода, насыщение кислородом гемоглобина в эритроцитах, pH крови. Процедура обычно проводится в стационаре, специальной подготовки не требует. Информативна при выявлении ацидозов.
- Спирометрия – метод, анализирующий функции внешнего дыхания. Для этого специальный аппарат (спирометр) фиксирует дыхание пациента в спокойном состоянии, на сильном выдохе, в процессе кашля и т.д. Прежде использовались механические спирометры, сейчас им на смену пришли цифровые, позволяющие проанализировать показания и сделать заключение сразу же по окончании процедуры.
- УЗИ легких – исследование, проводимое с помощью ультразвуковых волн. УЗИ позволяет увидеть структуру легких во всех мельчайших подробностях, поэтому патологии органов, воспалительные процессы, новообразования визуализируются уже во время процедуры. УЗИ помогает диагностировать опухоли, воспаление легких, жидкость в плевральной полости и другие отклонения. При проведении обследования врач смазывает гелем кожу пациента и специальным датчиком водит по телу в области грудной клетки, межреберных промежутков, спины. Заключение делается сразу по завершении процедуры. УЗИ является абсолютно безвредным методом диагностики, специальной подготовки не требует.
- Ларингоскопия – метод исследования голосовых связок и гортани. Осмотр производится либо с помощью зеркала (непрямая ларингоскопия), либо с помощью ларингоскопа (прямая ларингоскопия). Помогает определить причины охриплости голоса, болей в горле, обнаружить повреждения гортани.
- Бронхоскопия – метод осмотра трахей и бронхов, оценки их слизистых оболочек с помощью оптического прибора: бронхоскопа. Изображение сразу же передается на экран. Бронхоскопию назначают при кашле, затруднении дыхания, кровянистых или гнойных выделениях в мокроте. Противопоказания: гипертония, аритмия, ишемическая болезнь сердца. Процедуру рекомендуется проводить утром натощак. Процедура болезненна, поэтому врач может предложить обезболивание.
- Торакоскопия – диагностика плевральной полости с помощью торакоскопа. Метод позволяет осмотреть париетальную и висцеральную плевры, обнаружить новообразования, произвести биопсию. Как правило, торакоскоп вводят в IV-V межреберье.
- Медиастиноскопия – метод исследования переднего средостения и передней поверхности трахеи с помощью медиастиноскопа. Медиастиноскопия применяется для пункции или удаления лимфатических узлов, для гистологического исследования при лимфогранулематозе, метастазах, опухолях переднего средостения.
Как мы убедились, на сегодняшний день существует множество способов диагностики дыхательных путей. Выбирая подходящий метод, следует учитывать клиническую картину заболевания. Конечно, наилучший вариант – предпочесть современные методы, являющиеся более информативными и безопасными. Это может быть УЗИ, КТ, флюорография. Какой метод подойдет именно вам, может сказать только врач на предварительной консультации.

Затрудненное дыхание и изнурительный кашель – признаки запущенной болезни. Испытывая эти симптомы и не борясь с ними, вы подвергаете риску не только себя, но и своих близких, ведь многие заболевания дыхательных путей передаются воздушно-капельным путем. Поэтому не затягивайте с визитом к врачу – ранняя диагностика сохранит здоровье вам и вашим близким.
Инфекции дыхательных путей (острые респираторные заболевания, ОРЗ) могут вызвать бактерии, вирусы и грибы. Среди бактериальных возбудителей чаще встречаются Mycoplasma pneumoniae, Chlamydophila pneumoniae, Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, представители семейства Enterobacteriaceae, Legionella pneumophila, возбудители коклюша и дифтерии. Среди вирусных возбудителей ОРЗ наибольшее значение имеют представители четырех семейств РНК-содержащих вирусов (ортомиксовирусы, парамиксовирусы, коронавирусы и пикорнавирусы) и двух семейств ДНК-содержащих вирусов (аденовиру сы, парвовирусы). Дети дошкольного возраста подвержены ОРЗ, в среднем, 4–8 раз в год, школьники – 2–6 раз в год, взрослые – 2–3 раза в год. В контингентах часто болеющих детей эпизоды ОРЗ регистрируются от 10 до 12 раз в год. ОРЗ могут протекать в легкой, в средне-тяжелой и в тяжелой (круп, бронхиты, бронхиолиты, пневмонии) формах.
Общими показаниями для лабораторного обследования с целью проведения этиологической диагностики ОРЗ является наличие у пациента остро возникшего заболевания с локальными симптомами поражения дыхательных путей при наличии общеинтоксикационного синдрома.
Инфекционные болезни дыхательных путей необходимо дифференцировать от других заболеваний/состояний неинфекционной природы (аллергия, тромбоэмболия легочной артерии, эндокардит трикуспидального клапана, облитерирующий бронхиолит, системные васкулиты, инфаркт легкого, легочная эозинофилия и пр.) на основании результатов клинико-рентгенологического и лабораторного обследований. Следует принимать во внимание, что пневмонии могут развиваться вследствие инфицирования возбудителями особо-опасных и природно-очаговых инфекций (орнитоз, Ку-лихорадка, легочная форма сибирской язвы, туляремия и др.), в связи с чем необходимо тщательно собирать и анализировать эпидемиологический анамнез. У лиц со сниженной активностью иммунной системы, ОРЗ могут вызывать также энтеровирусы, вирусы герпеса, цитомегаловирус, кандиды, аспергиллы, криптококки, пневмоцисты. Следует проводить дифференциальную диагностику коклюшной инфекции от острых бронхитов, вызванных другими возбудителями. Дифференциальная диагностика гриппа и других ОРЗ возможна только с помощью лабораторных методов исследования.
Лабораторные исследования, применяемые с целью этиологической диагностики инфекций верхних и нижних дыхательных путей, включают прямые (обнаружение возбудителя, его генома и АГ) и косвенные (обнаружение АТ) методы диагностики.
Микроскопия (бактериоскопия) окрашенного по Граму мазка мокроты и СМЖ позволяет определить лишь доминирующий морфотип потенциального бактериального патогена. Ценность метода и решаемые задачи различаются в зависимости от того, из какого локуса организма отобран клинический материал. Целью исследования материала из стерильных локусов – кровь, СМЖ, плевральная жидкость и т. д., является определение доминирующего морфотипа потенциального бактериального патогена и отношения к окраске по Граму. Кроме того, выявляется характер воспалительной реакции (лейкоцитоз или лимфоцитоз). Целью исследования материала из нестерильных локусов – мокрота, БАЛ, отделяемое из уха или придаточных пазух, – служит определение его пригодности для бактериологического посева и определение характера воспаления. Критерием пригодности мокроты служит наличие менее 10 эпителиальных клеток и более 25 нейтрофильных лейкоцитов в поле зрения. Бактериоскопия мазков из носо- и ротоглотки не информативна, поэтому не проводится.
Культуральный метод применяется для выделения и идентификации чистой культуры патогена. В клинической практике метод используют для выявления бак териальных возбудителей ОРЗ (Streptococcus pneumoniae, Haemophilus influenzae и др.) за исключением Mycoplasma pneumoniae и Chlamydophila pneumoniae. Бактериологический посев клинического материала проводится с целью дальнейшей культуральной и биохимической идентификации возбудителя, определения антибиотикочувствительности. Показанием для исследования крови служит пневмония, септические состояния, менингит. Метод позволяет обнаруживать возбудитель не более чем у 10–20% госпитализированных больных внебольничной пневмонией.
Среди вирусных возбудителей ОРЗ культивирование возможно для вирусов гриппа А и В, респираторно-синцитиального вируса, вирусов парагриппа 1–3 типов, метапневмовируса человека и аденовирусов, однако как рутинная процедура данный метод используется только для вирусов гриппа. Исследование характеризуется достаточно большой продолжительностью, но незаменимо при необходимости детального изучения патогенности, чувствительности к антимикробным препаратам, антигенных и других свойств изолятов микроорганизмов. Аналитические характеристики культуральных исследований во многом зависят от качества используемых сред, а также иммунологических и биохимических идентификационных тестов.
Для обнаружения АГ пневмококка, гемофильной палочки и ряда других бактериальных патогенов в стерильных видах клинического материала (кровь, СМЖ) применяют латекс-агглютинацию; для исследования материала из нестерильных локусов (мокрота, БАЛ и др.) метод не предназначен. Чувствительность и специфичность наборов реагентов разных производителей составляет 99–100% и 85–98%, соответственно.
Обнаружение фрагментов генома возбудителей инфекционных болезней дыхательных путей в большинстве случаев наиболее эффективно и востребовано для ранней диагностики и скрининга с целью последующего получения чистой культуры возбудителя. Для рутинных исследований применяются тесты на основе ПЦР, которые позволяют обнаружить РНК/ДНК патогенов непосредственно в образцах биологического материала. Максимальный уровень специфичности и чувствительности имеют наборы реагентов с использованием гибридизационно-флуоресцентной детекции продуктов амплификации. Для диагностики заболеваний, вызванных условно- патогенными бактериями, в связи с их возможным носительством в верхних дыхательных путях, целесообразно применять только количественные тесты на основе ПЦР в сочетании с исследованием материала из нижних дыхательных путей.
Обнаружение специфических АТ в сыворотках больных ОРЗ методами ИФА, РТГА, РСК предназначено для ретроспективного подтверждения диагноза при инфицировании Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila, Coxiella burnetii и вирусных инфекций. Ограничением такого способа диагностики является необходимость подтверждения появления специфических АТ (сероконверсии) 4-кратным нарастанием титра специфических АТ в образцах сыворотки крови, полученных последовательно в острый период заболевания и в период реконвалесценции (спустя 10 дней – 1 месяц). Достоверность результата увеличивается в случае проведения исследования в обеих сыворотках одновременно. Определение АТ IgM считается более ценным с клинической точки зрения, поскольку они появляются в ранние сроки инфицирования и могут служить маркером недавно перенесенной инфекции.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Дыхательные пути могут инфицироваться бактериями или вирусами. Образцы посылаются для исследования в микробиологическую лабораторию, где проводится культивирование и идентификация болезнетворного организма.
Инфекции дыхательных путей обычно подразделяются на две группы - вызывающие заболевания органов слуха и верхних дыхательных путей (полость носа и глотка) и поражающие нижние дыхательные пути (бронхи и легкие). Чаще всего врачам общей практики приходится сталкиваться с первыми.
Инфекции нижних дыхательных путей - одна из самых частых причин госпитализации.
Большую часть респираторных инфекций вызывают вирусы и бактерии. Иногда причиной являются грибковые инфекции, очень редко - паразитарная инвазия.
Инфекции верхних дыхательных путей
Инфекции верхних дыхательных путей имеют преимущественно вирусный характер.
К ним относятся, помимо прочего, обычная простуда и грипп. Поэтому в таких случаях обычно нет необходимости проведения лабораторных исследований. В некоторых случаях может произойти развитие вторичных инфекций, например в среднем ухе, которые требуют лечения антибиотиками.
Возбудители заболеваний глотки
Лабораторные исследования у пациентов, страдающих ангиной, проводятся достаточно редко, так как большая часть этих инфекций носит вирусный характер, для которых не существует специфического лечения. Однако опухшие миндалины и утомляемость, особенно у пациентов в юношеском возрасте, могут указывать на мультиглан-дулярный аденоз (лимфоидноклеточную ангину), вызванный вирусом Эпштейна - Барра.
В этом случае анализ крови показывает повышенный уровень определенного типа лимфоцитов и специфических антител.
Бактерия пиококк (Streptococcus pyogenes) также может являться причиной тяжелой ангины. Мазок, взятый с задней стенки глотки пациента, посылается для анализов в микробиологическую лабораторию.
Микробиолог растирает мазок на агаровой культивационной пластинке, после чего распределяет исследуемый материал по всей площади пластинки, используя проволочную петлю. Исследование пластинок производится после их выдерживания в инкубаторе в течение суток. С помощью несложных тестов можно определить присутствие пиококка и таким образом выявить причину заболевания пациента.
Бактериальные инфекции легких
Пневмония (воспаление легких) - острая инфекция легочных тканей - одно из распространенных респираторных заболеваний. Нетяжелые случаи пневмонии лечатся антибиотиками в амбулаторных условиях, заканчиваясь, как правило, полным выздоровлением большинства пациентов. Пациенты с тяжелой формой заболевания госпитализируются, а возбудитель выявляется с помощью лабораторных анализов.
Образцы мокроты культивируются на агаровых пластинках. Если есть подозрение на заражение крови, то также проводится посев крови. Примерно половина всех случаев пневмонии вызывается пневмококком (.Streptococcus pneumoniae), который хорошо поддается культивированию.
Мокроту нужно выкашлять из бронха, поэтому пациентам дается инструкция, как правильно получить образец. Тестирование требует строгого соблюдения правил инфекционного контроля, чтобы избежать заражения персонала лаборатории.
Серология - это еще один широко применяемый метод лабораторных исследований, при котором в образце крови определяется уровень антител. Нетипичные причины пневмонии, например микроорганизм Mycoplasma pneumoniae, чаще поражающий молодых пациентов, обычно диагностируются именно таким путем.
Вирусные инфекции легких
Микробиологическим лабораториям редко приходится иметь дело со случаями вирусной пневмонии, так как для них не существует специфического лечения. Однако бронхиолит- инфекция нижних дыхательных путей, вызванная респираторным синцитиальным вирусом (РСВ), -может требовать проведения лабораторных анализов. Это заболевание поражает в основном младенцев и маленьких детей.
В случае необходимости проведения микробиологической диагностики из горла ребенка берется образец отделяемого, который подвергается исследованию с применением различных лабораторных методик. В лаборатории пытаются вырастить вирус или определить его присутствие иммунологическими методами.
Метод иммунофлуоресценции состоит в следующем: тонкий слой легочного секрета наносится на микроскопический препарат (предметное стекло микроскопа), после чего на него наливается раствор, содержащий антитела РСВ в комбинации с флуоресцентным красителем.
Если в исследуемом образце присутствует вирус, антитела и краситель присоединяются к нему. Наличие красителя и, соответственно, вируса можно определить с помощью специального микроскопа с ультрафиолетовой подсветкой.
В другом способе определения РСВ используются антитела РСВ, связанные с ферментами. Определить наличие ферментов, а следовательно, и вируса можно с помощью различных химических реакций.
Пациенты, восприимчивые к инфекциям
Инфекции часто вызывают осложнения у пациентов, страдающих хроническими легочными заболеваниями. К таким хроническим болезням относятся брон-хоэктазы, хроническая непроходимость дыхательных путей и муковисцидоз.
В последние 20 лет наблюдается постепенное увеличение числа пациентов с туберкулезом легких. Туберкулез особенно распространен среди бездомных, людей с плохими жилищными условиями, а также среди ВИЧ-инфицированных пациентов.
При подозрении на туберкулез образец мокроты окрашивается кислотоупорным красителем.
В случае обнаружения бактерий проводится культивирование образца, после чего посредством технологии типирования ДНК (пробы нуклеиновой кислоты) определяется штамм микобактерии. Туберкулез требует длительного лечения, поэтому большую проблему представляет увеличивающаяся сопротивляемость возбудителя болезни к антибиотикам.
В последнее время отмечается активное включение иммуномодуляторов со свойствами вакцин в лечение детей с патологией ЛОР-органов
В последнее десятилетие устойчиво сохраняется тенденция к росту числа часто и длительно болеющих детей. На сегодня выявлены следующие особенности данной патологии:
- заболеванию подвержены дети младшего возраста (3-5 лет);
- начало связано, как правило, с вирусной инфекцией, течение которой часто осложняется бактериальной инфекцией ЛОР-органов (отитами, синуситами, тонзиллофарингитами);
- характерно длительное рецидивирующее течение;
- недостаточная эффективность традиционных видов консервативной терапии (включая антибактериальную);
- раннее формирование хронических форм заболеваний ЛОР-органов.
С другой стороны, в детских дошкольных учреждениях создаются благоприятные условия для массивного инфицирования верхних дыхательных путей, в первую очередь лимфоглоточного кольца, условно-патогенной флорой, что вызывает чрезмерное напряжение иммунной системы, ведущее к ее истощению.
Дети с иммунологической недостаточностью составляют группу повышенного риска при острых респираторных заболеваниях, так как особенно тяжело болеют, многократно получают самые разнообразные антибиотики, однако заметного снижения заболеваемости, в первую очередь связанной с бактериальными возбудителями, у них не отмечается. Обусловлено это в числе прочего и ростом резистентности основных возбудителей инфекций верхних дыхательных путей даже к относительно новым антибактериальным препаратам, усилением роли условно-патогенной микробной флоры, внутриклеточных возбудителей в этиологии данных заболеваний у детей. При обследовании посещающих детские дошкольные учреждения детей в возрасте 4-6 лет, 24% из которых, по нашим данным, можно отнести к часто болеющим (67% имеют хроническую патологию ЛОР-органов), были выявлены следующие закономерности: в микробиоценозе миндалин и носоглотки преобладали стафилококки (77,9%), из них золотистый стафилококк высевался в 61,7% случаев, стрептококк высевался в 16,2% (Strept. pyogenus — в 8,8%); Corinebacter (flaver, xerosis, renale, minitiss, psevdotuberculosis) — в 10,3%; Candida albicans — в 11,8%. Рост монокультуры обнаружился в 60,3% случаев, в 16,1% высевались две культуры бактерий. В подавляющем большинстве случаев Сandida albicans обнаруживалась в сочетании с бактериальной флорой (чаще в ассоциации со стафилококком). В 86% посевов степень обсемененности высокая. Роста бактерий не обнаружено в 8,7% случаев.
Штаммы стафилококка были чувствительны: к рифампицину в 88,7% случаев, к кефзолу в 73,6%, к азитромицину в 69,8%, к ципрофлоксацину в 64,1%, к доксициклину в 62,3%; обладали устойчивостью: к бисептолу в 83%, к ванкомицину в 75,5%, к пенициллину в 69,8%, к клиндамицину в 56,6%, к цефтазидиму в 52,8%. Штаммы стрептококка обладали чувствительностью: к пенициллину в 63,6%, к рифампицину в 62%, к азитромицину в 45,5% случаев. Стрептококк показал устойчивость к клиндамицину в 63,8%, к ванкомицину, бисептолу, цефтазидиму, ципрофлоксацину, доксициклину в 45-46% случаев.
Данные результаты заставили медиков обратить пристальное внимание на вакцины против ведущих патогенов верхних дыхательных путей — Hemophilis influenza, Str. pneumonia, с которыми связывают и развитие внутричерепных, орбитальных осложнений, септических процессов. Достижения в области иммунологии обусловили активное включение бактериальных иммуномодуляторов со свойствами вакцин в процесс лечения больных с разнообразной патологией ЛОР-органов.
Комплексная иммунотерапия у детей может осуществляться несколькими способами: 1) активная иммунизация, 2) пассивная, заместительная иммунотерапия, 3) иммунотерапия растительными препаратами и др.
Среди средств активной иммунизации в середине 80-х годов использовалось парентеральное введение нативного анатоксина, антифагина, стрептостафилококковой, синегнойной вакцины.
В настоящее время особый интерес представляет возможность введения иммунокорригирующих препаратов более простыми и удобными для пациента и его родителей способами — капли, свечи и пр. Стоит обратить внимание на препарат ИРС 19, выпускаемый в виде спрея для интраназального применения.
Нами проведено исследование, в ходе которого оценивался лечебный и профилактический эффект препарата ИРС 19 (амбулаторно и в условиях стационара).
В амбулаторных условиях препарат ИРС 19 применялся у 20 детей с острыми синуситами (катаральными — 15, гнойными — 5). Все пациенты относились к категории часто болеющих и состояли на учете у ЛОР-врача с патологией лимфоглоточного кольца (гипертрофия аденоидных вегетаций, небных миндалин различной степени выраженности); у 50% их них заболевание, а следовательно, и прием ИРС 19, совпали с началом посещения массовых детских учреждений.
Средний возраст детей — 5 лет 3 мес. (от 1 года до 13 лет). Из них 9 мальчиков (45%) и 11 девочек (55%).
Препарат включали в базовую схему лечения основного заболевания: по одному впрыскиванию в обе ноздри 1-2 раза в день.
Эффективность действия оценивалась по срокам нормализации риноскопической картины, а также по результатам следующих анализов:
- оценка иммунологического статуса (определение иммуноглобулинов слюны, а в ряде случаев и носового секрета);
- посев отделяемого из носа и зева на флору и чувствительность к антибиотикам
- анализ крови клинический
- анализ мочи общий
- рентгеновский снимок придаточных пазух носа (ППН), в ряде случаев — УЗИ ППН.
Средние значения иммуноглобулинов слюны детей до и после приема препарата представлены в табл. 1.
Результаты микробиологического исследования показали, что в 45% случаев патогенной микрофлоры в отделяемом из носа высеяно не было; у 55% определялась патогенная микрофлора (Staph. aureus — 85%, Str. viridens — 15%). После курса лечения непатогенная микрофлора определялась в 55% случаев, в 45% случаев штамм остался тот же, уменьшилась степень обсемененности.
В условиях стационара ИРС 19 применялся у 35 детей с острыми синуситами. Средний возраст больных 10,6 лет (от 7 до 14 лет). Среди них — 20 мальчиков (57%) и 15 девочек (43%). В зависимости от формы воспаления была выделена группа с катаральными синуситами (I группа) — 13 детей (37%) и гнойными синуситами (II группа) — 22 (63%). Оценка эффективности препарата проводилась по динамике общего состояния, риноскопической картине, данным пункции верхнечелюстных пазух, результатам клинических анализов крови, по срокам выздоровления (по сравнению с контрольной группой). По окончании исследования было отмечено, что у детей, получавших препарат ИРС 19, сократилось время болезни по сравнению с контрольной группой: на три-пять дней раньше наступало выздоровление (оценивали по данным ЛОР-осмотра и результатам пункций гайморовых пазух), уменьшилось среднее количество пункций верхнечелюстных пазух, повысился процент выздоровления по отношению к улучшению течения заболевания (рис. 1).
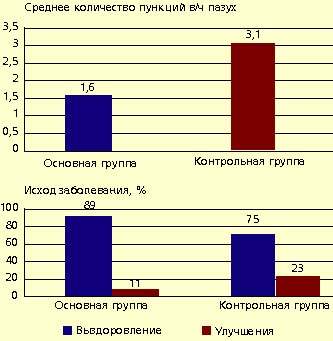 |
| Рисунок 1. Показатели эффективности препарата ИРС 19 у больных с острыми синуситами |
Результаты микробиологического исследования полости носа у больных с острыми синуситами основной и контрольной групп представлены в табл. 2.
Оценивая профилактические возможности препарата ИРС 19 в группе детей с рецидивирующей инфекцией верхних дыхательных путей, мы проанализировали среднюю продолжительность периода обострения, среднюю частоту обострения, интенсивность применения сосудосуживающих и антигистаминных средств после трехнедельного приема препарата, сравнив соответствующие результаты у тех же самых детей за аналогичный период предыдущего (1999) года. В качестве контрольных показателей служили данные о заболеваемости часто болеющих детей, не получавших препарат ИРС 19 за текущий и предыдущий сезоны.
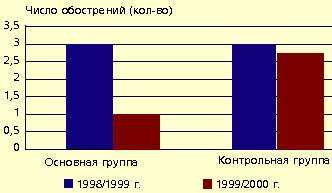 |
| Рисунок 2. Динамика средней частоты обострений инфекций верхних дыхательных путей в основной и контрольной группах |
Рис. 2 и 3 показывают динамику средней частоты и длительности обострений инфекций верхних дыхательных путей. Отмечено также существенное снижение потребности в сосудосуживающих и антигистаминных средствах (соответственно в 5 и 9 раз).
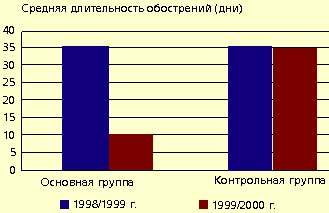 |
| Рисунок 3. Динамика средней длительности обострений инфекций верхних дыхательных путей в основной и контрольной группах |
Говоря о переносимости препарата, хочется отметить практически стопроцентное отсутствие побочных эффектов. Детям младшего возраста рекомендуется индивидуальный подбор дозы, чтобы избежать возможного повышения отделяемого из носовых ходов, приступов чихания после приема препарата. После индивидуального подбора дозы препарата никаких побочных эффектов от приема препарата не отмечено.
Обобщая вышеизложенное, отметим, что ИРС 19 имеет выраженный лечебный и профилактический эффект и очень хорошо переносится. Это позволяет рекомендовать его к более широкому использованию в амбулаторных условиях (детские поликлиники) для профилактики сезонной заболеваемости, а также включать в план лечения острых синуситов, затяжных ринитов для профилактики развития осложнений и для скорейшего выздоровления.
Инфекция дыхательной системы – самое распространенное заболевание, которое хотя бы раз в год переносит практически каждый человек. Данный диагноз является одной из самых частых причин госпитализации и может привести к летальному исходу. Чтобы не допустить критических осложнений, важно вовремя диагностировать инфекцию и лечить.
Что это такое?
Инфекционные заболевания дыхательной системы – это воспаление одного или нескольких органов, задействованных при дыхании, то есть:

Воспаление происходит посредством проникновения патогенных микроорганизмов, которые делят на несколько групп по этиологическому фактору:
- бактерии – стафилококк, стрептококк, пневмококк, менингококк, дифтерия, микоплазмы, микобактерии, коклюшная палочка;
- вирусы – грипп, парагрипп, аденовирус, рото- и риновирус, эпидемический паротит, герпес, корь;
- грибки – аспергиллы, актиномицеты, Candida.
Патогены проникают в органы дыхания аэрогенным или контактным путем. Возможно два сценария того, как происходит заражение:
- Во время общения в органы попадают микрочастицы слюны кашляющего и чихающего больного, который и является носителем инфекции.
- Болезнь передается путем вдыхания пылевых частиц, которые содержат инфекционные агенты. Особенно устойчивые микроорганизмы переносятся через бытовые предметы – полотенца, посуду, игрушки и даже мебель. Это скарлатина, дифтерия, ангина, эпидемический паротит, туберкулез. Оставаясь на руках, они в последующем переносятся на слизистые оболочки.
При этом важно отметить, что одной из причин частых инфекционных заболеваний являются хронические процессы верхних дыхательных путей. В связи с ними снижается сопротивляемость организма к простудам. Недостаточной функцией иммунной системы страдают люди с такими хроническими болезнями:
- сахарный диабет;
- патологии печени и легких;
- онкология.
Подверженность данным заболеваниям повышается при климатических факторах – сырость, частый ветер, пониженная температура.
Классификация инфекций
По типу распространения в организме инфекции делят на 4 группы:
1. Размножение инфекции в месте внедрения:
- ОРВИ – группа заболеваний, объединяющая катаральные воспаления верхних дыхательных путей;
- коклюш – выражается приступами судорожного кашля и возникает преимущественно у детей;
- корь – сопровождается лихорадкой, кашлем, конъюнктивитом, сыпью на теле.
2. Поражение ротоглотки и слизистой оболочки:
- ангина – тонзиллит (воспаление небных миндалин);
- скарлатина – проявляется болью в горле, сыпью и последующим шелушением кожи;
- дифтерия – отечность миндалин, формирование на них белого пленчатого налета, причем болезнь опасна интоксикацией организма;
- инфекционный мононуклеоз – поражение зева и лимфатических узлов.
3. Распространение инфекции в организме:
- менингококковый менингит – болезнь проявляется насморком, поражает слизистые оболочки мозга, легких;
- энцефалиты вирусной этиологии – осложнение генерализованного инфекционного заболевания, поражает головной мозг;
- воспаление легких (пневмония) – осложнение бактериальной группы болезней, поражение легочной ткани;
- эпидемический паротит (свинка) – воспаление слюнных желез.
4. Инфицирование дыхательных органов с последующим поражением кожи и слизистых оболочек:
- экзантема – болезнь сопровождается высокой температурой и сыпью разного характера после ее спада;
- энантема – характеризуется сыпью на слизистых оболочках;
- ветряная оспа – сопровождается лихорадкой и папуловезикулезным высыпанием на теле.

Также есть понятие об остром заболевании дыхательных путей неуточненной этиологии (ОРВИ). Что это означает? Дело в том, что разновидностей микроорганизмов и вирусов простуды, по подсчетам ученых, более 200. Они легко передаются от одного человека к другому. Выявить конкретного возбудителя бывает довольно сложно в отличие от вирусов гриппа, которые легко поддаются диагностике. В этом случае говорят о неуточненной инфекции, повлекшей поражение дыхательных органов.
Симптоматика в зависимости от вида инфекции
Основные симптомы инфицирования дыхательных путей:
- зуд в носу, чихание, насморк (водянистые выделения из носа);
- боль в горле, возможен кашель;
- слегка повышенная температура, озноб;
- головная боль.
Характерные симптомы зависят от конкретной болезни. Самыми частыми являются:
Главным отличием вирусного возбудителя от бактериального является резкое повышение температуры, симптомы развития инфекции верхних отделов дыхательных путей (носа, горла), тяжелое дыхание. Наличие хрипов при вирусной этиологии говорит о присоединении вторичной инфекции. При бактериальном виде возбудителя отмечается нарастающее развитие болезни, желтые гнойные выделения из носа, их наличие на небных миндалинах, сухой или влажный кашель с отделением мокроты.
Диагностика
Диагностика недуга строится на сочетании различных показателей:
- особенностей развития болезни;
- симптомов;
- результатов осмотра больного;
- лабораторных подтверждений (общего анализа крови).

При определенных показаниях также назначают: рентгенографию, ларингоскопию, бронхоскопию, анализ мокроты на флору и чувствительность к антибиотикам.
Лечение
Терапию против болезней дыхательных путей назначают в комплексе. Этиотропное лечение проводят с целью предотвратить размножение инфекции.
При вирусной этиологии недуга назначаются такие препараты, как:
- Арбидол
- Кагоцел
- Ремантадин
- Тамифлю
Важно понимать, что это противовирусные средства, которые абсолютно не эффективны при бактериальной природе недуга. В этом случае назначают антибиотиковую терапию. Эффективными средствами данной группы препаратов являются:
- Азитромицин
- Эритромицин
- Кларитромицин
- Амоксициллин
При заболевании нижних отделов дыхательной системы (кроме вышеперечисленных) также эффективны:
- Офлоксацин
- Левофлоксацин
При бактериальной инфекции эффективны такие препараты:
- ИРС-19
- Имудон
- Бронхомунал
Патогенетическое лечение проводят с целью облегчить состояние и ускорить выздоровление больного. Для этого назначаются такие препараты, как:
- Циклоферон
- Гриппферон
- Лавомакс
- Амиксин
- Виферон
Также при определенных показаниях врачом могут быть назначены комбинированные противовоспалительные средства – Эреспал и другие.
Симптоматическое лечение назначается для улучшения самочувствия путем снятия симптомов простуды. Препараты назначаются в зависимости от болезни. Например:
- при рините – Назол, Пиносол;
- при ангине – Гексорал, Тантум верде, Фарингосепт;
- при кашле – отхаркивающие препараты, муколитические средства (АЦЦ, Бромгексин, Амброксол, Синекод, Фалиминт).
При некоторых недугах отлично помогают щелочные ингаляции, использование ультразвукового ингалятора, небулайзера.
Также широко применяется народные средства лечения – те же ингаляции с добавлением эфирных масел, прием настоев и отваров ромашки, шалфея, чабреца.

Профилактика
Специфической профилактикой против инфекций является вакцинация. Самыми распространенными среди детей и взрослых являются сезонные прививки от гриппа. Дети получают вакцинацию от пневмококка, кори, краснухи, менингококка.
В качестве профилактики в холодный сезон года также принимают один из таких препаратов, как:
- Ремантадин – 1 раз в день (по 100 мг).
- Амиксин – 1 таблетка в неделю.
- Дибазол – 1/4 таблетки 1 раз в день.
- Арбидол (при контакте с больным) – 1 таблетка 2 раза в день с перерывом 3-4 дня, курс – 3 недели.
Такие средства направлены на стимулирование иммунной системы человека, после чего организм становится более устойчивым к инфекциям.
Также выделяют следующие профилактические меры от респираторных болезней:
- В умеренном количестве употреблять такие продукты: чеснок, лук, мед, лимон, малину. Рекомендует пить отвары из душицы, липы.
- Часто мыть руки себе и детям, особенно после откашливания и высмаркивания. Процесс должен длиться не менее 30 секунд с обязательным использованием мыла. Также можно использовать аптечные очищающие средства на основе спирта. Вытирать руки лучше одноразовыми полотенцами.
Особенности респираторных болезней у детей
Дети в разы чаще переносят респираторные болезни в течение года, чем взрослые. Это связано с тем, что иммунная система детей еще не до конца сформирована и не может так активно бороться с инфекцией, как у взрослых. Особенно часто болеют дети до 3-4 лет, которые посещают детские коллективы.
Однако одни дети могут перенести лишь несколько легких насморков за год, другие же успеют за это время простудиться более 10 раз. Это связано с тем, что некоторые дети имеют врожденную предрасположенность к частым заболеваниям ОРВИ. Причиной служит слабая защита слизистой оболочки от вирусных инфекций. Однако это не говорит об иммунной недостаточности ребенка.
Самыми частыми возбудителями простуды являются риновирусы, которых более 100 разновидностей. Переболев одной из таких инфекций, в организме не образуется устойчивости иммунитета к другим. Также заболевания вызываются коронавирусами, аденовирусами, гриппом и парагриппом.
Видео: инфекции дыхательных путей
Специалист в области медицины расскажет о типичных болезнях дыхательных путей и методах лечения:
Читайте также:


