Аппарат вальдмана при остеомиелите
На сайте вы узнаете все о сестринском деле, уходе, манипуляциях
Гнойные заболевания костей и суставов у детей
Остеомиелит у детей
Острый гематогенный остеомиелит – острое воспаление костного мозга, вовлекающее в процесс все элементы кости и нередко характеризующееся генерализацией процесса
Составляет от 1,91 до 10-11,5% хирургических заболеваний у детей и подростков
На долю пациентов детского возраста приходится до 75% случаев острого гематогенного остеомиелита (у взрослых — до 25%)
Лица мужского пола составляют до 61,5-69% от числа больных остеомиелитом
Наиболее подвержены дети в возрасте до 6 месяцев (30-41%) и старше 6 лет (до 62,5%)
Остеомиелит длинных трубчатых костей – до 81%
Кости нижних конечностей – 65-79% (бедренная кость – до 40%, большеберцовая кость – до 30%)
Плоские кости поражаются реже – до 3,2% кости таза, по 2,3% — верхняя челюсть, лопатка
Множественные поражения костей – 10% случаев
Отмечается сезонность заболевания: осенью заболевает до 43% больных
В 1880 году Луи Пастер выделил из гноя больного остеомиелитом Staph. аureus (частота его составляет от 62 до 91,8%)
В 70-х годах увеличивается рост грамотрицательных штаммов: Proteus spp., Pseudomonas aeruginosa, E. coli, Klebsiella
Доказана роль бесспоровых анаэробов (на специальных средах выделяются в 10 раз чаще, чем аэробная микрофлора)
В 30-40% случаев процесс может быть вызван вирусами
Обнаружение бактериемии в 62,7% наблюдений доказывает септический статус заболевания
Сосудистая или тромбоэмболическая теория (А.А. Бобров — 1888, Е. Лексер — 1894, А.О. Виленский – 1934
Аллергическая теория (С.М. Дерижанов – 1937, И.С. Венгеровский – 1964)
Нервно-рефлекторная теория (А.Д. Адо – 1952, Н.Н. Еланский – 1954, В.А. Башинский – 1958
Особенности патогенеза у новорожденных детей – Н.И. Ансеров (1939), А.А. Хонду (1940), В.Г. Штефко (1947)
- Первичная реакция сосудов пораженной кости – продолжительный спазм (сильные стреляющие боли по ходу всей конечности в 1-2 сутки заболевания)
- Острые трофические нарушения в результате стойкого сосудистого спазма (отечность мягких тканей при внутрикостном гнойном очаге)
На фоне указанных расстройств в зоне инфицирования костного мозга развивается местная воспалительная реакция:
— Расширение и кровенаполнение сосудов
— Замедление кровотока, стаз в капиллярах
Развивающийся внутрикостный воспалительный процесс сопровождается повышением внутрикостного давления
Вторичное вовлечение в патологический процесс сосудистых и нервных образований, заложенных внутри костных структур
Развитию некрозов кости способствуют:
Нейрорефлекторные расстройства регионарного кровообращения под влиянием токсинов
Острые трофические расстройства
Продолжающееся токсическое воздействие в результате размножения микроорганизмов
Морфологические изменения сосудистых стенок с последующим тромбообразованием
Снижение иммунологической резистентности организма позволяет внедриться инфекции в кость
Предрасполагает снижению иммунорезистентности преморбидный фон
Провоцирует внедрение инфекции переохлаждение, переутомление, травма, неполноценное питание
Реализует развитие первичного гнойного очага в кости расстройства микроциркуляции и повышение внутрикостного давления
Стадии течения местного процесса
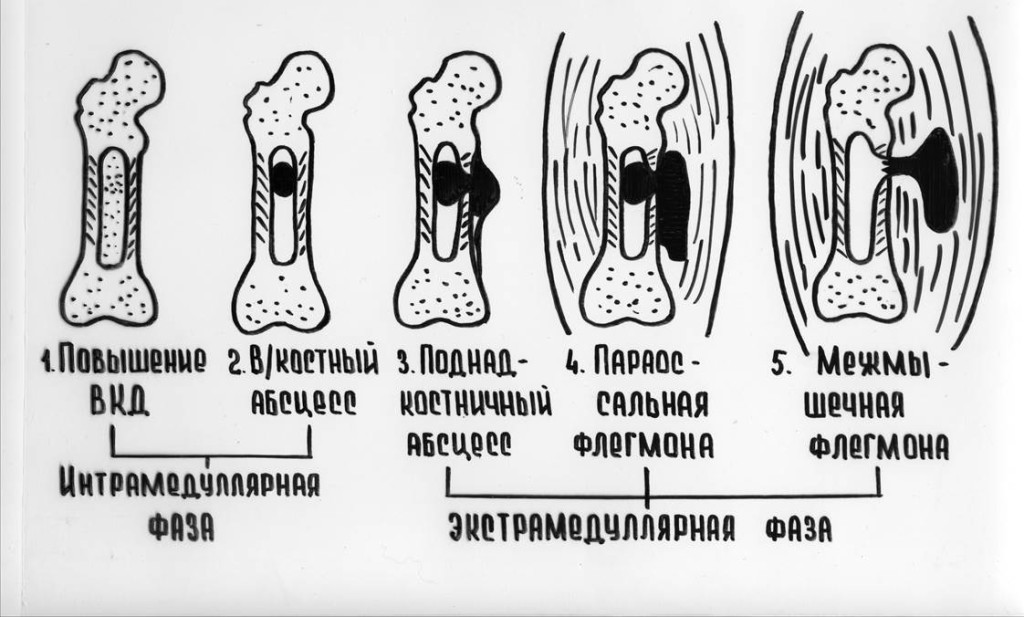
Степени некроза кости
(И.С. Венгеровский)
- Омертвение сравнительно небольших участков кости
- Обширные некрозы, захватывающие компактное и губчатое вещество
- Полная секвестрация диафиза на всю его толщу
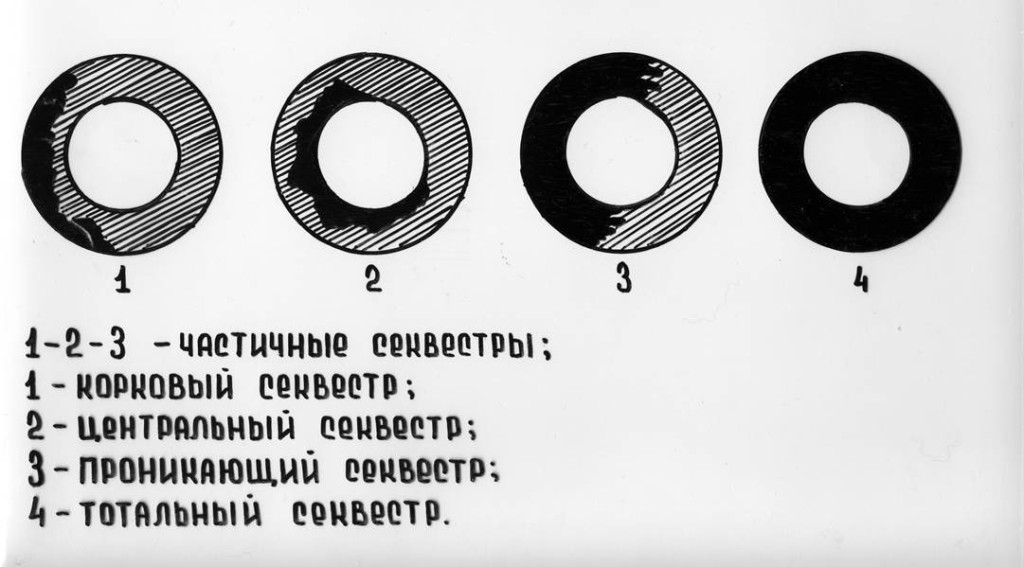
Виды секвестров трубчатых костей
Классификация остеомиелита
Острый гематогенный остеомиелит
Генерализованная форма:
Местная (очаговая) форма
Атипичные формы:
Острая стадия:
Подострая стадия:
— фаза продолжающегося процесса
Хроническая стадия:
— другие местные осложнения (анкилоз, контрактура, деформации, нарушение роста конечности и др.)
— деструктивная пневмония и др.
Клиническая картина
Зависит от многих факторов:
- Возраст ребенка
- Предшествующее состояние
- Вирулентность возбудителя
- Реактивность организма
- Локализация очага поражения
- Длительность заболевания
- Наличие осложнений
Начало заболевания острое, есть связь с предшествующей травмой, переохлаждением, другими провоцирующими факторами
Продромальный период короткий (от нескольких часов до 1-2 суток) – слабость, вялость, недомогание, высокая температура
С повышением температуры тела до 39-40 0С появляются боли в пораженной конечности
Боль постоянная, интенсивная, распирающая, усиливается при движениях, локализованная
Положение конечности вынужденное, активных движений нет
Интенсивность боли может варьировать в зависимости от стадии процесса
Усиливается при пассивных движениях и осевой нагрузке на конечность
Возможные нарушения деятельности сердечно-сосудистой (токсический миокардит) и дыхательной (септическая пневмония) систем, ЦНС (головная боль, нарушение сознания, судороги), гепатомегалия, спленомегалия
Местно в области поражения на 2-3 сутки определяют:
- Локальную болезненность
- Отек мягких тканей
- Гиперемия появляется чуть позднее, быстро распространяется
- Гипертермия местная
- К концу 5-7 суток определяется плотный инфильтрат мягких тканей
Диагностика остеомиелита
Жалобы при обращении (боли в конечности, высокая температура)
Сведения из анамнеза заболевания (выявление возможных предрасполагающих, провоцирующих и разрешающих факторов)
Данные клинического осмотра (локальная болезненность кости, нарушение функции конечности, краснота, отек в области болезненности, сглаженность контуров сустава, видимые гнойные очаги)
— ОАК: лейкоцитоз со сдвигом влево, ускорение СОЭ
— биохимия крови: диспротеинемия, гипопротеинемия, нарушения водно-электролитного обмена, белки острой фазы воспаления (СРП, серомукоид)
— выделение гемокультуры, идентификация возбудителя и определение его антибиотикорезистентности
Косвенные признаки воспаления (утолщение мягких тканей, увеличение контуров сустава)
Отсутствие деструктивных изменений в кости до 7 суток
Отслойка утолщенной надкостницы (после 7 суток) – линейный периостит
Расширение суставной щели при гнойном артрите
Появление секвестров к 30-м суткам заболевания – патогномоничный признак остеомиелита
ОГО, острый период (реакция мягких тканей)
Острый гематогенный остеомиелит (утолщение надкостницы)
Острый метаэпифизарный остеомиелит (острый период)
Остеотонометрия (измерение внутрикостного давления)
Микроскопия мазка из толстой капли крови во время пункции кости
Посев пунктата на стерильность
Метод парциальных миелограмм
Термометрия и тепловидение
Измеряется аппаратом Вальдмана в течение 10-20 минут
— До 5 лет 90-100 мм водн. ст.
— 6-10 лет – 101-110 мм водн. ст.
— 11-15 лет – 11-125 мм водн. ст.
Плоские кости – от возраста не зависит — в норме 11-128 мм водн. ст.
При ОГО свыше 300-500 мм водн. ст.
Соматические и инфекционные заболевания с поражением костей и суставов (ревматизм, ревматоидный артрит, аллергические артриты и т.д.)
Хирургические заболевания (флегмона мягких тканей, нагноившаяся гематома, травматические повреждения костно-суставного аппарата)
Специфические заболевания костей (туберкулез, сифилис) и опухолевые процессы (остеогенная саркома, саркома Юинга, остеобластокластома)
Целенаправленное воздействие на возбудителя заболевания (воздействие на микроорганизм)
Повышение резистентности организма к инфекции (воздействие на макроорганизм)
Предполагает:
Раннюю санацию остеомиелитического очага:
— щадащий характер манипуляций в очаге ввиду опасности генерализации процесса
Физиолечение (УВЧ, ионофорез с антибиотиками, кальцием, фосфором)
Выполняется в точке наибольшей выраженности местных проявлений
При получении сомнительного результата проводят цитологическую экспресс-диагностику – изучение пунктата костномозгового канала
При получении гноя или крови под давлением (внутрикостное давление при остеомиелите повышается в 3-5 раз) переходят к оперативному лечению остеомиелита – декомпрессивной остеоперфорации или остеотрепанации
ОГО, острый период
Остеоперфорационные отверстия накладываются на всем протяжении гнойного очага в трубчатой кости
При давности заболевания на момент первичного хирургического лечения более 5 суток, наличии густого гноя или некротических масс в костномозговом канале выполняют остеотрепанацию
Мягкие ткани дренируют резиновыми выпускниками
При обширных межмышечных флегмонах используют методики дренирования мягких тканей с постоянным промыванием растворами антисептиков – параоссальный лаваж
Межмышечная флегмона дренируется через дополнительные контрапертуры резиновыми выпускниками
| Возраст | Стартовая терапия | Альтернативная терапия |
| Новорожденные | Цефазолин 100 мг/кг или оксациллин 200 мг/кг + амикацин 15-20 мг/кг | Имипенем 100 мг/кгВанкомицин 40 мг/кг + цефотаксим 100 мг/кг или амикацин 15-20 мг/кг |
| Дети до 4 лет | Цефепим 150 мг/кг, цефуроксим 100 мг/кг, цефотаксим 150 мг/кг, цефтриаксон 75 мг/кг | Имипенем 60 мг/кг |
| Дети старше 4 лет | Амоксиклав 90 мг/кг, цефуроксим 100-150 мг/кг, цефепим 150 мг/кг | Оксациллин 200 мг/кг, цефазолин 100 мг/кг, клиндамицин 25 мг/кг, ванкомицин 40-60 мг/кг, линезолид 20 мг/кг |
Предусматривает соблюдение ряда принципов:
Комбинация препаратов или монопрепарат, охватывающий весь спектр микроорганизмов
Назначение антибактериальных препаратов с учетом чувствительности микрофлоры после получения антибиотикограммы
Комбинация нескольких путей введения антибактериальных препаратов с целью создания максимальной концентрации в очаге поражения и кровеносном русле
Антибактериальная терапия проводится с первого дня пребывания в стационаре
Селективная деконтаминация
Селективная деконтаминация – метод избирательного подавления патогенной и условно-патогенной микрофлоры в кишечнике больного
Позволяет сохранить нормальный кишечный пейзаж и соответственно колонизационную резистентность кишечника на фоне проводимой антибактериальной терапии остеомиелита
Показана детям с отягощенным анамнезом, склонным к аллергическим реакциям, ранее получавшим антибактериальные препараты
Воздействие на макроорганизм
Воздействие на макроорганизм при остром гематогенном остеомиелите – патогенетическое
Устранить или уменьшить острые нарушения жизненно важных функций
Повысить защитные силы организма
Направления интенсивной терапии
Коррекция нарушений гомеостаза:
Нарушения кислотно-основного состояния
Нарушения микроциркуляции и агрегатного состояния крови
Направления интенсивной терапии
Дезинтоксикационная терапия:
Проведение инфузионно-дезинтоксикационной терапии может быть ограничено вследствие наличия септической пневмонии у больного
Методы экстракорпоральной дезинтоксикации – плазмаферез, УФО-аутокрови, лимфосорбция
Энтеросорбция
Направления интенсивной терапии
В острый период заболевания проводится только заместительная иммунокоррекция:
Пассивная иммунизация специфической гипериммунной плазмой (антистафилакокковая, антисинегнойная, антипротейная) или специфическими γ-глобулинами
Пассивная иммунизация неспецифическими γ-глобулинами (интравенин, октагам, пентаглобин и др.)
Исходы острого гематогенного остеомиелита
Исходы острого гематогенного остеомиелита зависят от:
Варианта течения патологического процесса
Сроки диагностики и оперативного вмешательства
Качества проводимого лечения
Выздоровление (судить о полном выздоровлении можно только спустя 1-2 года после выписки из стационара)
Переход в хронический остеомиелит ( по вариантам течения выделяют свищевые и бессвищевые формы хронического остеомиелита)
Как септическое состояние острый гематогенный остеомиелит может закончиться летальным исходом
Диспансерное наблюдение
После перенесенного острого метаэпифизарного остеомиелита (дети новорожденные и первых 2 лет жизни) наблюдаются у хирурга и ортопеда: через 1 месяц после выписки, далее каждые 3 месяца на первом году, далее по показаниям
Дети после метадиафизарного остеомиелита наблюдаются через 1, 3, 6, и 12 месяцев после выписки из стационара
Мед.отвод от прививок — на 1 год после генерализованных форм остеомиелита
Сохранение ускоренной СОЭ, выраженная диспротеинемия, деструктивные изменения в кости и периостальная реакция являются прогностически неблагоприятными признаками даже при нормализации общего состояния больного – переход в хроническое течение
После острого гематогенного остеомиелита без осложнений местных могут быть проявления осложнений со стороны органов и систем – легких, сердца, почек, мозговых оболочек, перикарда
Осложнение подострого течения (патологический перелом в нижней трети бедренной кости)
Осложнение подострого течения (патологический перелом с формирующимся ложным суставом)
Признаком перехода острого процесса в хронический является нарастание пролиферативного оссифицирующего процесса и формирование местной патологической структуры:
Четкие очаги деструкции с множественными секвестрами
Секвестральная коробка при больших секвестрах
Утолщение надкостницы, сливающейся с кортикальным слоем
Сужение и облитерация костномозгового канала
Увеличение поперечника кости
Острый гематогенный остеомиелит большеберцовой кости справа (переход подострого течения в хроническое)
Острый гематогенный остеомиелит большеберцовой кости справа (переход подострого течения в хроническое)
Острый гематогенный остеомиелит лучевой кости (переход в хроническую стадию)
Период ремиссии:
состояние больного вполне удовлетворительное, могут быть ломящие боли в пораженной конечности после физической нагрузке или при изменении погоды, свищ закрыт, кожа над ним истончена, рубцово изменена, температура тела не меняется
при лабораторной диагностике характерных изменений нет, может быть анемия токсического генеза
Хронический остеомиелит
Период обострения:
состояние больного ухудшается, повышается температура тела (может быть гектической), появляются постоянные боли в пораженной конечности, усиливаются при нагрузке
местно появляется инфильтрация мягких тканей, гиперемия, отек, увеличение объема конечности, гнойное отделяемое из свища
характерные для воспалительного процесса изменения в ОАК, биохимическом анализе
Диагностика
Данные изучения анамнеза заболевания
Лабораторная диагностика (ОАК, биохимия крови, бак. посевы отделяемого из свища)
Инструментальная диагностика (рентгенография, фистулография)
Лечение
Лечение хронического остеомиелита предполагает:
Санацию очага воспаления – секвестрнекрэктомия, физиолечение, ЛФК, массаж
Комплексное лечение, направленное на дезинтоксикацию, повышение резистентности организма (иммуностимуляция, витаминотерапия), стимуляцию процессов репарации и регенерации
Остеомиелит - гнойно-некротический процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый пиогенными (производящими гной) бактериями или микобактериями.
Этиология: Гематогенный остеомиелит вызывается гноеродными микроба-ми: стафилококком в 60-80 %, стрептококком в 5-30 %, грамотрицательными бактериями (протей, синегнойная палочка и др.), неклостридиальными анаэробами, смешанной флорой в 10-15 %.
По этиологическому признаку: неспецифический (вызывается гноеродными микробами); специфический (туберкулезный, сифилитический, лепрозный, бруцеллезный).
В зависимости от путей проникновения инфекции: гематогенный; негематогенный (вторичный); травматический; огнестрельный (разновидность травматического); остеомиелит, возникающий при переходе воспаления на кость с прилегающих тканей или органов.
По клиническому течению: острый; хронический.
Формы острого остеомиелита по Т. Н. Краснобаеву (1939): токсическая; септикопиемическая;
Хронический остеомиелит: хронический остеомиелит как исход острого; первично-хронический остеомиелит.
Первично-хронический остеомиелит: склерозирующий остеомиелит Гарре; альбуминозный остеомиелит Оллье; абсцесс Броди.
Заболевание или возникает внезапно, или ему предшествует продромальный период, который проявляется легким недомоганием и обычно просматривается. Продромальный период длится от 1 до 4 суток.
При токсической форме остеомиелита температура тела у больного сразу же поднимается до очень высоких цифр (39-40°С) и в отличие от других форм остается на этом уровне до исхода заболевания.
Большинство таких больных погибают в первые 2-3 дня. Ребенок вскоре впадает в бессознательное состояние, временами бредит. Бурных ознобов у таких больных не наблюдается, лицо ребенка гиперемировано, он весь в поту, на коже токсическая экзантема (exanthema — греч. exanthēma высыпание, сыпь). Больной обычно лежит без движений, временами возникают судороги. При самом внимательном об-следовании больного выявить участок болезненности на конечности, как правило, не удается.
Септикопиемическая (тяжелая) форма наблюдается у 40 % больных. В начале заболевания преобладают общие явления, свидетельствующие о тяжелом септическом состоянии больного. Заболевание начинается внезапно резким ознобом с повышением температуры до 39° и выше.
Наблюдается общая слабость, разбитость, головная боль, рвота, сонливость, но сознание ребенок не теряет. Аппетит исчезает, язык обложен, сухой, лицо становится бледным, губы и слизистые оболочки цианотичны, артериальное давление снижено, тоны сердца глухие, пульс частый слабого наполнения и соответствует температуре, дыхание учащено, поверхностное. Печень и селезенка увеличены, болезненны при пальпации.
Мочи мало. В моче белок и цилиндры. Температура в первые дни держится на уровне 39-40°С по мере развития нагноения принимает ремитирующий характер с большими колебаниями на протяжении суток.
В анализе крови изменения значительно больше, чем при молниеносно-токсической форме. Наблюдается выраженный лейкоцитоз, резкий сдвиг формулы влево и появление юных форм лейкоцитов. Быстро развивается анемия.
Характерны жалобы уже в первый день заболевания на острые боли в пораженной конечности. Вследствие рефлекторного сокращения мышц конечность принимает полусогнутое положение. Последующие 1-2 суток изменения выявляются в виде болезненной припухлости мягких тканей, умеренной красноты кожи, отечности, местного повышении температуры. К исходу второго дня заболевания в области поражения формируется субпериостальный абсцесс. В дальнейшем гной перфорирует надкостницу и из глубины достигает подкожной клетчатки. К этому моменту (5-7 сутки) появляется флюктуация. При развитии межмышечной флегмоны состояние больного несколько улучшается.
Лечение: Общее лечение: антибиотикотерапия (внутривенно цефалоспорин, линкомицин и др.) — начинают как можно раньше;
мощная дезинтоксикация — с первых дней заболевания (переливание плазмы и дезинтоксикационных кровезаменителей); иммуностимуляторы и витаминотерпия; гемосорбция.
ГБО — гипербарическая оксигенация.
Эмпирическая антибактериальная терапия остеомиелита:
Острый гематогенный остеомиелит у детей до 6 лет: средства первого ряда — цефуроксим, амоксициллин/клавуланат; альтернативные средства — ампициллин/сульбактам, цефалоспорины III поколения (цефотаксим или цефтриаксон) + оксациллин;
Острый гематогенный остеомиелит у детей старше 6 лет и взрослых: средства первого ряда — оксациллин + гентамицин (нетилмицин), амоксициллин/клавуланат; альтернативные средства — цефуроксим, цефазолин + гентамицин (нетилмицин), линкомицин + гентамицин (нетилмицин), клиндамицин + гентамицин (нетилмицин), фторхинолон (у взрослых) + рифампицин;
Послеоперационный или посттравматический: средства первого ряда — офлоксацин или ципрофлоксацин + линкомицин (или клиндамицин); альтернативные средства — цефепим, ванкомицин + цефалоспорины III—IV поколения или фторхинолон, имипенем, линезолид + цефалоспорины III—IV поколения;
Остеомиелит позвоночника: средства первого ряда — оксациллин или цефалоспорин + аминогликозиды или фторхинолон; альтернативные средства — ципрофлоксацин + рифампицин;
Пациенты, находящиеся на гемодиализе, и наркоманы: средства первого ряда — оксациллин или цефазолин + ципрофлоксацин, либо ванкомицин + ципрофлоксацин;
Пациенты с серповидно-клеточной анемией: средства первого ряда — ципрофлоксацин; альтернативные средства — цефалоспорины III поколения(цефтриаксон или цефотаксим, или цефтазидим, или цефоперазон), цефепим, имипенем.
Местное лечение: покой, иммобилизация конечности гипсовой лангеткой;
хирургическое лечение — на ранних стадиях, когда процесс не вышел за пределы кости, производят их трепанацию (образование отверстий в кости, через которые проводят проточный дренаж), в запущенных случаях, когда образовалась ещё и флегмона мягких тканей вокруг кости, производят, кроме того, и вскрытие гнойника, открытую промывку, вплоть до удаления очага и свищей; физиотерапия (УВЧ, УФО, электрофорез).
Методы диагностики опухолей
Морфологическая диагностика является наиболее достоверным и решающим методом верификации опухолей на тканевом и клеточном уровне, от точности которых зависит последующее лечение и жизнь больного.
Биопсия - микроскопическое исследование прижизненно удаленных кусочков тканей и клеточных элементов. В лечебную практику все шире внедряются срочные биопсии (экспресс-биопсии) - исследование материала во время операции.
Благодаря волоконной оптике эндоскопическая техника в конце этого столетия получила широкое применение. Преимуществом последних методов является возможность осмотра как непосредственного, так и посредством видеозаписи, взятия материала для морфологического исследования, а также выполнения операций, проведения целенаправленных терапевтических и других воздействий.
Рентгенологические методы до настоящего времени в диагностике опухолевых заболеваний сохраняют одно из ведущих мест. Мало того, методы комплексного рентгенологического обследования определенных контингентов населения, больных с опухолями или с подозрением на опухоль различных органов и систем получили дальнейшее развитие.
Компьютерная томография (КТ) основывается, с одной стороны, на различном поглощении рентгеновских лучей в разных тканях тела, а с другой, - на количественной оценке степени этого поглощения. Рентгеновское излучение после прохождения тела регистрируется не на пленке, а сцинтиляционным детектором. Сигналы от детектора в цифровой форме накапливаются и обрабатываются в памяти компьютера по специальной программе. Самые совершенные аппараты имеют до 2000 детекторов, зафиксированных в одном положении по кругу тоннеля. экспозиция составляет 1-3 сек. Полученные данные выводятся на экран в виде изображения. По сравнению с обычной рентгенограммой, отображающей только продольное сечение, компьютерная томограмма показывает и поперечное сечение. В процессе обследования больной автоматически перемещается по тоннелю.
ЯДЕРНЫЙ МАГНИТНЫЙ РЕЗОНАНС
Ядерный магнитный резонанс (ЯМР) - новейший, неинвазивный метод получения изображения. Метод основан на магнетизме и свойствах ядер атомов водорода в специальном поле менять хаотичную ориентацию на полюсную и проявляться. Различная концентрация ионов водорода в ядрах клеток опухолей и нормальных тканей позволяет их идентифицировать. ЯМР по сравнению с компьютерной томографией дает возможность получения не только поперечных срезов, но и в других плоскостях. Наибольшие преимущества получены при обследовании мозга. Несмотря на отсутствие радиационного влияния, еще нет достаточных данных об отсутствии у ЯМР вредных отдаленных последствий. Вероятно, и технология ЯМР требует дальнейшего совершенствования.
Радионуклидная диагностика основана на избирательном накоплении и выведении органами и тканями радиофармпрепаратов (РФП) в сравнении с их опухолевыми поражениями.
Принципы лечения опухолей.
Для доброкачественных опухолей наиболее распространенный метод лечения - хирургический, а также патогенетическая терапия. Известно, что циркулярная блокада папиллом КРС, особенно в области вымени, а также внутривенное или внутриаортальное введение новокаина оказывают неплохой эффект даже без применения хирургического вмешательства. При этом опухоль в последующем не рецидивирует, в то время как после хирургического вмешательства возможны рецидивы. Показания для операции: нарушение функции пораженного органа (обструкция просвета полого органа, сдавливание сосудисто-нервного пучка и т.д.), наличие вызванного опухолью косметического дефекта, угроза малигнизации доброкачественного очага, предопухолевый характер очага поражения. Удаляют доброкачественную опухоль в пределах здоровых тканей с таким расчетом, чтобы не допустить распространение злокачественной опухоли в случае малигнизации очага, с обязательным соблюдением правил абластики. После операции проводят обязательное гистологическое исследование.
Злокачественное новообразование требует к себе более сложные методы лечения. Хирургическое лечение здесь направлено не только на удаление самого опухолевого очага, но и на удаление зоны регионарного метастазирования опухоли. Кроме того необходимо сочетать несколько способов лечения для достижения наилучшего эффекта.
Комбинированный - это такой метод лечения, в который входят помимо радикального хирургического другие методы воздействия на опухолевый очаг в местно-регионарной зоне поражения.
Сочетанный метод - предусматривает 2 и более однотипных действия на опухолевый очаг.
Комплексное лечение - это такой вид терапии, в который входят 2 и более разнородных воздействий на опухолевый очаг, при этом обязательным является один из методов, уничтожающий опухолевые клетки в кровяном русле или осевшие в тканях за пределами местно-регионарной зоны.
Предраковые заболевания.
Предрак - врождённые или приобретённые изменения тканей, способствующие возникновению злокачественных новообразований. Для многих опухолей такие состояния не определены, что создаёт определённые трудности в организации профилактических мероприятий.
Виды: Предраковые заболевания кожи, щитовидной железы, молочной железы, матки, яичников, желудка, печени, поджелудочной железы, кишечника, костей, почек, мочевого пузыря, предстательной железы.
Выделяют четыре последовательные фазы развития рака:
I — факультативные предраковые заболевания;
II — облигатные предраковые заболевания;
III — прединвазивный рак или carcinoma in situ;
IV — ранний инвазивный рак.
Дата добавления: 2018-06-01 ; просмотров: 1929 ;
Травматический остеомиелит – это гнойный воспалительный процесс, затрагивающий все части костной ткани. Он развивается в результате механических повреждений. Обычно возникновение патологии объясняется проникновением в рану золотистого стафилококка. Это происходит во время получения травм, хирургического вмешательства и наложения повязок. Болезнь может иметь как острый, так и хронический характер.
Какие повреждения способствуют развитию недуга?
Травматический остеомиелит является одним из самых серьезных последствий травм.
Однако не всякое воздействие приводит к его возникновению. Недуг развивается в результате повреждений костной ткани, которые имеют открытый характер. Он также наблюдается после операций. Хотя хирургические вмешательства редко способствуют возникновению болезни. Травматический остеомиелит после подобных процедур развивается только в трех процентах случаев. Вероятность появления патологии одинакова для индивидов любой половой принадлежности и возрастной категории.
Факторы, повышающие риск возникновения болезни
К обстоятельствам, которые увеличивают шансы на развитие травматического остеомиелита, относятся:
- Наличие тяжелых травм костей с повреждением большого количества мягких тканей.
- Плохая или слишком поздняя обработка и дезинфекция поверхности ран.
- Ослабленная иммунная система.
- Злоупотребление алкогольными напитками, наркотическая зависимость.
- Наличие у пациента серповидноклеточной анемии.
- Истощение вследствие тяжелых недугов, лучевой терапии, процедур гемодиализа.
Как развивается патологический процесс?
Травматический остеомиелит возникает вследствие воздействия микроорганизмов. Возбудителями недуга чаще всего являются: синегнойная палочка, протей, анаэробные бактерии, стрептококки и стафилококки.
Иногда инфекция развивается в результате влияния нескольких видов микробов. Они могут проникнуть в организм контактным способом или через кровь. Точные причины появления патологии пока не известны. Однако есть несколько гипотез. О них рассказывается в следующем разделе.
Теории, объясняющие причины развития инфекции
Некоторые ученые полагают, что главным фактором возникновения болезни являются особенности сосудов, находящихся в костной ткани. К ним относится широкая и петлеобразная сеть капилляров, замедленная циркуляция крови.
Другие специалисты объясняют причину данного недуга немного по-другому. Они считают, что травматический остеомиелит появляется вследствие закупорки сосудов костной ткани из-за деятельности микробов. По мнению этих ученых, именно возбудители патологии провоцируют некрозы и воспаление в области пораженного участка.
Существует еще одна гипотеза. Она заключается в том, что в организме пациентов присутствует инфекция латентного характера, которая обостряется под влиянием внешних факторов (длительного пребывания на холоде, механических повреждений).
И, наконец, есть теория, которую называют нервно-рефлекторной. По мнению ученых, которые разработали такую гипотезу, болезнь развивается из-за спазма сосудов и недостаточного кровоснабжения тканей.
Все указанные утверждения являются лишь вероятными объяснениями происхождения недуга. Однако можно утверждать, что воспалительный процесс возникает на фоне воздействия многих факторов. Поэтому данные теории как бы дополняют друг друга.
Типы недуга
Существует несколько форм травматического остеомиелита. Классификация включает в себя такие разновидности:
- Острое воспаление. Оно подразделяется на токсический, местный (легкий) и тяжелый тип.
- Хроническая форма патологии. Иногда является следствием острого протекания недуга.
- Огнестрельная разновидность.
- Гематогенный тип.
- Вторичная форма.
Признаки инфекции
Специалисты уделяют много внимания внешним проявлениям травматического остеомиелита. Для диагностики и лечения они чрезвычайно важны. Симптоматика недуга ярко выражена. У пациента наблюдается резкий подъем температуры, чувство разбитости.
Пораженный участок имеет ярко-красный оттенок, сильно отекает, прикосновение к его поверхности провоцирует дискомфорт. Происходит истечение гноя из раны. Если осуществляется удаление жидкости из тканей, на месте повреждения образуется фистула, которая плохо заживает. Лабораторные анализы указывают на увеличение количества белых кровяных телец. У пациента также присутствуют признаки анемии.
Хронический тип патологии
Такая форма нередко является следствием уменьшения острого процесса воспаления в районе мягких тканей.
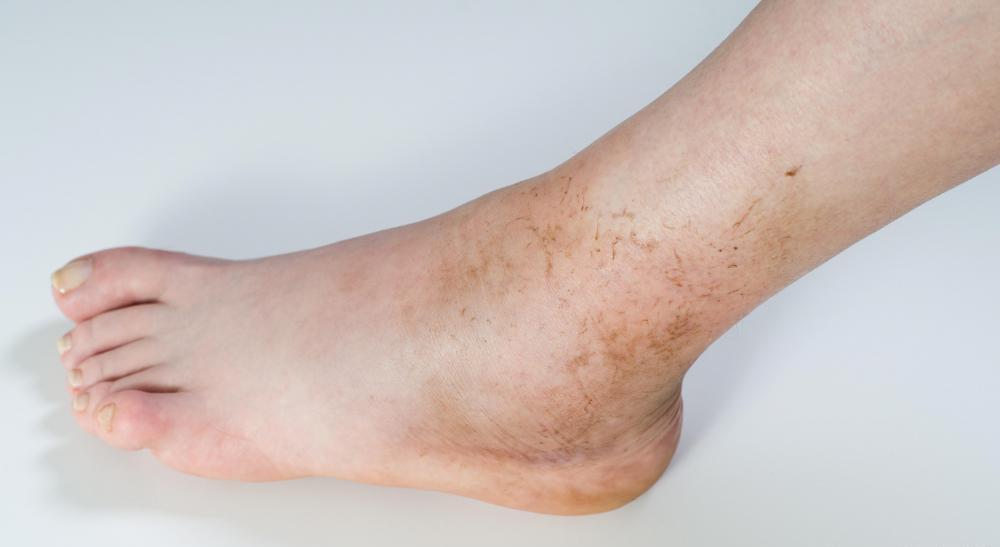
На поверхности кожных покровов или слизистых образуется фистула. Ее появление сопровождается истечением гноя. При хроническом травматическом остеомиелите возможно периодическое ухудшение состояния пациента. Оно характеризуется формированием нарывов в области пораженного участка.
Выявление патологии
Как определить наличие недуга? При травматическом остеомиелите диагностика осуществляется, прежде всего, на основании внешних признаков. Это объясняется тем, что на рентгеновском снимке характерные изменения можно заметить только через 30 суток после начала болезни. В процессе данного исследования обнаруживаются участки сужения каналов спинного мозга, очаги разрушения костной ткани и полости. Еще одним методом, при помощи которого выявляют патологию, является томография. При травматическом остеомиелите дифференциальная диагностика с различными новообразованиями очень важна. Для ее осуществления проводятся лабораторные анализы и осмотр пациента. В костной ткани у человека с данной патологией присутствует гной, в крови обнаруживается повышенное число лейкоцитов.
Припухлость и дискомфорт в области пораженного участка, красный оттенок кожных покровов также указывают на наличие недуга.
Методы терапии
При травматическом остеомиелите лечение включает в себя следующие медицинские мероприятия:
- Употребление антибиотиков ("Линкомицина", "Клафорана"). Подбор медикаментов осуществляется после определения типа микроба, который спровоцировал процесс воспаления.
- Процедуры, направленные на удаление токсинов из тканей и клеток тела. К подобным мероприятиям относится введение специальных растворов (например, "Гемодеза"), очистка крови при помощи лазера, сорбентов и ультрафиолетового излучения.
- Прием средств, улучшающих сопротивляемость организма ("Декариса", "Тималина").
- Употребление медикаментов, оказывающих противовоспалительное и обезболивающее действие ("Анальгина", "Аспирина").

Если нарушена работа миокарда, специалисты применяют препараты с мочегонным эффектом, гликозиды.
Хирургическое вмешательство
При остром типе патологии операцию проводят в исключительных случаях. С процессом воспаления обычно удается справиться на начальном этапе при помощи других методов. Однако если положительного эффекта от лечения не удается достичь на протяжении нескольких суток, необходимо хирургическое вмешательство. Оно заключается в осуществлении трепанации ткани пораженной кости и проведении дренирования для очистки пораженного участка от жидкости. После операции необходимо обрабатывать рану обеззараживающими средствами.
Если остеомиелит протекает в хронической форме, нужно поместить внутрь фистул специальные растворы, а также произвести иссечение. Затем удаляют пораженные участки костной ткани. На завершающем этапе хирургического вмешательства также осуществляют удаление жидкости (дренирование). Рану нужно периодически обрабатывать при помощи обеззараживающих средств.
Пораженной части тела обеспечивают полный покой. Пациенту необходимо употреблять антибиотики. Дальнейшая терапия заключается в осуществлении физиопроцедур (лечение при помощи электромагнитных полей, компрессов). Больным прописывают витаминные добавки, ЛФК.
Чтобы не допустить развитие патологии, следует своевременно и тщательно обеззараживать поверхность раны, обеспечивать покой пораженному участку тела. По необходимости накладывать чистые повязки.
Кроме того, нужно употреблять назначенные доктором препараты для борьбы с микробами.
Читайте также:


