Артроз тлс что такое
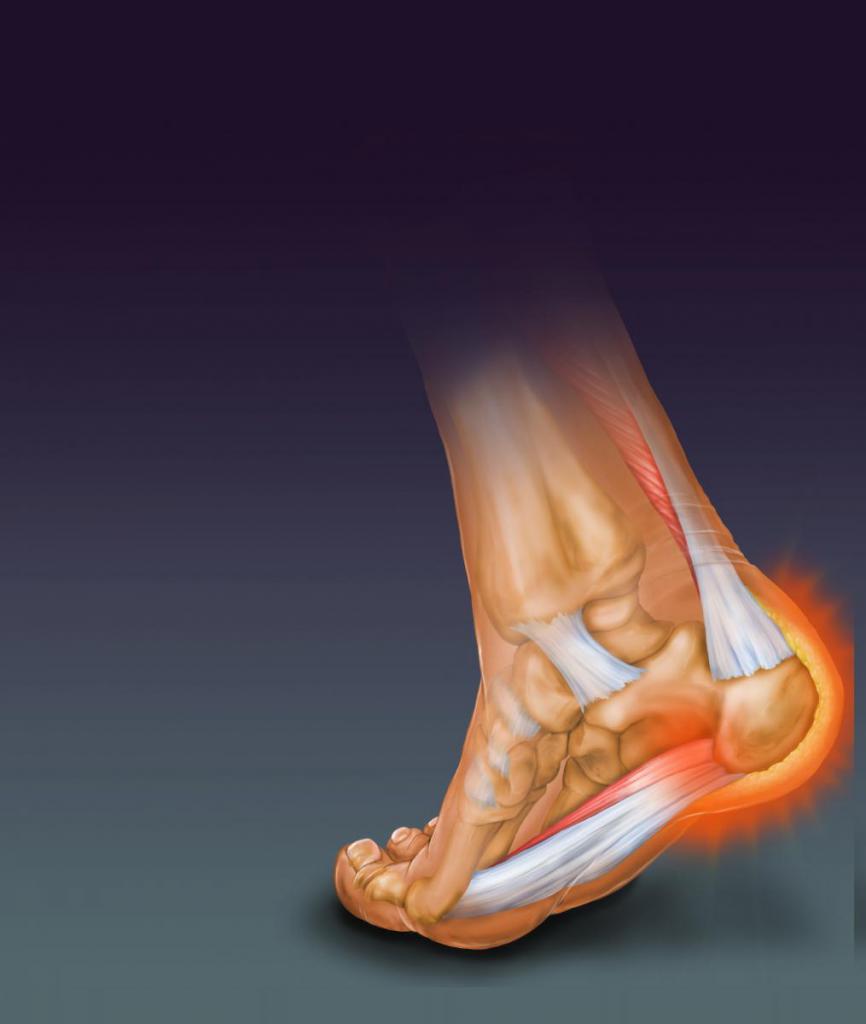
В стопе человека насчитывается 26 костей, имеется 3 отдела – плюсна, предплюсна и пяточная кость. В предплюсне находится таранная кость, с которой соединены малая и большая берцовые кости голени и 3 кости среднего предплюсневого отдела – ладьевидная, кубовидная и пяточная. Таранная кость является подобием мениска между стопой и голенью. Суставы ее очень важны для биомеханики стопы в целом, они равномерно распределяют нагрузку между передним и задним отделами стопы.
Таранно-пяточно-ладьевидный (его чаще называют таранно-ладьевидный) сустав и подтаранный – самые подвижные суставы стопы, они отвечают за вращение и отведение-приведение стопы. Таранно-пяточный сустав имеет шаровидную форму и соединяется с подтаранным суставом. Прочность обеспечивается широкой таранно-пяточной связкой.
Обратите внимание. На таранно-ладьевидный сустав (ТЛС) приходится наибольшая нагрузка. Таранная кость создает боковую устойчивость, но основное напряжение приходится на внутреннюю часть стопы. При неравномерности нагрузки на стопу она деформируется, и развивается артроз таранно-ладьевидного сустава стопы.
Причины развития артроза сустава
Основная функция стопы – поддержание вертикального положения тела, и ширина стопы определяется его ростом. Несоответствие этих отношений также вызывает артроз ТЛС. Патология часто развивается после 20 лет. А после 55 лет у 80 % людей возникают артроз и остеоартроз таранно-ладьевидного сустава.
Артроз данного сустава стоит на 2 месте среди патологий стопы.
Каждый человек в течение своей жизни получал травму голеностопа, но если она становится систематической, то артроз развивается в таранно-ладьевидном суставе.
Часто после получения образования и устройства на работу человек становится заложником гиподинамии и набирает вес. Это провоцирующие факторы артроза.
К факторам-провокаторам можно отнести и любые воспалительные патологии конечностей: артриты, хронические тендиниты, полиартрит. Кроме заболеваний, повлиять на развитие патологии могут тесная, узкая модельная обувь, высокий каблук, лишний вес, работа с длительным пребыванием на ногах, частое переохлаждение ног.
К группе риска относятся балерины, спортсмены и танцоры. С возрастом ткани стареют, суставные поверхности изнашиваются, нарушается метаболизм, набирается букет других заболеваний.
К артрозу таранно-пяточно-ладьевидного сустава приводят и плоскостопие, и дегенеративные изменения хрящевой ткани и сухожилий (врожденные и приобретенные), и аутоиммунные патологии также плохо влияют на суставы.
При генетической предрасположенности может быть нарушен синтез коллагена, дефекты хряща. Немалую роль может играть и нарушенное питание с дефицитом витаминов и минералов.
Классификация
В зависимости от тяжести деформации, выделяют З степени выраженности артроза ТЛС. Артроз бывает врожденным и приобретенным. Первый вариант развивается на фоне врожденных дефектов суставов и костей. Второй – чаще всего осложнение после переломов или операции (при этом происходит нарушение сращивания костных тканей).
Симптоматика
Основными общими признаками патологии являются: отек стопы и лодыжек, воспалительно-болевой синдром, миалгии. Рассмотрим каждую стадию в отдельности.
1 степень изменений
Артроз таранно-ладьевидного сустава 1 степени - это первичная стадия патологии, при которой боль отсутствует в состоянии покоя. Незначительная болезненность в районе пятки отмечается после длительной физической нагрузки, а также большого расстояния, преодоленного пешком.
Боль проходит после кратковременного отдыха. Это первые признаки заболевания в виде дискомфорта после длительных прогулок, которые нельзя игнорировать.
При артрозе таранно-ладьевидного сустава 1 степени хрящ начинает трескаться, истончаться, высыхает, но внутри суставной сумки. Снижаются амортизационные способности и микроциркуляция, эластичность уменьшается.
Такой хрящ не выполняет амортизацию между костями, происходит сужение суставной щели. Ноги быстро утомляются, периодически возникает боль при нагрузке в пяточной области. Суставная щель только в начале своего сужения. Хотя боль и слабая, она сопровождается воспалением.
Лечение остеоартроза таранно-ладьевидных суставов 1 степени успешно при раннем обращении к врачу и осложнений не дает.
2 степень деформации
При артрозе таранно-ладьевидного сустава 2 стадии боль становится средней интенсивности, и для ее ликвидации нужен длительный отдых. Стопа внешне отечная, и при надавливании появляется боль. Артроз таранно-ладьевидного сустава 2 степени уже протекает с деформацией стопы и ограничением ее подвижности.
Третья стадия наиболее опасна – это острый артроз. Боль становится постоянной, хрящевые ткани разрушаются практически полностью, движения суставом практически невозможны.
При артрозе таранно-ладьевидного сустава 2 степени плотность костей повышается, и по краям начинают расти остеофиты. Щель сужена заметно. Стопа деформируется и при движениях сильно болит.
Характерной чертой становится походка больного: его стопа при ходьбе выворачивается во внутреннюю сторону. Ходьба причиняет боль, присутствует постоянный хруст и отечность пораженной области.
Остеоартроз таранно-ладьевидного сустава 2 степени имеет уже более выраженный, но терпимый болевой синдром.
3 степень деформации
Третья стадия наиболее опасна. Боль становится постоянной, она иррадиирует в колено и разлита по все стопе. Хрящевые ткани разрушаются практически полностью, движения суставом невозможны.
На 3 стадии суставная щель практически отсутствует, шпоры укрупнены так, что просвечивают через кожу. Стопа деформируется, под большим пальцем натоптыш становится застарелым и плотным. Сам палец обездвижен.
Последствия артроза ТЛС
В запущенных случаях происходит вовлечение в воспаление других суставов стопы, амортизация ослабевает, и нагрузка на крупные суставы ног увеличивается.
Мышцы слабеют и атрофируются. Они могут травмироваться остеофитами. Стопа деформируется настолько, что сложно подобрать обувь, постоянная боль вызывает хромоту. Поэтому артроз ТЛС даже 1 и 2 степени становится основанием для негодности к службе в армии.
Методы диагностики
Из визуальных признаков можно отметить изменения походки - пациент при ходьбе щадит заднюю часть стопы из-за болей.
На рентгенографии можно увидеть все стадии изменений при артрозе.
Артроскопия помогает исследовать состояние хряща и сухожилий. Эта операция без разрезов проводится тогда, когда другие методы исследования не дали точных результатов.
КТ дает послойные изображения тканей сустава. МРТ используется для выявления любых патологий сустава.
Лечение
В основе лечения артроза таранно-ладьевидного сустава лежит комплексная терапия, сочетающая консервативное и хирургическое лечение. Консервативное состоит из медикаментозного и альтернативного лечения.
Медикаментозная терапия
Лечение зависит от стадии артроза и причин. Заключается в приеме нестероидных препаратов. Их назначают на 2 недели.
В подострой стадии и в ремиссии НПВП не применяют. Использование гормональных средств производится строго по показаниям. Для снижения боли назначают анальгетики.
На 1–2 стадии рекомендован прием хондропротекторов. Многими исследованиями эффект от этих средств не доказан полностью.
Для улучшения кровотока показаны препараты, улучшающие микроциркуляцию, ангиопротекторы. При мышечных спазмах назначают миорелаксанты. Вспомогательно используют мази, гели с раздражающим, согревающим, противовоспалительным эффектом.
Инъекционная терапия

Лечение введением лекарств в зону дистрофии эффективно при артрозах 1 и 2 степени. Для снятия воспаления в тяжелых случаях применяют введение ГКС (глюкокортикоидов) и гиалуроновой кислоты внутрь сустава или в околосуставные ткани.
Гиалуроновая кислота по составу схожа с суставной жидкостью, которая играет роль смазки и амортизирует нагрузки на сустав, распределяя их равномерно. При дистрофических процессах ее объем уменьшается, появляется боль из-за трения суставных поверхностей между собой.
Помогает в лечении артрозов и ношение специализированных ортопедических приспособлений, помогающих временно фиксировать сустав и разгружая его.
Правильное питание – один из компонентов комплексного адекватного лечения артрозов. Почему это важно? Потому что правильное питание поможет нормализовать вес и уменьшить нагрузку на суставы, при этом нормализуется обмен веществ из-за снижения уровня вредных продуктов и увеличения полезных.
Из продуктов необходимо выбирать те, что содержат коллаген, серу и селен. Это кирпичики для построения хрящей:
- холодец, желе, заливное;
- льняное масло и орехи;
- лук, чеснок, морепродукты, курятина, телятина;
- крупы без усиленной термообработки.
Хирургическое лечение
Артродез ТЛС проводят при неэффективности консервативного лечения, когда сохраняется стойкая боль и наблюдаются признаки инвалидности или наступила потеря опорной функции.
Артродез – искусственный аналог анкилоза сустава. В ходе операции под общим наркозом поврежденный хрящ полностью удаляют и поверхности сочленяющихся костей плотно фиксируют.
После срастания трения и боли уже не будет. На снимке рентгена они будут давать одну сплошную линию.
Для ускорения срастания применяют сдавливание концов сустава специальным аппаратом.
Время операции от 2 и более часов. Операция будет считаться успешной, только если:
- конечности по длине остались одинаковыми;
- боли нет при ходьбе не меньше, чем на 4 км;
- есть возможность носить обычную обувь.
Немедикаментозная терапия
Важнейшие составляющие лечения - ЛФК и гимнастика. Их следует выполнять пожизненно. Перерывы допустимы только на время обострений.
- уменьшают нагрузку на больной сустав;
- укрепят мышцы, повысят прочность связок;
- предупредят развитие контрактур.
Очень полезно массажировать стопы после гимнастики самому. Также показано плавание.
Физиотерапия

Эти методы используют только в ремиссии и вне обострений. Они помогают снять боль и воспаление.
- УВЧ;
- лазерную и магнитотерапию;
- электрофорез;
- парафино- и грязелечение;
- целебные ванны.
Проводят процедуры курсами.
Из нетрадиционной медицины применяют: гирудо-, фито- и апитерапию, иглоукалывание.
Профилактика
Регулярные, но умеренные нагрузки – первое условие профилактики. Только работа самого сустава предохранит его от дальнейшей деформации, укрепит и создаст мышечный корсет, улучшит кровообращение в пораженной зоне. При появлении даже незначительных проявлений артроза таранно-ладьевидных суставов обращаться к врачу обязательно необходимо для обследования.
Нужно исключить возможности травм и переохлаждения, сбалансировать питание без злоупотребления жирными мясными продуктами, нормализовать вес, носить удобную обувь. Планирование дня должно быть таким, чтобы ноги отдыхали по несколько раз в день. Следует своевременно лечить воспалительные заболевания стоп.
Человеческая стопа обладает сложной анатомией и состоит из двух с половиной десятков преимущественно мелких косточек, соединенных между собой суставами. Одной из наиболее крупных костей стопы является таранная, образующая суставные сочленения с пятью другими костями. На эти суставы ложится большая нагрузка: они ответственны за распределение веса тела при движении между задним и передним отделами стопы. Самыми активными из них являются два сочленения. Подтаранный сустав образован эпифизами пяточной и таранной костей.
Артроз подтаранного сустава, как правило, является посттравматическим заболеванием. Таранно-пяточно-ладьевидный сустав вместе с предыдущим отвечает за вращение, оттягивание стопы вверх и оттопыривание вниз. Артроз таранно-ладьевидного сустава (ТЛС) имеет более разнообразный спектр причин. Если пациент игнорирует обращение к доктору, начинается деформация ступни с образованием характерной шишки.

Ладьевидная кость и суставное соединение в здоровом состоянии на рентгене
Общая характеристика
Высокая подвижность ТЛС, обусловленная его шарообразной формой, и постоянное участие в распределении нагрузки между разными отделами создает предпосылки для подверженности травмам и дегенеративным изменениям, а также возникновению микротрещин в мышцах и разрыву связок. Это цена, которую человек вынужден платить за эволюционное развитие способности к прямохождению. По международному классификатору МКБ-10 поражение данного сустава входит в группу, которой присвоен код М19.8.
Какая категория присваивается призывникам с артрозом ТЛС
Юношей призывного возраста волнует вопрос, как артроз таранно-пяточного сустава влияет на годность к военной службе. В зависимости от стадии заболевания в военном билете указываются следующие категории:
- Б (ограниченная годность) — при артрозе ТЛС 1 и 2 степени без плоскостопия.
- В (не направляется на службу в мирное время) — если артроз ранних степеней совмещается с плоскостопием, а также при 3 и 4 стадиях.
- Г (не годен временно до окончания реабилитационного периода) — при хирургическом лечении.
Данная классификация распространяется и на дегенеративные заболевания других суставов ноги, например колена. При прохождении ВВК призывнику следует принести рентгенографическое исследование и заключение врача для подтверждения диагноза.

Дегенеративно измененный таранный сустав (артродез) на рентгене
Причины развития артроза сустава
Артрозы стопы в целом являются типичной возрастной патологией, на становление которой влияют такие факторы, как:
- изнашивание хряща в результате постоянных неравномерных или чрезмерных нагрузок;
- замедление обмена веществ в организме в целом и околосуставных тканях в частности;
- избыточный вес;
- ухудшение кровообращения в ступнях, вызванное сидячим образом жизни.
Однако в некоторых случаях разрушение сустава не является следствием происходящих в организме возрастных изменений. К обстоятельствам, провоцирующим недуг в таких ситуациях, относятся:
- Ревматоидные артриты, полиартриты и другие аутоиммунные заболевания.
- Воспалительные заболевания мускулатуры и связочно-сухожильного аппарата.
- Деформации различных костей стопы как врожденного, так и приобретенного характера, в том числе плоскостопие. Часто развиваются и другие заболевания опорно-двигательного аппарата.
- Травмы, в том числе закрытые (вывихи, ушибы, закрытые переломы), особенно при неправильном срастании.
- Генетический фактор — дефицит синтеза коллагенового волокна.
- Факторы образа жизни ( увлечение обувью на каблуках и профессии, связанные с постоянными нагрузками на суставы стопы).

Так выглядит ступня левой ноги, пораженная деформирующим артрозом второй стадии
Симптомы патологии
Развитие артроза ТЛС проходит три стадии, каждая из которых характеризуется определенными симптоматическими проявлениями:
- На первой стадии боль в суставе проявляется только после продолжительных нагрузок, например долгой ходьбы или напряженного рабочего дня. Обычно пациент не видит в этом симптоме какой-либо проблемы, рассматривая его как естественное проявление переутомления. После отдыха болевые ощущения исчезают.
- При артрозе 2 степени возникает более серьезная симптоматика. Ткань хряща теряет эластичность, становится плотной, начинает сужаться расстояние между гиалиновыми прокладками. Для возникновения болевого синдрома теперь требуется меньшая нагрузка, а для восстановления – более продолжительный отдых. Боль становится сильнее при ощупывании места локализации. Иногда обнаруживает себя снижение подвижности.
- На третьей стадии имеют место сильные боли, перетягивающие внимание пациента на себя и не проходящие даже в покое. Свод стопы деформируется, большой палец оттопыривается вниз. На рентгеновском снимке обнаруживается почти полное отсутствие щели между поверхностями и сильно выраженная деструкция гиалинового хряща. Иногда боль может иррадиировать в пальцы.

Кости, образующие рассматриваемое сочленение, на манекене
Методы диагностики
Артроз ТЛС может быть диагностирован во время осмотра у артролога. Врач проводит анамнестическую беседу, пальпацию места патологии, исследует наличие визуальных признаков – характерных проявлений деформации стопы, переноса веса на переднюю часть ступни во время ходьбы. Чтобы надежно отграничить патологию от подагры или травмы, пациенту назначают аппаратные способы диагностики: рентген стопы, компьютерную томографию, магнитно-резонансную томографию.
Методы лечения
Лечебные мероприятия при данной патологии зависят от степени выраженности и характера повреждения хряща, эпифизов и прилежащих мягких тканей. На начальных стадиях на сустав воздействуют консервативными методами. При деформации стопы, сопряженной с сильными болями, применяется хирургическое вмешательство.
К мероприятиям консервативной терапии относятся:
- Прием нестероидных противовоспалительных препаратов (в комплексе с анальгетиками при выраженном болевом синдроме).
- Пероральный прием и инъекции хондропротекторов – препаратов, улучшающих местный обмен веществ и поставляющих строительный материал для выработки хрящевой ткани.
- Использование инъекций глюкокортикостероидных гормонов.
- Вне стадии обострения показаны также лечебная гимнастика, массаж для улучшения обменных процессов и кровообращения и физиотерапевтические процедуры (электрофорез с хондропротекторами, лечение лазером, аппликации с парафином).
Помимо этого, больному необходима забота об образе жизни: снижение веса в случае необходимости, приобретение предписанной врачом ортопедической обуви, отказ от занятий бегом и силовых нагрузок.
Хирургическое вмешательство идет в ход на последней стадии заболевания. Его суть состоит в удалении поврежденных фрагментов хряща и остеофитов.
Возможные осложнения при лечении
На фоне консервативного лечения могут возникать следующие явления:
- снижение подвижности сустава;
- изменение походки, возникновение хромоты;
- перекидывание дистрофического процесса на кости;
- боль, отдающая в другие суставы.
После проведения операции могут дать о себе знать такие явления, как:
- Внедрение инфекционного агента. Для профилактики инициируемого им воспаления больной несколько дней после операции получает антибиотики.
- Аллергическая реакция на наркоз.
- Возникновение тромба в сосуде.
- Неправильное срастание сустава.
- Продолжительное формирование слоя надкостницы.
- Боль, охватывающая прилежащие к суставу области.
Послеоперационная реабилитация
Первые несколько дней после оперативного вмешательства больной соблюдает постельный режим, а его нога для предупреждения развития отека находится на возвышении и фиксируется шиной. Через две недели шину снимают, а ногу фиксируют повязкой. Больной продолжает соблюдать постельный режим, но 2-3 раза в день проводятся прогулки по комнате с использованием костылей и в сопровождении медперсонала.
По прошествии двух месяцев делается контрольный рентгеновский снимок. При удачном сращении повязку меняют на ортопедическую обувь. Теперь пациенту прописывается курс лечебной физкультуры. Раз в месяц его продолжают отправлять на рентген. Если работа больного не связана с постоянным стоянием или значительными физическими нагрузками, через три месяца после операции он может приступать к профессиональной деятельности.
Таранно-ладьевидный сустав (ТЛС) имеет шаровидную форму, за счет которой обеспечивается сочленение с подтаранным суставом. Спереди образуется суставными поверхностями таранной и ладьевидной кости, снизу пяточной. Фиксируется таранно-пяточной и пяточно-ладьевидной связками.
Во время движений основная нагрузка приходится на внутреннюю часть ступни. Повреждения данного сустава различного характера способны спровоцировать развитие артроза, болезни позвоночника.
Причины артроза и факторы риска

Артроз (остеоартроз) ─ это хроническое дегенеративное заболевание суставов стопы, сопровождающееся медленным разрушением хрящевой ткани, постепенным образованием костных наростов.
Дистрофические изменения, происходящие на фоне болезни, доставляют боль и снижают двигательную активность человека.
Хрящ относится к разновидности соединительной ткани, состоит из клеток хондроцитов. Покрывая суставные поверхности, является промежуточным слоем между костями. За счет своей эластичности и упругости выступает в виде амортизатора при движении. Также содержит синовиальную жидкость, выполняющую роль смазки, предотвращая трение и повреждение суставов.
Ткань хряща регенерируется, но ее восстановлению препятствует артроз. Причины, способствующие возникновению болезни:
- травмы голеностопного сустава;
- нарушение обмена веществ;
- наследственность;
- врожденные патологии;
- избыточный вес;
- сбой в эндокринной системе;
- плоскостопие;
- обувь с узкой колодкой и высоким каблуком;
- частые переохлаждения.
Деформирующий артроз таранно-ладьевидного сустава может развиться у каждого, независимо от пола и возраста.
В группу риска входят наиболее предрасположенные к данному заболеванию:
- лица, профессиональная деятельность которых связана с тяжелым физическим трудом и пребыванием долгое время на ногах;
- спортсмены, получающие многочисленные травмы;
- люди преклонного возраста, страдающие ломкостью костей.
Классификация и симптомы

Учитывая международные стандарты классификаций опорно-двигательных заболеваний, представленная патология представлена первой, второй и третьей степенями.
Артроз таранно-ладьевидного сустава 1 степени ─ появляются жалобы на повышенную утомляемость, внешне отмечают незначительную отечность. После физических нагрузок ощущается боль в области стопы, проходящая во время отдыха.
II стадия артроза ─ визуально и пальпаторно определяется воспалительный процесс. Формируются остеофиты, что приводит к деформации сустава и снижению его подвижности. Наблюдаются выраженные болевые ощущения при ходьбе по неравномерным поверхностям.
III стадия артроза ─ воспаление сустава приобретает хроническую форму. Происходит полное разрушение хряща и замещение его костными образованиями.
Сустав увеличивается в размере, нарушается двигательная функция стопы, движения доставляют боль, распространяющуюся до колена.
Диагностика
Патология имеет схожую клиническую картину с некоторыми заболеваниями опорно-двигательного аппарата (подагра, переломы костей). Для уточнения диагноза врач назначает дополнительные обследования.

Первоначально доктор обращает внимание на походку и положение ступни. Больной, пытаясь облегчить боль, переносит нагрузку на наружную часть стопы, от чего возникает хромота. Наличие мозолистых уплотнений на большом пальце также могут свидетельствовать о начальной стадии артроза.
Внешний метод диагностики, проводится после осмотра, позволяет врачу оценить болезненность, отечность, подвижность сустава. Ощущение повышенной температуры в области сустава предполагает воспаление.
Исследование, позволяющее точно определить стадию артроза таранного сустава. Рентгеновские снимки показывают:
- сужение внутрисуставной щели;
- разрастание костной ткани в области сустава;
- дегенеративное состояние хрящевой ткани.
Способы лечения
Комплексный подход включает медикаментозную терапию, физиопроцедуры, занятия ЛФК, ношение ортопедической обуви, соблюдение диеты и рецепты народной медицины. При запущенных случаях показана хирургическая операция.

Лекарственные препараты и способ их применения пациенту назначает врач в индивидуальном порядке ввиду наличия побочных эффектов и противопоказаний.
- Противовоспалительные нестероидные препараты ─ Ибупрофен, Диклофенак, Мелоксикам. Рекомендуют для устранения боли и воспалительного процесса. После приема снижаются мышечные спазмы, улучшается кровоснабжение в суставе. Принимают курсом 7-10 дней.
- Глюкокортикоидные препараты (гормональные) ─ Дипроспан, Гидрокортизон. Внутрь не назначают. Используют только в виде околосуставных или внутрисуставных инъекций для купирования выраженного воспаления.
- Хондропротекторы ─ Алфлутоп, Стопартроз, Терафлекс. Препараты природного происхождения на основе экстракта хрящей животных и рыб. Восстанавливают поврежденную ткань, являются профилактикой ее разрушения. Назначают длительными курсами до полугода.
- Препараты, стимулирующие регионарный кровоток ─ Витамин РР, В3, Ниацин.
Помимо инъекций и таблеток, действующих на весь организм, существует локальная терапия, предполагающая местное использование внутрисуставных уколов (Дипроспан, Остенил), кремов и мазей (Финалгон, Меновазин).
Лечебную физкультуру проводит реабилитолог, в разработке комплекса упражнений учитывают стадию поражения сустава. Главная цель гимнастики при артрозе с необратимыми изменениями стопы – сохранить подвижность неповрежденных участков.
В зависимости от состояния больного во время занятий используются разные гимнастические методики. Хорошие результаты получают от бассейна и йоги.
Общие правила ЛФК:
- вначале прорабатывать здоровые суставы;
- разделить упражнения на активные и пассивные;
- зарядка не должна доставлять боль;
- постепенное увеличение амплитуды в движениях;
- для получения положительного эффекта упражнения следует выполнять систематически.

Физиопроцедуры стимулируют кровоток и процессы регенерации, снижают болевой синдром, предупреждают мышечную контрактуру.
- Электрофорез ─ используют гальванический ток, который самостоятельно оказывает противовоспалительное, обезболивающее и иммуностимулирующее действие. Назначают в комплексе с Лидокаином, витаминами, раствором калия йодида.
- Магнитотерапия ─ после воздействия магнитного поля отмечается уменьшение боли, рассасывание гематом. Не рекомендуют использовать при артрозе в стадии обострения.
- Ультрафонофорез ─ метод заключается в воздействии непрерывных ультразвуковых импульсов на сустав, применяется совместно с лечебными мазями.
- Инфракрасное излучение (фототерапия) ─ под действием световых волн в тканях образуется тепло, стимулирующее процессы регенерации. Процедуру можно делать 2 раза в день.
- Теплолечение ─ распространенный вид физиопроцедур, пользуются разные теплоносителе. Дома применяют водяные грелки, в больнице назначают грязи, парафиновые и озокеритовые аппликации температурой 60-65С⁰.
В лечении артроза важную роль играет массаж стопы. После нескольких проведенных сеансов пациент отмечает уменьшение боли и отека, некоторое облегчение в движении.
Применяют как подготовительный этап в разогреве мышц перед занятиями ЛФК. На первых стадиях артроза регулярные курсы массажа способны приостановить болезнь.

Прогрессирование дегенеративных изменений при артрозе ТЛС неизбежно, при отсутствии лечения на третьей стадии происходит полное отмирание хряща.
Постоянные боли, выраженная деформация стопы и обездвиживание являются показанием для хирургического вмешательства.
- Артродез ─ исход неблагоприятный, т.к. сустав теряет подвижность, современная медицина отказалась от рассматриваемого вида. Процедура заключается в удалении остатков хрящевой ткани, сустав фиксируется в определенном положении, впоследствии происходит сращивание костей ─ анкилоз.
- Артроскопия ─ малотравматичное хирургическое вмешательство, используется в лечебных и диагностических целях. Через разрез в сустав вводят артроскоп, позволяющий увидеть поврежденные участки, хирург их с точностью удаляет. В результате боль уходит, но эффект от операции недолговременный. Рекомендуют пациентам молодого возраста, с артрозом второй степени.
- Эндопротезирование ─ замена сустава на искусственный, который служит до 15 лет в зависимости от материала и прочих параметров. Такой вид операций восстанавливает функцию сустава, и по истечении реабилитационного периода человек возвращается к нормальной жизни.
С разрешения доктора в дополнение к основному лечению применяют методы нетрадиционного врачевания, действие которых направлено на устранение боли и отеков.
- Картофельные компрессы ─ измельчают картофель, вымачивают в воде 50-60С⁰, затем прикладывают на больное место 2 раза в сутки.
- Пихтовое масло ─ предварительно делают согревающий компресс, далее втирают средство в пораженную область.
- Мазь из хмеля и зверобоя ─ перемалывают по 10 г каждой травы, добавляют 50 г вазелинового масла, настаивают сутки, применяют 2 раза в день.
- Чеснок ─ растирают с растительным маслом, полученную массу наносят перед сном и фиксируют повязкой.
Профилактика

Артроз развивается под воздействием внешних и внутренних факторов. Учитывая это, можно предупредить развитие заболевания.
Необходимо соблюдать следующие правила:
- носить удобную обувь, желательно с ортопедическими стельками;
- придерживаться полезного меню, меньше употреблять продукты, способствующие отложению солей;
- при первых подозрения на артроз своевременно обращаться к доктору и лечить заболевание.
Читайте также:


