Бассейн при переломе костей
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
|---|---|---|---|---|---|---|
| « Янв | ||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 |
| 8 | 9 | 10 | 11 | 12 | 13 | 14 |
| 15 | 16 | 17 | 18 | 19 | 20 | 21 |
| 22 | 23 | 24 | 25 | 26 | 27 | 28 |
| 29 | 30 | |||||
Плавание в реабилитации после переломов и травм суставов у детей
Лето – это сезон не только для урожая полезных овощей, фруктов и ягод, но и, к сожалению, урожая травм у детей. Шустрые и подвижные дети, ускользая из-под контроля родителей, лазают по деревьям и гаражам, гоняют на роликах, скейтбордах и велосипеды без средств индивидуальной защиты, получая неизбежные травмы.
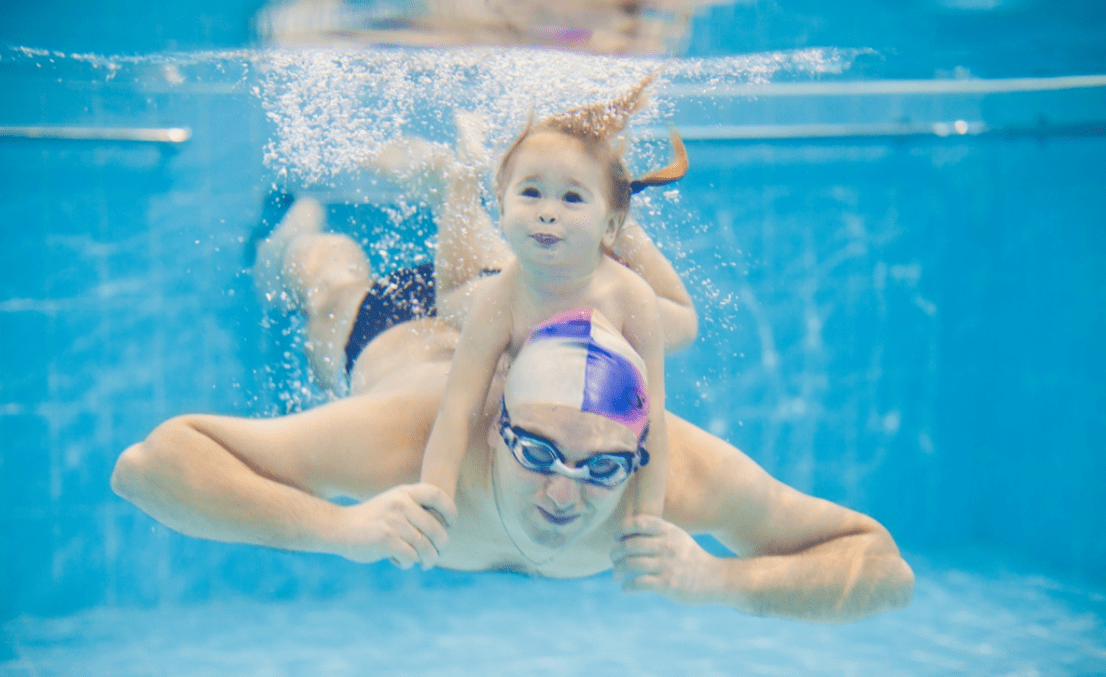
ОСОБЕННОСТИ ТРАВМ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА У ДЕТЕЙ
Кости детей содержат меньшее количество минералов и большее количество коллагеновых волокон по сравнению с костями у взрослых. Хотя сами кости у детей тоньше, но у них толще надкостница, и она лучше снабжается кровью. Эти особенности строения придают детским костям большую эластичность и устойчивость к переломам. У детей они встречаются реже, чем у взрослых при равных по силе воздействиях, и имеют свои характерные особенности:
Быстрая атрофия мышц из за иммобилизации (нахождения конечности в гипсовой повязке без движения): лечение переломов, повреждений связок суставов подразумевает иммобилизацию двух смежных с местом повреждения суставов на 3-5 недель. При сложных переломах возможно применение аппарата Илизарова, который может оставаться на поврежденной конечности на срок от одного до нескольких месяцев (до 10 месяцев при сложных оскольчатых переломах костей голени).
Длительная неподвижность конечности может привести к атрофии мышц. Неподвижность мышц или повреждения суставов могут привести к миогенным, артрогенным или иммобилизационным контрактурам, заключающимся в ограничении, затруднении и болезненности движений в суставе.
ВОДНАЯ РЕАБИЛИТАЦИЯ ПОСЛЕ ТРАВМ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Хорошая новость заключается в том, что у детей процесс восстановления после травм можно ускорить. Одним из самых эффективных способов реабилитации после переломов у детей является водная терапия или акватерапия – занятия лечебной физической культурой в водной среде бассейна вместе с инструктором ЛФК и под руководством врача.
Природные свойства воды помогают маленьким пациентам ускорить выздоровление
- Если был поврежден сустав, то именно в водной среде рекомендуется разрабатывать его после снятия гипсовой повязки. Задача – постепенно увеличивать диапазон движения в суставе, чтобы довести его до оптимального, как был до травмы.
- При занятиях в воде нагрузки на мышцы будут меньше, а сами движения в суставе одновременно улучшают кровообращение капсулы сустава.
- Водные упражнения в бассейне – это наиболее безопасная и щадящая форма ЛФК для детей с повреждениями опорно-двигательного аппарата. Плавучесть воды уменьшает влияние силы тяжести на 80-90% и обеспечивает устойчивость тела, позволяя детям получить больше свободы в своих движениях, чем при занятиях на суше. Физические упражнения в бассейне позволяют наращивать мышечную силу, повышать гибкость и увеличивать диапазон движения, без необходимости преодолевать вес своего тела. Вязкое сопротивление воды создает гармоничные аэробные нагрузки, предупреждает рывки и удары при выполнении упражнений, которые могут повредить суставы, мышцы и кости у детей.
- Занятия в теплой воде (30°-31°С) помогают мышцам лучше расслабляться, уменьшают их спастичность, увеличивают подвижность.
- Также занятия в воде улучшают дыхательные функции за счет тренировки вспомогательных дыхательных мышц.
Акватерапия незаменима в случае восстановления
- После травм и операций на коленном или тазобедренном суставе
- При операциях на позвоночнике.
Вода позволяет точно дозировать возможную нагрузку на скелет, что особенно важно при реабилитации после мультитравмы. Используя погружение тела на различную глубину можно постепенно увеличивать вес с 0% до 10%, затем на 20-30% и, наконец, до 100%.
ОСОБЕННОСТИ АКВАТЕРАПИИ ПРИ РЕАБИЛИТАЦИИ ПОСЛЕ ПОВРЕЖДЕНИЯ СУСТАВОВ
Физические упражнения в воде идеально подходят для восстановления мышечной силы и подвижности суставов в процессе реабилитации после травм связочного аппарата и других повреждений суставов. Вода резко снижает нагрузку на суставы за счет создания плавучести, которая выталкивает тело из воды, ослабляя нагрузку на суставы в 8-10 раз. При таком значительном снижении нагрузки выполнение физических упражнений менее болезненно и требует меньших физических усилий. Это очень полезно для людей, которые утратили полный объем движения, гибкости и силы из-за боли, и страдают от ограничения функций и мобильности на суше. Сочетание выталкивающих свойств воды с ее сопротивлением движениям используется для укрепления мышц без дополнительного стресса от нагрузочных упражнений под тяжестью своего веса.
Еще одно преимущество физических упражнений в воде связано с результатом гидростатического давления. Гидростатическое давление уменьшает отечность воспаленных тканей суставов. Чем глубже конечность погружается в воду, тем больше сжимающая сила и тем больше противоотечное действие воды. Также гидростатическое давление помогает улучшить возврат венозной крови из нижних конечностей, что также помогает уменьшить отек суставов и мягких тканей. Кроме того, поскольку давление воды всегда воздействует перпендикулярно поверхности тела, постоянные ощущения контакта с водой на коже помогает пациентам лучше осознавать, где их руки и ноги находятся в пространстве. Это важно для пациентов, которые отвыкли от активных движений из-за долгой болезни.
ОСОБЕННОСТИ АКВАТЕРАПИИ ПРИ РЕАБИЛИТАЦИИ ПОСЛЕ ПОВРЕЖДЕНИЯ ПОЗВОНОЧНИКА
Процесс восстановления после травмы позвоночника может быть долгим и чрезвычайно сложным. Чаще всего у детей встречаются компрессионные переломы позвоночника. Лечение таких переломов – это длительный постельный режим (1 – 1,5 месяца), сильное ограничение нагрузки на позвоночник. Чтобы длительное нахождение в лежачем положении не приводило к атрофии мышц, детям назначается ЛФК. К счастью, водная терапия является подходящей средой для сокращения времени восстановления и улучшения результатов реабилитации пациентов после травм позвоночника. Водная среда прекрасно подходит для укрепления мышц, создающих мускульный корсет для позвоночника. Плавучесть воды позволяет пациентам с ограниченной подвижностью на суше начать досрочно восстановительные упражнения в бассейне. Упражнения на преодоления сопротивления воды могут помочь восстановить мышечную силу для детей, страдающих от постиммобилизационной мышечной атрофии. Кроме того, для неврологического восстановления и улучшения баланса тела важны поддерживающие свойства воды за счет ее вязкости и выталкивающих свойств. Все эти свойства воды бесценны для тех детей, что после травмы позвоночника учится ходить заново.
В дополнение к восстановлению умения ходить, в воде тренируются и другие движения: приседания, балансировка тела, перенос предметов. Теплая вода в бассейне обладает способностью увеличивать кровообращение и диапазон движения, что, в свою очередь, уменьшает суставную ригидность и боли во время тренировки в воде. Тренировка ходьбы в воде помогает пациентам восстановить равновесие, движение и силу, чтобы встать и пройти после травмы.
КАК ЗАПИСАТЬСЯ НА ЗАНЯТИЯ В БАССЕЙНЕ?
Вы можете получить консультацию по безопасным срокам начала плавания для ребенка после операции, записаться на консультацию врача лечебной физической культуры по телефону: +7 (812) 331-74-78

Травмы, при которых плавание оказывает наиболее выраженный реабилитационный эффект: спинальная травма, разрыв мениска, перелом конечности.
Спинальная травма
Первый этап лечения спинальной травмы, как правило, сопровождается хирургическим вмешательством, во время которого производится репозиция костных отломков позвонков и сшивание поврежденных нервных стволов. Первый этап является чрезвычайно важным, но без дальнейшей эффективной реабилитации его значимость будет минимальной.
После повреждения нервного ствола происходит его дегенерация, то есть, все нервные клетки находящиеся ниже места повреждения отмирают. Сшивание нервов запускает процесс прорастания нервных клеток по ходу ствола, что способствует постепенному восстановлению утраченных функций. К великому сожалению скорость прорастания составляет всего один миллиметр в сутки. Экспериментальные данные установили, что спорость регенерации во время погружения тела в воду увеличивается в пять раз. После получасового плавания в бассейне, эффект сохраняется еще в течение двух часов. Ученые медики даже пытались лечить посттравматические парезы и параличи путем длительного погружения пациентов в водную среду. К сожалению, из-за многочисленных побочных эффектов от данных методик пришлось отказаться.
Параллельно с дистрофией нервов, при спинальной травме наблюдается и атрофия мышечной ткани. Плавание в бассейне способствует быстрому восстановлению мышечного околопозвоночного каркаса, благодаря чему уменьшается нагрузка на поврежденные позвонки, межпозвоночные диски и связки. Во время погружения в воду значительно уменьшается болевой синдром, что дает возможность значительно расширить двигательный режим. Очень важно следить за температурой воды, она не должна опускаться ниже двадцати семи градусов. В противном случае лечебный эффект будет нивелироваться.
При лечении плаванием спинальных больных, не существует конкретных методик и упражнений. Все зависит от тяжести травмы, уровня повреждения позвоночника, степени утраты функций конечностей. Первые три – четыре дня занятия носят адаптационный характер. Пациенту помогают почувствовать себя уверенно в воде, оценивают его физические возможности. На начальном этапе занятия продолжаются пятнадцать – двадцать минут. В дальнейшем их продолжительность может достигать одного часа. Обязательной является помощь инструктора и использование специального надувного жилета, который позволил бы больному самостоятельно держаться на воде.
Желательно занятия проводить ежедневно, так как перерывы быстро нивелируют достигнутые положительные результаты. Можно делать один – два выходных в неделю.
Разрыв мениска
Лечение разрыва мениска производится оперативным путем, но в дальнейшем чрезвычайно важно пройти полноценную реабилитацию, которая позволит полностью восстановить утраченные функции коленного сустава.
В первые дни после операции лечебная гимнастика проводится лежа в кровати. Выполняются пассивные сгибательные и разгибательные движения. Поочередно в больной и здоровой ноге. После заживления послеоперационной раны можно приступать к занятиям в бассейне.
Плавание способствует укреплению связочного аппарата коленного сустава, уменьшает степень выраженности болевого синдрома, а также является эффективным способом профилактики артроза коленного сустава и развития контрактуры. После хирургического удаления поврежденного мениска велик риск развития артроза коленного сустава, особенно у людей с избыточной массой тела. Плавание способствует быстрому похудению.
Основные упражнения связаны с активными движениями ногами под водой. Во время выполнения таких упражнений разрабатываются мышцы, связки и минимально нагружаются внутрисуставные хрящи. Этим занятия в бассейне выгодно отличаются от занятий на суше.
Тренировки проводятся ежедневно, либо через день. При ежедневном графике занятий в бассейне желательно делать один выходной в неделю.
Перелом конечности
Для лечения перелома необходима длительная иммобилизация поврежденной конечности. Сроки иммобилизации, как правило, растягиваются на долгие месяцы. При сложных переломах иммобилизация может длиться год и даже более того. Наиболее распространенной является иммобилизация с использованием гипсовой повязки. За период времени, когда конечность находится без движения, она теряет до тридцати процентов мышечной массы, развивается тугоподвижность в суставах, которые находились под гипсом.
Занятия можно начинать на следующий день после снятия гипса. Как и в предыдущих случаях, при погружении в воду значительно уменьшается выраженность болевого синдрома в поврежденной конечности, поэтому больной имеет возможность максимально расширить двигательный режим.
На начальных этапах тренировки складываются из сгибательных и разгибательных движений в суставах, в которых сформировалась тугоподвижность, обязательно вовлекаем симметричные суставы другой половины тела. Первые три – четыре дня занятия длятся в течение двадцати минут. Постепенно увеличивая, продолжительность тренировок можно довести до часа.
Периодичность занятий: через день, три – четыре раза в неделю.
Существенно ускоряя процесс выздоровления и возвращения к нормальной двигательной активности, плавание является отличным средством реабилитации после травм. Процесс бесспорно будет более эффективным, если занятия плаванием и упражнениями в воде будут проходить под контролем опытного специалиста.
Реферат на тему:
2. Переломы костей верхнего плечевого пояса
3. Переломы костей нижних конечностей
4. Массаж и физиотерапия длинных трубчатых костей и костей плечевого пояса
1. Переломы
Переломы – это нарушение анатомической целостности кости, вызванное механическим воздействием, с повреждением окружающих тканей и нарушением функции поврежденного сегмента тела. Переломы, являющиеся следствием патологического процесса в костях (опухоли, остеомиелит, туберкулез), называют патологическими. Различают открытые переломы, сопровождающиеся повреждением кожных покровов, и закрытые, когда целостность кожи сохранена. В зависимости от локализации переломы трубчатых костей делят на диафизарные, метафизарные, эпифизарные и внутрисуставные. По отношению к оси кости различают поперечные, косые, продольные, винтообразные, вколоченные переломы.
Если кость повреждена с образованием осколков, то возникают оскольчатые переломы. При образовании большого количества мелких осколков перелом называется раздробленным. Под влиянием внешней силы и последующей тяги мышц, большинство переломов сопровождается смещением отломков. Они могут смещаться по ширине, длине, под углом, по периферии. При незначительной силе травмирующего агентов отломки могут удерживаться надкостницей и не смещаться – поднакостничные переломы. В костях, имеющих губчатое строение (позвоночник, пяточная кость, эпифизы длинных трубчатых костей), при травме происходит взаимное внедрение сломанных трабекул и возникает компрессионный перелом.
При механических повреждениях в зависимости от их объема различают изолированные (перелом одной кости), множественные (несколько костей), сочетанные переломы (перелом и повреждение другого какого-либо органа). Так, например, перелом костей таза часто сочетается с разрывом мочевого пузыря. Если возникла травма вследствие действия двух и более видов повреждающих агентов, то ее называют комбинированной. Примером комбинированной травмы может быть перелом какой-либо кости и отморожение стопы, т.е. действие механического и термического факторов.
Диагноз перелома ставится на основе относительных (боль, припухлость, деформация, нарушение функции) и абсолютных (патологическая подвижность, крепитация) признаков. Заключение о наличии и характере перелома получают по рентгенограмме. Лечение переломов состоит из восстановления анатомической целостности сломанной кости и функции поврежденного сегмента. Решение этих задач достигается: 1) ранним и точным сопоставлением отломков; 2) прочной фиксацией репонированных отломков до полного их срастания; 3) создания хорошего кровоснабжения области перелома; 4) современным функциональным лечением пострадавшего. Для лечения заболеваний и повреждений опорно-двигательного аппарата существуют два основных метода: консервативный и оперативный. Несмотря на развитие хирургических методов лечения и травматологии, консервативные способы до последнего времени являются основными. При консервативном методе лечения выделяют два основных момента: фиксацию и вытяжение. Средствами фиксации могут быть гипсовые повязки, различные шины, аппараты и др. правильно наложенная гипсовая повязка хорошо удерживает сопоставленные отломки и обеспечивает иммобилизацию поврежденной конечности. Для достижения неподвижности и покоя поврежденной конечности гипсовая повязка фиксирует два или три близлежащих сустава. Все многообразие гипсовых повязок разделяют на гипсовые лонгеты и циркулярные повязки. Циркулярные повязки могут быть окончатыми и мостовидными.
Вытяжение. Основными принципами скелетного вытяжения являются расслабление мышц поврежденной конечности и постепенность нагрузки с целью устранения смещения костных обломков и их иммобилизация (обездвиживание). Скелетное вытяжение используют при лечении переломов со смещением, косых, винтообразных и оскольчатых длинных, трубчатых костей, некоторых переломов костей таза, верхних шейных позвонков, костей в области голеностопного сустава и пяточной кости. В настоящее время наиболее распространено вытяжение с помощью спицы Киршнера, растягиваемой в специальной скобе. Спицу проводят через различные сегменты конечности в зависимости от показаний. К скобе прикрепляют с помощью шнура груз, величину которого рассчитывают по определенной методике. После снятия скелетного вытяжения через 20 – 50 дней в зависимости от возраста больного, локализации и характера повреждения накладывают гипсовую повязку.
Оперативное лечение переломов. Остеосинтез – хирургическое соединение костных отломков различными способами. Для фиксации костных отломков различными способами. Для фиксации костных отломков применяют стержни, пластинки, шурупы, болты, проволочные швы, а также различные компрессионные аппараты (Илизарова и др.). хороший лечебный эффект дает металлоосинтез с помощью компрессионно-дистракционных аппаратов. Их использование дает возможность не только сопоставить и прочно фиксировать отломки, но и при необходимости удлинить (дистракция) укороченную кость на 20-22см. Достоинством хирургического метода лечения является то, что после фиксации отломков можно производить движения во всех суставах поврежденного сегмента тела, что невозможно делать при гипсовой повязке, которая обычно захватывает 2 – 3 сустава.
2. Переломы костей верхнего плечевого пояса
Диафизарные переломы плеча встречаются довольно часто, они составляют более 50% от числа всех переломов плечевой кости. Механизм перелома может быть прямым (непосредственный удар) и непрямым (падение на локоть, метание гранаты и т.д.). чаще наблюдаются переломы в средней трети, где поперечник кости наиболее узок. Различают поперечные, винтообразные и оскольчатые переломы.
Основным методом лечения больных с переломами диафиза плечевой кости является консервативный. Иммобилизация осуществляется чаще всего гипсовой повязкой, фиксирующей все суставы руки: плечевой, локтевой и лучезапястный. В первый иммобилизационный период в занятия включаются упражнения для здоровых конечностей и туловища, дыхательные упражнения, всевозможные движения пальцами, а также изометрическое напряжение мышц плеча, идеомоторные упражнения с движениями руки во всех суставах и различных плоскостях. Кроме того, в занятия включаются ходьба, упражнения на воспитание осанки. Упражнения выполняются индивидуально, в медленном темпе, количество повторений 6 – 8 раз, в течение дня занятия ЛГ проводятся 3 – 4 раза. Продолжительность занятий 15 – 25 мин.
В этот период проводятся следующие физиотерапевтические процедуры: для снятия болевого синдрома – диадинамотерапия в области перелома, для улучшения трофики поврежденных тканей используется УВЧ, магнитотерапия. Массаж на первом этапе ограничивается применением прерывистой вибрации в области перелома поверх гипсовой повязки.
Во второй постиммобилизационный (функциональный) период на фоне увеличения физической нагрузки на здоровые конечности и туловище акцентируется внимание на пораженную конечность. Последовательно прорабатываются все суставы, начиная с пальцев и заканчивая плечом. Как правило, больной сидит на стуле за столом с гладкой, лучше – скользкой поверхностью, для облегчения движений травмированной рукой. Физическая нагрузка чередуется с дыхательными упражнениями и приемами, расслабляющими вовлеченные в работу мышечные группы. В комплекс обязательно включаются упражнения, связанные с самообслуживанием. Необходимо уделять внимание супинации и пронации предплечья, движениям кисти и пальцев.
Больной в исходном положении стоя проделывает маховые движения конечностью, ротационные движения, отведение и приведение плеча и движения в локтевом суставе. Ряд упражнений выполняется с помощью здоровой руки. В занятиях можно использовать гимнастические палки, мячи, обязательно блочные устройства, к концу периода – резиновые бинты, эспандеры, гантели, тренажеры. Хороший эффект дают занятия в бассейне либо в ванне, где упражнения выполняются в теплой воде. Продолжительность занятия увеличивается до 30-40 минут, возрастает число повторений и темп выполнения отдельных упражнений.
На этом этапе используют массаж мышц плечевого пояса и верхних конечностей, вначале – так называемый отсасывающий массаж выше места повреждения с помощью приемов поглаживания и выжимания. Затем массируют мышцы пораженной конечности, осуществляется прерывистое поглаживание в области перелома, а при замедлении сращения в зоне травмы применяют ударные приемы. К физиотерапевтическим процедурам, используемым в первый период, добавляются электростимуляция ослабленных мышц, электрофорез, фонофорез, солевые ванны и микроволновая терапия.
На третьем (восстановительном) этапе все упражнения второго периода выполняются с полной амплитудой, возрастает число упражнений силового характера (упражнения с сопротивлением, с отягощениями, на тренажерах), подбираются упражнения, требующие сложных, точных по координации движений. Шире используются спортивные упражнения, особенно с мячом (броски, передача, ловля мяча и т.п.). Продолжаются занятия в лечебном бассейне. Большое внимание уделяют упражнениям, направленным на профессиональную и бытовую реабилитацию.
Массаж и физиопроцедуры также используются активно, как и во второй период, но массаж носит более специализированный характер.
Переломы диафиза костей предплечья. Диафизарные переломы костей предплечья составляют 25,6% переломов костей верхней конечности и занимает второе место после переломов лучевой кости в типичном месте. Различают изолированные переломы лучевой или локтевой кости и переломы обеих костей предплечья. Лечение диафизарных переломов заключается в репозиции обломков (особенно при их смещении), иммобилизации гипсовой повязкой от основания пальцев до верхней трети плеча (рука согнута в локтевом суставе под углом 90 о и укладывается на широкую марлевую косынку). Длительность иммобилизации определяется характером перелома и его локализацией: при переломе локтевой или лучевой кости – до 1 месяца; при переломах обоих костей предплечья – 7 – 9 недель.
Позвоночник состоит из 24 маленьких костей, которые называются позвонками. Позвонки соединяются друг с другом при помощи связок.
В позвоночнике выделяют четыре отдела:
- 1. Шейный (состоит из 7 позвонков).
- 2. Грудной (состоит из 12 позвонков).
- 3. Поясничный (состоит из 5 позвонков).
- 4. Копчиковый. Располагается в нижней части спины, соединен с крестцом (состоит из 5 сросшихся между собой позвонков). Крестец соединяет позвоночник с тазовыми костями.
Виды переломов позвоночника

При переломе позвоночника происходит повреждение костных структур (позвонков), мягких тканей (межпозвонковых дисков, связок, мышц, нервных корешков, спинного мозга) и нервных окончаний.
Если при переломе возникает уменьшение высоты тела позвонка, то такой перелом называется компрессионным переломом позвоночника. Он встречается наиболее часто.
Оскольчатый перелом -- это взрывной перелом позвонка, когда он раскалывается на несколько небольших обломков и иногда теряет связь с задними структурами.
Различают также повреждения позвоночника по месту его перелома. Например, существуют переломы грудного или шейного отдела позвоночника, переломы остистых и поперечных отростков позвонка.
Симптомы при переломе позвоночника
Если перелом произошел в результате воздействия мощной внешней силы, то в момент травмы больной испытывает сильную боль в спине. В некоторых случаях боль может переходить в руки или ноги. Если повреждены нервные структуры, то возможна слабость или онемение конечностей.
Причины и факторы риска переломов позвоночника
- · Перелом позвонков у лиц молодого и среднего возраста чаще всего возникают при воздействии внешней силы. Наиболее частыми причинами травмы являются автомобильные аварии, падение с большой высоты.
- · Уменьшение плотности костной ткани наиболее часто встречается у женщин пожилого возраста. Это становится причиной прогрессирующей деформации позвоночника (в частности, приводит к образованию горба), а также болей в спине.
- · Метастатическое поражение позвоночника при злокачественных опухолях (в любом возрасте). Метастазами называются отсевы раковой опухоли в другие органы и ткани тела. В этом случае происходит прогрессирующее разрушение тела позвонка, а перелом может произойти при минимальной внешней нагрузке.
Осложнения после переломов позвоночника:
- · Нестабильность позвоночника (неспособность позвоночника переносить физиологические нагрузки без появления боли, деформации или появления неврологических нарушений).
- · Развитие кифотической деформации (т.е. кифоз, искривление позвоночника в переднезаднем направлении, превышающее нормальные физиологические величины).
- · Неврологические нарушения.
- · Гидрокинезотерапия при переломе позвоночника
При переломах позвоночника после периода полной разгрузки позвоночника путем организации специального режима (положение больного лежа на постели со щитом или на реклинационной кроватке) возникает необходимость мобилизации позвоночника, восстановления его силовых качеств, выносливости к статической и динамической нагрузке, общей работоспособности организма больного.
В общем комплексе средств, применяемых для решения этих задач, одним из ведущих является гидрокинезотерапия (физические упражнения в воде, подводный массаж, тренировка в ходьбе в воде, плавание). Показания к применению функциональной гидротерапии и сроки ее начала определяются рядом условий:
- · возрастом больного,
- · локализацией и характером перелома; заинтересованностью нервной системы;
- · способом травматологического лечения.
Гидрокинезотерапия широко используется при повреждениях позвоночника у детей в ранние сроки (1-1 Ѕ мес после травмы), у больных молодого возраста и, крайне ограниченно, у больных старшего возраста в более поздние сроки (не ранее 2 мес после травмы) в соответствии со строгим индивидуально установленным для больного температурным режимом воды.
Больным не противопоказано плавание в бассейне в более ранние сроки после компрессионного перелома при условии их правильной транспортировки из палаты в бассейн и доставки обратно на каталке в положении лежа, без сгибания позвоночника, и умении больного плавать. Физические упражнения в воде особенно показаны при более выраженных морфологических изменениях -- значительной компрессии позвонка или повреждении нескольких позвонков и локализации перелома в поясничном и грудном отделах позвоночника. Мы имеем положительный опыт применения физических упражнений в воде и плавания с хорошим общеукрепляющим эффектом при множественных и недостаточно стабильных компрессионных переломах позвоночника с использованием специального полиэтиленового корсета, фиксирующего позвоночник. Благодаря наличию корсета больные могут плавать в бассейне без боязни ухудшить анатомические взаимоотношения в зоне перелома.
Особенно показаны физические упражнения в воде при травмах позвоночника, сопровождающихся повреждением спинного мозга, в связи с наличием у больных глубоких парезов и параличей, требующих активного восстановительного лечения.
Определенное влияние на показания к использованию и срок начала гидрокинезотерапии оказывает метод травматологического лечения больного: при функциональном методе лечения двигательная функция позвоночника менее нарушена, в то время как при способе постепенной реклинации позвоночника с последующим назначением корсета и особенно при методике раннего применения корсета функциональные нарушения более выражены. Продолжительное ношение корсета приводит к возникновению у взрослых больных вторичных изменений в позвоночнике, проявляющихся мышечной слабостью, ограничением движений, снижением амортизационных качеств, статической выносливости и пластичности позвоночника, а у детей -- с отклонениями в осанке (формирование кругловогнутой спины).
Задачи гидрокинезотерапии определяются характером функциональных расстройств, наблюдавшихся у больных после компрессионных переломов. Методика применения гидрокинезотерапии дифференцируется в зависимости от наличия или отсутствия объективных неврологических симптомов, указывающих на повреждение спинного мозга.
При компрессионных переломах позвоночника без клинических признаков корешковых расстройств и повреждения спинного мозга функциональные нарушения выражаются в ограничении амплитуды движений позвоночника, снижении функции мышц, поддерживающих позвоночник, и в некоторых случаях -- болевым синдромом (локализованные болевые ощущения в позвоночнике, возникающие при движениях туловищем и связанные с его ригидностью или зависящие от травматизации хрящевого диска).
Больные в условиях лечебного бассейна (в травмотологической клинике, больнице восстановительного профиля, санатории) выполняют группу физических упражнений стоя, плавательные движения у бортика бассейна, придерживаясь руками за поручень, и занимаются плаванием.
Стоя по грудь в воде в исходном положении руки на пояс (а позже на затылок), расставив ноги врозь, больные производят следующие активные движения: боковые наклоны, повороты туловища, разгибание туловища. В ранние сроки ограничивают наклон туловища вперед, а круговые движения туловища производят с акцентом на разгибание в поясничном отделе. Эта группа упражнений в воде предназначена в основном для увеличения размаха движений туловищем. бассейн упражнение перелом позвоночник
У бортика бассейна, взявшись руками за поручень, в положении на груди и спине больные выполняют различные плавательные движения ногами (работа ног стилем "кроль", "брасс"), а также скрещивание ног и движения ими, имитирующие езду на велосипеде. Необходимо следить за правильным (прогнутым) положением туловища без сгибания вперед, чему может помочь надувной круг, фиксируемый в надтазовой области. Эти упражнения используются с целью укрепления мышц спины и живота. С той же целью могут быть применены упражнения из исходного положения стоя с гантелями из пенопласта в руках или ручными ластами, создающими вихревые потоки воды, а именно повороты туловища, попеременный вынос рук вперед и назад, приведение рук к туловищу.
Плавание на груди для предупреждения сгибания туловища лучше проводить, взявшись руками за край плотика. Необходимая степень экстензии позвоночника достигается при плавании на спине вольным стилем или стилем "брасс". Занятия плаванием, начатые в лечебном бассейне, полезны больным на протяжении длительного срока и могут быть продолжены в спортивном бассейне или открытом водоеме.
При компрессионных переломах отдельных позвонков страдает в определенной мере функция диска (что может проявиться болевым синдромом или протекать бессимптомно). В связи с этим больным после компрессионного перелома для предупреждения развития и прогрессирования патологических изменений в межпозвоночном хряще показаны вытягивающие упражнения в воде (больной выполняет полувис, взявшись руками за бортик или поручень, или вис на трапеции). Пребывание в теплой воде в сочетании с упражнениями лечебной гимнастики в воде ведет к устранению болевых ощущений в позвоночнике.
У лиц среднего возраста при компрессионных переломах позвоночника, нередко возникающих на фоне остеохондроза, болевые ощущения могут быть более стойкими. Это служит показанием к применению подводного массажа мышц спины с небольшой величиной давления воды (1--1,5 ат), длительностью до 10 мин, через день или ежедневно, с использованием плоского наконечника или наконечника большого диаметра (0,8 см) при температуре воды 36--37 °С.
Приводим комплекс специальных упражнений при компрессионных переломах без неврологической симптоматики.
Комплекс специальных физических упражнений в воде для больных после компрессионных переломов поясничного отдела позвоночника
- · 1-е упражнение. Исходное положение (И.П.) -- стоя в воде ноги врозь, руки на пояс; попеременные наклоны туловища вправо и влево (3--4 раза в каждую сторону в медленном темпе).
- · 2-е упражнение. И.П. -- стоя в воде, руки на затылок; попеременные повороты туловища вправо и влево (3--4 раза в каждую сторону).
- · 3-е упражнение. И.П. -- стоя в воде, руки вдоль тела, разгибание туловища назад с одновременным отведением рук назад (4--5 раз).
- · 4-е упражнение. И.П. -- стоя в воде, взявшись руками за бортик бассейна; полуприседание, стремясь растянуть позвоночник (3--4 раза).
- · 5-е упражнение. И.П. -- стоя в воде с пенопластовыми (водными) гантелями в рука"; попеременное поднимание правой и левой руки в воде, сведение и разведение рук (6--8 раз).
- · 6-е упражнение. И.П.-- на спине, взявшись руками за поручень; работа ногами вольным стилем (8--10 движений).
- · 7-е упражнение. И.П.-- на груди, взявшись руками за поручень; работа ног стилем "брасс" (8--10 движений).
- · 8-е упражнение. Плавание с работой ног стилем "брасс", взявшись руками за край плотика (25--50 м).
- · 9-е упражнение. Плавание на спине вольным стилем (25--50 м).
При нарушении функций спинного мозга у больных после компрессионных переломов позвонков в зависимости от степени его сдавления наблюдаются локализованные нарушения двигательной функции (например, парез мышц, периферических отделов нижних конечностей) или глубокие распространенные параличи (геми-, пара- и тетрапарёзы и параличи), нередко сопровождающиеся нарушением тазовых функций (мочеиспускание, дефекация).
Общие задачи восстановительного лечения (а следовательно, задачи гидрокинезотерапии) у группы "спинальных" больных следующие:
- · улучшение условий кровообращения и трофики тканей;
- · предупреждение развития вторичных изменений в суставах, приводящих к их тугоподвижности;
- · улучшение функции паретичных мышц и расслабление спастически напряженных мышц;
- · улучшение статических и локомоторных функций;
- · оказание положительного влияния на психику больных.
С учетом перечисленных задач желательно использование двух групп физических упражнений в гидрокинезотерапевтической ванне и бассейне.
Клиническая картина, наблюдающаяся у больных после повреждения спинного мозга, зависит от уровня и глубины его поражения. При травме нижнешейного отдела спинного мозга возникает вялый паралич верхних конечностей и спастический -- нижних; при повреждении грудного и верхнепоясничного отделов спинного мозга развивается спастический паралич нижних конечностей; травматизация нижнепоясничного отдела спинного мозга, его конуса и конского хвоста ведет к вялому параличу нижних конечностей.
При определении методики проведения гидрокинезотерапии следует учитывать обратимость изменений в спинном мозге (В. М. Угрюмов): у одних больных после устранения сдавления спинного мозга оперативным путем наблюдается восстановление его функций, у других больных восстанавливается лишь часть нарушенных функций. При анатомическом перерыве спинного мозга расстройства его функции носят необратимый характер.
Гидрокинезотерапия целесообразна у больных с обратимыми изменениями функций спинного мозга. У больных с необратимыми изменениями улучшение опорнодвигательной функции нижних конечностей может быть достигнуто путем развития компенсаторных приспособлений (например, восстановление выноса ноги вперед при ходьбе в ортопедическом аппарате за счет поворота таза и туловища).
Учитывая многообразие клинической картины, наблюдающейся у больных с травмой спинного мозга, зависящей от уровня поражения, течения восстановительных и компенсаторных процессов, срока с момента повреждения, приводим лишь общий план проведения гидрокинезотерапии.
Гидрокинезотерапия может быть использована наиболее широко в позднем периоде травматической болезни спинного мозга (4--12 мес и более после травмы). Независимо от характера нарушений функций, наблюдающихся у больных, для сохранения амплитуды движений в суставах производят пассивные упражнения в воде. При параличе нижних конечностей выполняют следующие основные пассивные движения в суставах -- сгибание одновременно в тазобедренном и коленном суставах, отведение и приведение в тазобедренных суставах, сгибание и разгибание, приведение и отведение в голеностопных суставах. Сохранение пассивной подвижности в суставах, предупреждение развития контрактур необходимы в связи с возможностью снабжения больного ортопедическими аппаратами для стабилизации суставов.
При наличии спастического паралича нижних конечностей движения производят в медленном темпе с постепенным нарастанием усилия, по возможности полной амплитуды (при температуре воды не ниже 36--37 °С). Спастическое напряжение мышц снижает предварительный непродолжительный (5-- 10 мин) ручной и аппаратный подводный массаж нижних конечностей (приемы легкого поглаживания и вибрации).
При сохранении активных движений в суставах нижних конечностей (наличие обратимых изменений) для выявления и развития функции мышц используются активные движения в воде облегченного характера. Выполнению совершаемых больным движений способствует поддержка конечности инструктором, а также использование соответствующих исходных положений. В частности, активное разгибание в коленном суставе облегчается в положении больного на боку со слегка согнутым тазобедренным суставом, разгибание в голеностопном суставе и отведение бедра удается лучше при согнутом коленном суставе и др.
Бассейн создает хорошие условия для тренировки у больных с нарушением стабильности позвоночника и суставов статических функций нижних конечностей и позвоночника (в связи со снижением влияния сил гравитации в водной среде), а также способности переносить массу тела с одной ноги на другую, пассивно замыкать суставы и перемещать тело. Вертикальное положение тела способствует развитию компенсаторных механизмов, необходимых для осуществления локомоторных функций. В водной среде легче восстанавливается циклический, автоматизированный стереотип ходьбы. При параличах нижних конечностей воспитание перечисленных функциональных качеств у больного служит хорошей подготовкой к пользованию ортопедическими аппаратами или к ходьбе без внешней поддержки суставов.
У больного, опирающегося на поручни или пенопластовые плотики, вначале вырабатывается способность "переминаться", попеременно перенося массу тела то на правую, то на левую ногу. Для пассивного замыкания суставов нижних конечностей больной должен, прогнув ноги в коленных суставах, отклонить туловище назад. В дальнейшем стремятся выработать у больного умение сохранять равновесие тела в воде и выносить ногу вперед за счет компенсаторного поворота туловища и таза.
В процессе воспитания навыка ходьбы в воде вначале могут быть использованы вспомогательные средства для фиксации суставов (тутор из полиэтилена, резиновый наколенник) и приспособления для внешней опоры (поручни, костыли, трость, пенопластовые поплавки). Для компенсаторного укрепления мышц верхних конечностей, необходимого для ходьбы с дополнительной опорой, используются упражнения с водными гантелями из пенопласта.
При определенной степени восстановления двигательной функции нижних конечностей проводится тренировка в ходьбе в воде (желательно в специально предназначенном для этой цели узком длинном бассейне).
Укрепление мышц нижних, верхних конечностей, туловища достигается при наличии у больных соответствующих функциональных возможностей также в процессе плавания (температура воды в плавательном бассейне при спастических явлениях в мышцах должна быть не ниже 32--30 °С). При парапарезах нижних конечностей лучше проводить обучение плаванию в положении на спине, дающем возможность сохранить более выпрямленное положение ног.
Нельзя забывать о положительном влиянии на психику этих тяжелобольных пребывания в воде с возможностью (без посторонней поддержки!) плавания. Это вселяет в больного надежду на выздоровление, способствует более активному участию его в процессе лечения.
При длительно сохраняющихся отеках ног, артропатии, контрактурах, а также положительной динамике течения восстановительных процессов показан подводный струевой избирательный массаж суставов и мышц (чаще нижних конечностей) при давлении 0,5--1 ат, насыщении струи воды воздухом при отеках, длительности 10--12 мин. Применяют приемы "поглаживания", "разминания".
При наличии у больного ограничения движений в суставах и контрактурах целесообразно закончить процедуру подводного массажа в ванне коррекцией положением в воде, используя описанную нами выше методику.
Читайте также:


