Боль в животе при мышечном синдроме
Боли в мышцах – нормальное состояние после физических нагрузок. Но бывает, что прямая или внутренняя косая мышца живота болит без видимых на то причин. И если присмотреться внимательнее, можно обнаружить дополнительные симптомы неприятного состояния, указывающие на развитие некоторых болезней.
Распространенные причины болей в мышцах живота
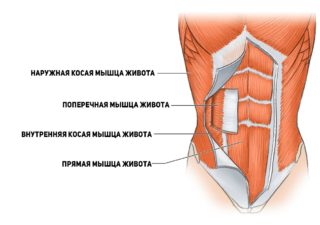
Наиболее распространенная ситуация – боли в мышцах живота, связанные с естественными физиологическими причинами: перенапряжением, спортом, резким растяжением. Однако бывают и патологические факторы, приводящие к дискомфорту:
- Растяжение стенок органов. Боль в указанной области может стать следствием увеличения размеров желудка, кишечника и артерий. Происходят эти процессы не из-за переедания, а из-за опасных патологических процессов, а также во время беременности у женщин. Симптоматика при растяжении органов затрагивает только гладкую мускулатуру, а болезненность называют висцеральной.
- Механические повреждения мышечной ткани. Если произошел сильный удар обо что-то, либо человека пронзили острым предметом, мышечная ткань рвется, отекает, появляется боль.
- Психологические расстройства. У некоторых людей мышцы начинают болеть в результате стресса и перенапряжения.
- Дисбактериоз. Одна из причин увеличения размеров кишечника. При дисбактериозе орган сильно растягивается, появляются такие симптомы, как запор или диарея, повышается температура, возникает тошнота.
При наличии хронических заболеваний можно заподозрить их обострение при появлении болей в прямых или косых мышцах живота.
Патологии, провоцирующие миалгию

Миалгия – это и есть боль в мышечной ткани, которая сопровождается спазмами. Среди наиболее распространенных заболеваний, вызывающих миалгию в прямых и косых мышцах живота, выделяют:
- патологии, связанные с обменом веществ, — диабет, подагра, метаболический синдром;
- вирусные инфекции – у многих людей одним из первых симптомов во время гриппа считается боль в мышцах;
- сосудистые нарушения, в том числе аневризма аорты.
Однако спровоцировать миалгию могут и такие банальные факторы, как длительное пребывание в неудобной позе.
Отличить миалгию от простого напряжения можно по такому признаку, как длительное сохранение болей. Симптомы в этом случае не проходят после отдыха, так как связаны с более серьезными процессами. При миалгии нередко возникает чувство жжения, тошнота, озноб.
Миозит – это воспаление, протекающее в скелетных мышцах. Одна из самых серьезных форм миалгии, которая может быть связана с серьезными заболеваниями опорно-двигательного аппарата. Но в некоторых случаях миозит развивается на форе ОРВИ, тонзиллита, при чрезмерных физических нагрузках.
Считается, что некоторые формы миозита развиваются из-за воздействия бактерий и токсинов. Вызвать это состояние может злоупотребление алкоголем, кокаином, некоторыми лекарствами (статины, интерфероны, колхицин).
При миозите в мышцах начинается гнойный процесс, связанный с хроническими инфекциями в брюшной полости. Симптомы редко затрагивают только живот: болит не только наружная косая мышца, но также волокна шеи, поясницы, голени и грудной клетки. Миозит сопровождается отечностью, лихорадкой, повышенной температурой и головными болями.
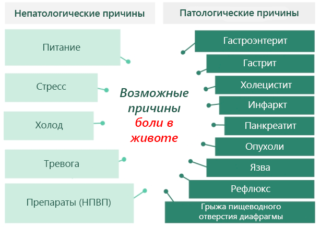
Острое напряжение мышечной ткани может наблюдаться при следующих состояниях, когда брюшная стенка становится твердой:
- воспаление аппендикса – боль обычно расположена справа в подвздошной области;
- кишечная непроходимость – сочетается с симптомами острой интоксикации, сопровождается длительным запором и сильным увеличением живота в размерах;
- прободение язвы – острая кинжальная боль связана с желудочными кровотечениями, в рвотных массах и кале присутствует кровь;
- сосудистые катастрофы – инфаркты кишечника и других органов, тромбоз;
- острый холецистит – боль расположена справа в подреберье, требует немедленной хирургической помощи;
- острый панкреатит – симптомами схож с холециститом, но боль может быть локализована слева;
- разрыв маточной трубы при внематочной беременности – самочувствие женщины стремительно ухудшается;
- разрыв аневризмы брюшной аорты – человек чувствует острую разлитую боль;
- воспаление яичников или матки – эндометрит, аднексит, а также кровоизлияние в яичнике.
Все эти патологии требуют немедленной хирургической помощи – при появлении первых признаков нужно обращаться к врачу. Отличает эти симптомы, как правило, невыносимая боль, бледность, рвота и тошнота, обморочное состояние и кровавые выделения у женщин.
Среди других состояний, при которых боль в прямых мышцах живота носит выраженный характер, выделяют: ущемление пупочной или паховой грыжи, острое растяжение мышц передней брюшной стенки в результате поднятия тяжестей или травм. Аналогичные симптомы могут наблюдаться у людей с заболеваниями позвоночника: туберкулез, спондилолистез, остеохондроз, травмы.
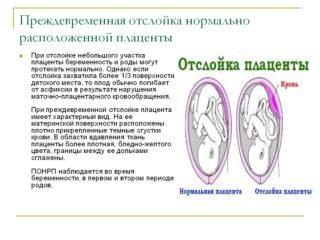
У женщин в положении постоянная боль косых или прямых мышц живота может быть связана с некоторыми серьезными отклонениями:
- Отслойка плаценты. Боли сильные, локализованы внизу, часто сочетаются с кровотечениями и водянистыми выделениями. Высок риск гибели плода в результате гипоксии.
- Угроза выкидыша. Боль сочетается с небольшими примесями крови, появляется тянущее чувство в пояснице.
- Внематочная беременность. Боли очень сильные, отдают в пах и спину, локализация симптомов с левой или правой стороны – в зависимости от того, где закрепилась яйцеклетка.
- Расстройства пищеварительной системы. Из-за сдавливания кишечника и желудка растущим плодом часто появляется запор, метеоризм, вздутие.
- Растяжение мышц живота. Это нормальный процесс, который усиливается в 3 триместре.
Также у женщин во время беременности обостряются хронические болезни, возникают патологии поджелудочной железы, желчного, кишечника, появляется аппендицит.
Методы диагностики и лечения при болях в мышцах
Диагностика болей в мышцах живота происходит в несколько этапов. Первый – пальпация. Врач определяет состояние брюшной стенки. Далее берут анализы крови и мочи, а также делают УЗИ. В некоторых случаях требуется рентген и ЭКГ.
Методы терапии зависят от типа заболевания. Гинекологические нарушения лечит гинеколог, при заболеваниях ЖКТ терапию назначает гастроэнтеролог. При острых состояниях нередко требуется хирургическое вмешательство с последующей антибактериальной терапией: удаление разрыва яичника и маточной трубы, устранение воспаленного аппендикса.
К симптоматической терапии относят прием спазмолитиков, НПВС, пробиотиков, противовоспалительных средств, когда это нужно. Обязательно назначают щадящую диету для исключения лишнего напряжения внутренних органов.
Для предотвращения болезненных ощущений важно следить за состоянием здоровья, вовремя лечить хронические болезни. Нельзя перенапрягаться при занятиях спортом, перед тренировкой всегда нужно делать разминку. Чтобы боли не появлялись, нужно тренировать разные группы мышц в разные дни.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль в мышцах живота часто называют общим термином – абдоминальный болевой синдром, который в свою очередь может быть ведущим симптомокомплексом, направляющим диагностическую и терапевтическую стратегию. Однако, вопреки общепринятому мнению, абдоминальные боли далеко не всегда относятся гастроэнтерологическим проблемам, они могут провоцироваться как различными органическими, функциональными, так и неорганическими, динамическими факторами.
Если разделить болевые симптомы по механизму возникновения, то получится что непосредственно к миалгии (мышечной боли) отношение имеют лишь некоторые виды:
- Висцеральная абдоминальная боль – патологическое растяжение стенок полых внутренних органов и сосудистые нарушения. К мышечной ткани имеет отношение только боль в гладкой мускулатуре органов.
- Соматическая абдоминальная боль – сочетанная патология внутренних органов и непосредственно брюшины, гипертонус мышц живота.
- Отраженная абдоминальная боль – анатомическое ущемление, повреждение органа, иррадиация боли, частично в мышцы живота.
- Психогенная абдоминальная боль – болевой симптом, не имеющих органической или сосудистой причины, часто проявляющийся как миалгии.
Боль в мышцах живота, связанная с травматическим повреждением мышечных волокон. Этот симптом является самостоятельным признаком дисфункции абдоминальной мышечной системы.

[1], [2], [3]
Причины боли в мышцах живота
Определить, почему и где болит живот порой очень трудно, соответственно причины боли в мышцах живота непросто дифференцировать от абдоминальных болей другого характера. Как правило, факторы, провоцирующие болезненные ощущения в области живота, делятся на три обширные категории, включающие различные нозологические группы:
Также причинами болевого симптома могут быть психогенные факторы (депрессивное состояние) и знакомы всем ситуации - физическое перенапряжение, спортивные нагрузки на мышцы и травмы.
Поскольку боль в мышечной ткани чаще всего развивается из-за спастического напряжения, гипертонуса, целесообразно рассматривать симптом как защитный механизм, в клинической практике его так и называют – защитное напряжение мышц брюшной стенки. Такой рефлекторный тонический ответ мышц передней зоны брюшины всегда соответствует месту иннервации воспаления или травмы. Степень интенсивности напряжения зависит от скорости развития воспалительного процесса и от состояния, типа нервной системы. Чаще всего явный защитный гипертонус, боль в мышцах живота возникает при клинической картине острого живота, спровоцированном такими заболеваниями:
- Острый аппендицит.
- Прободение язвы двенадцатиперстной кишки или желудка.
- Острая кишечная непроходимость.
- Острые сосудистые состояния – нарушение артериального или венозного кровотока, ишемия, инфаркт кишечника.
- Острое воспаление желчного пузыря, поджелудочной железы.
- Разрыв трубы при внематочной беременности.
- Аневризма аорты брюшной полости.
- Острые воспалительные процессы в органах малого таза у женщин (опухоль, киста).
Если острое состояние исключено, наиболее вероятные причины боли в мышцах живота могут быть такими:
- Ущемление hernia abdominalis – грыжи живота или выпадение внутренних органов через отверстия стенки брюшины (искусственные, травматические или естественные).
- Растяжение мышц брюшной полости. Чаще всего боль провоцируется микротравмами внутренней структуры мышечной ткани. Причины – физическое перенапряжение, нагрузка, спортивные тренировки, перемещение грузов, тяжестей, реже - беременность.
- Травмы абдоминальной области могут быть тупыми или проникающими. Проникающая травма ведет к внутрибрюшному кровотечению и даже к перитониту, тупая травма чаще заканчивается внутрибрюшной гематомой и болью в мышцах живота.
- Разрыв связок, мышц живота. Нарушение целостности мышечной ткани может быть полным, частичным. Спонтанный, частичный разрыв мышц провоцируется интенсивной физической нагрузкой на атрофированные, атоничные мышцы живота.
Кроме того, абдоминалгия (боль в мышцах абдоминальной зоны) может быть спровоцирована вертеброгенными причинами:
- Остеохондроз пояснично-крестцовой зоны.
- Спондилез.
- Туберкулез костной системы.
- Травма позвоночника.
Довольно часто миалгии, касающиеся живота, вызваны миофасциальным болевым синдромом (МФБС). При МФБС болят прямая и косые мышцы, причина боли – вертеброгенная патология или физическое перенапряжение, характерный признак – наличие диагностически значимых триггерных болевых точек.
Следует отметить, что согласно статистике чаще всего defense musculaire – защитный гипертонус и боль в мышцах живота встречается при воспалении аппендикса, желчного пузыря и поджелудочной железы. Также боль и напряжение мышц выражено при прободении язвы полого органа, в меньшей степени - при воспалительных процессах и кровоизлиянии в брюшину.

[4], [5], [6], [7]

Общие сведения
При появлении неприятных симптомов в животе необходимо внимательно прислушаться к своим ощущениям, ведь спазмы в животе могут свидетельствовать о развитии серьёзных заболеваний, которые требуют своевременного и качественного лечения. В некоторых случаях боль в животе является результатом естественных процессов и не требует вмешательства врачей.
Патогенез
Гастроспазм развивается из-за нарушения двигательной активности стенок желудка и сопровождается выраженным болевым синдромом. Расстройство активности развивается на фоне снижения точки возбудимости, которая находится в нервной висцеральной системе. Параллельно повышается тонус блуждающего нерва.
Функциональные спазмы и боли в эпигастральной области возникают чаще всего у молодых лиц в возрасте 20-35 лет, что объясняется частыми стрессами и несбалансированностью питания. У лиц старшей возрастной группы диагностируются хронические заболевания пищеварительного тракта, периодически провоцирующие спазмы в животе в период обострения.
Гастроспазм может протекать по трём формам:
- Тотальное сокращение. Встречается как вторичный симптом при уже выявленной патологии пищеварительного тракта или нервной системы.
- Частичное сокращение. В рефлекторном спазме принимает участие большая часть желудка. Примером может служить двуполостная желудочная форма.
- Ограниченное сокращение. Регистрируется при неправильном образе жизни, на фоне профессиональной интоксикации и у хронических курильщиков. Наблюдается также при туберкулёзе, язвенной болезни ЖКТ.
Классификация
Спазмы в животе могут быть:
- Физиологическими. Возникают на фоне нормальных, естественных процессов, происходящих в организме человека. Физиологические спазмы не связаны с патологическими процессами, заболеваниями и не требуют назначения специального лечения.
- Патологическими. Возникают на фоне проблем, связанных с функциональными расстройствами органов и систем человека.
Спазмы мышц брюшного пресса подразделяют на:
- Клонические. Идёт чередование периодов сокращения и расслабления мышц. Клонический спазм встречается при почечной недостаточности, уремии и интоксикациях различной этиологии.
- Тонические. Характерно длительное спазмирование и напряжение мышечного корсета. Тонический спазм наблюдается при остеохондрозе, расстройстве в работе вегетативной нервной системе, после длительного статического напряжения, а также после травматического повреждения.
Причины спазмов в животе
Причины, из-за которых могут быть спазмы внизу живота:
- Застой каловых масс. При задержке стула появляется тяжесть в животе и сильные спазмы.
- Воспаление аппендикса. Боль локализуется в околопупочной области с постепенным смещением в правый бок.
- Ущемление грыжи.
- Мочекаменная болезнь. При движении почечных конкрементов по мочевыделительному тракту появляется выраженный болевой синдром. Сначала боль локализуется в пояснице или в боку на стороне поражения. Далее боль иррадиирует в промежность, надлобковую область и переднюю брюшную стенку.
- Воспаление спаечных рубцов.
Все вышеперечисленные причины считаются опасными и требуют оказания немедленной специализированной медицинской помощи.
Спазмы в животе могут возникать при патологии желчного пузыря и печёночной системы. На фоне холесцистита происходит застой желчи в желчном пузыре и протоках. Воспалительный процесс провоцирует мышцы и прилежащие ткани к сокращению. Живот может сводить и при желчнокаменной болезни, что требует экстренного хирургического вмешательства при движении камней по протокам и закупорке.
Причины спазмов в желудке:
- язвенная болезнь желудка;
- гастрит;
- приём грубой, жирной или острой пищи (спазм возникает сразу после еды);
- длительный стресс, спровоцировавший повышение кислотности желудочного сока;
- злоупотребление алкоголем;
- отравление;
- приём некоторых лекарственных средств.
Причины спазмов в кишечнике:
- гельминтозы;
- колиты;
- спаечная кишечная непроходимость;
- копролиты;
- аппендицит.
Очень часто менструации у женщин сопровождаются сильными спазмами в животе. Причина спазмов внизу живота у женщин во время менструаций кроется в интенсивном сокращении матки. Нередко отмечается жидкий стул, понос. При появлении резей в надлобковой области и задержке менструаций рекомендуется провести тест на беременность. При беременности на ранних сроках боли могут быть нормой, однако слишком интенсивные, выраженные боли могут свидетельствовать о начинающемся самопроизвольном выкидыше.
Спазмы в животе могут сопровождаться другими симптомами в зависимости от первопричины, вызвавшей дискомфорт. Пациенты всегда предъявляют жалобы на выраженный болевой синдром, который может носить постоянный или периодический характер. Боль может локализоваться внизу живота, в боковой области, в зоне солнечного сплетения.
Болевой синдром в области желудка может носить ноющий, режущий, острый или тупой характер. Симптомы спазма желудка свидетельствуют о патологии слизистой оболочки желудка.
Пациенты со спазмами в животе также предъявляют жалобы на:
- рвоту вплоть до тошноты;
- задержку стула или, наоборот, диарею, понос;
- изменение цвета мочи и каловых масс;
- повышение температуры тела;
- усиленное потоотделение;
- затруднённое дыхание.
Сильные спазмы в желудке могут сопровождаться изжогой и кинжальными болями, если причиной патологии является гастрит или язвенная болезнь. Сразу после приёма пищи может появляться дискомфорт и понос. Сильные спазмы могут носить схваткообразный характер.
Симптомы спазма кишечника характеризируются схваткообразной болью в околопупочной, эпигастральной области, нарушением стула – диарейным синдромом. Симптомы могут свидетельствовать о повреждении слизистой оболочки кишечника, что требует проведения тщательной диагностики.
Спазм сфинктера прямой кишки может быть быстротечным (2-10 секунд) или длительным, продолжительностью до нескольких минут. Боль возникает внезапно и носит острый, интенсивный характер. Спазм в кишечнике может развиться на неврологической почве или в результате патологии травматического повреждения. Спазм прямой кишки может возникать сразу после опорожнения кишечника, в этом случае эффективен приём горячей ванны или применение спазмолитических средств. Кишечные спазмы требуют дополнительного обследования в виде колоноскопии, аноректальной монометрии.
Анализы и диагностика
При спазмах в животе неизвестной этиологии необходимо обратиться к лечащему врачу для обследования, диагностики и поиска истинной причины патологии. После тщательного осмотра и сбора данных, врач определяет спектр необходимых обследований:
- ОАМ;
- ОАК;
- микроскопическое исследование каловых масс;
- бактериологические исследование биологических жидкостей;
- биохимический анализ крови.
Для оценки состояния пищеварительного тракта, в частности желудка и кишечника проводится ультразвуковое исследование и эндоскопическая диагностика. Дополнительно по показаниям назначается рентгенография с контрастированием либо без него. Для более детального анализа пациентов направляют на компьютерную томографию или МРТ.
В некоторых случаях объём диагностического поиска расширяется и проводится ЭхоКГ с допплерографией, электрокардиография.
Лечение, что делать при спазмах в желудке?
Терапия зависит от причины, вызвавшей спазмы в животе. Быстро снять боль помогают спазмолитические медикаменты. В стационарных условиях применяется инъекционная форма (внутримышечное, внутривенное введение), в домашних — таблетки.
При инфекционном поражении назначаются антибиотики. В запущенных случаях при отсутствии эффекта от консервативной терапии показано оперативное вмешательство. Обязательным компонентом терапии является соблюдение специальной диеты с ограничение жирных, копчёных, солёных, острых блюд. Пищу рекомендуется готовить на пару, запекать, тушить или отваривать.
Блуждающая боль по всему телу нередко возникает в разных органах и доставляет серьёзные неудобства. Врачи Юсуповской больницы выясняют её причину с помощью современных методов исследования. Обследования пациента проводят с помощью новейшей аппаратуры ведущих европейских и американских производителей. Для лабораторных исследований используют качественные реактивы. Это позволяет получить достоверные результаты анализов, позволяющие установить точный диагноз.
Пациентов с болями в мышцах консультируют специалисты разного профиля: терапевты, неврологи, ревматологи, онкологи. Сложные случаи заболеваний обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории. Пациенты Юсуповской больницы имеют возможность при необходимости пройти сложные исследования в клиниках-партнёрах и получить консультацию специалистов профильных научно-исследовательских институтов Москвы.
Причины
Часто появляется мышечная боль после тренировок и чрезмерных физических нагрузок. Она не требует медикаментозного лечения. Блуждающая боль в суставах и мышцах быть проявлением системного невроза. Мышечные боли при неврозе возникают без видимой причины.
В данном случае пациентов Юсуповской больницы консультирует психотерапевт. Постоянная боль в мышцах возникает при интоксикации во время инфекционных заболеваний вирусной или бактериальной природы.
Бывают мышечные боли при гормональных нарушениях у женщин и мужчин. Ноющая боль в мышцах появляется после тяжёлого физического труда. Боли мышц шеи, подмышек, паха беспокоят больных с иммунодефицитными состояниями (СПИДом). Боль во всех суставах и мышцах одновременно возникает у пациентов, страдающих системными дегенеративными заболеваниями нервной системы.
Могут появиться мышечные боли после удаления пластины из ключицы. Боль в мышцах шеи при повороте головы являются проявлением шейного остеохондроза. Мышечная боль под левой лопаткой может возникнуть при межрёберной невралгии или быть одним из симптомов инфаркта миокарда. Причиной боли в трапециевидной мышце шеи является остеохондроз. Боль в жевательных мышцах возникает при миофасциальном болевом синдроме лица. Может появиться мышечная боль после сна. Ночные боли в мышцах часто бывают у беременных.
Мышечная боль в пояснице является признаком протрузии межпозвонковых дисков. Её бывает трудно отличить от почечной боли. Боль в трапециевидной мышце слева всегда настораживает врачей, поскольку ей причиной может быть остеохондроз, миозит, ишемическая болезнь сердца. Боль в грудной мышце слева может быть симптомом инфаркта миокарда. Если у пациента возникает гуляющая боль в мышцах, врачи Юсуповской больницы проводят комплексное обследование.
Гуляющая боль в мышцах
Иногда блуждающая боль возникает не по всему телу, а в отдельных местах. Боль во всех суставах и мышцах одновременно появляется при артралгии. Это может быть самостоятельная болезнь, связанная с раздражением нейрорецепторов в синовиальной сумке сустава или предвестник артрита, артроза.
Различают следующие основные причины мышечно-суставной боли:
- травмы суставов;
- вирусные или бактериальные инфекции;
- новообразования;
- нарушения в работе иммунной системы;
- избыточные нагрузки на суставы и мышцы.
Боль в суставах может быть ноющей, острой, тупой. Она возникает то в одном, то в другом суставе. Одновременно пациенты жалуются на боль в мышцах. Как отличить суставную боль от мышечной? Врачи Юсуповской больницы проводят дифференциальную диагностику болевого синдрома после получения результатов инструментальных и лабораторных исследований. В большинстве случаев блуждающая боль в суставах и мышцах устраняется с помощью анальгетиков. Врачи не рекомендуют заниматься самолечением, поскольку болевой синдром часто является ранним проявлением серьёзного заболевания.
Боль в ягодичной мышце характерна для людей, которые работают за компьютером и представителям сидячих офисных профессий, спортсменов, велосипедистов. Она может быть разной:
- стреляющей в ягодицу;
- отдающей в ягодичную область;
- внезапной и острой.
Наиболее вероятными причинами боли в ягодице являются:
- остеохондроз пояснично-крестцового отдела;
- межпозвонковая грыжа;
- пояснично-крестцовый радикулит;
- травмы;
- тендинит (воспаление сухожилия);
- искривление позвоночника;
- артрит тазобедренного сустава;
- фибромиалгия.
По этой причине при возникновении боли в ягодице можно принять внутрь таблетку нестероидного противовоспалительного средства, растереть ягодичную область обезболивающей мазью, отдохнуть. Для того чтобы выяснить причину болевого синдрома и пройти курс лечения, обращайтесь в Юсуповскую больницу.
Блуждающие боли в спине имеют те же причины, что и болезненные ощущения в суставах. Во многих случаях их виновником является артралгия, связанная с зажатием нервных окончаний в одном из отделов позвоночника. При ущемлении происходит нарушение кровообращения или спазм околосуставных мышц, что влечёт за собой раздражение нейрорецепторов и дискомфорт.
Локализованная мышечно-суставная боль
Боль в грушевидной мышце возникает при сдавливании ствола седалищного нерва и идущих с ним сосудов в подгрушевидном пространстве. В качестве основного фактора компрессии выступает спазмированная и измененная грушевидная мышца. Патологическое стойкое сокращение грушевидной мышцы сопровождается утолщением её брюшка. Это приводит к существенному сужению подгрушевидного отверстия. Сосуды и нервы, проходящие в нём, прижимаются к костной основе и крестцово-остистой связке. Это является причиной болевого синдрома.
Основным признаком синдрома грушевидной мышцы является стойкая и зачастую устойчивая к лечению боль. Диагностика синдрома грушевидной мышцы складывается из данных физикального осмотра и результатов дополнительных инструментальных методов исследования. Врачи Юсуповской больницы включают в схему лечения синдрома грушевидной мышцы медикаментозные и немедикаментозные меры. Медикаментозная терапия включает применение нестероидных противовоспалительных средств, миорелаксантов, анальгетиков, препаратов для улучшения микроциркуляции.
При стойком и выраженном болевом синдроме и двигательных нарушениях врачи клиники неврологии проводят лечебную блокаду с местными анестетиками и глюкокортикоидами. Реабилитологи применяют следующие методики:
- массаж;
- физиотерапевтическое лечение;
- мануальную терапию с использованием постизометрической и постреципроктной релаксации мышц;
- рефлексотерапию на основе иглоукалывания, вакуумной и лазерной акупунктуры.
Проводимые с помощью старшего инструктора-методиста ЛФК упражнения направлены на расслабление грушевидной мышцы и одновременную активацию её антагонистов.
Причиной боли в трапециевидной мышце являются следующие факторы:
- работа за компьютером;
- сидячий образ жизни;
- проблемы с шейным отделом позвоночника;
- артроз плечевого сустава.
При внезапном появлении болевых ощущений следует отдохнуть, избегать тяжестей и нагрузки и сделать мягкую разминку. Каждые 1,5 часа можно прикладывать пакет со льдом на 15 минут к области трапеции.
Реабилитологи рекомендуют при боли в трапециевидной мышце выполнять следующие упражнения:
- обхватите затылок рукой, которая находится со стороны болезненного участка трапеции, и удерживайте в течение нескольких секунд;
- наклоните туловище вперёд, опустив обе руки;
- положите обе руки на затылок, сделайте глубокий вдох, задержите на 5 секунд дыхание, голову максимально прижмите к рукам (повторите упражнение 5 раз).
Боль в большой ромбовидной мышце возникает при ослаблении мускулатуры спины. Многие культуристы и тяжелоатлеты переутомляют грудные мышцы и в результате получают сутулую фигуру. Сила перегруженной работой грудной мышцы тянет плечи вперёд, а последовательная нагрузка на ромбовидную мышцу ослабляет их, в результате чего развиваются болевые зоны. Любой вид работы, при которой приходится наклоняться вперёд с округленными плечами, подвергает ромбовидную мышцу опасности появления точек напряжения.
Боль в ромбовидной мышце чувствуется по внутреннему краю лопатки. Она не зависит от движения. Приступ боли может возникнуть и во время отдыха. Простой способ устранения точек напряжения в ромбоидной мышце состоит в том, чтобы лечь на пол и расположить мяч между лопаткой и позвоночником. Для комфорта нужно положить голову на тонкую подушку. Куда поместить мяч, вы поймете тогда, когда ляжете на него и испытаете болезненность от нажатия на точку напряжения. Позвольте телу расслабиться, дышите глубоко. Сила тяжести тела и сжатие мяча расслабят мышцы спины.
Выполните растяжку. Сядьте на стул, наклонитесь вперёд и опустите голову. Захватите перекрещенными руками противоположные колени. Удерживайте это положение в течение 20 секунд. Чтобы препятствовать развитию сутулой осанки во время сидения, поднимите верхнюю часть груди и опустите лопатки. Наденьте поясничный бандаж на нижнюю часть спины немного выше талии. Для этих целей хорошо подходит скатанное полотенце.
Боль при ревматоидном артрите
Пациентов, у которых выявлен ревматоидный артрит, боли в мышцах несколько затихают после осуществления активных движений. Болевой синдром часто сопровождает людей в первой половине дня, особенно с утра. К вечеру боль стихает, а на утро все повторяется вновь. На поздней стадии заболевания боль не угасает даже к ночи.
Ревматоидный артрит вызывает нарушение кровообращения, деформацию суставов и атрофию мышц. Человек становится не только недееспособным, но и впоследствии не сможет за собой ухаживать, поскольку суставы теряют свою подвижность. Ревматологи Юсуповской больницы устанавливают точный диагноз с помощью современных диагностических методов:
- определение ревматоидного фактора в крови;
- рентгенографии суставов;
- общего и биохимического анализа крови;
- компьютерной томографии.
Врачи проводят пункцию сустава и забор синовиальной жидкости для микроскопического исследования, выполняют биопсию узелков. Своевременная диагностика заболевания даёт возможность ревматологам Юсуповской больницы провести адекватную терапию. Чем раньше она начата, тем эффективнее б схема лечения и меньше риск возникновения осложнений. В основе лечения ревматоидного артрита лежит принцип обеспечения покоя поражённым суставам, так как дополнительная нагрузка приводит к усилению воспаления и боли. Иногда на непродолжительное время пациентам назначают постельный режим с обездвиживанием нескольких суставов. Для этого ревматологи в клинике терапии накладывают на пораженные участки шины.
Схема лечения включает современные препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов:
- нестероидные противовоспалительные средства;
- препараты длительного действия (пеницилламин, сульфасалазин, плаквенил и соединения золота);
- глюкокортикоидные гормоны;
- иммунодепрессанты (азатиоприн, метотрексат и циклофосфамид).
Лекарственную терапию сочетают с лечебной гимнастикой, физиотерапией, воздействием высоких и низких температур (криотерапией). Иногда может потребоваться хирургическое вмешательство. Весьма эффективны водные процедуры, когда при занятиях в бассейне суставы активно двигаются, но при этом не испытывают нагрузки.
Записывайтесь на приём к врачам по телефону Юсуповской больницы. Специалисты высокой квалификации определят причину боли в суставах и мышцах, проведут комплексное лечение и реабилитацию.
Читайте также:


