Болят веки и под ними кости

Признаком патологических нарушений может быть боль не только в глазных яблоках, но и болезненные ощущения вокруг органов зрения, в том числе – боль под глазом и над ним.
Причинами таких ощущений могут быть не только офтальмологические заболевания, но и патологии ЛОР-органов.
Симптоматика болей под глазом

В зависимости от заболевания покалывания могут отличаться по характеру и интенсивности. Чаще всего такие ощущения обусловлены развитием гайморита в острой стадии.
Ломота в этом случае ощущается даже без надавливания, при этом проявляются такие симптомы, как:
- покраснение участка, в котором локализуется болевой очаг;
- отечности;
- флегмона или абсцесс глазницы (в запущенных ситуациях).

Боли без нажатия на подглазную область могут проявляться при травмах, тогда, когда у человека образуется гематома.
Возможны кровоизлияния в тело глазного яблока, которые проявляются в виде покраснения конъюнктивы.
При определенных патологиях болевые ощущения проявляются или усиливаются только при надавливании на определенные зоны.
Бывает, что болезненное ощущение при нажатии пальцем под глазом проявляется при глаукоме, но боль в этом случае слабо выражена.

Возможные причины
Покалывания под глазом могут быть симптомом одного из следующих заболеваний:
- Гайморит.
Патология представляет собой воспаление носовых пазух, которые сообщаются со слезными каналами.
При таком заболевании гайморовы пазухи, которые находятся под глазницами, забиваются гнойным отделяемым.![]()
Патология в запущенной форме может перейти в хроническую стадию, а воспалительные процессы могут перейти в верхние дыхательные пути.
Лечением в данном случае занимает отоларинголог, который назначает соответствующие противовоспалительные и при необходимости – антибактериальные препараты. - Остеомиелит.
Гнойно-некротический процесс в костях, который может развиваться на фоне осложнений стоматологических заболеваний, когда от зубов верхней челюсти инфекционные процессы распространяются на подглазные кости.
Лечение заключается в приеме иммуностимулирующих и антибактериальных препаратов, витаминов, а в тяжелых случаях в переливании плазмы крови для дезинтоксикации организма. - Механические повреждения окологлазной области.
Болезненные ощущения в таких случаях требуют в первую очередь симптоматического лечения и применения обезболивающих препаратов.
А при сопутствующих повреждениях глазного яблока и проникающих ранениях необходима антибактериальная обработка и вмешательство хирурга. - Невралгические патологии.
Такие нарушения обычно сопровождаются комплексом симптомов, среди которых – нарушения мимики, онемения лицевых, подъязычных и глоточных нервов.
Часто у пациента покалывания отдаются в виски, плечи или в шею. - Нарушения деятельности сосудистой системы органов зрения.
![]()
В таких случаях пациент может ощущать боль в кости под глазом, но этот синдром затрагивает лишь сосуды и мягкие ткани.
Определить, что именно становится причиной такого симптома, может только специалист после проведения соответствующего обследования.
Лечение определяется исключительно происхождением патологии и ее степенью тяжести.
Методы диагностики

- сдача крови для общего и биохимического анализов;
- риноскопия (обследование носовой полости);
- мазок из носа для анализа отделяемого на предмет наличия патогенных микроорганизмов;
- компьютерная томография;
- рентгенография области верхней челюсти;
- дакриоцистография (обследование слезовыводящих канальцев с помощью рентгена);
- пункция гайморовой пазухи (при подозрении на гайморит).
Почему может болеть кость над глазом?
При определенных заболеваниях и нарушениях боли проявляются в кости над глазом, в области брови. Это может происходить в следующих случаях:
![]()
Инфекционные или воспалительные ЛОР-заболевания, приводящие к нарушениям функций височно-челюстного сустава.
Боли при этом могут отдаваться в кость над глазом постоянно или носить временный характер.- Переломы носа или основания черепа.
В таких случаях помимо острой боли наблюдаются дополнительные симптомы в виде отечности, гематом, покраснений, а в некоторых случаях возможно отделение из ушей жидкости. - Остеомиелит.
При этом заболевании костей боль может локализоваться в любой части лица, в том числе – в области бровей, но это происходит реже, чем развитие болей под глазом. - У некоторых людей с неправильным прикусом боли могут развиваться из-за неправильно распределяемой нагрузки на мышцы.
А если эту проблему не исправлять – с годами происходит деформация не только мышц, но и костей, на которые переходит болевой синдром.
Полезное видео
Из данного видео вы узнаете о причинах и лечении болей над глазом:
Ощущения болей в кости под глазом или в надбровной области всегда имеют серьезные причины.
В таких случаях нельзя ждать, пока дискомфортные ощущения пройдут сами собой, необходимо пройти осмотр у офтальмолога и начать лечение как можно раньше.
Когда болит кость под глазом, такое состояние называют прозопалгией. Подобное расстройство может носить неврологическое, сосудистое и симптоматическое свойство. Нередко боль возникает по психогенным факторам. В том случае, если человек ощущает, что у него болит кость под глазом, без внимания оставлять подобный симптом нельзя.
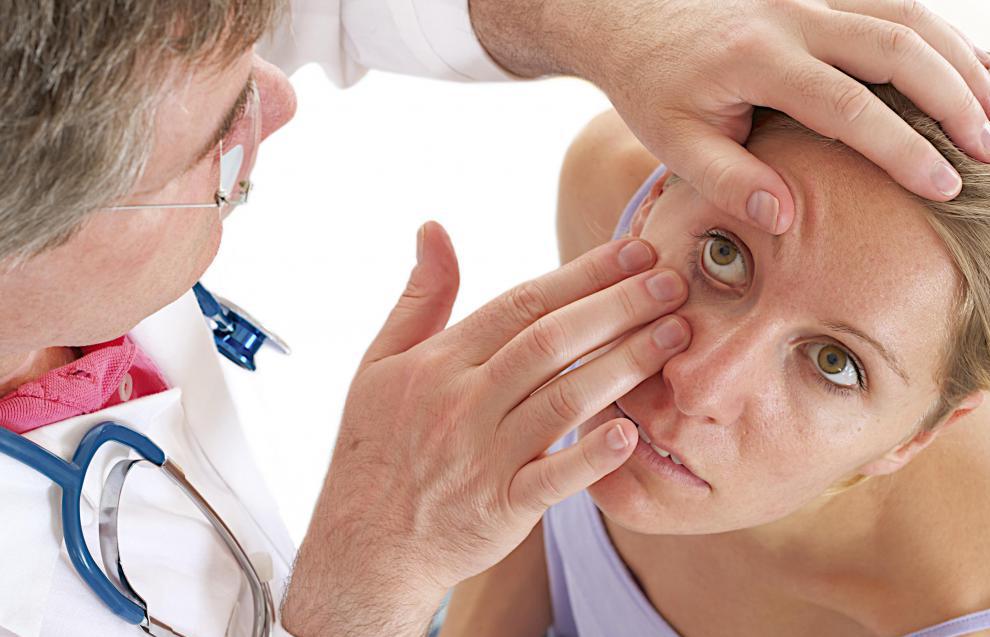
Причины и симптомы
Провоцировать боль могут различные причины, которые характеризуются определенными симптомами:
- Остеомиелит (по МКБ 10, M86). Он является последствием запущенного стоматологического заболевания. Это, прежде всего, воспаление кости, которое дает высокую температуру. Остеомиелит (по МКБ 10, M86) способен распространяться на абсолютно все элементы твердой ткани, а также на губчатое и компактное вещество и даже на надкостницу.
- Механическая травма. Она может быть связана с ушибами либо с переломом лицевой кости. При пальпации человек ощущает сильные боли. Место повреждения приобретает синий цвет и отекает.
- Невралгия, на фоне которой поражаются нервы, которые расположены в области лица. Речь идет о тройничном, языкоглоточном, лицевом и подъязычном нерве. У человека может нарушаться мимика, возникнет лицевая асимметрия, а, кроме того, может болеть кость на щеке под глазом. Прострелы наряду с подергиваниями сопровождают, как правило, невралгию тройничного нерва. Стрелять может в шею, уши, плечи и виски.
- Сосудистое расстройство глаз. Оно взывает острую боль вокруг глазниц, также возможна резь и слезотечение. Слабые, а, кроме того, поврежденные сосуды очень плохо поставляют кровь в район глаза, поэтому появляются подобные симптомы.

Воспаление околоносовой пазухи (развитие синусита)
Когда болит кость под глазом, причиной болевых ощущений выступает также воспалительный процесс, который вызван вирусами и бактериями (то есть синусит). Среди бактерий наиболее опасными и распространенными провокаторами являются золотистые стафилококки. Недуг может развиваться по причине инфицирования дыхательных каналов, а также при запущенной стоматологической проблеме (из-за глубокого кариеса и пародонтита). К группе риска относят следующих людей:
- с скривленной перегородкой носа;
- с наличием врожденных дефектов строения носовой полости;
- с носовыми травмами.
А далее мы рассмотрим симптомы и лечение синусита у детей и взрослых.
Первопричины
Когда болит кость под глазом, необходимо искать первопричины застоя жидкости в околоносовом районе и полости носа.

- Аллергическая реакция на пыль, шерсть, химические компоненты, пух и питательные продукты, содержащие раздражители.
- Наличие деформации пазух вследствие травм. Помимо этого причиной может быть искривление перегородки носа наряду со смещением челюсти, аномальным строением раковин и неправильно сросшимися костями черепа.
- Вирусы, которые проникли в носовые пазухи. Они могут провоцировать выделение жидкости наряду с сужением каналов и отечностью. В том случае, если к ним присоединяются дополнительно еще и бактерии, то неправильная терапия вызывает устойчивость к антибиотическим лекарствам.
- Появление грибков, оседающих в пазухах, которые вызывают микоз. Тяжесть этой болезни зависит от типа и агрессивности грибка.
- Холодный воздух. Он может сужать сосуды, при этом кислород не будет поступать в орбиту глаза в достаточном количестве, что порой провоцирует ощущение, будто болит лицевая кость под глазами. К тому же причиной дискомфорта выступает запыленность с загазованностью воздуха.
- При авитаминозе страдает иммунная система. Ослабленный человеческий организм не может противостоять атакам болезнетворных микроорганизмов, из-за чего нередко развивается насморк, а далее и его осложнения.
- Гипотермия. При ней защитные функции организма ослабевают. Первыми на себя инфекционные удары принимают органы дыхания. В том случае, если человек с трудом переносит холод, то в осенний и зимний период он будет страдать от ринита.

Симптомы и лечение синусита у детей и взрослых взаимосвязаны.
Далее мы подробнее рассмотрим патологии, происходящие в околоносовых пазухах, которые относят к воспалительным процессам.
Ринит
Является защитной реакцией организма на бактериальный, вирусный, аллергический и инфекционный раздражитель. Заболевание может провоцировать не только переохлаждение с простудой, но и неграмотную терапию сосудосуживающими каплями.
Гайморит
Такая патология как гайморит является неприятной болезнью, вызванной воспалением верхнечелюстного района. Развивается этот недуг из-за ринита, размножения грибков, простуды, стоматологических проблем и аллергии. Больного могут беспокоить не только боли в переносице, но и в глазницах, на затылке и в висках.

Этмоидит
При этмоидите воспаление затрагивает решетчатую полость. Этот недуг выступает неприятным последствием ринита или гайморита. В том случае, если его не начать лечить, то он будет распространяться глубже в лобный район и спровоцирует фронтит.
Фронтит
Фронтит характеризуют процессом воспаления в слизистой лобной полости. Среди всех синуситов таковой считают самым грозным недугом, так как в случае его развития возможны различные тяжелые осложнения, например, менингит.
Сфеноидит
Заболевание сфеноидит является воспалительным процессом, происходящим в слизистом клиновидном районе. Опасность его состоит в физиологии. Клиновидная полость, как правило, находится в глубине черепа близ зрительных нервов и сонной артерии. Так как заболевание провоцируют болезнетворные микробы, в случае интенсивного размножения они могут наносить вред и данным органам.
Как проявляются заболевания
Боль кости под глазом возникает при различных патологиях, которые сопровождаются определенной симптоматикой:
- Ринит сопровождается заложенностью носа, из которого при этом выделяется (а в разгар заболевания и вовсе течет) прозрачная жидкость. В носоглотке у человека першит, ощущается шевеление и зуд. Глаза, как правило, краснеют. Не исключено слезотечение с чиханьем.
- Для этмоидита свойственно состояние, когда болит кость под глазом при нажатии на нее По утрам может отхаркиваться мокрота, наблюдаются вязкие желтоватые и зеленые выделения из носа. Они обладают неприятным гнилостным запахом. Возможна отечность в районе век. Также болят пазухи под глазом. Больные страдают от головокружений, от слезотечения, а кроме того, от светобоязни.
- При гайморите болят кости лица под глазами. Люди теряют обоняние, из носа появляются гнойные, а порой кровянистые выделения, к тому же грубеет и значительно оседает голос, а дыхание в свою очередь затрудняется. В том случае, если запустить гайморит, то может возникнуть риск появления воспаления в полости черепа. Хроническая форма служит источником инфекций, провоцируя рецидивы остеомиелита, ангины, фарингита и ринита в том числе. Острый гайморит задевает порой тройничный нерв. При этом люди испытывают сильную боль в области лица.
- При фронтите глаза, лоб и виски болят чаще всего по утрам. Дыхание может быть осложнено, из носа возникают густые выделения (вплоть до корочек). Увеличивается температура, веки отекают, отмечается помимо прочего и резь в глазах.
- Сфеноидит характеризуют продолжительной болью в районе затылка и темени. Даже употребление анальгетиков не купирует болезненный симптом. Болеть может под глазом во время нажатия, а зрение несколько ухудшается. Больные ощущают слабость с недомоганием. В носоглотке может чувствоваться дискомфорт.
При острых формах этих заболеваний у людей может подниматься температура, а кроме того, нередко возникают тупые головные боли и закладывает нос. При хронических формах симптомы выражены не столь ярко, но избавляться от них очень сложно.
Далее поговорим о том, какая при появлении подобного характера боли проводится диагностика и лечение.
Проведение диагностики
Когда болит кость под глазом, медлить не стоит. При тревожной симптоматике больной должен обязательно обратиться к терапевту либо к отоларингологу. Специалист непременно даст направление на то, чтобы сделать посев из носа. Кроме этого, показаны определенные исследования:
- Проведение эндоскопии околоносовой пазухи.
- Выполнение ультразвуковой диагностики.
- Проведение рентгена бокового и фронтального района лица.
- Выполнение компьютерной томографии.
- Проведение магнитной резонансной томографии.
Лишь непосредственно после получения результата врач может понять, почему у человека болит под глазом кость.
Лечение патологии
Терапия заключается в том, чтобы добиться следующего:
- Устранить первопричины воспаления.
- Привести к норме органы дыхания.
- Купировать неприятные симптомы.
При наличии простудного насморка рекомендуют воздерживаться от прогулок во влажную и холодную погоду. Необходимо промыть носовые проходы с помощью солевых растворов и закапать сосудосуживающие лекарственные препараты. При наличии повышенной температуры используются жаропонижающие средства. Ослабить симптоматику болезни помогает теплый чай с лимоном и медом в сочетании с отваром шиповника. Хорошим способом избавления от заложенности служат ингаляции с приемом теплых ванн.
В том случае, если заболевание у пациента бактериальное, то назначают антибиотикотерапию. Выбор препарата наряду с длительностью курса терапии и дозировкой определяется врачом. Снять отек слизистой хорошо помогают различные капли, которые бывают антибактериальными, растительными, противовирусными, комбинированными, сосудосуживающими, гормональными и антигистаминными.
В том случае, если у пациента болит под глазом кость даже после медикаментозного лечения, и болезнь не отступает, обостряясь, ему может быть показано хирургическое вмешательство. При наличии воспаленных пазух и сильного сужения, мешающего удалению гнойного секрета, как правило, используется прокол.
Мы рассмотрели, почему болит кость под глазом, и настоятельно рекомендуем при всех болезненных ощущениях в области лица, сопровождающихся и другими настораживающими симптомами, обращаться за консультацией к специалистам. Не занимайтесь самолечением!

Появление боли под верхним веком часто игнорируется. Из-за отсутствия лечения происходит усиление симптомов, появляются дискомфорт при надавливании, отек, покраснение и другие признаки патологии. Причины возникновения подобного состояния могут быть разными. Его способны спровоцировать грибковые, вирусные, бактериологические инфекции, вызывающие воспаление окологлазных тканей и образование гнойников.
Причины появления боли
Даже малейшее повреждение глаза может вызывать дискомфорт и неприятные ощущения за счет множества нервных окончаний, соединенных с передним отделом мозга. Частой причиной появления боли под верхним веком является его повреждение или попадание внутрь постороннего предмета. Тупая травма глазного яблока также может вызывать этот симптом. Подобные повреждения часто сопровождаются кровоизлияниями и гематомами. Даже незначительный удар по глазному яблоку способен вызвать отек верхнего и нижнего века, появление дискомфорта и покраснения.
Причиной боли глаза под верхним веком могут быть и различные заболевания вирусного и инфекционного характеров. Они имеют два пути проникновения внутрь тканей органа – внешний и внутренний. Первый заключается в попадании инфекции на слизистую оболочку глаза и развитии патологических процессов внутри век, образовании очаговых инфекций, воспаления и нагноения тканей. Внутренний связан с развитием заболевания в верхних дыхательных путях, лобной или височной долях. Это могут быть такие болезни, как гайморит и менингит.

Дискомфорт в области верхнего века может быть постоянным или периодическим, проявляться при надавливании и сопровождаться пульсацией, жжением и пр. Пациент ощущает давящую и распирающую боль, при развитии воспаления и отека – инородное тело в глазу. Длительность, выраженность и месторасположение очага напрямую зависит от причины, вызвавшей появление симптомов. При развитии острого воспалительного процесса в глазных тканях больной испытывает слезоточивость глаз, жар, головокружение, тошноту и прочие проявления интоксикации организма.
Если инфекция попала извне и получила развитие в органах зрения, она локализуется исключительно в окружающих тканях. Влияние на глазное яблоко происходит в случае сильного отека, который не позволяет ему нормально функционировать, пациенту больно нажимать на него. Определить причину развития отека верхнего или нижнего века самостоятельно невозможно, так как это может быть простой ячмень или результат развития патологии в сердечно-сосудистой системе. При появлении боли и отечности нужно обратиться к врачу-офтальмологу, который поставит точный диагноз и назначит лечение.
Существует большое количество офтальмологических заболеваний и нарушений, которые проявляются болью под веком. У всех свои особенности и причины развития, которые имеют вирусную, инфекционную или механическую природу возникновения. К ним относятся следующие заболевания:
- 1. Рожистое воспаление век. Причиной развития подобного заболевания является стафилококк гемолитического типа инфекционного происхождения, проявляющийся сильной резкой болью, повышением температуры тела, ознобом, воспалением и образованием подкожных гнойников.
- 2. Глазной фурункул. Заболевание поражает верхнее веко и носит острый гнойно-некротический характер с воспалением волосяного мешочка века. Внешне оно проявляется возникновением болезненного узла с покраснением. Развитие заболевания приводит к его распространению на крылья носа и лицо. После нескольких дней с момента образования фурункулезного узла появляется некротический стержень, удаление которого требует хирургической операции.
- 3. Опоясывающий лишай. Причиной развития болезни является вирус герпеса, поражающий тройничный нерв. Чаще всего заболевание начинается в височной или лобной области и распространяется ниже. Больной испытывает острую сильную боль, у него слезится глаз, опухает веко, происходит падение температуры тела, болит голова. Область лба покрывается мелкими высыпаниями, которые вызывают зуд. Болезнь более распространена среди людей пожилого возраста.
- 4. Ячмень. Заболевание, характеризующееся образованием гнойного воспаления в волосяной луковице и сопровождающееся болью и отеком век. В подавляющем большинстве случаев ячмень развивается на фоне бактериальной инфекции, но случается, что причиной его возникновения может стать переохлаждение организма и ослабление иммунитета.
- 5. Флегмона. Заболевание, развивающееся чаще всего как осложнение ячменя. Имеет ярко выраженную симптоматику и проявляется отеком, острой болью, усиливающейся при движении, моргании и вращении глазного яблока. При развитии заболевания происходит уплотнение века, оно становится горячим на ощупь, что свидетельствует об образовании внутри него флегмоны, содержащей гной. Для лечения необходимо вскрытие гнойника и его зачистка. Более опасным видом заболевания является флегмона глазницы, при которой у больного в виде осложнения может развиться конъюнктивит и нарушение зрения. При отсутствии лечения воспалительный процесс может перейти на мозговую оболочку и вызывать тяжелые осложнения вплоть до летального исхода.
- 6. Абсцесс. Вызван обычно развитием в тканях глаз острой стафилококковой инфекции. На пораженном веке образуется гнойник, который болит, а при пальпации ощущается горячим. Абсцесс при несвоевременном лечении быстро перекидывается на лицо и челюсть, вызывая повышение температуры тела, усиленное потоотделение, слабость, тошноту и сильную головную боль.
- 7. Острый конъюнктивит. Выражается отечностью и покраснением конъюнктивы, выделением гноя из глазной щели. Края век отекают и болят при надавливании.
- 8. Эндофтальмит. Острое гнойное воспаление оболочки глаза, появляющееся на фоне травмы или офтальмологического заболевания. У больного происходят отек роговицы, покраснение и припухлость век. Вместе с этим возникает снижение остроты зрения, а конъюнктива становится красной, что говорит о воспалении сосудов и снижении глазного давления.
- 9. Халязион. Заболевание, поражающее хрящевые ткани век вокруг мейбомиевой железы и носящее хронический характер. Развитие болезни может сопровождаться появлением отека век и их покраснением, повышением температуры тела. Образуется небольшой мешок, который болит при нажатии. Моргая, пациент ощущает инородное тело в глазу. После проявления острых симптомов болезнь переходит в хроническую стадию. Припухлость и краснота вокруг халязиона сходит, а сам гнойный мешок становится менее болезненным. Со временем он уплотняется и может иметь размер с маленькую горошину. При отсутствии лечения халязион способен повторно воспаляться на фоне общей вирусной инфекции или переохлаждения организма.
- 10. Синдром сухости глаз. Развитие заболевания характеризуется появлением рези, жжения и чувства постороннего предмета. Отсутствие лечения ведет к осложнениям и возможной потере зрения.
Боль в верхнем веке не всегда может быть вызвана офтальмологическими заболеваниями, иногда это болезни другого типа, которые при развитии в соседних органах поражают и орган зрения. При попадании в кожу головы или шеи микроскопического клеща у человека могут развиться такие патологии, как демодекоз и саркоптоз, которые поражают покровы и вызывают выпадение волос. Паразит стремится в участки, где находятся сальные железы. Если у человека опухло веко, появились зуд, боль, жжение в глазах, это свидетельствует о наличии клеща.
Неприятные ощущения в верхнем веке вызывает обостренная форма гайморита. В таком случае возникают боль в левой или правой носовой пазухе, в зависимости от места локализации заболевания, слабость, озноб, а в дальнейшем появляются гнойные выделения из носа.
Отек глаз и болезненные ощущения вызывают следующие факторы:
- аллергия,
- употребление жидкости в большом количестве,
- сильная усталость,
- употребление большого количества алкоголя,
- неправильное питание.
Лечение
При появлении отека и боли в верхнем веке нужно незамедлительно обратиться к врачу, лечить дома такие заболевания нельзя, поскольку симптомы свидетельствуют о развитии воспалительного процесса. При невозможности своевременного посещения доктора можно принять следующие меры:
- 1. Сделать компресс из чайной заварки, ромашки или календулы. Чтобы приготовить средство, нужно залить кипятком две чайные ложки лечебного растения и дать ему завариться в течение 5-10 минут. После этого напиток нужно остудить и делать из него компресс, прикладывая к больному глазу.
- 2. Принять антигистаминные препараты. В случае появления отека, зуда и жжения помогут Супрастин, Диазолин, Тавегил или Эриус.
- 3. Использовать глазные капли. При невыраженном воспалительном процессе на внутренней стороне века можно закапать Левомицетин, Ципрофлаксацин, Флоксал.
Категорически запрещено при образовании гнойного воспаления греть глаз и веко сухим теплом, применять анальгетики на основе ацетилсалициловой кислоты, прокалывать гнойник. Не рекомендуется использовать косметику, так как это может вызвать аллергическую реакцию.
Заключение
Причины появления боли в верхнем веке чаще всего вызваны развитием заболеваний глаз, которые носят острый инфекционный характер и поражают окологлазные ткани. Для установления точной причины и назначения адекватного лечения необходимо медицинское обследование.
Глаза тесно связаны с головным мозгом, поэтому острые гнойные процессы, развивающиеся в органах зрения, могут привести к серьезным последствиям для здоровья и жизни человека.

- Почему болят кости?
- Причины
- Характеристика болей в костях
- О чем говорит локализация боли
- Сопутствующая симптоматика
- Заболевания
- Диагностика
- Терапевтические мероприятия
- Профилактика
Определенная тревога и беспокойство появляются у человека, который ощущает боль в костях. Страх перед опасным заболеванием заставляет обратиться к врачу. Мало кто знает, что симптом не всегда имеет патологическое начало. Сильные перегрузки во время интенсивной физической активности могут стать одной из причин появления болезненности. Конечно, множество болезней проявляются костной болью различного характера и интенсивности. Для успешного лечения потребуется точная диагностика причины болевых импульсов. В терапию традиционно входят препараты, физиотерапия, массаж и ЛФК.

Почему болят кости?
Одной из основных жалоб, которую можно услышать на приеме у доктора – ломота или боль в костях. Внезапная или хроническая ноющая болезненность может стать последствием травм, инфекционных заболеваний или патологий основного характера.
Нередко неприятное болевое чувство появляется у метеочувствительных людей. Особенно внимательно нужно отнестись к подобному симптому у людей после 60 лет, когда дегенерация костной ткани может стать закономерным процессом.
Человеческий скелет насчитывает более двухсот костей, соединенных в одно целое при помощи соединительной ткани. От здоровья костной системы зависит состояние всех органов и систем организма. Деформационные изменения различного характера могут повлиять не только на походку или осанку человека, но и вызвать сбои в работе сердца или центральной нервной системы.
Причины
Боль в костях – полиэтиологический симптом. Болевая реакция может поражать любую части тела человека. Дискомфортные ощущения становятся результатом неправильного питания или опасного заболевания, которое не зависит от образа жизни.
К основным причинам боли в костях относят следующие факторы:
- Перегрузка опорно-двигательного аппарата во время занятий фитнесом. Такое явление появляется у нетренированных людей, которые внезапно решили заняться спортом, или при непривычно повышенной нагрузке на кости и суставы.
- Дефицит микроэлементов (магния, кальция) и витаминов группы B, D.
- Малоподвижный образ жизни, ожирение.
- Травматизм стоит на одном из первых мест при появлении болевой реакции. Повреждения с нарушением анатомической целостности тканей или без него являются источником синдрома, который может отличаться по силе и длительности.
- Патологические изменения, связанные с воспалительными или инфекционными процессами с вовлечением костной ткани.
- Нарушение кроветворения и иммунных процессов с поражением красного костного мозга.
- Дегенерация тканей, вызывающая деформацию и разрушение костной ткани, или сбой в обменных процессах, что часто является следствием друг друга.
- Опухолевидные разрастания, локализующиеся в костях, которые имеют злокачественную природу происхождения.
Характеристика болей в костях
Отметив особенность проявления болезненных ощущений можно предположить причину негативной реакции организма. При локальном раздражении нервная система передает закодированный сигнал, который преобразуется в болевой синдром.
Если боли предшествовала интенсивная нагрузка при занятиях спортом, тяжелой физической работе, подъеме тяжестей, болезненность может появиться не сразу, а спустя непродолжительное время. В первые дни симптом может отличаться интенсивностью, а позднее становиться слабее. Такие боли не беспокоят ночью, но напоминают о себе при физической активности.
Развитие воспалительного процесса в суставах (артрит) дает эффект блуждающей болезненности. При такой реакции больной не может определенно указать болезненную точку, болевой эффект распространяется на всю поверхность кости. Прогрессирующий артрит, как и любое воспаление, всегда сопровождается характерной симптоматикой: отечностью, гиперемией, потерей функциональности.
Беременные женщины нередко жалуются на болевое чувство в бедре, голени, стопы и области малого таза. Взаимосвязь наблюдается во время ежедневно растущей нагрузки на кости и сочленения при физиологическом наборе веса. При болях беременных достаточно применения ортопедических изделий для разгрузки опорно-двигательного аппарата: дородовой бандаж, ортопедические стельки, компрессионное белье.
Ночные боли в костях требуют пристального внимания. Симптом может быть признаком развивающегося остита (воспаление костной ткани) или злокачественных новообразований. Боли, беспокоящие в любое время суток, часто сопровождают хронические процессы стойкой дегенерации тканей.

О чем говорит локализация боли
Теоретически боль в костях ощущается на пораженном участке. В действительности это не совсем верное предположение, болезненность может быть иррадиирующей, а очаг патологического процесса удаленным от места боли. В большинстве случаев человек может четко указать, где его беспокоит болевое чувство, что помогает в предварительной диагностике.
Основные участки расположения боли в костях:
- Нижние конечности подвергаются болевой атаке чаще всего. Виной данной локализации является ежедневная нагрузка, которую испытывают ноги. Поэтому появление болезненности при непродолжительной физической активности может указывать на наличие остеопороза, а боль, которая сопровождается расстройством чувствительности и перемежающейся хромотой, о прогрессировании атеросклероза. Бедренная кость болит при артрозах или асептическом некрозе головки бедренной кости. Ступни страдают при плоскостопии, невроме Мортона, пяточной шпоре, подошвенном фасциите. Болезненность голени чаще имеет этиологию специфического характера: ночные боли при сифилисе, проявление остеохондропатии – синдром Остгуда-Шлаттера, варикозное заболевание вен, атеросклероз, облитерирующий эндартериит, при траншейной лихорадке, возбудителем который являются платяные вши.
- Кости малого таза болят при дегенеративных (коксартроз) или инфекционных заболеваниях (туберкулез), остеопорозе или болезни Пертеса в юном возрасте. К непатологической причине относится нагрузка и гормональная перестройка во время периода вынашивания ребенка, когда плод растет и оказывает давление на малый таз.
- В области грудной клетки болезненность может возникать по ходу ребер, а также в ключичной кости, грудины или сегментах грудного отдела позвоночника. Болевые ощущения грудной клетки часто бывают результатом остеохондроза, грудного спондилеза. Интенсивная болезненность, напоминающая покалывания, сопровождает воспалительный синдром Титце (реберный хондрит). Острой нейрогенной болью проявляется межреберная невралгия, а изнуряющие боли постоянного характера – при остеосаркоме (онкологии).
- Боль в костях черепа чаще бывает следствием дегенерации шейных позвонков (остеохондроза), при которой болевое ощущение распространяется на область черепной коробки. Гипоксия клеток головного мозга, как результат нарушения кровообращения, сопутствует многим заболеваниям. Быстрорастущие опухоли онкологической этиологии приводят к хронической болезненности, купирование которых невозможно без наркотических анальгетиков.
- Кости верхних конечностей подвергаются активной двигательной нагрузке, поэтому появляющаяся болезненность ухудшает качество жизни человека. Плечо может болеть при растяжении связок или мышц, воспалении синовиальной сумки (бурсите) или при разрастании опухолей, что случается очень редко. Боль в костях предплечья обычно связана с остеомиелитом или эпикондилитом (боль в надмыщелках плечевой кости), также появление симптома обусловлено нарушением иннервации, поражением соединительной и мышечной ткани. В многочисленных костях кистей рук болевая реакция возникает при поражении суставов ревматизмом, подагрой, дегенеративно-дистрофическими процессами.
Сопутствующая симптоматика
Болевой симптом появляется при патологических преобразованиях и всегда сопровождается дополнительными признаками. Так, если человек жалуется на ломоту и боль в костях при проявлениях простудного заболевания (насморк, кашель, гипертермия), в данном случае болевое ощущение является одним из проявлений гриппа или вирусного заболевания.
Если синдром возникает в ночное время, сочетается с отечностью и деформацией больной кости, подозрение падает на развитие онкологического заболевания. Локализация болезненности в любой части тела, сопровождающаяся частыми переломами костей, повышенной потливостью, увеличением лимфатических узлов и живота, возможно развитие лейкемии (рака крови).
Пронзительная боль на фоне лихорадочного состояния, сильной отечности, потерей двигательной способности, покраснения и формировании свища, из которого вытекает гной, – явный признак остеомиелита. Сочетание боли с увеличением уровня глюкозы в крови, раздражительностью, широко раскрытыми глазами, тахикардией (учащением пульса), повышением артериального давления возможны проблемы эндокринного характера (гипертиреоз).
Боль в костях, при которой отмечаются красные щеки, угри на лице, большой живот, ожирение в верхней части туловища, подавленным состоянием вероятно присутствие гиперкортицизма (увеличение синтеза гормонов надпочечников). Выраженные деформации позвоночника, частые переломы настораживают и предполагают развитие остеопороза.
Нарушение походки в сочетании с ограничением подвижности в суставе может стать следствием остеохондропатии бедренной кости (асептического некроза). Если клиническая картина осложняется увеличением в размере сустава, который краснеет и становится горячим наощупь, вероятнее всего в суставных тканях развивается воспаление – артрит, синовит.

Заболевания
Появление болевого ощущения в костях не выделяется в качестве самостоятельного синдрома. Чаще всего болевая реакция является одним из симптомов многочисленных патологий. К числу болезней, являющихся первопричинами костной боли, относят не только патологии опорно-двигательного аппарата, но и заболевания кровеносной, иммунной системы, а также обмена веществ.
Частые патологии, провоцирующие боль в костях:
- Остеомиелит – гнойный процесс с образованием некротических участков в костной структуре. Причиной может стать инфицированная рана, в результате проникновения возбудителя гематогенным путем (через кровь), при выполнении медицинских процедур в антисанитарных условиях (пломбирование зубов, эндопротезирование). Заболевание имеет яркую клиническую картину: пульсирующую боль, высокую температуру тела (до 40 градусов), рвоту, помутнение сознания (бред, галлюцинации), рвоту. Характерным признаком является образование свищей, из которых сочится гнойный экссудат.
- Артрит – воспалительное заболевание сустава, которое сопровождает боль в костях, отек, покраснение и частичная утрата функции движения. Выраженность симптоматики зависит от динамики воспалительной реакции.
- Остеопороз – динамично развивающаяся болезнь с нарушением метаболических реакций, которая приводит к снижению прочности костной ткани. Среди причин можно выделить наследственный фактор, скудное питание, эндокринные нарушения и другие. Основным признаком является повышенная ломкость костей из-за отсутствия достаточного количества кальция, результатом которой являются частые переломы.
- Туберкулез костей – инфекционная патология, возбудителем которой является палочка Коха. В начале развития у больного наблюдается повышение температуры до субфебрильных значений (37,1 – 37,3 градусов), вялость, тянущие боли. С переходом патологии в артритическую фазу появляется лихорадка, уменьшение длины пораженной конечности, хромота, деформация позвоночника, выраженная болезненность.
- Болезнь Осгуда - Шлаттера – остеохондропатия бугристости большеберцовой кости. Болезни подвергаются юноши и мальчики подросткового возраста. Патология развивается после травматизации голени. В группу риска входят дети, активно увлекающиеся спортом. Первыми признаками являются боли при сгибательных движениях, при надавливании на место поражения ощущается болезненность, при ухудшении болевой синдром становится выраженнее и иррадиирует в переднюю мышцу бедра.
- Бурсит – воспаление синовиальной сумки с образованием болезненного уплотнения (бурсы, наполненной экссудатом). К причинам относят травмы, инфицирование из отдаленных участков поражения. Проявляется клиникой, характерной для воспаления: отечностью, гиперемированными участками, местным повышением температуры тела.
- Асептический некроз головки бедренной кости – дистрофия эпифиза при резком ограничении циркуляции крови в области тазобедренного сустава. Патология относится к разряду остеохондропатий. Некротическое расслоение костной ткани происходит без участия патогенных микроорганизмов. Проявляется сильной болью, контрактурой тазобедренного сустава, нарушением походки, укорочением конечности. При отсутствии лечения осложняется деформирующим коксартрозом, исеривлением позвоночника (сколиозом).
- Синдром Титце – воспалительная реакция, локализующаяся в хрящевой ткани в передней части грудной клетки. Причиной патологии могут стать травмы, инфекции, аллергический фактор, заболевания верхних дыхательных путей (пневмония, бронхит), скудное питание, приводящее к дистрофии. Ноющая боль появляется в месте воспаления и иррадиирует в верхние конечности, постепенно усиливаясь при чихании или кашле.
Диагностика
Целью диагностических манипуляций является установка точной причины, чтобы узнать, почему появляется боль в костях. От правильности диагноза зависит полное избавление от неприятной болезненности в костном аппарате. Первым этапом является посещение медицинского специалиста (терапевта, ортопеда, травматолога при травмах). На приеме доктор проводит осмотр и собирает подробный анамнез.
Чтобы оценить общее состояние и выявить скрытые процессы, назначается лабораторное исследования крови и мочи. При подозрении на онкологию проводится биопсия. Для определения возбудителя гнойного воспаления показан забор внутрисуставного экссудата во время диагностической пункции.
Аппаратное исследование проводится следующими методами:
- рентгенография;
- магнитно-резонансная томография;
- допплерография;
- артроскопия;
- дискография или миелография.

Терапевтические мероприятия
Боль в костях доставляет много неприятных моментов. Избавиться от дискомфортного состояния поможет комплексное лечение, основанное на обезболивании лекарственными препаратами, физиотерапевтическими процедурами, назначением массажа и комплекса лечебных упражнений. Важен отказ от вредных привычек (курения и употребления алкогольной продукции), а также составление рациона сбалансированного диетического питания, которое восполнит дефицит витаминов и микроэлементов.
Медикаментозная терапия заключается в назначении НПВС (Кеторол, Некст, Ибупрофен), чтобы снять боль и уменьшить воспаление. Анальгетики (Темпалгин, Баралгин) обладают обезболивающим действием, избавляя от болезненности на непродолжительной срок. При сильном воспалении, если терапевтический эффект от нестероидных препаратов недостаточный, используют глюкокортикостероиды (Гидрокортизон, Преднизолон, Депо-Медрол). Для остановки дегенерации хрящевой и костной ткани проводят длительное лечение, используя хондропротекторы (Терафлекс, Дона, Хонда). Подбором препарата и его дозировки должен заниматься лечащий врач, самолечение чревато негативными последствиями.
Боль в костях не появится, если регулярно проводить курс массажа и заниматься лечебной физкультурой. Комплекс упражнений ЛФК составляет доктор после полного обследования пациента. Сеансы проходят под наблюдением инструктора ЛФК, который обучит технике выполнения и проконтролирует соблюдение терапевтической нагрузки.
Физиотерапевтическое лечение назначается в фазу стойкой ремиссии. Для улучшения кровообращения, восстановления обменных процессов и регенерации тканей используют лечебные свойства низкочастотных электрических токов, магнитного поля, лазерных лучей.
Профилактика
Предупредить боль в костях полностью невозможно. Патологические процессы невыясненной этиологии могут поразить любого человека, но соблюдая общеизвестные правила можно снизить риск болезненности в костной структуре. Правильное питание и здоровый образ жизни без вредных привычек сохранит здоровье не только костной системе, но всему организму в целом.
Лечение хронических заболеваний и плановая профилактика осложнений, которая заключается в контроле жизненно важных показателей АД, глюкозы, холестерина, не допустит развития осложненных состояний. Обращение к врачу должно стать нормой, если появилась боль в костях, чтобы провести обследование и начать эффективное лечение.
Читайте также:





