Быстрякова л в инфекционные экзантемы у детей

Классификация проявлений

Вирусная экзантема у детей: симптомы и лечение
В зависимости от тяжести течения вирусную экзантему у детей разделяют на три степени тяжести:
- легкий вариант характеризуется единичными высыпаниями на коже. Ребенок чувствует себя хорошо и не предъявляет жалоб. При термометрии отмечают повышение температуры до 37–37,5 градусов;
- средняя степень тяжести проявляется большим количеством элементов сыпи, которая может зудеть и проявляться другими неприятными ощущениями. Температура тела достигает 38 градусов. Жаропонижающие средства эффективны;
- тяжелое течение требует госпитализации ребенка в лечебное учреждение. Высыпания обильно покрывают кожу и могут встречаться на слизистых оболочках ротовой полости и половых органов. Общее состояние ребенка тяжелое. Лихорадка, темапература достигает 40 градусов, сопровождается признаками интоксикации.
Признаки и причины заболевания
Вирусная экзантема у детей сопровождается различными симптомами. Их характер зависит от возбудителя заболевания. В детском возрасте чаще отмечается инфицирование вирусом Эпштейна – Барр, краснухи, ротавирусом и аденовирусом. Вирус Эпштейна – Барр проявляется розовыми папулами небольшого размера. Они немного выступают над кожей. Высыпания появляются на ладонях и стопах. При инфекции, связанной с данным вирусом, отмечаются светобоязнь и увеличение различных групп лимфатических узлов.
Краснуха — распространенная детская инфекция. Первоначально на коже возникают гиперемированные пятна небольшого диаметра. Постепенно они превращаются в папулы. Помимо сыпи, развивается интоксикационный синдром с повышением температуры тела, головной болью и общей слабостью.
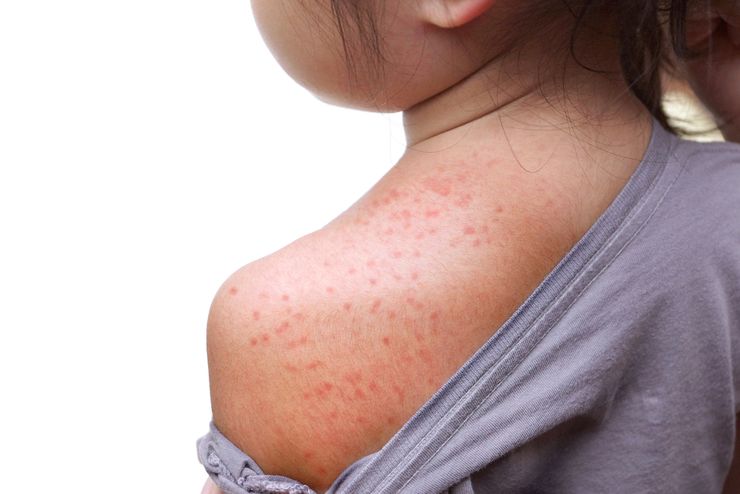
Признаки вирусной экзантемы
Ротавирусная инфекция чаще встречается у детей до трехлетнего возраста. Она передается контактно-бытовым путем при несоблюдении правил личной гигиены. Сыпь мелкопятнистая, способна покрывать все тело. Высыпания сопровождаются диспепсическими явлениями: массивной диареей и рвотой. Лихорадка достигает 38–38,5 градусов. Основная угроза для ребенка — развитие обезвоживания с нарушением функции внутренних органов.
Аденовирус приводит к ярко-красным высыпаниям, которые не возвышаются над кожей. Сыпь сопровождается зудом. Для аденовирусного поражения характерно увеличение лимфатических узлов и катаральное воспаление на миндалинах. Гнойный налет при этом отсутствует. Острая аденовирусная инфекция сопровождается конъюнктивитом.
Дифференциальную диагностику между причинами вирусной экзантемы проводит врач. Родителям не следует заниматься самолечением. Это чревато прогрессированием патологии и развитием осложнением.
Герпетические вирусы встречаются у детей различного возраста. Возбудитель, вызывающий ветряную оспу, приводит к появлению специфической вирусной экзантемы. Она характеризуется стадийностью изменений на коже. Первоначально на кожном покрове появляются участки покраснения небольшого размера. Ребенок становится беспокойным в связи с сильным зудом. Пятна превращаются в возвышающиеся папулы. На месте последних развиваются везикулы с прозрачным содержимым. После того как пузырьки лопаются, образуются корочки. Весь цикл высыпаний занимает 2–3 дня.
Диагностика заболеваний
Постановка диагноза при кори и других инфекционных патологиях проводится по следующему алгоритму:
- Врач узнает у ребенка его жалобы, а также беседует с родителями. При вирусных поражениях следует выявить предшествующий высыпаниям контакт с больными детьми. Это выявляется у детей, посещающих организованные коллективы: детский сад, поликлинику и др.
- Внешний осмотр с изучением характера высыпаний.
- В клиническом и биохимическом анализе крови обнаруживают воспалительные изменения: повышение количества лимфоцитов, а также увеличение концентрации С-реактивного белка и фибриногена.
- Для идентификации конкретного возбудителя используются молекулярные методы: полимеразную цепную реакцию (ПЦР) или иммуноферментный анализ (ИФА). ПЦР позволяет выявить в крови нуклеиновые кислоты возбудителя. При ИФА анализируют уровень иммуноглобулинов М и G, свидетельствующих о попадании вируса в организм.
Интерпретирует результаты исследований только лечащий врач. Он проводит их расшифровку, учитывая эпидемиологический анамнез и клинические проявления.
Подходы к терапии
Если экзантема протекает без температуры и не сопровождается симптомами интоксикации, то ребенок не нуждается в госпитализации. При тяжелом течении амбулаторное лечение не проводится. Основной метод терапии — использование лекарственных средств. При температуре выше 38 градусов используют жаропонижающие препараты. Их можно применять в виде таблеток или свечей. Выраженный зуд и отек кожи в области высыпаний является показанием к использованию антигистаминных средств. Существующие противовирусные препараты обладают ограниченной эффективностью.
Заразна ли вирусная экзантема? Большая часть возбудителей, вызывающих высыпания на коже, могут передаваться другим людям. Поэтому детей с вирусной экзантемой изолируют от окружающих.
Вирусная экзантема в детском возрасте сопровождает большое количество заболеваний. Прогноз благоприятный, так как большинство инфекций при своевременном назначении лечения не прогрессирует. У ребенка наступает полное выздоровление. Если патология сопровождается лихорадкой, массивной диареей и рвотой, то она может привести к тяжелым осложнениям в виде обезвоживания, фебрильных судорог и др.
Существуют разные виды экзантемы, отличающихся симптоматикой и причиной возникновения. В педиатрии чаще всего встречается внезапная сыпь. Наиболее распространена среди детей от 6 месяцев до 2 лет.
Причины экзантемы
Причиной экзантемы в большинстве случаев становится вирус. Механизм инфицирования запускают следующие факторы:
- Возбудитель разносится по организму с током крови, попадает в дерму и вызывает воспаление. Именно так развивается энтеровирусная экзантема;
- Сыпь возникает, как иммунная реакция на раздражитель. Процесс характерен для краснухи и кори.
В некоторых случаях экзантема появляется без инфекционного провокатора, только под воздействием иммунных факторов (крапивница, аллергический дерматит, синдром Стивенса Джонсона.).
Из множества вирусных возбудителей сыпь чаще всего вызывает энтеровирусная инфекция. Затем следуют агенты кори, ветрянки, герпеса человека и парвовирус B19. У взрослых причиной недуга могут стать аутоиммунные нарушения или медикаментозная аллергия.
Симптомы экзантемы
Симптомы экзантемы очень разнообразны. Они подразделяются на общие, характерные для всех сыпей, и местные, определяющие какую-либо одну разновидность болезни.
К общим проявлениям экзантемы относят:
- увеличение лимфатических узлов;
- одышку;
- ломоту в мышцах;
- головную боль;
- катаральные явления;
- повышенную температуру тела;
- потерю аппетита;
- расстройство пищеварения.
Основным симптомом экзантемы считается сыпь. Она может проявляться по-разному, но всегда возникает на фоне лихорадки и напрямую зависит от первопричины.
Например, при кори патологические элементы появляются на 5 сутки, сначала захватывая лицо, а затем распространяясь по всему телу. Пятна объединяются между собой, превращаясь в крупные очаги. Также проявляется краснуха, только высыпания при ней не сливаются.
Энтеровирусная инфекция протекает с нарушением пищеварения, симптомами респираторного заболевания, температурой. На коже появляются самые разные элементы сыпи: пузырьки, узелки, пятна. Иногда наблюдается зуд.
Если экзантема вызвана герпесом, кожные изменения возникают на спине и животе, а затем распространяются на другие участки тела.
Экзантема у детей
Экзантема у детей протекает, как острое инфекционное заболевание. Обычно ею поражаются малыши в возрасте до 3 лет. Симптомы патологии зависят от ее разновидности. Причиной детской экзантемы чаще всего становятся энтеровирусы.
Первые признаки сыпи регистрируются после высокой температуры. Подобная реакция организма является иммунным ответом на вирусный патоген. Дети старшего дошкольного и школьного возраста страдают от экзантемы намного реже, поскольку их иммунная система более устойчива и не так ярко реагирует на раздражители.
Виды экзантемы
Медики выделяют несколько форм экзантемы, каждая из которых имеет свои причины и симптомы.
Как понятно из названия, данная разновидность патологии возникает неожиданно и заканчивается очень быстро. Медики называют ее детской розеолой или внезапной лихорадкой. Причиной недуга становится герпес.
Болезнь поражает детей в возрасте до года и сопровождается температурой и пятнисто-папулезной экзантемой, сходной с краснухой.
Частота герпесного поражения выше зимой и осенью. Попав единожды в организм, вирус сохраняется в нем пожизненно, находясь большую часть времени в пассивном состоянии. Выздоровев, малыш вырабатывает иммунитет к инфекции, но при неблагоприятных условиях может заболеть вновь, заразившись от взрослого.
Проявления неожиданной экзантемы у ребенка:
- насморк;
- учащенный стул;
- слезотечение и покраснение глаз;
- раздражительность, плаксивость.

Сыпь появляется на 2–3 день, поражая верхнюю часть тела и лицо. Через несколько суток экзантема бесследно исчезает. Более длительное течение розеолы свидетельствует о присоединении аллергии.
Вирусная экзантема у детей встречается до года и всегда сопровождается температурой. На коже появляются пузырьки, пятна или узелки, которые могут сливаться в очаг или располагаться по отдельности. Симптоматика недуга зависит от вируса, ставшего причиной кожного поражения.
Парвовирус B19 проявляется покраснением щек наподобие кружев или квадратного плетения. Энтеровирусная инфекция сопровождается генерализованной сыпью, состоящей из множества мелких узелков. Для ротавируса характерны возвышающиеся над кожей красные пятна, которые вскоре сливаются в единый очаг. Аденовирус отличается развитием зуда и конъюнктивитом.
Общим симптомом вирусной экзантемы является увеличение лимфатических узлов. Заболевание протекает без осложнений и заканчивается на 4– 5 сутки.
Везикулярная экзантема диагностируется при патологиях, вызванных герпесом, ветряной оспой или осповидным риккетсиозом. Наблюдаются везикулы и при неинфекционной природе недомогания: экземе, потнице, дисгидрозе.
Герпетическая инфекция является самой частой причиной экзантемы. Многочисленные, заполненные жидкостью, пузырьки возникают одновременно с лихорадкой. Располагаться они могут на слизистой оболочке рта (энантемы), крыльях носа, в области предплечий, на руках и ногах. У подростков нередко локализуются в районе половых органов.
При неосложненной форме недомогания пузырьки вскрываются на 5–6 день и начинают заживать.
Инфекционная экзантема (бостонская, энтеровирусная экзантема) провоцируется агентами из ряда ЕСНО-вирусов, сопровождается высокой температурой, симптомами общей интоксикации и папулезными высыпаниями. Недуг легче всего протекает у малышей до трехлетнего возраста. Намного тяжелее болеют подростки и взрослые люди.
Энтеровирусная инфекция начинается с высокой температуры, слабости, головной и мышечной боли. Сыпь появляется через 2 суток и быстро захватывает все тело с развитием энантем. Напоминает кореподобные поражения.
Инфекционная экзантема длится до одной недели, а затем бесследно исчезает.
Заразна ли болезнь экзантема?
Что касается сыпи как таковой, то она незаразна. Однако заболевший ребенок является носителем довольно контагиозного вируса и может инфицировать окружающих.
Какой врач лечит экзантему?
При появлении кожной сыпи, сопровождающейся температурой и головной болью, необходимо обратиться к дерматологу или инфекционисту.
Если в местной поликлинике таких специалистов нет, рекомендуется посетить терапевта или записаться на прием к врачу общей практики. Маленького ребенка следует показать педиатру или детскому инфекционисту.
Если у младенца наблюдается сильная лихорадка, диарея, выраженное беспокойство, плач — необходимо вызвать скорую помощь или пригласить на дом врача из детской поликлиники.
Диагностика
При диагностике экзантемы на первое место выходит дифференциация. Вирусную сыпь необходимо отличить от других кожных поражений. Для этого проводится тщательный физикальный осмотр больного при дневном свете или яркой лампе. Во время обследования дерматолог обращает внимание на характер и величину элементов, их месторасположение и склонность к сливанию.
Для подтверждения экзантемы проводят следующие диагностические мероприятия:

При подозрении на поражение вирусом спинного или головного мозга больному назначают пункцию спинномозговой жидкости.
Лечение экзантемы
Как лечить экзантему? В первую очередь необходимо выявить возбудителя и заняться им. Борьба с кожными элементами в этом случае носит симптоматический характер.
Лечение экзантемы включает в себя обязательный постельный режим и прием следующих групп медикаментозных препаратов:
- жаропонижающие средства — Эффералган, Нурофен, Парацетамол, Максиколд, Ибуклин, Панадол;
- антисептики — бриллиантин зеленый, метиленовый синий;
- витамины с повышенным содержанием витамина Д или Аквадетрим;
- антигистамины — Зодак, Супрастин, Зиртек, Цетрин;
- противогерпесные препараты — Ацикловир, Пенцивир, Зовиракс, Фенистил, Панавир.
При экзантеме не следует принимать антибиотики, поскольку на вирусную природу заболевания такое лечение не окажет никакого влияния. Противомикробные препараты могут быть назначены врачом только в случае присоединения бактериальной микрофлоры.
Осложнения
Экзантема прекрасно лечится и редко вызывает осложнения. Чем сильнее у больного иммунитет, тем быстрее он пойдет на поправку. Единственным неприятным моментом могут стать расчесы, через которые в организм проникает инфекция. В этом случае потребуется дополнительное лечение.
Профилактика
Специфической профилактики экзантемы пока не разработано. В качестве предупредительных мер медики рекомендуют соблюдать личную гигиену, укреплять иммунитет, правильно и полноценно питаться, избегать больных людей с лихорадкой и кожными высыпаниями. Такие мероприятия значительно снижают риск развития недомогания.
В большинстве случаев исход экзантемы благоприятный. Заболевание заканчивается полным выздоровлением и приобретением постоянного иммунитета. Вакцинации от кожного поражения не предусмотрено, поэтому на первое место выходит профилактика и изоляция больного.
Высыпания на коже у детей – это очень распространенный симптом, который может указывать на различные патологии. Одной из таких патологий является экзантема. Это заболевание часто встречается у детей до года. Оно может быть спровоцировано вирусами различного характера – ветряная оспа, корь, ротавирус, аденовирус, герпес, а также иметь бактериальное происхождение. Но бактериальная экзантема встречается гораздо реже, чаще педиатры сталкиваются именно с вирусной экзантемой.
Что такое вирусная экзантема у детей?
Экзантема – это острая реакция организма ребенка на различные инфекции, эта реакция сопровождается появлением на коже краснухоподобной сыпи. Врачи в равной степени регистрируют данное заболевание как у девочек, так и у мальчиков.
Пик заболеваемости приходится на возраст 2-10 месяцев.
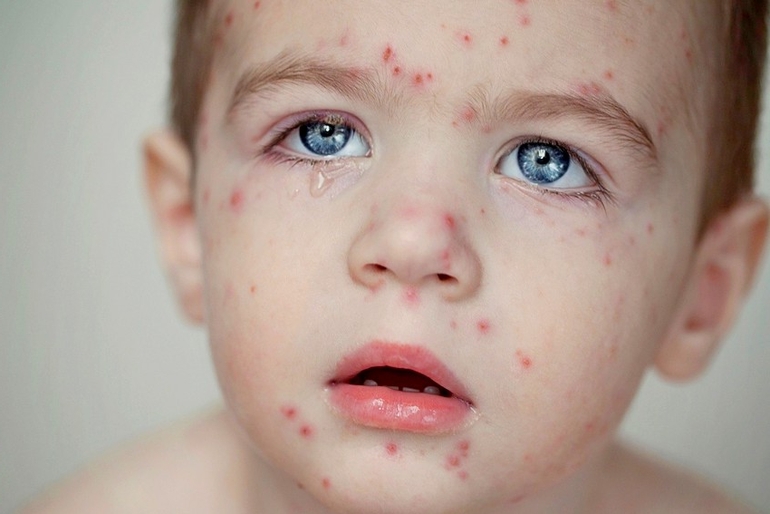
Ответная реакция организм с появлением сыпи обусловлена иммунным ответом на инфекционный возбудитель. Иммунитет малышей реагирует на инфекции очень бурно.
Виды экзантемы
Существуют следующие разновидности вирусной экзантемы:
По степени тяжести вирусная экзантема делится на:
- Легкая – высыпаний на теле немного, температура нормальная или повышается до 37,5 градусов.
- Средняя – высыпания покрывают большую часть тела, температура около 38 градусов, сбивается жаропонижающими средствами.
- Тяжелая – в этом случае ребенка госпитализируют, высыпания распространится не только по поверхности кожи, но могут наблюдаться в ротовой полости и на слизистых гениталий. Состояние ребенка тяжелое, температура повышается до критических отметок.
Причины вирусной экзантемы
Причинами появления экзантемы является отечность коллагеновых волокон в результате очень активного ответа иммунной системы на наличие вирусного агента в организме.
- вируса кори,
- вируса герпеса,
- аденовируса,
- паравируса,
- энетеровируса,
- вируса ветряной оспы и так далее.
Симптомы
Клиническая картина вирусной экзантемы заключается в появлении сыпи и повышении температуры, которая держится 4-5 суток. Сыпь под воздействием разных факторов может становиться интенсивнее. Такими факторами могут быть горячая вода, яркий солнечный свет, эмоциональное перенапряжение и прочее. Очень важно оградить малыша от подобных факторов, чтобы не усугубить течение патологии.
У новорожденных детей при экзантеме может усиливаться пульсация родничка.
Общие признаки экзантемы у детей:
- насморк и кашель,
- увеличение лимфатических узлов в области шеи,
- признаки интоксикации организма,
- головная боль,
- слабость,
- расстройство пищеварения,
- ухудшение или отсутствие аппетита.
В зависимости от типа инфекции, симптомы сыпи будут несколько различаться:
- Энетеровирус – сыпь покрывает большую часть тела ребенка, представляет собой мелкие папулы. Имеется интоксикационный процесс.
- Аденовирус – по всему телу наблюдаются розовые пятна, в некоторых случаях развивается кератоконъюнктивит.
- Краснуха и ротавирус – пятна розовые, могут сливаться друг с другом, при близком рассмотрении можно заметить, что они возвышаются над поверхностью кожи.
- Вирус Эпштейна-Барр – высыпания напоминают корь, возможен фарингит и отек век.
- Синдром Джанотти-Крости – ассиметричное расположение сыпи, иногда можно заметить ее слияние.
- Паравирус В-19 – сыпь локализуется на переносице и щеках, иногда отмечается скрытое течение патологии.
Экзантема у детей лечение
Терапевтическая схема лечения вирусной экзантемы выглядит следующим образом:
- Охранительный режим – интоксикация крайне ослабляет организм ребенка, поэтому необходим постельный режим и щадящее питание.
- Восполнение жидкости – в результате температуры, рвоты и диареи организм теряет много жидкости, потому ребенку назначаются Регидрон или Регидрон Био.
- Противовирусная терапия – Ацикловир, Валацикловир или другой, назначенный врачом препарат.
- Жаропонижающие средства – Ибупрофен, Парацетомол или их комбинация.
- Местные анестетики – актуальны при герпетическом стоматите, когда болезненность мешает приему пищи и воды. Назначается Калгель, Лидокаин или препараты на его основе.
- Местные антисептики – препятствуют присоединению вторичной инфекции, ускоряют заживление сыпи. Например, Местамидин.
- Антигистаминные препараты – назначаются при выраженном зуде – Супрастин, Цетризин, Лоратадин. Также можно использовать местную форму препаратов – Псилобальзам, Фенистил.
Длительность лечения зависит от выраженности симптоматики и динамикой ее регресса.
Из средств народной медицины рекомендуется купание ребенка в отварах пихты, чистотела, ромашки. Кожные покровы можно обрабатывать настоями листьев смородины, мяты, калины.
Возможные осложнения
Осложнения вирусной экзантемы наблюдаются очень редко. Были зафиксированы единичные случаи у детей, иммунитет которых находился на крайне низком уровне. У них развивались нарушения в функционировании пищеварительной, сердечно-сосудистой системы, увеличение аденоидов, реактивный гепатит, появлялись часты рецидивы респираторных заболеваний.
Советы доктора Комаровского
Известный педиатр Комаровский говорит о том, что вирусная экзантема не представляет серьезной опасности для здоровья ребенка, но это вовсе не означает, что ее можно не лечить.
Несмотря на то, что сыпь при вирусной экзантеме проходит на 5-6 сутки, доктор Комаровский рекомендует родителям все же сдать анализ крови ребенка на определение вируса, который спровоцировал эту патологию.
Профилактика
Проводить профилактику экзантему у детей не имеет смысла по следующим причинам:
- Никаких 100% эффективных мер не существует. Так как спровоцировать появление экзантемы может огромное количество вирусов, уберечь от всех них ребенка невозможно.
- Сыпь всегда появляется внезапно, и каких-то предпосылок к ее возникновению нет. За исключением сообщений о наличии вирусных эпидемий в том или ином районе.
- Экзантема – это развое заболевание. Однажды перенеся эту инфекцию, человек уже не будет заражаться ею повторно. Педиатры считают, что лучше дать малышу переболеть этим заболеванием в детском возрасте, чем во взрослом – у взрослых людей течение заболевания более сложное.
Также о нецелесообразности профилактики экзантемы говорит тот факт, что 90% детей переносят заболевание легко и без осложнений. У 10% детей патология длится несколько дольше, и может сопровождаться осложнениями. Но и в первом и во втором случае заболевание проходит бесследно.
Несмотря на то, что в большинстве случаев вирусная экзантема протекает в легкой или в средней форме, при возникновении сыпи на теле ребенка родители должны незамедлительно обратиться к врачу. Своевременно назначенная терапия позволит избежать перехода заболевания в тяжелую форму, а также существенно облегчит состояние малыша, и ускорит выздоровление.
Как проводится вакцинация контактных лиц в очагах заболеваемости корью? Почему профилактические мероприятия порой оказываются неэффективными и привитые по эпидемическим показаниям из числа контактных все равно заболевают? От чего зависит формирование правильного иммунного ответа при вакцинопрофилактике кори у контактных лиц в очагах заболевания?
На языке чисел
Корь является крайне заразной тяжелой болезнью вирусного происхождения. Индекс контагиозности составляет 95–96 %, а естественная восприимчивость равна 100 %. По оценкам Всемирной организации здравоохранения (ВОЗ), в 1980 г., до начала широкого распространения вакцинации, произошло 2,6 млн случаев смерти от кори. Несмотря на наличие безопасной и эффективной вакцины, во всем мире корь остается одной из основных причин смерти среди детей раннего возраста. В 2013 г. от данного заболевания умерли 145,7 тыс. человек, большинство из которых дети в возрасте до 5 лет.
По данным ВОЗ, ускоренные мероприятия по иммунизации позволили значительно снизить уровень смертности от кори. С 2000 г. в рамках массовых кампаний вакцинации против этой болезни было привито более 1 млрд детей в возрасте от 9 месяцев до 14 лет, живущих в странах с высоким риском инфицирования, из них около 145 млн — в 2012 г. Глобальная смертность от кори снизилась на 75 % — с 544,2 тыс. случаев смерти в 2000 г. до 145,7 тыс. случаев в 2013 г. Наибольших успехов в деле полной ликвидации заболеваемости корью благодаря правильной стратегии вакцинопрофилактики достигли страны Северной и Южной Америки.
В то же время на территории Российской Федерации заболеваемость корью в 2013 г. увеличилась на 9,4 % и составила 1,63 случая на 100 тыс. населения (для сравнения: в 2012 г. — 1,49 случая на 100 тыс. населения). С января по сентябрь 2014 г. в России было зарегистрировано 4580 случаев заболевания корью, показатель заболеваемости составил 3,2 случая на 100 тыс. населения. По сравнению с аналогичным периодом 2013 г. показатель заболеваемости увеличился в 5 раз.
Для иммунопрофилактики кори в России используют живую культуральную коревую вакцину, состоящую из аттенуированных штаммов вируса кори Ленинград-16 и Москва-5. Штаммы получают методом культивирования в первичной культуре клеток эмбрионов японских перепелов с последующей очисткой и лиофилизацией. Вакцина стимулирует выработку противокоревых антител у 95 % серонегативных лиц на 21–28-е сутки после введения, иммунитет сохраняется на протяжении не менее 18 лет.
Согласно Национальному календарю профилактических прививок[1] плановая вакцинация против кори одновременно с вакцинацией против краснухи и паротита организуется дважды: в возрасте 12 месяцев, когда у младенцев, как правило, исчезают материнские антитела, переданные им через плаценту, и 6 лет (перед поступлением в школу). Кроме того, плановая вакцинация против кори проводится не привитым ранее, не имеющим сведений о прививках против кори и не болевшим данной инфекцией детям в возрасте от 1 года до 18 лет включительно и взрослым в возрасте до 35 лет. Она выполняется в соответствии с инструкциями по применению вакцин двукратно с интервалом не менее 3 месяцев между прививками. Лица, привитые ранее однократно, подлежат однократной иммунизации не менее чем через 3 месяца после прививки.
В соответствии с п. 5.10 СП 3.1.2952-11 иммунизации против кори по эпидемическим показаниям без ограничения возраста подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно[2]. Она проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге. Согласно п. 5.12 СП 3.1.2952-11 детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок), не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный в соответствии с инструкцией по его применению.
Почему профилактические мероприятия порой оказываются не эффективными? Сроки иммунизации, установленные санитарными правилами, соблюдены, однако привитые по эпидемическим показаниям из числа контактных все равно заболевают. Для ответа на этот вопрос необходимо разобраться в особенностях патогенеза кори.
Возбудителем кори является вирус из семейства парамиксовирусов. Обычно он развивается в клетках, расположенных в задней стенке глотки и в легких. Основной источник инфекции — человек, механизм передачи — аэрозольный, путь передачи — воздушно-капельный.
В клинической картине кори выделяют 3 периода:
- катаральный (продрома);
- период высыпаний;
- период пигментации или реконвалесценции [1].
Входными воротами для вируса являются дыхательные пути и конъюнктива глаз. Первоначально вирус кори размножается в эпителиальных клетках слизистых оболочек щек и верхних отделов дыхательных путей, затем попадает в локальные лимфоидные ткани, что ведет к первичной виремии и распространению вируса в другие регионарные лимфоидные узлы и органы, включая почки, желудочно-кишечный тракт, печень и др. Известно, что в локальной лимфоидной ткани происходит первичная репродукция вируса кори, а на 3-й день инкубационного периода он попадает в кровь. Количество вируса в начальном периоде не велико и может быть нейтрализовано введением гамма-глобулина, на чем и основана пассивная иммунизация, проводимая в очагах коревой инфекции. Однако напомним, срок пассивной иммунизации ограничен 72 часами с момента контакта.
Первая волна виремии достигает наибольшей интенсивности в катаральном периоде и в 1-й день периода высыпаний, когда вирус кори в большом количестве содержится в отделяемом слизистых оболочек верхних дыхательных путей. С 3-го дня периода высыпаний количество выделяемого вируса резко уменьшается, к 5-му дню он перестает обнаруживаться в крови.
Вторая волна виремии регистрируется в конце инкубационного и начале катарального периода, когда происходит фиксация и репродукция вируса кори в клетках макрофагальной системы лимфатических узлов, миндалин, печени, селезенки, в лимфоидной ткани костного мозга. По времени это совпадает с клиническим проявлением инфекции. Полная элиминация вируса кори из крови и других тканей происходит в течение 1–2 недель от начала появления сыпи [7, 8].
Инкубационный период при кори равен 8–17 дням, в большинстве случаев он длится 8–11 дней. Заразный период при кори наблюдается в последние 2–3 дня инкубационного периода, 3–4 дня катарального периода и 3–5 дней периода высыпаний [3, 4, 6]. Наиболее контагиозен больной в катаральном периоде, когда особенно активно происходит передача вируса при кашле, чихании, слезотечении, разговоре и др. Соответственно, от момента первичного контакта до попадания и первичного размножения вируса кори в организме контактного может пройти более 3 дней (72 часа), пока диагноз у заболевшего достоверно подтвердится клинически (проявится сыпь) (см. рис. 1). Если же контакт произошел с заболевшим корью в первый день возникновения сыпи (установления диагноза клинически), то вакцинация контактных лиц в очаге может быть проведена в сроки, установленные СП 3.1.2952-11, т. е в течение 72 часов (см. рис. 2).
В документе по позиции ВОЗ в отношении коревых вакцин [10] изложен следующий порядок вакцинопрофилактики для ликвидации вспышки кори:
Для ограничения воздействия вспышек кори ВОЗ поддерживает эпиднадзор для раннего выявления, полной оценки риска распространения и исходов тяжелых случаев заболевания, а также организации быстрых ответных мер, включая широкое использование коревой вакцины. Районный или областной координационный комитет по вспышке при широком представительстве в нем должен принять решение относительно типа вакцинации в качестве ответной меры для осуществления на местном уровне. Для защиты лиц высокого риска в течение вспышки может быть проведена вакцинация в пределах 2 дней с момента воздействия вируса с целью смягчения клинического течения кори; это может даже предотвратить появление симптомов. У лиц, для которых вакцинация противопоказана, введение коревого иммуноглобулина в пределах 3–5 дней с момента воздействия вируса может иметь аналогичный позитивный эффект.
Обращаем внимание, что тяжесть поражения при инфицировании возбудителем кори зависит от дозы вируса, полученной в ходе контакта [9]. По данным зарубежных исследований, преморбидный фон (возраст, гипотрофия, сопутствующие заболевания и т. п.) в данном случае влияет несущественно. Тяжесть заболевания у вторичных больных, как правило, выше, чем у первичных, что обусловлено более высокой дозой вируса, полученной при контакте. Клиническая картина заболевания в данном случае может развиваться интенсивнее, а срок инкубационного периода сократится.
Немаловажен и тот факт, что накопление антител начинается только через 7–18 дней после введения вакцины, а максимальных показателей достигает через 3–4 недели. Соответственно, в очагах с большим количеством заболевших, которые могут находиться в разных периодах клинической картины, в т. ч. в скрытом заразном, до возникновения явных признаков инфекции, вакцинированный по эпидемическим показаниям может получить дополнительную дозу вируса еще до того, как в его организме накопятся антитела для выработки защитного иммунитета против кори, и, как следствие, заболеть.
Иммунный ответ на введение противокоревой живой вакцины вырабатывается по-разному. Организмы одной группы людей реагируют сильно, другой — слабо. Даже среди вакцинированных, как детей, так и взрослых, встречаются те, чьи организмы отвечают на вакцину очень слабо, вплоть до полной нечувствительности (5 %) к вводимому иммунобиологическому препарату. В первую очередь это касается часто болеющих детей, у которых повторные респираторные заболевания приводят к нарушению функционирования различных органов и систем, способствуют снижению иммунорезистентности организма [5]. У таких детей, как правило, нарушен календарь профилактических прививок. Доказано, что дети, проживающие в Заполярье, реагируют на живую коревую вакцину незначительным образованием специфических антигемагглютининов [2]. С увеличением возраста отмечается рост числа серонегативных лиц среди ранее привитых и ревакцинированных.
Выделяют первичный и вторичный иммунный ответ при вакцинации.
Первичный иммунный ответ. Запускается сразу после введения антигена, но выявить его можно только спустя определенный латентный период. В крови антитела появляются через 7–10 суток. Антитела, принадлежащие к разным классам иммуноглобулинов, образуются в разные сроки. Ранние антитела (IgM) обычно проявляют низкое сродство к антигену, а поздние (IgG) — высокое. Переход от синтеза IgM к синтезу IgG регулируется Т-хелперами (лимфоцитами CD4). К Т-независимым антигенам антитела класса IgG практически не вырабатываются. У некоторых людей антитела не вырабатываются даже после многократной вакцинации. Это состояние известно как первичная вакцинальная недостаточность.
Вторичный иммунный ответ. При повторном введении антигена иммунный ответ значительно усиливается за счет как клеточного, так и гуморального иммунитета. Вторичный иммунный ответ развивается быстро, обычно в течение 4–5 суток, и сопровождается резким повышением титра IgG. Он опосредуется клетками памяти, образовавшимися после первого контакта с антигеном, и характеризуется интенсивной пролиферацией В-лимфоцитов и цитотоксических Т-лимфоцитов. Конъюгация с белками превращает полисахариды в Т-зависимые антигены, следовательно, приводит к образованию клеток памяти при первом контакте с антигеном и усилению иммунного ответа при повторном контакте. Нередко после вакцинации титр антител довольно быстро снижается. Это состояние называют вторичной вакцинальной недостаточностью. Однако и в этом случае иммунитет не обязательно исчезает полностью: ревакцинация или контакт с возбудителем, как правило, вызывают быструю выработку антител (преимущественно класса IgG). Таким образом, отсутствие антител не всегда свидетельствует об утрате иммунитета, и наоборот, наличие антител после вакцинации еще не гарантирует защиту от инфекции [11].
Для формирования правильного иммунного ответа при вакцинопрофилактике кори у контактных лиц в очагах заболевания имеют значение три фактора:
- сроки проведения вакцинации:
- если контакт с больным произошел в первый день появления сыпи, то вакцинопрофилактика осуществляется в течение 72 часов с момента контакта;
- если контакт с больным был длительным (2–3 дня, характерно для семейных очагов) и произошел до появления сыпи, то срок вакцинации сокращается до 12 часов с момента появления сыпи у больного;
- отсутствие контактов с заболевшим корью после проведения вакцинации в течение 2–3 недель (до выработки необходимого количества антител);
- особенности иммунного ответа организма вакцинированного.
Литература
[1] Утвержден Приказом Минздрава России от 21.03.2014 № 125н.
[2] Данное требование установлено также Календарем профилактических прививок по эпидемическим показаниям, утвержденным Приказом Минздрава России от 21.03.205 № 125н.
Силенова О. В., ведущий специалист-эксперт Управления Роспотребнадзора по Московской области
Читайте также:


