Чем лечат нагноение костей
Обзор
Нарыв (чирей) — это болезненная припухлость, шишка, узелок, который формируется на фоне покрасневшей и горячей кожи. В центре нарыва образуется гнойник — очаг беловато-желтого цвета, отграниченный от окружающих тканей.
Нарывом или чирьем в просторечие называют гнойные заболевания кожи и мягких тканей: гнойники или абсцессы. Причиной заболевания являются различные гноеродные бактерии, чаще всего стафилококки и стрептококки. Предрасполагающими факторами могут быть:
- травмы и повреждения кожи (при бритье, уколах и порезах загрязненными предметами и др.),
- нарушение правил гигиены,
- снижение защитных сил организма при простуде, хронических заболеваниях.
Так, например, частое появление нарывов (чирьев) на коже наблюдается у больных сахарным диабетом. Нарыв на пальце или возле ногтя нередко образуется у людей рабочих профессий, часто травмирующих руки. Гнойники в области волосяных луковиц под мышками, на лице, в паху, как правило, образуются после неаккуратного бриться, особенно в жаркое время года, когда сложно все время поддерживать кожу в чистоте.
Какие бывают нарывы (чирьи, гнойники)?
Нарывы встречаются на любой части тела. Некоторые из них безобидны и проходят самостоятельно, другие требуют медицинской помощи. Причины, симптомы, механизм развития и общие подходы к их лечению обычно схожи.
Фурункул — это гнойное воспаление волосяной луковицы и рядом расположенной сальной железы. Фурункулы часто называют чирьями, располагаются они обычно на частях тела, имеющих пушковые волосы: лице, руках и ногах, ягодицах, реже на волосистой части головы.
Карбункул — это более опасное заболевание. Воспаляются сразу несколько расположенных рядом волосяных луковиц и сальных желез, образуя единый гнойник. Излюбленные места карбункула: шея, лицо, спина, поясница, ягодицы.
Панариций — это инфекционное воспаление тканей пальца, которое развивается после какой-либо травмы: укола, пореза, занозы, иногда как осложнение вросшего ногтя. В зависимости от глубины расположения гнойной полости панариций может излечиваться самостоятельно, но, как правило, требует вмешательства хирурга. Без лечения часто имеет опасные осложнения, которые чреваты потерей пальца.
Гидраденит (сучье вымя) — воспаление потовых желез в подмышечной впадине, реже — в паху. Заболевание начинается с появления боли и уплотнения в глубине подмышки. Уплотнение растет, кожа над ним краснеет, боль усиливается. Постепенно формируется очаг гнойного размягчения тканей. При благополучном исходе гидраденит опорожняется на поверхность кожи самостоятельно. Однако часто требуется хирургическое вскрытие гнойника, так как гидраденит имеет склонность к длительному (более 2 недель) течению и вовлечению в процесс соседних потовых желез.
Лечением и диагностикой всех этих заболеваний занимается врач хирург.
Нарыв, гнойник, чирей: симптомы
Нарывы развиваются постепенно. Сначала на коже под действием бактерий образуется очаг воспаления. Кожа над ним краснеет, припухает, становится теплее и плотнее окружающих тканей на ощупь. Появляется болезненность. В дальнейшем боль и отек кожи нарастает. В центре образуется очаг размягчения тканей — полость, заполненная гноем.
Если чирей расположен в поверхностных слоях кожи, его хорошо видно как ограниченное пятнышко беловато-желтого цвета. При глубоком расположении очага гной может не просвечиваться сквозь кожу. Тогда можно прощупать мягкое, заполненное жидкостью образование.
Если гнойная полость хорошо отграничена от окружающих тканей нарастает боль, чувство напряжения и давления в области нарыва. Иногда боль достигает такой интенсивности, что не дает заснуть, может быть дергающей, пульсирующей или ноющей. При благополучном развитии событий кожа над гнойником прорывается, его содержимое выделяется наружу в виде вязкой беловато-желтой жидкости, иногда с примесью крови. После этого сразу наступает облегчение. Ранка покрывается корочкой и заживает в течение нескольких дней.
К сожалению, организм не всегда легко справляется с нарывами. Если бактерии, вызвавшие заболевание, обладают выраженными агрессивными свойствами, помимо местных симптомов возникают общие жалобы. Повышается температура тела, появляется ломота в мышцах, суставах, головная боль, слабость, потеря аппетита. В непосредственной близости от гнойника можно прощупать увеличенные лимфатические узлы.
Иногда организму не удается отграничить нарыв от здоровых тканей и гной устремляется вглубь, распространяясь в подкожную жировую клетчатку, вдоль сухожилий, мышц, кровеносных сосудов и нервов. В этом случае остановить процесс очень сложно. В особо тяжелых ситуациях инфекция может проникнуть в костную ткань, вызвав гнойное расплавление костей — остеомиелит. Все эти осложнения очень опасны и требуют неотложного лечения в больнице. Вероятность неблагополучного развития событий увеличивают:
- расположение гнойника (чирья) на лице (особенно в носогубном треугольнике), на пальцах и кистях рук, в области слухового прохода, молочной железы, в паху;
- снижение иммунитета;
- механическое воздействие (попытки выдавить гнойник).
Как лечить нарыв (гнойник)?
Как правило, небольшие гнойнички не вызывают особых жалоб, почти не болят и проходят самостоятельно без лечения. Подождать с визитом к врачу можно в тех случаях, когда имеется только покраснение и припухлость кожи. На этом этапе можно попробовать остановить процесс самостоятельно, не доводя до гнойной стадии.
Начальные стадии воспаления поддаются консервативному лечению. Некоторые меры можно предпринять дома, без врача. Для этого на область воспаления (когда еще нет гноя) прикладывают сухое тепло. Это может быть разогретая на батарее шерстяная ткань, чистый мешочек с нагретым песком, солью, рисом, льняным семенем и др. Можно использовать гелевые, соляные или обычные грелки или специальные приспособления для домашней физиотерапии.
Нельзя применять влажные согревающие процедуры: мокрые полотенца, традиционные компрессы, горчичники, ванночки и др. Влага способствует быстрому распространению инфекции по окружающим тканям. Нельзя массировать пораженную область. Если нарыв появился на руке или ноге, желательно обеспечить конечности покой.
Кожу обрабатывают антисептическими растворами: медицинским спиртом, раствором медицинским антисептическим 70-95%, раствором бриллиантовой зелени (зеленки), бетадина, водкой. Центр нарыва можно прижечь йодом. На этой же стадии хорошо помогают высыхающие компрессы с медицинским спиртом. Для этого несколько слоев марли или бинта смачивают в спирте и прибинтовывают к месту поражения. Пленкой не накрывают и дают полностью высохнуть, а затем повторяют манипуляцию.
Врач может назначить физиотерапию: УВЧ, УФО, микроволновая терапия, инфракрасное облучение и другие методики, которые проводят в отделении физиотерапии при территориальной поликлинике или в частных клиниках города.
Нарыв, гнойник, чирей: когда обратиться к врачу?
Если гнойник уже сформировался, единственным возможным исходом является его опорожнение. Гной никогда не рассасывается, и вылечить нарыв можно, только удалив его содержимое. Ожидание того, что чирей вскроется самостоятельно может занять несколько дней и сопровождается риском осложнений. Если же вы хотите быстрее избавиться от боли и предотвратить тяжелое течение заболевания лучше обратиться к врачу.
Дополнительным поводом для посещения врача являются следующие факторы:
- сильная боль в области нарыва (чирья);
- глубокое расположение гнойника или расположение его в опасных местах (см. выше);
- ухудшение общего самочувствия (повышение температуры тела, увеличение лимфоузлов, слабость);
- наличие фоновых заболеваний (сахарный диабет, хронический гепатит, хронические болезни почек, сердца, частые простуды, СПИД);
- несколько гнойных очагов на коже.
Лечением гнойных заболеваний кожи занимается хирург. На приеме он осмотрит вас и может сразу же вскрыть гнойник. Обычно это делается в условиях поликлиники — амбулаторно, госпитализация может потребоваться только при выраженных общих симптомах, больших размерах гнойника, его глубоком расположении или высоком риске осложнений. Операция проводится под местной анестезией (обезболиванием) и занимает обычно 10-15 минут. Выбрать хорошего хирурга можно здесь.
После обезболивания хирург делает разрез над гнойником и удаляет его содержимое. При глубоком расположении нарыва врач может оставить в ране дренаж — обычно полоски латекса по которым в течение нескольких дней будет вытекать гной. Швы на гнойники обычно не накладывают, кожа заживает самостоятельно. Для ухода за раной потребуются перевязки.
Если врач рекомендует госпитализацию, вы можете воспользоваться нашим сервисом, чтобы выбрать хорошую клинику для лечения нарыва. В больнице существуют условия для более серьезных хирургических вмешательств, кроме того, медицинский персонал будет наблюдать за вашим самочувствием и осуществлять уход за послеоперационной раной. Некоторые виды нарывов трудно удалить под местным обезболиванием, хирургам нужно больше времени, чтобы очистить рану от гноя, поэтому может потребоваться наркоз. Кроме того, в больнице обычно используют общее лечение: введение антибиотиков, препаратов, укрепляющих иммунитет и помогающих бороться с инфекцией.
Возможно, Вам также будет интересно прочитать


Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
- Библиотека
- Симптомы
- Нарыв, гнойник, чирей
- Блог
- Бонусная программа
- О проекте
- Клиникам
- Врачам
115184 , Москва , Озерковский переулок, дом 12
Любое нарушение целостности кожных покровов может стать причиной образования гноя, отёка и некроза тканей в районе повреждённого участка. Лечение гнойных ран проводят при помощи специальных лекарственных средств, можно использовать народные методы, или прибегнуть к уринотерапии.
Лечите гнойные раны своевременно
- Причины нагноения
- Виды гнойных ран
- Симптомы гноящихся ран
- Лечение гнойных ран
- Местная терапия
- Народные средства для быстрого заживления
- Уринотерапия в лечении гнойных ран
- Особенности лечения гнойных ран при диабете
- Как вылечить гнойные раны во рту
- Обработка раны после хирургического вмешательства
Причины нагноения
Если в колотую, резанную, рубленную, рваную рану, послеоперационный шов проникнут болезнетворные бактерии, начнётся процесс нагноения. Процесс сопровождается болью, отёчностью, повреждённая ткань состоит из отмерших клеток, требует незамедлительного медикаментозного лечения – в противном случае может развиться гангрена, придётся ампутировать поражённую конечность.
Причины развития гнойного процесса:
- проникновение в рану гноеродных микробов – стафилококки, стрептококки, протеи, кишечная палочка;
- обширные участок поражения, глубокие раны;
- наличие в полости раны отмерших тканей, инородного тела, кровяных сгустков;
- небольшое, но длинное отверстие при колотых ранах;
- своеобразная реакция организма на лекарственные средства, которые используют для повязок.

Стафилококки гноеродные микробы
Вероятность развития гнойного процесса увеличивается при наличии сахарного диабета, сосудистых патологий, ожирения, венерических заболеваний, у людей преклонного возраста, лиц с ослабленным иммунитетом, в жаркое время года.
Любая случайная рана в хирургии считается инфицированной, поэтому следует сразу обрабатывать даже незначительные царапины и ссадины, особенно у детей.
Виды гнойных ран
Гнойные раны бывают открытыми и закрытыми, сопровождаться процессом инфильтрации, некроза. Чаше всего нагноение начинается в случайных ранах и послеоперационных швах может развиваться по гангренозному типу, протекать по форме флегмоны или абсцесса.
Основные виды гнойных дерматологических поражений:
- фурункулы – гной скапливается в фолликулах и сальных железах, проблема чаще всего развивается у диабетиков, лиц с избыточным весом;
- карбункулы – инфекционный процесс развивается одновременно в нескольких волосяных луковицах, болезнь диагностируют у пожилых людей, при эндокринных заболеваниях;
- гидраденит – воспаление потовых желёз на фоне несоблюдения гигиенических правил, неаккуратного бритья подмышек;
- абсцесс – возникает в местах колотых ран, после инъекций, сопровождается некротическими патологиями, воспалённая область ограничена капсулой;
- флегмона – гнойно-некротический процесс происходит в клеточном пространстве, область поражения не имеет чётких границ;
- паронихий – воспаление околоногтевого валика на руках;
- панариций – гной скапливается в мягких тканях, костях, суставах на ногах, на пальцах рук.
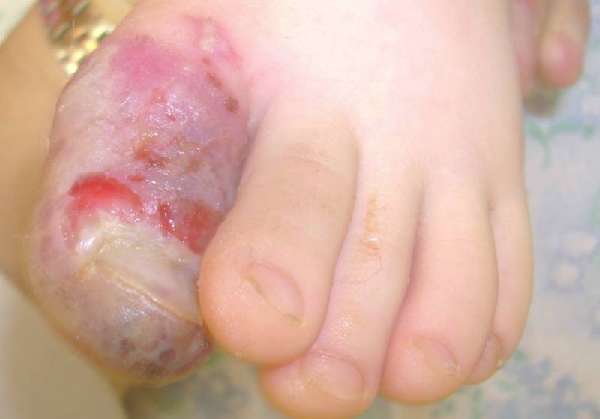
Скопление гноя в большом пальце ноги
Цвет и консистенция гноя позволяет выявить тип возбудителя воспалительного процесса. Выделения белого или светло-жёлтого цвета свидетельствуют о стафилококковой инфекции, при проникновении в рану кишечной палочки масса жидкая, имеют буро-жёлтый цвет. О заражении стафилококком свидетельствую водянистые образования зеленовато-жёлтого цвета, бурая слизь с резким зловонным запахом – признак анаэробной инфекции. Экссудат жёлтого цвета, который при контакте с воздухом становится коричневым, появляется при инфицировании синегнойной палочкой.
Симптомы гноящихся ран
Основные местные признаки гнойного процесса – присутствие в ране экссудата разного цвета, боль, местное повышение температуры, покраснение и отёчность вокруг раны. При инфицировании в организм поступает большое количество токсинов, что приводит к появлению признаков интоксикации на более поздней фазе развития заболевания.
Признаки гнойного процесса:
- повышенное выделение пота;
- ухудшение аппетита, тошнота;
- слабость, лихорадочные состояния;
- мигрень, повышение температуры;
- болевой синдром в поражённом участке носит давящий или распирающий характер;
- иногда появляется сыпь на здоровых участках кожи, которые расположены вблизи очага воспаления.
Наличие гнойного и воспалительного процесса помогает выявить клинический анализ крови – повышается СОЭ, происходит сдвиг лейкоцитарной формулы влево.

Повышенная потливость может свидетельствовать о гноении раны
Лечение гнойных ран
Для устранения гнойно-некротических процессов используют комплексную терапию, которая направлена на подавление роста патогенных микроорганизмов, устранение болевого синдрома, ускорение процесса регенерации. Чаще всего применяют местное лечение, при тяжёлых формах дополнительно следует принимать антибиотики в таблетированной форме.
Применение наружных лекарственных средств с различным терапевтическим действием – основной метод лечения гнойных ран. Перед нанесением мази или раствора повреждённую область нужно очистить при помощи тёплой воды с мылом, промокнуть мягкой салфеткой. Для повязок можно использовать только стерильную марлю и бинт, все инструменты протирать спиртом.
Чем обработать загноившиеся раны:
- Препараты на основе ферментов – Химотрипсин, Стрептокиназа. При регулярном использовании поражённый участок постепенно очищается от фибрина и отмерших тканей, ускоряется процесс заживления, эти лекарственные средства увеличивают чувствительность болезнетворных микроорганизмов к антибиотикам. Раствором следует пропитывать марлю, прикладывать к ране на час, проводить терапию в течение 10 дней.
- Левомеколь – мазь с комбинированным терапевтическим действием, содержит антибиотик и иммуномодулятор., помогает быстро вывести гной. Средство используют для компрессов, закладывают непосредственно в раны. Продолжительность терапии – 4 дня.
- Ихтиоловая мазь – безопасное антисептическое, обезболивающее средство, которое подходит для лечения беременных женщин и детей старше 12 лет. Поскольку его активные компоненты не проникают в кровоток. Препарат наносят под повязку, перевязку нужно делать каждые 8 часов.
- Магнезия поможет избавиться от отёчности – нужно пропитать ватный диск лекарственным раствором, приложить к воспалённому месту на 1,5–2 часа.
- Линкомицин, гентамициновая мазь – содержат антибактериальные составляющие. Наносить их можно 2–3 раза в день, продолжительность терапии определяет врач.
- Раствор хлорида натрия – снижает синтез гнойного экссудата, используют для повязок, менять которые нужно раз в 5 часов.
- Димексид – раствор для компрессов с противовоспалительным, обезболивающим, антигистаминным действием.
- Порошок Банеоцин, Ксероформ – подсушивающее средство с антибактериальным действием, хорошо останавливают кровь.
- Чтобы устранить признаки интоксикации, необходимо пить больше тёплой жидкости с мочегонным и иммуномоделирующим действием – отвар шиповника, чай из мяты, мелиссы, брусничный и клюквенный морс.
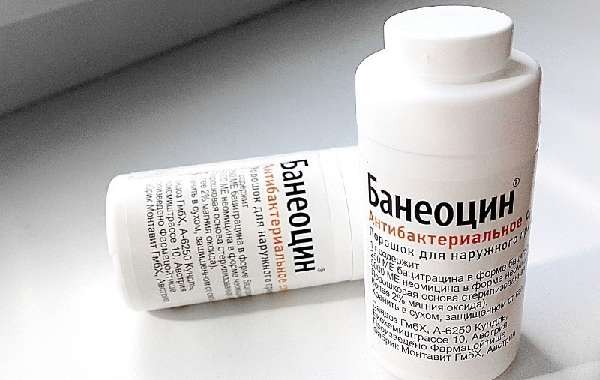
Порошок Банеоцин антибактериальное средство
Нетрадиционные методы лечения помогают ускорить процесс заживления, способствуют устранению воспалительных процессов и укреплению местного иммунитета. Применять народные средства можно только в комплексе с медикаментозной терапией, все лечебные мероприятия следует согласовывать с лечащим врачом.
Как избавиться от гноящихся ран народными методами:
- Мазь для вытягивания гноя – измельчить в блендере 1 нижний крупный лист алоэ и небольшую морковь, добавить по 20 мл жидкого мёда и топлёного сливочного масла. Смесь нанести под повязку, проводить процедуру 3–4 раза в сутки.
- Лечебная мазь от Джуны – смешать сырой куриный желток с 5 мл мёда и 15 г пшеничной муки. Состав наносить на очаг воспаления, сверху накрывать бумажной салфеткой и защитной повязкой. Компресс следует менять раз в 3 часа, при тяжёлых патологиях можно оставлять смесь на всю ночь.
- Компресс с антисептическим действием – смешать в равных пропорциях пюре из свежего репчатого лука и измельчённые виноградные листья. Кашицу накладывать на воспалённый участок, фиксировать бинтом, менять повязки каждые 4 часа.
- Ромашковый отвар – одно из лучших природных антисептических средств. Для приготовления настоя нужно заварить 20 г измельчённого сырья 220 мл кипятка, оставить в закрытой, укутанной ёмкости на 2 часа. Раствором пропитать марлю, приложить к ране на 45 минут.
- Для быстрого очищения раны от гноя можно использовать солевой раствор – в 1 л тёплой воды растворить 30–40 г соли, промывать инфицированные места 4–5 раз в сутки.

Ромашковый отвар природное противомикробное средство
Важно!Лечить гнойные процессы нельзя эфирными маслами – они могут спровоцировать обострение патологии. На время терапии нужно отказаться от употребления арахиса и других продуктов-аллергенов, спиртных напитков.
Мочу с давних пор используют в качестве ранозаживляющего средства для скорейшего устранения гнойных процессов – абсолютно стерильная жидкость содержит гормоны, микроэлементы, хорошо смягчает корки, которые появляются в процессе заживления, но и современное нетрадиционное лечение проводят при помощи уриноттерапии. Всем лечебным требованиям соответствует свежая урина.
Как убрать гнойные процессы при помощи мочи:
- Обильно пропитать стерильный бинт уриной, плотно обмотать поражённую область.
- Смачивать повязку мочой, не снимая, по мере высыхания.
- Менять компресс нужно раз в 3–5 дней, в зависимости от степени тяжести патологии.
Урина обладает заживляющими свойствами
Лечение мочой – эффективный способ устранения гнойных процессов, но лучше использовать его в крайних случаях, когда под рукой нет медикаментов и других средств для проведения терапии.
Особенности лечения гнойных ран при диабете
Иммунная система здорового человека при травматических повреждениях начинает подавлять чужеродные тела, что снижает риск развития инфекционных патологий, у диабетиков эти функции организм выполняет хуже. При диабете замедляется процесс расщепления глюкозы, что снижает скорость регенерации, способствует активному росту патогенных микроорганизмов – всё это приводит к тому, что появляются долго незаживающие раны, трофические язвы, нервные окончания теряют чувствительность, без надлежащего лечения потребуется ампутация. Все последствия несвоевременного лечения ран при диабете можно увидеть на фото.
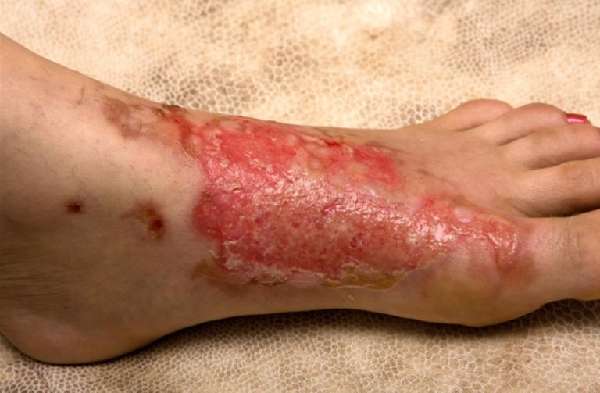
Гнойная рана на ноге при диабете
Как заживить быстро раны при диабете:
- Солкосерил – нормализует процессы обмена в тканях, ускоряет процесс регенерации;
- Делаксин – мазь на основе танина с выраженным противовоспалительным действием;
- Фузикутан – антибактериальные препарат для наружного применения;
- Цинковая мазь – подсушивает повреждённые участки, препятствует нагноению;
- Левомеколь, Диоксизоль – значительно ускоряют процесс заживления;
- Банеоцин – мазь и порошок, средство относится к сильным антибиотикам;
- Ихтиоловая мазь – обезболивающее и обеззараживающее средство для примочек и компрессов;
- мазь Вишневского, стрептоцидовая мазь – уничтожают болезнетворные микробы, вытягивают гной.

Мазь Вишневского хорошо уничтожает микробы
Все лекарственные препараты следует наносить не менее двух раз в сутки. Повреждённые участки предварительно следует промыть, высушить, обработать перекисью водорода.
В составе мазей для лечения гнойных ран при диабете не должно быть спирта, салициловой кислоты, синтетических красителей и консервантов, глицерина.
Как вылечить гнойные раны во рту
Язвы в ротовой полости могут появиться из-за несоблюдения гигиенических правил, на фоне инфекционной или грибковой патологии, длительного приёма лекарственных препаратов, диабета, частых стрессов. Лучшие медикаментозные средства для лечения – мазь Бензокаин, Солкосерил. Если раны возникли на фоне обострения герпеса, поможет Ацикловир, Фамцикловир.
Эффективные домашние методы терапии:
- Полоскание – в 400 мл воды растворить 5 таблеток Фурацилина, добавить по 5 г соли и соды. Процедуру следует проводить 3–4 раза в сутки.
- Прижигание. Прополоскать рот содовым раствором, на стерильный кусок ваты нанести перекись водорода или Хлоргексидин, приложить к ранке на 5 минут. Процедуру проводить в течение дня с интервалом в 5–6 часов.
- Обезболивание и обеззараживание. Соединить сок половины лимона с 3 г соды, добавить по 5 мл холодной воды и жидкого мёда. Составом смазывать гнойные ранки утром до завтрака и перед сном.

Сок лимона и мед помогут избавиться от гнойных ран во рту
Если ранки во рту сопровождаются сильным болевым синдромом, в качестве первой помощи можно использовать кусочек льда, его нужно прижать к язвочке – такая процедура поможет предотвратить развитие воспалительных процессов, быстро устранить неприятные ощущения в ротовой полости.
Обработка раны после хирургического вмешательства
После любого оперативного вмешательства на теле остаются швы, за которыми следует правильно ухаживать, чтобы избежать нагноения, ускорить процесс заживления. Уход за ранами включает обязательное использование антисептиков, средств, ускоряющих рассасывание рубцов, использовать лекарственные средства следует не менее двух раз в сутки.
Чем можно обрабатывать послеоперационные швы:
- антибактериальные и дезинфицирующие растворы – йод, спирт, зелёнка, Фукорцин;
- мазь Вишневского – вытягивает гной из раны, способствует скорейшему затягиванию ран;
- Левосин – мазь с антибактериальным и противовоспалительным действием;
- Актовегин – ускоряет заживление швов, устраняет воспалительные процессы, нормализует кровообращение в тканях;
- Нафтадерм – хорошее обезболивающее средство;
- мазь Левомеколь – ускоряет заживление, предотвращает пересыхание кожи;
- Д-пантенол – мазь для стягивания рубцов;
- мазь Контрактубекс, Медерма – можно применять через 2–3 месяца после операции для устранения рубцов.
Если рана затянулась, дополнительно для смягчения кожи, гладкого стягивания рубцов, можно использовать растительное масло из облепихи и расторопши. Эффективно и использование специальных пластырей, которые скрепляют места разреза, предотвращают разрастание шрама.
Не следует удалять швы и послеоперационные скобы самостоятельно – это чревато инфицированием раны, развитием гнойного процесса.
Гнойные раны – тяжёлая и сложная патология, которая требует длительного комплексного лечения. Какой препарат лучше, принцип и схему лечения сможет определить только врач, на основании осмотра и результатов клинических исследований. Самолечение может привести к развитию осложнений, вплоть до ампутации конечности.
Как сделать поликарбонатный навес для лавочки своими руками После покупки садовой скамейки.
Мытье окон - это вечная проблема, особенно для жильцов домов, которые находятся возле дороги. Из-за .
Штрудели бывают не только сладкие, но и соленые. Соленые штрудели подходят на все случаи жизни. Н.
Природа
• Панариций – причины и лечение. Советы врача.
• Самые эффективные и проверенные рецепты
1.Хлебный компресс очистил нарыв за одну ночь
2. Лечение с помощью лука
3. Целебные ванночки
• Если воспалился палец, помогут лекарственные травы
1. Алоэ
2.Подорожник
3.Чистотел
4. Золотой ус
• Самые простые народные средства
• Примеры успешного лечения панариция пальца в домашних условиях
• Отзывы о лечении панариция народными средствами
Виды и причины панариция. Советы врача
Что такое панариций
Панариций – это острое воспаление тканей пальца. Воспаление возникает вследствие небольших повреждений кожи.
Наиболее часто встречается это заболевание у людей, выполняющих физическую работу, приводящую к микротравмам рук, с загрязнения рук раздражающими веществами. Это шоферы, работника автосервиса, строители, столяры, слесари, ткачи, повара. Особенно опасно, если человек болен эндокринными заболеваниями, работает в условиях повышенной влажности и на холоде – у этих людей нарушена циркуляция крови по капиллярам.
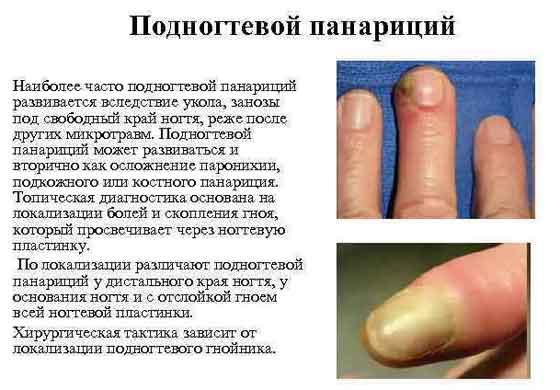
В первую очередь причиной является нарушение иммунной системы, т. е. сбой общего иммунитета и местного (тканевого). Поэтому у одних людей воспаление пальца происходит от мельчайшей травмы, а другие даже и не знают что такое панариций.
Виды панарициев:
• кожный
• подкожный
• околоногтевой
• подногтевой
• костный
• суставный
• сухожильный
• полный – когда поражены все ткани пальца.
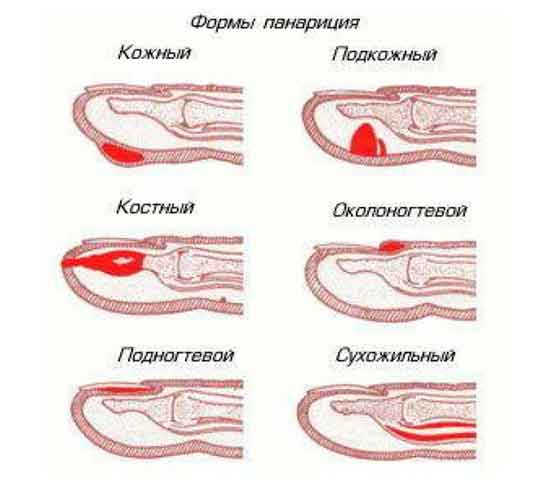
Схема развития болезни
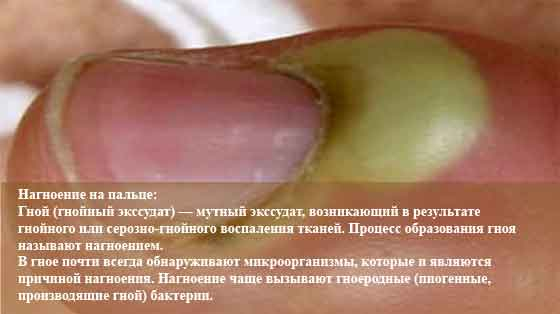
Возбудителем болезни являются чаще всего белый или золотистый стафилококк, реже кишечная палочка и другие микроорганизмы. Обычно они находятся на коже, но стоит появиться ранке, устремляются туда, вызывая воспаление пальца. Начальная стадия воспалительного процесса быстро сменяется гнойно-некротическим воспалением, т. к. скопление экссудата в замкнутом пространстве приводит к нарушению кровообращения, а значит к ишемическому некрозу тканей и гнойному их расплавлению. Проще говоря, палец гноится и болит.
Лечение панариция на пальце в домашних условиях.
Народные рецепты из газеты Вестник ЗОЖ 2003, №21, стр. 14.
Как лечить панариций на пальце? Если палец воспалился и болит, пульсирует, не дает спать, надо немедленно бежать к хирургу, но если медицинская помощь недоступно воспользуйтесь следующими средствами:
• ихтиоловая мазь или мазь Вишневского
• горячая ванночка с марганцовкой
• повязки с водкой, спиртом, одеколоном
• кусок черного хлеба посолите, разжуйте. Этим пережеванным хлебом обложите нарывающее место и перевяжите.
Лечение панариция пальца в домашних условиях.
Рассмотрим проверенные народные средства. Для лечения панариция пальца в домашних условиях всегда применялись такие эффективные народные средства, как печеный и сырой лук, как алоэ, подорожник, черный хлеб. Вот примеры, доказывающие, что эти рецепты работают.
Панариций пальца на руке лечение хлебом. Отзыв.

Как лечить панариций на пальце руки в домашних условиях хлебом.
Лечение панариция пальца луком – отзывы и примеры исцеления.
Панариций пальца — лечение в домашних условиях на руке печеным луком.
Воспалился палец у ногтя — Как лечить панариций мазью из лука и мыла.
Лечение панариция на пальце в домашних условиях чесноком
Лечение панариция в домашних условиях горячими ванночками.

Горячая вода — лечение панариция на пальце ноги.
Профилактика панариция с помощью горячей ванночки.

Воспалился палец – какие растения вам помогут? Чем лечить панариций на пальце?
Как лечить панариций на пальце с помощью алоэ
Отзыв. Алоэ при панариции на пальце руки.
Отзыв. Лечение панариция около ногтя алоэ.
Как лечить панариций подорожником
Панариций около ногтя — лечение в домашних условиях на руке. Отзыв

Отзыв. Лечение костного панариция в домашних условиях.
Лечение панариция на пальце ноги в домашних условиях чистотелом

Костный панариций — лечение золотым усом

Если воспалился палец, помогут травы.
Мазь из этих трав поможет избавиться от любых гнойничковых болезней – свищей, фурункулов, нарывов, язв. Чтобы приготовить эту мазь от воспаления и гнойников, сначала надо приготовить масло календулы. Для этого 1,5 стакана цветков календулы поместить в кастрюлю из нержавеющей стали и залить стаканом растительного масла температурой 80-100 градусов, перемешать. Когда остынет, переложить в стеклянную банку и настаивать в темноте 40 дней, процедить.
Приготовление мази. Свежие цветки календулы 2 части, тысячелистник – 2 части, донник – 1 часть, корни одуванчика – 2 части, корни конского щавеля – 1 часть, соцветия пижмы – 1 часть. Все эти травы вымыть и пропустить через мясорубку. Добавить к травяной кашице 1 часть мази Вишневского и 1 часть ихтиоловой мази. Всю эту смесь разбавить приготовленным заранее маслом календулы, чтобы получилась однородная эластичная масса. Хранить полученную мазь от нарывов в холодильнике.
Лечить панариций надо так: палец пропарить в соленой горячей воде, обтереть его ваткой со спиртом и приложить эту мазь на ночь. Утром все повторить, менять повязки 2 раза в день.
Как лечить панариций на пальце — самые простые народные средства
• Как лечить панариций на пальце картофелем
• Уколы иголкой — простое народное средство
• Если воспалился палец, поможет сода
• Панариций пальца на ноге у детей. Помог обычный йод
• Лечение панариция пальца на руке капустой.
• Как лечить панариций пальца солидолом в домашних условиях
• Глиняные компрессы — эффективный народный метод
• Народное лечение панариция йодинолом
• Народное лечение воспаления пальца мелом
Лечение панариция народными средствами – еще несколько рецептов
Панариций на пальце ноги – помогли народные средства
Однажды знакомая рассказала женщине рецепт народного средства от панариция, который помог той спасти ногу. Пальцы уже хотели ампутировать, а этот метод помог за 2 дня. Рецепт продиктовала:
1. 30 минут держать конечность в бледно-розовом растворе марганцовки
2.30 минут держать в растворе настойки календулы – 100 мл на 1 литр воды.
3. 30 минут — в растворе настойки эвкалипта – 100 мл на 1 литр воды.
4. В этом же растворе эвкалипта смочить бинт, сложенный в 8 слоев, отжать, обмотать больное место, закрепить бинтом. Пленку и компрессную бумагу тут не использовать.
Лечение панариция пальца дымом
Панариций ногтя – народное лечение мылом и белком
Мазь на все случаи жизни.
Читайте также:


