Чем лечить слабость сердечной мышцы

- 1
- 0
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
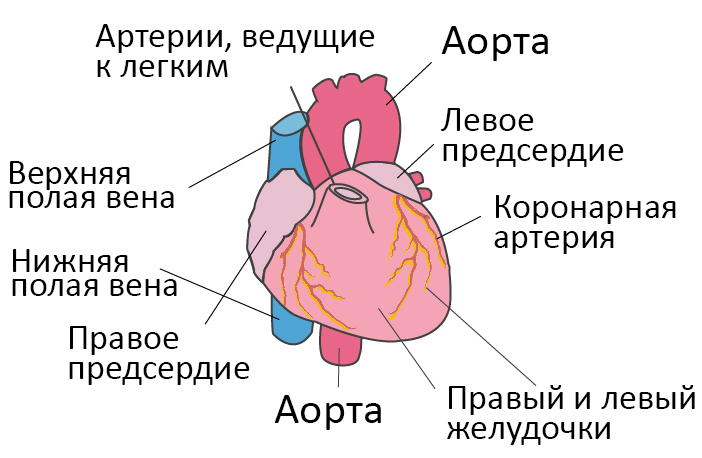
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
![]()
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Сердечная недостаточность подразделяется на следующие виды:
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
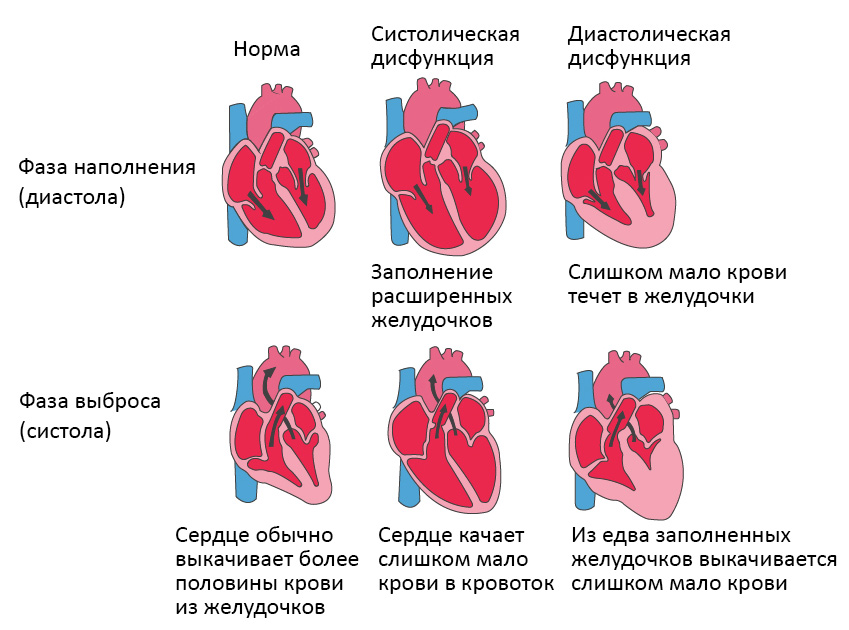
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?



Хотя уровень смертности от ишемической болезни сердца и других сердечных заболеваний снижается, число смертей от сердечной недостаточности (ее также часто называют застойной сердечной недостаточностью) растет, и количество людей с этим диагнозом будет увеличиваться по мере старения населения.
Симптомы хронической сердечной недостаточности
Хотя проявления недостаточности сердца могут существенно различаться в зависимости от ее стадии и тяжести общего состояния, в целом, для хронической сердечной недостаточности типичен целый ряд жалоб и проявлений. Прежде всего, пациенты жалуются врачу на постоянную и чрезмерную усталость даже от привычных дел, с которыми они раньше легко справлялись. Кроме того, характерна достаточно быстрая прибавка в весе, зачастую связанная с отеками и задержкой жидкости в тканях. При этом аппетит у людей снижен, они едят с неохотой.
Кроме того, возможны постоянные приступы кашля, в том числе с мокротой, а также одышка, нерегулярность пульса на фоне учащения сердцебиения, выбухание вен в области шеи, как будто пациент очень напряжен. При осмотре врач замечает отечность в области лодыжек и голеней, а также избыток жидкости в брюшной полости. Периодически возникают боли в груди, недомогание и тяжесть в области желудка.
Виды сердечной недостаточности
При сердечной недостаточности страдает сердечная мышца, причем это может быть преимущественно правая его часть или левая. В этом случае говорят о лево- или правожелудочковой недостаточности, так как именно желудочки нагнетают кровь в сосуды малого или большого круга кровообращения. Кроме того, могут одновременно страдать сразу все камеры.
Помимо этого, выделяют и два принципиально отличных друг от друга состояния – острая недостаточность сердца и хроническая (ее иногда именуют застойной недостаточностью).
Это состояние относится к неотложным, угрожающим жизни патологиям. Симптомы при острой недостаточности появляются внезапно, быстро нарастают, сердце перестает эффективно работать из-за серьезных повреждений или внешних влияний. Например, это осложнение типично для инфаркта, когда отмирает часть сердечной мышцы.
Кроме того, острая недостаточность может стать исходом пороков сердца, если серьезно повреждены клапаны, контролирующие поступающий в камеры объем крови. При адекватном лечении это состояние можно достаточно быстро устранить (если известна причина).
При развитии хронической формы сердечной недостаточности изменения в сердце происходят постепенно, но они прогрессируют, существенно ухудшаясь по мере времени. У большинства людей выявляется именно хроническая форма патологии. Хотя сердечная недостаточность чаще регистрируется среди мужчин, у женщин она чаще становится причиной смерти, если она плохо контролируется или не лечится.
В этой форме болезни есть несколько вариантов, которые несколько различаются по течению и прогнозам, подходам к лечению. Прежде всего, может поражаться как левая сторона, так и правая, также возможна тотальная недостаточность всех камер. Кроме того, существует разделение сердечной недостаточности на диастолическую форму и систолическую. Для каждой формы есть определенные характеристики, которые важны в определении прогноза и лечения.
Левожелудочковая форма. Возникает чаще всего, так как именно эта камера сердца наиболее активно работает при сокращениях. Этот желудочек прокачивает кровь в большой круг кровообращения, снабжая кислородом все ткани от плечевого пояса. Недостаточность в области левого желудочка формируется в ситуации, когда он неэффективно сокращается, из-за чего тело не получает богатой кислородом крови в достаточном объеме для полноценного метаболизма. На фоне недостаточности левой половины сердца возникает перегрузка правых отделов, из-за чего избыток крови прокачивается в область легочного круга, формируя одышку с отеками в области легких.
Правожелудочковая форма. Она связана с проблемами нагнетания крови в область легких для обогащения крови кислородом. Обычно это состояние возникает вслед за поражением левой половины сердца, перегрузка малого круга приводит к тому, что правые отделы должны работать с повышенными нагрузками, правый желудочек должен сокращаться мощнее. Также правосторонняя недостаточность может развиваться на фоне поражений легких, при этом возникают отеки в области ног, низа живота, застой крови в венах.
Диастолическая недостаточность. Формируется на фоне затвердевания сердечной мышцы. Это обычно происходит при серьезных поражениях органа, и в результате сердце не полностью наполняется кровью в фазу диастолы. Из-за этого кровь хуже притекает к органам и тканям. Такое чаще бывает у мужчин.
Систолическая форма. Образуется, если мышца утрачивает способность адекватно сжиматься. Это необходимо для проталкивания богатой кислородом крови по сосудам. Такое бывает при увеличении сердца в размерах на фоне ослабления его мышц.
Лечение хронической сердечной недостаточности
При развитии острой сердечной недостаточности очень сложно оказать помощь на месте, не имея медицинского образования. Поэтому самое важное – это как можно скорее вызвать скорую помощь при появлении первых тревожных признаков. Нужно немедленно вызвать медиков при наличии:
-
сильной боли в проекции сердца или неопределенных болевых ощущений в груди;
чувства стеснения, давления на грудь на фоне дурноты;
ощущения холода или онемения, покалывания в верхней части тела;
головокружения, ощущения чрезмерной усталости;
резко учащенного сердцебиения на фоне снижения давления;
рвотных позывов и мучительной тошноты;
Первое, что будет делать врач – это подробно расспросит пациента обо всех жалобах, которые есть на момент поступления в больницу, и были раньше. Не менее важен последующий осмотр для того, чтобы выявить внешние признаки сердечной недостаточности. К ним относятся отеки в области стоп, поднимающиеся на голень, учащение сердцебиения или же аритмия, выступающие вены в области шеи. Они указывают на то, что сердце не справляется с нагрузками.
Помимо этого, нужно провести ЭХО-КГ – ультразвуковое исследование сердца. Данные помогут определить строение камер, объем перекачиваемой крови и дополнительные показатели, например, фракцию выброса, что укажет на сердечную недостаточность. Чтобы уточнить диагноз и определиться с тактикой лечения могут понадобиться:
-
рентгенография груди с определением размеров сердца, особенностей легких и органов грудной клетки;
ЭКГ, а при необходимости – суточное мониторирование сердечного ритма и снятие ЭКГ для выявления аритмий;
МРТ области сердца позволяет определить строение камер, сосудов, клапанов и построить трехмерную модель органа на мониторе, пристально его рассмотрев;
ангигорафия коронарных сосудов позволит определить особенности кровоснабжения миокарда и выявить признаки ИБС или коронаросклероза.
При определении реакций сердца на нагрузки проводят стресс-тесты. Это снятие ЭКГ с нагрузками, которые контролируют врачи или с введением определенных медикаментов.
Хотя сердечная недостаточность является серьезным заболеванием, которое постепенно ухудшается с течением времени, в некоторых случаях лечение может затормозить процесс. Даже если сердечная мышца повреждена, существует ряд методов лечения, которые могут облегчить симптомы и остановить или замедлить постепенное ухудшение состояния.
Цели сердечной терапии:
-
облегчить симптомы и улучшить качество жизни;
замедлить прогрессирование заболевания;
уменьшите потребность в посещении отделения неотложной помощи и госпитализации;
помочь людям жить дольше.
Варианты лечения зависят от типа, причины, симптомов и степени тяжести сердечной недостаточности. Обычно используется более одной формы терапии.
Лечение основных причин. Ряд условий и патологий может способствовать развитию сердечной недостаточности. Лечение этих патологий может различаться:
-
это хирургия или ангиопластика для открытия закупоренных кровеносных сосудов у пациентов с ишемической болезнью сердца;
прием лекарств, назначаемых для контроля высокого кровяного давления, диабета, анемии или заболеваний щитовидной железы.
К тому же, особенно важно лечить аномальные сердечные ритмы, называемые аритмиями, у пациентов с сердечной недостаточностью.
Лекарственные препараты. При сердечной недостаточности назначаются различные медикаменты, и большинство пациентов будут принимать более одного препарата. Лекарства могут быть назначены для:
-
расширения кровеносных сосудов;
усиления работы сердца;
уменьшения объема воды и натрия в организме, чтобы уменьшить нагрузку на сердце.
Типы лекарств включают в себя:
-
ингибиторы ангиотензино-превращающего фермента (АПФ), которые расширяют артерии, улучшая кровоток и уменьшая нагрузку на сердце. Ингибиторы АПФ противодействуют влиянию определенных соединений, образующихся в организме, на регуляцию сердечной недостаточности, которые могут способствовать прогрессированию заболевания;
бета-блокаторы снижают артериальное давление, уменьшают и блокируют действие отдельных гормонов, которые могут вызвать прогрессирование заболевания;
диуретики или мочегонные таблетки помогают почкам вырабатывать больше мочи и избавляют организм от избытка жидкости, которая может вызвать перегрузку сердца. Добавки калия и магния часто назначают вместе с диуретиками, чтобы восполнить потерю минералов, которые выводятся с мочой;
Дигоксин заставляет сердце биться сильнее и медленнее, регулирует ритм его сокращений;
антиаритмические препараты лечат нарушения сердечного ритма.
Операция. Хирургические варианты лечения основных причин сердечной недостаточности:
-
шунтирование коронарной артерии или ангиопластика для предотвращения и лечения сердечной недостаточности, вызванной закупоркой артерий;
имплантация кардиостимуляторов и других устройств, таких как искусственные клапаны сердца;
восстановление анатомии сердца при врожденных порока сердца.
Хирургическое лечение самой сердечной недостаточности включает в себя:
Трансплантация сердца. Хотя пересадка сердца может быть лучшим вариантом для пациентов с наиболее тяжелыми типами сердечной недостаточности, это лечение доступно только небольшому числу людей из-за нехватки донорских сердец. Недавние достижения медицины могут сделать возможной пересадку искусственного сердца в будущем.
Устройства для поддержки левого желудочка (искусственный желудочек). Они могут быть имплантированы в грудную клетку, чтобы усилить сердцебиение. До недавнего времени они требовали подключения пациента к большой стационарной консоли в ожидании пересадки. Однако миниатюрные блоки искусственного желудочка с питанием от батарей позволяют многим пациентам покинуть больницу. Устройства могут использоваться в качестве основного лечения или в качестве поддержки в ожидании пересадки сердца у взрослых.
-
восстановление клапана и реваскуляризация, которые могут уменьшить размер сердца и улучшить функцию сердца;
Для того, чтобы предотвратить сердечную недостаточность или замедлить ее развитие, нужны изменения в образе жизни. Эти модификации часто улучшают или контролируют некоторые факторы, способствующие развитию сердечной недостаточности. Например, люди с сердечной недостаточностью увидят улучшение, если они:
-
изменят ежедневные действия и получат достаточно отдыха, чтобы избежать перегрузки сердца;
будут соблюдать здоровую для сердца диету с низким содержанием натрия и жиров;
откажутся от курения, в том числе пассивного;
ограничат потребление кофеина;
начнут регулярно заниматься физическими упражнениями, чтобы тренировать сердце и сосуды.
Также важно ежедневно взвешиваться, так как внезапное увеличение массы тела может сигнализировать о накоплении жидкости. Нужно отслеживать симптомы и сообщать врачу о любых изменениях, и еще необходимы регулярные осмотры для контроля состояния.
Популярные вопросы и ответы
Общие причины сердечной недостаточности включают следующее:
Ишемическая болезнь сердца (ИБС). Как и все органы и ткани организма, сердце нуждается в кислороде и других питательных веществах, которые несет кровь, чтобы оставаться здоровым. Когда кровеносные сосуды сужаются или закупориваются, из-за чего до сердца доходит недостаточно крови, сердечная мышца повреждается, что, в свою очередь, может повлиять на ее способность эффективно перекачивать кровь.
Алкоголь и наркомания. Чрезмерное употребление алкоголя или наркотиков, таких как кокаин и амфетамины, может повредить сердце. Эти вещества могут повреждать клетки сердца или препятствовать их функционированию, сужать кровеносные сосуды сердца, что приводит к повышению кровяного давления и частоты сердечных сокращений. Эти стрессы могут привести к сердечной недостаточности или другим сердечным заболеваниям. Некоторые экологические токсины и лекарства, отпускаемые по рецепту, также могут способствовать возникновению этой проблемы.
Поражение клапанов сердца. Клапаны, которые открываются и закрываются, нужны, чтобы кровь порциями протекала в камеры сердца и сосуды. Они могут быть повреждены при болезнях или инфекциях. Иногда дефекты сердечного клапана врожденные (присутствуют при рождении). Если клапаны не открываются или не закрываются полностью при каждом ударе сердца, сердце должно работать сильнее, чтобы проталкивать кровь. Если рабочая нагрузка становится слишком большой, может развиться сердечная недостаточность.
Болезнь сердечной мышцы (кардиомиопатия) или воспаление (миокардит). Любое повреждение самой сердечной мышцы увеличивает риск сердечной недостаточности. Болезнь или инфекция сердечной мышцы могут быть усилены врожденными дефектами, злоупотреблением наркотиками или алкоголем, бактериальными или вирусными инфекциями или другими неизвестными причинами.
Диабет. Болезнь повышает уровень холестерина и триглицеридов – нездоровых жиров, которые способствуют поражениям коронарных артерий. Люди с диабетом также более склонны к полноте и имеют высокое кровяное давление. Эти факторы должны тщательно контролироваться, поскольку они создают дополнительную нагрузку на сердце и могут привести к сердечной недостаточности, а также другим сердечно-сосудистым заболеваниям, такие как сердечный приступ и инсульт.
Есть и много других причин развития сердечной недостаточности.
Осложнения, вызванные сердечной недостаточностью, влияют на шансы пациента на выживание. Хотя сердечная недостаточность вызывает очень высокие показатели смертности, успехи в лечении улучшают продолжительность жизни. Но без лечения часто возникают серьезные проблемы:
-
кахексия сердца – непреднамеренная быстрая потеря веса (не менее 7,5% от нормального веса органа в течение шести месяцев);
нарушение функции почек;
отеки (накопление жидкости). При левосторонней сердечной недостаточности жидкость сначала накапливается в легких, что называется отеком легких. Позже, когда развивается правосторонняя сердечная недостаточность, жидкость накапливается в ногах, ступнях и животе;
стенокардия и сердечные приступы. Хотя ишемическая болезнь сердца является основной причиной сердечной недостаточности, пациенты с сердечной недостаточностью имеют постоянный риск развития стенокардии и сердечных приступов.
Есть несколько типов аритмий:
-
мерцательная аритмия – быстрые сокращения в верхних отделах сердца. Это основная причина инсульта, особенно у людей с сердечной недостаточностью.;
блокада левого пучка ножек Гиса или нарушение электрической проводимости в сердце. Она развивается примерно у 30% пациентов с сердечной недостаточностью;

Если у пациента слабая сердечная мышца, то при сокращении меньше крови поступает в артерии, что ухудшает питание всех внутренних органов, головного мозга. Низкая присасывающая способность сердца приводит к застойным явлениям, в первую очередь в легких и печени.
Заболевание вначале сопровождается одышкой, частым сердцебиением, быстрой утомляемостью при физической нагрузке, а потом и в покое. Присоединяются отеки ног, тяжесть в области печени, кашель, приступы удушья, хрипы в легких. Симптоматика может развиваться за часы при инфаркте миокарда или за несколько лет при сахарном диабете, гипертонии.
Для лечения используют таблетки (Предуктал, Рибоксин, Милдронат), уколы (Актовегин, Берлитион), диету с продуктами, содержащими калий (печеный картофель, ягоды смородины, сухофрукты). Важно поддерживать рекомендованный уровень физической активности, отказаться от курения и алкоголя.
Если слабая сердечная мышца, то это значит, что сердце теряет способность к эффективным сокращениям и в результате:
- кровь не может в достаточной степени питать органы;
- возникают застойные явления – отеки, одышка и увеличение печени;
- постепенно развивается нарушения работы всех внутренних органов и функции головного мозга.
Диагноз сердечной недостаточности не является основным, так как она возникает уже на фоне имеющегося заболевания сердца, обменных и гормональных нарушений. Большое значение имеет скорость ослабления миокарда (сердечной мышцы) – при внезапном развитии бывают опасные для жизни состояния (отек легких, кардиогенный шок).
Гораздо чаще возникает хроническое нарушение кровообращения. Ним страдает около 2% населения, а у пожилых пациентов распространенность повышается до 10%. Это состояние считается одним из основных факторов риска смертельных исходов.
А здесь подробнее о том, как укрепить сердце.
К самым частым причинам слабости сердечной мышцы (около 65%) относится ишемическая болезнь сердца (стенокардия, инфаркт миокарда), которая возникает и прогрессирует из-за атеросклероза коронарных артерий. Второе место (около 14%) занимают пороки сердца на фоне ревматизма или врожденные. На третьем (до 11%) находится кардиомиопатия, которую провоцируют:
- повышенное давление;
- сахарный диабет;
- злоупотребление алкоголем;
- вирусные инфекции, перенесенное воспаление (миокардит);
- отягощенная наследственность;
- ожирение;
- недостаток питания миокарда из-за дефицита витаминов, минералов и белка;
- гормональные нарушения (изменения функции щитовидной железы, надпочечников, гипофиза, половых желез);
- стрессовые состояния;
- физическое перенапряжение или недостаток двигательной активности;
- болезни почек и печени;
- применение препаратов, токсичных для миокарда (гормоны, стимуляторы сокращений, повышающие давление), бесконтрольный прием мочегонных (выводят калий), противовоспалительных средств (задерживают жидкость).
Сердечная недостаточность может возникнуть за несколько дней или даже часов при инфаркте миокарда, тяжелой аритмии (нарушении ритма сердца). Такую форму называют острой, она представляет угрозу для жизни, так как внезапно нарушается внутрисердечное и системное (общее) кровообращение в легких и по большому кругу.
При обменных нарушениях (например, при сахарном диабете) или артериальной гипертензии процесс ослабления сердечной мышцы продолжается годами. За это время успевают развиваться приспособительные реакции, поэтому вначале нарушения кровотока протекают скрыто. На фоне стресса, инфекции или при физическом перенапряжении состояние больного может резко ухудшиться.
При хронической сердечной недостаточности вначале сердце работает с повышенной интенсивностью (стадия компенсации) за счет:
- учащения пульса;
- повышения объема сердечного выброса;
- депонирования (накопления) крови в мелких сосудах, отечности;
- снижения давления в фазу расслабления (нижний показатель, диастолическое) и повышения в период сокращения желудочков (верхнее значение, систолическое) с большой разницей между верхним и нижним (высокое пульсовое).
Потом этих компенсаторных механизмов уже мало (стадия субкомпенсации, то есть неполной компенсации), тогда:
- падает сердечный выброс;
- не вся кровь выбрасывается при сокращении;
- желудочки сильно растягиваются избытком крови;
- возникает гипертрофия (увеличивается толщина) миокарда.
Стадия декомпенсации начинается, когда уже исчерпаны все возможности для поддержания кровотока, ее характеризует:
- ухудшение обменных процессов в миокарде из-за недостаточного питания;
- сужаются артерии, чтобы хоть как-то поддержать нужный уровень артериального давления при низком выбросе сердца;
- слабое поступление крови к почкам запускает механизм задержки жидкости;
- нарастает отечность и застойные процессы.
По мере снижения силы сокращений сердечной мышцы постепенно ухудшается состояние больного, выделены стадии со следующими симптомами:
- первая – одышка, частый пульс только при нагрузке, быстрая утомляемость, а в покое самочувствие нормальное;
- вторая А – затрудненное дыхание и без физической активности, при повседневных занятиях, низкая работоспособность, при осмотре: бледность и синюшность кожи, отеки на ногах, печень увеличена, в легких нет хрипов, но дыхание жесткое;
- вторая Б – даже без нагрузок есть одышка, отеки на голени не спадают, выраженная синева кожи, накопление жидкости в легких (хрипы) и брюшной полости (асцит), инвалидность;
- третья – необратимые изменения почек, печеночной и легочной ткани, стойкое снижение функции внутренних органов, головного мозга, истощение.
Начальные проявления хронической сердечной слабости могут оставаться незамеченными, насторожить должны:
- необычная утомляемость;
- ощущение нехватки воздуха;
- головокружение;
- боль в области сердца;
- учащение пульса до 90-100 ударов в минуту, перебои ритма.
Все эти признаки возникают при физической нагрузке, но, в отличие от нормы, пациент отмечает их появление при ранее хорошо переносимей активности. Например, при подъеме по лестнице больному необходимо чаще останавливаться.
Как только заболевание начинает прогрессировать, состояние ухудшается из-за нарастания симптоматики:
- приступы удушья;
- синева губ, кончиков пальцев, ушей;
- внезапное сильное и частое сердцебиение;
- кашель, иногда в мокроте появляются прожилки крови;
- тяжесть в ногах и отечность;
- распирание и болезненность в правом подреберье.
Сердечная недостаточность отличается постоянным прогрессированием, если она выявлена на ранней стадии, то есть возможность приостановить ее переход в более тяжелую форму. При позднем обращении к врачу из-за нарушения кровообращения страдает работа всех внутренних органов и головного мозга.
Есть риск перехода хронической сердечной слабости в острую с резким падением давления, шоковым состоянием (кардиогенный шок). Из-за застоя крови в легких возможно развитие опасного для жизни отеке легочной ткани.
К последствиям также относятся:
- нарушения ритма сердца;
- потери калия и задержка натрия, воды;
- ухудшение пищеварения;
- недостаточная фильтрация мочи в почках;
- печеночная недостаточность, цирроз печени;
- закупорка тромбами вен нижних конечностей, легочных артерий;
- распространенная нехватка питания тканей (энергетическое голодание);
- истощение.
Для постановки диагноза учитывают критерии:
- жалобы – усталость, одышка, сердцебиение;
- анамнез (история развития болезни) – в прошлом были инфаркт, тяжелое течение ангины, сахарный диабет, тиреотоксикоз, гормональные нарушения или лечение гормонами;
- осмотр – отеки на голенях, увеличение печени, набухание вен шеи, частый и слабый пульс, 3 тон сердца.
При их выявлении кардиолог или ревматолог, эндокринолог дают направления на обследование:
- анализ крови – электролиты, газовый состав, рН (кислотно-основное равновесие), почечные пробы (мочевина, креатинин), печеночные и сердечные ферменты, холестерин, глюкоза;
- анализ мочи общий, суточный;
- ЭКГ, в том числе с нагрузкой, мониторирование;
- эхокардиография, при сомнительных результатах МРТ сердца;
- рентгенография грудной клетки;
- радиоизотопная вентрикулография (введение контраста с радионуклидами и оценка движения крови в сердце);
- УЗИ почек, печени, поджелудочной железы.
Обычно саму сердечную недостаточность выявить несложно даже в процессе врачебного осмотра. Весь диагностический поиск нужен для обнаружения ее причины и риска осложнений, так как от этого зависит эффективность терапии.
Лекарство для укрепления сердечной мышцы
Чтобы выбрать необходимое лекарство для укрепления сердечной мышцы, нужно точно знать стадию болезни, так как цели лечения будут разными (см. таблицу).
Читайте также: