Что такое ревматизм пальцев и как его лечить
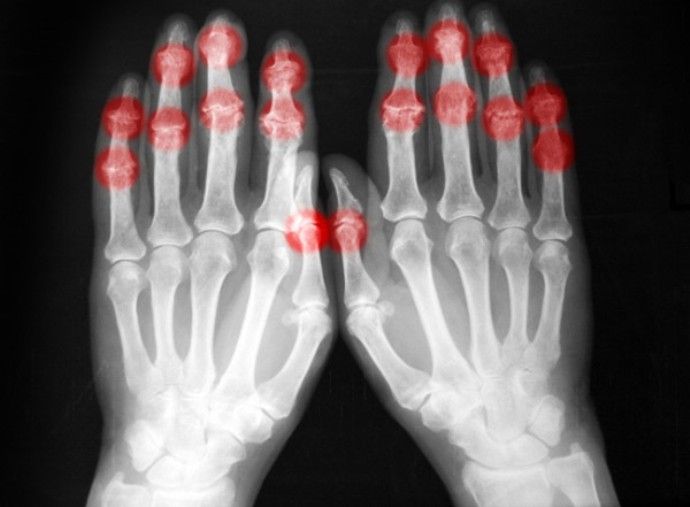
От чего воспаляются суставы рук?
Воспаление суставов рук может возникнуть вследствие множества причин, ревматологи выделили 7 основных возможных причин воспаления:
- Болезни соединительной ткани: ревматизм, ревматоидный артрит;
- Неправильный обмен веществ: сахарный диабет, подагра;
- Сепсис;
- Специфические возбудители: сифилис, туберкулёз;
- Травмы;
- Профессиональные вредности: излишняя нагрузка, вибрация;
- Изменения суставов с возрастом.
Ревматизм занимает в этом списке первое место, являясь объектом пристального внимания ревматологов. Для этого есть 2 веские причины:
Первая: этот вид воспаления один из самых распространенных;
Вторая: кроме суставов, патологическим процесс затрагивает важные органы, например, ткани сердца.
Главная роль в возникновении ревматизма принадлежит стрептококковой инфекции. Оказавшись в организме человека, бета-гемолитический стрептококк вызывает воспаление носоглотки: фарингит, тонзиллит, ангина. Микроорганизм содержит специфический М-протеин, который обладает ревматогенным действием. В ответ на присутствие антигенных структур стрептококка организм реагирует выработкой антител: антистрептолизина-О, антидезоксирибонуклеазы и антистрептогиалуронидазы. Но ревматизм возникает не у всех людей, переболевших тонзиллитом.
Пик заболеваемости ревматизмом ( 50-70% от общего числа случаев) приходится на возраст 7-20 лет, а приблизительно 20% случаев начала ревматизма приходится на 20-40 лет. Это значит, что ревматизм — заболевание молодых людей. Среди взрослых женщины страдают ревматизмом вдвое чаще мужчин.
Учёными доказано наличие генетической предрасположенности: часть людей имеет и передаёт по наследству аллоантиген В-лимфоцитов, способствующий формированию гипериммунного ответа на присутствующие в организме бактериальные антигены стрептококка, в частности, М-протеин. Неадекватный иммунный ответ, приводящий к развитию ревматизма, наблюдается у 1-3% переболевших стрептококковой инфекцией, генетически предрасположенных к ревматизму людей. Кроме наследственного фактора, возникновению заболевания способствуют плохие социальные условия, переохлаждение, сырой климат, недолечённые очаги хронической инфекции в организме.
Мишенью возникшего инфекционно-аллергического процесса становятся соединительнотканные структуры сердца, суставов, плевры и других органов. Поражение суставов носит системный характер: в аутоиммунное воспаление оказываются вовлечены крупные суставы, а также имеет место ревматизм мелких суставов рук.
Характерные симптомы
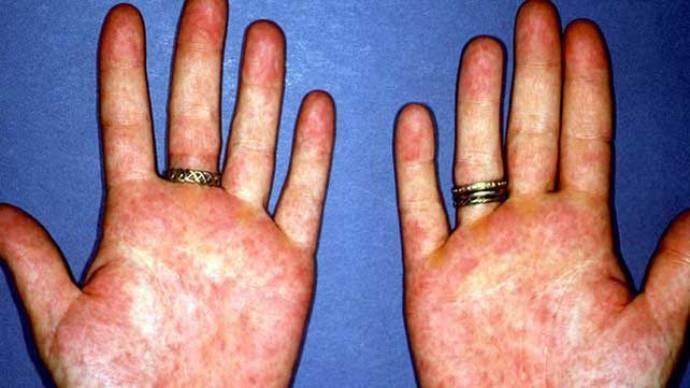
Первая ревматическая атака обычно даёт о себе знать спустя 2-3 недели после перенесённой стрептококковой инфекции. Для неё характерны слабость, недомогание, некоторое повышение температуры, боли в суставах. Существуют несколько вариантов проявлений ревматизма:
- Поражение сердечно-сосудистой системы;
- Полиартрит;
- Васкулит;
- Поражение кожи;
- Ревматическое поражение других органов;
- Малая хорея;
- Нарушения центральной нервной системы.
В каждом отдельном случае наблюдается лишь часть перечисленных признаков. Какие именно проявятся сильнее у конкретного больного, зависит от слабых мест в его организме и индивидуальных особенностей.
Ревматический полиартрит является той формой, при которой аутоиммунное воспаление ярче всего проявляет себя в суставах. Главные его симптомы:
- Боль в суставах;
- Припухлость;
- Снижение подвижности;
- Покрасневшая и горячая кожа над суставами.
Ревматизм кистей рук симптомы и лечение

Характер воспалительного процесса зависит от особенностей организма конкретного человека, его возраста, состояния иммунитета, однако существуют общие признаки ревматического воспаления суставов пальцев и рук.
Поскольку ревматизм рук своими внешними проявлениями во многом похож на другие заболевания суставов, то для уточнения диагноза врач назначает многостороннее обследование. Оно включает в себя:
- Опрос больного на предмет ранее перенесённых инфекций носоглотки, а также на наличие семейной предрасположенности к ревматизму;
- Осмотр кожных покровов, пальпация суставов, прослушивание сердца с помощью фонендоскопа, измерение температуры и давления;
- Анализ крови: общий, биохимия, ревматологические пробы;
- Исследование сердца: электрокардиограмма, рентген, УЗИ.
Подтвердив диагноз, врач приступает к комплексному лечению.
Терапия при ревматизме рук проводится по стандартной методике, причём она не ограничивается устранением воспаления суставов. Многократно повторяющиеся артриты представляют угрозу для сердца, поэтому необходимо защитить сердечно-сосудистую систему от возможного повреждения. Основная схема лечебных мероприятий:
- Подавление инфекции. В случае ревматизма препаратом выбора являются антибиотики, принадлежащие к группе пенициллина (пенициллин, бициллин, оксациллин);
- Купирование воспаление с помощью нестероидных (индометацин, вольтарен) или стероидных (дексаметазон) противовоспалительных средств;
- Коррекция сердечной недостаточности путём назначения сердечных гликозидов и, при необходимости, диуретиков;
- Витаминотерапия ( приём витамина С, В-группы);
- Лечебная диета, обеспечивающая организм белками, витаминами, с ограничением соли, углеводов и воды.
С целью смягчения ломящих болей в суставах классические способы лечения сочетают с народными средствами. Мази, растирки, содержащие капсациин, пчелиный яд, камфору, за счёт местного отвлекающего эффекта нередко приносят больному облегчение. Нетрадиционные средства рекомендуется использовать в меру, предварительно обсудив это с врачом.
Во время обострения больной нуждается в обязательной госпитализации. В этот период большое значение имеет сестринская помощь при ревматизме.
Для больных с диагнозом ревматизм сестринский уход является неотделимой частью единого лечебного процесса.
Медицинская сестра отвечает за целый перечень необходимых для успешного выздоровления мероприятий. Она контролирует:
- Соблюдение больным рекомендованного врачом режима;
- Своевременный приём лекарств;
- Соблюдение лечебной диеты;
- Температуру тела, вес, артериальное давление, уровень диуреза.
Медсестра контактирует с пациентом в течение гораздо большего промежутка времени, чем врач, поэтому именно она первой может заметить изменение в состоянии больного, нарушение им режима или регулярного приёма лекарств.
При ревматизме рук, часто назначают лечебные согревающие компрессы. Проведение этой процедуры входит в обязанности медицинской сестры.
Среди больных ревматизмом очень много юных пациентов, в связи с этим особенно важен сестринский процесс при ревматизме у детей. Главной его задачей является прежде всего установление контакта и доброжелательных отношений с маленьким пациентом. Это помогает правильно мотивировать его к соблюдению режима и выполнению не всегда приятных лечебных процедур, необходимых для быстрого выздоровления.
Профилактика ревматизма рук
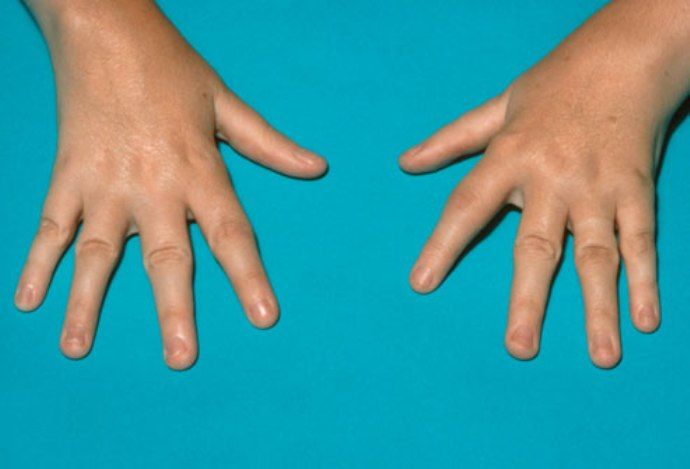
Причины и патогенез заболевания на сегодняшний день изучены достаточно подробно, но пока не удалось найти рецепта полного излечения. Поэтому главный упор делается на профилактику. Современные знания позволили разработать эффективную систему, сводящую риск заболевания до минимума.
Задача первичной профилактики — не допустить возникновение ревматизма, а именно: полноценное лечение заболеваний, вызванных стрептококком, устранение очагов хронической инфекции, борьба с неблагоприятными факторами, благоприятными для развития заболевания, выявление групп риска, предрасположенных к ревматизму, их наблюдение и диспансеризация.
Вторичная профилактика преследует цели предупреждения рецидивов ревматизма, а также его осложнений. Вторичная профилактика проводится вне обострений. Она включает в себя постановку ревматологических больных на учёт у специалиста, проведение бициллинопрофилактики , физиопроцедуры , лечебную физкультуру, отдых и лечение в санатории. Процедуры с радоновыми и сероводородными ваннами очень благотворно влияют на состояние суставов.
Хотя ревматизм до сих пор не побеждён полностью, времена, когда заболевший им был обречён на инвалидность далеко позади. Сейчас разработано масса надёжных методик, помогающих уберечь суставы и сохранить их полноценную функцию.
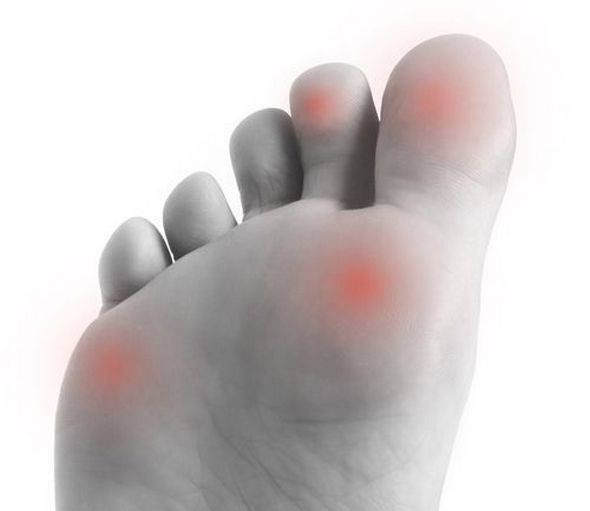
Чем опасен ревматизм
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Болезнь затрагивает не только опорно-двигательную систему, но и соединительные суставные ткани, что ведет к поражению внутренних органов, суставных хрящей, сердечно-сосудистой и даже нервной системы.
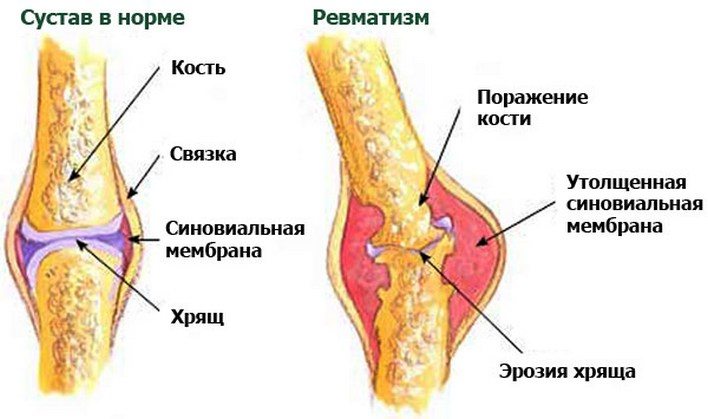
Большинство полагает, что ревматизму подвержены только пожилые. В действительности наиболее часто это заболевание проявляется в детском возрасте (7-15 лет) и у людей, не достигших 40 лет. Независимо от возраста, любой человек оказывается в группе риска.
Причины появления ревматизма
Ревматизм суставов может развиться по следующим причинам:
- Генетическая предрасположенность.
- Наличие белка группы В.
- Аллергическая реакция.
- Частые переохлаждения.
- Перенесенные инфекционные (ангина, тонзиллит, скарлатина) или стрептококковые заболевания.
- Бактерии, проникающие в суставы через кровь.
Как только стрептококк попадает в организм, иммунитет начинает вырабатывать антитела для борьбы с ним. Те же антитела присущи людям, склонным к ревматизму. Во время этой атаки иммунная система разрушает соединительные ткани, органы и суставы.
Симптомы заболевания и его классификация
Посетите врача, если чувствуете какие-либо перечисленные признаки:
- Воспаление и боль в суставах. Пораженная часть заметно опухает, а боль становится сильнее при нажатии. При ревматизме воспаление разрушает не только единичный сустав, но и соседние с ним. Хотя чаще всего это касается коленных и голеностопных суставов, пострадать могут и мелкие: например, пальцы ног. Больше всего вреда наносится сердцу.
- Постоянная слабость после небольших физических нагрузок.
- Скачки температуры (иногда до высокой отметки).
- Нарушения в работе сердца.
Классификация ревматизма
- Кожный ревматизм. Во время проявления этой формы патологии увеличивается проницаемость капилляров. Вследствие этого возникают небольшие кровоизлияния, плотные узелки или темно-красные болезненные уплотнения (узловая эритема).
- Ревмокардит. Для него характерны следующие симптомы: постоянные боли в области сердца, одышка, учащенное сердцебиение. Часто около правого подреберья появляются отеки.
- Ревматический полиартрит.Боль постепенно поражает все суставы. Суставные сочленения отекают, движения в них ограничены.
- Ревматический плеврит. Достаточно редкий вид заболевания. Сопровождается интенсивными болями, усиливающимися при вдохе, повышенной температурой, приступами сухого кашля. При ухудшении самочувствия наблюдаются такие признаки, как одышка, цианоз, неровное дыхание, набухание межреберных промежутков.
- Ревматический перитонит. Часто случается при первичном ревматизме. Проявляется повышением температуры, тошнотой, рвотой, болями в животе и нарушениями стула.
- Поражение нервной системы. Ему сопутствует разрушение мозговых веществ и оболочек и подкоркового слоя. Может проявляться ревмахореей (пляской святого Витта). Для него характерно сокращение поперечнополосатых мышц, что приводит к внезапному приступу удушья.
При постановке диагноза зачастую возникают сложности. Симптомы ревматизма нетипичны, могут указывать на ряд других заболеваний. Из-за этого для выявления стрептококковой инфекции и некоторых признаков ревматизма назначают ряд клинических и инструментальных исследований, в которые входят анализ крови, ЭКГ, УЗИ сердечной мышцы, рентген.
Лечение
Успешность лечения достигается при его начале сразу после диагностирования, пока болезнь не затронула сердце и другие органы. Поэтому необходимо посетить врача, который назначит комплексное лечение, направленное на уничтожение стафилококка и предупреждение развития болезни.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.

- Стационарное лечение. Пациента помещают в стационар, где в течение 1-2 месяцев он проходит медикаментозную терапию, соблюдает диету и занимается лечебной физкультурой. Для борьбы с инфекцией используют антибиотики (чаще — пенициллин). Антиревматическая терапия включает нестероидные противовоспалительные препараты, используемые в монолечении или в комплексе с другими лекарствами. Во время стационарного лечения обязательно нужно устранить все причины развития инфекции.
- Восстановление в санаториях. После терапии в больнице необходимо пройти лечение в кардиоревматологическом санатории, где нужно будет соблюдать оздоровительный режим, заниматься лечебной физкультурой и принимать целебные ванны.
- Контроль. Постоянное наблюдение и лечебные мероприятия предотвращают развитие ревматизма. Пациентам назначают лечение для восстановления кровообращения, физиопроцедуры, массаж.
Любую болезнь легче предупредить, чем лечить. Ревматизм — не исключение.
Меры первичной профилактики:
- Изолирование больного, носящего стрептококковую инфекцию.
- Поддержание защитных сил организма (занятия спортом, лечебные упражнения, сбалансированный рацион).
- Устранение всевозможных очагов инфекции (ангина, тонзиллит, кариес).
- Постоянное наблюдение, обследование и диагностика.
Вторичная профилактика во избежание рецидива:
- Постановка на учет и своевременный контроль пациента.
- Профилактическое антибактериальное лечение.
- Антиревматическая терапия.
Способы лечения ревматизма в домашних условиях — фитотерапия и правильное питание. Из средств народной медицины можно попробовать следующие:
- Сок клюквы и гречишный мед.
- Питье лимонного сока со стаканом теплой воды по утрам (за полчаса до еды).
- Употребление арбузов, черники, киселей из клюквы и брусники.
- Настой из малины и черной смородины.

Компрессы, настойки и мази:
- нарвите березовые листья, ошпарьте кипятком для мягкости, обложите ими больное место, укутайте теплой тканью и оставьте на ночь;
- столовую ложку сухого можжевельника залить стаканом водки и оставить на 3 дня. Принимать по паре чайных ложек в день в течение 1.5-2 месяцев;
- сок сельдерея залить 2 стаканами кипятка, настоять несколько часов, процедить, принимать по 2-3 чайной ложки несколько раз в день;
- смешайте натертый картофель и положите на поврежденное место. Укутайте теплой тканью или шарфом;
- спиртовой настой из цветков сирени: положить цвет до трети бутылки, залить спиртом и настоять. Пить 2 раза в день по 10-15 капель.

Эти средства, приготовленные в домашних условиях, снижают боль и помогают вылечить суставы на начальных стадиях ревматизма.
Во время активной фазы ревматизма основная цель диеты – уменьшить воспаление и восстановить нарушенный обмен веществ, повысить эффект проведенного медикаментозного лечения и снизить побочные действия некоторых лекарств.
Питание нужно организовать таким способом, чтобы в нем было как можно меньше соли и приправ, крепких мясных супов и бульонов, сладостей (мед, джем, кондитерские изделия). Количество потребляемой жидкости свести до 1 литра в сутки. В умеренных дозах есть яйца, молочные и кисломолочные продукты.

Ревматизм ног не представляет непосредственной угрозы для жизни. Но ввиду его тяжелых последствий при первых же симптомах ревматизма необходимо срочно обратиться к врачу, поскольку правильно поставленный диагноз и своевременное лечение помогут вылечить болезнь и предотвратить ее рецидив.
Ревматизм — это тяжелое заболевание, при котором происходит воспаление синовиальной оболочки сустава и сердечной мышцы, реже наблюдается поражение кожи и других внутренних органов. Ревматизм суставов называют ревматическим артритом (ревматизм рук).
- Ревматизм кистей рук симптомы и лечение
- Лечение ревматизма рук
- Что делать при ревматизме суставов на руке
- Мазь от ревматизма ног и рук
- Профилактика ревматизма рук и ног

Ревматизм рук требует обязательного комплексного и длительного лечения, при отсутствии которого возникают тяжелые осложнения в работе систем всего организма. Поэтому при первых признаках патологии рекомендуется как можно скорее обратиться к специалисту и начать лечение.
Ревматизм кистей рук симптомы и лечение
Ревматизм суставов возникает на фоне инфекционных заболеваний и слабого иммунитета, обычно провоцирует патологию стрептококковая инфекция. После ангины, тонзиллита, у взрослого или ребенка резко повышается температура и появляются признаки воспаления сочленения.
При ревматизме происходит воспаление сразу нескольких сочленений, они постепенно вовлекают в процесс. Чаще всего поражаются крупные суставы, например, коленные, тазобедренные, затем воспаляются мелкие суставы пальцев рук. Если симптомы ревматизма не были выявлены вовремя и не было проведено лечение, то возникает ревмокардит, то есть воспаление сердца.

Симптомы ревматизма пальцев рук:
- Перед воспалением пальцев рук пациент переносит ОРЗ, признаки поражения сочленения возникают через неделю после простуды или ангины.
- У пациента снова повышается температура тела.
- Возникает резкая боль в суставе.
- Нарушается двигательная функция сочленения.
- Сустав отекает, краснеет.
Обычно ревматизм рук сопровождается общем ухудшением состояния, повышенной потливостью, повышением температуры, болью в груди.
Лечение ревматизма рук проводится комплексное, так как необходимо не только снять боль и воспаление, но и подавить причину возникновения заболевания, то есть стрептококковую инфекцию. На начальном этапе очень важно дифференцировать ревматизм от других суставных заболеваний, для этого пациенты сдают анализы крови, мочи, ревматические пробы и проходят УЗИ и МРТ.
Лечение ревматизма рук
При первых симптомах ревматизма нужно как можно скорее обратиться к врачу, особенно это относится к детям. Несвоевременное лечение может стать причиной серьезных осложнений в работе внутренних органов, человек может остаться инвалидом.
Лечение обычно консервативное, пациенту назначают лекарства для лечения ревматизма рук, посещение физиотерапевтического кабинета. Если наблюдается поражение сердца, то врач назначают пациенту строгий постельный режим. После подавления инфекции и снятия острого состояния назначают лечебную гимнастику и массаж, чтобы восстановиться функцию суставов.

При ревматизме рук назначают следующие вид препаратов:
- противовоспалительные средства, например, ибупрофен, нимесулид, диклофенак;
- антиревматические средства;
- антибиотики;
- кортикостероиды при сильных болях;
- препараты для нормализации обмена веществ.
Препарат и его дозировку врач подбирает индивидуально, с учетом возраста пациента, стадии заболевания. Самолечение при ревматизме противопоказано, оно может стать причиной серьезных осложнений.
К физиотерапевтическим методам лечения ревматизма рук и ног относят магнитотерапию, УВЧ, лазеротерапию, также эффективна бальнеотерапия, то есть лечение радоновыми, сульфидными, йодобромными ваннами.
Что делать при ревматизме суставов на руке
Если ревматизм суставов застал врасплох, боль стала невыносимой, то лучше всего вызвать скорую помощь или самостоятельно добраться до больницы. Чтобы облегчить состояние, нужно сначала правильно поставить диагноз. Если посетить специалиста нет возможности, можно облегчить состояние при помощи аптечных мазей или народных средств.
Перед применением рецептов народной медицины нужно убедиться, что аллергия на компоненты средства отсутствует. Детям запрещается давать средства для приема внутрь, так же как и беременным женщинам.

Если беспокоит сильная боль, облегчить состояние поможет холодный компресс. Также снять воспаление и боль помогают компрессы с отварами трав, например, с ромашкой и чередой. Противовоспалительным действием обладает и лист белокочанной капусты, который прикладывают к больным суставам на ночь.
Но стоит помнить, что ревматизм провоцирует инфекция, и никакие народные средства не избавят от причины болезни, необходимо обязательно принимать антибиотики и контролировать состояние сердца.
Мазь от ревматизма ног и рук
Чем лечить ревматизм суставов ног и рук мы рассмотрели, но прекрасным симптоматическим действием обладают местные средства. Мази от ревматизма суставов пальцев рук помогают снять боль и воспаление, облегчить общее состояние.
Мази от ревматизма рук:
- Для снятия воспаления и боли показано применения мази с нестероидным противовоспалительным средством, например, Ибупрофен, Диклофенак, Найз, Вольтарен.
- После консультации с врачом возможно применение мазей по народным рецептам, например, из березовых почек, лаврового листа и других растительных компонентов, оказывающих противовоспалительное действие.
Мази оказывают только симптоматический эффект, поэтому используют их в комплексном лечении ревматизма. Лечение одними мазями не будет эффективным при таком виде артрита.
Профилактика ревматизма рук и ног
Профилактика рематизма рук заключается в общем укреплении организма. Человек должен правильно и сбалансировано питаться, регулярно заниматься физкультурой и вести здоровый образ жизни. Это поможет укрепить иммунитет и сделать организм устойчивым к инфекционным заболеваниям.
Если ребенок заболел простудой, лечить ее необходимо под контролем педиатра, соблюдая назначения врача. Неправильное лечение ангины или тонзиллита может повлечь за собой различные осложнения, в том числе и развитие ревматизма в некоторых случаях.

Все суставные болезни крайне опасны, так как способны приводить к ограничению двигательной способности или вовсе к инвалидности. Одно из опасных состояний — ревматоидный артрит пальцев рук, который приводит к сложности движения фалангами и болям. На начальных стадиях артриты сложно диагностируются из-за слабой выраженности или смазанности симптомов. Болезнь склонна быстро прогрессировать при отсутствии лечения. При заболевании ревматоидный артрит пальцев рук первые симптомы помогут своевременно определить наличие патологии и позволят предотвратить дальнейшее нарушение.
Причинно-следственная связь и факторы риска
Ревматоидный артрит – это аутоиммунное заболевание, причина поражения суставов кроется в неправильной реакции иммунитета. До сих пор не установлена истинная причина сбоев в организме, но замечены факторы, увеличивающие риск патологии.
Ревматизм пальцев рук чаще возникает у пациентов с предрасполагающими факторами:
Первые симптомы ревматоидного артрита пальцев рук
Диагностирование ревматоидного артрита, как и любой патологии, начинается с рассмотрения жалоб пациента и основных симптомов болезни. На основании показаний должна проводиться диагностика состояния с дифференциацией от остальных суставных патологий.
Ревматоидный артрит у ребёнка и взрослого имеет одинаковые признаки нарушения:
- болевые ощущения. Они локализуются в пястно-фаланговых суставах и между фалангами третьего пальца с указательным. Патология может распространяться на лучезапястные суставы, иногда поражает и остальные пальцы. После чего болевой синдром имеет острую выраженность с ноющим или тянущим характером. Ощущения усиливаются утром и ночью. Для заболевания характерно восстановление нормального состояния после гимнастики. На последней стадии становится настолько больно, что человек приобретает полную зависимость от обезболивающих;

Патологический процесс развивается довольно быстро, без должного лечения дефекты на пальцах рук становятся заметными
- отёчность. У больных артритом наступает отёчность поражённого участка, которая сопровождается покраснением кожи. Внешне суставы увеличиваются, кожа становится тонкой, находится в напряжённом состоянии, приобретает насыщенный розовый цвет;
- лихорадка. Когда только начинают болеть пальцы, часто наступает лихорадочное состояние. Самочувствие усугубляется вечером, температура может колебаться от субфебрильной до высокой (37,2-39°С). Лихорадка поражает не всех пациентов, но гиперемия диагностируется практически всегда. При касании сустава ощущается повышение температуры в сравнении с остальной кожей;
- нарушение работы суставов. По мере развития болезни возникает деформация суставов, которая провоцирует уменьшение амплитуды движений и скованность. Сложность движения пальцами наступает вместе с болью или ещё до появления дискомфорта;
- скованность по утрам. Является характерным проявлением патологии, на основании которого артрит можно отличить от других болезней суставов. После длительного нахождения в состоянии покоя наступает скованность движений в пальцах, особенно утром или после дневного сна. Длится состояние до разработки сустава, обычно не менее 30 минут после пробуждения. По мере разработки пальцев движения возвращаются в комфортное состояние.
Настороженность должны вызывать боли одновременно в двух кистях, отёчность, гиперемия и скованность движений. При желании сжать кулак это сделать сложно или невозможно. Боли появляются непостоянно, усиливаются ночью, утром и после тяжёлой физической работы. Постепенно дискомфорт стихает, а к вечеру исчезает.
Симптомы и признаки ревматоидного артрита рук
Врачи при внешнем осмотре обращают внимание на воспалительные процессы и набухание суставов, что особенно часто обнаруживается у основания фаланг. В процессе движения рукой слышится похрустывание, могут ощущаться покалывания или онемение.

Первые неприятные симптомы заболевания отмечаются в области среднего и указательного пальца
Ревматоидный артрит провоцирует деформацию пальцев рук лишь на поздних стадиях болезни, когда недуг приобретает веретенообразную форму. Данному заболеванию суставов свойственно появление ревматоидных узелков. Если стадия артрита ещё усугубится, суставы пальцев будут находиться в искривлённом положении. Распространение патологии происходит весьма быстро, а дегенеративные процессы отличаются необратимостью.
Существуют внесуставные проявления болезни:
- узелки – это маленькие уплотнения под кожей, которые располагаются поблизости с суставами или на разгибательной стороне фаланг;
- лимфаденопатия – увеличение лимфоузлов. Чаще поражению подвергаются близлежащие лимфоузлы, располагающиеся подмышками. Нередко встречается и генерализированная форма, при которой увеличению подвергается ряд лимфатических узлов. Нарушение устанавливается у 1/3 больных;
- миозиты и амиотрофии – это воспалительные реакции в мышцах, приводящие к дистрофии, истончению и потери тонуса мышечных и кожных тканей. Воспаление и боль локализуются в мягких тканях. Часто ощущается слабость пальцев, плохая координация движений и ухудшение моторики рук.
Диагностика заболевания
Первичные проявления хоть и выражены, но обладают неспецифическим характером. Болевые ощущения, отёчность, нарушение функции суставов и другие явления могут свидетельствовать о разных патологиях. Определить индивидуальные причины и симптомы – это задача врача во время проведения диагностики. Сравнение с симптомами других пациентов – это неточный путь диагностирования болезни.
Диагностика ревматоидного артрита пальцев рук осложняется смазанностью проявлений на протяжении первых месяцев, а иногда и 1-2 лет. Часто жалобы сводятся к появлению ноющих болей и отёчности. При наличии частых признаков болезни следует обратиться к специалисту, правда не все знают, какой врач лечит ревматоидный артрит.

Рентгенография суставов
Постановкой диагноза ревматоидный артрит пальцев рук занимаются разные врачи:
- ревматолог является профильным доктором, все артрозы должен лечить он;
- ортопед. Помогает оценить состояние больного и проследить тенденцию изменений. Чаще ревматолог и ортопед работают в паре;
- терапевт с хирургом. Помогают выявить патологию, их задача сводится к диагностике болезни.
Диагностирование является комплексным мероприятием. Для определения рода проблемы и состояния пациента назначают различные исследования. Первая стадия диагностики – это опрос больного, затем проводят осмотр. При дополнении информации функциональными тестами появляется возможность приблизительно определить состояние суставов.
Среди информативных и доступных методов исследований – рентгенография. На снимке показывается структура суставов. На начальных стадиях нарушения не всегда заметны отклонения состояния, их обнаружить крайне сложно. Из-за неточности исследования на ранней стадии рекомендуют дополнительные высокоточные процедуры. Томограмма назначается только при недостатке полученных сведений с рентгена.
МРТ помогает определить состояние суставных тканей всех фаланг, в том числе большого пальца, на который обращают наименьшее внимание. Единственным недостатком МРТ является высокая цена исследования. В качестве достойной альтернативы можно использовать сцинтиграфию. В ходе процедуры применяется радионуклидное устройство (технеций). На основании накопления технеция достоверно определяется наличие и течение воспаления. УЗИ помогает контролировать распространение патологии.
Эффективными методами диагностики являются малоинвазивные анализы. Бактериологический анализ мазков помогает определить наличие антител, это свидетельствует о воспалении. Артроскопия способствует полному рассмотрению внутрисуставных структур. Процедура часто назначается на стадии подготовки к операции, используется для ознакомления с объёмами вмешательства. Если характер нарушения неочевиден, может назначаться биопсия.
Лечение ревматоидного артрита рук
Современная медицина не может предложить полного восстановления после артрита, нарушения являются необратимыми, но при своевременном обращении удаётся замедлить развитие патологии и предотвратить поражение внутренних органов. При правильном подборе лечения кистей рук возможно достичь продолжительного улучшения состояния и продления стадии ремиссии. При длительном стрессе, переохлаждении, неправильном питании и подобных потрясениях для организма симптомы возобновятся.

Терапия проводится комплексно
Методы лечения артрита бывают разные: физиотерапия, использование лекарственных препаратов, лечебная физкультура, санаторно-курортное лечение.
Медикаментозная терапия направлена на купирование симптомов болезни и предотвращение прогрессирования заболевания.
Чаще используются следующие направления:
- НПВП (нестероидные противовоспалительные препараты) — применяются для снижения выраженности воспаления и купирования болей. Назначаются на всех стадиях нарушения;
- иммуномодуляторы с противовоспалительным влиянием могут применяться для постановки правильного диагноза;
- гормональные препараты с глюкокортикостероидами позволяют поддерживать и усиливать эффективность других средств. Назначаются при низкой эффективности лечения;
- для вывода инфекции, провоцирующей воспаления, применяют гемосорбцию и плазмофорез;
- внутрисуставные инъекции для восстановления состояния синовиальной жидкости;
- физиотерапия: УФ-облучение, электрофорез, магнитотерапия.
Первостепенная задача при лечении артрита – максимально быстрое купирование обострения. Изначально показана максимальная иммобилизация кисти и покой. Далее назначается медикаментозное лечение.
Основные препараты:
- НПВП в виде инъекций или таблеток, применяются для борьбы с воспалением и облегчением состояния. Чаща всего назначают Кетонал, Ибупрофен, Диклофенак. Нередко назначаются препараты в виде гелей: Диклак, Нурофен;

В большинстве случаев используют противоревматические средства, способные затормозить разрушение суставов на пальцах рук
- ускорить восстановление тканей поможет вытяжка из суставов быков (Румалон) и препараты группы хондропротекторов в форме капсул (Терафлекс, Хондроитин сульфат). На состоянии хрящей позитивно сказываются витамины группы B (особенно B1) и D;
- стероидные лекарства имеют много противопоказаний, их назначают лишь при неэффективности НПВП. Они дополнительно подавляют иммунитет, это помогает восстановиться суставам. Чаще назначают Преднизолон;
- миорелаксанты расслабляют мышцы, это помогает снизить выраженность боли. Напряжённые мышцы испытывают дефицит кислорода, питания и сталкиваются с избытком отработанных веществ. Преимущественно назначаются Баклофен, Сирдалуд и Мидокалм.
Многие пациенты лечатся при помощи народных рецептов, они позволяют снимать боли, но выздоровления ими добиться не удастся.
Популярные народные рецепты:
- эффективно себя показывают оборачивания воском, парафином. Предварительно средства подогревают до 60-70°С;
- применяются мази с ядом пчёл и змей, они раздражают кожу пальцев, ускоряя местное кровообращение;
- гелеобразные составы помогают убрать отёчность и воспаления, часто используется мазь на основе Маклюры оранжевой. Она способствует нормализации кровоснабжения сустава. Держат средство в течение 30 минут на повреждённом участке.
Главное правило лечения народными средствами – их можно применять в период ремиссии, на стадии рецидива лучше избегать сомнительных рецептов.
Патология преимущественно оказывает влияние на суставы рук, но осложнения касаются всего организма:
Другие осложнения способны вызывать используемые лекарства, которые порой приводят к остеопорозу, патологиям системы кроветворения и амилоидозу.
Профилактические мероприятия
Полностью защититься от аутоиммунной болезни невозможно, но есть возможность снизить риск развития патологии с помощью профилактики:
- стараться сохранять устойчивое психоэмоциональное состояние;
- избегать переохлаждения;
- полностью излечивать болезни инфекционной природы;
- выполнять лёгкие гимнастические комплексы. Упражнения 6 раз в день по 5-10 минут помогут предотвратить скованность движений и защититься от дальнейшего разрушения хрящей;
- при наличии генетической предрасположенности рекомендуется регулярно проходить осмотр у врача.
Ревматоидный артрит не поддаётся полному излечению, так как не изучена природа происхождения болезни, но занимаясь профилактикой и лечением, удаётся сохранить подвижность пальцев рук даже в старческом возрасте. Соблюдение предписаний врача поможет максимально продлить стадию ремиссии.
Читайте также:


