Что такое вывих хрусталика в стекловидное тело
Эктопия хрусталика (вывих) – частичное или полное смещение хрусталика глаза с места его обычного положения. Первыми признаками вывиха являются боль в области глазницы, дискомфорт и частичная потеря зрения. Для определения диагноза врач назначает ультразвуковое исследование. Лечение хирургическое. После проведения операции больному назначают курс антибиотиков и глюкокортикостероидов.
Причины вывиха хрусталика
Развитие заболевания напрямую связано с возрастом пациента. Как правило – это люди старше 60 лет. Развивается вывих хрусталика глаза из-за изменения цилиарной связки, а у людей преклонного возраста предрасположенность к изменению волокон гораздо выше.
К причинам эктопии относятся:
Генетическая наследственность, т.е. врожденный вывих хрусталика, может появиться у больных с синдромом Книста и Марфана, а также в результате дефицита сульфитоксидазы;
Травмы и повреждения. В результате поражения глазного яблока травмируются связки, что приводит к эктопии хрусталика;
Катаракта. Поскольку при данном заболевании происходит нарушение прилегания зонулярных волокон, появляется риск развития вывиха;
Дальнозоркость. При гиперметропии происходит удлинение продольного размера глаза, в результате чего на связках образуются микроразрывы, что приводит к вывиху хрусталика.
Классификация вывихов хрусталика
Вывих хрусталика классифицируется врожденным типом и приобретенным, а также полным и неполным. В свою очередь эктопия приобретенная подразделяется на травматический тип и спонтанный.
Существуют несколько разновидностей полного вывиха:
Дислокация хрусталика в камере глаза. Такое положение объясняется повреждением роговицы и радужки глаза. ВГД резко начинает подрастать, а острота зрения уменьшаться;
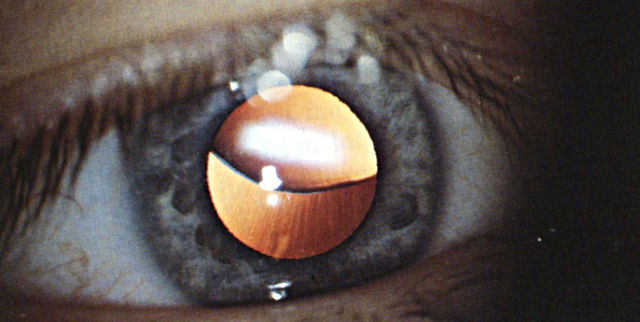
Нахождение хрусталика в стекловидном теле. В таком положении хрусталик находится в подвижном состоянии или фиксированном;
Дислокация мигрирующая, т.е. хрусталик очень подвижен и с легкостью перемещается из камеры в стекловидное тело и обратно.
О точном местоположении хрусталика будут свидетельствовать болевые ощущения.
Диагностические методы лечения эктопии
Специальные диагностические методы позволяют выявить проблему в течение короткого промежутка времени. При физическом осмотре офтальмолог моет выявить уменьшение прозрачности сегмента глаз, обусловленное травмой или механическим повреждением.
Из наиболее распространенных методов лечения выделяются:
Ультразвуковое исследование, определяет разрывы связок, положение стекловидного тела, и показывает смещение передней и задней оси;
Визометрия, диагностирует различные типы рефракции глаза;
Биомикроскопия, определяет изменения роговицы, возможные кровоизлияния и сниженную прозрачность оптической среды;
Тонометрия бесконтактная, позволяет определить ВГД.
Симптомы вывиха хрусталика
Патологическое состояние больного отмечается как тяжелое. У детей с врожденной аномалией передний отдел глаза имеет мутный цвет с бело-серым оттенком. Отмечается также выраженная дисфункция зрительного органа с частичным сохранением светоощущения. Наследственная предрасположенность развивается как в детском, так и в зрелом возрасте. Чаще всего появление первых симптомов связано с перенесенной травмой или определенной нагрузкой. Больные отмечают нарушение фиксации зрения, быструю утомляемость и острую головную боль.
К основным симптомам вывиха хрусталика относят:
резкое снижение остроты зрения;
головокружение, головная боль;
дискомфорт и боли с течением времени только усиливаются.
При первых признаках патологии необходимо обратиться за помощью к специалисту.
Лечение и профилактика
Лечение эктопии производят хирургическими методами. При полном смещении хрусталика выполняют ленсэктомию. Суть оперативного вмешательства – вернуть хрусталик с глазного дна в переднюю камеру. После данной процедуры проводят имплантацию интраокулярной линзы.
Для удаления хрусталика при высокой плотности ядра проводят ультразвуковую факоэмульсификацию. При этом остатки крови и стекловидного тела необходимо полностью удалить. У детей имплантацию линзы проводят совместно с кольцом и капсульным мешком. После операции вводятся препараты антибактериального типа и кортикостероиды.
Современные способы лечения позволяют вернуть зрение в 70% случаев. Поскольку профилактические методы не разработаны до конца, то у 25% послеоперационных пациентов развиваются осложнения.
В качестве профилактики рекомендовано использовать индивидуальные средства защиты в производственных условиях, т.е. носить защитные очки и маски. Для уменьшения вероятности появления повторного вывиха пациентам рекомендовано проводить очковую коррекцию.

В норме хрусталик человеческого глаза окружен со всех сторон цинновыми связками, поддерживающими его стабильное положение. В задней и передней камерах газа находится водянистая влага. Стекловидное тело прилегает к хрусталику сзади.
В случае смещения хрусталика, происходит его дислокация в пространстве. Подобное состояние и называют в офтальмологии люксацией, или вывихом. Подобная патология сопровождается нарушением объема внутриглазной жидкости, а также смещением радужки и зрачка.
Вывих хрусталика при люксации может быть частичным либо полным. Оба случая, являются довольно серьезной офтальмологической проблемой, которую необходимо своевременно лечить.
Причины возникновения люксации
Нередко люксация хрусталика связана с врожденными аномалиями, когда цинновы связки недоразвиты либо и вовсе частично отсутствуют. Но чаще всего, вывих хрусталика становится итогом разрыва связок, обусловленного травмой, дегенеративным процессом в тканях глаза и пр.
Принято выделять два типа люксации:
1. Первый тип люксации хрусталика, характеризуется вывихом его в стекловидное тело. При этом, в случае подвывиха, хрусталик смещается в область зрачка, занимая в зависимости от ситуации меньше или больше 1/2 его диаметра. Во время офтальмологического осмотра, в этом случае, визуализируется сам смещенный хрусталик, в области его выпуклого края. Направление люксации бывает симметричным и асимметричным. Хрусталиковое вещество может в процессе люксации помутнеть или остаться прозрачным.
При таком типе смещения, полный вывих хрусталика происходит не часто. Как правило, это состояние возникает вследствие каких-либо врожденных аномалий строения глазного яблока. Частичный вывих хрусталика сопровождается значительным снижением зрения, может развиться отслоение сетчатки, происходит дрожание радужной оболочки. При смещении хрусталика в стекловидное тело, также могут возникать и прочие серьезные глазные патологии.
2. Дислокация хрусталика в пространство одной из камер глаза (передней или задней) сопровождается практически полным смещением линзы. При этом, радужная оболочка подвергается довольно сильному сдавливанию, что может привести к возникновению острой воспалительной реакции и повреждению роговичной оболочки. В этой ситуации, достаточно часто возникает сужение зрачка, повышается внутриглазное давление, развивается первичная и вторичная глаукома. Это происходит из-за того, что находясь в одной из камер, хрусталик препятствует нормальной циркуляции внутриглазной жидкости.
При осмотре, хрусталик визуализируется, как мутная шарообразная капля в глубине камеры. При полном вывихе он занимает весь объем камеры глаза, что и влечет за собой деформацию зрачка и значительное снижение остроты зрения.
Среди прочих возможных причин вывиха хрусталика стоит также упомянуть возрастное снижение эластичности и общее ослабление цинновых связок, когда они больше не могут удерживать линзу в естественном положении. Особенно, данные изменения заметны у пациентов с приобретенными катарактой или глаукомой.
Диагностика люксации хрусталика
Для определения тактики лечения пациента с люксацией хрусталика, необходимо проведение всестороннего офтальмологического обследования. Подобное обследование должно включать исследование зрительной функции, определение остроты, а также полей зрения. Кроме того, офтальмолог провидит осмотр глазного яблока, роговицы, зрачка, а также придаточного и центрального аппарата органа зрения, оценивает состояние век, глазных щелей.

В комплекс обязательных диагностических методик входит и определение реакции пострадавшего глаза на свет, чтобы выявить степень потери функций хрусталика - основного светопроводящего инструмента глазного яблока.
Лечение патологии
В случае определения врачом незначительного смещения хрусталика в стекловидное тело, для лечения патологии будет достаточно применения специальных линз. На фоне их ношения, доктор и оценивает степень восстановления функции зрения. При недостаточной эффективности подобного лечения, либо в случае возникновения каких-то осложнений, может появиться необходимость в проведении хирургической операции.
Операции по поводу дислоцированного хрусталика выполняются в стационарных условиях. Если отсутствует возможность выполнения обширного хирургического вмешательства, пациенту назначается лазерная коагуляция, которая на продолжительный срок улучшает зрительные функции.
При осложненной люксации хрусталика, пациенту назначается ряд дополнительных обследований анализов. Далее проводится хирургическое лечение. К примеру, при вторичной глаукоме, собственный хрусталик удаляется с заменой его на искусственную линзу.
После проведения таких операций, зачастую могут возникать побочные эффекты, включая повреждение эндотелиальной выстилки роговой оболочки, разрушение сетчатки, экспульсивную геморрагию, мидриаз зрачка, гифему глаз, утрату стекловидного тела и пр.
Возможные осложнения
План лечебных мероприятий при вывихе хрусталика составляется строго индивидуально и зависит во многом от запущенности заболевания и тяжести состояния. Своевременное выявление заболевания и проведение рациональной терапии, значительно улучшает прогноз заболевания. При этом достаточно часто удается достичь стойкого положительного эффекта. Однако. В случае, когда пациент вовремя не отреагировал на снижение зрительных функций, а врач не провел соответствующего лечения при люксации хрусталика, патологический процесс способен повлечь наступление полной слепоты. Особенно серьезные последствия развиваются при полном смещении хрусталика в одну из камер глаза. Это обусловлено нарушением пассажа внутриглазной влаги, что нередко грозит заворотом радужки, патологическим повреждением зрительного нерва, отслоением сетчатки, поражением роговицы и сосудистой оболочки. Подобные состояния быстро прогрессируют и в большинстве случаев необратимы.
После тяжелых травматических поражений, серьезные последствия также достаточно стабильны. Вывих хрусталика, при этом нередко сопровождается слепотой с формированием, обусловленных этим, психологических проблем.
В любом случае, необходимо запомнить, что только своевременное обращение пациента за офтальмологической помощью при вывихе хрусталика, может повысить его шансы на восстановление функции зрения.

Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Люксация (сублюксация) хрусталика не только сама по себя является серьёзной патологией, но и несёт риск развития опасных осложнений. Капсула хрусталика поддерживается циановыми связками. Они обеспечивают необходимое геометрическое расположение этой зрительной структуры, а также участвуют в процессе аккомодации. Частичный (сублюксация) или полный (люксация) вывих хрусталика происходит, соответственно, при полном или частичном разрыве связок. В результате этого хрусталик смещается в сторону стекловидного тела или камер глаза. Это приводит к снижению зрения и требует квалифицированной помощи из-за опасности развития сопутствующих нарушений.
Причины люксации и сублюксации хрусталика
Недостаточное развитие циановых связок может быть врождённым. При этом часть волокон может полностью отсутствовать либо наблюдается функциональная недостаточность имеющихся связок.
Приобретенный вывих часто является следствием травм, дегенеративных и возрастных изменений, неравномерного снижения эластичности циановых связок, воспалительных заболеваний, затрагивающих капсулу хрусталика. Функциональная несостоятельность связующего аппарата может развиться в результате систематического действия грубых сотрясений и вибраций. Предрасположенность к нарушению положения хрусталика может быть обусловлена приобретённой катарактой и глаукомой.
Классификация
По направлению смещения хрусталика выделяют два типа люксации:
1. Частичный вывих (подвивих): хрусталик смещён в сторону стекловидного тела. При таком типе чаще наблюдается лишь частичный подвывих хрусталика. При этом смещение может быть симметричным или односторонним. Сам хрусталик остаётся прозрачным или замутнён незначительно. Зрение может сохраняться на достаточном уровне.
2. Полный вывих: хрусталик смещён в переднюю или заднюю камеру. Такое нарушение приводит к сдавливанию радужки, что может вызвать воспалительный процесс, повреждение роговицы и развитие глаукомы. При этом типе даже неполная люксация может привести к существенной потере остроты зрения.
По степени патологии различают полную люксацию (в случае разрыва всех связок по окружности хрусталиковой капсулы) и сублюксацию I-III степеней.
В зависимости от тяжести подвывиха наблюдается тот или иной симптомокомплекс.
Симптомы и диагностика вывиха хрусталика
Незначительная сублюксация может оставаться незамеченной даже для самого пациента. Ключевой признак для подвывиха любой степени – дрожание радужки (иридодонез). Часто этот симптом виден без применения специальных диагностических методик. В менее определённых случаях прибегают к наблюдению в луче щелевой лампы или при боковом освещении.
В определённых случаях даже специальные методы исследования не выявляют иридоденез. Факодонез хрусталика не передаётся на радужку. Тогда применяется биомикроскопия, позволяющая косвенно предположить люксацию по неравномерности глубины передней или задней камер.
Симптоматическая диагностика может выявлять расстройства аккомодации, хрусталиковый астигматизм, вторичную факотопическую глаукому.
Лечение при люксации и сублюксации хрусталика
Вывих хрусталика той или иной степени и типа требует лечения в той мере, насколько это влияет на зрение пациента и несёт риск осложнений. Предварительная диагностика позволяет собрать сведения о зрительной функции, полях, изменениях прозрачности хрусталика, светочувствительности.
Незначительная сублюксация может быть скорректирована при помощи специальных линз. Если нет риска развития глаукомы, острота зрения достаточна и стабильна, дельнейшее лечение не требуется, и пациент лишь регулярно проходит профилактический осмотр у офтальмолога.
Наш офтальмологический центр располагает всеми возможностями для быстрого и эффективного решения проблемы дислокации хрусталика различными методами. Опытные хирурги быстро устранят заболевания и вернут зрение даже в самых сложных случаях!
В более сложных случаях, при люксации и сублюксации высоких степеней, проводится оперативное лечение. Хрусталик может быть восстановлен на свое место, если есть возможность обеспечить хирургически его дальнейшее стабильное положение и функциональную состоятельность.
При развитии осложнений или бесперспективности сохранения естественного хрусталика, прибегают к его удалению, укреплению капсулы и установке интраокулярной линзы.
Как при любом хирургическом лечении, в этом случае не исключён риск определённых осложнений, однако сама по себе люксация с течением времени может быть ещё более опасна. Осложнённый вторичной глаукомой, вывих вызывает дегенеративные изменения на сетчатке и угрожает полной потерей зрения. Другими опасными заболеваниями, развивающимися на фоне вывиха хрусталика, могут стать: заворот радужки, нарушение трофика зрительного нерва, отслоение сетчатки, поражение роговицы и сосудистая недостаточность.
Своевременная диагностика и проверенные лечебные методики позволяют не только сделать всё возможное для устранения последствий вывиха хрусталика, но и держать под контролем дальнейшую динамику, вовремя провести хирургическую коррекцию или принять терапевтические меры для сохранения высокого качество жизни как можно дольше.
Подвывихи и вывихи хрусталика могут быть врожденными или приобретенными патологическими состояниями.
К смещению хрусталика или интраокулярной линзы, как правило, приводят травмы глаза и дистрофические процессы, повреждающие цинновы связки, удерживающие хрусталик глаза в нормальном положении.
Дислокация хрусталика часто является одним из признаков системной наследственной патологии.
• Синдром Марфана. Это наследственное заболевание, сопровождается изменением строения соединительной ткани, при котором отмечаются: высокий рост, длинные конечности, возможны искривление позвоночника, кардиомиопатия, аневризма аорты. Типичным для этого заболевания является двусторонний подвывих хрусталика в верхне-височном направлении. Также возможно смещение хрусталика в стекловидное тело или в переднюю камеру глазного яблока. Кроме того, характерны изменении формы и размера хрусталика (микросферофакия).
• Гомоцистинурия. Заболевание сопровождается развитием деформаций скелета, высоким ростом, высокой частотой тромбоэмболических осложнений, при тяжелых формах умственной отсталостью. Типичным для этой патологии является двусторонний подвывих хрусталика в нижнемедиальном направлении. У больных в легкой клинической форме диагноз заболевания иногда устанавливают только после возникновения подвывиха хрусталика.
• Синдром Вэйлл-Маркезани. Симптомами данного наследственного заболевания могут являться: короткие пальцы и низкий рост, снижение подвижности суставов, судороги, микросферофакия, близорукость. К офтальмологическим симптомам относят двустороннее смещение хрусталика в сторону низа, закрытоугольная глаукома.
• Другие причины – приобретенный сифилис, врожденная эктопия хрусталика, аниридия, миопия высокой степени, хронические воспалительные процессы, перезрелая катаракта и другие.
Самой распространенной причиной данного заболевания является травма глаза. Проблема лечения больных с частичным или полным вывихом хрусталика, интраокулярной линзы в стекловидное тело до настоящего времени остается одной из наиболее актуальных и сложных в офтальмологии, что обусловлено тяжестью клинических проявлений. При этом изменения, возникающие как со стороны глаза, так и со стороны самого хрусталика чрезвычайно разнообразны. Наиболее частыми клиническими признаками, сопровождающими данную патологию являются значительное снижение зрительных функций, стойкое расширение зрачка, повреждения радужки, вторичная глаукома, кровоизлияния в стекловидное тело, повреждения сосудистой оболочки, отслойка сетчатки.
Все необходимые обследования проводят с помощью современного высокоточного оборудования. Диагностика подвывиха и вывиха нативного хрусталика и интраокулярных линз требует проведение следующих исследований:
• проверка остроты зрения, рефракции глаза (визометрия, офтальмометрия)
• исследование бокового зрения (периметрия) для оценки состояния сетчатки на ее периферии;
• измерение внутриглазного давления (тонометрия, норма — 16-25 мм ртутного столба);
• биометрия глаза позволит определить основные размеры глазного яблока (длину глаза, толщину хрусталика, глубину передней камеры глаза)
• осмотр глазного дна (офтальмоскопия). Это поможет точно определить степень выраженности дислокации хрусталика или интраокулярной линзы;
Результаты перечисленных исследований, сбор анамнеза (наличие вышеописанных заболеваний в семье, перенесенная травма, системные заболевания) и осмотр глазного дна позволят врачу рекомендовать Вам необходимое лечение.
Особую трудность для удаления представляют дислоцированные в СТ хрусталики различной плотности и интраокулярные линзы с локализацией в задних отделах СТ. Хирургическое лечение предполагает проведение 3-х портовой микроинвазивной витрэктомии с использованием современного оборудования, позволяющего провести частичное удаление стекловидного тела, после чего с помощью эндовитреальных инструментов и введения в полость глазного яблока специального жидкого соединения (ПФОС) производится подъем хрусталика в область зрачка. Следующим этапом проводится стандартная ультразвуковая факоэмульсификация через роговичный тоннель 2,2 мм, имплантируется гибкая ИОЛ и подшивается либо к радужной оболочке, либо в цилиарную борозду. Операция завершается удалением из полости глаза ранее введенной жидкости, выполнением гидрогерметизации тоннельных разрезов и удалением портов.
При вывихах ИОЛ в стекловидное тело также выполняют 3-портовую субтотальную витрэктомию, поднимают ИОЛ в область зрачка вышеуказанным способом. Затем в зависимости от типа и модели дислоцированной интраокулярной линзы выполняют её репозицию с последующей шовной фиксацией, либо разрезание и удаление частями через малый разрез роговицы 2,2 мм с последующей имплантацией новой гибкой ИОЛ. В случае дислокации жесткой интраокулярной линзы проводят её подшивание к радужке, либо в плоской части цилиарного тела. Заканчивают операцию таким же способом, что и при дислокации хрусталика.
Вывих хрусталика – это явление, при котором хрусталик полностью или частично смещается в сторону стекловидного тела или в переднюю камеру глаза.

Симптомы
Вывих хрусталика, как правило, имеет ярко выраженную симптоматику:
- если он врожденный, родители или неонатолог при осмотре ребенка в роддоме могут заметить помутнение глазного яблока грязно-белого цвета. Зрительная функция нарушена очень сильно, фактически остается только способность распознавать яркий свет;
- при приобретенном вывихе у человека возникает боль тупого характера в сочетании с потерей способности четко видеть;
- при попытке сфокусировать взгляд на чем-либо возникает головная боль;
- возникает покраснение конъюнктивы;
- пациент чувствует общий дискомфорт в области глаз.

Причины возникновения
Выделяют следующие причины вывиха хрусталика:
- наследственная предрасположенность, которая передалась пациенту от его родителей. Решающее значение может иметь синдром Марфана – патология соединительной ткани;
- катаракта – помутнение хрусталика и потеря его прозрачности, вследствие чего острота зрения стремительно снижается;
- высокая степень дальнозоркости, сопровождающаяся увеличением продольного размера глазного яблока;
- тупые или проникающие травмы глаза, сопровождающиеся микроразрывами глазных мышц и связок. Вывих в данном случае является осложнением. При поражении глаз ударной волной вывих случается значительно реже;
- врожденный дефект – недоразвитость цилиарного тела, функция которого заключается в подвешивании хрусталика и продуцировании внутриглазной жидкости.
В группе риска находятся люди пожилого возраста, в силу естественных дегенеративных изменений глазных мышц и цилиарной связки – особого органа, фиксирующего хрусталик. Также патологии способствуют хронические воспалительные инфекционные заболевания.
Диагностика
Офтальмолог диагностирует заболевание при помощи следующих исследований:
- тонометрия, которая производится бесконтактным способом. Необходимо измерить показатели внутриглазного давления;
- визометрия, необходимая для выяснения, насколько сильно упало зрение. Может использоваться стандартная буквенная таблица или компьютерная рефрактометрия – скорее всего, она покажет наличие близорукости;
- ультразвуковое исследование глаза для оценки состояния стекловидного тела и угла передней камеры;
- биомикроскопия – исследование глазного дна, конъюнктивы и непосредственно хрусталика;
- гониоскопия – визуализация передней камеры глазного яблока;
- оптическая когерентная томография – неинвазивное исследование роговой оболочки, сетчатки, диска зрительного нерва.

Классификация
Вывих классифицируется по нескольким признакам.
По этиологии выделяют:
- врожденный вывих, диагностированный при рождении;
- приобретенный, полученный с течением времени вследствие внешних и внутренних причин.
По форме дилокации:
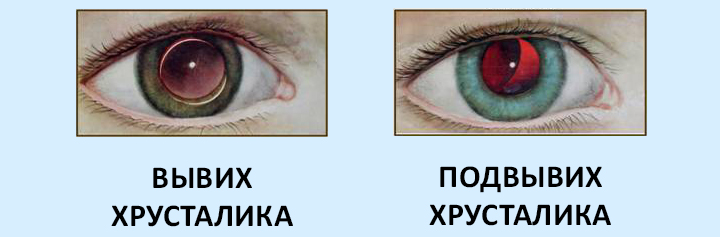
- неполный вывих, т.е. подвывих, когда происходит неполный разрыв связки и хрусталик смещается в витреальную полость – место, где размещено стекловидное тело;
- полный вывих.
Полный вывих, в свою очередь, классифицируется следующим образом:
- вывих хрусталика в стекловидное тело, при этом он остается подвижным, т.е. имеет способность перемещаться, или зафиксированным вследствие спаечного процесса в области сетчатки или диска зрительного нерва;
- вывих в переднюю камеру глаза. В этом случае страдает роговая и радужная оболочка, одновременно происходит подъем внутриглазного давления до критических значений. Необходимо хирургическое вмешательство;
- мигрирующий вывих, при котором хрусталик обладает высокой степенью подвижности и способен перемещаться из витреальной полости в переднюю камеру. Сопровождается выраженным болевым синдромом.

Лечение вывиха хрусталика глаза
При полном вывихе в качестве лечения показана рефракционная замена хрусталика, как правило, перед этим проводится витрэктомия – полное или частичное удаление стекловидного тела.

Целью хирургического вмешательства является извлечение хрусталика с глазного дна и его вывод в переднюю камеру. Это становится возможным с помощью использования особых соединений. Их вводят в полость стекловидного тела, и благодаря своему удельному весу они помогают хрусталику подняться.
Его дальнейшее удаление может производиться при ультразвуковом воздействии особым прибором – факоэмульсификатором. Факоэмульсификация возможна при низкой плотности ядра хрусталика. Если плотность высокая, используется другой прибор – факочоппер. В обоих случаях хрусталик разбивается на фрагменты и выводится наружу.
После этого хирург производит имплантацию интраокулярной линзы. В целях профилактики осложнений показано использование внутриглазных антибактериальных капель, а также капель с содержанием кортикостероидов.

Возможные осложнения
Самым распространенным осложнением является повышение внутриглазного давления. При отсутствии лечения, это может привести к развитию глаукомы, и в самом пессимистичном варианте к полной слепоте.
Довольно часто подвывих хрусталика сопровождается сопутствующими воспалительными офтальмологическими заболеваниями: конъюнктивитом, воспалением роговой оболочки, воспалением сетчатки. В тяжелых случаях может произойти разрыв сетчатки, что также грозит потерей зрения.

Профилактика и прогноз
При выполненной рефракционной замене хрусталика нормальная острота зрения и циркуляция внутриглазной жидкости восстанавливается примерно в 70% случаев. Примерно у трети прооперированных больных легко развиваются различные осложнения, связанные с наличием воспалительного процесса.

Автор статьи: Клокова Елизавета Викторовна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Вывих хрусталика – патология, характеризующаяся полным смещением хрусталика в витреальную полость или переднюю камеру глаза. Клинические проявления заболевания: резкое ухудшение зрения, болезненность и дискомфорт в области глазницы, факодонез и иридодонез. Для постановки диагноза применяются визометрия, УЗИ глаза, биомикроскопия, ОКТ, бесконтактная тонометрия, гониоскопия. Тактика лечения сводится к проведению ленсэктомии, витрэктомии и имплантации интраокулярной линзы. В послеоперационном периоде рекомендовано назначение глюкокортикостероидов и антибактериальной терапии коротким курсом.
МКБ-10
- Причины вывиха хрусталика
- Патогенез
- Классификация
- Симптомы вывиха хрусталика
- Осложнения
- Диагностика
- Лечение вывиха хрусталика
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Вывих хрусталика (эктопия, дислокация) – нарушение анатомо-топографического расположения биологической линзы, причиной которого является несостоятельность связочного аппарата. Согласно статистическим данным, распространенность врожденной формы эктопии составляет 7-10 случаев на 100 000 человек. При наследственной предрасположенности у 85% больных удается обнаружить генетические мутации. У 15% пациентов заболевание возникает спорадически. Травмирование глаз в 33% случаев является причиной приобретенного варианта патологии. Лица мужского и женского пола болеют с одинаковой частотой. Болезнь распространена повсеместно.

Причины вывиха хрусталика
Эктопия хрусталика представляет собой полиэтиологическую патологию. К развитию спонтанной формы приводят дегенеративно-дистрофические изменения волокон цилиарной связки, которые чаще выявляются у лиц преклонного возраста. Главный предрасполагающий фактор – хроническое воспаление структур увеального тракта или поражение стекловидного тела. Основные причины вывиха:
- Генетическая предрасположенность. Риску развития врожденной эктопии наиболее подвержены пациенты с синдромом Марфана, Элерса-Данлоса, Книста. Болезнь часто возникает при наследственной гиперлизинемии и дефиците сульфитоксидазы.
- Травматические повреждения. Данное заболевание – одно из распространенных осложнений тупой травмы или проникающего ранения глазного яблока, сопровождающегося повреждением связочного аппарата. В редких случаях вывих происходит при контузии глаз.
- Катаракта. Патологические изменения капсулы, капсулярного эпителия или основного вещества, которые наблюдаются при катаракте – значимые факторы риска эктопии. Причиной выступает нарушение прилегания передних и задних зонулярных волокон.
- Высокая степень гиперметропии. Для дальнозоркости характерно увеличение продольного размера глазного яблока. Это приводит к натяжению и образованию микроразрывов связки, что способствует эктопии.
- Аплазия ресничного пояска. Это врожденный порок развития, при котором связочный аппарат полностью отсутствует. Агенезия ресничного пояска выявляется при синдроме амниотических перетяжек.
Патогенез
Классификация
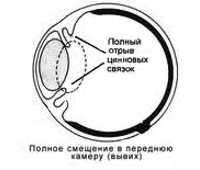
Различают врожденную и приобретенную, полную и неполную формы дислокации. Приобретенную эктопию классифицируют на травматическую и спонтанную. При неполном вывихе возникает разрыв связки на 1/2-3/4 окружности. Хрусталик отклоняется в сторону витреальной полости. В клинической классификации выделяют следующие варианты полного вывиха:
- В камеру глаза. Дислокация обуславливает повреждение роговицы, радужки и угла передней камеры. Наблюдается резкий подъем внутриглазного давления (ВГД) и прогрессирующее снижение зрения. Данное состояние требует ургентного вмешательства.
- В стекловидное тело. При данном варианте эктопии хрусталик может быть фиксированным или подвижным. Фиксации способствует формирование спаек к сетчатой оболочке или диску зрительного нерва (ДЗН). При подвижной форме линза может свободно смещаться.
- Мигрирующий. При мигрирующем вывихе хрусталик небольшого размера обладает высокой подвижностью. Он может свободно перемещаться из полости стекловидного тела в камеру, ограниченную радужкой и роговицей, и обратно. О дисклокации свидетельствует развитие болевого синдрома.
Симптомы вывиха хрусталика
Патология характеризуется тяжелым течением. При врожденной форме заболевания родители отмечают белесовато-серое помутнение переднего отдела глазного яблока у ребёнка. Наблюдается выраженная зрительная дисфункция, сохранена только способность к светоощущению. При генетической предрасположенности симптоматика может развиваться и в более зрелом возрасте. Пациенты связывают возникновение клинических проявлений с незначительной физической нагрузкой или легкой травмой. Резко нарушена аккомодационная способность. Попытки фиксировать взгляд приводят к быстрой утомляемости, головной боли.
Осложнения
У большинства пациентов наблюдаются признаки офтальмогипертензии. В 52-76% случаев эктопия провоцирует возникновение вторичной глаукомы. Больные подвержены высокому риску присоединения воспалительных осложнений (иридоциклит, ретинит, кератоконъюнктивит). Фиксированная форма сопровождается отслойкой и разрывами сетчатки, дегенерацией роговой оболочки. Развиваются выраженные деструктивные изменения или грыжи стекловидного тела. Образование спаек с ДЗН предрасполагает к невриту зрительного нерва. Наиболее тяжелым осложнением болезни является полная слепота, сопровождающаяся болевым синдромом.
Диагностика
При физикальном обследовании выявляется снижение прозрачности переднего сегмента глаз, которое может сочетаться с признаками травматического повреждения. При движении глаз развивается факодонез, обнаруживающийся офтальмологом при фокальном освещении. При проведении пробы с мидриатиками реакции зрачков не наблюдается. Специальные методы диагностики включают использование:
- Бесконтактной тонометрии. При измерении внутриглазного давления удается диагностировать его повышение. ВГД достигает критических значений только при нарушении оттока водянистой влаги. Подвижный вывих обуславливает незначительное повышение офтальмотонуса.
- Визометрии. Острота зрения резко снижается вне зависимости от степени прозрачности хрусталика. При дополнительном применении компьютерной рефрактометрии удается диагностировать миопический тип клинической рефракции.
- УЗИ глаза. При ультразвуковом исследовании выявляется дислокация в зону передней камеры или стекловидное тело. Определяется одно- или двухсторонний разрыв цинновой связки. Витреальная полость имеет негомогенную структуру. При фиксации хрусталика к сетчатке возникает её отслойка. Переднезадняя ось смещена. При полном разрыве капсула с основным веществом приобретают шаровидную форму.
- Биомикроскопии глаза. При травматическом генезе заболевания визуализируется инъекция сосудов конъюнктивы, очаги кровоизлияния. Прозрачность оптических сред снижена. Вторичные изменения роговицы представлены микроэрозивными дефектами.
- Гониоскопии. При направлении вектора смещения кпереди объем камеры глаза резко снижен. У пациентов с неполной формой патологии пространство, ограниченное радужной и роговой оболочками, глубокое, без патологических изменений. Угол передней камеры (УПК) имеет неравномерную структуру.
- Оптической когерентной томографии (ОКТ). Исследование дает возможность определить характер расположения люксированного хрусталика, тип повреждения цинновой связки. ОКТ применяется непосредственно перед операцией для выбора оптимальной хирургической тактики.
- Ультразвуковой биомикроскопии. При врожденном варианте болезни методика позволяет обнаружить дефекты цилиарной связки на протяжении от 60° до 260°. Хрусталик смещен в горизонтальной и вертикальной плоскостях. Измеряется глубина повреждения роговицы.
В случае травматического происхождения заболевания пациентам дополнительно назначается рентгенография орбит в прямой и боковой проекции. В раннем послеоперационном периоде показано измерение ВГД бесконтактным методом. Для изучения характера циркуляции ВГЖ спустя 5-7 дней после операции применяется электронная тонография. В ходе исследования определяется риск развития глаукомы.
Лечение вывиха хрусталика
При полном смещении биологической линзы показана ленсэктомия. С целью профилактики тракций накануне хирургического вмешательства выполняется витрэктомия. Основной этап операции – поднятие хрусталика с глазного дна и выведение его в переднюю камеру. Для этого применяется методика введения перфторорганических соединений (ПФОС) в полость стекловидного тела. Из-за большого удельного веса ПФОС опускаются на глазное дно и вытесняют патологически измененную субстанцию наружу. Следующий этап после ленсэктомии – имплантация интраокулярной линзы (ИОЛ). Возможные места фиксации ИОЛ – УПК, цилиарное тело, радужка, капсула.
При высокой плотности ядра для удаления люксированного хрусталика применяется ультразвуковая или лазерная факоэмульсификация. Все остатки стекловидного тела, крови и обрывки задней капсулы должны быть полностью извлечены. Пациентам детского возраста проводится имплантация искусственной линзы в сочетании с капсульным мешком и кольцом. В современной офтальмологии применяются методики, которые позволяют фиксировать ИОЛ интрасклерально или интракорнеально с использованием шовной техники. В конце операции показано субконъюнктивальное введение антибактериальных средств и кортикостероидов. При необходимости после вмешательства назначают инстилляции гипотензивных средств.
Прогноз и профилактика
Своевременная ленсэктомия в 2/3 случаев дает возможность полностью восстановить остроту зрения и нормализировать циркуляцию внутриглазной жидкости. У 30% больных развиваются тяжелые послеоперационные осложнения. Специфические методы профилактики не разработаны. Неспецифические превентивные меры включают использование средств индивидуальной защиты при работе в условиях производства (очки, маски). Для снижения вероятности вывиха пациентам с гиперметропической рефракцией показана коррекция зрительной дисфункции при помощи очков или контактных линз.
Читайте также:


