Д учет с болезнью лайма
Никакое другое инфекционное заболевание не вызывает столько вопросов как клещевой боррелиоз. Причиной этому является многообразие клинической картины заболевания, различные мнения специалистов относительно диагностики и лечения данного заболевания и низкая информированность населения о данном заболевании. В данном обзоре мы постараемся предоставить наиболее объективную информацию о данном заболевании, насколько это возможно в настоящее время. Этот обзор основан в основном на данных Европейских экспертов (EUCALB).
Боррелиоз (болезнь Лайма):
Болезнь Лайма (клещевой системный боррелиоз, лайм-боррелиоз) - трансмиссивное, природно-очаговое заболевание, характеризующееся поражением кожи, суставов, нервной системы, сердца, нередко принимающее хроническое, рецидивирующее течение. Среди инфекционных заболеваний, передающихся клещами, болезнь Лайма (БЛ) - самое частое. Название заболевания произошло от названия маленького городка Old Lyme в Штате Коннектикут (США), где в середине 1970-ых годов был описан ряд случаев возникновения артритов после укусов клещей. В Европе боррелиозная инфекция была уже известна в течение долгого времени под различными названиями (мигрирующая эритема, синдром Баннварта и др.), но возбудитель был выделен только в 1982 году.
Возбудитель:
Возбудителями БЛ являются несколько видов патогенных для человека боррелий -Borrelia burgdorferi, Borrelia garinii и Borrelia afzelii. Боррелии относятся к микроаэрофилам и как прочие грамотрицательные спирохеты чрезвычайно требовательны к условиям культивирования. Инфекции, вызываемые Borrelia burgdorferi в большинстве случаев проявляются артритом (особенно в Северной Америке, где это - единственный возбудитель боррелиоза), тогда как B. garinii чаще вызывает неврологические расстройства и B. afzelii чаще вызывает хронические заболевания кожи. При всех трех возбудителях возникает мигрирующая эритема.
Эпидемиология:
Естественными хозяевами боррелий в природе являются дикие животные (грызуны, птицы, олени и др.), являющиеся прокормителями клещей рода Ixodes - переносчиков боррелий. Во время кровососания боррелии попадают в кишечник клеща, где размножаются и выделяются с фекалиями. Несмотря на высокую зараженность клещей, возможность инфицирования через укус реализуется не всегда, ибо боррелии содержатся в слюнных железах в небольшом количестве или вообще отсутствуют. В природных очагах циркуляция возбудителя происходит следующим образом: клещи → дикие животные → клещи. Возможно вовлечение в эпидемиологическую цепочку домашних животных - коз, овец, коров. Изучается вероятность других переносчиков боррелий, например, слепней. Человек заражается в природных очагах болезни Лайма. Природные очаги БЛ обнаруживают, главным образом, в лесных ландшафтах умеренного климатического пояса. В последние годы установлено, что область распространения БЛ совпадает с клещевым энцефалитом, и заболевание регистрируется на всей территории Российской Федерации. Однако заболеваемость БЛ в 2 - 4 раза выше, чем клещевым энцефалитом, и занимает одно из первых мест среди природно-очаговых зоонозов. Распространен клещевой боррелиоз в Европе, Азии, Америке. В России боррелиоз широко распространен в лесной и лесостепной зоне от Калининграда до Сахалина. На Европейской территории России боррелиоз является самой частой клещевой инфекцией. Риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом. Природные очаги клещевого боррелиоза совпадают с ареалом иксодовых клещей. Заболеваемость боррелиозом имеет сезонный характер и совпадает с активностью клещей. Первых пациентов с укусами клещей обычно регистрируют уже в марте - апреле. Последних, при наличии теплой погоды, регистрируют даже в октябре. Пик активности приходится на май - июнь. Процент инфицированных боррелиозом клещей отличается в разных регионах. Клещ одновременно может быть инфицирован боррелиями, вирусом клещевого энцефалита и другими возбудителями. Поэтому возможно развитие микст-инфекции.
Передача инфекции осуществляется трансмиссивным путем при укусе клеща (инокуляция), хотя не исключается возможность инфицирования и при попадании фекалий клеща на кожу, с последующим их втиранием при расчесах (контаминация). В случае разрыва клеща, при неправильном удалении возбудитель может попасть в рану. Обсуждается алиментарный путь заражения при употреблении сырого козьего или коровьего молока.
Основные группы риска - работники лесоводческих хозяйств, леспромхозов, охотники, лесники и жители лесистых областей.
Клещи:
Переносчиками боррелий являются клещи рода Ixodes, в нашей стране и Европе - I. ricinus и I. persulcatus, в Америке - I. pacificus и I. scapularis. Жизненный цикл этих клещей (личинка - нимфа - имаго) длится в среднем три года. Клещи заражаются от многочисленных грызунов, а так же зайцев, ежей, птиц и др. Местожительство клещей - травы, папоротники и низкие кустарники.
Патогенез:
Клинические симптомы, появляющиеся на разных стадиях заболевания, обусловлены совокупностью иммунопатологических реакций и присутствием в тканях возбудителя и его антигенов. Проникая в организм человека, боррелии в месте внедрения вызывают формирование первичного аффекта - папулы, клещевой эритемы, затем гематогенным путем попадают в различные органы и ткани, где адсорбируются на клетках, взаимодействуя наиболее активно с галактоцереброзидами мембран нейроглии. Возникают периваскулярные инфильтраты, состоящие из лимфоцитов, макрофагов, плазмоцитов, и диффузная инфильтрация этими элементами поврежденных тканей. Боррелии и образующиеся иммунные комплексы приводят к развитию васкулитов и окклюзии сосудов. Боррелии способны длительно, до нескольких лет, персистировать в тканях, особенно при отсутствии лечения, с чем связано хроническое рецидивирующее течение болезни. На поздних сроках заболевания боррелии, играя роль пускового механизма, провоцируют развитие иммунопатологических процессов, имеющих большое значение для патогенеза нейроборрелиоза и хронических артритов. Среди подобного рода больных наиболее часто встречаются лица с генотипом HLA-DR2 и HLA-DR4. Уже на ранних сроках заболевания происходит выработка специфических антител, титр которых нарастает в динамике заболевания. Иммунный ответ наиболее выражен на поздних сроках, особенно при поражении суставов. При эффективной терапии и выздоровлении происходит нормализация уровня антител. Длительное их сохранение или появление в высоких титрах на поздних сроках свидетельствует о персистенции возбудителя даже при отсутствии клинических проявлений.
Боррелиозная инфекция:
Инкубационный период от 2 до 30 дней, в среднем 14 дней. Инфекция может иметь бессимптомное течение, но может также иметь различную клиническую картину заболевания. Инфекция делится на три стадии, но в принципе это, различные клинические картины заболевания. Деление заболевания на стадии является условным и клинические проявления всех стадий болезни у одного больного необязательны. В одних случаях может отсутствовать первая стадия, в других - вторая или третья. Иногда болезнь манифестирует только в хронической стадии, поэтому врач общей практики должен помнить, что больных с артритами, полиневропатией, энцефаломиелитом и другими синдромами, характерными для БЛ, необходимо обследовать для исключения боррелиоза.
Стадия 1. Ранняя локальная инфекция:
Стадия 2. Ранний диссеминированный боррелиоз:
Для 2 стадии заболевания, обусловленной лимфогенной и гематогенной диссеминацией возбудителя и развивающейся со 2-й по 21-ю неделю болезни (чаще на 4 - 5-й неделе), характерны поражения нервной системы (серозный менингит, неврит черепномозговых нервов, радикулоневрит), сердечно сосудистой системы (миокардит, перикардит, нарушений проводимости (особенно атриовентрикулярной блокады)). Нередко возникает гриппоподобный синдром (головная боль, лихорадка, слабость, миалгии). Поражения кожи на этой стадии могут носить характер вторичных кольцевидных элементов диаметром 1 - 5 см, эритематозной сыпи на ладонях по типу капилляритов, уртикарных высыпаний, а также доброкачественной лимфоцитомы кожи Шпиглера. Слабые симптомы раздражения мозговых оболочек могут появляться рано, когда еще сохраняется эритема, а выраженная неврологическая симптоматика чаще наблюдается спустя несколько недель от начала болезни, когда эритема - маркер клещевого боррелиоза уже исчезла. Серозный менингит сопровождается головной болью различной интенсивности, тошнотой, рвотой, светобоязнью, болезненностью глазных яблок, ригидностью затылочных мышц, реже выявляют другие симптомы раздражения мозговых оболочек. У 1/3 больных обнаруживают умеренные симптомы энцефалита в виде нарушения сна, снижения внимания, расстройства памяти, повышенной возбудимости, эмоциональных расстройств и др. Невриты черепных нервов встречаются более чем у половины больных. Наиболее часто поражается VII пара черепных нервов, нередко с парезом лицевых мышц, онемением и покалыванием пораженной половины лица, болями в области уха или нижней челюсти, без четких нарушений чувствительности. Могут поражаться также глазодвигательные, зрительные, слуховые, редко IX-Х пары черепных нервов. Наблюдается также поражение периферических нервов. Возникают корешковые расстройства чувствительности в шейном, грудном, поясничном отделах позвоночника. Одно из типичных неврологических расстройств - синдром Баннварта, который включает в себя серозный менингит и поражение корешков спинальных нервов с преимущественной локализацией в шейно-грудном отделе позвоночника. Неврологические нарушения обычно полностью исчезают через 1 месяц, но могут рецидивировать и приобретать хроническое течение. Поражение нервной системы может быть единственным проявлением БЛ, когда общеинфекционный синдром и эритема отсутствуют. На 5-й неделе, примерно у 8% больных возникают кардиальные нарушения: боли, неприятные ощущения в области сердца, перебои сердечных сокращений. На ЭКГ регистрируется атриовентрикулярная блокада различной степени, диффузные поражения мышцы сердца. Может развиваться миокардит, перикардит. Продолжительность кардиальных симптомов - от нескольких дней до 6 недель. На протяжении всего периода сохраняется слабость, мигрирующие боли в костях, мышцах, суставах.
Стадия 3. Поздний хронический боррелиоз:
3 стадия заболевания характеризуется поражением суставов. Она начинается через 2 месяца и позже от начала болезни, иногда через 1 - 2 года. Обычно поражаются крупные суставы, особенно коленные, нередко с односторонней локализацией. В ряде случаев развивается симметричный полиартрит. Артриты, как правило, рецидивируют в течение нескольких лет и приобретают хроническое течение с деструкцией костей и хрящей. На поздней стадии заболевания персистирование возбудителя в организме больного приводит к хроническому течению болезни Лайма. Хроническая БЛ протекает с чередованием ремиссий и рецидивов, иногда приобретает непрерывно рецидивирующий характер. Наиболее частым синдромом является артрит. Развиваются типичные для хронического воспаления изменения: остеопороз, истончение и утрата хряща, реже - дегенеративные изменения. Нередко встречается поражение кожи в виде доброкачественной лимфоцитомы, которая представляет собой плотный, отечный, ярко-малинового цвета инфильтрат (или узелок), слегка болезненный при пальпации, располагающийся на мочке уха или вокруг соска молочной железы и сохраняющийся от нескольких дней до месяцев и даже лет. Другое, типичное для поздней стадии поражение - хронический атрофический акродерматит: цианотично-красные пятна на разгибательных поверхностях конечностей, имеющие тенденцию к периферическому росту, слиянию, периодическому воспалению. Постепенно кожа на месте пятен атрофируется и приобретает вид папиросной бумаги. Процесс развивается в течение нескольких месяцев и лет. Неврологические проявления хронической БЛ - нейроборрелиоз, складываются из прогрессирующего хронического энцефаломиелита и полиневропатий. Энцефаломиелит имеет сходство с рассеянным склерозом. Наблюдаются психические нарушения - расстройства памяти, сна, речи и др. Полиневропатии сопровождаются нарушением чувствительности, дистальными парестезиями, корешковыми болями и пр. Затяжное и хроническое течение БЛ иногда приводит к частичной или полной потере трудоспособности.
Диагностика:
Ранняя диагностика основывается на клинико-эпидемиологических данных. При классической картине мигрирующей эритемы диагноз ставится по клиническим признакам, диагноз регистрируют даже при отсутствии лабораторного подтверждения и данных об укусе клеща. В остальных случаях диагноз подтверждают лабораторными методами. Посев, выявление антигена возбудителя и гистологическое исследование кожи недостаточно чувствительны и специфичны, гистологическое исследование, кроме того, инвазивно. Поэтому диагноз подтверждают, в основном, серологическими методами - выявлением в крови специфических антител к возбудителю. ПЦР-тестирование на наличие генетического материала возбудителя в данном случае малоэффективно. Антитела класса IgG могут выявляться на 1 - 3 неделях после инфицирования, максимальное количество IgG-антител синтезируется через 1,5 - 3 месяца после инфицирования. Антитела класса IgG часто не выявляются на ранней, локализованной стадии заболевания или при рано назначенной антимикробной терапии. Антитела класса IgG циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет), даже после успешной антимикробной терапии и излечения инфекции. Иммунитет против боррелий не является стерильным. У переболевших людей возможно повторное заражение через несколько лет. Ложноположительные результаты определения антител класса IgG к боррелиям могут быть обусловлены присутствием в крови специфических антител при заболеваниях, вызываемых спирохетами (сифилис, возвратный тиф); низкий уровень антител IgG возможен при инфекционном мононуклеозе, гепатите В, ревматических болезнях (СКВ), заболеваниях периодонта, у 5 - 15 % здоровых лиц из эпидемической зоны.
Материал для исследования: сыворотка крови
Забор материала на исследование: Кровь берется в вакуумную пробирку без консервантов.
Подготовка к исследованию: специальной подготовки не требуется
Характеристика исследования:
Исследование проводится иммуноферментным методом (ИФА)
Единицы измерения: качественный результат
Интерпретация результатов:
Положительный результат исследования свидетельствует о текущей или перенесенной в прошлом инфекции. Это может иногда приводить к неверной оценке результатов исследования, если клиническая картина заболевания нетипична.
Отрицательный результат исследования может быть при отсутствии инфицирования, при проведении исследования в ранние сроки заболевания или в отдалённые сроки после перенесенной инфекции. Нужно помнить, что отсутствие антител не исключает раннюю инфекцию, но действительно исключает хронический боррелиоз.
При получении сомнительного результата исследование необходимо повторить через 10 - 14 дней.
В принципе, на основании только серологических исследований нельзя определить необходимость назначения лечения и нельзя оценить эффективность терапии. Эти проблемы должны решаться индивидуально с учётом клинических данных.
Терапия:
Больные со среднетяжелым течением БЛ подлежат обязательной госпитализации в инфекционный стационар на всех стадиях заболевания. Пациенты с легким течением болезни (клещевая эритема, при отсутствии лихорадки и явлений интоксикации) могут лечиться дома. В качестве этиотропных препаратов используют антибиотики, выбор которых, доза и длительность применения зависят от стадии заболевания, преобладающего клинического синдрома и тяжести. Все укушенные клещами и переболевшие БЛ подлежат диспансерному наблюдению на протяжении 2 лет. Диспансеризация осуществляется инфекционистом или врачом общей практики. Больные и лица после укуса клеща через 3, 6, 12 месяцев и через 2 года должны обследоваться клинически и серологически. По показаниям назначаются консультации кардиолога, ревматолога, невропатолога, проводят ЭКГ - исследование, исследование крови на СРБ, ревматоидный фактор. Особого внимания заслуживают беременные, укушенные клещом. В связи с отсутствием средств специфической профилактики и известным тератогенным действием боррелий на ранних сроках беременности, вопрос сохранения беременности целесообразно решать индивидуально.
При возникновении поздних проявлений боррелиоза пациенты лечатся в специализированных стационарах (ревматологическом, неврологическом, кардиологическом) по клиническим показаниям. Реконвалесценты боррелиоза с остаточными явлениями наблюдаются узкими специалистами в зависимости от поражения той или иной систем (невропатологом, кардиологом, ревматологом).
Профилактика:
Профилактической вакцины для предупреждения боррелиоза нет. Лучшая профилактика - защита от укусов клещей. Профилактика заключается в соблюдении мер индивидуальной защиты от нападения клещей, разъяснительной работы среди широких слоев населения. Большое значение для профилактики заражения имеет правильное удаление клеща. Если клещ присосался, то его нужно быстрее удалить. Боррелии обитают в кишечнике клеща и в кровь попадают не сразу. Чем дольше находился клещ на теле, тем выше риск боррелиоза.
Вопрос о пользе профилактики боррелиоза после укуса клеща с помощью антибиотиков спорный. Назначение антибиотиков в первые дни после укуса может снизить риск заболевания. Но назначаться они должны только врачом. Если укус произошел, то необходимо срочно обратится за медицинской помощью.
В связи с отсутствием мер специфической профилактики особое значение имеет выявление больных по ранним клиническим признакам и обязательная антибиотикотерапия по рациональной схеме, позволяющая избегать тяжелых поздних осложнений.
Клещевой энцефалит — опасное вирусное заболевание, поражающее центральную нервную систему, — вряд ли нуждается в представлении, особенно в связи с недавним всплеском заболеваемости. А вот к проблеме другой, но уже бактериальной, инфекции, также переносимой клещами, внимание врачей и ученых России было привлечено сравнительно недавно
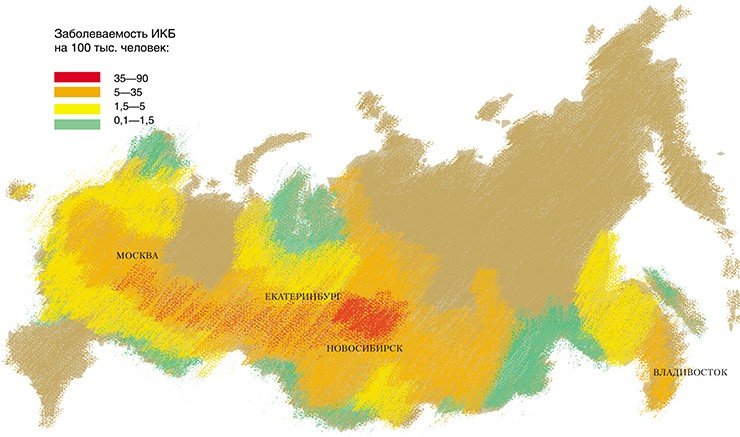
В России боррелиоз (или болезнь Лайма, как ее называют в США) был впервые серологически (т. е. на основе наличия специфических антител) выявлен сотрудниками научно-исследовательского института эпидемиологии и микробиологии им. Н. Ф. Гамалеи РАМН под руководством Э. И. Коренберга в 1985 г. Но только в 1991 г. иксодовые клещевые боррелиозы (ИКБ) были включены в официальный государственный перечень заболеваний, регистрируемых на территории России.
Наиболее распространенным этот недуг признан в США: ежегодно там заболевает более 16 тыс. человек. Рост заболеваемости боррелиозом в настоящее время наблюдается и во многих странах Европы.
Возбудитель — спирохета
Уже из самого названия видно, что переносчиками этой болезни, также как и клещевого энцефалита, являются клещи. В США болезнь Лайма переносят клещи Ixodes scapularis (в 1982 г. американский исследователь В. Бургдорфер именно от этих клещей впервые изолировал самих инфекционных агентов — боррелий); в Европе эту функцию выполняют клещи Ixodes ricinus, а у нас — печально известные таежные клещи Ixodes persulcatus.
Возбудитель боррелиоза — спирохета комплекса под пышным латинским названием Borrelia burgdorferi sensu lato (s. l.) — состоит в близком родстве с трепонемой — возбудителем всем известного сифилиса — и лептоспирой — возбудителем лептоспироза, серьезного заболевания, которому подвержены многие виды животных, и человек в том числе. Все перечисленные спирохеты имеют сходный внешний вид и по форме напоминают извитую спираль.
К сегодняшнему дню на основании генетических и фенотипических различий выделено 12 видов боррелий, но опасными для человека до недавнего времени считалось только три вида: B. burgdorferi sensu stricto (s.s.), B. afzelii и B. garinii. Однако в последнее время появились сообщения, что от больных ИКБ был выделен еще один вид — B. spielmanii, что говорит о возможной патогенности и этого вида.
Боррелии способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер, защищающий кровеносные сосуды мозга
Боррелии распространены по регионам мира неравномерно. В России основное эпидемиологическое значение имеют два вида — B. afzelii и B. garinii, которые обнаружены в обширной лесной зоне от Прибалтики до Южного Сахалина.
В Институте химической биологии и фундаментальной медицины изучение боррелий было начато в 2000 г. Исследования, проведенные совместно с Институтом систематики и экологии животных СО РАН, направленные на выявление видового разнообразия боррелий, циркулирующих в природных очагах ИКБ Новосибирской области, позволили установить ряд фактов. Помимо широко распространенных B. afzelii и B. garinii были обнаружены редко встречающиеся генетические варианты этих видов.
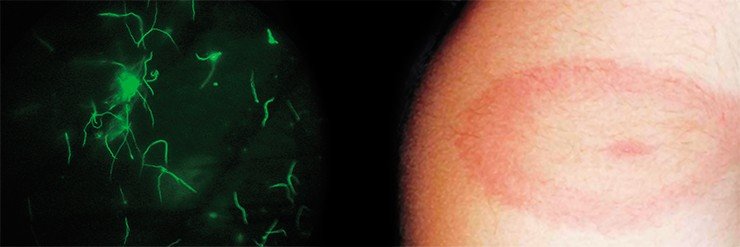
Согласно данным световой микроскопии, зараженность таежных клещей боррелиями на территории Новосибирской области составляет 12—25 %. При микроскопическом исследовании фиксированных и витальных препаратов боррелии были выявлены как у взрослых клещей, собранных с растений, так и у частично или полностью напитавшихся личинок и нимф.
Проникнув в тело млекопитающего вместе со слюною клеща, спирохеты начинают усиленно размножаться в кожных покровах на месте укуса. Они способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер: размножаясь в спинномозговой жидкости, боррелии становятся причиной тяжелых нейроинфекций.
Первая стадия — обратимая
Иксодовый клещевой боррелиоз — полисистемное заболевание, при котором возможны поражения кожи, опорно-двигательного аппарата, нервной и сердечно-сосудистой систем. Характер клинических проявлений заболевания зависит от его стадии. Условно выделяют три стадии боррелиозной инфекции, хотя четко различить их не всегда удается. Заболевание, как правило, развивается последовательно, переходя из одной стадии в другую.
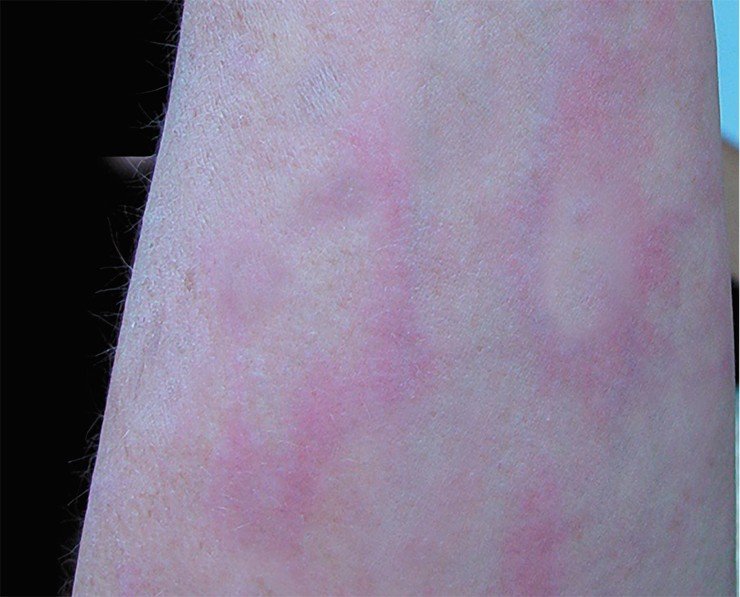
Первая стадия длится от 3 до 30 дней. За этот отрезок времени на коже (в области укуса клеща) вследствие воспалительной реакции может появиться красное кольцо, которое так и называется: кольцевая мигрирующая эритема. Начинается она с небольшого пятна в месте присасывания клеща, которое постепенно мигрирует к периферии. В типичных случаях центр пятна светлеет, а периферические участки образуют яркий красный валик в виде кольца неправильной формы диаметром до 15 см.
Исследования кожных проб, взятых из разных участков эритемы, свидетельствуют о том, что в центре эритемного кольца боррелии практически отсутствуют, но, как правило, они всегда обнаруживаются на периферии. По сравнению с другими воспалительными изменениями эритема может сохраняться на коже в течение достаточно длительного промежутка времени.

Примерно у четверти больных кожные проявления заболевания сопровождаются такими симптомами, как: озноб, сонливость, мышечная слабость, боли в суставах и увеличение лимфатических узлов. Это сигнализирует о том, что боррелии распространяются по организму. Однако у большинства больных с эритемой ранние стадии болезни не сопровождаются симптомами интоксикации. К тому же, существует и так называемая безэритемная форма, которая, как правило, начинается остро и осложнена высокой температурой, болью в суставах и головной болью.

Также нужно отметить, что отсутствие симптомов болезни в первое время после укуса клеща не исключает развития болезни в будущем. При проведении своевременного лечения на первой стадии заболевания возможно полное выздоровление.
Лечение поздней стадии боррелиоза, развивающейся через полгода — год после заражения, требует длительного курса антибактериальной терапии. И борьба с хронической болезнью не всегда бывает успешной
Вторая стадия боррелиоза развивается в среднем через 1—3 месяца после инфицирования. К этому времени боррелии с током крови и лимфы попадают в различные органы и ткани, такие как: мышцы, суставы, миокард, спинной и головной мозг, а также селезенка, печень, сетчатка глаза, — и поражают их. Вот почему данную стадию характеризует столь значительное разнообразие клинических проявлений заболевания: неврологических, сердечных, кожных и т. д.
Признаки поражения нервной системы проявляются в виде менингита, моно- и полиневритов, очень часто — неврита лицевого нерва и др. Многие из этих симптомов могут наблюдаться одновременно. Наиболее частым неврологическим проявлением можно назвать менингополирадикулоневрит (синдром Баннаварта), характеризующийся парезом лицевого нерва. Кроме того, на этой стадии у некоторых больных могут появиться вторичные эритемы.
Наконец, третья стадия боррелиоза развивается через полгода — год после проникновения инфекции в организм. Чаще всего встречаются поражения суставов (хронический артрит), кожи (атрофический акродерматит) и хронические поражения нервной системы (хронический нейроборрелиоз). Лечение поздней стадии боррелиоза требует длительного курса антибактериальной терапии, однако впоследствии у некоторых больных с артритами признаки хронической инфекции наблюдаются в течение месяцев и даже нескольких лет после курса лечения антибиотиками.
Иммунный ответ
В развитие боррелиозной инфекции, как правило, вовлечено несколько патогенных механизмов. Некоторые синдромы, такие как менингит и радикулит, вероятно, отражают результат прямой инфекции органа, а вот артрит и полиневрит могут быть связаны с непрямыми эффектами, вызванными вторичным аутоиммунным ответом.
Иммунный ответ организма на боррелиозную инфекцию проявляется по-разному. Для контроля над распространением инфекции организм использует как врожденный (неспецифическая резистентность), так и адаптивный специфический иммунный ответ, т. е. выработку специфических антител против инфекционного агента. В течение первых двух недель после начала болезни у большинства пациентов действительно обнаруживаются иммуноглобулины против определенных антигенов боррелий — инфекционных белков, запускающих в организме механизм иммунного ответа.
Еще в 90-х гг. прошлого века в США были проведены первые исследования, направленные на разработку антиборрелиозной вакцины. Но и на сегодняшний день эффективной вакцины, предохраняющей от этого опасного заболевания, не существует. Вероятно, трудности с получением безопасных вакцин имеют отношение к особенностям иммунного ответа, наблюдаемого при боррелиозной инфекции. Он может инициировать выработку антител против некоторых собственных белков организма, т. е. вызвать опасные аутоиммунные реакции.
Причиной подобного иммунного ответа является молекулярная мимикрия, сходство (например, между липопротеином боррелий OspA и белком адгезии hLFA-1α), который вырабатывается нашими Т-клетками в синовиальной оболочке, выстилающей внутренние поверхности суставов. Так, осложнения, возникающие после проведения вакцинации вакциной на основе липопротеина OspA, в большинстве случаев проявлялись в виде артритов и аутоиммунных ревматоидных артритов. Работа по созданию приемлемой, безвредной и в то же время эффективной вакцины продолжается до сих пор.
Как диагностировать ИКБ?
Диагностику ИКБ обычно проводят на основании так называемого эпидемиологического анамнеза (установления факта посещения леса, укуса клеща), а также клинических признаков заболевания, главным из которых является наличие мигрирующей эритемы.
Особую сложность для диагностики представляют заболевания, протекающие в безэритемных формах, одновременно с другими инфекциями, переносимыми клещами, например клещевым энцефалитом или анаплазмозом. В клинической практике известны случаи, когда у больного одновременно были выявлены безэритемная форма боррелиоза и клещевого энцефалита, которые привели его к повторной госпитализации по причине осложнений.
Случаи безэритемных форм можно диагностировать только с помощью лабораторных тестов. Выделение боррелий из проб кожи, проб сыворотки крови, спинномозговой или синовиальной жидкостей на специальные среды методом культивирования требует наличия специальных условий, дорогостоящих реактивов, занимает много времени, а главное — малоэффективно.
Первые исследования, направленные на разработку антиборрелиозной вакцины, были проведены еще в 90-х гг. прошлого века.
Но и на сегодняшний день эффективной вакцины против этого опасного заболевания не существует
Микроскопические исследования используются обычно при проведении анализа зараженности боррелиями клещей, но практически не применяются при диагностике ИКБ, поскольку в тканях и жидкостях организма инфицированного человека боррелии не накапливаются в таких количествах, чтобы их можно было обнаружить под микроскопом.
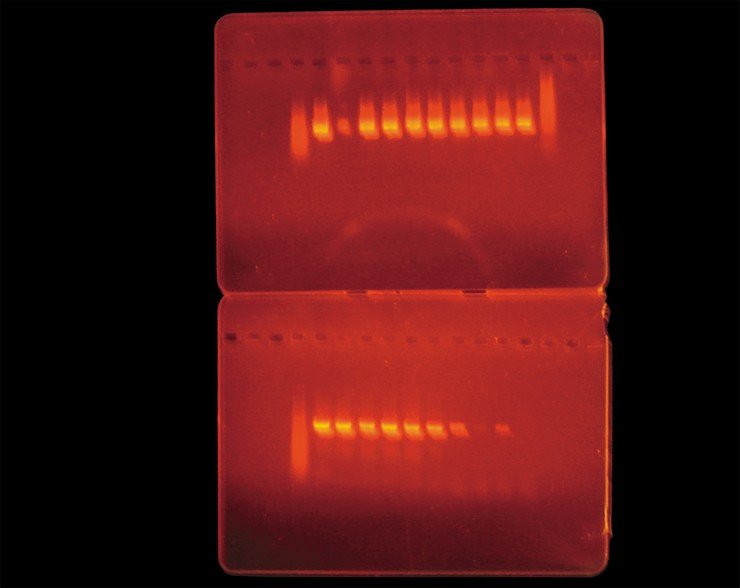
Тем не менее, при проведении совместных работ с Муниципальной инфекционной больницей № 1 г. Новосибирска было показано, что на ранней стадии болезни, до начала лечения, в комплексной диагностике заболевания метод ПЦР вполне применим наряду с иммунологическими методами анализа.
Для своевременного выявления смешанной инфекции определение ДНК необходимо проводить в первые четыре недели после присасывания клещей. Однако отрицательный результат, который при этом может быть получен, не исключает наличия заболевания и через 3—6 недель требует проведения серологических тестов (на специфические антитела).
Выявление антител к белкам боррелий сегодня и является основным способом лабораторной диагностики. В США и в странах Европы для повышения надежности серодиагностики боррелиоза было рекомендовано использовать двухступенчатую схему тестирования сывороток крови, однако в России двухступенчатый подход не применяется из-за отсутствия отечественных тест-систем. Кроме того, иммуноглобулины из сыворотки крови больных ИКБ могут по-разному реагировать с основными белками разных видов боррелий, поэтому критерии тестирования, разработанные для одной страны, могут быть непригодны для другой.
В России сейчас широко применяют серологические методы детекции: иммуноферментный анализ (ИФА) и реакцию непрямой иммунофлюоресценции (РНИФ), диагностическая значимость которых сопоставима. Однако применение второго метода может быть ограничено тем, что существует вероятность перекрестных реакций с близкородственными боррелиям микроорганизмами, в частности с Treponema palladium, возбудителем сифилиса. В целом же эффективность выявления у больных антител даже с помощью применения комбинации современных серологических тестов зависит от стадии заболевания.
Так что же такое боррелиоз — обычная инфекция или болезнь на всю жизнь? В действительности этот недуг не так безобиден, как представляется на первый взгляд.Иногда инфицирование организма боррелиями вызывает тяжелые отдаленные последствия, заболевания, которые только при ближайшем рассмотрении удается связать с боррелиозом, ранее перенесенным пациентами.
Благоприятный исход этого серьезного бактериального заболевания, переносимого клещами, во многом зависит от проведения своевременной, адекватной диагностики и соответствующей терапии. И лечение ИКБ должно заключаться не в бездумном приеме антибиотиков, как это иногда случается. Это — дело профессионалов, которые способны выявить не только клиническую симптоматику, но также индивидуальные особенности течения болезни и наличие сопутствующих заболеваний.
Читайте также:


