Деформирующий артроз послеоперационный период
Это тяжелое заболевание в последнее время встречается все чаще. Оно составляет основную часть патологий опорно-двигательного аппарата.
Деформирующий артроз суставов очень опасен тем, что при отсутствии его необходимого лечения может наступить полная инвалидность.
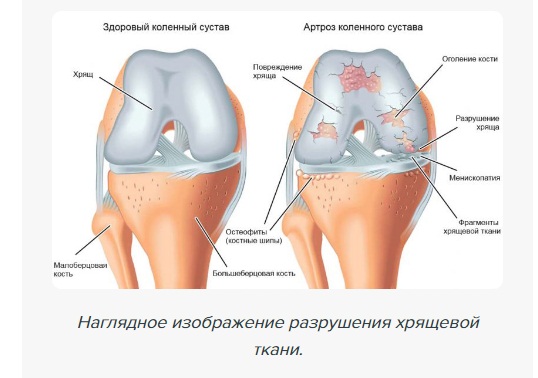
Это происходит в силу того, что в результате развития болезни поверхности, образующие сустав, а также суставной хрящ подвергаются дистрофическим изменениям различной степени, а впоследствии наступает их разрушение.
Оно очень быстро развивается, причиняя сильнейшие боли и лишая пациента подвижности сустава.
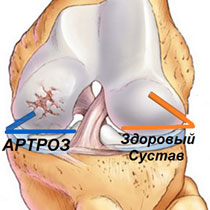
Что такое деформирующий артроз суставов?
Эта патология характеризуется тем, что развивается дегенеративный, воспалительный процесс сустава, носящий хронический характер и способный приводить к медленному разрушению хряща.
Вслед за этим начинают разрушаться и кости. Суставная щель резко сужается. Какие-либо движения или нагрузки становятся затруднительными.
Деформация сустава не поддается обратному изменению и повлиять на развитие заболевания возможно только хирургическим путем.
Терапевтическое лечение остеоартроза действенно лишь на незначительной степени его развития, пока дистрофический процесс нарушения целостности хряща еще не так значителен.
Нередко такую патологию также называют остеоартрозом. Сущность развития этой болезни состоит в том, что в силу разных причин происходят нарушения в структуре хрящевой ткани сустава, за которыми следуют изменения в костях, его образующих.
Возраст людей, страдающих от остеоартроза, обычно превышает пятьдесят лет.
Основными причинами развития заболевания становятся:
- хронические воспалительные процессы,
- значительной степени физические нагрузки,
- вредные привычки,
- плохо вылеченные травмы сустава,
- простуды,
- длительный прием медикаментов, негативно влияющих на опорно-двигательный аппарат,
- ожирение,
- гормональные нарушения,
- несбалансированное питание и т.д.
Поэтому, когда диагностируется деформирующий артроз, лечение во многом зависит от устранения этих факторов.
Разновидности и виды заболевания
Существуют различные виды развития деформирующего артроза суставов. В первую очередь выделяются первичные и вторичные артрозы. Они различаются по природе возникновения. Вторичные чаще происходят в результате травмы, первичные же больше связаны с генетической предрасположенностью.
Остеоартроз может возникнуть в результате механического повреждения, заболевания сустава, нарушения водно-солевого и эндокринного обмена, изменения в кровоснабжении тканей.
Различные факторы могут становиться толчком его развития: тяжелая физическая работа; частые микротравмы; воздействие вредных веществ; профессиональная деятельность; переохлаждение; сосудистая патология; системные заболевания; генетические и эндокринные заболевания; гиподинамия.
Тем не менее, следует отметить, что возникновение остеоартроза редко бывает вызвано какой-то одной причиной. Обычно целый ряд проблем в организме приводит к развитию этого процесса.
Что происходит с суставом?
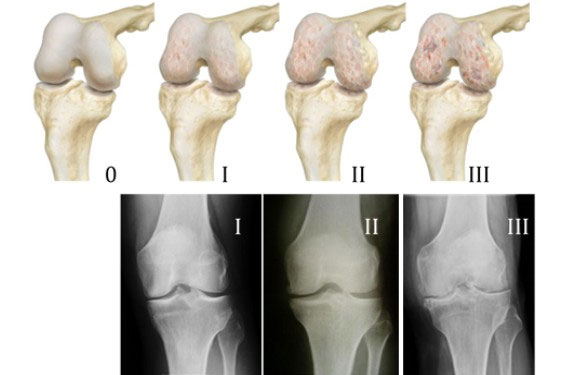
Деформирующий артроз проходит три стадии развития. Основной симптом при этом заболевании – боль.
В первой стадии боли еще незначительны и обычно возникают под воздействием физических нагрузок. Происходит нарушение функции конечности, но все эти изменения пока малозаметны. Деформация сустава еще не выражена. Состав хряща нарушен незначительно. Движения несколько затруднены.
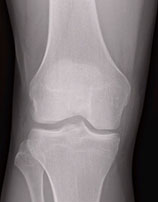
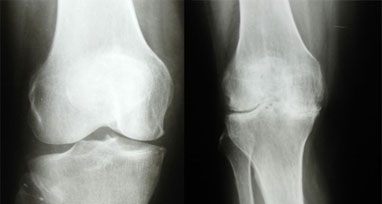
Рентгенограмма коленных суставов: а. нормальный сустав; б. разные стадии артроза.
Во второй стадии заболевания начинают формироваться костные наросты, разрушается хрящевая ткань, что причиняет пациенту значительную боль. Она возникает при любых незначительных нагрузках и долго не проходит.
Степень ее интенсивности неуклонно возрастает. Сустав не может выполнять весь объем движений, а его деформация уже достигла значительной степени. Сильно изменен суставной хрящ и кости, его образующие.
В третьей стадии заболевание характеризуется развитием сильного болевого синдрома. Нередко пациент вынужден пребывать в одном положении, без какого-либо движения, чтобы не вызвать нового его усиления.
По мере прогрессирования заболевания, оно проявляет себя следующими изменениями:
- уменьшается содержание синовиальной жидкости сустава, в результате чего происходит нарушение его формы;
- область сустава усыхает;
- его внутренняя полость сжимается;
- движения затруднены;
- наблюдаются сильные боли;
- в результате уменьшения содержания влаги в структуре суставного хряща, он затвердевает и покрывается трещинами;
- постепенно он истончается и стирается полностью;
- конечность не выдерживает даже нагрузки небольшой степени;
- происходит ее укорачивание.
Какие суставы чаще поражаются и как проявляется заболевание?
Деформирующий артроз можно классифицировать и по типу сустава, в котором он возникает.
Наиболее часто встречаются заболевания колена, тазобедренного и локтевого сустава, пальцев, плечевого и голеностопного сустава, запястья, позвоночного столба.
Лица обоего пола заболевают остеоартрозом с одинаковой частотой. Чаще всего деформирующий артроз характеризуется такими симптомами, как:
- сильными болями в месте локализации;
- возникновение боли по ночам;
- похрустыванием сустава;
- изменением его формы;
- затруднением движения;
- возникновение узелков в месте развития воспалительного процесса;
- реже поражает обе конечности одновременно (например, оба локтевых сустава);
- чувством усталости при возникновении нагрузки и пр.
Чем дольше пациент откладывает лечение, тем значительнее усиливаются и нарастают патологические изменения в пораженных суставах. Они отекают, боли становятся непереносимыми, человеку трудно дается любая, даже небольшая двигательная активность, особенно при деформирующем артрозе тазобедренного сустава.
В дальнейшем развитие этого заболевания приводит к полному разрушению хрящевой ткани сустава, в результате чего пациент ощущает невероятно сильную боль. Нередко из-за нее он лишается возможности полноценно двигаться, а иногда ему бывает сложно просто переменить позу. Постепенно любые нагрузки для него становятся невозможными.
Как диагностировать в ранних стадиях?
Самолечение при этом заболевании недопустимо. Использование так называемых народных средств может привести к тому, что наиболее благоприятный момент для начала лечения будет упущен и потребуется сложное хирургическое вмешательство.
Медицинская помощь необходима, так как без нее возможно наступление инвалидности. Особенно актуально это, если произошло нарушение целостности хряща позвоночника, тазобедренного сустава или колена.
Лечение болезни начинается с постановки диагноза. Врач-ортопед проведет осмотр пациента, соберет подробный анамнез, проведет рентгенографию, осуществит УЗИ и МРТ сустава, направит на анализ синовиальную жидкость и др.
Окончательный диагноз связан с анализом рентгеновских снимков, результата КТ или МРТ. По ним можно судить, на какой стадии находится процесс заболевания и каково в настоящий момент состояние хряща и окружающих мягких тканей.
Первая стадия при рентгенографии выглядит как суженное пространство (щели) сустава. Хрящ уплотнен. Нарушение его структуры пока отсутствует.
Вторая стадия проявляет себя деформацией костей, образующих сустав. Его полость значительно изменена и сильно уменьшена. Процесс развития патологии уже значительно запущен.
Во время третьей стадии суставная щель практически смыкается. Вид сустава значительно отличается от нормы, а на костях повсюду отмечаются наросты. Конечность лишается нормальной подвижности.
Как лечить остеоартроз?
Самым оптимальным способом избавления от остеоартроза является раннее обращение к врачу.
Сначала применяется консервативный способ лечения. При запущенном деформирующем артрозе суставов боли становятся настолько нестерпимыми, что приходится прибегать к внутри и околосуставным блокадам, выполняются инъекции стероидных препаратов. В этом случае после блокирования сильного болевого синдрома показана операция по замене сустава.
В начале заболевания используется применение медикаментозных средств. Для этого назначаются:
- хондропротекторы,
- анальгетики,
- местные анестетики,
- противовоспалительные препараты,
- гиалоуроновая кислота,
- средства, стимулирующие кровообращение,
- сосудорасширяющие вещества,
- минералы и витамины.
Наружно применяются согревающие или охлаждающие компрессы со специальными лекарствами, грязи и парафин, жидкий азот.
Лечение деформирующего остеоартроза должно иметь комплексный характер. Помимо применения медикаментов обязательно назначение физиотерапевтических процедур, массажа сустава, лечебной гимнастики и дозированной двигательной активности, специальной диеты, санаторно-курортного лечения и т.п.
Положительное влияние может оказать лечение магнитным полем, ультразвуком и лазером, электромиостимуляцией, электрофорезом. Большую пользу способно оказать плавание.
Лечение деформирующего артроза проводится курсами. Через определенный период они повторяются. Терапия осуществляется до полного исчезновения боли и появления существенных улучшений.
Следует помнить, что деформирующий артроз чередуется периодами обострений и затихания основных симптомов. Поэтому во время ремиссии больной должен постоянно наблюдаться у лечащего врача, так как облегчение может быть только временным.
Операция при деформирующем артрозе
При неэффективности терапевтических методов, назначается хирургическое лечение. Обычно применяют эндопротезирование и артроскопию сустава.
В первом случае пациент получает возможность замещения пораженного сустава эндопротезом (искусственным аналогом).
Второй случай подразумевает более легкое лечение, заключающееся в санации сустава через 2 надреза кожи в области сустава (специальным инструментом обработки хряща и удаления разрушенного участка мениска сустава).
Применяется также другой вид хирургического вмешательства под названием околосуставная остеотомия. Этот вид операции проводят при изолированном поражении медиального или латерального отдела суставов.
Более подробно о методах хирургического лечения можно узнать в разделах:
При полном выполнении назначений врача прогноз лечения остеоартроза достаточно благополучный. Но это при условии неотложного визита к специалисту в самом начале заболевания.
В запущенных случаях помощь квалифицированного ортопеда с применением современных методов хирургического лечения поможет Вам быстро вернуться к привычному образу жизни.
Деформирующий остеоартроз (ДОА) крупных сустав широко распространен во всем мире, а заболеваемость им составляет 8-12%. Известно, что артроз коленного сустава (гонартроз) чаще всего встречается у людей старше 55 лет. Однако в последние годы наблюдается рост заболеваемости среди лиц средней возрастной группы (40-55 лет). У молодых пациентов с артрозом часто возникает необходимость в артроскопии коленного сустава. Операцию делают для того, чтобы замедлить прогрессирование болезни и перенести эндопротезирование на более поздние сроки.
Деградация внутреннего мыщелка.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
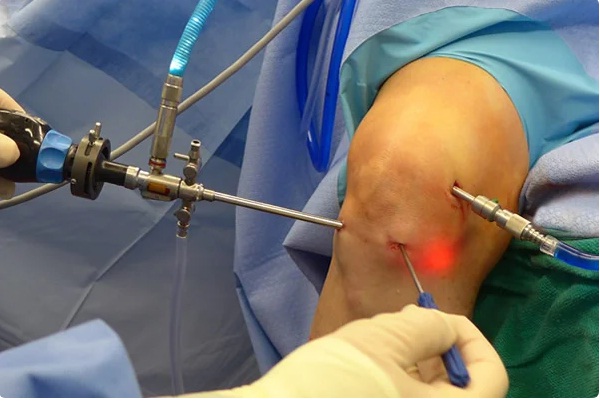
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Как проводится вмешательство
Операция выполняется под спинальной или периферической регионарной анестезией. Во время артроскопии пациент находится в сознании и может наблюдать за всем происходящим на экране.
Перед хирургическим вмешательством кожу в области коленного сустава обрабатывают с соблюдением всех правил антисептики. Затем хирург делает несколько небольших разрезов. Через них он вводит в полость сустава хирургический инструментарий и артроскоп с камерой. Во время операции изображение выводится на экран, чтобы хирург мог выполнять нужные манипуляции под визуальным контролем. За ходом хирургического вмешательства может наблюдать и сам пациент.
Операция при артрозе коленного сустава 3 и 4 стадии
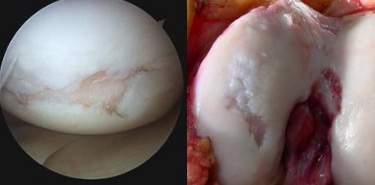
Разрушение хрящей при выраженном артрозе, вид через артроскоп.
В запущенных случаях, по особым медицинским и социальным показаниям, пациентам рекомендуют артродез. Это операция отчаяния, которая предусматривает полное обездвиживание сустава. В таком случае сохраняется опороспособность конечности, но ее функции сильно страдают.
Типы операций при гонартрозе
Сегодня существует несколько видов артроскопических вмешательств. Наиболее распространенные из них:
- Артроскопический лаваж и дебридмент — санационная операция, в ходе которой хирург промывает суставную полость и удаляет из нее фрагменты разрушенных хрящей.
- Хондропластика (мозаичная, коблационная, абразивная) — операция, направленная на восстановление разрушенных хрящей. Вместе с выполнением хондропластики хирург может удалять искривленные мениски, менять форму поврежденных связок и капсулы и т.д.
- Плазменная абляция — воздействие холодом на суставной хрящ. Вызывает уплотнение коллагена в хряще и тем самым улучшает его структурное и функциональное состояние.
- Лазерная артроскопия — предусматривает воздействие на хрящи, субхондральную кость, мениски и синовиальную оболочку специальным лазером. Это высокоэффективная методика, которая пока что используется редко, но продолжает активно внедряться в клиническую практику.
Пациентам, у которых нарушены осевые параметры конечности, вместо артроскопии чаще всего делают корригирующую остеотомию. Операция более инвазивна, но дает гораздо лучший эффект. Она позволяет восстановить ось нижней конечности и добиться хороших функциональных результатов.
Осложнения и последствия
Артроскопия — наиболее безопасная из всех операций на коленном суставе. В редких случаях она может сопровождаться интра- и послеоперационными осложнениями: повреждением нервов, растяжением внутренней боковой связки, затеком внутрисуставной жидкости или кровоизлиянием в суставную полость. Очень редко возникает инфицирование и нагноение. Частота развития осложнений при артроскопических вмешательствах составляет не более 1-2%. Для сравнения: после эндопротезирования неблагоприятные исходы операции и осложнения возникают у 4% пациентов.

Послеоперационная реабилитация
Восстановительный период обычно длится не дольше двух месяцев. А послеоперационные раны заживают в течение 10-14 дней.
В первые дни после артроскопии больному требуется щадить конечность и придавать ей возвышенное положение. Для профилактики тромбоэмболических осложнений ему также необходимо носить компрессионное белье. Лечебную гимнастику пациенту назначают уже на следующий день после операции. Сначала больной занимается в постели, лежа на спине, а затем — в положении стоя.
Подведем итоги
Артроскопические операции эффективны при гонартрозе 2-3 стадии, когда сохранена ось нижней конечности. Они позволяют улучшить функциональное состояние колена и временно избавиться от симптомов артроза. Но скорее всего через несколько лет коленный сустав все равно придется заменить. Поэтому артроскопию следует рассматривать только как временную меру, позволяющую отложить эндопротезирование.
Пациентам с запущенным остеоартрозом следует рассматривать другие варианты хирургического лечения. Наиболее эффективной операцией в этом случае является тотальное эндопротезирование коленного сустава.

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Что такое остеоартроз?
Болезнь обычно поражает крупные суставы. В первую очередь страдает хрящевая ткань, затем происходит разрушение костной ткани и других суставных элементов. В большей степени патология наблюдается у людей старше 40 лет, что обусловлено замедлением восстановительных процессов, происходящих с возрастом. Очень часто болезнь развивается на фоне сопутствующей патологии (подагра, ревматизм),как последствие травм или вызвана наследственными факторами.
Эта стадия считается запущенной формой и возникает по причине несвоевременного обращения пациента к врачу. Обойтись без операции на этом этапе еще представляется возможным, современные методы позволяют замедлить развитие болезни, устранить симптомы и вернуть подвижность сустава. Однако если запустить, то наступит артроз 4 степени и тогда без оперативного вмешательства обойтись будет практически невозможно.
Симптомы остеоартроза 3 степени
Деформирующий артроз 3 степени достаточно сложно не заметить, изменения видны уже невооруженным глазом. Появляется деформация пораженного сустава, отек, движения в суставе значительно ограничены.
К основным симптомам можно отнести:
Постоянные боли. Пациенты жалуются на боли, которые не проходят даже в состоянии покоя и при отсутствии нагрузок.
Повышение локальной температуры в области сустава. Говорит о наличии воспаления в тканях.
Хруст и щелчки при движении в больном суставе.
Укорочение конечности и искривление ее оси.
Выраженное ограничение движений в суставе.
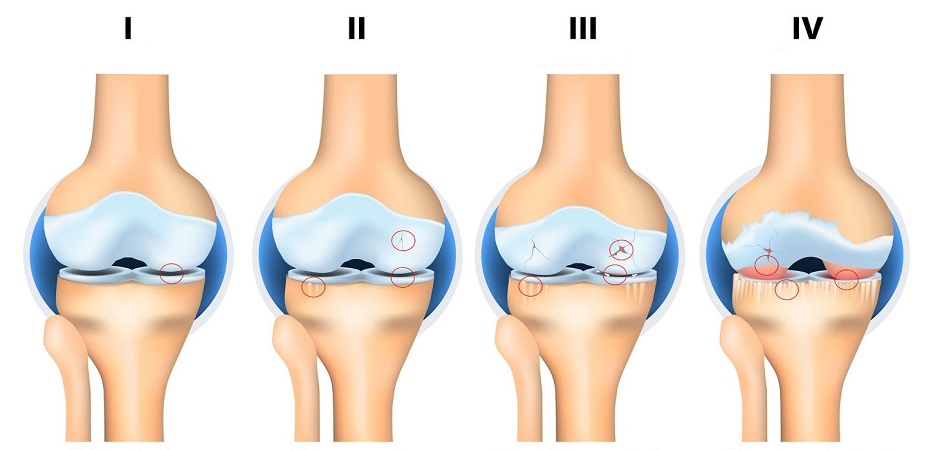 |
| Анатомическая схема развития артроза (остеоартроза), I-IV стадии. |
Диагностика
Остеоартроз 3 степени в отличие от артроза 2 стадии, нетрудно диагностировать при первичном осмотре, для уточнения диагноза назначают рентгенологическое исследование, УЗИ сустава, а при подозрении на повреждение менисков МРТ.
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Рентгенография
Применяется при травмах костей - вывихи и переломы, артрозе суставов, остеохондрозе позвоночника.
Анализы
Общий анализ крови и мочи, биохимия крови. Помогают исключить сопутствующие заболевания.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов и позвоночника с информативностью до 99%.
В нашем медицинском центре есть все необходимое оборудование, позволяющее нам быстро определить стадию болезни и контролировать лечение. У нас работают специалисты с 15 летним стажем готовые помочь вернуться к нормальной жизни. При артрозе 3 степени лечение без операции еще возможно, однако требует индивидуального комплексного подхода. Мы применяем только современные научно-доказанные методы:
Лекарственная терапия. Для устранения болей и воспалений используются нестероидные противовоспалительные средства. Также могут быть назначены обезболивающие препараты. Для восстановления хрящевой ткани на третьей стадии назначают хондропротекторы и препараты препятствующие дальнейшему разрушению хряща.
Инъекционная внутрисуставная терапия - в полость сустава вводят противовоспалительные препараты, гиалуроновую кислоту для уменьшения трения. Препараты полученные из собственной крови пациента (плазмолифтинг сустава) для регенерации суставного хряща.
Физиотерапия при артрозе. Позволяют улучшить обмен веществ в пораженной области, улучшить кровоснабжение, уменьшают мышечные и суставные боли. Назначают миостимуляцию, ультразвуковую терапию, лазеры и магниты.
Ударно-волновая терапия (УВТ) способствует росту мелких сосудов и капилляров, что улучшает питание пораженного сустава, снимает боли и способствует ускоренному восстановлению, помогает восстанавливать движения в суставе
Массаж. При лечении остеоартроза 3 степени назначается для борьбы с атрофией и восстановления функций мышц и связок.

- Немедикаментозные методы
- Медикаментозное лечение
- Хирургическое лечение
Для лечения деформирующего артроза на разных стадиях используются разные методы. Начинают лечение болезни с использования немедикаментозных мероприятий. Часто одного только изменения образа жизни достаточно, чтобы остановить развитие заболевания. Когда появляется боль, используют медикаментозную терапию. На определенном этапе болезни человеку может потребоваться хирургическое лечение.
Немедикаментозные методы
На начальной стадии артроза можно обойтись одними только немедикаментозными мероприятиями, если нет болевого синдрома. Чтобы замедлить развитие болезни, необходимо сделать следующее:

похудеть, если имеется избыточный вес;
повысить физическую активность;
укрепить мышцы ног, в первую очередь четырехглавую мышцу бедра;
меньше нагружать больной сустав.
Если деформирующий артроз уже имеет клинические проявления, то немедикаментозные мероприятия используются вместе с препаратами. Используется лечебная физкультура, физиотерапия. Пациентам рекомендована низкокалорийная диета, использование ортезов и тейпов.
Медикаментозное лечение
Препараты используются с целью уменьшения болевого синдрома, а также замедления прогрессирования деформирующего артроза. Они используются в различных формах. Основные способы применения предполагают нанесение на кожу, приём внутрь или выполнение внутрисуставных инъекций.
С целью обезболивания используют нестероидные противовоспалительные средства (НПВС), в редких случаях прибегают к помощи наркотических анальгетиков (опиатов).
НПВС позволяют уменьшить боль. При этом они не оказывают лечебного эффекта. Препараты данной группы не замедляют развитие остеоартроза. Все НПВС в той или иной степени вредят здоровью при долговременном приеме. Большинство из них провоцируют язву желудка, увеличивают риск кишечных кровотечений. Некоторые повышают сердечно-сосудистые риски или вредны для печени.
Поэтому при лечении НПВС исповедуются такие основные принципы:

их следует принимать, только если это действительно необходимо (пациент страдает от боли в суставах);
дозы должны быть минимальными;
по возможности НПВС стоит заменить другими средствами и методами, уменьшающими боль, либо дополнительное использование других процедур и препаратов должно позволять пациенту уменьшить дозу нестероидных противовоспалительных средств.
НПВС могут использоваться не только внутрь, но и местно, в виде геля или крема. Это более безопасно, но менее эффективно. Хотя нередко комбинация местной лекарственной формы и таблеток дает возможность уменьшить дозу лекарств для приема внутрь, что в свою очередь позволяет снизить риск осложнений.
Эта группа включает два препарата: хондроитин и глюкозамин. Они выпускаются в огромном количестве лекарственных форм. Есть кремы с хондропротекторами, таблетки, капсулы, растворы для парентерального введения. Но в применении местных средств и уколов нет смысла. Локальные формы не работают, а инъекции нецелесообразны из-за большой продолжительности курса терапии.
Хондропротекторы обычно назначают пожизненно. Эффект от их приема развивается медленно. Первые результаты человек может ощутить только через 3-6 месяцев. Тем не менее, они уменьшают боль, улучшают метаболизм хрящевой ткани, и при этом на 100% безопасны для организма. Поэтому многие врачи назначают глюкозамин и хондроитин в таблетках, несмотря на не слишком убедительную доказательную базу в отношении эффективности этих препаратов при деформирующем артрозе.
Методика основана на внутрисуставном введении двух препаратов:
гиалуроновая кислота – выполняет функцию смазки для суставов, улучшает состав синовиальной жидкости, уменьшает трение суставных поверхностей, снижает или устраняет болевой синдром на 6-12 месяцев;
богатая тромбоцитами плазма – стимулирует регенераторные процессы в хрящевой ткани.
Гиалуронат покупают в аптеке. Богатую тромбоцитами плазму готовят из крови пациента. Из неё удаляются все лишние форменные элементы и часть жидкости. Остается большое количество тромбоцитов. При их введении в сустав выделяются факторы роста, которые обеспечивают репарацию (восстановление) хрящевой ткани.
Используются только в крайних случаях. Могут вводиться лишь в колено, не чаще чем 2-3 раза в год. Введение глюкокортикоидов проводится только в случае присоединения воспалительного процесса в суставе с выраженным болевым синдромом. Этих препаратов по возможности стараются избегать из-за негативного влияния на метаболизм хрящевой ткани.
При деформирующем артрозе иногда используются бисфосфонаты, психотропные препараты, ингибиторы металлопротеиназ, фибринолитики, кальцитонин, антиоксиданты, ингибиторы провоспалительных цитокинов. Реже назначают корректоры микроциркуляции, метаболические средства.
Хирургическое лечение
Если консервативное лечение перестало работать, приходится прибегать к помощи хирургов. Рассмотрим основные группы операций, которые могут проводиться при деформирующем артрозе.
Артроскопия – это общее название для операций, которые проводятся малоинвазивным методом. В ходе таких вмешательств врач через миниатюрные разрезы вводит внутрь сустава инструменты и камеру с освещением. При помощи манипуляторов он выполняет необходимые действия. Контролирует он их, отслеживая изображение на мониторе.
При артрозе возможно проведение во время артроскопии таких действий:

промывание сустава или лаваж;
полировка гиалинового хряща;
нанесение на субхондральную кость отверстий;
удаление свободно располагающихся внутри сустава тел;
резекция дегенеративно измененных тканей, в том числе менисков;
иссечение синовиальной оболочки.
Операция ставит своей целью уменьшение боли, улучшение функциональности сустава. Артроскопия имеет и диагностическую цель. После тщательного изучения суставной полости врач может назначить корригирующую остеотомию (иссечение костной ткани), стабилизирующую операцию, мозаичную артропластику.
При деформирующем артрозе появляются дефекты суставной поверхности. Это места, где хрящ истончён или вовсе отсутствует. Для нормального функционирования сустава и уменьшения боли важно, чтобы хрящ был полноценным и покрывал всю суставную поверхность кости. Некоторые операции позволяют восстановить суставную поверхность. Большинство хирургических вмешательств проводится артроскопическим методом.
Все операции направлены на достижение одной из двух целей:
1. Стимуляция костного мозга. Внутри сустава должен образоваться кровяной сгусток, в который будут мигрировать стволовые клетки. Они превратятся в хондробласты, замещая дефект хрящевой ткани.
2. Имплантация (вживление, пересадка) хондроцитов, либо клеток, способных к хондрогенезу (стимуляции образования хряща).
Для стимуляции костного мозга используют:
шейвирование – иссечение хряща до здоровой ткани без обнажения субхондральной кости;
абразивная хондропластика – аналогичное вмешательство, выполняемое посредством артроскопии;
микрофрактуринг – создание множественных отверстий в субхондральной кости глубиной около 3 мм;
туннелизация – врач рассверливает обнаженные участки субхондральной кости, делая тонкие каналы глубиной до 3 см.
После перфорации субхондральной кости из неё начинают выходить в полость сустава стволовые клетки, которые продуцируются костным мозгом. Происходит разрастание фиброзной ткани. Тем не менее, по своим характеристикам она значительно уступает гиалиновому хрящу. Поэтому эффект временный, в дальнейшем артроз будет прогрессировать.
Более современными методами является имплантация хондроцитов, либо клеток, обладающих хондрогенным потенциалом. В этом случае дефект суставной поверхности закрывает не фиброзный, а гиалиновый хрящ. Варианты лечения:
пересадка аллотрансплантатов (донорских хрящей);
мозаичная костно-хрящевая аутопластика – пересадка собственных хрящей из донорских участков тела, возможно при дефекте суставной поверхности не более 4 квадратных сантиметров;
имплантация фиксированных на матрице культивированных аутохондроцитов (берут небольшой фрагмент хряща, выращивают в лаборатории, придают нужную форму и при повторной операции пересаживают в сустав) – метод очень дорогой и применяется только в экономически развитых странах.
Практически все хирургические методы, кроме эндопротезирования, дают лишь временный эффект. Поэтому в основном используется такая тактика ведения пациентов с деформирующим артрозом:

1. Пациента лечат консервативными методами, пока это возможно. То есть, пока сохраняется подвижность сустава, отсутствует боль или она может быть купирована медицинскими препаратами.
2. Если качество жизни значительно снижается на фоне прогрессирования заболевания, выполняется эндопротезирование. Собственный разрушенный сустав удаляют, на его место устанавливают искусственный эндопротез.
Современные методы эндопротезирования дают отличные результаты в подавляющем большинстве случаев. Современные эндопротезы служат десятилетиями. Использование компьютерных навигационных систем позволяет установить искусственный сустав идеально точно, тем самым избежав его нестабильности или расшатывания в будущем. Разработаны малоинвазивные методы эндопротезирования со значительно меньшим повреждением мягких тканей в ходе проведения операции. Это уменьшает кровопотерю, снижает риск послеоперационных осложнений и улучшает переносимость послеоперационного периода. Быстрее проходит ранний период реабилитации, в ходе которого заживают мягкие ткани.
Полное восстановление занимает в среднем полгода. По истечению этого времени становится возможной максимальная нагрузка на прооперированный сустав. Эндопротезы последних поколений обладают высокой износостойкостью и функциональностью. Они не стесняют движений человека и не провоцируют воспалительных реакций.
Читайте также:


